Hechten flexorpeesletsel van zone 1
Uitgangsvraag
Op welke wijze dient een flexorpeesletsel van zone 1 te worden gehecht?
Aanbeveling
Zone 1 flexorpeesletsel waarbij distale peesstomp korter dan 1 cm is:
Reïnsereer de pees bij voorkeur door middel van botankerfixatie. Plaats het botanker centraal zodat nagelbedschade voorkomen wordt.
Gebruik een pull-out techniek (extern geknoopte hechting) indien een botanker niet mogelijk is, zoals bij (avulsie)fracturen of weke delen letsel.
Voorkom bij kinderen beschadiging van een eventueel aanwezige groeischijf en pas de pull- out techniek toe.
Zone 1 flexorpeesletsel waarbij distale en adequate peesstomp langer dan of gelijk aan 1 cm is:
Hecht de pees bij patiënten vanaf de leeftijd van 5 jaar met een ‘four strand’ techniek in combinatie met een epitendineuze circumferentiële hechting.
Overweeg bij kinderen van 2-5 jaar de pees te hechten met een ‘four strand’ techniek in combinatie met een epitendineuze circumferentiële hechting indien de peesdikte dit naar het oordeel van de operateur mogelijk maakt.
Hecht de pees bij kinderen tot de leeftijd van 2 jaar met een ‘two strand’ techniek in combinatie met een epitendineuze circumferentiële hechting.
Gebruik bij voorkeur een niet-oplosbare hechtdraad.
Overwegingen
Kwaliteit van bewijs
Met betrekking tot botanker techniek versus pull-out techniek:
De kwaliteit van bewijs is zeer laag voor zowel de wenselijke effecten als de onwenselijke effecten. Voor alle uitkomstmaten geldt dat zij in observationele studies van (zeer) kleine omvang werden geëvalueerd.
Met betrekking tot ‘two strand’ versus ‘four strand’ hechttechniek en oplosbaar versus niet-oplosbaar hechtmateriaal:
De kwaliteit van bewijs is laag tot zeer laag voor zowel de wenselijke effecten als onwenselijke effecten, omdat er sprake was van observationele studies, van zeer onnauwkeurige uitkomsten (wijde betrouwbaarheidsintervallen) en/of van indirect bewijs.
Waarden en voorkeuren van patiënten
Met betrekking tot botanker techniek versus pull-out techniek, of reïnsertie met interne hechting door bottunnels, ‘two strand’ versus ‘four strand’ hechttechniek en hechtmateriaal
Waarschijnlijk hebben patiënten geen voorkeur voor een specifieke techniek of hechtdraad. Er is zeer zwak bewijs dat met de botanker techniek het werk eerder hervat kan worden.
Professioneel perspectief
Met betrekking tot botanker techniek versus pull-out techniek of reïnsertie met interne hechting door bottunnels bij volwassen patiënten
Technieken die gebruik maken van pull-out hechtingen hebben hogere kans op nagelproblemen en infectie als de hechtdraden lang uitsteken (expertopinie; zie ‘raadplegen experts’ bij de aanverwante producten). Botankers hebben dit nadeel minder want bij correcte plaatsing zitten deze diep begraven (expertopinie). Tevens gaat de procedure met gebruik van botankers sneller en is er minder dissectie vereist. Er is echter discussie over de betrouwbaarheid/trekkracht van de verschillende soorten botankers bij zone 1 letsels. Tevens bestaan pull-through technieken waarbij de hechting in bottunnels volledig intern blijft. Er zijn geen klinische studies die deze technieken vergelijken met de pull-out en botanker technieken.
De meeste experts hebben een voorkeur voor botanker fixatie vanwege de snelheid van de procedure, de algemene voorkeur voor volledig interne fixatie, een lagere kans op nageldeformiteit en het feit dat er minder dissectie nodig is (expert opinie; zie ‘raadplegen experts’ bij de aanverwante producten). Nageldeformiteit kan worden voorkomen door het botanker niet in de dorsale cortex te plaatsen.
Indien een botanker niet mogelijk is vanwege additioneel letsel zoals (avulsie)fracturen of weke delen letsel dan is de pull-out hechting (extern geknoopte hechting) de meest gekozen alternatieve techniek. De reïnsertie techniek door bottunnels is minder bekend en kan worden gebruikt in geval van ossale avulsies, fors weke delen letsel, begeleidende fractuur van de distale falanx of bij noodzaak tot K-draad fixatie van het DIP-gewricht. Echter, deze laatste techniek vereist meer dissectie en is iets gecompliceerder.
Bij kinderen is de aanwezigheid van groeischijven van invloed op de keuze voor een reïnsertie techniek. Een botanker zou de groeischijf kunnen beschadigen. De pull-out techniek is veiliger voor de groeischijf maar heeft als nadeel dat de externe hechting na enkele weken moet worden verwijderd.
Tegen deze achtergrond zullen de ervaring met en kennis van de operateur van doorslaggevende betekenis zijn voor de keuze van een van de reïnsertie-technieken.
Met betrekking tot ‘two strand’ versus ‘four strand’ hechttechniek en (niet-) oplosbare hechtdraad
Kinderen vanaf vijf jaar en volwassen patiënten
Veel studies (Silfverskiöld en Andersson, 1993; Shaieb en Singer, 1997; Viinikainen et al, 2004) hebben laten zien dat de mechanische sterkte toeneemt met het aantal overstekende hechtingen. Door het grotere aantal hechtingen kan de omvang van de pees toenemen, en kan er meer weerstand optreden bij het glijden van de pezen (Sanders et al, 1997; Aoki et al, 1995). Als voordeel, hoewel nog niet gebleken uit klinisch onderzoek, wordt gezien dat de grotere sterkte eerdere actieve nabehandeling mogelijk maakt, waardoor het risico op adhesies zou moeten afnemen. Bij de ‘four strand’ techniek vergeleken met de ‘two strand’ techniek is gebleken dat de operatieduur niet toeneemt, en niet meer vaardigheid vereist is (Lawrence et al, 2005).
De richtlijncommissie meent op grond van pathofysiologische overwegingen dat niet-oplosbaar hechtmateriaal minder risico op ontstekingsverschijnselen met zich meebrengt.
Kinderen jonger dan vijf jaar
De lezer wordt voor een uitgebreidere toelichting verwezen naar de desbetreffende paragraaf voor het hechten van zone 2 flexorpeesletsel. Kort samengevat: kinderen hebben evident kleinere pezen dan volwassenen. In kinderen jonger dan 2 jaar is de pees van de FDP 2-3 mm breed, en 0.5-1 mm dik. Dit heeft belangrijke consequenties voor het herstellen van de flexorpees. Zo is het moeilijk om kern hechtingen te maken door de dunne pees en heeft in deze groep patiënten een ‘two strand’ kern hechting de voorkeur boven een ‘four strand’ kern hechting.
Balans van gunstige en ongunstige effecten
Met betrekking tot botanker techniek versus pull-out techniek of techniek waarbij de hechting in bottunnels volledig intern blijft
De meeste experts menen dat botanker fixatie een lager risico op nageldeformiteit en infectie (expert opinie) heeft dan de andere reïnsertie technieken.
Bij kinderen is de aanwezigheid van groeischijven van invloed op de keuze voor een reïnsertie techniek. Een botanker zou de groeischijf kunnen beschadigen. De pull-out techniek is veiliger voor de groeischijf maar heeft als nadeel dat de externe hechting na enkele weken moet worden verwijderd.
Met betrekking tot ‘two strand’ versus ‘four strand’ hechttechniek en oplosbare versus niet-oplosbare hechtdraad
Voor patiënten zijn ruptuur-ratio en tempo van mobilisatie postoperatief belangrijke factoren. Beide hechttechnieken en beide soorten hechtdraad lijken niet te verschillen qua effect op ruptuur-ratio en qua functioneel effect. Over vele andere uitkomstmaten (pijn, tevredenheid van patiënt, POWI, hervatting dagelijkse werkzaamheden, kracht, nageldeformiteit, sensibiliteit vingertop) is geen uitspraak te doen over de vraag of de ene hechttechniek een groter netto-gunstig effect heeft dan de andere hechttechniek.
Voor kinderen vanaf 5 jaar en volwassen patiënten geldt dat toepassen van een ‘four strand’ hechting met niet-oplosbare hechtdraad waarna actieve mobilisatie mogelijk is, het meest aantrekkelijk lijkt omdat deze een sneller (en in geval van volwassenen: dus goedkoper vanwege minder werkuitval) en beter herstel zal opleveren.
Voor kinderen van 2 tot 5 jaar kan een ‘four strand’ hechttechniek voordeel opleveren mits de peesdikte dit toelaat naar het oordeel van de chirurg.
Voor kinderen tot 2 jaar is een ‘two strand’ hechttechniek de beste optie.
Kosten
Met betrekking tot botanker techniek versus pull-out techniek of reïnsertie met interne hechting door bottunnels
In een studie over het toepassen van botankers bij herstel van het ulnaire collaterale ligament van het metacarpo - falangeale gewricht van de duim, zijn de kosten voor ankers hoger dan de aan pull-out verbonden kosten (Katolik et al, 2008). Katolik et al. (2008) beweren echter dat de botanker techniek op de lange termijn goedkoper is omdat er minder complicaties zijn.
Met betrekking tot ‘two strand’ versus ‘four strand’ hechttechniek
Tussen toepassen van de ‘two strand’ en ‘four strand’ hechttechniek bestaan niet of nauwelijks verschillen in kosten.
Aanvaardbaarheid en haalbaarheid
Met betrekking tot botanker techniek versus pull-out techniek of reïnsertie met interne hechting door bottunnels
Er bestaat een voorkeur voor botanker fixatie vanwege de snelheid van de procedure, de algemene voorkeur voor volledig interne fixatie en een lagere kans op nageldeformiteit (expert opinie).
De reïnsertie techniek door bottunnels is minder bekend en vereist meer dissectie en is iets gecompliceerder.
Met betrekking tot ‘two strand’ versus ‘four strand’ hechttechniek
Vanwege de frequente toepassing in Nederland van de ‘four strand’ hechttechniek en de gepercipieerde voordelen daarvan ten opzichte van de ‘two strand’ hechttechniek is met name de ‘four strand’ hechttechniek een aanvaardbare optie voor kinderen vanaf 5 jaar en volwassen patiënten.
Rationale voor de aanbevelingen
Met betrekking tot botanker techniek versus pull-out techniek of reïnsertie met interne hechting door bottunnels
Er is geen sterk bewijs dat de botanker-, pull-out-techniek of reïnsertie met interne hechting door bottunnels betere, voor de patiënt relevante uitkomsten oplevert. Evenmin bestaat overtuigend bewijs dat de ene of de andere techniek minder kosten met zich meebrengt (op de langere termijn). De werkgroep kent groot gewicht toe aan de voorkeuren van experts voor de botanker fixatie, en aan het voorkómen van schade aan de groeischijf.
Met betrekking tot ‘two strand’ versus ‘four strand’ hechttechniek en oplosbare en niet-oplosbare hechtdraad
De werkgroep heeft bij het opstellen van de aanbeveling groot gewicht toegekend aan de uit biomechanisch onderzoek gebleken grotere sterkte van een ‘four strand’ hechttechniek vergeleken met een ‘two strand’ hechttechniek. De werkgroep heeft minder gewicht toegekend aan het omvangrijkere herstel bij een ‘four strand’ hechttechniek en de grotere weerstand tegen glijden van de pees waardoor het buigen van de vinger bemoeilijkt wordt.
De werkgroep heeft eveneens groot gewicht toegekend aan het feit dat de bewijskracht van klinisch onderzoek zo laag is dat er geen reden is om de bestaande praktijk van frequent toepassen van de ‘four strand’ hechttechniek bij personen van 5 jaar en ouder in Nederland te herzien. Kosten waren geen belangrijk aspect van overweging omdat er geen significante verschillen in kosten zijn tussen de ‘two strand’ en ‘four strand’ hechttechniek.
Wat het gebruik van hechtdraad betreft heeft de werkgroep veel gewicht toegekend aan het op pathofysiologisch gronden te verwachten grotere risico op inflammatie van oplosbaar hechtdraad , waardoor de voorkeur uitgaat naar niet-oplosbaar hechtdraad.
Onderbouwing
Een flexorpeesletsel in zone 1 betreft alleen de distale FDPpees. Zone 1 wordt proximaal begrensd door de insertie van de FDS in de mid-falanx; de distale begrenzing van zone 1 is de insertie van de FDP pees in de distale falanx.
Bij chirurgisch herstel van een acuut flexorpeesletsel in zone 1 wordt in de praktijk de techniek voor herstel van de pees gekozen op basis van de kwaliteit en lengte van de distale peesstomp:
- peeshechting: bij een distale peesstomp met een goede kwaliteit en van meer dan 1 cm lengte
- reinsertie techniek: bij een distale peesstomp van minder dan 1 cm in lengte
Voor beide situaties zijn verschillende technieken beschreven.
Peeshechting
Het hechten van een flexorpees in zone 1 gebeurt door middel van een centrale hechting in de pees (genaamd kern hechting) met een aanvullende epitenonhechting in de periferie van de pees. De kern hechting houdt vooral de twee peesuiteinden bij elkaar. De epitenonhechting heeft als functie, naast stabiliteit van de peesnaad, het egaliseren van de peesnaad zodat deze soepel kan bewegen in het pulley systeem. Ook draagt de epitenonhechting bij aan de sterkte van de gelegde peesnaad.
Er zijn verschillende configuraties mogelijk van de kern hechting en epitenonhechting.
Reïnsertie in de distale falanx
Indien de distale peesstomp ongeschikt blijkt voor een peeshechting, dan wordt gekozen voor een reïnsertie van de pees in de distale falanx. Deze reïnsertie kan op verschillende manieren verricht worden. Oorspronkelijk werden deze pees-reïnserties verricht door middel van een hechting die vanuit de pees door of langs de distale phalanx extern over de nagel geknoopt werd zoals initieel beschreven door Bunnel in 1940 (pull-out techniek). Later zijn alternatieve technieken ontwikkeld waarbij deze hechting niet extern geknoopt wordt, maar volledig intern blijft door middel van een interne hechting door bottunnels (Sood & Elliot, 1996). De meest recent ontwikkelde technieken maken gebruik van botankers (McCallister WV, 2006).
Hechttechniek
Het herstellen van flexorpeesletsels in zone 1 vormt een uitdaging omdat enerzijds de peeshechting sterk genoeg moet zijn om een snelle nabehandeling mogelijk te maken. Anderzijds is het belangrijk dat het glijden van de pezen binnen de peesschede weer hersteld moet worden, waarbij adhesievorming zoveel mogelijk moet worden voorkomen.
De wijze waarop de continuïteit van de pees hersteld kan worden varieert, maar doorgaans wordt een centrale hechting in de pees (kern hechting) gecombineerd met een voortlopende hechting in de periferie van de pees (epitenonhechting). Van oudsher worden ‘two strand’ kern hechttechnieken gebruikt. Biomechanische studies en dierstudies hebben laten zien dat andere hechttechnieken, zoals de aan populariteit winnende ‘four strand’ techniek, sterker zijn, maar in welke mate de behandeling en uitkomsten voor patiënten worden verbeterd is nog onduidelijk.
Review 2: botanker techniek vergeleken met reïnsertie met interne hechting via bottunnels bij patiënten met onvoldoende distale peesrest
|
Zeer laag GRADE |
Range of motion, flexiecontractuur, sensibiliteit, grijpkracht, terugkeer naar werk, oppervlakkige infectie, heroperatie, osteomyelitis
Het is zeer onzeker of er voor bovengenoemde uitkomstmaten een (klinisch relevant) verschil in effect is tussen een botanker techniek, een pull-out techniek of een reïnsertie techniek middels een intern geknoopte hechting door bottunnels in de distale falanx bij zone 1 flexorpeesletsel.
Bron McCallister et al. (2006) |
Review 3: ‘two strand’ versus ‘four strand’ hechttechniek bij patiënten met voldoende distale peesrest
|
Laag tot zeer laag GRADE |
Functie en ruptuur
Voor bovengenoemde uitkomstmaten lijkt geen verschil te bestaan tussen een ‘two-strand’ en ‘four-strand’ hechttechniek bij zone 1 flexorpeesletsel.
Bronnen Navali, Rouhani & Mortazavi (2008); Navali & Rouhani (2008) |
Review 4: oplosbaar versus niet-oplosbaar hechtmateriaal bij patiënten met voldoende distale peesrest
|
Gewenste effecten
(Zeer) Laag GRADE |
Functionele uitkomst volgens oorspronkelijke Strickland criteria
Voor deze uitkomstmaten lijkt er bij kinderen en volwassenen geen verschil in effect te zijn tussen oplosbaar en niet-oplosbaar hechtmateriaal
Bron Caulfield et al. (2008) |
|
-- |
Pijn, POWI, hervatting dagelijkse werkzaamheden, kracht, wondinfecties
Er werden geen vergelijkende studies geïdentificeerd waarin pijn, POWI, hervatting dagelijkse werkzaamheden, kracht of adhesies werden gehanteerd als uitkomstmaat bij een zone 1 flexorpeesletsel. |
Review 1: botanker techniek vergeleken met pull-out techniek bij patiënten met onvoldoende distale peesrest
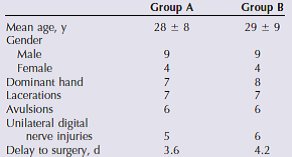
De studie van McCallister et al. vergeleek 13 patiënten behandeld met de pull-out techniek (groep A) met 13 patiënten bij wie botankers werden geplaatst in de distale falanx (groep B). De pull-out techniek maakte gebruik van een 2-0 Ethibond in een gemodificeerd Kessler patroon. Voor de botankers werd gebruik gemaakt van een Micro botanker, 3-0 Ethibond in een semi-gemodificeerd Kessler patroon. Groep A en groep B volgden hetzelfde postoperatieve protocol voor nabehandeling en follow-up schema, ongeacht of er sprake was van zenuwletsel. Alle metingen van de uitkomsten werden verricht door een handtherapeut die niet op de hoogte was het onderzoeksprotocol.
De belangrijkste studiekarakteristieken zijn samengevat in de evidence tabel. De karakteristieken van beide series komen goed overeen. Wel verschillen de momenten waarop de operatie startte na het opgelopen letsel enigszins, namelijk c. 12 uur. In beide gevallen is overigens sprake van een lange delay.
Na 1 jaar follow-up werden de volgende uitkomstmaten gemeten:
- heroperatie;
- complicaties, waaronder infecties;
- sensibiliteit (Semmes-Weinstein monofilament test en 2 punts discriminatie;
- actieve range of motion PIP, DIP en PIP+DIP (interfalangeale gewrichten, proximaal, distaal of gecombineerd);
- flexiecontractuur PIP, DIP en PIP+DIP (interfalangeale gewrichten, proximaal, distaal of gecombineerd);
- grijpkracht (van de aangedane hand als percentage van de contralaterale niet-aangedane hand), gemeten met een dynamometer;
- terugkeer naar werk.
Voor alle genoemde uitkomstmaten, behalve voor de terugkeer naar werk, werd geen statistisch significant verschil gezien (tabel 1). Gezien de geringe studieomvang kan ook niet worden verwacht dat voor de meeste uitkomstmaten een statistisch significant verschil kon worden aangetoond (of uitgesloten). De groep bij wie een botanker werd toegepast ging ruim twee weken eerder aan het werk; dit effect was weliswaar statistisch significant, maar het betrouwbaarheidsinterval is dermate breed (95% BI: 0,06 – 4,86) dat niet uitgesloten kan worden dat er geen relevant verschil is, als we een afkapwaarde voor relevantie van 0,5 week aanhouden.[1]
Tabel 1. Uitkomsten in studie McCallister et al. (2006)
|
|
Groep bij wie pull-out techniek werd toegepast (gemiddelde ± stand.dev.) |
Groep bij wie botanker werd toegepast (gemiddelde ± stand.dev.) |
Overschrijdingskans (p) |
|
Range of motion (°)
|
99.23 ± 9.09 57.31 ± 3.88 156.00 ± 10.68 |
104.23 ± 4.49 56.54 ± 4.27 160.77 ± 5.34 |
0.11 0.69 0.25 |
|
|
|
|
|
|
Flexiecontractuur (°)
|
4.62 ± 2.22 9.54 ± 4.84 14.15 ± 5.43 |
3.08 ± 2.29 8.23 ± 3.79 11.31 ± 3.59 |
0.08 0.50 0.16 |
|
|
|
|
|
|
Sensibiliteit
|
3.32 ±.87
4.10 ± 1.02 5.23 ± 2.09
4.12 ± 0.91 |
3.42 ± .89
7.20 ± 2.28 5.54 ± 2.18
7.33 ± 2.07 |
0.75
0.92 0.70
0.97 |
|
|
|
|
|
|
Grijpkracht |
97.76 ± 24.95 |
101.96 ± 13.99 |
0.65 |
|
|
|
|
|
|
Terugkeer naar werk (duur in weken) |
12.23 ±3.68 |
9.77 ±2.01 |
<0.05 |
|
|
|
|
|
|
Oppervlakkige Infectie (succesvol behandeld met antibiotica) |
2/13 |
0/13 |
- |
|
|
|
|
|
|
Heroperatie |
0/13 |
0/13 |
- |
Opmerking: De aard van het werk werd in het artikel van McCallister et al. (2006) niet benoemd.
Voor de uitkomstmaten ruptuurratio, pijn, tevredenheid van patiënt, postoperatieve wondinfecties en nageldeformiteit werden geen studies gevonden die verschillende reïnsertie technieken direct met elkaar vergeleken bij patiënten met zone 1 flexorpeesletsel.
Ter informatie: osteomyelitis en osteolyse
In een review (Huq et al., 2013) werden twee case reports geïncludeerd (Giannikas et al., 2009; Tiong en O’Sullivan, 2011) waarin osteomyelitis in verband met een botanker werd gerapporteerd. In één casus migreerde het botanker zes jaar na de plaatsing ervan, door de dorsale cortex, om deze via de nagel te verlaten. In dit geval werd een Statak schroefanker gebruikt die grotere afmetingen heeft dan de tegenwoordig gewoonlijk gebruikte botankers voor reïnsertie van flexorpezen. De tweede casus betrof een geval van osteolyse dat zich 14 maanden na het herstel van de FDP pees presenteerde. Het botanker kon later verwijderd worden, en de patiënt had een ongecompliceerd herstel.
Ter informatie: nageldeformiteit, oppervlakkige infecties en gewrichtscontracturen
In een retrospectieve studie (Rigó & Røkkum, 2013) van 40 patiënten (48 vingers) waarin twee reïnsertie technieken werden vergeleken, bleken bij de pull-out techniek waarbij de hechting over de nagel geknoopt wordt, complicaties op te treden zoals nageldeformiteit (n=1), oppervlakkige infecties (n=4) en gewrichtscontracturen (n=2). De andere reïnsertie techniek (“transverse intraosseous loop technique”) gaf geen complicaties.
Review 2: botanker techniek vergeleken met reïnsertie met interne hechting via bottunnels bij patiënten met onvoldoende distale peesrest
Er zijn geen vergelijkende studies gevonden.
Ter informatie:
Sood & Elliot pasten reinsertie met interne hechting via bottunnels toe bij 9 patiënten met een direct herstel van een zone I flexor peesletsel. Tevens werd deze techniek toegepast bij vijf secundaire peesreconstructies van zone 1 flexorpeesletsels door middel van peesgrafting. Bij een follow-up van 4-36 maanden, waarbij alle patiënten gecontroleerde actieve nabehandeling volgden werden geen rupturen geconstateerd.
Kwaliteit van bewijs (review 1 en 2)
Voor alle onderzochte uitkomstmaten is er zeer lage kwaliteit van bewijs. De reden hiervoor is dat alleen op basis van observationeel onderzoek bewijs beschikbaar is, en dat dit bewijs vanwege de zeer kleine studieomvang onnauwkeurige resultaten geeft.
Review 3: ‘two strand’ versus ‘four strand’ hechttechniek bij patiënten met voldoende distale peesrest
Voor een bespreking van de literatuur wordt de lezer verwezen naar de paragraaf in deze richtlijn getiteld: Op welke wijze dient een flexorpeesletsel van zone 2 te worden gehecht?
Kwaliteit van bewijs
Met betrekking tot de hechttechnieken in Zone 1 werd geen evidence gevonden. Daarom zijn de twee studies die over ‘two strand’ versus ‘four strand’ hechttechniek bij zone 2 flexorpeesletsel bij volwassenen en kinderen werden gevonden (Navali, Rouhani & Mortazavi, 2008; Navali & Rouhani, 2008) beoordeeld op hun toepasbaarheid bij zone 1 letsel. Volgens de richtlijncommissie bestaat geen aanwijzing dat de effecten van een ‘two strand’ en ‘four strand’ hechttechniek voor zone 1 flexorpeesletsel anders zouden zijn dan voor zone 2 flexorpeesletsel. Dit betekent dat de kwaliteit van bewijs (beoordeeld als laag tot zeer laag voor zone 2 flexorpeesletsel) niet hoeft te worden afgewaardeerd voor indirect bewijs (zie ‘raadplegen experts’ bij de aanverwante producten).
Review 4: oplosbaar versus niet-oplosbaar hechtmateriaal bij patiënten met voldoende distale peesrest
Eén observationele studie (Caulfield et al., 2008) werd gevonden waarin de effecten van oplosbaar en niet-oplosbaar hechtmateriaal werden vergeleken voor zone 1. Deze studie wordt in detail beschreven in de module: ‘Hechten flexorpeesletsel van zone 2.
In het kort voor zone 1: in deze zone werden 50 vingerletsels met oplosbaar materiaal gehecht en 14 vingerletsels met niet-oplosbaar materiaal gehecht. De verdeling naar geslacht en leeftijd werd door de auteurs niet apart voor zone 1 vermeld, maar het betrof in ieder geval mannen vanaf 16 jaar, en vrouwen vanaf 20 jaar. De hechttechniek was in alle gevallen een ‘four strand’ techniek met circumferentiële hechting. Nabehandeling was van het type ‘early active’.
Caulfield et al. rapporteerden de functionele uitkomsten (conform ‘Original Strickland Criteria’) en rupturen voor zone 1 (tabel 1). Ernstige en minder ernstige wondinfecties, tenolyse en CRPS type 1 werden gerapporteerd voor alle zones bijeengenomen. Op het gebied van functioneel resultaat en rupturen bestaat geen statistisch significant verschil tussen beide hechtmaterialen; de chi-kwadraat toets levert geen significante p-waarde op (tabel 1). De kans op een uitstekend resultaat met niet-oplosbaar hechtmateriaal is mogelijk iets kleiner dan met oplosbaar hechtmateriaal (RR: 0.89; 95% BI: 0.46 – 1.75).
Tabel 2. Vergelijking van uitkomsten bij gebruik van oplosbaar of niet-oplosbaar hechtmateriaal
|
|
Oplosbaar hechtmateriaal (n=50) |
Niet-oplosbaar hechtmateriaal (n=14) |
|
Uitkomstmaat |
Uitkomsten |
|
|
Functionele uitkomst |
|
|
|
48% |
43% |
|
26% |
36% |
|
16% |
14% |
|
10% |
7% |
|
Rupturen** |
≤2% |
≤7% |
* Met betrekking tot functionele uitkomst: Pearson chi-square statistic=0.545; df=3; p-value=0.909.[2]
** Er waren twee rupturen in zone 1. Caulfield et al. vermeldden niet of deze twee rupturen met oplosbaar of niet-oplosbaar hechtmateriaal optraden. Bij de berekende 2 en 7% is verondersteld dat beide rupturen in de ene of juist in de andere groep optraden.
Kwaliteit van bewijs
De kwaliteit van bewijs is (zeer) laag voor de functionele uitkomst en rupturen. Belangrijkste reden is naast het observationele karakter van de studie, de kleine studieomvang, waardoor de geschatte effecten onnauwkeurig zijn. Er is niet afgewaardeerd voor indirect bewijs voor kinderen. De richtlijncommissie heeft aangenomen dat de effecten van oplosbaar en niet-oplosbaar hechtmateriaal voor kinderen hetzelfde zijn als bij volwassenen.
Om de uitgangsvraag te kunnen beantwoorden heeft de werkgroep vier systematische reviews gepland met de volgende PICO-vraagstellingen:
- Wat zijn de uitkomsten bij patiënten met flexorpeesletsel van zone 1 met onvoldoende distale peesrest (<1cm) van een reïnsertie techniek in het bot (anker) ten opzichte van die van een reïnsertie techniek door/langs het bot?
- Wat zijn de uitkomsten bij patiënten met flexorpeesletsel van zone 1 met onvoldoende distale peesrest (<1cm) van een reïnsertie techniek in het bot (anker) ten opzichte van re-insertie techniek met interne hechting door bottunnels?
- Wat zijn de uitkomsten bij patiënten met flexorpeesletsel van zone 1 met voldoende distale peesrest (>1cm) van een ‘two strand’ hechttechniek ten opzichte van die van een ‘four strand’ hechttechniek?
- Wat zijn de uitkomsten bij patiënten met flexorpeesletsel van zone 1 wanneer oplosbare hechtdraden worden gebruikt versus niet-oplosbare hechtdraden?
Er werd d.d. 15-11-2015 voor de PICO’s 1, 2 en 3 een gecombineerde literatuursearch verricht met als bronnen Medline en de Cochrane Library (CSDR, DARE en CENTRAL).
Er werd gezocht naar Engelstalige en Nederlandstalige studies vanaf publicatiejaar 2000. De zoekverantwoording is weergegeven in bijlage. De literatuurzoekactie leverde 139 treffers op. Studies die voldeden aan de selectiecriteria in onderstaande tabel zijn opgenomen in de samenvatting van de literatuur.
De literatuursearch en selectiecriteria voor PICO 4 staan beschreven in de module ‘Hechten flexorpeesletsel van zone 2’. Voor de studies die met deze search werden gevonden, golden dezelfde selectiecriteria als voor de studies waarin verschillende hechttechnieken werden vergeleken.
Selectie- en exclusiecriteria voor studies die verschillende reïnsertie technieken vergelijken
|
Type studies |
|
|
Type patiënten |
|
|
Type interventies |
|
|
Type uitkomstmaten |
|
|
Type setting |
|
|
Exclusiecriteria |
|
Selectie- en exclusiecriteria voor studies die twee verschillende hechttechnieken vergelijken
|
Type studies |
|
|
Type patiënten |
|
|
Type interventies |
|
|
Type uitkomstmaten |
|
|
Type setting |
|
|
Exclusiecriteria |
|
Resultaten selecteren van literatuur
Met betrekking tot een vergelijking van verschillende reïnsertie technieken, namelijk reïnsertie middels interne hechtingen met een botanker in de distale falanx (“botanker techniek”), reïnsertie middels interne hechtingen door bottunnels in de distale falanx en reïnsertie middels extern geknoopte hechtingen door of langs het bot van de distale falanx (pull-out techniek) werd één studie gevonden die aan de selectie- en inclusiecriteria voldeed. Deze is opgenomen in de literatuuranalyse. Zie ook de evidencetabel. Dit betrof een studie (McCallister et al., 2006) waarin de pull-out techniek met een botanker techniek werd vergeleken. Er werden geen vergelijkende studies gevonden waarin een reïnsertie techniek met interne hechting door bottunnels werd vergeleken met een botanker techniek.
Met betrekking tot een vergelijking van twee hechttechnieken werden geen vergelijkende klinische studies gevonden. Voor deze PICO wordt gebruik gemaakt van de evidence die werd geïncludeerd voor de vraag betreffende de vergelijking van ‘two- en four strand’ hechttechniek bij zone 2 flexorpeesletsel.
Met betrekking tot het vergelijken van oplosbare en niet-oplosbare hechtdraden werd één studie gevonden (Caulfield et al, 2008).
- Aoki, M, Manske, PR, Pruitt, DL, Larson, BJ. Work of flexion after tendon repair with various suture methodsa human cadaveric study. Journal of Hand Surgery, vol. 20, no. 3, pp. 310313, 1995.
- Chesney A, Chauhan A, Kattan A, Farrokhyar F, Thoma A. Systematic review of flexor tendon rehabilitation protocols in zone II of the hand. Plast Reconstr Surg. 2011 Apr;127(4):1583-92.
- Dy CJ, Hernandez-Soria A, Ma Y, Roberts TR, Daluiski A. Complications after flexor tendon repair: a systematic review and meta-analysis. J Hand Surg Am. 2012 Mar;37(3):543-551.
- Giannikas D, Athanaselis E, Matzaroglou C, Saridis A, Tyllianakis M. An unusual complication of Mitek suture anchor use in primary treatment of flexor digitorum profundus tendon laceration: a case report. Cases J 2009;2:9319.
- Hardwicke JT, Tan JJ, Foster MA, Titley OG. A systematic review of 2-strand versus multistrand core suture techniques and functional outcome after digital flexor tendon repair. J Hand Surg Am. 2014 Apr;39(4):686-695.
- Huq S, George S, Boyce DE. Zone 1 flexor tendon injuries: a review of the current treatment options for acute injuries. J Plast Reconstr Aesthet Surg. 2013 Aug;66(8):1023-31.
- Katolik LI, Friedrich J, Trumble TE. Repair of acute ulnar collateral ligament injuries of the thumb metacarpophalangeal joint: a retrospective comparison of pull-out sutures and bone anchor techniques. Plast Reconstr Surg 2008;122:1451e6.
- Lawrence, TM, Woodruff, MJ, Aladin, A, Davis, TRC. An assessment of the tensile properties and technical difficulties of two- and four-strand flexor tendon repairs, Journal of Hand Surgery, vol. 30, no. 3, pp. 294297, 2005.
- McCallister WV, Ambrose HC, Katolik LI, Trumble TE. Comparison of pullout button versus suture anchor for zone I flexor tendon repair. J Hand Surg Am. 2006 Feb;31(2):246-51.
- Navali AM, Rouhani AR, Mortazavi MJ. A comparative study of two suture configurations in zone ii flexor tendon repair in adults. Acta Medica Iranica 2008 46(3): 207-212.
- Rigó IZ, Røkkum M. Comparison of Transverse Intraosseous Loop Technique and Pull Out Suture for Reinsertion of the Flexor Digitorum Profundus tendon. A Retrospective Study. J Hand Microsurg. 2013 Dec;5(2):68-73. doi: 10.1007/s12593-013-0100-8. Epub 2013 Jul 31.
- Sanders, DW, Milne, AD, Dobravec, A, Macdermid, J, Johnson, JA, King, GJW. Cyclic testing of flexor tendon repairs: an in vitro biomechanical study. Journal of Hand Surgery, vol. 22, no. 6, pp. 10041010, 1997.
- Shaieb MD, Singer, DI. Tensile strengths of various suture techniques. Journal of Hand Surgery, vol. 22, no. 6, pp. 764767, 1997.
- Silfverskiöld, KL, Andersson, CH. Two new methods of tendon repair: an in vitro evaluation of tensile strength and gap formation, Journal of Hand Surgery, vol. 18, no. 1, pp. 5865, 1993.
- Sood MK, Elliot D. A new technique of attachment of flexor tendons to the distal phalanx without a button tie-over. J Hand Surg Br. 1996 Oct;21(5):629-32.
- Tiong WH, OSullivan ST. Extrusion of bone anchor suture following flexor digitorum profundus tendon avulsion injury repair. J Plast Reconstr Aesthet Surg 2011;64:1242e4.
- Viinikainen, A, Göransson, H, Huovinen, K, Kellomäki, M, Rokkanen, P. A comparative analysis of the biomechanical behaviour of five flexor tendon core sutures. Journal of Hand Surgery, vol. 29, no. 6, pp. 536543, 2004.
|
Reference |
Setting
|
Study design |
Patient characteristics |
Intervention |
Comparison |
Results |
Risk of bias |
|
McCallister 2006 |
USA |
Observational study |
N=26
|
Repairs using a modified pullout button technique (group A)
The same postoperative flexor tendon rehabilitation protocol and follow-up schedule were used for both groups |
Repairs using suture anchors placed in the distal phalanx (group B). |
After 1 year of follow-up evaluation: no statistically significant differences for the following end points: sensibility (Semmes-Weinstein monofilament testing and 2-point discrimination), active range of motion (at the proximal interphalangeal joint, distal interphalangeal joint, or their combined motion), flexion contracture (at the proximal interphalangeal joint, distal interphalangeal joint, or their combined contracture), and grip strength (injured tendon as a percent of the contralateral uninjured tendon). The suture anchor group had a statistically significant improvement for time to return to work. |
consecutive patients: Yes
characteristics of both groups comparable: yes
no loss-to-follow-up: yes
blind outcome measurement: no
assessment: no serious risk of bias |
PICO 1: Wat zijn de uitkomsten bij patiënten met flexorpeesletsel van zone 1 met onvoldoende distale peesrest (<1cm) van een reïnsertie techniek in het bot (anker) ten opzichte van die van een reïnsertie techniek door / langs het bot?
|
GRADE-beoordeling |
Initial quality of eviden-ce |
Study design |
Risk of bias |
Indirect-ness |
Inconsis-tency |
Impreci-sion |
Publica-tion bias |
Quality of eviden-ce |
|
Range of motion, flexiecontractuur, sensibiliteit, grijpkracht, terugkeer naar werk |
||||||||
|
McCallister |
Low |
Observational |
Not serious |
Not serious |
n.a. |
Very serious1 |
Not suspected |
Very Low |
|
Oppervlakkige infectie, heroperatie |
||||||||
|
McCallister |
Low |
Observational |
Not serious |
Not serious |
n.a. |
Very serious2 |
Not suspected |
Very Low |
|
Osteomyelitis |
||||||||
|
Giannikas; Tiong |
Low |
Observational |
Serious3 |
Not serious |
n.a. |
Very serious2 |
Not suspected |
Very low |
- GRADE suggests downgrading in case of continuous variables whenever there are sample sizes less than 400.
- GRADE suggests downgrading in case of dichotomous variables whenever the number of events is less than 300.
- No (implicit or explicit) control group was present.
PICO 2: wat zijn de uitkomsten bij patiënten met flexorpeesletsel van zone 1 met onvoldoende distale peesrest (<1cm) van een ‘two strand’ hechttechniek ten opzichte van die van een ‘four strand’ hechttechniek?
|
|
Initial quality of eviden-ce |
Study design |
Risk of bias |
Indirect-ness |
Inconsis-tency |
Imprecision |
Publication bias |
Quality of evidence |
|
Function and ruptures |
||||||||
|
Navali, Rouhani & Mortazavi 2008 |
High |
RCT |
Not serious |
Not serious3 |
n.a. |
Very serious1 |
Not suspected |
Low |
|
Navali, Rouhani 2008 |
High |
RCT |
Serious2 |
Not serious3 |
n.a. |
Very serious1 |
Not suspected |
Very low |
- GRADE-criterion: >300 events needed for no serious imprecision. In both studies less than <10 events (i.e. no excellent/good outcome) and wide confidence intervals
- Randomization and concealment of allocation unclear; no baseline characteristics reported, impossible to assess whether or not prognostic imbalance was present.
- Het feit dat de evidence gevonden voor zone 2 werd geëxtrapoleerd naar zone 1 was geen reden om (extra) af te waarderen voor indirect bewijs.
Beoordelingsdatum en geldigheid
Publicatiedatum : 15-04-2019
Beoordeeld op geldigheid : 07-04-2019
Uiterlijk in 2021 bepaalt het bestuur van de Nederlandse Vereniging voor Plastische Chirurgie of deze richtlijn nog actueel is. Zo nodig wordt een nieuwe werkgroep geïnstalleerd om de richtlijn te herzien. De geldigheid van de richtlijn komt eerder te vervallen indien nieuwe ontwikkelingen aanleiding zijn een herzieningstraject te starten.
De Nederlandse Vereniging voor Plastische Chirurgie is als houder van deze richtlijn de eerstverantwoordelijke voor de actualiteit van deze richtlijn. De andere aan deze richtlijn deelnemende wetenschappelijke verenigingen of gebruikers van de richtlijn delen de verantwoordelijkheid en informeren de eerstverantwoordelijke over relevante ontwikkelingen binnen hun vakgebied.
Algemene gegevens
De richtlijnontwikkeling werd ondersteund door J.J.A. de Beer, zelfstandig richtlijnmethodoloog en B.S. Niël-Weise, zelfstandig richtlijnmethodoloog en werd gefinancierd uit de Kwaliteitsgelden Medisch Specialisten (SKMS).
Doel en doelgroep
Doel
Het doel van de richtlijn is duidelijkheid en uniformiteit te creëren voor behandelaars over de behandeling van volwassenen en kinderen die zich presenteren met peesletsels van de buigpezen van de hand.
Specifieke doelen zijn:
- de diagnostiek op de spoedeisende hulp;
- operatieve hechttechnieken per betrokken zone en de daaraan gerelateerde nabehandeling;
- de organisatie van zorg en de mogelijke invaliditeit op basis van het letsel;
- bieden van ondersteuning bij de participatie en reïntegratie.
Doelgroep
De richtlijn beoogt een praktisch handvat te bieden aan beroepsgroepen die betrokken zijn bij de diagnostiek, behandeling en nazorg voor patiënten met een flexorpeesletsel: plastisch chirurgen, spoedeisende hulp artsen, traumachirurgen, orthopeden, huisartsen, revalidatieartsen, fysiotherapeuten, ergotherapeuten, bedrijfsartsen, klinisch arbeidsgenees-kundigen en verzekeringsartsen.
Samenstelling werkgroep
Voor het ontwikkelen van de richtlijn is in 2015 een multidisciplinaire werkgroep ingesteld, bestaande uit vertegenwoordigers van alle relevante specialismen die betrokken zijn bij de zorg voor patiënten die zich presenteren met peesletsels van de buigpezen van de hand.
De werkgroepleden zijn door hun beroepsverenigingen gemandateerd voor deelname. De werkgroep werkte gedurende 18 maanden aan de totstandkoming van de richtlijn.
De werkgroep is verantwoordelijk voor de integrale tekst van deze richtlijn.
- Dr. C.A. van Nieuwenhoven (voorzitter), plastisch chirurg, Erasmus Medisch Centrum, Rotterdam
- H. ter Linden, plastisch chirurg, Flevoziekenhuis, Almere/EXPERTISEPUNT.com, Utrecht
- D.J.J.C. van der Avoort, plastisch chirurg, Ikazia ziekenhuis, Rotterdam/Xpert Clinic, Rotterdam (tot 7 december 2015 in de werkgroep)
- Dr. T. van Mulken, plastisch chirurg, Universitair Medisch Centrum, Maastricht/ Zuyderland Medisch Centrum
- Dr. M. Obdeijn, plastisch chirurg, Academisch Medisch Centrum, Amsterdam
- B.H.M. Michielsen, revalidatiearts, Zuyderland Medisch Centrum, Heerlen/Adelante, Hoensbroek
- Dr. S. Hovers, spoedeisende hulp arts, Meander MC, Amersfoort
- Dr. M.R. de Vries, traumachirurg, Reinier de Graaf, Delft
- Mw. M. Wind, MSc., ergotherapeut/handtherapeut, CHT-NL, Hand & Pols Centrum Amsterdam, Amsterdam
- G. van Strien, MSc., fysiotherapeut/handtherapeut, CHT-NL, Fysiofit, Den Haag
Meelezers:
- Dr. L. A.M. Elders, bedrijfsarts-klinisch arbeidsgeneeskundige, Rijndam Arbeidsrevalidatie/ Erasmus Medisch Centrum, Rotterdam
- Dr. R. Kok, verzekeringsarts, UWV/NVVG, Rotterdam
- Mevr. R. Brouwers, gipsverbandmeester, Zuiderzeeziekenhuis, Lelystad
Met ondersteuning van:
- Mw. B.S. Niël-Weise, arts-microbioloog (n.p.), zelfstandig richtlijnmethodoloog, Deventer
- Dr. ir. J.J.A. de Beer, zelfstandig richtlijnmethodoloog, Utrecht
- Mw. Drs. H.W.J. Deurenberg, SIROSS, informatiespecialist, Oss
Belangenverklaringen
De werkgroepleden hebben schriftelijk verklaard of ze in de laatste vijf jaar een (financieel ondersteunde) betrekking onderhielden met commerciële bedrijven, organisaties of instellingen die in verband staan met het onderwerp van de richtlijn. Tevens is navraag gedaan naar persoonlijke financiële belangen, belangen door persoonlijke relaties, belangen d.m.v. reputatiemanagement, belangen vanwege extern gefinancierd onderzoek, en belangen door kennisvalorisatie. De belangenverklaringen zijn op te vragen bij de Nederlandse Vereniging voor Plastische Chirurgie, een overzicht vindt u hieronder:
|
Werkgroeplid |
Functie |
Nevenfuncties |
Persoonlijke financiële belangen |
Persoonlijke relaties |
Reputatie-management |
Extern gefinancierd onderzoek |
Kennis Valorisatie |
Overige belangen |
|
Christianne van Nieuwenhoven |
plastisch chirurg |
voorzitter ICHOM CHULD; lid richtlijn commissie NVPC; lid commissie kwaliteit NVPC; voorzitter European Reference Network CHULD (allen onbetaald) |
geen |
geen |
geen |
geen |
geen |
geen |
|
Hein ter Linden
|
Plastisch chirurg |
voorzitter dr Nicolaes Tulp Stichting (onbetaald); secretaris dutch association for facial plastic surgery (onbetaald); voorzitter adviescommissie introductieperiode universiteit Utrecht (onbetaald); expertisepunt (betaald) |
geen |
geen |
Zie nevenwerk-zaamheden |
geen |
geen |
geen |
|
Dirk Jan van der Avoort |
AIOS plastische chirurgie |
geen |
geen |
geen |
geen |
geen |
geen |
geen |
|
Tom van Mulken |
plastisch chirurg |
geen |
geen |
geen |
geen |
geen |
geen |
geen |
|
Miryam Obdeijn |
Plastisch chirurg |
voorzitter Nederlandse Vereniging voor Handchirurgie (onbetaald) |
geen |
geen |
geen |
geen |
geen |
geen |
|
Bernard Michielsen |
revalidatiearts |
opleider revalidatiegeneeskunde voor deelopleiding ziekenhuisrevalidatie (betaald via AMS) |
geen |
geen |
geen |
geen |
geen |
geen |
|
Sarah Hovers |
SEH-arts |
Lid richtlijnencommissie NVSHA |
geen |
geen |
geen |
geen |
geen |
geen |
|
Gwendolyn van Strien
|
handtherapeut docent postacademisch onderwijs zowel in Nederland als internationaal |
Consultant voor handencentra (betaald); coördinator NPI handtherapie opleiding (betaald); board of editors (international) voor journal of Hand Therapy (onbetaald) |
geen |
geen |
geen |
geen |
geen |
geen |
|
Marjolein Wind |
handtherapeut/ ergotherapeut |
Commissielid Hand Across Borders (onbetaald); afstudeerfase masterstudie ‘hand therapy’ aan de University of Derby (onbetaald) |
geen |
Collega’s op de werkvloer zouden baat kunnen hebben bij de uitkomst, echter wordt er al op bepaalde wijze gewerkt in de praktijk. |
nee |
nee |
nee |
nee |
|
Mark de Vries |
traumachirurg; opleider spoedeisende hulp |
geen |
geen |
geen |
geen |
geen |
geen |
geen |
|
Hans de Beer |
|
Honorary fellow International Institute of Social History, Amsterdam. |
geen |
geen |
geen |
geen |
geen |
Lezingen over GRADE bij Nefarma en Roche Nederland. |
|
Barbara Niël-Weise |
|
geen |
geen |
geen |
geen |
geen |
geen |
geen |
Inbreng patiëntenperspectief
Aandacht werd besteed aan het patiëntenperspectief door in de voorbereidende fase de Patiëntenfederatie Nederland te vragen om schriftelijke input omtrent knelpunten en aandachtspunten. De Patiëntenfederatie Nederland gaf aan dat zij niet actief deelnemen aan dit richtlijntraject en daarom geen knelpunten of aandachtspunten zullen aanleveren. De werkgroep heeft tevens geprobeerd een focusgroep te organiseren. Vanwege onvoldoende deelnemers ging de focusgroep bijeenkomst niet door. Tijdens de commentaarfase heeft de Patiëntenfederatie Nederland commentaar geleverd.
Methode ontwikkeling
Evidence based
Implementatie
In de verschillende fasen van de richtlijnontwikkeling is rekening gehouden met de implementatie van de richtlijn en de praktische uitvoerbaarheid van de aanbevelingen. Daarbij is uitdrukkelijk gelet op factoren die de invoering van de richtlijn in de praktijk kunnen bevorderen of belemmeren (zie implementatieplan).
Werkwijze
AGREE
Deze richtlijn is opgesteld conform de eisen volgens het rapport Medisch Specialistische Richtlijnen 2.0 van de adviescommissie Richtlijnen van de Raad Kwaliteit. Dit rapport is gebaseerd op het AGREE II instrument (Appraisal of Guidelines for Research & Evaluation II) (https://www.agreetrust.org/), dat een internationaal breed geaccepteerd instrument is en op ‘richtlijnen voor richtlijn’ voor de beoordeling van de kwaliteit van richtlijnen (http://www.cvz.nl).
Knelpuntenanalyse
Tijdens de voorbereidende fase inventariseerden de voorzitter van de werkgroep en de adviseur de knelpunten. Deze werden met de werkgroep besproken en vervolgens per mail aan de volgende organisaties voorgelegd met de vraag om input: het Zorginstituut Nederland, Inspectie voor de Gezondheidszorg, Nederlandse Zorgautoriteit, Nederlandse Patiënten Consumenten Federatie, Nederlands Huisartsen Genootschap, Zorgverzekeraars Nederland en Medirisk.
Uitgangsvragen en uitkomstmaten
Op basis van de uitkomsten van de knelpuntenanalyse zijn door de voorzitter en de adviseur concept-uitgangsvragen opgesteld. Deze zijn met de werkgroep besproken waarna de werkgroep de definitieve uitgangsvragen heeft vastgesteld. Vervolgens inventariseerde de werkgroep per uitgangsvraag welke uitkomstmaten voor de patiënt relevant zijn, waarbij zowel naar gewenste als ongewenste effecten werd gekeken.
Strategie voor zoeken en selecteren van literatuur
Eerst werd oriënterend gezocht naar bestaande buitenlandse richtlijnen [http://www.g-i-n.net/library/international-guidelines-library; https://www.ahrq.gov] en naar systematische reviews [Cochrane Library; Medline]. Vervolgens werd voor de afzonderlijke uitgangsvragen aan de hand van specifieke zoektermen gezocht naar gepubliceerde wetenschappelijke studies in (verschillende) elektronische databases. Tevens werd aanvullend gezocht naar studies aan de hand van de literatuurlijsten van de geselecteerde artikelen. In eerste instantie werd gezocht naar studies met de hoogste mate van bewijs. De werkgroepleden selecteerden de via de zoekactie gevonden artikelen op basis van vooraf opgestelde selectiecriteria. De geselecteerde artikelen werden gebruikt om de uitgangsvraag te beantwoorden. De databases waarin is gezocht, de zoekactie of gebruikte trefwoorden van de zoekactie en de gehanteerde selectiecriteria zijn te vinden in de module van desbetreffende uitgangsvraag.
Kwaliteitsbeoordeling individuele studies
Individuele studies werden systematisch beoordeeld, op basis van op voorhand opgestelde methodologische kwaliteitscriteria, om zo het risico op vertekende studieresultaten (bias) te kunnen inschatten. Deze beoordelingen kunt u vinden in de methodologische checklijsten.
Samenvatten van de literatuur
De relevante onderzoeksgegevens van alle geselecteerde artikelen werden overzichtelijk weergegeven in evidencetabellen. De belangrijkste bevindingen uit de literatuur werden beschreven in de samenvatting van de literatuur.
Beoordelen van de kracht van het wetenschappelijke bewijs
De kwaliteit van bewijs (‘quality of evidence’) werd beoordeeld met behulp van GRADE (Guyatt et al., 2008). GRADE is een methode die per uitkomstmaat van een interventie, of voor een risico- of prognostische factor, een gradering aan de kwaliteit van bewijs toekent op basis van de mate van vertrouwen in de schatting van de effectgrootte (tabel 1 en 2).
Tabel 1 Indeling van de kwaliteit van bewijs volgens GRADE
|
Hoog |
Er is veel vertrouwen dat het werkelijke effect dicht in de buurt ligt van het geschatte effect. |
|
|
|
|
Matig |
Er is matig vertrouwen in het geschatte effect: het werkelijk effect ligt waarschijnlijk dicht bij het geschatte effect, maar er is een mogelijkheid dat het hiervan substantieel afwijkt. |
|
|
|
|
Laag |
Er is beperkt vertrouwen in het geschatte effect: het werkelijke effect kan substantieel verschillen van het geschatte effect. |
|
|
|
|
Zeer laag |
Er is weinig vertrouwen in het geschatte effect: het werkelijke effect wijkt waarschijnlijk substantieel af van het geschatte effect. |
Tabel 2 De kwaliteit van bewijs wordt bepaald op basis van de volgende criteria
|
Type bewijs |
Voor studies over interventies: RCT start in de categorie ‘hoog’. Observationele studie start in de categorie ‘laag’. Alle overige studietypen starten in de categorie ‘zeer laag’.
Voor studies over een risico- of prognostische factor: Prospectieve of retrospectieve cohortstudie start in de categorie ‘hoog’. Voor andere studieontwerpen wordt afgewaardeerd via ‘risk of bias’. |
|
|
|
|
|
|
Afwaarderen |
‘Risk of bias’ |
- 1 Serieus - 2 Zeer serieus |
|
|
|
|
|
|
Inconsistentie |
- 1 Serieus - 2 Zeer serieus |
|
|
|
|
|
|
Indirect bewijs |
- 1 Serieus - 2 Zeer serieus |
|
|
|
|
|
|
Onnauwkeurigheid |
- 1 Serieus - 2 Zeer serieus |
|
|
|
|
|
|
Publicatiebias |
- 1 Waarschijnlijk - 2 Zeer waarschijnlijk |
|
|
|
|
|
|
|
|
|
Opwaarderen |
Groot effect |
+ 1 Groot + 2 Zeer groot |
|
|
|
|
|
|
Dosis-respons relatie |
+ 1 Bewijs voor gradiënt |
|
|
|
|
|
|
Alle plausibele ‘confounding’ |
+ 1 zou een effect kunnen reduceren + 1 zou een tegengesteld effect kunnen suggereren terwijl de resultaten geen effect laten zien. |
Formuleren van de conclusies
Een conclusie verwijst niet naar één of meer artikelen, maar wordt getrokken op basis van alle studies samen (body of evidence).
Overwegingen
Voor het komen tot een aanbeveling zijn naast de kwaliteit van het wetenschappelijk bewijs over de gewenste en ongewenste effecten van een interventie, of over de effectgrootte van een risico- of prognostische factor, vaak ook nog andere aspecten van belang.
Genoemd kunnen worden:
- kosten,
- waarden, voorkeuren en ervaringen van patiënten en behandelaars met betrekking tot interventies en uitkomsten van zorg,
- aanvaardbaarheid van interventies,
- haalbaarheid van een aanbeveling.
Bij voorkeur wordt ook voor deze aspecten naar wetenschappelijk bewijs gezocht. De werkgroep die deze richtlijn heeft opgesteld, heeft hiervan afgezien omdat de hiervoor benodigde tijd in geen enkele verhouding zou staan tot de verwachte opbrengst. De werkgroep heeft, daar waar dit noodzakelijk werd geacht, op basis van eigen ervaring en expertise de hiervoor genoemde aspecten geïnventariseerd.
Deze aspecten worden besproken na de ‘conclusie’ onder het kopje ‘overwegingen’.
Formuleren van aanbevelingen
De aanbevelingen geven een antwoord op de uitgangsvraag en zijn gebaseerd op het beste beschikbare wetenschappelijke bewijs en de belangrijkste overwegingen. De kracht van het wetenschappelijk bewijs en het gewicht dat door de werkgroep wordt toegekend aan de overwegingen bepalen samen de sterkte van de aanbeveling. Conform de GRADE-methodiek sluit een lage bewijskracht van conclusies in de systematische literatuuranalyse een sterke aanbeveling niet uit, en zijn bij een hoge bewijskracht ook zwakke aanbevelingen mogelijk. De sterkte van de aanbeveling wordt altijd bepaald door weging van alle relevante argumenten tezamen.
Randvoorwaarden (Organisatie van zorg)
In de knelpuntenanalyse en bij de ontwikkeling van de richtlijn is expliciet rekening gehouden met de organisatie van zorg: alle aspecten die randvoorwaardelijk zijn voor het verlenen van zorg (zoals coördinatie, communicatie, (financiële) middelen, menskracht en infrastructuur). Randvoorwaarden die relevant zijn voor het beantwoorden van een specifieke uitgangsvraag maken onderdeel uit van de overwegingen bij de bewuste uitgangsvraag. Meer algemene, overkoepelende, of bijkomende aspecten van de organisatie van zorg worden behandeld in desbetreffende module.
Indicatorontwikkeling
Gelijktijdig met het ontwikkelen van de richtlijn werden er interne kwaliteitsindicatoren ontwikkeld om het toepassen van de richtlijn in de praktijk te volgen en te versterken. Hiervoor werd gebruik gemaakt van de methodiek zoals beschreven in Programm für Nationale VersorgungsLeitlinien von BÄK, KBV und AWMF Qualitätsindikatoren. Manual für Autoren: 6. Qualitätsindikatoren für Nationale VersorgungsLeitlinien (2009).
Kennislacunes
Tijdens de ontwikkeling van deze richtlijn is systematisch gezocht naar onderzoek waarvan de resultaten bijdragen aan een antwoord op de uitgangsvragen. Bij elke uitgangsvraag is door de werkgroep nagegaan of er (aanvullend) wetenschappelijk onderzoek gewenst is.
Commentaar- en autorisatiefase
De conceptrichtlijn werd aan de betrokken wetenschappelijke verenigingen voorgelegd voor commentaar. Tevens werd de richtlijn voorgelegd aan de volgende organisaties ter becommentariëring: het Zorginstituut Nederland, Inspectie voor de Gezondheidszorg, Nederlandse Zorgautoriteit, Patiëntenfederatie Nederland, Nederlands Huisartsen Genootschap, Zorgverzekeraars Nederland en de Nederlandse Vereniging van Geneeskundig Adviseurs. De commentaren werden verzameld en besproken met de werkgroep. Naar aanleiding van de commentaren werd de conceptrichtlijn aangepast en definitief vastgesteld door de werkgroep. De definitieve richtlijn werd aan de betrokken (wetenschappelijke) verenigingen voorgelegd voor autorisatie. De Nederlandse Vereniging voor Orthopedie heeft de richtlijn geautoriseerd tot en met de module ‘Indicatie voor revalidatiegeneeskunde’, welke de vakinhoudelijke modules zijn. De overige beroepsverenigingen en organisaties hebben de richtlijn geautoriseerd.
Literatuurlijst
Guyatt et al., 2008Guyatt GH, Oxman AD, Vist GE, Kunz R, Falck-Ytter Y, Alonso-Coello P, Schünemann HJ; GRADE Working Group (2008). GRADE: an emerging consensus on rating quality of evidence and strength of recommendations. BMJ. 336: 924-6.
Programm für Nationale VersorgungsLeitlinien von BÄK, KBV und AWMF Qualitätsindikatoren. Manual für Autoren: 6. Qualitätsindikatoren für Nationale VersorgungsLeitlinien (2009).
Zoekverantwoording
|
Database |
Zoektermen |
Totaal |
|
Medline (OVID)
2000 –November 15th 2015
Dutch or English |
1 "neumeister$".fc_auts. and "flexor tendon repair".fc_titl. (2) 2 from 1 keep 1 (1) 3 "hardwicke$".fc_auts. and "multistrand core suture".fc_titl. (1) 4 2 or 3 (2) 5 "dy$".fc_auts. and "flexor tendon repair".fc_titl. (4) 6 from 4 keep 1-2 (2) 7 from 5 keep 2 (1) 8 6 or 7 (3) 9 tendon injuries/ or tendinopathy/ (15444) 10 (Tendon adj3 Injur*).tw. (2765) 11 tendin*.tw. (11343) 12 9 or 10 or 11 (24877) 13 "P voor flexorpeesletsel".ti. (0) 14 exp Hand/ (74266) 15 (hand or arm).tw. (396776) 16 (hand? or wrist? or forearm?).tw. (376635) 17 14 or 16 (415278) 18 12 and 17 (3537) 19 "flexorpeesletsel armen polsen handen".ti. (0) 20 "National guidance".kw. (2) 21 "National guidelines".kw. (11) 22 exp guideline/ (27443) 23 exp consensus development conferences as topic/ (2414) 24 guidelin*.tw. (222684) 25 20 or 21 or 22 or 23 or 24 (238229) 26 "onderdeel richtlijnen".ti. (0) 27 guidelin*.ti. (55616) 28 20 or 21 or 22 or 23 or 27 (73716) 29 18 and 28 (4) 30 12 and 28 (37) 31 (hand? or wrist? or forearm?).af. (442646) 32 14 or 31 (463192) 33 30 and 32 (4) 34 "filter systematic reviews".ti. (0) 35 meta analysis.pt. (62312) 36 (meta-anal$ or metaanal$).af. (109842) 37 (quantitativ$ adj10 (review$ or overview$)).tw. (5526) 38 (systematic$ adj10 (review$ or overview$)).tw. (84733) 39 (methodologic$ adj10 (review$ or overview$)).tw. (7368) 40 medline.tw. and review.pt. (50565) 41 (pooled adj3 analy*).tw. (10651) 42 or/35-41 (197252) 43 "filter systematic reviews".ti. (0) 44 12 and 42 (445) 45 32 and 44 (65) 46 (dutch or german or french or english).la. (22611908) 47 limit 44 to yr="2010 -Current" (289) 48 46 and 47 (287) 49 *tendon injuries/ or *tendinopathy/ (12083) 50 (Tendon adj3 Injur*).ti. (951) 51 tendin*.ti. (3264) 52 49 or 50 or 51 (13795) 53 "P flexorpeesletsel met focus".ti. (0) 54 48 and 52 (186) 55 54 not 45 (158) 56 "24996468".an. (1) 57 "24776553".an. (2) 58 "23174066".an. (1) 59 "21514745".an. (1) 60 "21285792".an. (2) 61 "21187807".an. (2) 62 or/56-61 (9) 63 "gemiste refs van 15 april".ti. (0) 64 Tendons/ (22148) 65 Tendons/su (6026) 66 exp Tendon Injuries/ (15444) 67 exp Hand Injuries/ (16960) 68 10 or 11 or 64 or 66 or 67 (56646)=P 69 "nieuwe P flexorpeesletsel".ti. (0) 70 exp Evidence-Based Medicine/ (60347) 71 42 or 70 (248723) 72 "filter systrev met evidence medicine uitgebreid".ti. (0) 73 25 and 46 and 68 (424) 74 14 or 15 or 16 or 31 or 67 (556187) 75 73 and 74 (161) 76 75 (161) 77 limit 76 to yr="2010 -Current" (45) 78 46 and 68 and 74 (21088) 79 71 and 78 (201) 80 79 (201) 81 limit 80 to yr="2010 -Current" (127) 82 62 and 81 (8) 83 62 not 81 (1) 84 78 and 83 (1) 85 81 not (45 or 55) (86) 86 46 and 68 and 74 (21088) 87 86 and (25 or 27) (161) 88 87 (161) 89 limit 88 to yr="2010 -Current" (45) 90 89 not 30 (44) 91 8 and 68 (3) 92 Suture Techniques/ (39217) 93 tendons/su (6026) 94 tendon injuries/su (5944) 95 suture.kf. (1352) 96 (repair adj3 techni*).kf. (17) 97 (suture adj3 techni*).tw. (3831) 98 (repair adj3 techni*).tw. (5948) 99 92 or 95 or 96 or 97 or 98 (45686) 100 68 and 99 (2777) 101 17 and 100 (750) 102 (two-strand or four-strand or 2-strand or 4-strand).tw. (570) 103 (two-strand or four-strand or 2-strand or 4-strand).kf. (6) 104 102 or 103 (570) 105 100 and 104 (143) 106 "huq$".fc_auts. and "zone 1 flexor".fc_titl. and "2013".fc_pubyr. and "1023".fc_pg. (1) 107 "9".fc_issue. and "38".fc_vol. and "outcomes of zone 1".fc_titl. and "2013".fc_pubyr. and "973".fc_pg. (1) 108 "tripathi$".fc_auts. and "flexor tendons".fc_titl. and "2009".fc_pubyr. and "85".fc_pg. (1) 109 "kang$".fc_auts. and "morbidity".fc_titl. and "2008".fc_pubyr. and "566".fc_pg. (1) 110 "sood$".fc_auts. and "flexor tendons".fc_titl. and "1996".fc_pubyr. and "629".fc_pg. (1) 111 108 or 109 or 110 (3) 112 Finger Phalanges/ (798) 113 (finger adj3 (phalang* or bone?)).tw. (324) 114 finger?.kf. (3429) 115 Finger Injuries/ (8764) 116 (finger adj3 injur*).tw. (754) 117 (finger adj3 injur*).kf. (253) 118 fingertip?.tw,kf. (4086) 119 or/112-118 (16251)=vingers 120 suture techniques/ or tenodesis/ (39540) 121 Orthopedic Procedures/ (15507) 122 Suture Anchors/ (1222) 123 ((suture? or bone?) adj3 anchor?).tw. (1842) 124 ((suture? or bone?) adj3 anchor?).kf. (57) 125 or/120-124 (56046) 126 119 and 125 (720) 127 "zone I".tw. (611) 128 "zone I".kf. (1) 129 118 or 127 or 128 (4676) 130 126 and 129 (79) 131 huq-*.au. (946) 132 130 and 131 (0) 133 huq-s.au. (54) 134 119 and 133 (2) 135 exp Tendon Injuries/ (15444) 136 exp Tendon Injuries/su (6557) 137 Finger Injuries/su (5630) 138 (multi adj3 strand).tw. (60) 139 (multi adj3 strand).kf. (1) 140 102 or 103 or 138 or 139 (623) 141 99 and 140 (177) 142 129 and 141 (7) 143 106 and 135 and 137 (1) 144 107 and 135 and 137 (1) 145 135 and 137 (1145) 146 129 and 145 (41) 147 143 or 144 (2) 148 "zone 1".tw. (1095) 149 118 or 127 or 128 or 148 (5736)= zone 1 150 145 and 149 (72) 151 tendon?.tw. (50419) 152 tendon?.kf. (3146) 153 135 or 93 or 94 or 151 or 152 (58047)=tendons 154 153 and 119 and 149 (198) 155 mt.fs. (2957696) 156 121 or 125 or 155 (2988156) 157 154 and 156 (84) 158 (pull adj3 through).tw. (2016) 159 (pull adj3 through).kf. (17) 160 158 or 159 (2016) 161 93 or 94 or 99 or 125 or 138 or 139 or 152 or 151 or 135 or 160 (116852) 162 (dutch or english or french or german).la. (22611908) 163 157 and 162 (80) 164 163 (80) 165 limit 164 to yr="2000 -Current" (63) 166 "huq$".fc_auts. and "flexor tendon".fc_titl. and "1023".fc_pg. (1) 167 "hardwicke$".fc_auts. and "flexor tendon".fc_titl. and "2015".fc_pubyr. (2) 168 from 165 keep 1-63 (63) 169 from 167 keep 1 (1) 170 "neumeister$".fc_auts. and "flexor tendon".fc_titl. and "2014".fc_pubyr. and "1222".fc_pg. (2) 171 from 170 keep 1 (1) 172 "39".fc_vol. and "hardwicke$".fc_auts. and "functional outcome after digital".fc_titl. and "2014".fc_pubyr. (1) 173 166 or 169 or 171 or 172 (4) 174 173 and 149 (1) 175 173 and 119 (1) 176 161 and 173 (4) 177 hand/su (4608) 178 Orthopedic Procedures/mt (7567) 179 177 or 178 or 119 or 137 (28063) 180 161 and 179 and 173 (4) 181 161 and 179 (11062) 182 181 and (42 or 70) (297) 183 180 and 182 (3) 184 180 not 183 (1) 185 (repair adj3 techniq*).tw. (5504) 186 (repair adj3 techniq*).kf. (16) 187 99 or 185 or 186 (45686) 188 outcome.tw. (697720) 189 outcome.kf. (8891) 190 treatment outcome/ (718800) 191 188 or 189 or 190 (1258444) 192 68 and 161 and 179 and (42 or 70) and 187 (14) 193 68 and 161 and (179 or 149) and (42 or 70) (47)=P + tendons + hand of zone 1 + SYSTREV OF ebm 194 68 and 161 and 149 and 179 (201)=P + tendons + zone 1 + hand of vinger surgery 195 "Range of Motion, Articular"/ (37011) 196 Pinch Strength/ (207) 197 (range adj3 motion).tw. (23095) 198 (range adj3 motion).kf. (380) 199 pain/ (115504) 200 (pain or strength).tw. (643173) 201 patient satisfaction/ or patient preference/ (68576) 202 (patient adj3 (satisf* or prefer*)).tw. (35301) 203 (patient adj3 (satisf* or prefer*)).kf. (934) 204 or/195-203 (782170) 205 191 or 204 (1908244)= outcome 206 194 and 205 (88) P + tendons + zone 1 + hand of vinger surgery + outcome 207 206 and 162 (86) 208 207 (86) 209 limit 208 to yr="2000 -Current" (69) 210 68 and 149 and 153 and 119 (160)= PICO 1 P + zone 1 + tendons + vingers 211 210 and 162 (155) 212 limit 211 to yr="2000 -Current" (106) 213 212 and 205 (59)= med20151115 Pico1 zone 1 en outcome 214 from 193 keep 1-47 (47) 215 from 213 keep 1-59 (59) 216 epitenon.tw. (153) 217 (flexor adj3 tendon).tw,kf. (4420) 218 216 and 217 (82) 219 149 and 218 and 153 (0) 220 218 and 68 (79) 221 218 and (119 or 149) (2) 222 inserti*.tw,kf. (144557) 223 68 and 222 and (119 or 149) (155) 224 223 and 161 (111) 225 223 and 161 and 149 (16) |
45 SRs 5 RCTs/CCTs 67 divers
|
|
Cochrane Libary |
Zie boven |
5 SRs 4 RCTs/CCTs 13 divers |
