Anticholinergica bij ECT
Uitgangsvraag
Welk anesthesiologisch beleid dient uitgevoerd te worden bij het gebruik van anticholinergica bij ECT?
Aanbeveling
Overweeg anticholinergica op indicatie te geven voor inductie van anesthesie. Indicaties zijn: patiënten met bètablokkers, patiënten waarbij dosistitratie plaatsvindt en bij telkens optredende bradycardie/aritmie.
Overweeg glycopyrronium intraveneus toe te dienen kort voor de inductie van anesthesie ter behandeling van overmatige speekselproductie.
Glycopyrronium en methylatropinenitraat hebben de voorkeur boven atropinesulfaat, omdat zij de bloed-hersenbarrière niet passeren.
Overwegingen
Kwaliteit van wetenschappelijk bewijs
Bewijs voor het routinematig geven van anticholinergica tijdens een ECT-kuur is nauwelijks aanwezig en adviezen daarvoor berusten alleen op case-reports.
Professioneel perspectief
Het routinematig toedienen van anticholinergica voor inductie van anesthesie kan aanleiding geven tot een grotere toename van het RPP dan wanneer er geen anticholinergica gegeven wordt. Dit is niet wenselijk bij cardiaal belaste patiënten. Er moet daarom een weloverwogen keuze gemaakt worden tussen de kans op een bradycardie/bradyaritmie zonder spontaan herstel tegenover een grotere stijging van het RPP bij patiënten waarbij dat niet gewenst is. Glycopyrronium heeft de voorkeur boven atropine, omdat het effect op het RPP minder uitgesproken is. Glycopyrronium en methylatropinenitraat hebben de voorkeur boven atropinesulfaat, omdat zij de bloed-hersenbarrière niet passeren. Centraal anticholinergische verschijnselen treden dan ook niet op.
Onderbouwing
Tijdens een ECT-sessie worden frequent premature atriale contracties (PACs), premature ventriculaire contracties (PVCs), bradycardieën en tachycardieën waargenomen. Direct na de ECT-sessie kan in zeldzame gevallen een bradycardie optreden. Om dit te voorkomen worden vaak anticholinergica als premedicatie gegeven, waarvan atropine en glycopyrronium de bekendste zijn. Hier wordt deze praktijk getoetst aan de huidige wetenschappelijk evidentie over het gebruik van anticholinergica bij ECT.
|
XΟΟΟ† |
Er zijn voorzichtige aanwijzingen dat bij gebruik van atropine tachycardieën meer uitgesproken zijn na een ECT-sessie met een toename van het RPP (rate pressure product). Atropine draagt voor ongeveer 30% bij aan de stijging van het RPP. Het effect van atropine op PACs en bradycardieën was in de ene RCT wel aanwezig en in de andere RCT niet.
(Mokriski e.a., 1992; Mayur e.a., 1998) |
|
XΟΟΟ† |
Er zijn voorzichtige aanwijzingen dat glycopyrronium de voorkeur verdient als te gebruiken anticholinergicum bij ECT, omdat het een beter antisialogisch effect heeft dan atropine. Tevens zijn er voorzichtige aanwijzingen dat het effect van glycopyrronium op het hartritme minder uitgesproken is in vergelijking met atropine.
(Ding & White, 2002; Grundmann & Oest, 2007) |
De literatuur voor het beantwoorden van deze uitgangsvraag is grotendeels overgenomen uit de vorige richtlijn ECT (2010), aangezien de werkgroep deze nog steeds relevant acht. Een systematische search bracht geen wetenschappelijk onderzoek die het routinematig gebruik van anticholinergica ondersteunt.
Er bestaat in de literatuur een groot aantal case reports, die ritmestoornissen beschrijven bij alle hypnotica in combinatie met succinylcholine. Ritmestoornissen worden ook alleen aan succinylcholine toegeschreven. Het is derhalve moeilijk om vast te stellen of de ritmestoornissen toegeschreven moeten worden aan een bepaald hypnoticum, aan succinylcholine of aan een combinatie van de twee. Het is ook bekend dat bij psychofarmaca en anesthesie ritmestoornissen kunnen optreden.
In twee randomized controlled trials (Mokriski e.a., 1992; Mayur e.a., 1998) is premedicatie van atropine vergeleken met een placebo. Mokriski e.a. namen een daling van PACs en bradycardieën waar in de atropine- groep vergeleken met placebo, in tegenstelling tot Mayur e.a. die geen verschil zagen met premedicatie met atropine. Beiden vonden meer tachycardieën na de ECT-sessie in de atropine-groep met een stijging van het rate pressure product (RPP = hartritme x systolische bloeddruk). Na de ECT-sessie gaat het RPP altijd omhoog en atropine draagt voor 32% daarin bij. Een toename van het RPP betekent dat het zuurstofverbruik van het myocard toeneemt. In beide artikelen wordt gepleit voor het alleen op indicatie geven van anticholinergica, aan patiënten met bètablokkers, bij dosistitratie en bij telkens optredende bradycardie/bradyaritmieën.
Mokriski e.a. (1992) hebben aangetoond dat met het hypnoticum methohexital in vergelijking tot thiopenthal minder bradycardieën, PACs en PVCs optreden. Een onderzoek naar het optreden van ritmestoornissen bij methohexital in vergelijking met de nu veel gebruikte hypnotica propofol en etomidaat heeft niet plaatsgevonden.
In vier review artikelen (Folk e.a., 2000; Ding & White, 2002; Saito e.a., 2005; Grundmann & Oest, 2007) wordt gesproken over de behandeling van bradycardie/bradyaritmieën. Er wordt een voorkeur voor glycopyrronium uitgesproken, het voorkomt bradyaritmieën en de tachycardieën zijn na de ECT-sessie minder uitgesproken en er bestaat een beter antisialogisch effect in vergelijking met atropine. Glycopyrronium heeft, in tegenstelling tot atropine, geen centrale anticholinergische bijwerkingen. In eén review (Folk e.a., 2000) wordt geadviseerd om glycopyrronium alleen op indicatie te geven. In de andere drie reviews wordt alleen over indicaties gesproken zonder een advies uit te spreken over wanneer glycopyrronium gebruikt moet worden.
De American Psychiatric Association Task Force on ECT (2001) adviseert om anticholinergica te overwegen, vooral als patiënten bètablokkers gebruiken en wanneer dosistritratie plaatsvindt.
Anticholinergica kunnen ook gegeven worden om de speekselproductie te verminderen. Er bestaat dan een voorkeur voor glycopyrronium vanwege het betere speekselvloedremmende effect (Ding & White, 2000; Grundmann & Oest, 2007).
Eén kleine studie beschrijft dat bij glycopyrronium extreme bradycardieën en cerebrale deoxygenatie voorkomen (Rasmussen e.a., 2007). Dit betreft echter een niet gerandomiseerde studie van acht patiënten, waarbij ook de dosering van het hypnoticum niet gestandaardiseerd is. Gerandomiseerde studies zijn nodig om dit effect vast te stellen.
- American Psychiatric Association Task Force on ECT. The practice of electroconvulsive therapy: recommendations for treatment, training and privileging. Washington DC. American Psychiatric Press 2001.
- Ding Z, White PF. Anesthesia for electroconvulsive therapy. Anesth Analg 2002; 94, 1351-1364.
- The ECT Handbook: The third report of the Royal College of Psychiatrists’Special Committee on ECT. Ed Scott AIF. 2nd edition. Council report CR 128 Royal College of Psychiatrists 2005.
- Folk JW, Kellner CH, Beale MD, et al. Anesthesia for electroconvulsive therapy: a review. J ECT 2000; 16: 157-170.
- Grundmann U, Oest M. Anästhesiologische aspekte bei elektrokrampftherapie. Anaesthesist 2007; 56: 202-211.
- Mayur PM, Shree RS, Gangadhar BN, et al. Atropine premedication and the cardiovascular response to electroconvulsive therapy. Br J Anaesth 1998; 81: 466-467.
- Mokriski BK, Nagle SE, Papuchis GC, et al. Electroconvulsive therapy-induced cardiac arrhythmias during anesthesia with methohexital, thiamylal, or thiopental sodium. J Clin Anesth 1992; 4: 208-212.
- Rasmussen P, Anderson JE, Koch P, et al. Glycopyrrolate prevents extreme bradycardia and cerebral deoxygenation during electroconvulsive therapy. J ECT 2007; 23: 147-152.
- Saito S. Anesthesia management for electroconvulsive therapy: hemodynamic and respiratory management. J Anesth 2005; 19:142-149.
Beoordelingsdatum en geldigheid
Publicatiedatum : 30-09-2021
Beoordeeld op geldigheid : 01-08-2021
Uiterlijk in 2026 bepaalt de Nederlandse Vereniging voor Psychiatrie (NVvP) in samenspraak met de betrokken partijen of deze richtlijn nog actueel is. Zo nodig wordt een nieuwe werkgroep geïnstalleerd om de richtlijn te herzien. De geldigheid van de richtlijn komt eerder te vervallen wanneer nieuwe ontwikkelingen aanleiding geven een vervroegd herzieningstraject te starten. In beide gevallen is de huidige richtlijn geldig tot het daadwerkelijk verschijnen van de definitieve herziene versie.
Algemene gegevens
Op initiatief van de Nederlandse Vereniging voor Psychiatrie (NVvP) is door de werkgroep Richtlijn Elektroconvulsietherapie (ECT) een update ontwikkeld van de multidisciplinaire richtlijn uit 2010. De ontwikkeling van de module werd methodologisch en organisatorisch ondersteund door het Trimbos-instituut.
Doel en doelgroep
De module is ontwikkeld als hulpmiddel. De Richtlijn ECT geeft aanbevelingen en handelingsinstructies voor de indicaties van ECT, technische aspecten, anesthesiologische zorg, vervolgbehandeling na ECT en organisatie van zorg.
De module geeft aanbevelingen ter ondersteuning van de praktijkvoering van alle professionals die betrokken zijn bij het bieden van ECT aan de groepen patiënten die deze nodig hebben. Op basis van de resultaten van wetenschappelijk onderzoek en overige overwegingen geeft de module een overzicht van goed (‘optimaal’) handelen als waarborg voor kwalitatief hoogwaardige zorg. De module kan tevens richting geven aan de onderzoeksagenda voor wetenschappelijk onderzoek op het gebied van ECT.
Vanuit de multidisciplinaire ontwikkelprocedure poogt de richtlijn een positief effect te hebben op de multidisciplinaire samenwerking in de dagelijkse praktijk. Daarnaast moet de richtlijn gezien worden als een leidende tekst, waarvan een vertaling kan plaatsvinden naar lokale zorgprogramma’s en protocollen. Het opstellen van lokale zorgprogramma’s en protocollen op basis van deze module wordt door de werkgroep aangemoedigd, omdat het voor de implementatie van de in de richtlijn beschreven optimale zorg bevorderlijk is.
Indien de aanbevelingen uit deze richtlijn in de concrete situatie niet aansluiten bij de wensen of behoeften van de patiënt voor wie ECT wordt overwogen of overwogen zou moeten worden, dan moet het mogelijk zijn beredeneerd af te wijken van de richtlijn, tenzij de wensen of behoeften van de patiënt naar de mening van de psychiater hem/haar kunnen schaden dan wel geen toegevoegde waarde hebben.
Afbakening
Deze module betreft indicaties, technische aspecten, anesthesiologische zorg, vervolgbehandeling en zorgorganisatie rond het aanbieden van ECT aan patiënten met een depressieve-, een suïcidale-, een manische-, een katatone-, of een psychotische episode, een episode met bewustzijnsdaling, of een motorisch ontregelde episode.
Met uitzondering van de module over ECT bij adolescenten, zijn studies over personen vanaf 18 jaar meegenomen. In de module is gezocht systematische reviews en meta-analyses met een publicatiedatum van 2008 tot en met 1 maart 2019. Nog niet gepubliceerde onderzoeken zijn niet meegenomen (wel onderzoeken 'in press'). Zie voor meer informatie over de afbakening van de module in de bijlagen. Per module is een bijlage opgenomen met toelichting over de gebruikte reviewstrategie (reviewprotocollen per uitgangsvraag).
Samenstelling werkgroep
De Multidisciplinaire Richtlijn ECT is ontwikkeld door de werkgroep ECT, in opdracht van de Nederlandse Vereniging voor Psychiatrie.
De werkgroep, onder voorzitterschap van prof. dr. Walter van den Broek, psychiater en opleider psychiatrie bij het Erasmus Medisch Centrum in Rotterdam, bestond uit: psychiaters, verpleegkundigen, verpleegkundig specialisten GGZ, anesthesiologen, een klinisch neuropsycholoog en een ervaringsdeskundige, die door de beroepsverenigingen en patiëntenvereniging werden afgevaardigd.
Voorafgaande aan het ontwikkeltraject werden kennismakingsgesprekken gevoerd met verscheidene kandidaatleden voor de werkgroep. Uit deze groep belangstellenden werden de huidige werkgroep leden geselecteerd. Naast de werkgroep is een groep van adviseurs samengesteld, die werd gevraagd voorafgaand aan de commentaarfase schriftelijk en telefonisch te reageren op onderdelen van de concepttekst. De werkgroep werd methodologisch en organisatorisch ondersteund door het technisch team van het Trimbos-instituut. Dit technisch team bestond uit een projectleider, literatuur reviewers, een gezondheidseconoom, een notulist en een projectassistente. Onderstaande schema's geven een overzicht van de samenstelling van de werkgroep, de adviesgroep en het ondersteunend technisch team.
Leden werkgroep
|
|
Naam |
Organisatie |
Beroepsvereniging |
|
1. |
Walter van den Broek |
Erasmus MC |
Psychiater, NVvP |
|
2. |
Jeroen van Waarde |
Rijnstate |
Psychiater, NVvP |
|
3. |
Martijn van Noorden |
LUMC |
Psychiater, NVvP |
|
4. |
Harm Pieter Spaans |
Parnassia |
Psychiater, NVvP |
|
5. |
Pascal Sienaert |
Upcku Leuven |
Psychiater, VVP België |
|
5. |
Mark Koning |
Rijnstate |
Anesthesioloog-Intensivist, NVA |
|
6. |
Nick Koning |
Rijnstate |
Anesthesioloog, NVA |
|
7. |
Lianneke Egberink |
GGz InGeest |
Verpleegkundig specialist GGz, V&VN |
|
8. |
Franklin Dik |
GGz Rivierduinen |
Verpleegkundig specialist GGz, V&VN |
|
9. |
Esmée Verwijk |
AMC |
Klinisch neuropsycholoog, NIP |
|
10. |
Hector van den Boorn |
AMC |
Clientvertegenwoordiger, MIND |
Leden Adviesgroep
|
Module |
Naam |
Organisatie |
Beroep |
|
Indicatie voor ECT |
Eric van Exel |
GGzIngeest |
Psychiater, voorzitter WEN |
|
Technische aspecten |
Metten Somers |
UMCU |
Psychiater, voorzitter WEN |
|
Hans Warning |
UMCG |
Verpleegkundig specialist psychiatrie |
|
|
Anesthesiologische zorg |
Theo Groenland |
Park Medisch Centrum |
Anesthesioloog |
|
Zorgorganisatie |
Judith Godschalx |
Spaarne Gasthuis |
Psychiater |
|
Bijwerkingen (verschillende modules) |
Mike van Kessel |
Antes |
Psycholoog |
Methodologische ondersteuning
|
Naam
|
Ondersteuning |
|
Danielle van Duin |
Projectleider, Trimbos-instituut |
|
Matthijs Oud |
Reviewer, Trimbos-instituut |
|
Egbert Hartstra |
Reviewer, Trimbos-instituut |
|
Ben Wijnen |
Gezondheidseconoom, Trimbos-instituut |
|
Diana de Ruijter Korver |
Projectassistent, Trimbos-instituut |
In totaal kwam de werkgroep ECT voorafgaand aan de commentaarfase 7 keer bijeen in een periode van 13 maanden (januari 2019 – februari 2020). In deze periode werden de stappen van de methodiek voor evidence-based richtlijnontwikkeling (EBRO) doorlopen. Op systematische wijze werd literatuuronderzoek gedaan, waarna de reviewers een selectie maakten in de gevonden onderzoeken (zie voor informatie over de selectiecriteria: de per module bijgevoegde reviewprotocollen). De reviewers beoordeelden de kwaliteit en inhoud van de aldus verkregen literatuur en verwerkten deze in evidence tabellen, Risk of bias tabellen, forest plots, GRADE profielen en beschrijvingen van de wetenschappelijke onderbouwing en wetenschappelijke (gewogen) conclusies. Leden van de werkgroep gingen op basis van de gevonden literatuur met elkaar in discussie over praktijkoverwegingen en aanbevelingen. De werkgroepleden schreven samen met het technisch team van het Trimbos-instituut de concepttekst, die ter becommentariëring openbaar is gemaakt. De ontvangen commentaren zijn verzameld in een commentaartabel, die tijdens een werkgroepbijeenkomst is besproken. Na het verwerken van de op deze bijeenkomst voorgestelde wijzigingen is de definitieve richtlijn ter autorisatie aangeboden aan de betrokken beroepsverenigingen en patiëntorganisatie.
Inbreng patiëntenperspectief
Zie het verslag van de patiënt focusgroep bijeenkomst in de bijlagen.
Methode ontwikkeling
Evidence based
Implementatie
Recent onderzoek laat zien dat er bij trajecten rond kwaliteitsstandaarden voornamelijk aandacht is voor de ontwikkeling van de kwaliteitstandaard. Planmatige opgezette en onderbouwde invoering komt maar heel beperkt van de grond. Hierop dient gericht te worden aangestuurd door financiers, zodat hier al bij de start geld voor beschikbaar is. De Regieraad voor richtlijntrajecten onderschrijft dan ook een programmatische aanpak van de ontwikkeling, invoering én evaluatie van kwaliteitsstandaarden inclusief (financiële en organisatorische) middelen, om het gebruik van de standaarden te stimuleren, monitoren en evalueren[1]. TNO, CBO en het Trimbos-instituut besloten deze opdracht samen uit te voeren, met als doel de complementaire inzichten en expertise te vertalen in een gemeenschappelijke visie op richtlijnen en andere kwaliteitsstandaarden. Dit resulteerde in een praktisch instrument voor een analyse van richtlijntrajecten: Kwaliteit Richtlijnontwikkeling, Invoering en Evaluatie (KRIE).
Werkwijze
De multidisciplinaire richtlijn ECT is ontwikkeld volgens de methodiek van de evidence based richtlijnontwikkeling (EBRO).
Uitgangsvragen
De module is ontwikkeld op geleide van uitgangsvragen, die gebaseerd zijn op knelpunten die worden ervaren rondom indicaties, technische aspecten, anesthesiologische zorg, vervolgbehandeling, en organisatie van zorg bij ECT.
De module is geen leerboek waarin zoveel mogelijk beschikbare kennis over een onderwerp wordt opgenomen, maar een document met praktische aanbevelingen rondom knelpunten uit de praktijk. Dat betekent dat praktijkproblemen zoveel als mogelijk uitgangspunt zijn van de teksten in de module. Dat betekent ook dat méér aandacht gegeven wordt aan de wijze waarop die praktijkproblemen worden opgelost, dan aan degene door wie die problemen worden aangepakt of opgelost. De module is een document waarin staat hoe indicatiestelling, technische uitvoering, anesthesiologische begeleiding, vervolgbehandeling bij ECT er inhoudelijk uitziet. Daarnaast worden in een apart module aanbevelingen gedaan voor de organisatie van zorg bij ECT en over de kosteneffectiviteit en budget impact van het aanbieden van ECT. In deze module worden de hieronder beschreven ‘klinische uitgangsvragen’ behandeld in de verschillende modules.
Uitgangsvragen in de richtlijn ECT zijn:
|
Module |
Uitgangsvragen |
|
Indicaties voor ECT |
Stemmingsstoornissen
Primair psychotische stoornissen
Overige therapieresistente aandoeningen
|
|
Technische Aspecten van ECT |
|
|
Anesthe-siologische zorg |
|
|
Vervolg behandeling na ECT |
|
|
Organisatie van zorg |
|
|
Perspectief patiënten en naasten |
|
|
Economische analyse ECT |
volwassenen (18+) met een therapieresistente psychotische episode? |
Zoekstrategie
Om de klinische uitgangsvragen te beantwoorden is, in overleg met de werkgroepleden, op systematische wijze literatuuronderzoek verricht en is een selectie gemaakt binnen de gevonden onderzoeken volgens vooraf vastgestelde selectiecriteria. Er is gezocht naar bestaande (buitenlandse) evidence-based richtlijnen voor ECT, systematische reviews en meta-analyses. In de literatuur searches is gezocht naar literatuur in de Engelse, Nederlandse, Franse, en Duitse taalgebieden. Voor het zoeken naar publicaties is gebruik gemaakt van de volgende informatiebronnen:
- Psychological Information Database (PsycINFO)
- PubMed
- Cumulative Index to Nursing and Allied Health Literature (CINAHL)
- Excerpta Medica database (Embase)
Selectiestrategie
Bij de selectie van artikelen zijn de volgende criteria gehanteerd:
- Geeft het onderwerp van het gevonden onderzoek voldoende antwoord op de uitgangsvraag: worden de binnen GRADE vastgestelde kritische en belangrijke uitkomstmaten in het onderzoek geëvalueerd? (zie voor meer informatie over GRADE verderop in deze module);
- Sluit de doelgroep van het gevonden onderzoek voldoende aan bij de doelgroep van de module?;
- Is er sprake van een meta-analyse of systematic-review van randomised controlled trials (RCT), cohort onderzoeken, cross-sectioneel onderzoek, patiëntcontrole onderzoek of wetenschappelijke verantwoord kwalitatief onderzoek? Bij een longitudinaal onderzoek: Is er sprake van een voldoende lange follow-up periode?;
Zie voor meer informatie over de zoekstrategie de bijlagen per module en voor meer informatie over de selectiecriteria per uitgangsvraag de reviewprotocollen in de bijlagen per module.
Beoordeling van de kwaliteit van het bewijs
Studies werden indien mogelijk door twee personen beoordeeld op het risico op bias met behulp van de Cochrane Collaboration Risico van Bias Assessment Tool (Higgins 2008). Elke studie werd gewaardeerd op de wijze van randomisatie en toewijzing; blindering van de deelnemers, beoordelaars, en therapeuten; gehanteerde methode om met uitval van deelnemers om te gaan; en of alle uitkomsten zijn gerapporteerd. Risico op bias kon als hoog (serieuze kans op beïnvloeding van het resultaat), laag (waarschijnlijk geen invloed op het resultaat), of onduidelijk worden beoordeeld. Indien een geselecteerde studie al een risico op bias analyses had uitgevoerd is deze overgenomen.
Voor het bewijs rondom interventies is daarna het bewijs van de onderzoeken per uitkomstmaat gegradeerd met behulp van GRADE[1]. De kwaliteit van het bewijs kent daarbij vier niveaus, te weten; zeer laag, laag, matig en hoog. In deze module is gekozen om de GRADE niveaus weer te geven met behulp van de volgende neutrale en internationaal toepasbare weergave:
|
Hoog |
XXXX |
|
Matig |
XXXO |
|
Laag |
XXOO |
|
Zeer laag |
XOOO |
Het studiedesign bepaalt de uitgangspositie van de kwaliteit van bewijs. Gerandomiseerde, gecontroleerde studies (RCT's) hebben over het algemeen meer bewijskracht dan observationele studies. Daarom is hun uitgangspositie hoog, terwijl de uitgangspositie van observationele studies laag is. De kwaliteit van het bewijs per uitkomstmaat wordt, behalve door de methodologische kwaliteit van de individuele onderzoeken, ook bepaald door andere factoren, zoals de mate van consistentie van de gevonden resultaten uit de verschillende onderzoeken en de precisie van de gevonden uitkomst (zie tabel 1).
Tabel 1 GRADE Factoren voor downgraden en upgraden
Het niveau van de kwaliteit van het bewijs (zeer laag, laag, matig en hoog) verwijst naar de mate van vertrouwen dat men heeft in de schatting van het effect van een behandeling.
|
We downgraden het niveau van de kwaliteit van bewijs van studies met een hoge uitgangspositie (RCT’s), bij:
|
We upgraden het niveau van de kwaliteit van bewijs van observationele studies bij:
|
|
|
|
|
|
|
|
|
|
|
Samenvatten van resultaten
Van elk artikel is een samenvatting gemaakt, waarin de belangrijkste kenmerken van het onderzoek zijn opgenomen (bij een RCT zijn dat bijvoorbeeld het doel van het onderzoek, het onderzoeksdesign, patiëntkenmerken, interventies, uitkomstmaten en de resultaten). Bij de uitgangsvragen over interventies is waar mogelijk voor elke kritische uitkomstmaat een meta-analyse uitgevoerd, om de omvang van het klinisch effect van de interventie samen te vatten. De data uit oorspronkelijke onderzoeken worden hiervoor verwerkt in een forest plot, welke een grafische weergave van de meta-analyse geeft (zie tabel 2 voor een voorbeeld van een forest plot). In het geval dat een geselecteerde studie een meta-analyses betrof, is gebruik gemaakt van de al uitgevoerde meta-analyses uit de desbetreffende publicatie.
Tabel 2 Voorbeeld van een forest plot met toelichting
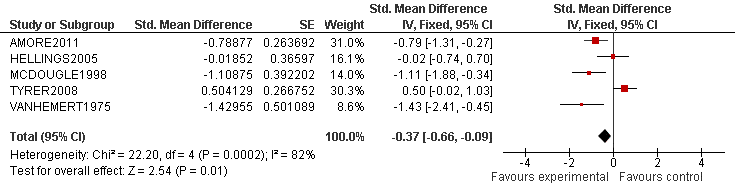
De verticale lijn is de lijn van geen effect.
- Elke blokje geeft de puntschatting van het interventie effect van een onderzoek aan
- De grootte van het blokje correspondeert met het gewicht van het onderzoek binnen de meta-analyse
- De horizontale lijn is een weergave van het betrouwbaarheidsinterval (95% BI)
- De diamant is een weergave van het overall effect (gemiddeld gewogen effect)
- De significantie van het overall effect wordt onderaan de plot gegeven (z-score en p-waarde)
- De I2 geeft de mate van heterogeniteit van de studies aan (consistentie van de resultaten)
Wanneer er onvoldoende data beschikbaar waren om een meta-analyse uit te voeren, stelden de reviewers in enkele gevallen een narratieve (beschrijvende) review van het beschikbare bewijs op (zonder ‘gepoolde’ resultaten en berekening van mate van heterogeniteit, maar met een beschrijving van de kwaliteit). De kwaliteitsbeoordeling en een samenvattende beschrijving van de verschillende onderzoeken die zijn geselecteerd vanuit de systematische literatuur search worden voor elke uitgangsvraag beschreven onder het kopje ‘wetenschappelijke onderbouwing’.
Conclusies
De formulering van de conclusies, gebaseerd op de studies uit de systematische literatuur search, is afgestemd op het GRADE niveau (zie tabel 3). Deze formulering sluit ook aan bij de ‘levels of evidence’ welke indeling (niveau 1 t/m 4) voorheen werd gebruikt in onder andere de multidisciplinaire richtlijn Schizofrenie.
Tabel 3 Formulering conclusies n.a.v. GRADE niveau
|
GRADE |
Levels of evidence |
Formulering conclusies |
|
XXXX |
Niveau 1 |
“Het is aangetoond dat…” |
| XXXO |
Niveau 2 |
“Het is aannemelijk dat…” |
|
XXOO |
Niveau 3 |
“Er zijn aanwijzingen dat…” |
|
XOOO |
Niveau 4 |
“Er zijn voorzichtige aanwijzingen dat…” |
Conversie van levels of evidence naar GRADE
In de huidige richtlijn is er gekeken of de uitgangsvragen in de modules Indicaties, Technische en verpleegkundige aspecten en Anesthesiologische zorg beantwoord kunnen worden aan de hand van recent uitgevoerde systematische reviews en meta-analyses (en de losse randomized controlled trials daarbinnen). In het geval dat er geen recente systematische reviews en/of meta-analyses zijn gevonden zijn in de huidige richtlijn de conclusies uit de vorige richtlijn Elektroconvulsietherapie (2de herziene versie; NVvP, 2010) omgezet van ‘levels of evidence’ naar ‘GRADE’. Kort samengevat worden conclusies getrokken op basis van bewijs waarvan de sterkte wordt aangegeven doormiddel van niveau 1 (sterk) t/m niveau 4 (zwak) (zie tabel 4). Deze niveaus worden bepaald aan de hand van de methodologische kwaliteit van de individuele onderzoeken waar de conclusies op gebaseerd zijn (zie tabel 2). In de GRADE methode wordt kwaliteit van het bewijs gerangschikt in vier niveaus, te weten; zeer laag, laag, matig en hoog (zie tabel 5). Bij het omzetten van ‘levels of evidence’ naar ‘GRADE’ kwam deze rangschikking als volgt tot stand.
Conclusies met de niveaus 3 of 4 werden omgezet naar ‘zeer laag’. Wanneer een niveau 3 conclusie gebaseerd was op observationele studies (methodologische kwaliteitsniveau B), werd er gekeken of er stapsgewijs geüpgraded kon worden. Dit werd gedaan in het geval dat de observationele studie een groot effect liet zien, wanneer mogelijke confounders het ware effect verminderd hadden, en wanneer er bewijs is van een verband tussen de dosering en de respons.
Bij niveau 2 conclusies is er gekeken naar de methodologische kwaliteit van de individuele onderzoeken. In het geval dat dit een non-RCT/observationele studie betrof was het GRADE startpunt ‘zeer laag’ en werd er gekeken of er stapsgewijs geüpgraded kon worden. Wanneer het een RCT betrof was het GRADE startpunt ‘hoog’. Vervolgens werd op basis van de full tekst gedowngraded voor risk of bias (tekortkoming[en] in de studie), inconsistentie van de resultaten, indirect bewijs, onnauwkeurigheid van de resultaten en publicatie bias.
Bij niveau 1 conclusies werd er gekeken naar de methodologische kwaliteit van de individuele onderzoeken. Wanneer dit een RCT was (methodologische kwaliteitsniveau A2) was het GRADE startpunt ‘hoog’ en werd de full tekst gebruikt om GRADE uit te voeren. In het geval van een narratieve review werd er in de referentielijst van de review gezocht naar relevante RCTs, wanneer deze er niet waren was het GRADE startpunt ‘zeer laag’ en werd er gekeken of er geüpgraded kon worden op basis van individuele observationele studies. Wanneer er wel een relevante RCT was gebruikt was het GRADE startpunt ‘hoog’ en werd op basis van de full tekst GRADE uitgevoerd. Als de niveau 1 conclusie gebaseerd was op een systematische review/meta-analyse (methodologische kwaliteitsniveau A1) werd alle informatie van de relevante RCTs uit de full tekst gehaald en waar nodig aangevuld met informatie uit de originele artikelen. De GRADE score was in deze gevallen ‘hoog’ en de standaard GRADE methode werd uitgevoerd om het uiteindelijke kwaliteitsniveau van het bewijs te bepalen.
De conclusies afkomstig uit de vorige richtlijn Elektroconvulsietherapie waarvan de levels of evidence zijn omgezet naar GRADE worden in de modules aangeduid met een †.
Tabel 4 Levels of evidence zoals gebruikt in de vorige Richtlijn Elektroconvulsietherapie (2de herziene versie, NVvP, 2010)*
|
Level of evidence |
Conclusie gebaseerd op** |
|
Niveau 1 |
onderzoek van niveau A1 of ten minste twee onafhankelijk van elkaar uitgevoerde onderzoeken van niveau A2 |
|
Niveau 2 |
één onderzoek van niveau A2 of ten minste twee onafhankelijk van elkaar uitgevoerde onderzoeken van niveau B |
|
Niveau 3 |
één onderzoek van niveau B of C |
|
Niveau 4 |
mening van deskundigen |
*Tabel is een aangepaste versie zoals weergegeven in Richtlijn Elektroconvulsietherapie (2de herziene versie, NVvP 2010) ** Zie tabel 5 voor overzicht van bepaling methodologische kwaliteit van individuele onderzoeken.
Tabel 5 Bepaling van de methodologische kwaliteit van individuele onderzoeken zoals gebruikt in de Richtlijn Elektroconvulsietherapie (2de herziene versie, NVvP, 2010)*
|
Interventie |
Diagnostische accuratesse-onderzoek |
Schade of bijwerkingen, etiologie, prognose |
|
A1: Systematische review van ten minste twee onafhankelijk van elkaar uitgevoerde onderzoeken van A2-niveau |
|
|
|
A2: Gerandomiseerd dubbelblind vergelijkend klinisch onderzoek van goede kwaliteit van voldoende omvang |
Onderzoek ten opzichte van een referentietest (een ‘gouden standaard’) met tevoren gedefinieerde afkapwaarden en onafhankelijke beoordeling van de resultaten van test en gouden standaard, betreffende een voldoende grote serie van opeenvolgende patiënten die allen de index- en referentietest hebben gehad |
Prospectief cohort-onderzoek van voldoende omvang en follow-up, waarbij adequaat gecontroleerd is voor ‘confounding’ en selectieve follow-up voldoende is uitgesloten |
|
B: Vergelijkend onderzoek, maar niet met alle kenmerken als genoemd onder A2 (hieronder valt ook patiëntcontrole-onderzoek, cohortonderzoek) |
Onderzoek ten opzichte van een referentietest, maar niet met alle kenmerken die onder A2 zijn genoemd |
Prospectief cohort-onderzoek, maar niet met alle kenmerken als genoemd onder A2, of retrospectief cohort-onderzoek of patiënt-controleonderzoek |
|
C: Niet-vergelijkend onderzoek |
|
|
|
D: Mening van deskundigen |
|
|
*Tabel is een aangepaste versie zoals weergegeven in Richtlijn Elektroconvulsietherapie (2de herziene versie, NVvP, 2010)
Praktijkoverwegingen
Naast de wetenschappelijke onderbouwing, waarin vanuit de systematische literatuursearch de conclusies zijn getrokken op basis van het best beschikbare bewijs, is voor elke uitgangsvraag expert kennis verzameld. Hiervoor hebben de leden van de werkgroep gebruik gemaakt van een GRADE checklist ‘Van bewijs naar aanbeveling’, waarmee systematisch wordt nagegaan of er relevante praktijkoverwegingen zijn voor een aantal vooraf bepaalde factoren, waaronder: balans tussen gewenste en ongewenste effecten, patientenperspectief, middelenbeslag en maatschappelijk perspectief. Deze overwegingen werden onderbouwd vanuit ‘grijze literatuur’ (studies, rapporten en andere teksten die niet vanuit de systematische literatuursearch en -selectie zijn verwerkt in de wetenschappelijke conclusies). De aanbevelingen werden gebaseerd op de combinatie van de wetenschappelijke conclusies en de praktijkoverwegingen.
Aanbevelingen
Aanbevelingen kunnen gegradeerd worden als ‘sterk’ (onvoorwaardelijk) of ‘zwak’ (voorwaardelijk). Wanneer de kwaliteit van het bewijs voor de positieve en negatieve effecten van een interventie hoog is, kan dit leiden tot een sterke aanbeveling, en omgekeerd, wanneer de bewijskracht laag tot zeer laag is, kan dit een zwakke aanbeveling opleveren. Een zwakke aanbeveling geeft meer ruimte om af te wijken en aandacht te schenken aan alternatieven die passen bij de behoeften van de patiënt, terwijl bij een sterke aanbeveling die ruimte beperkt is. Echter, de kracht van het wetenschappelijke bewijs is niet de enige factor die de sterkte van de aanbevelingen bepaalt. De aanbevelingen zijn gebaseerd op wetenschappelijk bewijs enerzijds, en overige overwegingen, zoals praktijkervaringen van de werkgroepleden, ervaringen en voorkeuren van patiënten, kosten, beschikbaarheid en organisatorische aspecten, anderzijds.
Voor de formulering van ‘sterke’ (onvoorwaardelijke) en ‘zwakke’ (voorwaardelijke) aanbevelingen is de volgende indeling aangehouden (zie tabel 6):
Tabel 6 GRADE Voorkeursformulering sterke / zwakke aanbevelingen
|
Gradering aanbeveling |
Betekenis |
Voorkeursformulering |
|
STERK VOOR |
De voordelen zijn groter dan de nadelen voor bijna alle patiënten. Alle of nagenoeg alle geïnformeerde patiënten zullen waarschijnlijk deze optie kiezen. |
We bevelen [interventie] aan. |
|
ZWAK VOOR |
De voordelen zijn groter dan de nadelen voor een meerderheid van de patiënten, maar niet voor iedereen. De meerderheid van geïnformeerde patiënten zal waarschijnlijk deze optie kiezen. |
Overweeg [interventie], bespreek de voor- en nadelen). |
|
ZWAK TEGEN |
De nadelen zijn groter dan de voordelen voor een meerderheid van de patiënten, maar niet voor iedereen. De meerderheid van geïnformeerde patiënten zal waarschijnlijk deze optie kiezen. |
Wees terughoudend met [interventie], bespreek de voor- en nadelen). |
|
STERK TEGEN |
De nadelen zijn groter dan de voordelen voor bijna alle patiënten. Alle of nagenoeg alle geïnformeerde patiënten zullen waarschijnlijk deze optie kiezen. |
We bevelen [interventie] niet aan. |
Methode: economische analyse
Het doel van de economische evaluatie was om bij te dragen aan de ontwikkeling van de richtlijn door het leveren van bewijs over de kosteneffectiviteit van ECT. Dit werd bereikt door het uitvoeren van een systematische literatuur search naar bestaand economisch bewijs. Systematische literatuur searches naar economisch bewijs zijn uitgevoerd voor ECT bij therapieresistente depressie.
Zoekstrategie
Er werd een systematische literatuur zoekstrategie uitgevoerd om al het relevante bewijs te identificeren. Zoekstrategieën werden beperkt tot economische onderzoeken en Health Technology Assessment Reports, en uitgevoerd in de volgende databases:
- Health Technology Assessment (HTA) database
- NHS Economic Evaluation Database (NHS EED)
- EMBASE
- PsychINFO
- CINAHL
- PubMed
- Cochrane Database of Systematic Reviews (CDSR)
Daarnaast werd Google en Google Scholar doorzocht op onderzoeken welke mogelijk ontbraken in de elektronische databases. Verder werd literatuur in eerdere richtlijnen gecheckt. Enig relevant bewijs vanuit de klinische literatuursearch werd in deze periode aan de Health Economist beschikbaar gesteld. De HTA en NHS EED databases zijn relatief beperkt in omvang, waardoor werd gekozen voor een brede zoekstrategie gebaseerd op een klinische Cochrane review van Peng et al. (2014) gecombineerd met een zoekstrategie van Wilczynski et al. (2004) die speciaal ontwikkeld is voor het identificeren van economische studie.
Selectiestrategie
De volgende selectiecriteria zijn toegepast om vanuit de resultaten van economische searches onderzoeken te selecteren voor nadere evaluatie:
- Richten op patiënten met depressie.
- Volledige economische evaluatie (d.w.z. dat tenminste twee behandelingen met elkaar vergeleken werden in termen van kosten en effecten) gebaseerd op een klinische studie of een modelleringsstudie.
- ECT als een van de armen in de studie.
- Selectiecriteria rond soorten klinische condities, gebruikers van zorg en interventies die worden beoordeeld waren identiek aan die in de klinische literatuur reviews.
- Een voorwaarde voor inclusie van onderzoeken was dat deze voldoende details beschreven over methoden en resultaten en dat de gegevens en de resultaten van het onderzoeken extraheerbaar waren. Dit om het mogelijk te maken om de methodologische kwaliteit van het onderzoeken te beoordelen. Poster presentaties en abstracts werden geëxcludeerd.
Beschrijving van de resultaten en conclusies
Het economisch bewijs dat is geselecteerd in deze module is apart weergegeven.
Literatuur
Gevers, J.K.M., & Aalst, A. van (1998). De rechter en het medisch handelen (3e druk). Deventer: Kluwer.
Higgins, J.P.T., Green, S., & Cochrane Collaboration (2008). Cochrane handbook for systematic Reviews of interventions. Chichester, England/Hoboken, NJ: Wiley-Blackwell.
[1] GRADE: Grading of Recommendations Assessment, Development and Evaluation
[2] Het blinderen van deelnemers en therapeuten is in deze richtlijn niet meegenomen in de beoordeling van studies rond psychosociale interventies, omdat blinderen van de deelnemers en therapeuten niet goed mogelijk is bij deze interventies.
