Organisatie van zorg bij ernstig astma
Uitgangsvraag
Hoe dient de organisatie van zorg rondom patiënten met ernstig astma eruit te zien?
Aanbeveling
Zet rondom een kenniscentrum een regionaal astmazorgnetwerk op om de (ernstige) astmazorg te optimaliseren.
Overwegingen
Aandacht voor astma dat onvoldoende gecontrolleerd is
Astma dat onvoldoende gecontrolleerd is geeft vaak veel klachten en heeft een grotere kans op een astma-aanval. In 2014 heeft de ERS/ATS task force dit gedefinieerd als, ongecontroleerd astma als er sprake is van een van de volgende 4 criteria:
a. Slechte symptoom controle: ACQ ≥ 1,5 of ACT < 20;
b. Frequente astma-aanvallen: ≥ 2 prednisolonbehandelingen in voorgaande jaar;
c. Ernstige astma-aanval: ≥ 1 ziekenhuisopname voorgaande jaar;
d. Luchtwegobstructie: FEV1< 80 % pred, bij FEV1/FVC < LLN.
Deze patiëntengroep bevindt zich zowel in de 1e lijn als in de 2e of 3e lijn. Ongecontrolleerd astma leidt voor de patiënt tot veel onzekerheid, angst en zelfs depressie. Deze groep patiënten maakt meer gebruik van de gezondheidszorg en heeft vaker werkverzuim ten gevolge van ziekte of is minder productief tijdens werk. Meestal werkt deze groep ook minder dan de gezonde leeftijdsgenoten. Naast werkverzuim is aangetoond dat deze groep een toegenomen bewegingsarmoede heeft en vaker chronisch moe is in vergelijking met leeftijdsgenoten (Eassey, 2019).
Astma is de meest voorkomende chronische aandoening tijdens zwangerschap (10%), en ongecontrolleerd astma brengt meer risico’s met zich mee voor moeder en kind dan stabiel astma. Dit vraagt om extra zorg en begeleiding, zeker ten aanzien van de therapietrouw. Stoppen of verminderen van inhalatiemedicatie omwille van een zwangerschap is daarom ongewenst, mede omdat inhalatiemedicatie veilig lijkt tijdens zwangerschap (Labor, 2018). Momenteel wordt de multidisciplinaire richtlijn astma en zwangerschap ontwikkeld.
Wanneer het astma ondanks een systematische aanpak volgens de NHG-standaard ongecontroleerd blijft, of wanneer controle van het astma allleen bereikt wordt met OCS, is het noodzakelijk dat de patiënt een volledig astma assessment krijgt in de 2e lijn. In dit assessment dienen: alternatieve diagnoses te worden uitgesloten, co-morbiditeit optimaal te worden behandeld, uitlokkende factoren zoveel mogelijk te worden geëlimineerd, lichamelijke fitheid en spierkracht te worden geoptimaliseerd, de therapietrouw en inhalatietechniek te worden geoptimaliseerd en dient er een individueel zorgplan te worden opgesteld. Overwogen kan worden om de patiënt voor verdere diagnostiek betreffende eventuele aanwezige comorbiditeiten door te verwijzen naar een desbetreffende specialist. Waar nodig zal een longrevalidatietraject ingezet worden in de 2e of 3e lijn. Indien de astma weer voldoende onder controle is na het assessment in de 2e lijn en/of na een longrevalidatietraject, kan de huisarts de astmacontrole weer overnemen. Als de astma ongecontroleerd blijft, kan overwogen worden de astmapatiënt te verwijzen naar een kennis- of behandelcentrum. Slechts 3 tot 4% van deze patiënten (Hekking, 2015) heeft ernstig astma. Deze groep patiënten komt niet onder controle met de huidige inhalatiemedicatie en de maximaal mogelijke behandeling van co-morbiditeit.
Behandeling van patiënten met ernstig astma is complex aangezien het om een heterogene groep gaat. Fenotypering van het astma speelt hierbij een belangrijke rol. Indien er goed naar de fenotypering gekeken wordt kan de behandeling van (ernstig) astma hierdoor worden verbeterd. De complexiteit en de lage incidentie van ernstig astma schept de noodzaak om tot concentratie van kennis en zorg over te gaan in astma kennis- en behandelcentra.
De openbaar apotheker heeft als taak medicatiebewaking uit te voeren en bij patiënten met ernstig astma periodiek medicatiereviews uit te voeren. Ziek ook de KNmP-richtlijn astma uit 2018.
Kennis- en behandelcentrum voor (ernstig) astma
Patiënten met astma hebben continue zorg nodig om astma-aanvallen te voorkomen, normale longfunctie te borgen en kwaliteit van leven te behouden. Een kleine groep heeft ernstig astma. Voor hen is de zorg intensief en met de komst van vele nieuwe behandelingen voor ernstig astma wordt deze zorg steeds complexer. Concentratie van kennis in gekwalificeerde centra zal naar verwachting de kwaliteit van de zorg voor ernstig astma verbeteren (Macken, 2018). Deze centra dienen te voldoen aan de criteria die zijn vastgesteld door de sectie Astma & Allergie van de NVALT en geaccordeerd zijn door de ALV van de NVALT. Hierbij is leidend geweest dat de patiënt alleen naar het kennis- of behandelcentrum gaat indien nodig: kennisconcentratie in plaats van patiënt- of zorgconcentratie. Ieder ziekenhuis zal aan de hand van deze criteria bij de inkoop van zorg kunnen aangeven aan de ziektekostenverzekeraars of zij een kennis- of behandelcentrum is voor (ernstig) astma.
Naar de mening van de werkgroep voorziet een kennis- of behandelcentrum ernstig astma voor volwassenen in een gestructureerde benadering van de aandoening (zie module Diagnostiek). Dit betreft het bevestigen van de diagnose, vaststellen van (co-morbide) factoren die het astma moeilijker te controleren maken, het optimaliseren van medicamenteuze en niet-medicamenteuze behandeling en begeleiding. Om dit te kunnen realiseren is intensieve samenwerking tussen diverse disciplines vereist (McDonald, 2011). De kern van een dergelijk multidisciplinair team bestaat uit tenminste 2 longartsen, een gespecialiseerde longverpleegkundige of verpleegkundig specialist/ physician assistant, psycholoog en een expert op het gebied van ademdysregulatie (logopedist of fysiotherapeut). Daarnaast dienen er korte lijnen te zijn met een allergoloog, diëtiste, slaapcentrum, apotheek, KNO-arts en MDL-arts (zie onder). Tijdens een structureel multidisciplinair overleg worden patiënten besproken en behandeladviezen opgesteld.
Het is wenselijk dat zich vanuit deze centra een astmazorgnetwerk ontwikkelt met ziekenhuizen zonder een centrumfunctie, waardoor de zorg voor de patiënt dichtbij gegeven kan worden, nieuwe zorgontwikkelingen snel gedeeld kunnen worden en nieuwe behandelingen geïmplementeerd kunnen worden. Met de 1ste lijn dient er in dit astmazorgnetwerk contact te zijn met de huisartsenpraktijken, zodat ernstig astmapatiënten eerder/op tijd doorverwezen worden. Op deze manier kan er binnen de astmazorgnetwerken zorgvuldig en patiëntgericht omgegaan worden met toepassingen van nieuwe add-on behandelmodaliteiten en andere nieuwe ontwikkelingen.
Ernstig astma DBC in kenniscentrum, financiële vergoeding van MDO.
De consult- en verwijsfunctie van een kenniscentrum kan een behoorlijke investering betekenen. In dit verband is het van belang om over de financiering van de in het centrum geleverde zorg specifiek afspraken te maken met de Raad van Bestuur van het ziekenhuis en de zorgverzekeraar. Momenteel ontbreekt een structurele vergoeding in de vorm van een DBC voor ernstig astma en voor multidisciplinaire overleggen.
Schema voor opzetten regionale astmazorgnetwerken
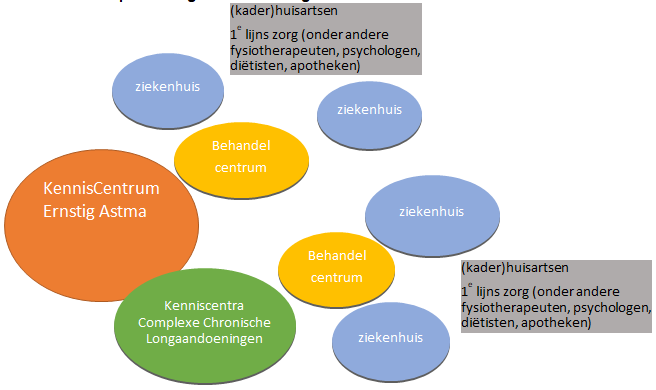
Consultatie en verwijzing
Patiënten met astma met een verwijsindicatie vanuit de 1e lijn, gaan naar de 2e lijn. Dit kan een ziekenhuis zijn zonder centrumfunctie, dit kan een ziekenhuis zijn met centrumfunctie.
Alle patiënten met ongecontrolleerd astma ondanks maximale therapie kunnen voor een second opinion naar een kennis- of behandelcentrum worden verwezen. Zodra de astmacontrole en de behandeling zijn geoptimaliseerd, wordt de patiënt terugverwezen naar de initiële verwijzer, tenzij add-on therapie is gestart die niet in het verwijzende centrum gegeven kan worden. Het kennis- of behandelcentrum houdt de verwijzer en de huisarts op de hoogte van de resultaten van onderzoek en eventuele aanpassingen in de behandeling. Er dienen expliciete afspraken gemaakt te worden over het hoofdbehandelaarschap. Daarnaast kan een shared care modaliteit worden opgezet. Een consultatie in een regionaal multidisciplinair overleg (MDO) kan ook tot de mogelijkheden behoren.
Landelijke registratie van patiënten met ernstig astma
Door patiënten met ernstig astma te geregistreren in de landelijke database RAPSODI (Registry of Adult Patients with Severe Asthma for Optimal Disease Control), wordt gerealiseerd dat relevante karakteristieken van deze patiëntengroep goed in kaart worden gebracht, de prevalentie van ernstig astma bepaald kan worden, informatie over gebruik, therapeutische effecten, bijwerkingen en complicaties van add-on astmabehandeling wordt verkregen. De registratie wordt sterk aanbevolen maar is niet verplicht gesteld.
Daarnaast zal het RAPSODI-register worden gebruikt voor het meten van ziektelast, kwaliteit van leven, kosteneffectiviteit, en voor het beantwoorden van wetenschappelijke vragen. Tevens kan het RAPSODI-register worden gebruikt om met de centra astmazorg en add-on behandeling te evalueren.
Scholing
Scholing wordt verzorgd door longartsen met expertise in de diagnostiek en behandeling van ernstig astma. Er wordt jaarlijks een driedaagse cursus gegeven ten behoeve van longartsen en longartsen in opleiding. In het jaarlijkse scholingsaanbod vanuit de NVALT voor longartsen en longartsen in opleiding zal regelmatig aandacht besteed worden aan de nieuwe ontwikkelingen voor (ernstig) astma. Deze nascholing is ook beschikbaar voor verpleegkundig specialisten en physician assistants.
Onderbouwing
Achtergrond
Astma is een veelvoorkomende aandoening bij (jong)volwassenen. Het aantal nieuwe patiënten per jaar wordt geschat op 87.300. In 2018 zijn naar schatting 636.000 personen met astma onder behandeling (zorgprevalentie). Astma is een chronische aandoening, die in het algemeen goed behandelbaar is. Continue zorg is noodzakelijk om astma-aanvallen en achteruitgang van longfunctie te voorkomen. Patiënten met astma worden vooral in de 1e lijn gediagnosticeerd en behandeld. Echter, 15 tot 20% van alle astmapatiënten heeft een moeilijk behandelbaar astma en wordt (tijdelijk) gezien door de longarts. Hiervan heeft 3 tot 4% ernstig astma (Hekking, 2015).
Zoeken en selecteren
Om de uitgangsvraag te beantwoorden is gebruik gemaakt van de bestaande richtlijntekst (2013), internationale richtlijnen en reeds bekende literatuur.
Referenties
- 1 - Eassey D, Reddel HK, Foster JM, Kirkpatrick S, Locock L, Ryan K, Smith L "…I've said I wish I was dead, you'd be better off without me": A systematic review of people's experiences of living with severe asthma. J Asthma. 2019;56(3):311-322).
- 2 - Hekking PP, Wener RR, Amelink M, Zwinderman AH, Bouvy ML, Bel EH. The prevalence of severe refractory asthma. J Allergy Clin Immunol. 2015;135(4):896-902).
- 3 - Labor S, Dalbello AM, Plavec D, Juric I, Roglic M, Pavkov Vukelic J, Labor M. What is safe enough - asthma in pregnancy - a review of current literature and recommendations. Asthma Res Pract. 2018; 4: 11.
- 4 - Macken T. Overzichtelijk model kan concentratie longzorg stroomlijnen. Medisch Contact; 9 april 2018
- 5 - McDonald VM, Vertigan AE, Gibson PG. How to set up a severe asthma service. Respirology (Carlton, Vic). 2011;16(6):900-11.
- 6 - Schechter MS, Gutierrez HH. Improving the quality of care for patients with cystic fibrosis. Curr Opin Pediatr. (Review). 2010 Jun;22(3):296-301.
- 7 - Strange G, Fowler R, Jary C, Dalton B, Stewart S, Gabbay E. Integrated care and optimal management of pulmonary arterial hypertension. J Multidiscip Healthc. 2009;2:67-78.
Verantwoording
Beoordelingsdatum en geldigheid
Publicatiedatum : 21-09-2020
Beoordeeld op geldigheid : 01-07-2020
Voor het beoordelen van de actualiteit van deze richtlijn is de werkgroep niet in stand gehouden. Uiterlijk in 2024 bepaalt het bestuur van de NVALT of de modules van deze richtlijn nog actueel zijn. Op modulair niveau is een onderhoudsplan beschreven. Bij het opstellen van de richtlijn heeft de werkgroep per module een inschatting gemaakt over de maximale termijn waarop herbeoordeling moet plaatsvinden en eventuele aandachtspunten geformuleerd die van belang zijn bij een toekomstige herziening (update). De geldigheid van de richtlijn komt eerder te vervallen indien nieuwe ontwikkelingen aanleiding zijn een herzieningstraject te starten.
De NVALT is regiehouder van deze richtlijn en eerstverantwoordelijke op het gebied van de actualiteitsbeoordeling van de richtlijn. De andere aan deze richtlijn deelnemende wetenschappelijke verenigingen of gebruikers van de richtlijn delen de verantwoordelijkheid en informeren de regiehouder over relevante ontwikkelingen binnen hun vakgebied.
De voorliggende richtlijn betreft een herziening van de NVALT richtlijn Diagnostiek en behandeling van ernstig astma uit 2013. Alle modules zijn beoordeeld op actualiteit. Vervolgens is een prioritering aangebracht welke modules een daadwerkelijke update zouden moeten krijgen. Hieronder staan de modules genoemd met de wijzigingen. Tevens is per module een inschatting gemaakt voor de beoordeling voor herziening.
|
Uitgangsvraag/onderwerpen |
Wijzigingen richtlijn 2019 |
Uiterlijk jaar voor herziening |
|
Definities |
Opgenomen in Algemene inleiding |
2024 |
|
Diagnostiek van ernstig astma |
Minimale (tekstuele) aanpassingen |
2024 |
|
Behandelprincipes |
Herbevestigd |
2024 |
|
Antifungale therapie |
Minimale aanpassingen |
2024 |
|
Bariatrische chirurgie |
Nieuw ontwikkeld |
2024 |
|
Anti-IgE (omalizumab) |
Herzien in bredere module Biologicals |
2024 |
|
Bronchiale thermoplastiek |
Gereviseerd |
2024 |
|
Fysiotherapie |
Nieuw ontwikkeld |
2024 |
|
Hooggebergtebehandeling |
Wordt in Q2 2020 herzien in module Longrevalidatie en hooggebergtebehandeling |
2024 |
|
Leukotrieën |
Minimale aanpassingen |
2024 |
|
Longrevalidatie (inspanningstraining, educatie/zelfmanagement, ademhalingsoefeningen/yoga) |
Wordt opgenomen in module Longrevalidatie en hooggebergtebehandeling |
2024 |
|
Steroïdsparende behandeling |
Module wordt teruggetrokken. |
|
|
Systemische corticosteroïden |
Vervangen door nieuwe module |
2024 |
|
Theofylline |
Herbevestigd |
2024 |
|
Tiotropium Bromide |
Minimale aanpassingen |
2024 |
|
Optimaliseren en monitoren van zorg |
Gereviseerd |
2024 |
|
Organisatie van zorg |
Gereviseerd |
2024 |
|
Kwaliteitssystemen |
Opgenomen in Verantwoording en Implementatieplan |
2024 |
Algemene gegevens
De richtlijn is goedgekeurd door:
- Vereniging Nederland Davos
- Longfonds
De richtlijnontwikkeling werd ondersteund door het Kennisinstituut van de Federatie Medisch Specialisten en werd gefinancierd uit de Stichting Kwaliteitsgelden Medisch Specialisten (SKMS). Patiëntenparticipatie bij deze richtlijn werd medegefinancierd uit de Stichting Kwaliteitsgelden Patiënten Consumenten (SKPC) binnen het programma KIDZ.
Doel en doelgroep
Doel
Deze richtlijn geeft aanbevelingen ten aanzien van diagnostiek en behandeling van volwassen patiënten (leeftijd ≥ 18 jaar) met ernstig astma. Doel van deze herziening is om een richtlijn te verkrijgen waarin de meeste recente medische kennis omtrent de zorg voor patiënten met ernstig astma wordt meegenomen.
Doelgroep
Deze richtlijn is geschreven voor alle leden van de beroepsgroepen die betrokken zijn bij de zorg voor patiënten met de ernstig astma en astma.
Samenstelling werkgroep
Voor het ontwikkelen van de richtlijn is in 2018 een multidisciplinaire werkgroep ingesteld, bestaande uit vertegenwoordigers van alle relevante specialismen die betrokken zijn bij de zorg voor patiënten met ernstig astma te maken hebben.
Werkgroep
- Dr. E.J.M. Weersink, longarts, Amsterdam Universitaire medisch centrum, locatie AMC, NVALT
- Dr. G.J. Braunstahl, longarts, Franciscus Gasthuis en Vlietland, Rotterdam, NVALT
- Dr. A. ten Brinke, longarts, Medisch Centrum, Leeuwarden, NVALT
- Dr. H.P.A.A. van Veen, Longarts, Medisch Spectrum Twente, Enschede, NVALT
- Drs. L.H. Conemans, longarts, Maastricht UMC+, Maastricht, NVALT
- Dr. A. Aardenburg-van Huisstede, longarts in opleiding, Franciscus Gasthuis en Vlietland, Rotterdam, NVALT
- Dr. S.W. Zielhuis, Ziekenhuisapotheker, Medisch Centrum Leeuwarden, NVZA
- W. van Litsenburg, Verpleegkundig specialist, Catharina Ziekenhuis, Eindhoven, V&VN
- Dr. H.J. Hulzebos, Medisch fysioloog en fysiotherapeut, UMC Utrecht, Utrecht, KNGF
- M.A.P. Poulissen-Erinkveld, projectleider, Longfonds/ VND
- L.A.M. Frankemölle, Ervaringsdeskundige, Longfonds
- E.M. van der Roest, Senior kernmedeweker pre-analyse poli Wilhelmina Kinderziekenhuis, Ervaringsdeskundige, VND
Met ondersteuning van
- Dr. ir. N.L. van der Zwaluw, adviseur, Kennisinstituut van de Federatie Medisch Specialisten
- Dr. A.J.G. Wirix, adviseur, Kennisinstituut van de Federatie Medisch Specialisten
- I. van Dusseldorp, literatuurspecialist, Kenniscentrum Medisch Centrum Leeuwarden
- S. Wouters, projectsecretaresse, Kennisinstituut van de Federatie Medisch Specialisten
Belangenverklaringen
De KNMG-Code ter voorkoming van oneigenlijke beïnvloeding door belangenverstrengeling” is gevolgd. Alle werkgroepleden hebben schriftelijk verklaard of ze in de laatste drie jaar directe financiële belangen (betrekking bij een commercieel bedrijf, persoonlijke financiële belangen, onderzoeksfinanciering) of indirecte belangen (persoonlijke relaties, reputatie management, kennisvalorisatie) hebben gehad. Een overzicht van de belangen van werkgroepleden en het oordeel over het omgaan met evt. belangen vindt u in onderstaande tabel. De ondertekende belangenverklaringen zijn op te vragen bij het secretariaat van het Kennisinstituut van Medisch Specialisten.
|
Werkgroep-lid |
Functie |
Nevenfuncties |
Gemelde belangen |
Ondernomen actie |
|
Dr. E.J.M. Weersink |
Longarts afdeling longziekten Academisch Universitair Medisch Centrum, Amsterdam. |
Geen |
In 2017 voor meerdere farmaceutische bedrijven een betaald adviseurschap (GSK, Novartis, TEVA, Chiesi, Boehringer). In 2018 nog wel adviseurschap niet meer tegen betaling.
|
Adviseurschappen zijn bij de start van de richtlijn gestaakt. Gekeken is naar een vice-voorzitter. Bij relevante onderwerpen zal de vice-voorzitter de vergadering leiden. |
|
Dr. G.J. Braunstahl |
Longarts, Franciscus Gasthuis full-time |
'- Nul-aanstelling Erasmus MC/promotiebegeleiding 4 uur/week (onbetaald) - Redactieraad Nederlands tijdschrift Allergie en Astma 2 uur/maand (onbetaald) - Secretaris Netherlands Respiratory Society (NRS) 4 uur/maand (onbetaald) - Vergoedingen voor advieswerk, richtlijncommissies, ontwikkeling studieprogramma's, presentaties e.d.: (incidenteel) betaald |
- Geen persoonlijke financiele belangen van structurele aard. - De stichting van onze onderzoeksafdeling heeft in het verleden unrestricted grants gekregen van Stichting astmabestrijding, stichting Coolsingel, stichting 't Trekpaert, stichting Bevordering Onderziek Fransciscus, GSK, Teva, Chiesi, Novartis, AstraZeneca, ALK Abello. |
Betaalde adviesfuncties zijn per 1-1-2018 neergelegd. Vergoedingen zijn overkoepelend aan de richtlijn. Geen directe acties nodig. |
|
Dr. A. ten Brinke |
Longarts, vrijgevestigd werkzaam in medisch centrum Leeuwarden |
Geen |
- Unrestricted research grants GSK, TEVA Research advisory boards GSK, Novartis, AstraZeneca, Boehringer Ingelheim, Chiesi, Sanofi. Honoraria lectures GSK, Novartis, Teva, Boehringer Ingelheim. - Actief in expertisecentrum ernstig astma in MCL |
Voor onderwerpen aangaande medicatie kan Ten Brinke, wanneer het zou komen tot stemming, niet mee mogen stemmen. Gezien haar expertise kan ze wel deelnemen aan de discussie over deze onderwerpen. |
|
H.P.A.A. van Veen |
Longarts Medisch spectrum Twente Enschede |
Adviesraden deelname: AstraZeneca, Teva, Novartis, Sanofi (alles betaald) |
Deelname aan wetenschappelijk onderzoek met AstraZeneca |
Geen trekker of meelezer bij modules aangaande medicatie. |
|
L.H. Conemans |
longarts Maastricht UMC |
Geen |
Geen |
Geen actie |
|
Dr. A. Aardenburg- van Huisstede |
Longarts in opleiding Franciscus Gasthuis Rotterdam |
Geen |
Promototieonderzoek verricht op deelgebied van richtlijn (relatie obesitas en astma) |
Expertise wordt juist ingezet op de module Bariatrie en astma. Geen directe actie. Bij onderwerpen waar mogelijke belangen van de voorzitter spelen, zal werkgroeplid optreden als onafhankelijk voorzitter. |
|
Dr. H.J. Hulzebos |
Medisch Fysioloog en (sport)fysiotherapeut in het Universitair Medisch Centrum Utrecht |
Secretaris VHVL (Vereniging Hart, Vaat en Longfysiotherapie) (onbetaald) |
Geen |
Geen actie |
|
W. van Litsenburg |
Verpleegkundig Specialist Astma en COPD Catharina ziekenhuis Eindhoven afdeling Longgeneeskunde 36 uur
Walter van Litsenburg Zorg, ZZP er thuiszorg 24 uur |
-HAN/VDO, opleiding voor praktijkondersteuners Astma/COPD module (betaald) -Workshops en gastlessen voor IMIS (inhalatietechniek), Fontys, UVT (betaald) -Kernteamlid van PICASSO een stichting die wetenschappelijk onderzoek ondersteunt. Sterke link met Boehringer Ingelheim (betaald) |
Geen |
Geen actie |
|
M.A.P. Poulissen-Erinkveld |
Projectleider Longfonds + Vereniging Nederland-Davos |
|
Geen |
Geen actie |
|
L.A.M. Frankemölle |
Ervarings-deskundige; Lid van de Longfonds ErvaringsDeskundigen groep |
- Task Force Group guidelines severe asthma op internationaal niveau. - Diverse werkgroepen zowel internationaal als nationaal, niet gerelateerd aan richtlijnen ernstig astma (onbetaald, reis- en verblijfskosten-vergoedingen). - Vrijwilligster voor het Longfonds en van daaruit ook voor ELF/ERS. - Lid van de werkgroep herziening NHG-standaard astma. |
Geen |
Geen actie |
|
E. van Golen-van der Roest |
Ervaring-sdeskundige; Pre-analyse medewerker UMC Utrecht 25 u/pw |
'- Redactielid, vrijwilliger VND (onbetaald) - bibliotheek, redactielid, vrijwilliger VONK (onbetaald) - Ledenadministratie Sleutelclub hamerik (onbetaald) |
Geen |
Geen actie |
|
Dr. S.W. Zielhuis |
Ziekenhuis-apotheker Medisch Centrum Leeuwarden |
Geen
|
In de afgelopen jaren aanwezig geweest bij eenmalige adviesraden voor ziekenhuisapothekers van een aantal bedrijven waaronder Sanofi, Novartis en Astra Zeneca. De bedrijven hebben producten binnen het indicatiegebied van deze richtlijn. Bij alle bovengenoemde firma's is geen sprake (geweest) van een dienstverband. Tot 2007 werkzaam geweest bij Teva Nederland, maar nu 11 jaar later op geen enkele wijze meer betrokken bij deze firma. |
Geen acties |
Inbreng patiëntenperspectief
Er werd aandacht besteed aan het patiëntenperspectief door afgevaardigden van de patiëntenverenigingen Longfonds en Vereniging Nederland Davos in de werkgroep en door deelname van de patiëntenvereniging aan de invitational conference. Een verslag hiervan (zie aanverwante producten) is besproken in de werkgroep en de belangrijkste knelpunten zijn verwerkt in de richtlijn. De conceptrichtlijn is tevens voor commentaar voorgelegd aan de patiëntenverenigingen.
Methode ontwikkeling
Evidence based
Implementatie
In de verschillende fasen van de richtlijnontwikkeling is rekening gehouden met de implementatie van de richtlijnmodules en de praktische uitvoerbaarheid van de aanbevelingen. Daarbij is uitdrukkelijk gelet op factoren die de invoering van de richtlijn in de praktijk kunnen bevorderen of belemmeren. Het implementatieplan is te vinden bij de aanverwante producten. De werkgroep heeft geen interne kwaliteitsindicatoren ontwikkeld.
Werkwijze
AGREE
Deze richtlijn is opgesteld conform de eisen vermeld in het rapport Medisch Specialistische Richtlijnen 2.0 van de adviescommissie Richtlijnen van de Raad Kwaliteit. Dit rapport is gebaseerd op het AGREE II instrument (Appraisal of Guidelines for Research & Evaluation II; Brouwers, 2010), dat een internationaal breed geaccepteerd instrument is. Voor een stap-voor-stap beschrijving hoe een evidence-based richtlijn tot stand komt, wordt verwezen naar het stappenplan Ontwikkeling van Medisch Specialistische Richtlijnen van het Kennisinstituut van de Federatie Medisch Specialisten.
Knelpuntenanalyse
Tijdens de voorbereidende fase inventariseerden de voorzitter van de werkgroep en de adviseur de knelpunten. De werkgroep beoordeelde de aanbevelingen uit de eerdere richtlijn (NVALT Richtlijn Diagnostiek en behandeling van ernstig astma, 2013) op noodzaak tot revisie. Tevens zijn er knelpunten aangedragen door middel van een invitational conference. De werkgroep stelde vervolgens een lijst met knelpunten op en prioriteerde de knelpunten op basis van: (1) klinische relevantie, (2) de beschikbaarheid van (nieuwe) evidence, (3) en de te verwachten impact op de kwaliteit van zorg en patiëntveiligheid.
Uitgangsvragen en uitkomstmaten
Op basis van de uitkomsten van de knelpuntenanalyse zijn door de voorzitter en de adviseur concept-uitgangsvragen opgesteld. Deze zijn met de werkgroep besproken waarna de werkgroep de definitieve uitgangsvragen heeft vastgesteld. Vervolgens inventariseerde de werkgroep per uitgangsvraag welke uitkomstmaten voor de patiënt relevant zijn, waarbij zowel naar gewenste als ongewenste effecten werd gekeken. De werkgroep waardeerde deze uitkomstmaten volgens hun relatieve belang bij de besluitvorming rondom aanbevelingen, als kritiek, belangrijk (maar niet kritiek) en onbelangrijk. Tevens definieerde de werkgroep tenminste voor de kritieke uitkomstmaten welke verschillen zij klinisch (patiënt) relevant vonden (zie pagina 6 voor de uitkomstmaten en de bijbehorende klinisch relevante verbetering).
Strategie voor zoeken en selecteren van literatuur
Voor de afzonderlijke uitgangsvragen werd aan de hand van specifieke zoektermen gezocht naar gepubliceerde wetenschappelijke studies in (verschillende) elektronische databases. Tevens werd aanvullend gezocht naar studies aan de hand van de literatuurlijsten van de geselecteerde artikelen. In eerste instantie werd gezocht naar studies met de hoogste mate van bewijs. De werkgroepleden selecteerden de via de zoekactie gevonden artikelen op basis van vooraf opgestelde selectiecriteria. De geselecteerde artikelen werden gebruikt om de uitgangsvraag te beantwoorden. De databases waarin is gezocht, de zoekstrategie en de gehanteerde selectiecriteria zijn te vinden in de module met desbetreffende uitgangsvraag. De gespecificeerde zoekstrategieën zijn op te vragen bij het Kennisinstituut.
Kwaliteitsbeoordeling individuele studies
Individuele studies werden systematisch beoordeeld, op basis van op voorhand opgestelde methodologische kwaliteitscriteria, om zo het risico op vertekende studieresultaten (risk of bias) te kunnen inschatten. Deze beoordelingen kunt u vinden in de Risk of Bias (RoB) tabellen. De gebruikte RoB instrumenten zijn gevalideerde instrumenten die worden aanbevolen door de Cochrane Collaboration: AMSTAR - voor systematische reviews; Cochrane - voor gerandomiseerd gecontroleerd onderzoek; ACROBAT-NRS - voor observationeel onderzoek.
Samenvatten van de literatuur
De relevante onderzoeksgegevens van alle geselecteerde artikelen werden overzichtelijk weergegeven in evidencetabellen. De belangrijkste bevindingen uit de literatuur werden beschreven in de samenvatting van de literatuur. Bij een voldoende aantal studies en overeenkomstigheid (homogeniteit) tussen de studies werden de gegevens ook kwantitatief samengevat (meta-analyse) met behulp van Review Manager 5.
Beoordelen van de kracht van het wetenschappelijke bewijs
A) Voor interventievragen (vragen over therapie of screening)
De kracht van het wetenschappelijke bewijs werd bepaald volgens de GRADE-methode. GRADE staat voor ‘Grading Recommendations Assessment, Development and Evaluation’ (zie http://www.gradeworkinggroup.org/).
GRADE onderscheidt vier gradaties voor de kwaliteit van het wetenschappelijk bewijs: hoog, redelijk, laag en zeer laag. Deze gradaties verwijzen naar de mate van zekerheid die er bestaat over de literatuurconclusie (Schünemann, 2013).
|
GRADE |
Definitie |
|
Hoog |
|
|
Redelijk |
|
|
Laag |
|
|
Zeer laag |
|
*in 2017 heeft het Dutch GRADE Network bepaald dat de voorkeursformulering voor de op een na hoogste gradering ‘redelijk’ is in plaats van ‘matig’
B) Voor vragen over diagnostische tests, schade of bijwerkingen, etiologie en prognose
De kracht van het wetenschappelijke bewijs werd eveneens bepaald volgens de GRADE-methode: GRADE-diagnostiek voor diagnostische vragen (Schünemann, 2008), en een generieke GRADE-methode voor vragen over schade of bijwerkingen, etiologie en prognose. In de gehanteerde generieke GRADE-methode werden de basisprincipes van de GRADE-methodiek toegepast: het benoemen en prioriteren van de klinisch (patiënt) relevante uitkomstmaten, een systematische review per uitkomstmaat, en een beoordeling van bewijskracht op basis van de vijf GRADE-criteria (startpunt hoog; downgraden voor risk of bias, inconsistentie, indirectheid, imprecisie, en publicatiebias).
Formuleren van de conclusies
Voor elke relevante uitkomstmaat werd het wetenschappelijk bewijs samengevat in een of meerdere literatuurconclusies waarbij het niveau van bewijs werd bepaald volgens de GRADE-methodiek. De werkgroepleden maakten de balans op van elke interventie (eindconclusie). Bij het opmaken van de balans werden de gunstige en ongunstige effecten voor de patiënt afgewogen. De bewijskracht wordt bepaald door de laagste bewijskracht gevonden bij een van de kritieke uitkomstmaten. Bij complexe besluitvorming waarin naast de conclusies uit de systematische literatuuranalyse vele aanvullende argumenten (overwegingen) een rol spelen, werd afgezien van een eindconclusie. In dat geval werden de conclusies uit de systematische literatuuranalyse samen met alle aanvullende argumenten gewogen onder het kopje 'Overwegingen'.
Overwegingen (van bewijs naar aanbeveling)
Om te komen tot een aanbeveling zijn naast (de kwaliteit van) het wetenschappelijke bewijs ook andere aspecten belangrijk en worden meegewogen, zoals de expertise van de werkgroepleden, de waarden en voorkeuren van de patiënt (patient values and preferences), kosten, beschikbaarheid van voorzieningen en organisatorische zaken. Deze aspecten worden, voor zover geen onderdeel van de literatuursamenvatting, vermeld en beoordeeld (gewogen) onder het kopje ‘Overwegingen’.
Formuleren van aanbevelingen
De aanbevelingen geven antwoord op de uitgangsvraag en zijn gebaseerd op het beschikbare wetenschappelijke bewijs en de belangrijkste overwegingen, en een weging van de gunstige en ongunstige effecten van de relevante interventies. De kracht van het wetenschappelijk bewijs en het gewicht dat door de werkgroep wordt toegekend aan de overwegingen, bepalen samen de sterkte van de aanbeveling. Conform de GRADE-methodiek sluit een lage bewijskracht van conclusies in de systematische literatuuranalyse een sterke aanbeveling niet a priori uit, en zijn bij een hoge bewijskracht ook zwakke aanbevelingen mogelijk. De sterkte van de aanbeveling wordt altijd bepaald door weging van alle relevante argumenten tezamen.
Randvoorwaarden (Organisatie van zorg)
In de knelpuntenanalyse en bij de ontwikkeling van de richtlijn is expliciet rekening gehouden met de organisatie van zorg: alle aspecten die randvoorwaardelijk zijn voor het verlenen van zorg (zoals coördinatie, communicatie, (financiële) middelen, menskracht en infrastructuur). Randvoorwaarden die relevant zijn voor het beantwoorden van een specifieke uitgangsvraag maken onderdeel uit van de overwegingen bij de bewuste uitgangsvraag. Meer algemene, overkoepelende, of bijkomende aspecten van de organisatie van zorg worden behandeld in de module Organisatie van zorg.
Indicatorontwikkeling
Gelijktijdig met het ontwikkelen van de conceptrichtlijn heeft de werkgroep overwogen om interne kwaliteitsindicatoren te ontwikkelen om het toepassen van de richtlijn in de praktijk te volgen en te versterken. Meer informatie over de methode van indicatorontwikkeling is op te vragen bij het Kennisinstituut van de Federatie Medisch Specialisten. In samenwerkingen met de commissie kwaliteitsvisitatie NVALT wordt er een indicatorenset ontwikkeld die gebruikt kan worden tijdens de kwaliteitsvisitaties en die de astma- en ernstig astma zorg omvat. Er zijn derhalve geen specifieke indicatoren ontwikkeld behorende bij de voorliggende richtlijn.
Kennislacunes
Tijdens de ontwikkeling van deze richtlijn is systematisch gezocht naar onderzoek waarvan de resultaten bijdragen aan een antwoord op de uitgangsvragen. Bij elke uitgangsvraag is door de werkgroep nagegaan of er (aanvullend) wetenschappelijk onderzoek gewenst is om de uitgangsvraag te kunnen beantwoorden. Een overzicht van de onderwerpen waarvoor (aanvullend) wetenschappelijk van belang wordt geacht, is als aanbeveling in de Kennislacunes beschreven (onder aanverwante producten).
Commentaar- en autorisatiefase
De conceptrichtlijn werd aan de betrokken (wetenschappelijke) verenigingen en (patiënt) organisaties voorgelegd ter commentaar. De commentaren werden verzameld en besproken met de werkgroep. Naar aanleiding van de commentaren werd de conceptrichtlijn aangepast en definitief vastgesteld door de werkgroep. De definitieve richtlijn werd aan de deelnemende (wetenschappelijke) verenigingen en (patiënt) organisaties voorgelegd voor autorisatie en door hen geautoriseerd dan wel geaccordeerd.
Literatuur
Brouwers MC, Kho ME, Browman GP, et al. AGREE Next Steps Consortium. AGREE II: advancing guideline development, reporting and evaluation in health care. CMAJ. 2010;182(18):E839-42. doi: 10.1503/cmaj.090449. Epub 2010 Jul 5. Review. PubMed PMID: 20603348.
Medisch Specialistische Richtlijnen 2.0 (2012). Adviescommissie Richtlijnen van de Raad Kwalitieit. https://richtlijnendatabase.nl/over_deze_site.html
Schünemann H, Brożek J, Guyatt G, et al. GRADE handbook for grading quality of evidence and strength of recommendations. Updated October 2013. The GRADE Working Group, 2013. Available from http://gdt.guidelinedevelopment.org/central_prod/_design/client/handbook/handbook.html.
Schünemann HJ, Oxman AD, Brozek J, et al. Grading quality of evidence and strength of recommendations for diagnostic tests and strategies. BMJ. 2008;336(7653):1106-10. doi: 10.1136/bmj.39500.677199.AE. Erratum in: BMJ. 2008;336(7654). doi: 10.1136/bmj.a139. PubMed PMID: 18483053.
Ontwikkeling van Medisch Specialistische Richtlijnen: stappenplan. Kennisinstituut van Medisch Specialist
