Voetzorg educatie
Uitgangsvraag
C7 Welke informatie moet worden verstrekt aan iemand met diabetes mellitus over zelfzorg en alarmsymptomen?
Aanbeveling
Geef mensen met diabetes mellitus jaarlijks voorlichting met betrekking tot voetverzorging met als doel de kennis en het gedrag met betrekking tot zelfzorg te verbeteren. Bij mensen met diabetes mellitus type 2 binnen drie maanden na het stellen van de diagnose, bij mensen met diabetes mellitus type 1 vanaf vijf jaar na de diagnose, tenzij er eerder klachten optreden.
Wijs alle mensen met diabetes mellitus op het belang van het jaarlijkse voetonderzoek (screening) en de bij het risicoprofiel passende aantal voetcontroles (zie module Uitvoering voetcontrole).
Geef mensen met diabetes mellitus met een verhoogd risico op het ontstaan van een voetulcus (diabetische voet risico classificatie Sims 1 en hoger) tijdens de reguliere voetcontroles voorlichting over voetproblemen bij diabetes, met als doel de kennis en het gedrag met betrekking tot zelfzorg te verbeteren en voetulcera te voorkomen.
Geef mensen met diabetes mellitus met een verhoogd risico op het ontstaan van een voetulcus (Sims risico classificatie 1 of hoger) adviezen voor adequate voetinspectie, voetverzorging en voethygiëne met als doel de kennis en het gedrag met betrekking tot zelfzorg te verbeteren en voetulcera te voorkomen. Betrek bij voorkeur familie of mantelzorger(s) bij de educatie.
Geef mensen met diabetes mellitus met een verhoogd risico op het ontstaan van een voetulcus (Sims risico classificatie 1 en hoger) een persoonlijk schoenadvies, gestructureerde voorlichting met betrekking tot goed passend schoeisel de educatie om het geadviseerde schoeisel ook dagelijks te dragen, met als doel voetulcera te voorkomen.
Geef mensen met diabetes mellitus met een verhoogd risico op het ontstaan van een voetulcus (Sims risico classificatie 1 en hoger) het advies om binnen en buiten niet op blote voeten, alleen sokken of slippers te lopen met als doel voetulcera te voorkomen.
Overweeg, ter voorkoming van een recidief voetulcus, iemand met diabetes mellitus en een sterk verhoogd risico op een voetulcus te adviseren om dagelijks eenmalig de huidtemperatuur op risicolocaties onder de voet te meten met een daarvoor bestemde thermometer. Dit dient ter identificatie van een ontsteking als vroeg signaal voor weefselschade. Betrek hierin eventueel de partner of verzorgende. Adviseer om bij een aanhoudend verhoogd temperatuurverschil (>2,2°C bij minimaal twee opeenvolgende metingen) op een locatie tussen de linker en rechtervoet de loopactiviteit te verminderen en contact op te nemen met de hoofdbehandelaar of casemanager voor eventuele verdere diagnostiek en behandeling.
Geef mensen met diabetes mellitus met een verhoogd risico op het ontstaan van een voetulcus (Sims risico classificatie 1 of hoger) voorlichting ten aanzien van de herkenning van dreigende voetproblemen. Deze symptomen kunnen zijn: lokale zwelling, lokale toename van temperatuur, roodheid en pijn van de voet. Bespreek hoe, wanneer en bij wie iemand deze alarmsymptomen dient te rapporteren.
Geef mensen met diabetes mellitus en een voetulcus alsmede hun omgeving voorlichting ten aanzien van de herkenning van alarmsymptomen van een voetinfectie zoals koorts, hyperglykemische ontregeling, lokale zwelling, roodheid, gevoeligheid of pijn, warmte, verandering van geur en purulente afscheiding. Bespreek hoe, wanneer en bij wie iemand deze alarmsymptomen dient te rapporteren.
Geef mensen met diabetes mellitus en een voetulcus tijdens een periode van langdurige bedlegerigheid educatie hoe nieuwe voetulcera te voorkomen en neem bij een ziekenhuisopname maatregelen ter voorkoming van hiel decubitus.
Voorlichting en educatie dienen zowel mondeling (op gestructureerde wijze) als schriftelijk gegeven te worden.
Overwegingen
Inhoud van educatie
Zelfmanagement van voetzorg wordt door velen beschouwd als een belangrijk onderdeel van voetzorg bij patiënten met een verhoogd risico. Om voetulcera bij mensen met diabetes mellitus te voorkomen is daarom identificatie van een verhoogd risico essentieel (zie module Uitvoering voetcontrole) zodat gerichte educatie passend bij het aanwezige risico gegeven kan worden. Andere factoren die geassocieerd zijn met voetulceraties waarop gescreend dient te worden zijn pre-ulceratieve tekenen aan de voet zoals eeltvorming, blaren en bloeduitstortingen, slecht passend of anderzijds inadequaat schoeisel, en een slechte voethygiëne zoals verkeerd geknipte teennagels, ongewassen voeten, of aanwezige schimmelinfecties (Zie module Preventie van voetulcera bij diabetes).
Adviseer mensen met diabetes mellitus met een verhoogd risico op voetulcera om dagelijks een voetinspectie uit te voeren en de binnenzijden van de schoenen te controleren. Adviseer de voeten dagelijks te wassen, het afdrogen tussen de tenen dient zorgvuldig te gebeuren. Adviseer het gebruik van voetbaden, chemische middelen of pleisters om eelt te verwijderen achterwege te laten. Stimuleer het gebruik van vocht inbrengende producten om de droge huid in te smeren en geef adviezen om de teennagels recht af te knippen (Bus, 2016). Ondanks het ontbreken van wetenschappelijk bewijs over elk van deze zelfmanagement interventies in relatie tot preventie van diabetische voetulcera, kunnen deze interventies bijdragen aan het vroegtijdig ontdekken van pre-ulceratieve tekenen aan de voet en een basis vormen voor goede voethygiëne. Het is waarschijnlijk dat dit voetulcera helpt voorkomen.
Adviseer mensen met diabetes mellitus met een verhoogd risico op voetulcera om goed passend schoeisel te dragen om het ontstaan van een eerste voetulcus te voorkomen, zowel plantair als niet-plantair, of om een recidief voetulcus te voorkomen (Bus, 2016). De richtlijnwerkgroep definieert goed passend schoeisel als volgt. Het is schoeisel dat het gedeelte van de voet achter de bal van de voet, inclusief hiel en gehele wreef, goed omsluit. Een goede sluiting is nodig om overmatig voor-achterwaarts of zijwaarts schuiven van de voet in de schoen te voorkomen. Rond de hiel moet de schoen goed aansluiten waardoor slippen uit de schoen wordt voorkomen. Daarnaast moet de schoen voldoende ruimte bieden aan de bovenzijde en zijkanten van de bal van de voet en de tenen, zodat deze drukvrij binnen de schacht liggen. De binnenkant van de schoen moet circa 1 cm langer zijn dan de lengte van de belaste voet. De voorzijde van de schoen dient bij voorkeur geen naden of stiksels te bevatten. Evalueer de pasvorm van de schoen in staande positie, bij voorkeur aan het einde van de dag. Mensen met diabetes mellitus met een verhoogd risico op het ontstaan van een voetulcus (diabetische voet risico classificatie Sims 1 en hoger) behoeven een persoonlijk schoenadvies dat afgestemd wordt op de voetvorm (pasvorm), gewrichtsbeweeglijkheid (limited joint mobility), functionaliteit (inclusief specifieke activiteiten) en persoonlijke voorkeuren van de patiënt. Mensen met diabetes mellitus en een voetdeformiteit of pre-ulceratieve tekenen behoeven wellicht verdere aanpassingen van het schoeisel (Bus, 2016). Dit kan bestaan uit therapeutisch schoeisel, op maat gemaakte inlegzolen of teenorthesen.
Om een eerste voetulcus bij mensen met diabetes mellitus met een verhoogd risico te voorkomen dient voorlichting gericht op kennis en gedrag ten aanzien van voetzorg te worden gegeven, en dient men gestimuleerd te worden zich hier aan te houden (Viswanathan, 2005; Calle-Pascual, 2001). Deze voorlichting dient te bestaan uit informatie over voetcomplicaties en de consequenties daarvan, preventief gedrag, zoals het dragen van adequaat schoeisel en zelfmanagement inzake goede voetverzorging. Daarnaast moet educatie gegeven worden omtrent het tijdig inschakelen van professionele hulp indien een voetprobleem wordt geconstateerd.
Om een recidiverend voetulcus bij mensen met diabetes mellitus te voorkomen, dient men het dragen van het voorgeschreven therapeutisch schoeisel zoveel mogelijk aan te moedigen, ook in huis waar de meeste loopactiviteit is (Waaijman, 2013), en geïntegreerde voetzorg aan te bieden. Deze geïntegreerde voetzorg moet worden herhaald en geëvalueerd elke één tot drie maanden, indien noodzakelijk (Bus 2016). De werkgroep definieert een geïntegreerd voetzorgprogramma als een interventie die minimaal bestaat uit professionele voetverzorging, patiëntenvoorlichting en adequaat schoeisel, met een regelmatige toetsing van deze voorzieningen. Professionele voetverzorging uitgevoerd door een professional getraind in diabetische voetproblemen kan bestaan uit het verwijderen van eelt, drainage van grote blaren, bloeduitstortingen en antischimmel behandelingen bij schimmelinfecties indien noodzakelijk. Voorlichting dient regelmatig herhaald te worden aangezien eenmalige educatie onvoldoende effect heeft op preventie van voetulcera (Lincoln, 2008; Gershater, 2011). Men dient mensen met diabetes mellitus te stimuleren zich aan deze gegeven voorlichting en adviezen te houden.
Adviseer mensen met diabetes mellitus met een sterk verhoogd risico op een voetulcus (Sims 3 risico classificatie of hoger) om thuis de huidtemperatuur te monitoren als de patiënt (of mantelzorger) hiertoe gemotiveerd is, in staat is dit uit te voeren en vervolgens actie te ondernemen (zie hieronder). Het doel is om vroegtijdig beginnende weefselschade vast te stellen en een recidief plantair voetulcus te voorkomen, gevolgd door acties ondernomen door zowel patiënt als zorgprofessional om de oorzaak van de beginnende weefselschade op te lossen. Zelfmanagement kan vele onderdelen bevatten, maar er is geen bewijs gevonden dat de keuze van een specifieke interventie ondersteunt, met uitzondering van thuismonitoring van huidtemperatuur (Lavery, 2004; Armstrong, 2007; Lavery, 2007). Echter, therapietrouw is hierbij een belangrijke factor (van Netten, 2014).
Aangetoond is echter dat therapietrouw aan een interventie doorslaggevend is bij preventie van voetulcera (Bus, 2013). Meerdere studies rapporteerden dat therapie-ontrouwe patiënten hogere aantallen voetulceraties vertonen (Calle-Pascual, 2001; Hamonet, 2010; Armstrong, 1998; Lavery, 2007). Een sterke focus is dringend nodig op het ontwikkelen, evalueren en implementeren van methodes die therapietrouw verbeteren ten aanzien van preventieve diabetische voetzorg.
Tijdens de educatie is het verder essentieel dat wordt nagegaan of iemand de informatie heeft begrepen en of hij of zij gemotiveerd is om het geleerde in de praktijk te brengen. Veel van de educatieprogramma’s over preventie van voetproblemen zijn gericht op kennis en gedrag, echter niet op het begrijpen van de ziekte, de gevolgen ervan en de emotionele reactie op de complicaties. Mogelijk kwam in deze studies de gewenste gedragsverandering niet tot stand doordat onvoldoende aandacht werd besteed aan deze aspecten en aan de ideeën van mensen met diabetes mellitus over het ontstaan van voetulcera en de wijze waarop deze kunnen worden voorkomen. Hierbij moet rekening gehouden worden met diverse factoren. Bovendien, mensen met diabetes mellitus met een verhoogd risico op het ontwikkelen van voetulcera hebben een verhoogd risico op depressieve symptomen en dienen zorgvuldig gemonitord te worden op depressie, met name in het licht van recente bevindingen die depressie linken aan een verhoogde mortaliteit in deze groep (Vileikyte, 2008).
Figuur 1 De invloed op het psychologisch functioneren van patiënten met een verhoogd risico op diabetes gerelateerde voetproblemen (Perrin, 2008).
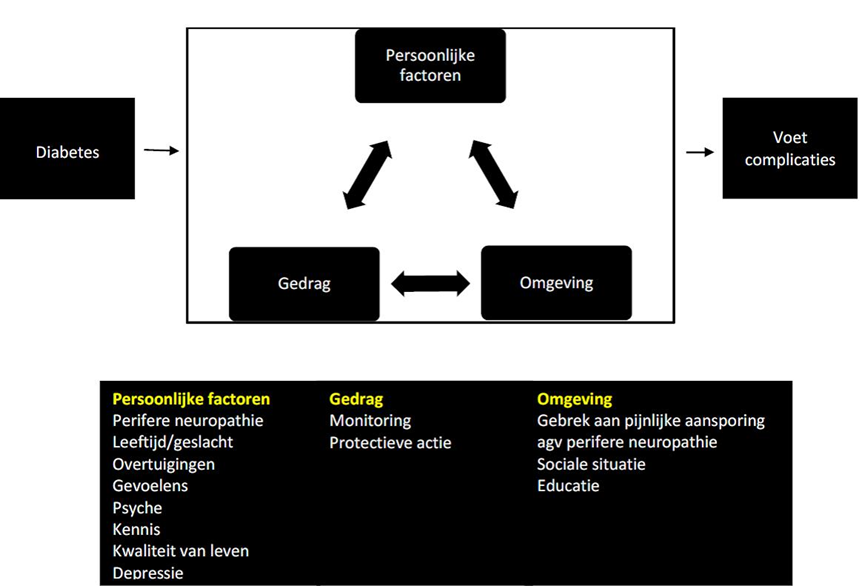
Bij beslissingen spelen ideeën en gevoelens van de mens een rol, deze zijn vaak een logisch gevolg van een bepaalde situatie. Het essentiële kenmerk van bovenstaand model (figuur 1, Perrin, 2008) is hoe persoonlijke en omgevingsfactoren gedrag beïnvloeden en hoe omgekeerd, gedrag de kans op diabetes gerelateerde voetcomplicaties beïnvloedt. Het model laat zien dat demografische variabelen mensen met diabetes mellitus beïnvloeden op het gebied van bepaalde overtuigingen, gedrag, en kennis. Deze beïnvloeden omgekeerd of adequaat gedrag (monitoring en protectieve acties) zal ontstaan. De omgeving (en in het bijzonder de sociale consequenties die plaatsvinden voor en na gedrag) heeft een onmiddellijk effect op gedrag en latere perceptie. Dit proces biedt waarschijnlijk dus mogelijkheden tot verbetering met betrekking tot zelfzorg na verloop van tijd (Perrin, 2008).
Het bewijs rondom educatieve maatregelen bij mensen met diabetes mellitus met een verhoogd risico op voetulcera is momenteel nog gelimiteerd en onduidelijk, en nieuwe interventies gericht op psychologische en gedragsmatige factoren moeten worden ontwikkeld.
Educatie van mensen met diabetes mellitus en een voetulcus en hun omgeving
Educatie dient gegeven te worden om te komen tot adequate zelfzorg zoals geen voetbaden nemen (NVvH, 2013, Bus, 2016) en hoe iemand alarmsymptomen van een (verslechterend) ulcus door bijvoorbeeld infectie kan herkennen, zoals koorts, veranderingen in het ulcus of hyperglykemie. Alarmsymptomen en veranderingen in het ulcus zijn bijvoorbeeld lokale zwelling, roodheid, gevoeligheid of pijn, warmte, verandering van geur of een purulente afscheiding (Lipsky, 2012). Bespreek hoe, wanneer en bij wie iemand met diabetes mellitus en een voetulcus deze alarmsymptomen dient te rapporteren.
Gedurende een periode van gedwongen bedrust dienen adviezen gegeven te worden hoe een nieuw voetulcus voorkomen kan worden (NICE, 2015). Als het diabetisch voetulcus is genezen dient iemand geïncludeerd te worden in een geïntegreerd voetzorgprogramma met levenslange observatie, professionele voetzorg, adequaat schoeisel en educatie. De voet mag nooit teruggeplaatst worden in de schoen die het voetulcus veroorzaakte.
Methode van educatie
Educatie kan gegeven worden in een groep alsook individueel. Daarbij is van belang dat de educatiemomenten herhaald worden en integraal onderdeel uitmaken van de controles in het kader van de diabeteszorg. Lokale variatie van middelen en zorgverleners bepaalt vaak hoe de zorg wordt aangeboden maar idealiter zou een geïntegreerd voetzorgprogramma zowel educatie voor mensen met diabetes, zijn/haar omgeving, en zorgverleners in 1e en 2e lijn bevatten. Het is daarbij van belang dat de informatie eenduidig is en elkaar aanvult. Er kan gebruik gemaakt worden van mondelinge informatieoverdracht, informatiefolders, diapresentaties, instructievideo’s etc., waarbij de DVN een ondersteunende rol kan vervullen. Tevens kunnen de voetzorgprocedures gedemonstreerd worden en onder supervisie geoefend worden. Er wordt aanbevolen om de inhoud van brochures af te stemmen op de mate van risico van een voetulcus. In onderstaande tabel (tabel 1) staan onderwerpen voor een dergelijke brochure en deze onderwerpen dienen tevens bij de educatie mondeling aan bod te komen.
Tabel 1 Onderwerpen voor voetzorg educatie voor personen met diabetes
|
Bij een verminderd gevoel in de voeten werken gewone alarmsignalen zoals pijn onvoldoende om een wondje of ontsteking op tijd zelf op te merken. |
|
Geadviseerd wordt dagelijks uw voeten te bekijken en betasten, ook tussen de tenen en let op lokale warmte, roodheid, blaren, wondjes, eeltvorming en kloven. Gebruik desnoods een (onbreekbare) spiegel. |
|
Als een dagelijkse onderzoek van uw voeten niet mogelijk is, bijvoorbeeld doordat u niet goed kan zien of doordat u niet onder uw voet kan kijken, is het verstandig dat u overlegt met uw arts. U kunt zo nodig een familielid of huisgenoot vragen het voetonderzoek te doen |
|
Geadviseerd wordt nagels alleen recht af te knippen om ingegroeide teennagels te voorkomen. Ingroeiende nagels of verdikte nagels kunnen het beste behandeld worden door een (diabetes)podotherapeut, medisch pedicure of pedicure met diabetesaantekening. |
|
Het gebruik van gaas, watjes, verband of likdoornringetjes ter bescherming van uw voet raden wij u af. Dit wordt bij de gevoelloze voet niet gevoeld maar neemt wel ruimte in en kan daardoor nieuwe drukplekken en wondjes geven. |
|
Geadviseerd wordt eelt en likdoorns te laten verwijderen, maar alleen door een (diabetes)podotherapeut, medisch pedicure of pedicure met diabetesaantekening. Gebruik geen likdoornpleisters. |
|
Het is verstandig zo snel mogelijk bloeduitstortingen onder eelt en blaren te laten behandelen, bij voorkeur door een (diabetes)podotherapeut. |
|
|
|
Geadviseerd wordt dat u de voeten dagelijks wast waarbij te koud of juist te warm water moet worden vermeden. De water temperatuur dient altijd beneden 37O C te zijn. Door neuropathie is het mogelijk dat u de warmte van water niet goed kan inschatten met uw handen, vaak gaat dat wel goed met uw elleboog. |
|
Na het wassen kunt u de voeten vervolgens goed maar voorzichtig deppend afdrogen, vooral goed tussen de tenen. Om de huid soepel te houden kunt u de voeten insmeren met een dunne olie of geschikte voetcrème, echter niet tussen de tenen. Let hierbij speciaal op de ruimte tussen de derde/vierde en vierde/vijfde teen om te zien of er kloofjes of schilfers aanwezig zijn en indien nodig kunt u overleggen met de behandelend arts, (diabetes) podotherapeut of verpleegkundige. |
|
Het gebruik van een kruik in bed wordt sterk afgeraden. |
|
Geadviseerd wordt dagelijks de sokken te wisselen, bij voorkeur zijn de sokken naadloos of u kunt de sokken binnenstebuiten dragen. |
|
Thuis lopen op slippers, op sokken of blootsvoets wordt sterk afgeraden, geadviseerd wordt binnen- en buitenshuis zoveel mogelijk op schoenen te lopen. |
|
Aangeraden wordt alleen schoeisel te dragen dat geadviseerd is door uw behandelaar, om voetzweren te voorkomen is het belangrijk dit schoeisel altijd te dragen, ook binnenshuis waar de meeste loopactiviteit is. |
|
Geadviseerd wordt uw schoenen voor het dragen dagelijks op steentjes, richels, stiknaden of andere zaken te onderzoeken en ze dagelijks voor gebruik uit te kloppen. Regelmatige controle van de binnenzijde op slijtplekken is aan te raden, met name ter hoogte van de tenen. |
|
Het is raadzaam nieuwe schoenen aan het eind van de dag te kopen omdat de voeten dan het meest zijn opgezet en geadviseerd wordt deze geleidelijk in te lopen. |
|
|
|
Bij het ontstaan van wondjes is het verstandig direct contact opgenomen worden met uw behandelend arts. |
|
Voetbaden worden afgeraden omdat deze kunnen leiden tot verweking en uitdroging van de huid. |
|
Voetwonden en wondbehandeling vereisen zorg door zorgverleners met kennis en ervaring in de behandeling van mensen met diabetes. |
Implementatie
Zelfmanagement kan vele onderdelen bevatten, maar er is geen bewijs gevonden wat een specifieke interventie ondersteunt, met uitzondering van thuismonitoring van huidtemperatuur. Professionals kunnen mogelijk thuismonitoring beoordelen als een makkelijk te gebruiken en relatief goedkope methode met een hoge klinische waarde. Patiënten kunnen meer regie geboden worden over hun eigen voetzorg. Echter, therapietrouw is een belangrijke factor en het dagelijks meten kan als een last worden ervaren. Ook kunnen fout-positieve of fout-negatieve uitkomsten leiden tot onnodige bezorgdheid waardoor het vertrouwen in de meting verloren gaat. Thuismonitoring van voettemperatuur wordt momenteel niet structureel toegepast bij mensen met diabetes mellitus en een sterk verhoogd risico op een voetulcus (volgens de gegevens van de richtlijnwerkgroep). Dit is mogelijk gerelateerd aan de waarden en voorkeuren van patiënten, ontbreken van gemakkelijke toegang tot gekalibreerde apparatuur, gebrek aan informatie over kosteneffectiviteit en haalbaarheid van implementatie.
Onderbouwing
Voetulceraties worden gezien als een belangrijke complicatie van diabetes mellitus, met hoge morbiditeit, mortaliteit en kosten. Preventie van deze voetulcera is van het allergrootste belang om de ernstige gevolgen voor mensen met diabetes mellitus en de bijbehorende economische kosten te verminderen. Studies suggereren dat patiënten educatie kan bijdragen aan de reductie van het aantal ulcera en amputaties als mensen het advies of de gegeven adviezen opvolgen, met name bij mensen met diabetes mellitus met een hoog risico op het ontstaan van een ulcus (IWGDF; Bus, 2016; van Netten, 2016). Alle mensen met diabetes mellitus dienen tijdens een van de reguliere diabetescontroles algemene voorlichting te krijgen over voetproblemen: bij mensen met diabetes mellitus type 2 binnen drie maanden na het stellen van de diagnose, bij mensen met diabetes mellitus met type 1 vanaf vijf jaar na de diagnose (ADA, 2016), tenzij er eerder klachten optreden. Vooral bij een verhoogd risico op het ontstaan van een voetulcus (diabetische voet risico classificatie Sims 1 en hoger) dient gerichte en gestructureerde educatie gegeven te worden. Het doel van educatie is om de zelfzorg en het gedrag te verbeteren om voetulcera te voorkomen.
Voor deze uitgangsvraag is geen systematische literatuuranalyse uitgevoerd omdat er recente valide richtlijnen beschikbaar zijn.
Voor deze uitgangsvraag is geen systematische literatuuranalyse uitgevoerd omdat er recente valide richtlijnen beschikbaar zijn. De werkgroep heeft zich gebaseerd op (inter-) nationale richtlijnen: NICE Clinical Guideline 19: Diabetic foot problems, Prevention and management (NICE, 2015), ADA Standards of Medical Care in Diabetes (ADA 2016) en International Working Group on the Diabetic Foot: Prevention and Management of Foot Problems in Diabetes (IWGDF; Bus, 2016).
- ADA, American Diabetes Association. Microvascular complications and foot care. Sec. 9. In Standards of Medical Care in Diabetes 2016. Diabetes Care. 2016;39(Suppl. 1):S72S80. Doi: 10.2337/dc16-S012.
- Armstrong DG, Harkless LB. Outcomes of preventative care in a diabetic foot specialty clinic. J Foot Ankle Surg. 1998;37(6):460-6. PubMed PMID: 9879040.
- Armstrong DG, Holtz-Neiderer K, Wendel C, et al. Skin temperature monitoring reduces the risk for diabetic foot ulceration in high-risk patients. Am J Med. 2007 Dec;120(12):1042-6. Erratum in: Am J Med. 2008;121(12). doi: 10.1016/j.amjmed.2008.09.029. PubMed PMID: 18060924.
- Bus SA, van Netten JJ, Lavery LA, et al. IWGDF guidance on the prevention of foot ulcers in at-risk patients with diabetes. Diabetes Metab Res Rev. 2016;32 Suppl 1:16-24. doi: 10.1002/dmrr.2696. PubMed PMID: 26334001.
- Bus SA, Waaijman R, Arts M, et al. Effect of custom-made footwear on foot ulcer recurrence in diabetes: a multicenter randomized controlled trial. Diabetes Care. 2013;36(12):4109-16. doi: 10.2337/dc13-0996. Epub 2013 Oct 15. PubMed PMID: 24130357.
- Calle-Pascual AL, Durán A, Benedí A, et al. Reduction in foot ulcer incidence: relation to compliance with a prophylactic foot care program. Diabetes Care. 2001;24(2):405-7. PubMed PMID: 11213900.
- Gershater MA, Pilhammar E, Apelqvist J, et al. Patient education for the prevention of diabetic foot ulcers. Interim analysis of a randomised controlled trial due to morbidity and mortality of participants. Eur. Diab. Nursing 2011;8:102-107b. doi: 10.1002/edn.189
- Hamonet J, Verdié-Kessler C, Daviet JC, et al. Evaluation of a multidisciplinary consultation of diabetic foot. Ann Phys Rehabil Med. 2010;53(5):306-18. doi: 10.1016/j.rehab.2010.04.001. Epub 2010 May 26. English, French. PubMed PMID: 20510664.
- Lavery LA, Higgins KR, Lanctot DR, et al Preventing diabetic foot ulcer recurrence in high-risk patients: use of temperature monitoring as a self-assessment tool. Diabetes Care. 2007;30(1):14-20. PubMed PMID: 17192326.
- Lavery LA, Higgins KR, Lanctot DR, et al. Home monitoring of foot skin temperatures to prevent ulceration. Diabetes Care. 2004;27(11):2642-7. PubMed PMID: 15504999.
- Lincoln NB, Radford KA, Game FL, et al. Education for secondary prevention of foot ulcers in people with diabetes: a randomised controlled trial. Diabetologia. 2008;51(11):1954-61. doi: 10.1007/s00125-008-1110-0. Epub 2008 Aug 30. PubMed PMID: 18758747.
- Lipsky BA, Berendt AR, Cornia PB, et al. 2012 Infectious Diseases Society of America clinical practice guideline for the diagnosis and treatment of diabetic foot infections. Clin Infect Dis. 2012;54(12):e132-73. doi: 10.1093/cid/cis346. PubMed PMID:22619242.
- NDF (2015). Zorgstandaard Diabetes. Link: http://www.zorgstandaarddiabetes.nl/ [geraadpleegd op 20 januari 2017].
- NICE, National Institute for Health and Care Excellence. Diabetic foot problems: prevention and management (NG19). nice.org.uk/guidance/ng19 (geraadpleegd nov 2015). 2015.
- NVvH, Nederlandse Vereniging van Heelkunde. Richtlijn Wondzorg. Link: http://richtlijnendatabase.nl/richtlijn/wondzorg (geraadpleegd dec 2015). 2013.
- Perrin B, Swerissen H. The behavior and psychological functioning of people at high risk of diabetes-related foot complications. Diabetes Educ. 2008;34(3):493-500. doi: 10.1177/0145721708316945. Review. PubMed PMID: 18535322.
- van Netten JJ, Price PE, Lavery LA, et al. Prevention of foot ulcers in the at-risk patient with diabetes: a systematic review. Diabetes Metab Res Rev. 2016;32 Suppl 1:84-98. doi: 10.1002/dmrr.2701. PubMed PMID: 26340966.
- van Netten JJ, Prijs M, van Baal JG, et al. Diagnostic values for skin temperature assessment to detect diabetes-related foot complications. Diabetes Technol Ther. 2014;16(11):714-21. doi: 10.1089/dia.2014.0052. Epub 2014 Aug 6. PubMed PMID: 25098361.
- Vileikyte L. Psychosocial and behavioral aspects of diabetic foot lesions. Curr Diab Rep. 2008;8(2):119-25. Review. PubMed PMID: 18445354.
- Viswanathan V, Madhavan S, Rajasekar S, et al. Amputation prevention initiative in South India: positive impact of foot care education. Diabetes Care. 2005;28(5):1019-21. PubMed PMID: 15855560.
- Waaijman R, Keukenkamp R, de Haart M, et al. Adherence to wearing prescription custom-made footwear in patients with diabetes at high risk for plantar foot ulceration. Diabetes Care. 2013;36(6):1613-8. doi: 10.2337/dc12-1330. Epub 2013 Jan 15. PubMed PMID: 23321218; PubMed Central PMCID: PMC3661819.
Beoordelingsdatum en geldigheid
Publicatiedatum : 14-07-2017
Beoordeeld op geldigheid : 16-12-2021
Op modulair niveau is een onderhoudsplan beschreven. Bij het opstellen van de richtlijn heeft de werkgroep per module een inschatting gemaakt over de maximale termijn waarop herbeoordeling moet plaatsvinden en eventuele aandachtspunten geformuleerd die van belang zijn bij een toekomstige herziening (update). De geldigheid van de richtlijn komt eerder te vervallen indien nieuwe ontwikkelingen aanleiding zijn een herzieningstraject te starten.
De NIV is regiehouder van deze richtlijn en eerstverantwoordelijke op het gebied van de actualiteitsbeoordeling van de richtlijn. De andere aan deze richtlijn deelnemende wetenschappelijke verenigingen of gebruikers van de richtlijn delen de verantwoordelijkheid en informeren de regiehouder over relevante ontwikkelingen binnen hun vakgebied.
Algemene gegevens
Andere autoriserende partijen:
- Nederlands Huisartsen Genootschap
- WCS Kenniscentrum Wondzorg
- Eerste Associatie van Diabetes Verpleegkundigen
- Nederlandse Vereniging van Podotherapeuten
- ProVoet (Brancheorganisatie voor de Pedicure)
- Nederlandse Vereniging van Diabetes Podotherapeuten
- Wondplatform Nederland
- Diabetesvereniging Nederland
De richtlijnontwikkeling werd ondersteund door het Kennisinstituut van Medisch Specialisten (www.kennisinstituut.nl) en werd gefinancierd uit de Kwaliteitsgelden Medisch Specialisten (SKMS).
Patiëntenparticipatie bij deze richtlijn werd mede gefinancierd uit de Kwaliteitsgelden Patiënten Consumenten (SKPC) binnen het programma KIDZ.
Doel en doelgroep
Doel
De richtlijn heeft als doelstelling zorgprofessionals handvatten te bieden voor de diagnostiek, preventie en behandeling van deze aandoeningen om ulcera, amputaties en levenslang verlies van mobiliteit en kwaliteit van leven te voorkomen. Een tweede doel is dat zorgprofessionals beter inzicht krijgen in de mogelijkheden en beperkingen van de andere disciplines betrokken bij de zorg voor deze complexe groep patiënten. Tenslotte beschrijft de richtlijn hoe de zorg voor een patiënt met een voetulcus het beste georganiseerd kan worden in Nederland.
Doelgroep
Deze richtlijn is geschreven voor alle leden van de beroepsgroepen die betrokken zijn bij de (preventieve) zorg voor patiënten met diabetes mellitus en voetulcera of ACN. Deze beroepsgroepen bestaan onder andere uit huisartsen, praktijkondersteuners, (vaat)chirurgen, orthopedisch chirurgen, internisten, revalidatieartsen, apothekers, podotherapeuten, diabetespodotherapeuten, medisch pedicures, orthopedisch schoentechnici, gipsverbandmeesters, wondverpleegkundigen, wondconsulenten, verpleegkundig specialisten, physician assistants, en diabetes verpleegkundigen.
Samenstelling werkgroep
De richtlijn Diabetische voet is onderdeel van de Netwerkrichtlijn diabetes mellitus ontwikkeld onder overkoepelend voorzitterschap van dr. P.H.L.M. (Nel) Geelhoed, internist-endocrinoloog, Haaglanden Medisch Centrum, Den Haag (Nederlandse Internisten Vereniging).
Voor het ontwikkelen van de richtlijn Diabetische voet is in 2014 een multidisciplinaire werkgroep ingesteld, bestaande uit vertegenwoordigers van relevante specialismen die betrokken zijn bij de zorg voor personen met diabetes mellitus en (een risico op) een diabetische voet (zie hieronder).
De werkgroepleden zijn door hun beroepsverenigingen gemandateerd voor deelname. De werkgroep werkte gedurende twee jaar aan de totstandkoming van de richtlijn.
De werkgroep is verantwoordelijk voor de integrale tekst van deze richtlijn.
- Prof. Dr. N.C. (Nicolaas) Schaper, internist-endocrinoloog, Maastricht UMC+ (voorzitter); Nederlandse Internisten Vereniging
- Dr E.J.G. (Edgar) Peters, Internist- Infectieziekten en Acute Geneeskunde, afd. Interne Geneeskunde, VU medisch centrum, Amsterdam; Nederlandse Internisten Vereniging
- M.C.J. (Marion) Knippels, Internist in opleiding (AIOS), Maastricht UMC+; Nederlandse Internisten Vereniging
- J. (Jaap) Kroon, huisarts en kaderarts diabetes, Huisartsenpraktijk Anderegglaan, Nuenen; Nederlands Huisartsen Genootschap
- B.A. (Bela) Pagrach, Diabetes/wondverpleegkundige, Ziekenhuis Amstelland, Amstelveen; WCS Kenniscentrum Wondzorg en Eerste Associatie Van Diabetesverpleegkundigen
- Drs M.A. (Margreet) van Putten, arts, Fontys Hoge Scholen, Eindhoven; Nederlandse Vereniging van Podotherapeuten
- Dr J.G. (Sjef) van Baal, vaatchirurg, ZGT, Almelo; Nederlandse Vereniging voor Heelkunde
- Dr S.A. (Sicco) Bus, bewegingswetenschapper, afd. Revalidatie, AMC, Universiteit van Amsterdam; studiegroep Neurovasculaire Complicaties van Diabetes
- Dr A.P. (Antal) Sanders, revalidatiearts, Leids Universitair Medisch Centrum, Leiden; Nederlandse Vereniging van Revalidatieartsen
- Drs A.E.B. (Arthur) Kleipool, orthopedisch chirurg, OLVG Amsterdam; Nederlandse Orthopaedische Vereniging
- Drs L.A. (Loes) Lemmens, senior beleidsmedewerker, ProVoet; ProVoet (Brancheorganisatie voor de Pedicure)
- P.W.C. (Paul) Buchrnhornen, schoentechnicus, Buchrnhornen Orthopedie BV; op persoonlijke titel
- I. (Ingrid) Ruys, diabetespodotherapeut, Maxima Medisch Centrum, Veldhoven; Nederlandse Vereniging van Diabetes Podotherapeuten en Wondplatform Nederland
- L. (Lian) Stoeldraaijers, diabetespodotherapeut, Podotherapie Valkenswaard, Valkenswaard; Nederlandse Vereniging van Podotherapeuten en Nederlandse Vereniging van Diabetes Podotherapeuten
- Drs D.S.V. (Dayline) Coffie, beleidsadviseur, Diabetesvereniging Nederland
Met ondersteuning van:
- Dr. K.N.J. (Koert) Burger, epidemioloog, senior adviseur Kennisinstituut van Medisch Specialisten
- J. (Joppe) Tra (MSc), adviseur Kennisinstituut van Medisch Specialisten
- C. (Carla) Sloof (MSc), medisch informatiespecialist, St. Antonius Ziekenhuis, Nieuwegein
- L. (Linda) Niesink (MSc), medisch informatiespecialist, Kennisinstituut van Medisch Specialisten
- S.K. (Sanne) Josso, secretaresse, Kennisinstituut van Medisch Specialisten
- N.F. (Natalia) Bullock, secretaresse, Kennisinstituut van Medisch Specialisten
Met dank aan:
- S.A.V. (Suzanne) van Asten, arts, afd. Interne Geneeskunde, VU medisch centrum, Amsterdam
Belangenverklaringen
De “KNMG-Code ter voorkoming van oneigenlijke beïnvloeding door belangenverstrengeling” is gevolgd. Alle werkgroepleden hebben schriftelijk verklaard of ze in de laatste drie jaar directe financiële belangen (betrekking bij een commercieel bedrijf, persoonlijke financiële belangen, onderzoeksfinanciering) of indirecte belangen (persoonlijke relaties, reputatie management, kennisvalorisatie) hebben gehad. Een overzicht van de belangen van werkgroepleden en het oordeel over het omgaan met eventuele belangen vindt u in onderstaande tabel. De ondertekende belangenverklaringen zijn op te vragen bij het secretariaat van het Kennisinstituut van Medisch Specialisten.
|
Werkgroeplid |
Functie |
Nevenfuncties |
Persoonlijke financiële belangen |
Persoonlijke relaties |
Reputatie management |
Extern gefinancierd onderzoek |
Kennisvalorisatie |
Overige belangen |
Ondernomen actie |
|
Schaper |
hoofd onderafdeling Endocrinologie, interne geneeskunde, Maastricht UMC |
Voorzitter 7e int. Symp on the diabetic foot; Voorzitter international guidance on management of the diabetic foot (International Working Group on the Diabetic Foot) Lid Wetenschappelijke Advies Raad Diabetes Fonds |
geen |
geen |
geen |
geen |
Zie nevenfuncties |
geen |
Geen |
|
Kroon |
Huisarts, Kaderhuisarts Diabetes |
Stafarts Diabetes bij zorggroep PoZoB (betaald. |
geen |
geen |
Lid geweest van Commissie/ Werkgroep: Multidisciplinaire samenwerking rond preventie van Diabetische voetulcera |
geen |
Kaderhuisarts Diabetes, bijzondere belangstelling voor diabetische voet |
nee |
Geen |
|
Van Baal |
Vaatchirurg |
geen |
geen |
geen |
geen |
geen |
geen |
geen |
Geen |
|
Van Putten |
docent opleiding Podotherapie, Fontys Paramedische Hogeschool Eindhoven |
bestuurslid ProVoet (onkostenvergoeding), bestuurslid NVvP (onkostenvergoeding); bestuursfuncties beëindigd in 2015 |
niet van toepassing |
niet van toepassing |
Zie bestuursfuncties. Het geven van lezingen/cursussen op het gebied van preventie van diabetische voetulcera. |
niet van toepassing |
niet van toepassing |
geen |
Geen |
|
Pagrach |
Diabetesverpleegkundige |
betaald als docent |
Aviescommissie: Lilly |
niet van toepassing |
EADV |
niet van toepassing |
geen |
geen |
Geen |
|
Bus |
Senior onderzoeker |
geen |
geen |
geen |
geen |
geen |
geen |
geen |
Geen |
|
Lemmens |
senior beleidsmedewerker Provoet |
geen |
geen |
geen |
ruim acht jaar werkzaam in pedicurebranche en wordt duidelijk gezien als vertegenwoordiger van die branche |
geen |
geen |
geen |
Geen |
|
Peters |
internist, aandachtsgebieden infectieziekten en acute geneeskunde VUMC |
Werkgroep: -richtlijn infections desease Soc America: diabetische Voet |
geen |
geen |
geen |
Fond Nuts Ohra: subsidie onderzoek naar chirurgische behandeling neuropathie |
Expertise op gebied diabetische voet en diabetische voet infecties. Geen patent. |
geen |
Geen |
|
Sanders |
Revalidatiearts (65%) |
Lid van Raad van Advies ' Orthopedisch Instrument Makerijken /Orthopedische Schoentechnische Bedrijven van de Stichting Erkenningsregeling voor leveranciers voor Medische Hulpmiddelen (SEMH) (alleen een onkostenvergoeding wordt betaald) |
geen |
geen |
geen |
geen |
geen |
geen |
Geen |
|
Kleipool |
meelezer orthopedisch chirurg |
bestuurslid werkgroep Voet en Enkel NOV |
geen |
geen |
bestuurslid werkgroep voet en enkel NOV |
geen |
geen |
geen |
Geen |
|
Buchrnhornen |
orthopedisch schoenmaker |
lid raad van Advies Fontys Hogescholen opleiding podotherapie |
geen |
geen |
geen |
geen |
geen |
geen |
Geen |
|
Ruijs |
diabetespodotherapeut Maxima Medisch Centrum te Veldhoven |
vz NVvDP, penningmeester WPN, Bestuurslid ISPO, deelnemer Raad van Advies Fontys Hogescholen, Lid maatschappelijke advies Raad (MAR) Diabetesfonds. Alle genoemde functies zijn onbetaald. |
geen |
geen |
NVvDP en WPN |
geen |
geen |
geen |
Geen |
|
Knippels |
medeauteur als AIOS |
geen |
geen |
geen |
geen |
geen |
geen |
geen |
Geen |
|
Coffie |
Beleidsadviseur DVN |
geen |
geen |
geen |
geen |
geen |
geen |
geen |
Geen |
|
Stoeldraaijers |
diabetespodotherapeut, Podotherapie Valkenswaard |
bestuurslid Ned Ver Diabetes Podotherapeuten (onbetaald), lid werkgroep Kwaliteitsstandaard Complexe Wondzorg (onbetaald), lid commissie Wetenschap & Innovatie Ver Podotherapeuten (onkostenvergoeding) |
geen |
geen |
NVvP en NVvDP |
geen |
geen |
geen |
geen |
Inbreng patiëntenperspectief
Het patiëntenperspectief werd ingebracht door een afvaardiging van de patiëntenvereniging in de werkgroep en een in een eerder stadium door de patiëntenvereniging uitgevoerde enquête onder haar leden (zie richtlijn Diabetes Mellitus; NIV, 2014). De conceptrichtlijn is tevens voor commentaar voorgelegd aan de patiëntenvereniging (Diabetesvereniging Nederland).
Methode ontwikkeling
Evidence based
Implementatie
In de verschillende fasen van de richtlijnontwikkeling is rekening gehouden met de implementatie van de richtlijn (module) en de praktische uitvoerbaarheid van de aanbevelingen. Daarbij is uitdrukkelijk gelet op factoren die de invoering van de richtlijn in de praktijk kunnen bevorderen of belemmeren. Het implementatieplan is te vinden bij de aanverwante producten.
Werkwijze
AGREE
Deze richtlijn is opgesteld conform de eisen vermeld in het rapport Medisch Specialistische Richtlijnen 2.0 van de adviescommissie Richtlijnen van de Raad Kwaliteit. Dit rapport is gebaseerd op het AGREE II instrument (Appraisal of Guidelines for Research & Evaluation II; Brouwers, 2010), dat een internationaal breed geaccepteerd instrument is. Voor een stap-voor-stap beschrijving hoe een evidence-based richtlijn tot stand komt wordt verwezen naar het stappenplan Ontwikkeling van Medisch Specialistische Richtlijnen van het Kennisinstituut van Medisch Specialisten.
Knelpuntenanalyse
Tijdens de voorbereidende fase inventariseerden de voorzitter van de werkgroep en de adviseur de knelpunten. Tevens zijn er knelpunten aangedragen via een invitational conference (gezamenlijk voor zeven richtlijnen die deel uitmaken van de netwerkrichtlijn diabetes, diabetische voet, diabetische retinopathie, diabetische neuropathie, kinderen, ouderen met comorbiditeit, diabetes en zwangerschap, diabetes en psychiatrie) door: de NIV, Diabetesvereniging Nederland (DVN), Eerste Associatie Van Diabetesverpleegkundigen (EADV), Inspectie voor de Gezondheidszorg, Koninklijke Nederlandse Organisatie van Verloskundigen (KNOV), Menzis, Nefarma, Nederlandse Federatie van Universitair Medische Centra (NFU), Nederlands Huisartsen Genootschap (NHG), Nederlands Oogheelkundig Gezelschap (NOG), Nederlandse Vereniging voor Anesthesiologie (NVA), Nederlandse Vereniging van Diëtisten (NVD), Nederlandse Vereniging voor Kindergeneeskunde (NVK), Nederlandse Vereniging voor Klinische Geriatrie (NVKG), Nederlandse Vereniging voor Neurologie (NVN), Nederlandse Vereniging voor Obstetrie & Gynaecologie (NVOG), Nederlandse Vereniging van Diabetes Podotherapeuten (NVvDP), Optometristen Vereniging Nederland (OVN), Provoet (Brancheorganisatie voor de Pedicure), Verpleegkundigen & Verzorgenden Nederland (V&VN), Verenso, WCS Kenniscentrum Wondzorg, Zorgverzekeraars Nederland (ZN), en Zorginstituut Nederland (ZIN). Een verslag van de invitational conference is opgenomen onder aanverwante producten.
Uitgangsvragen en uitkomstmaten
Op basis van de uitkomsten van de knelpuntenanalyse zijn door de voorzitter en de adviseur concept-uitgangsvragen opgesteld. Deze zijn met de werkgroep besproken waarna de werkgroep de definitieve uitgangsvragen heeft vastgesteld. Vervolgens inventariseerde de werkgroep per uitgangsvraag welke uitkomstmaten voor de patiënt relevant zijn, waarbij zowel naar gewenste als ongewenste effecten werd gekeken. De werkgroep waardeerde deze uitkomstmaten volgens hun relatieve belang bij de besluitvorming rondom aanbevelingen, als kritiek, belangrijk (maar niet kritiek) en onbelangrijk. Tevens definieerde de werkgroep tenminste voor de kritieke uitkomstmaten welke verschillen zij klinisch (patiënt) relevant vonden.
Strategie voor zoeken en selecteren van literatuur
Voor deze richtlijn is geen overkoepelende oriënterende zoekactie uitgevoerd. Voor de afzonderlijke uitgangsvragen is aan de hand van specifieke zoektermen gezocht naar gepubliceerde wetenschappelijke studies in (verschillende) elektronische databases. Tevens werd aanvullend gezocht naar studies aan de hand van de literatuurlijsten van de geselecteerde artikelen. In eerste instantie werd gezocht naar studies met de hoogste mate van bewijs. De werkgroepleden selecteerden de via de zoekactie gevonden artikelen op basis van vooraf opgestelde selectiecriteria. De geselecteerde artikelen werden gebruikt om de uitgangsvraag te beantwoorden. De databases waarin is gezocht, de zoekstrategie en de gehanteerde selectiecriteria zijn te vinden in de module van desbetreffende uitgangsvraag.
Kwaliteitsbeoordeling individuele studies
Individuele studies werden systematisch beoordeeld, op basis van op voorhand opgestelde methodologische kwaliteitscriteria, om zo het risico op vertekende studieresultaten (risk of bias) te kunnen inschatten. Deze beoordelingen kunt u vinden in de Risk of bias (ROB) tabellen.
Samenvatten van de literatuur
De relevante onderzoeksgegevens van alle geselecteerde artikelen werden overzichtelijk weergegeven in evidencetabellen. De belangrijkste bevindingen uit de literatuur werden beschreven in de samenvatting van de literatuur. Bij een voldoende aantal studies en overeenkomstigheid (homogeniteit) tussen de studies werden de gegevens ook kwantitatief samengevat (meta-analyse) met behulp van Review Manager 5.
Beoordelen van de kracht van het wetenschappelijke bewijs
A) Voor interventievragen (vragen over therapie of screening)
De kracht van het wetenschappelijke bewijs werd bepaald volgens de GRADE-methode. GRADE staat voor ‘Grading Recommendations Assessment, Development and Evaluation’ (zie http://www.gradeworkinggroup.org/).
GRADE onderscheidt vier gradaties voor de kwaliteit van het wetenschappelijk bewijs: hoog, matig, laag en zeer laag. Deze gradaties verwijzen naar de mate van zekerheid die er bestaat over de literatuurconclusie (Schünemann, 2013).
|
GRADE |
Definitie |
|
Hoog |
|
|
Matig |
|
|
Laag |
|
|
Zeer laag |
|
B) Voor vragen over diagnostische tests, schade of bijwerkingen, etiologie en prognose
De kracht van het wetenschappelijke bewijs werd eveneens bepaald volgens de GRADE-methode: GRADE-diagnostiek voor diagnostische vragen (Schünemann, 2008), en een generieke GRADE-methode voor vragen over schade of bijwerkingen, etiologie en prognose. In de gehanteerde generieke GRADE-methode werden de basisprincipes van de GRADE methodiek toegepast: het benoemen en prioriteren van de klinisch (patiënt) relevante uitkomstmaten, een systematische review per uitkomstmaat, en een beoordeling van bewijskracht op basis van de vijf GRADE criteria (startpunt hoog; downgraden voor risk of bias, inconsistentie, indirectheid, imprecisie, en publicatiebias).
Formuleren van de conclusies
Voor elke relevante uitkomstmaat werd het wetenschappelijk bewijs samengevat in een of meerdere literatuurconclusies waarbij het niveau van bewijs werd bepaald volgens de GRADE methodiek. De werkgroepleden maakten de balans op van elke interventie (overall conclusie). Bij het opmaken van de balans werden de gunstige en ongunstige effecten voor de patiënt afgewogen. De overall bewijskracht wordt bepaald door de laagste bewijskracht gevonden bij een van de kritieke uitkomstmaten. Bij complexe besluitvorming waarin naast de conclusies uit de systematische literatuuranalyse vele aanvullende argumenten (overwegingen) een rol spelen, werd afgezien van een overall conclusie. In dat geval werden de gunstige en ongunstige effecten van de interventies samen met alle aanvullende argumenten gewogen onder het kopje Overwegingen.
Overwegingen (van bewijs naar aanbeveling)
Om te komen tot een aanbeveling zijn naast (de kwaliteit van) het wetenschappelijke bewijs ook andere aspecten belangrijk en worden meegewogen, zoals de expertise van de werkgroepleden, de waarden en voorkeuren van de patiënt (patient values and preferences), kosten, beschikbaarheid van voorzieningen en organisatorische zaken. Deze aspecten worden, voor zover geen onderdeel van de literatuursamenvatting, vermeld en beoordeeld (gewogen) onder het kopje ‘Overwegingen’.
Formuleren van aanbevelingen
De aanbevelingen geven antwoord op de uitgangsvraag en zijn gebaseerd op het beschikbare wetenschappelijke bewijs en de belangrijkste overwegingen, en een weging van de gunstige en ongunstige effecten van de relevante interventies. De kracht van het wetenschappelijk bewijs en het gewicht dat door de werkgroep wordt toegekend aan de overwegingen, bepalen samen de sterkte van de aanbeveling. Conform de GRADE-methodiek sluit een lage bewijskracht van conclusies in de systematische literatuuranalyse een sterke aanbeveling niet a priori uit, en zijn bij een hoge bewijskracht ook zwakke aanbevelingen mogelijk. De sterkte van de aanbeveling wordt altijd bepaald door weging van alle relevante argumenten tezamen.
Randvoorwaarden (Organisatie van zorg)
In de knelpuntenanalyse en bij de ontwikkeling van de richtlijn is expliciet rekening gehouden met de organisatie van zorg: alle aspecten die randvoorwaardelijk zijn voor het verlenen van zorg (zoals coördinatie, communicatie, (financiële) middelen, menskracht en infrastructuur). Randvoorwaarden die relevant zijn voor het beantwoorden van een specifieke uitgangsvraag maken onderdeel uit van de overwegingen bij de bewuste uitgangsvraag. Meer algemene, overkoepelende, of bijkomende aspecten van de organisatie van zorg worden behandeld in de module Randvoorwaarden.
Indicatorontwikkeling
Bij de richtlijn zijn geen nieuwe kwaliteitsindicatoren ontwikkeld omdat er voor diabetes al voldoende indicatoren bestaan, onder andere behorend bij de NDF Zorgstandaard Diabetes.
Kennislacunes
Tijdens de ontwikkeling van deze richtlijn is systematisch gezocht naar onderzoek waarvan de resultaten bijdragen aan een antwoord op de uitgangsvragen. Bij elke uitgangsvraag is door de werkgroep nagegaan of er (aanvullend) wetenschappelijk onderzoek gewenst is om de uitgangsvraag te kunnen beantwoorden. Een overzicht van de onderwerpen waarvoor (aanvullend) wetenschappelijk onderzoek van belang wordt geacht, is als aanbeveling in de bijlage Kennislacunes beschreven (onder aanverwante producten).
Commentaar- en autorisatiefase
De conceptrichtlijn werd aan de deelnemende (wetenschappelijke) verenigingen en (patiënt) organisatie voorgelegd ter commentaar. Daarnaast werden de volgende verenigingen en organisaties benaderd voor commentaar: Nederlandse Vereniging voor Neurologie, Nefarma (Vereniging innovatieve geneesmiddelen Nederland), Nederlandse Federatie van Universitair Medische Centra, Nederlandse Vereniging voor Klinische Geriatrie, Nierpatiënten Vereniging Nederland, Verpleegkundigen & Verzorgenden Nederland, Verenso, Zorgverzekeraars Nederland, Zorginstituut Nederland, Inspectie voor de Gezondheidszorg, Nederlandse Diabetes Federatie, Stichting LOOP, Stichting Stipezo, Nederlandse Vereniging voor Radiologie, Nederlandse Vereniging voor Hyperbare Geneeskunde, Nefemed, NVOS-Orthobanda, Stichting Ineen. De commentaren werden verzameld en besproken met de werkgroep. Naar aanleiding van de commentaren werd de conceptrichtlijn aangepast en definitief vastgesteld door de werkgroep. De definitieve richtlijn werd aan de deelnemende (wetenschappelijke) verenigingen en (patiënt) organisaties voorgelegd voor autorisatie en door hen geautoriseerd dan wel geaccordeerd.
Literatuur
- Brouwers MC, Kho ME, Browman GP, et al. AGREE II: advancing guideline development, reporting and evaluation in health care. CMAJ. 2010;182(18):E839-42. doi: 10.1503/cmaj.090449. Epub 2010. Review. PubMed PMID: 20603348.
- Medisch Specialistische Richtlijnen 2.0. Adviescommissie Richtlijnen van de Raad Kwalitieit. https://richtlijnendatabase.nl/over_deze_site/richtlijnontwikkeling.html. 2012.
- Ontwikkeling van Medisch Specialistische Richtlijnen: stappenplan. Kennisinstituut van Medisch Specialisten.
- Schünemann H, Brożek J, Guyatt G, et al. GRADE handbook for grading quality of evidence and strength of recommendations. Updated October 2013. The GRADE Working Group. 2013. Available from http://gdt.guidelinedevelopment.org/central_prod/_design/client/handbook/handbook.html.
- Schünemann HJ, Oxman AD, Brozek J, et al. Grading quality of evidence and strength of recommendations for diagnostic tests and strategies. BMJ. 2008;336(7653):1106-10. doi: 10.1136/bmj.39500.677199.AE. Erratum in: BMJ. 2008 May 24;336(7654). doi: 10.1136/bmj.a139. PubMed PMID: 18483053.
