Organisatie van zorg bij ouderen met DM2
Uitgangsvraag
Aan welke eisen moet de organisatie van zorg voor ouderen met diabetes mellitus voldoen?
Aanbeveling
Kies de verantwoordelijke zorgverlener voor oudere diabetespatiënten op grond van:
- de complexiteit van de diabeteszorg (volgens definitie van LTA)
- de complexiteit van de zorg voor andere aandoeningen
- de behandeldoelen en -keuzes
Beschrijf in het medisch dossier, het individuele zorgplan en de correspondentie de aanwezige geriatrische syndromen, de behandelvoorkeuren van de patiënt, het behandeldoel, de streefwaarden en een actueel overzicht van de medicatie en betrokken zorgverleners.
Overweeg om de zorg voor oudere diabetespatiënten met complexe zorgvragen op één zorglocatie en, waar mogelijk, bij één zorgverlener te concentreren.
Overwegingen
De LTA Diabetes mellitus type 2
De LTA Diabetes mellitus type 2 is in 2012 gepubliceerd door een werkgroep van het Nederlands Huisartsen Genootschap (NHG) en de Nederlandse Internisten Vereniging (NIV). De LTA geeft aanbevelingen voor de samenwerking tussen huisartsen en internisten bij de zorg voor patiënten met diabetes mellitus type 2 om de continuïteit in het beleid te bewaken (Sluiter, 2012). De aanbevelingen van de LTA zijn gebaseerd op wetenschappelijke gegevens en consensusafspraken en globaal geformuleerd. De LTA-werkgroep adviseert huisartsen en internisten om de aanbevelingen regionaal verder in te vullen en daarover werkafspraken te maken (Sluiter, 2012).
De kernpunten van de LTA zijn de volgende:
- De huisarts is eindverantwoordelijk voor patiënten met niet-complexe diabeteszorg. Hieronder wordt verstaan diabeteszorg aan patiënten bij wie de individuele streefwaarden zijn bereikt of bij wie deze naar verwachting in de eerste lijn zullen worden bereikt, en zorg aan patiënten met complicaties die een minder complexe behandeling nodig hebben.
- De internist is eindverantwoordelijk voor patiënten met complexe diabeteszorg. Hieronder wordt verstaan diabeteszorg aan patiënten bij wie de individuele streefwaarden niet zijn bereikt en bij wie deze naar verwachting in de tweede lijn wel kunnen worden bereikt, en zorg aan patiënten die een meer complexe behandeling nodig hebben zoals bijvoorbeeld voor de behandeling van complicaties of therapieresistente cardiovasculaire risicofactoren.
- Consultatie van of verwijzing naar de tweede lijn is aangewezen bij twijfel over de diagnose, problemen bij de glycemische instelling, problemen bij de behandeling van risicofactoren en onvoldoende controle over de gevolgen van complicaties in de eerste lijn.
- Terugverwijzing naar de eerste lijn is aangewezen indien de vraag van de huisarts is beantwoord, de gevraagde diagnostiek is afgerond, de individuele streefwaarden van de patiënt voor zover mogelijk zijn bereikt en de comorbiditeit optimaal is behandeld.
De richtlijnwerkgroep is van mening dat de kernpunten van de LTA ook moeten worden toegepast bij ouderen met diabetes maar denkt dat het begrip complexe diabeteszorg breder moet worden gedefinieerd dan in de LTA. Bovendien vindt de werkgroep dat diabeteszorg voor ouderen onderdeel moet zijn van het totale behandel/zorgplan voor een individuele (oudere) patiënt om te voorkómen dat bij meerdere complexe zorgvragen het overzicht over de behandeling en de regie verloren gaan.
Complexe (diabetes)zorg
Het begrip complexe diabeteszorg speelt in de LTA een belangrijke rol. Het onderscheid tussen complexe en niet-complexe diabeteszorg is volgens de LTA immers bepalend voor de keuze van de zorgverlener die verantwoordelijk is voor de diabeteszorg bij een individuele patiënt. De definitie van complexe (diabetes)zorg is echter grotendeels gebaseerd op de streefwaarden voor glucose en HbA1c, aanwezigheid van diabetische complicaties en de behandeling van (vasculaire) risicofactoren die nauw met diabetes mellitus samenhangen. Voor ouderen is deze definitie echter niet breed genoeg. De werkgroep is van mening dat bij het onderscheid tussen complexe en niet-complexe (diabetes)zorg ook andere factoren moeten worden meegewogen.
Oudere diabetespatiënten hebben vaak complexe zorgvragen. Dit is in veel gevallen niet toe te schrijven aan de diabetes maar aan verschillende andere factoren zoals comorbiditeit, polyfarmacie, beperkingen in lichamelijk, cognitief of sociaal functioneren, veranderingen in sociale situatie, verkorting van levensduur en veranderingen in levensvisie en levensdoelen. Hoewel deze factoren vaak niet direct samenhangen met de diabetes kunnen zij wel van grote invloed zijn op de behandeling van diabetes. Omgekeerd kan de diabetes (of kunnen de complicaties daarvan) van invloed zijn op de behandeling van deze andere factoren. In zulke situaties is een scheiding van verantwoordelijkheden waarbij de internist verantwoordelijk is voor de diabeteszorg en de huisarts voor de overige zorg, dan ook onwenselijk. In veel gevallen leidt dit namelijk niet alleen tot verlies aan informatie en overzicht bij alle betrokken zorgverleners maar ook tot een gebrek aan regie. De werkgroep is daarom van mening dat slechts één zorgverlener eindverantwoordelijk moet zijn voor het totale behandel/zorgplan bij een oudere diabetespatiënt bij wie sprake is van een complexe zorgvraag (hetzij voor diabetes of een andere aandoening). Deze eindverantwoordelijke behandelaar dient zorg te dragen voor de integratie van de verschillende (complexe) zorgvragen bij een individuele patiënt.
Complexe zorg voor ouderen is een ruim begrip en in de visie van de werkgroep niet gebonden aan één welomschreven definitie. Bovendien kan complexiteit van zorg door verschillende zorgverleners anders worden ervaren. Dit is in veel gevallen afhankelijk van eigen ervaring en interessegebied, en van de beschikbare expertise binnen het eigen team. Complexe zorg is ook niet zonder meer gelijk te stellen aan medisch-specialistische zorg in het ziekenhuis. Bij sommige patiënten kan complexe zorg ook geleverd worden door de huisarts in de thuissituatie, al dan niet met ondersteuning van een specialist ouderengeneeskunde of internist in de huisartsenpraktijk. Door wie en wáár de zorg voor een oudere diabetespatiënt geleverd wordt is volgens de werkgroep mede afhankelijk van de behandeldoelen en behandelkeuzes.
Keuze van de eindverantwoordelijke zorgverlener
Op grond van bovenstaande overwegingen is de werkgroep van mening dat bij de keuze voor zorgverlener en zorglocatie drie punten in beschouwing moeten worden genomen (zie ook stroomdiagram).
- Is er sprake van complexe diabeteszorg volgens de definitie van de LTA?
De individuele streefwaarden zijn niet bereikt in de eerste lijn en kunnen naar verwachting wel worden bereikt in de tweede lijn; er is een meer complexe behandeling nodig zoals bijvoorbeeld voor de behandeling van complicaties of therapieresistente cardiovasculaire risicofactoren?
- Is er sprake van een complexe zorgvraag voor andere aandoeningen?
De patiënt heeft uitgebreide somatische of psychiatrische comorbiditeit, veelal behandeld door meerdere specialisten; er is sprake van polyfarmacie, cognitieve stoornissen, beperkingen in dagelijks functioneren of sociale situatie; de levensverwachting is beperkt.
- Zijn er behandeldoelen, voor de diabetes of een andere aandoening, die vragen om medisch-specialistische zorg?
De overwegingen bij deze drie vragen kunnen leiden tot verschillende keuzes voor een zorgverlener die eindverantwoordelijk is voor de diabeteszorg. Bij patiënten zonder indicatie voor complexe diabeteszorg of een complexe zorgvraag voor een andere aandoening, staat de keuze voor de huisarts als eindverantwoordelijke zorgverlener niet ter discussie. Hetzelfde geldt voor patiënten die een indicatie hebben voor complexe diabeteszorg (al dan niet in combinatie met een complexe zorgvraag voor een andere aandoening) en behandeldoelen die vragen om een medisch-specialistische behandeling van de diabetes, de diabetische complicaties of de daarmee samenhangende risicofactoren. Voor deze groep is een medisch-specialistisch generalist de eerstaangewezen eindverantwoordelijke zorgverlener (meestal een internist of klinisch geriater). In de andere gevallen moet het stroomdiagram echter worden gezien als richtinggevend en niet als bindend aangezien zowel het zorgaanbod als de transmurale zorgprogramma’s per regio kunnen verschillen.
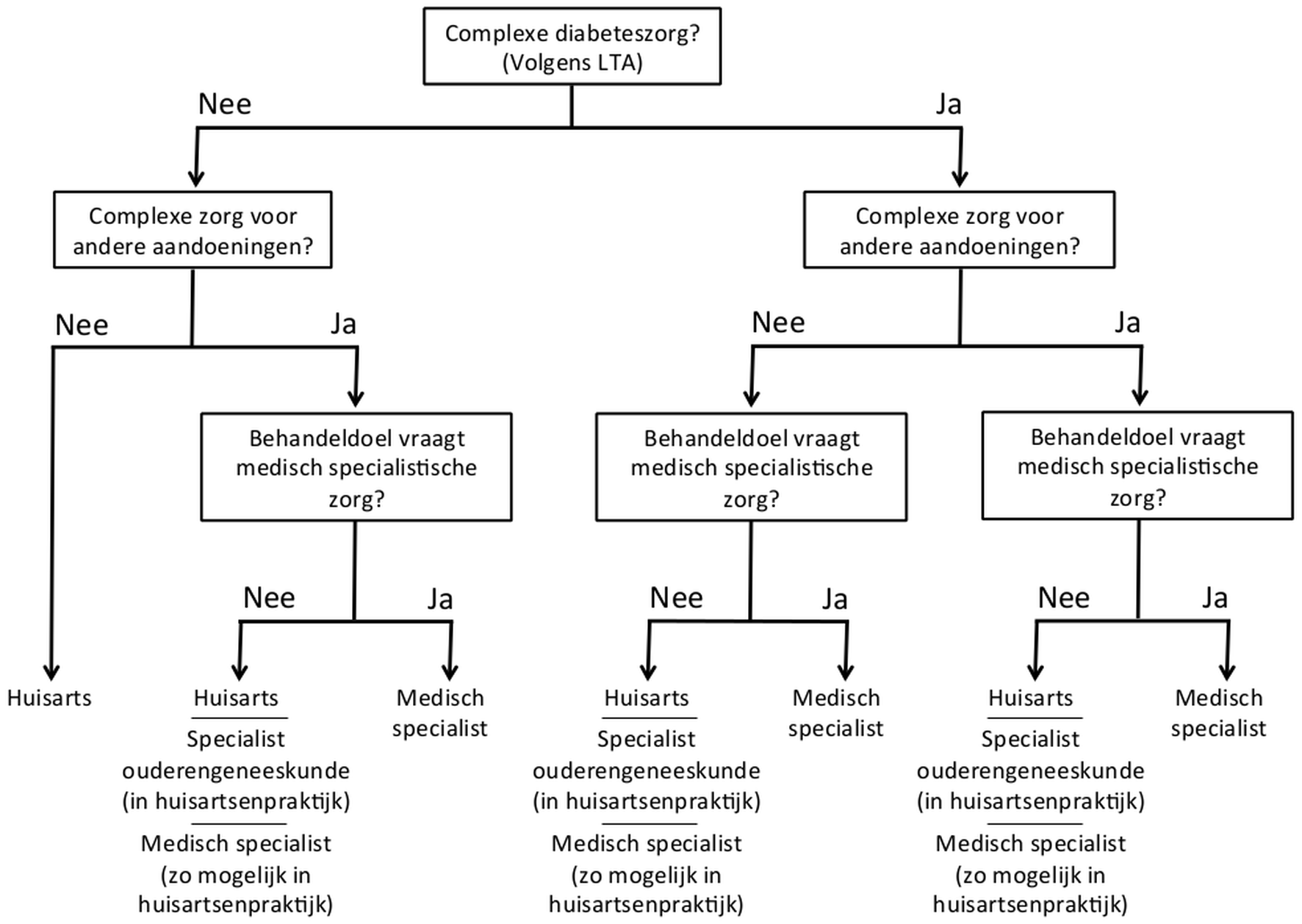 Stroomdiagram. Keuze van de eindverantwoordelijke zorgverlener voor oudere diabetespatiënten: overwegingen en richtinggevend advies. De rol van medisch specialist in dit stroomdiagram kan vervuld worden door een generalist, meestal een internist of klinisch geriater. In het gebied tussen huisarts en medisch specialist, vaak aangeduid met anderhalvelijn, zijn veel andere organisatievormen mogelijk zoals o.a. huisarts, of kaderhuisarts diabetes, met ondersteuning van een (consulent) specialist ouderengeneeskunde of medisch specialist in de huisartsenpraktijk.
Stroomdiagram. Keuze van de eindverantwoordelijke zorgverlener voor oudere diabetespatiënten: overwegingen en richtinggevend advies. De rol van medisch specialist in dit stroomdiagram kan vervuld worden door een generalist, meestal een internist of klinisch geriater. In het gebied tussen huisarts en medisch specialist, vaak aangeduid met anderhalvelijn, zijn veel andere organisatievormen mogelijk zoals o.a. huisarts, of kaderhuisarts diabetes, met ondersteuning van een (consulent) specialist ouderengeneeskunde of medisch specialist in de huisartsenpraktijk.
Communicatie
Complexe zorg voor ouderen, hetzij voor diabetes of een andere aandoening, stelt hoge eisen aan de samenwerking en communicatie tussen zorgverleners. Juist bij deze groep is een samenhangend beleid van groot belang om tegengestelde adviezen, medicamenteuze interacties en verschillen in behandeldoelen te voorkómen. In de dagelijkse praktijk bestaat echter bij veel patiënten een gebrek aan overzicht en regie. De werkgroep is daarom van mening dat tenminste de volgende punten moeten worden beschreven in het medisch dossier, het individuele (transmurale) zorgplan en de correspondentie tussen huisarts en medisch specialist:
- Overzicht van de geriatrische syndromen die bij de patiënt aanwezig zijn.
- Behandelvoorkeuren van de patiënt
- Algemeen behandeldoel gebaseerd op de aanwezige geriatrische syndromen, de behandelvoorkeuren van de patiënt, en medische overwegingen.
- Streefwaarden voor HbA1c, LDL-cholesterol en systolische bloeddruk.
- Overzicht van bloedsuikerverlagende medicatie (historisch - inclusief stopreden - en actueel)
- Actueel overzicht van CVRM-medicatie
- Actueel overzicht van overige medicatie met vermelding van indicatie
- Actueel overzicht van medisch specialisten/behandelaren met vermelding van indicatie
Om de juistheid van deze informatie te bewaken dient op regelmatige basis revisie van de genoemde punten plaats te vinden, bijvoorbeeld éénmaal per jaar, of na een belangrijke verandering in de gezondheidstoestand of persoonlijke situatie van de patiënt.
Zorglocatie en zorgverleners
Concentratie van zorg op één locatie en beperking van het aantal zorgverleners betekent voor de meeste patiënten met complexe zorgvragen een belangrijke verbetering voor de informatie-uitwisseling tussen zorgverleners en voor het overzicht over het totale behandel/zorgplan. Dit betekent in de praktijk dat de zorg geleverd wordt in de huisartsenpraktijk (als de huisarts de eindverantwoordelijke zorgverlener is) of in het ziekenhuis (als een medisch-specialist de eindverantwoordelijke zorgverlener is). De werkgroep meent dat behandeling en controle van patiënten in verschillende ziekenhuizen voorkómen moet worden en op één zorglocatie en, waar mogelijk, bij één zorgverlener geconcentreerd moet worden. Uitzonderingen hierop zijn bijvoorbeeld welomschreven transmurale zorgprogramma’s. Bij weten van de werkgroep bestaan deze transmurale programma’s echter wel voor specifieke aandoeningen, zoals diabetes, maar niet voor oudere diabetespatiënten met multimorbiditeit en complexe zorgvragen.
Onderbouwing
Achtergrond
Ouderen met diabetes mellitus hebben vaak meerdere aandoeningen. Daardoor hebben zij gewoonlijk met meerdere zorgverleners te maken. Dit zijn veelal niet alleen zorgverleners uit (transmurale) zorgprogramma’s voor diabetes maar ook uit andere zorgprogramma’s zoals bijvoorbeeld voor hartfalen of COPD, of zorgverleners uit andere specialismen zoals bijvoorbeeld de vaatchirurg, de nefroloog, de neuroloog, de klinisch geriater, de internist ouderengeneeskunde of de specialist ouderengeneeskunde. Het is daarbij geen uitzondering dat ouderen met diabetes onder controle zijn bij medisch specialisten in meerdere zorginstellingen. Dit leidt gemakkelijk tot een gebrek aan overzicht en regie bij de behandeling en draagt het risico in zich dat de kwaliteit van de geleverde zorg onvoldoende is. De werkgroep heeft zich daarom de vraag gesteld aan welke eisen de organisatie van zorg voor ouderen met diabetes moet voldoen.
Zoeken en selecteren
Voor het ontwikkelen van deze module werd geen systematische literatuursearch verricht. De werkgroep heeft zich voor het beantwoorden van deze uitgangsvraag gebaseerd op de eerder ontwikkelde Landelijke Transmurale Afspraak (LTA) Diabetes mellitus type 2 (Sluiter, 2012) en de NDF Zorgstandaard Diabetes type 2 volwassenen (Nederlandse Diabetes Federatie 2013).
Referenties
Verantwoording
Beoordelingsdatum en geldigheid
Laatst beoordeeld : 16-12-2021
Op modulair niveau is een onderhoudsplan beschreven. Bij het opstellen van de richtlijn heeft de werkgroep per module een inschatting gemaakt over de maximale termijn waarop herbeoordeling moet plaatsvinden en eventuele aandachtspunten geformuleerd die van belang zijn bij een toekomstige herziening (update). De geldigheid van de richtlijn komt eerder te vervallen indien nieuwe ontwikkelingen aanleiding zijn een herzieningstraject te starten.
De NIV is regiehouder van deze richtlijn en eerstverantwoordelijke op het gebied van de actualiteitsbeoordeling van de richtlijn. De andere aan deze richtlijn deelnemende wetenschappelijke verenigingen of gebruikers van de richtlijn delen de verantwoordelijkheid en informeren de regiehouder over relevante ontwikkelingen binnen hun vakgebied.
Algemene gegevens
De richtlijnontwikkeling werd ondersteund door het Kennisinstituut van Medisch Specialisten (www.kennisinstituut.nl) en werd gefinancierd uit de Kwaliteitsgelden Medisch Specialisten (SKMS).
Doel en doelgroep
Doel
De richtlijn geeft aanbevelingen over de behandeling en de organisatie van zorg bij oudere patiënten met diabetes mellitus type 2. De richtlijn beoogt hiermee de kwaliteit van de zorgverlening te verbeteren.
Doelgroep
Deze richtlijn is geschreven voor alle leden van de beroepsgroepen die betrokken zijn bij de zorg voor ouderen met diabetes mellitus type 2. Deze beroepsgroepen bestaan onder andere uit internisten, klinisch geriaters, specialisten ouderengeneeskunde, huisartsen, praktijkondersteuners, diëtisten en diabetesverpleegkundigen.
Samenstelling werkgroep
De richtlijn Diabetes mellitus type 2 bij ouderen is onderdeel van de Netwerkrichtlijn diabetes mellitus ontwikkeld onder overkoepelend voorzitterschap van Dr. P.H.L.M. (Nel) Geelhoed, internist-endocrinoloog, Haaglanden Medisch Centrum, Den Haag (Nederlandse Internisten Vereniging).
Voor het ontwikkelen van de richtlijn Diabetes mellitus type 2 bij ouderen is in 2014 een multidisciplinaire werkgroep ingesteld, bestaande uit vertegenwoordigers van alle relevante specialismen die betrokken zijn bij de zorg voor ouderen met diabetes.
De leden van de werkgroep zijn door hun beroepsverenigingen gemandateerd voor deelname.
De werkgroep is verantwoordelijk voor de integrale tekst van deze richtlijn.
- Dr. A.C.M. Persoon, internist-endocrinoloog-ouderengeneeskunde, Ommelander Ziekenhuis Groningen en Universitair Medisch Centrum Groningen, Nederlandse Internisten Vereniging
- Dr. G.J. Izaks, internist-ouderengeneeskunde, Nederlandse Internisten Vereniging
- Drs. M.J.M. van Nunen, huisarts, Gezondheidscentrum Hoensbroek, Nederlands Huisartsen Genootschap (tot november 2015).
- Drs. J.H. de Jong, specialist ouderengeneeskunde, docent/consultant, Verenso
- Drs. J.F.H. Wold, klinisch geriater, Meander Medisch Centrum Amersfoort, Nederlandse Vereniging voor Klinische Geriatrie.
Met ondersteuning van:
- Drs. S.B. Muller-Ploeger, adviseur, Kennisinstituut van Medisch Specialisten
- Dr. M.A. Pols, senior adviseur, Kennisinstituut van Medisch Specialisten
- Drs. A.J.P. Ranke, junior adviseur, Kennisinstituut van Medisch Specialisten (tot januari 2015)
- C. Sloof, MSc, medisch informatiespecialist, St. Antonius Ziekenhuis, Nieuwegein
- S.K. Josso, secretaresse, Kennisinstituut van Medisch Specialisten
- N.F. Bullock, secretaresse, Kennisinstituut van Medisch Specialisten
Belangenverklaringen
De “KNMG-Code ter voorkoming van oneigenlijke beïnvloeding door belangenverstrengeling” is gevolgd. Alle werkgroep leden hebben schriftelijk verklaard of ze in de laatste drie jaar directe financiële belangen (betrekking bij een commercieel bedrijf, persoonlijke financiële belangen, onderzoek financiering) of indirecte belangen (persoonlijke relaties, reputatie management, kennisvalorisatie) hebben gehad. Een overzicht van de belangen van werkgroep leden en het oordeel over het omgaan met eventuele belangen vindt u in onderstaande tabel. De ondertekende belangenverklaringen zijn op te vragen bij het secretariaat van het Kennisinstituut van Medisch Specialisten.
|
Werkgroeplid |
Functie |
Nevenfuncties |
Persoonlijke financiële belangen |
Persoonlijke relaties |
Reputatie management |
Extern gefinancierd onderzoek |
Kennisvalorisatie |
Overige belangen |
Ondernomen actie |
|
Wold |
Klinisch geriater |
Nvt |
Nvt |
Nvt |
Nvt |
Nvt |
Nvt |
Nvt |
Geen |
|
De Jong |
Consultant gerimedica: ontwikkeling, implementatie en sales van "Ysis" m het in samenwerking met Vumc ontwikkelde EBD voor de chronische zorg, ca 32 uur/week Projectleider cursus "Introductie in de ouderengeneeskunde" voor basisartsen, onder de vlag van SOON (Samenwerkende Opleidingsorganisaties voor de Ouderengeneeskunde) |
Freelance docent en trainer voor allerlei opdrachtgevers zoals V&VN, EADV, Health Investment, detacheringsbureau's (Me-Doc, BKV). Alle betaald vanuit bovengenoemd ZZP-schap. |
Geen |
Geen |
Geen |
Geen |
Geen |
Geen |
Geen |
|
Izaks |
Internist-ouderengeneeskunde |
Geen |
Geen |
Geen |
Geen |
Subsidie Biomet Nederland BV Dordrecht, NL, voor ontwikkeling van zorgpad voor patiënten met een heupfractuur. |
Geen |
Geen |
Geen |
|
Persoon |
Internist-endocrinoloog-ouderengeneeskunde, werkzaam op afdeling interne geneeskunde van het OZG en interne geneeskunde - ouderengeneeskunde in het UMCG |
Geen |
Geen |
Geen |
Geen |
Wetenschappelijk onderzoek: betrokken bij IEMO-trial subklinische hypothyreoïdie bij ouderen (tot 2015) |
Geen |
Geen |
Geen |
|
Van Nunen |
Huisarts 0,8 |
Raad van toezicht van Meander Groep Zuid Limburg; grote thuiszorg organisatie |
Geen |
Geen |
Lid van de Raad van toezicht van Meander Groep Zuid Limburg; dit is een grote thuiszorg organisatie, een ambulante tak (wijkverpleging) en intramurale zorg (afd verpleeghuiszorg) |
Geen |
Geen |
Geen |
Geen
|
Inbreng patiëntenperspectief
Er heeft geen patiëntenvertegenwoordiger geparticipeerd in de werkgroep. De patiëntenvereniging (Diabetesvereniging Nederland (DVN) is betrokken geweest bij de knelpuntenanalyse en heeft commentaar gegeven op de conceptrichtlijn.
Methode ontwikkeling
Evidence based
Implementatie
In de verschillende fasen van de richtlijnontwikkeling is rekening gehouden met de implementatie van de richtlijn (module) en de praktische uitvoerbaarheid van de aanbevelingen. Daarbij is uitdrukkelijk gelet op factoren die de invoering van de richtlijn in de praktijk kunnen bevorderen of belemmeren. De implementatietabel waarin dit is verwerkt is te vinden in de aanverwante producten van de desbetreffende modules.
Werkwijze
AGREE
Deze richtlijn is opgesteld conform de eisen vermeld in het rapport Medisch Specialistische Richtlijnen 2.0 van de adviescommissie Richtlijnen van de Raad Kwaliteit. Dit rapport is gebaseerd op het AGREE II instrument (Appraisal of Guidelines for Research & Evaluation II; Brouwers, 2010), dat een internationaal breed geaccepteerd instrument is. Voor een stap-voor-stap beschrijving hoe een evidence-based richtlijn tot stand komt wordt verwezen naar het stappenplan Ontwikkeling van Medisch Specialistische Richtlijnen van het Kennisinstituut van Medisch Specialisten.
Knelpuntenanalyse
Tijdens de voorbereidende fase inventariseerden de voorzitter van de werkgroep en de adviseur de knelpunten. Tevens zijn er knelpunten aangedragen via een invitational conference (gezamenlijk voor zes richtlijnen die deel uitmaken van de netwerkrichtlijn diabetes, diabetische voet, diabetische retinopathie, diabetische neuropathie, kinderen, ouderen met comorbiditeit, diabetes en zwangerschap) door: de NIV, Diabetesvereniging Nederland (DVN), Eerste Associatie Van Diabetesverpleegkundigen (EADV), Inspectie voor de Gezondheidszorg, Koninklijke Nederlandse Organisatie van Verloskundigen (KNOV), Menzis, Nefarma, Nederlandse Federatie van Universitair Medische Centra (NFU), Nederlands Huisartsen Genootschap (NHG), Nederlands Oogheelkundig Gezelschap (NOG), Nederlandse Vereniging voor Anesthesiologie (NVA), Nederlandse Vereniging van Dietisten (NVD), Nederlandse Vereniging voor Kindergeneeskunde (NVK), Nederlandse Vereniging voor Klinische Geriatrie (NVKG), Nederlandse Vereniging voor Neurologie (NVN), Nederlandse Vereniging voor Obstetrie & Gynaecologie (NVOG), Nederlandse Vereniging van Diabetes Podotherapeuten (NVvDP), Optometristen Vereniging Nederland (OVN), Provoet (Brancheorganisatie voor de Pedicure), Verpleegkundigen & Verzorgenden Nederland (V&VN), Verenso, WCS Kenniscentrum Wondzorg, Zorgverzekeraars Nederland (ZN), en Zorginstituut Nederland (ZIN). Een verslag van de invitational conference is opgenomen onder aanverwante producten.
Uitgangsvragen en uitkomstmaten
Op basis van de uitkomsten van de knelpuntenanalyse zijn door de werkgroep de definitieve uitgangsvragen vastgesteld. Vervolgens inventariseerde de werkgroep per uitgangsvraag welke uitkomstmaten voor de patiënt relevant zijn, waarbij zowel naar gewenste als ongewenste effecten werd gekeken. De werkgroep waardeerde deze uitkomstmaten volgens hun relatieve belang bij de besluitvorming rondom aanbevelingen, als kritiek, belangrijk (maar niet kritiek) en onbelangrijk. Tevens definieerde de werkgroep tenminste voor de kritieke uitkomstmaten welke verschillen zij klinisch (patiënt) relevant vonden.
Strategie voor zoeken en selecteren van literatuur
Voor deze richtlijn is geen overkoepelende oriënterende zoekactie uitgevoerd. Voor de uitgangsvragen over behandeldoelen en glykemische behandeling is aan de hand van specifieke zoektermen gezocht naar gepubliceerde wetenschappelijke studies in (verschillende) elektronische databases. Tevens werd aanvullend gezocht naar studies aan de hand van de literatuurlijsten van de geselecteerde artikelen. In eerste instantie werd gezocht naar studies met de hoogste mate van bewijs. De werkgroepleden selecteerden de via de zoekactie gevonden artikelen op basis van vooraf opgestelde selectiecriteria. Voor de uitgangsvragen over cardiovasculair risicomanagement, screening op geriatrische syndromen en organisatie van zorg is gebruik gemaakt van bestaande richtlijnen en expert opinion en is geen systematische literatuuranalyse gedaan.
Kwaliteitsbeoordeling individuele studies
Individuele studies werden systematisch beoordeeld, op basis van op voorhand opgestelde methodologische kwaliteitscriteria, om zo het risico op vertekende studieresultaten (risk of bias) te kunnen inschatten. Deze beoordelingen kunt u vinden in de tabellen in de bijlage.
Samenvatten van de literatuur
De relevante onderzoeksgegevens van alle geselecteerde artikelen werden weergegeven in evidence tabellen. De belangrijkste bevindingen uit de literatuur werden beschreven in de samenvatting van de literatuur.
Beoordelen van de kracht van het wetenschappelijke bewijs
De kracht van het wetenschappelijke bewijs werd bepaald volgens de GRADE-methode. GRADE staat voor ‘Grading Recommendations Assessment, Development and Evaluation’ (zie http://www.gradeworkinggroup.org/).
GRADE onderscheidt vier gradaties voor de kwaliteit van het wetenschappelijk bewijs: hoog, matig, laag en zeer laag. Deze gradaties verwijzen naar de mate van zekerheid die er bestaat over de literatuurconclusie (Schünemann, 2013).
|
GRADE |
Definitie |
|
Hoog |
|
|
Matig |
|
|
Laag |
|
|
Zeer laag |
|
Formuleren van de conclusies
Voor elke relevante uitkomstmaat werd het wetenschappelijk bewijs samengevat waarbij het niveau van bewijs werd bepaald volgens de GRADE-methodiek.
Overwegingen (van bewijs naar aanbeveling)
Om te komen tot een aanbeveling zijn naast (de kwaliteit van) het wetenschappelijke bewijs ook andere aspecten belangrijk en worden meegewogen, zoals de expertise van de werkgroepleden, specifiek Nederlandse omstandigheden, de waarden en voorkeuren van de patiënt, kosten, beschikbaarheid van voorzieningen en organisatorische zaken. Deze aspecten worden, voor zover geen onderdeel van de literatuursamenvatting, vermeld en beoordeeld (gewogen) onder het kopje ‘Overwegingen’.
Formuleren van aanbevelingen
De aanbevelingen geven antwoord op de uitgangsvraag en zijn gebaseerd op het beschikbare wetenschappelijke bewijs en de belangrijkste overwegingen, en een weging van de gunstige en ongunstige effecten van de relevante interventies. De kracht van het wetenschappelijk bewijs en het gewicht dat door de werkgroep wordt toegekend aan de overwegingen, bepalen samen de sterkte van de aanbeveling. Conform de GRADE-methodiek sluit een lage bewijskracht van conclusies in de systematische literatuuranalyse een sterke aanbeveling niet a priori uit, en zijn bij een hoge bewijskracht ook zwakke aanbevelingen mogelijk. De sterkte van de aanbeveling wordt altijd bepaald door weging van alle relevante argumenten tezamen.
Randvoorwaarden (Organisatie van zorg)
In de knelpuntenanalyse en bij de ontwikkeling van de richtlijn is expliciet rekening gehouden met de organisatie van zorg: alle aspecten die randvoorwaardelijk zijn voor het verlenen van zorg (zoals coördinatie, communicatie, (financiële) middelen, menskracht en infrastructuur). Randvoorwaarden die relevant zijn voor het beantwoorden van een specifieke uitgangsvraag maken onderdeel uit van de overwegingen bij de bewuste uitgangsvraag. Meer algemene, overkoepelende, of bijkomende aspecten van de organisatie van zorg worden behandeld in de overkoepelende module Algemene tekst bij de netwerkrichtlijn.
Indicatorontwikkeling
Bij de richtlijn zijn geen nieuwe kwaliteitsindicatoren ontwikkeld omdat er voor diabetes al voldoende indicatoren bestaan, onder andere behorend bij de NDF Zorgstandaard Diabetes.
Kennislacunes
Tijdens de ontwikkeling van deze richtlijn is systematisch gezocht naar onderzoek waarvan de resultaten bijdragen aan een antwoord op de uitgangsvragen. Bij elke uitgangsvraag is door de werkgroep nagegaan of er (aanvullend) wetenschappelijk onderzoek gewenst is om de uitgangsvraag te kunnen beantwoorden. Deze kennislacunes zijn opgenomen in de bijlagen bij de modules.
Commentaar- en autorisatiefase
De conceptrichtlijn werd aan de betrokken (wetenschappelijke) verenigingen en (patiënt) organisatie voorgelegd ter commentaar. De commentaren werden verzameld en besproken met de werkgroep. Naar aanleiding van de commentaren werd de conceptrichtlijn aangepast en definitief vastgesteld door de werkgroep. De definitieve richtlijn werd aan de deelnemende (wetenschappelijke) verenigingen en (patiënt) organisaties voorgelegd voor autorisatie en door hen geautoriseerd dan wel geaccordeerd.
Literatuur
Brouwers MC, Kho ME, Browman GP, et al. AGREE II: advancing guideline development, reporting and evaluation in health care. CMAJ. 2010;182(18):E839-42. doi: 10.1503/cmaj.090449. Epub 2010. Review. PubMed PMID: 20603348.
Medisch Specialistische Richtlijnen 2.0. Adviescommissie Richtlijnen van de Raad Kwaliteit. https://richtlijnendatabase.nl/over_deze_site/richtlijnontwikkeling.html. 2012.
Ontwikkeling van Medisch Specialistische Richtlijnen: stappenplan. Kennisinstituut van Medisch Specialisten.
Schünemann H, Brożek J, Guyatt G, et al. GRADE handbook for grading quality of evidence and strength of recommendations. Updated October 2013. The GRADE Working Group. 2013. Available from http://gdt.guidelinedevelopment.org/central_prod/_design/client/handbook/handbook.html.
Zoekverantwoording
Zoekacties zijn opvraagbaar. Neem hiervoor contact op met de Richtlijnendatabase.
