Gezondheidseconomische aspecten depressie
Uitgangsvraag
Gezondheidseconomische aspecten bij depressie
Aanbeveling
De gemiddelde medische kosten per jaar voor een volwassen persoon met een depressie liggen tussen de €1100 en €2900 (prijsniveau 2008). De totale kosten bedragen naar schatting €2500 tot €7600. De belangrijkste kostenpost betreft werkverzuim.
Hierbij moet worden opgemerkt dat kosten meestal zeer scheef verdeeld zijn, met enkele uitschieters met zeer hoge kosten; bij depressie gaat het dan om mensen die langdurig worden opgenomen in een instelling voor geestelijke gezondheidszorg (directe kosten) of langdurig arbeidsongeschikt zijn (indirecte kosten).
De kosten van ouderen waren relatief hoger, die van jongeren lager dan het gemiddelde.
Voor het zorggebruik bij matig tot ernstige depressie zijn de kosten €1600-€2500 per persoon per jaar. De totale kosten liggen tussen de €2900 en €3400.
Over de kosten bij lichte depressie zijn weinig gegevens. De kosten van zorg zijn naar schatting €270-€460 per persoon per jaar. De totale kosten bedragen tussen de €400 en €3800 per persoon per jaar.
Richtlijnzorg voor depressie is kosteneffectief. De extra kosten per voor kwaliteit van leven gecorrigeerd gewonnen levensjaar van richtlijnbehandeling voor een lichte depressie zijn met meer dan 95% zekerheid lager dan €10.000. De extra kosten per voor kwaliteit van leven gecorrigeerd gewonnen levensjaar van richtlijnbehandeling voor een matige of ernstige depressie zijn met 60% kans lager dan €10.000 en met meer dan 90% kans lager dan €20.000.
Dat betekent dat richtlijnzorg bij depressie vergeleken met veel andere gezondheidszorgprogramma’s zeker waar voor het geld levert.
Overwegingen
Bij deze module zijn geen overwegingen geformuleerd.
Onderbouwing
Achtergrond
Volgend uit de conclusie van de Richtlijnwerkgroep dat te weinig gegevens over de economische aspecten van depressie beschikbaar waren en bovendien consensus over te hanteren uitkomstmaten ontbrak, werd geen kosten(effectiviteits)paragraaf opgenomen in de eerste versie van de Multidisciplinaire richtlijn Depressie in 2005.(1) Sindsdien zijn verscheidene Nederlandse economische evaluaties uitgevoerd naar behandelingen van depressie. Een systematische zoekactie naar literatuur sinds 2002 leverde 8 kosten-effectiviteitsstudies uit Nederland op. De snelle ontwikkelingen in dit terrein blijken bijvoorbeeld uit de 9 protocollen van lopende Nederlandse studies die ook werden aangetroffen.
Internationale richtlijnen, zoals de Britse richtlijnen van NICE, besteden in toenemende mate aandacht aan de kosten-effectiviteit van verschillende behandelvormen en de budget impact van richtlijnadviezen.(2)
Economische evaluaties zijn te verdelen in de volgende typen studies (3):
- Kosten van ziekte-studies. Deze onderzoeken de kosten die de behandeling van een bepaalde aandoening met zich meebrengt. Uitkomsten zijn bijvoorbeeld de totale kosten van zorg door depressie, of de kosten per persoon met een depressieve stoornis per jaar. Afhankelijk van het gekozen perspectief zijn dat alleen kosten door het gebruik van gezondheidszorg (directe medische kosten), of ook zaken als reiskosten van patiënten en productieviteitsverlies door ziekteverzuim.
- Kosten-effectiviteitsstudies en kosten-utiliteitsstudies. Deze vergelijken de kosten en effecten van verschillende behandelingen met elkaar. Door de verschillen in kosten af te zetten tegen verschillen in effectiviteit ontstaat inzicht in de doelmatigheid van de behandelingen. Bij een kosten-effectiviteitsstudie wordt een klinische effectmaat gekozen, die in principe voor patiënten relevante uitkomsten weergeeft. Bij depressie werd bijvoorbeeld gekozen voor een aantal punten verbetering op een specifieke schaal, zoals de Montgomery-Asberg Depression Rating Scale (MADRS) of Symptom CheckList (SCL) depression, of het aantal patiënten dat voldoet aan de criteria in de Diagnostic and Statistical Manual of Mental Disorders 4th Edition (DSM-IV) voor een MDE (major depressive episode). Bij een kosten-utiliteitsstudie wordt een breed toepasbare effectmaat gebruikt, de zogeheten ‘quality adjusted life year' (QALY). Deze maat combineert kwaliteit van leven en kwantiteit van leven (vermeden sterfte) in één uitkomst, door levensjaren te wegen met een gewicht tussen 0 en 1, afhankelijk van de kwaliteit van leven, waarbij 1 staat voor ‘volledige gezondheid' en 0 is geankerd op ‘overleden'. Door het vergelijken van de QALY-uitkomst van twee behandelingen is de winst in QALYs te bepalen. Veronderstel dat behandeling A beter is, maar ook duurder dan behandeling B, dan zijn de kosten per gewonnen QALY te berekenen voor A ten opzichte van B. Omdat deze uitkomstmaat voor alle ziektes en aandoeningen te gebruiken is, zijn de resultaten breed vergelijkbaar. De QALY maat is vooral ontwikkeld voor gebruik bij lichamelijke aandoeningen. Dat betekent dat de bestaande meetinstrumenten niet geschikt hoeven zijn voor gebruik bij psychische stoornissen. Voorts is er discussie over de methodologische onderbouwing van de QALY en de gebruikte meetinstrumenten. Dat neemt niet weg, dat deze maat momenteel de meest gebruikte generieke uitkomstmaat is in economische evaluaties.
- Budget-impact analyses. Kosten-effectiviteitsstudies kiezen meestal een tamelijk breed perspectief, en geven bovendien geen inzicht in de totale kosten. Daarom is daarnaast behoefte aan inzicht in de financiële consequenties van invoeren van bepaalde maatregelen, door een zogenaamde budget-impact analyse. Hierbij wordt meestal een beperkter perspectief gehanteerd dan bij kosten-effectiviteitsstudies. Bovendien kan worden gekeken naar de benodigde capaciteit, bijvoorbeeld van bepaalde apparatuur, of specifieke professionals.
Deze module besteedt aandacht aan deze drie typen studies. Na een overzicht van de beschikbare literatuur, worden in een samenvattende conclusie per type studie de best mogelijke schattingen op een rij gezet. Omdat de inrichting en kosten van de zorg internationaal sterk uiteenlopen (4, 5) hebben we ons beperkt tot literatuur over de Nederlandse situatie, zonodig aangevuld met extra analyses van secundaire gegevens. De Britse NICE richtlijn bevat beschikbare studies tot en met 2002.(1) Een recente review van Bosmans en coauteurs geeft een samenvatting van internationale kosteneffectiviteitsstudies gepubliceerd tot en met april 2007 naar psychologische interventies in de eerste lijn.(6) Voor de budget impact analyse zijn nieuwe berekeningen uitgevoerd, want hiervoor was geen literatuur beschikbaar.
Conclusies
|
De gemiddelde medische kosten per jaar voor een volwassen persoon met een depressie liggen tussen de €1100 en €2900 (prijsniveau 2008). De totale kosten bedragen naar schatting €2500 tot €7600. De belangrijkste kostenpost betreft werkverzuim. Hierbij moet worden opgemerkt dat kosten meestal zeer scheef verdeeld zijn, met enkele uitschieters met zeer hoge kosten; bij depressie gaat het dan om mensen die langdurig worden opgenomen in een instelling voor geestelijke gezondheidszorg (directe kosten) of langdurig arbeidsongeschikt zijn (indirecte kosten). De kosten van ouderen waren relatief hoger, die van jongeren lager dan het gemiddelde. |
|
Voor het zorggebruik bij matig tot ernstige depressie zijn de kosten €1600-€2500 per persoon per jaar. De totale kosten liggen tussen de €2900 en €3400. |
|
Over de kosten bij lichte depressie zijn weinig gegevens. De kosten van zorg zijn naar schatting €270-€460 per persoon per jaar. De totale kosten bedragen tussen de €400 en €3800 per persoon per jaar. |
|
Richtlijnzorg voor depressie is kosten-effectief. De extra kosten per voor kwaliteit van leven gecorrigeerd gewonnen levensjaar van richtlijnbehandeling voor een lichte depressie zijn met meer dan 95% zekerheid lager dan €10.000. De extra kosten per voor kwaliteit van leven gecorrigeerd gewonnen levensjaar van richtlijnbehandeling voor een matige of ernstige depressie zijn met 60% kans lager dan €10.000 en met meer dan 90% kans lager dan €20.000. Dat betekent dat richtlijnzorg bij depressie vergeleken met veel andere gezondheidszorg-programma's zeker waar voor het geld levert. |
Samenvatting literatuur
Kosten van depressie in Nederland
Een literatuurreview resulteerde in 2 oorspronkelijke kosten-van-ziekte-studies (7,8), beide op basis van de NEMESIS-data. Verder is gebruik gemaakt van gegevens uit de meest recente versie van de Kosten van Ziekten-studie (9) en uit de controle-armen uit die kosten-effectiviteitsstudies, waarvan de controlegroep kon worden beschreven als ‘care-as-usual'/ ‘current practice' en de patiëntenpopulatie voldoende representatief was.(10-12)
De meeste studies hanteerden als peiljaar 2003 of eerder. Ter wille van de vergelijkbaarheid zijn de resultaten hierna steeds omgerekend naar het prijsniveau 2008, met behulp van prijsindexcijfers.(13,14)
In alle hieronder genoemde Nederlandse studies is voor de waardering van de kosten door werkverzuim de frictiekosten methode gebruikt. Dat betekent dat alleen kosten zijn berekend voor verzuim door mensen die vóór de depressie deelnamen aan het arbeidsproces en dat er rekening mee is gehouden dat mensen na langere afwezigheid vervangen zullen worden.(13)
De totale kosten van depressie
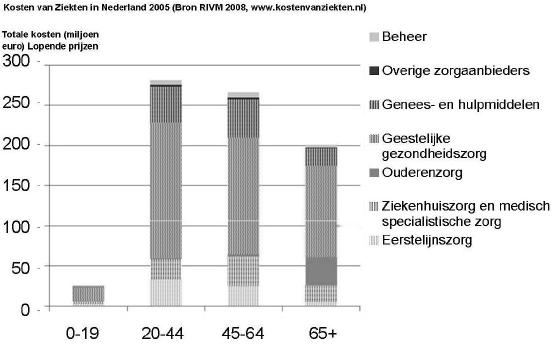
De Kosten van Ziekten-studie verdeelt de totale zorgkosten in Nederland over brede diagnosegroepen.(9) Voordeel van deze methode is dat dubbeltellingen vermeden worden. Een nadeel is dat een restgroep ‘niet toewijsbaar' overblijft. De studie presenteert de totale kosten voor depressie, niet de kosten per persoon. Dit geeft inzicht in de omvang van het probleem.
De diagnosegroep depressieve stoornissen omvat de diagnosen depressieve stoornis (hier verder afgekort tot depressie) en dysthyme stoornis (dysthymie). Daarnaast kan er sprake zijn van een subklinische depressie.
De directe medische kosten voor deze groepen waren €710 miljoen in 2003 en €807 miljoen in 2005. Voor personen tussen de 20 en 65 jaar bedroegen de kosten €491 miljoen in 2003 en €570 miljoen in 2005. Dit was 1% en respectievelijk 1,1% van de totale kosten van zorg in Nederland. Kosten per persoon worden niet gegeven.
In de figuur wordt een opdeling naar type zorg gegeven. De tweedelijns GGZ was de grootste kostenpost met 58% van de kosten, gevolgd door medicatie (15%), ziekenhuis en specialistische zorg (11%) en eerstelijnszorg (9%).
Kosten van depressie per persoon
Een schatting voor de kosten per persoon is te maken op basis van gegevens uit twee studies, de NEMESIS-studie (7;8) en een steekproef onder GGZ-patiënten, beschreven in Hakkaart en coauteurs.(10) Beide zijn dit ‘bottom up' schattingen van de kosten van depressie. Hierbij is met vragenlijsten alle zorggebruik en ook het ziekteverzuim van deze mensen geïnventariseerd, en vervolgens gewaardeerd tegen vaste eenheidsprijzen.(13)
 Smit en coauteurs (7;8) gebruikten gegevens uit de NEMESIS-studie, een representatieve steekproef van de Nederlandse bevolking uit 1997. Door de kosten van personen met een depressie te vergelijken met personen zonder depressie zijn alle extra kosten als gevolg van depressie te schatten. Personen met depressie zoals in het kader van de studie vastgesteld met de CIDI (de Composite International Diagnostic Interview) op basis van DSM-III-R criteria, hadden niet per se een formele diagnose van depressie zoals toegekend door een hulpverlener. Daardoor kunnen de kostenschattingen lager uitvallen dan bij mensen met een diagnose. Omdat deze studie gegevens in 1997 heeft gemeten, moeten de resultaten voorzichtig worden geïnterpreteerd. Het gebruik van antidepressiva is bijvoorbeeld sinds die tijd behoorlijk veranderd. Deze studie geeft daarom een ondergrens voor de kosten van depressie per persoon. De directe medische kosten per persoon waren €1120 en de totale kosten per persoon waren €2500.
Smit en coauteurs (7;8) gebruikten gegevens uit de NEMESIS-studie, een representatieve steekproef van de Nederlandse bevolking uit 1997. Door de kosten van personen met een depressie te vergelijken met personen zonder depressie zijn alle extra kosten als gevolg van depressie te schatten. Personen met depressie zoals in het kader van de studie vastgesteld met de CIDI (de Composite International Diagnostic Interview) op basis van DSM-III-R criteria, hadden niet per se een formele diagnose van depressie zoals toegekend door een hulpverlener. Daardoor kunnen de kostenschattingen lager uitvallen dan bij mensen met een diagnose. Omdat deze studie gegevens in 1997 heeft gemeten, moeten de resultaten voorzichtig worden geïnterpreteerd. Het gebruik van antidepressiva is bijvoorbeeld sinds die tijd behoorlijk veranderd. Deze studie geeft daarom een ondergrens voor de kosten van depressie per persoon. De directe medische kosten per persoon waren €1120 en de totale kosten per persoon waren €2500.
De studie van Hakkaart (10) betrof een klinische trial in volwassenen (18-65 jaar) onder behandeling van de GGZ in de periode 2000-2003. De verdeling van de ernst van de depressie (27% licht, 60% matig tot ernstig, verder onder andere dysthymie en angststoornissen; meerdere diagnoses mogelijk) was goed vergelijkbaar met die in de algemene bevolking. Naar schatting 12% van de personen met een diagnose depressie wordt doorverwezen naar de GGZ;(15) deze mensen zullen naar verwachting hogere kosten maken dan degenen die door de huisarts worden behandeld. Deze studie geeft daarmee een bovengrens voor de kosten van depressie per persoon. De kosten per jaar waren €2900 voor de directe medische kosten en €7600 voor de totale kosten.
Verschil in zorgkosten naar ernst van de episode
In navolging van de richtlijn wordt onderscheid gemaakt tussen lichte episoden en matig tot ernstige epsiodes van depressie. Uit de NEMESIS studie blijkt de verdeling naar ernst als volgt te zijn (16): 27% licht; 62% matig tot ernstig, en 11% met psychotische kenmerken. Depressie met psychotische kenmerken is verder buiten beschouwing gelaten.
In extra analyses ten behoeve van deze richtlijn zijn de kosten voor depressie uit NEMESIS apart geschat naar de ernst van de depressie (zie tabel 1). Daarnaast is gezocht naar klinische studies die zorggebruik hebben gemeten in naar ernst duidelijk omschreven groepen patiënten. Dit betrof studies van Stant (11) en Bosmans (12).
Tabel 1: Kosten van depressie uit de NEMESIS studie (prijsniveau 2008, afgerond)
|
Kosten in € |
Medische kosten |
Indirecte kosten |
Totale kosten (inclusief directe niet medische kosten) |
95% BI |
|
Depressie stoornis(MDD)1 |
1100 |
950 |
2000 |
NA |
|
Depressieve stoornis, licht |
270 |
140 |
410 |
NA |
|
Depressieve stoornis, matig tot ernstig1 |
1600 |
1300 |
2900 |
NA |
|
Dysthymie (7) |
220 |
11000 |
11100 |
4600-17600 |
|
Subklinische depressie (8) |
10 |
2300 |
2300 |
810-3800 |
Voor de groep met matig of ernstige episode van depressie bevat de studie van Stant en coauteurs bruikbare data.(11) De ‘care-as-usual' groep uit deze RCT van cognitive zelf therapie betrof 59 patiënten tussen de 18 tot 65 jaar, met een gemiddelde geschiedenis van contacten met de geestelijke gezondheidszorg van 13 jaar. Omgerekend naar 12 maanden en naar euro waren de kosten €2500 per persoon. Opnames droegen ongeveer €1200 bij aan de gemiddelde kosten; hier waren voor 5 personen kosten gemeten. Zonder deze opnames en dagzorg, zorg door alternatieve behandelaars en thuiszorg, die eveneens maar door een klein deel werden gebruikt, resulteert een schatting voor de kosten van zorg per persoon per jaar van €1300.
De productiviteitskosten waren €940, wat een schatting voor de totale kosten oplevert van €3440. Waarschijnlijk is de schatting van de productiviteitskosten aan de lage kant, omdat dit mensen betreft met een lange voorgeschiedenis van klachten, die vaak al niet meer aan het arbeidsproces deelnamen.
Het verschil in kosten tussen de NEMESIS-data en de studie van Stant is te verklaren door verschillen in peiljaar (1997 vs. 2002) en type patiënten (iedereen vs. zorgzoekers met een lange geschiedenis van klachten). Daarom gebruiken we de gegevens van Stant als bovengrens en die uit NEMESIS als ondergrens.
Voor de groep met een lichte episode van depressie is naast de analyses op de NEMESIS-data gekeken naar de controlegroep uit de HOMID studie.(12) Deze had als nadelen dat het studieprotocol verwijzing naar de tweedelijns GGZ binnen 3 maanden niet toeliet en de interventie antidepressiva betrof, zodat de controlegroep geen antidepressiva kreeg. Wel waren dit mensen met een gediagnosticeerde depressie, in 20% een subklinische depressie en in 80% een depressie. Door het gebruik van huisartszorg in deze groep te combineren met cijfers uit andere studies over het gebruik van zorg vanuit GGZ-instellingen en antidepressiva resulteert een schatting van €460 per persoon per jaar. De indirecte kosten in de HOMID studie waren geschat op €3300, waarmee een schatting voor de totale kosten resulteert van €3800.
Als ondergrens voor de directe medische kosten bij een lichte episode van depressie wordt de schatting op basis van de NEMESIS-data gebruikt, van €270 (zie tabel 1). Deze studie geeft een schatting van €400 voor de totale kosten.
Het is opmerkelijk dat de maximum schatting voor de totale kosten bij een lichte depressie hoger is dan voor een matig tot ernstige depressie. Dit is te verklaren door de kosten van werkverzuim, die bij een lichte depressie mogelijk hoger uitpakken, omdat mensen met een lichte depressie vaak nog geen voorgeschiedenis van depressies hebben en nog actief zullen zijn. Echter, hierbij past de kanttekening dat in de NEMESIS-data, waarin kosten voor beide typen depressie uit dezelfde bron konden worden geschat, de kosten van werkverzuim voor een lichte depressie juist lager waren.
Zoals verwacht zijn de kosten van zorg bij een lichte depressie lager dan bij een matig tot ernstige depressie.
Gebruik van zorg naar ernst van depressie
Nuyen (15) heeft gekeken naar het zorggebruik bij personen met een nieuwe depressieve episode (gemiddelde leeftijd 49 jaar, 68% vrouw) gebaseerd op gegevens uit de tweede nationale studie (NS2). In 2001 kreeg ongeveer 87% van de mensen met een nieuwe episode van depressie een vorm van zorg (13% kreeg niets) tijdens het jaar na diagnose. Dit betrof voor 71% medicatie (AD of lithium) die door de huisarts werd voorgeschreven, 3% een verwijzing naar GGZ, 9% een verwijzing en medicatie, en voor 4% contact met de huisarts (samen 87%).
Voor matige tot ernstige episoden van depressie gaf alleen de studie van Stant en coauteurs voldoende details over het zorggebruik (zie tabel 2).
Gemiddeld had 50% ongeveer 3 contacten met de huisarts, 25% kreeg 4 uur zorg door maatschappelijk werk, 44% kreeg 6,5 uur zorg door een psycholoog, 40% had 6 uur zorg door een sociaal psychiatrisch verpleegkundige (SPV), 40% kreeg 1,5 uur zorg door een psychiater, 64% had in totaal 17 uur van verschillende vormen van groepstherapie en dergelijke en 80% gebruikte antidepressiva, rond de 11 recepten per jaar. Uiteraard zit er overlap in deze percentages.
Volgens de Kerngroep en andere geraadpleegde experts lijkt het aantal huisartsconsulten en contacten met de psychiater aan de lage kant, maar zijn de overige cijfers aannemelijk. Omdat niet helemaal duidelijk is hoeveel consulten dan wel aannemelijk zijn, is besloten hier te werken met een minimum en een maximum. Daarnaast was voor alle schattingen een betrouwbaarheidsinterval beschikbaar uit de studie.
Wat betreft zorggebruik bij lichte depressie is een schatting te maken op basis van informatie uit verschillende bronnen:
- 42% medicatiegebruik, gemiddeld dan 6,3 recept (17)
- 3-6 bezoeken aan de huisarts (12, expert opinie)
- 0,25 uur hulp van maatschappelijk werker (12)
- 3 uur psychologische hulp (11)
- 0,2 uur psychiatrische zorg (12)
Dit resulteert in de eerder genoemde kostenschatting van €460 voor de medische kosten bij een lichte depressie. Voor de schattingen op basis van individuele data (11,12) waren betrouwbaarheidsintervallen beschikbaar.
Tabel 2: Zorggebruik in 12 maanden bij matige tot ernstige depressie (bron: 11)
|
Type zorg |
Aantal eenheden |
Eenheid |
Aandeel gebruikers 2 |
|
Huisarts |
3,2-12 |
consult |
49% |
|
Maatschappelijk werk |
4,1 |
uur |
25% |
|
Psycholoog/psychotherapeut/ vrij gevestigde psycholoog |
6,4 |
uur |
44% |
|
SPV |
6,1 |
uur |
39% |
|
Crisiszorg |
0,7 |
contact |
3% |
|
Psychiater |
1,7-4 |
uur |
42% |
|
Opname psychiatrie |
50,8 |
dag |
8% |
|
Psychiatrische dagzorg |
9,3 |
dag |
7% |
|
Overige poliklinische zorg |
17,3 |
uur |
64% |
|
Thuiszorg |
3,2 |
uur |
7% |
|
Alternatieve geneeswijzen |
8,0 |
uur |
8% |
|
Overig |
5,5 |
contact |
12% |
|
Medicatie |
11,0 |
recept |
81% |
|
Psychiatrische Thuiszorg |
34,7 |
uur |
2% |
Gebruik van antidepressiva
Naar het gebruik van antidepressiva is speciaal gekeken omdat dit de afgelopen 10 jaar waarschijnlijk flink is veranderd. Gegevens over het totale gebruik van antidepressiva (AD) zijn te vinden in diverse databestanden (17, 18).
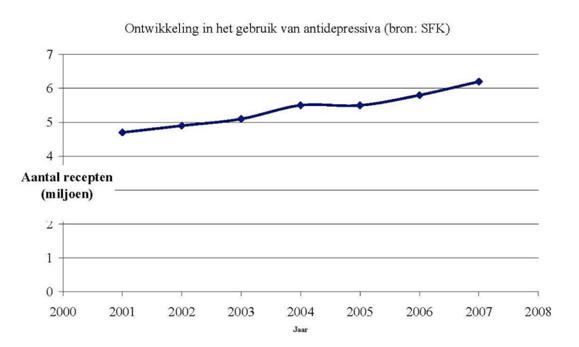
De gegevens van de Stichting Farmaceutische Kengetallen (SFK) zijn gebaseerd op 1500 apothekers in Nederland.(17) Apotheekhoudende huisartsen zijn niet opgenomen. De SFK rapporteert een totaal van 4,7 miljoen recepten voor antidepressiva in 2001, oplopend naar 6,2 miljoen recepten in 2007 (zie ook figuur 2). Het Geneesmiddelen Informatie Project (GIP) rapporteert op basis van declaratiegegevens bij zorgverzekeraars, en geeft een totaal van 5,2 miljoen recepten in 2002 oplopend naar 6,8 miljoen recepten in 2007.(18) De gegevens zijn door SFK respectievelijk GIP geëxtrapoleerd naar de totale Nederlandse bevolking. Conclusie is dat in 2007 tussen de 6,2 en 6,8 miljoen recepten voor AD zijn uitgeschreven. De schattingen door GIP liggen consistent ongeveer 0,5 miljoen recepten hoger, hiervoor is niet direct een verklaring te geven.
Uit analyses door GIP bleken de kosten per gebruiker gemiddeld €190 per jaar te bedragen in 2007. Deze kosten zijn de afgelopen jaren gedaald, omdat voor een aantal middelen het patent verlopen is.
Uit analyses van huisartsregistratiecijfers (LINH) en de tweede nationale studie (NS2) gegevens blijkt dat ongeveer 45% van de AD voor depressie wordt voorgeschreven en de rest voor diverse stoornissen, zoals angststoornissen en dysthymie.(19)
Er zijn 5 studies gevonden die rapporteren over het percentage personen met een depressie dat AD krijgt voorgeschreven. Twee daarvan gebruikten analyses van de LINH data, in combinatie met gegevens uit de NS2. Drie anderen zijn klinische trials waarbij het zorggebruik werd gemeten bij patiënten. De vijfde studie onderzocht met vragenlijsten het voorschrijfgedrag onder huisartsen, hieruit bleek geen verschil in voorschrijfgedrag naar ernst van de episode. Tabel 3 geeft de resultaten en enkele kenmerken van de studies.
Figuur 2: Ontwikkeling in het totaal aantal recepten voor antidepressiva in Nederland
Tabel 3: Percentages gebruik AD onder personen met depressie
|
Referentie |
Percentage AD |
Type studie, onderzoekspopulatie, periode |
|
Stant (11) |
81% |
Trial, ernstig, 2002 |
|
Bockting (20) |
76% |
Trial, ernstig, 2002 |
|
Braspenning (21) |
68% |
LINH, alle, 2001 |
|
Spies (22) |
77% |
Vragenlijst, alle, <2000 |
|
Nuyen (15) |
67% |
LINH/NS2, nieuwe episoden, 2001 |
|
Hakkaart (10) |
36% |
Trial, GGZ, ernstig en mild, 2002 |
Door rekening te houden met de verhouding tussen het aantal mensen met een lichte versus matige of ernstige episode van depressie resulteren de volgende schattingen:
- Depressie, lichte episode: 42% AD gebruikers (schatting zo gekozen dat bij 78,5% voor matig tot ernstig, het gemiddelde van 68% bij depressie in het algemeen bereikt wordt).
- Depressie, matige of ernstige episode: 78,5% (11,20).
- Depressie, algemeen: 68% (15,21)
Uit een studie naar de duur van het gebruik bleek dat 25% van de mensen met een depressie continu met AD werd behandeld.(15) Ongeveer 40% kreeg een korter durende behandeling met AD.
Onder personen met een depressie krijgt ongeveer 70% medicatie voorgeschreven. Bij matige of ernstige depressie ligt dit tegen de 80%, bij lichte depressie rond de 40%.
Doelmatigheid van behandelingen bij depressie in Nederland
In tabel 4 (zie Evidence-tabellen) wordt een kort overzicht gegeven van gepubliceerde Nederlandse kosten-effectiviteitsstudies. Het betrof 8 studies uit de literatuursearch en 1 extra recente studie.
Opvallend is dat slechts 2 van de 8 studies die rechtstreeks aan een trial waren gekoppeld en primaire data gebruikten, significante verschillen vonden in een of meerdere belangrijke uitkomstmaten. Dit is gedeeltelijk te verklaren door een beperkte omvang van de studies, maar de studies hadden meestal wel voldoende power voor de gekozen effectmaat. De enige 2 studies met een significant effect betroffen respectievelijk preventie van depressie (23), en een studie naar arbeidsgerelateerde therapie als toevoeging aan intensieve psychotherapie (25).
Op 2 studies na werd evenmin een significant verschil in kosten tussen de verschillende behandelingen gevonden. Dit had zeker veel te maken met de omvang van de studies. Omdat kosten vaak scheef verdeeld zijn is een grotere omvang nodig dan uit poweranalyses voor effectmaten blijkt. De studies met een significant kostenverschil waren de modelstudie naar CBT (15) en de studie naar arbeidsgerelateerde therapie (16).
Wat betreft de kosten-effectiviteit valt op te merken dat de studie naar preventie (23) en de studie naar cognitieve zelftherapie (11) een redelijk grote kans vinden dat de onderzochte interventie kosten-effectief is. De studie naar kortdurende therapie versus cognitieve gedragstherapie versus care-as-usual (10) constateert dat cognitieve gedragstherapie het beste naar voren komt in de onzekerheidsanalyse. Daarnaast was er één modelstudie, naar CBT versus antidepressiva. (24) In deze studie zijn Australische data gebruikt over de effectiviteit van cognitieve gedragstherapie en antidepressiva, waarbij cognitieve gedragstherapie effectiever was, vooral in het verminderen van de kans op een nieuwe depressie. Bij gebruik van Nederlandse schattingen van de kosten, blijkt cognitieve gedragstherapie dan kosten-effectief te zijn.
De overige 5 studies hadden care-as-usual als controle-arm en constateerden allen dat er geen significant verschil was in effecten en kosten, zodat er onvoldoende bewijs was voor de doelmatigheid van de onderzochte behandeling vergeleken met care-as-usual. Het gebrek aan significante effecten zou er ook op kunnen duiden dat de care-as-usual in Nederland eigenlijk weinig afweek van de onderzochte interventies.
De conclusie is dat bij kosten-effectiviteitsanalyses van verschillende behandelingen voor depressie, bij het gebruik van care-as-usual als controlegroep, goed moet worden nagedacht of deze studie mogelijk in de vorm van een equivalence trial dient te worden opgezet.(9)
Budget-impact van de multidisciplinaire richtlijn voor depressie in Nederland
Om de gevolgen van het toepassen van de Multidisciplinaire richtlijn Depressie (eerste revisie) in te schatten zijn een aantal scenario's opgesteld. Deze zijn in modelanalyses vergeleken met care-as-usual zoals deze is beschreven in de eerste paragrafen van dit hoofdstuk. De scenario's beschrijven zo goed mogelijk de zorg zoals deze door de richtlijn wordt beoogd. Daarmee geven ze een ideaal beeld en tegelijk een abstractie, omdat het niet mogelijk is om rekening te houden met bijvoorbeeld individuele verschillen. Daarom moeten de modelanalyses als indicatief worden gezien. Ze geven een beeld van de gemiddelde patiënt.
Doel van de modelanalyses was inzicht te geven in mogelijke gevolgen voor de kosten van zorg, de kwaliteit van leven, de kans op herstel en de benodigde inzet van professionals bij het opvolgen van de aanbevelingen in deze richtlijn.
De behandelalgoritmen zoals beschreven in de richtlijn hebben als uitgangspunt gediend. We baseren ons voor effectschattingen zoveel mogelijk op de evidentie in de richtlijn.
Bij lichte episoden van depressie is gekeken naar het eerste half jaar. In de periode daarna zal een groot deel van de patiënten zijn hersteld en bij de resterende groep is de zorg zoals beschreven in de richtlijn niet heel anders dan de huidige praktijk. De richtlijn beoogt voor deze groep gedurende het eerste half jaar vooral overbehandeling en het niet-geïndiceerde gebruik van antidepressiva te reduceren.
Bij matige of ernstige episoden van depressie is gekeken naar het eerste jaar. Hier heeft de richtlijn als doel zo snel mogelijk tot een passende behandeling te komen en onderbehandeling te verminderen.
Met een besliskundig rekenmodel, een Markov model, zijn de effecten doorgerekend over een periode van 5 jaar. De effecten van diverse behandelingen zijn te onderscheiden in 1) een direct effect, waneer de kwaliteit van leven tijdens de depressie verbetert en er minder symptomen zijn, 2) een effect op herstel, wanneer mensen sneller depressievrij zijn, en 3) een effect op terugval, wanneer de kans op een nieuwe depressie vermindert.
In deze richtlijn is alleen evidentie te vinden voor het eerste, directe effect, meestal in de vorm van gegevens over Cohen's d. Uit diverse studies die worden besproken in de richtlijn komen indicaties naar voren komen dat er verschil is tussen de behandelingen in de kans op herstel en vooral op terugval. De richtlijn biedt echter geen kwantitatieve evidentie om een schatting van de omvang van het verschil in duur van depressie bij de verschillende behandelingen te bepalen, of het verschil in de kans op herstel of de kans op terugval in een bepaalde periode. Daarom zijn we in de modelanalyses uitgegaan van de conservatieve aanname dat behandeling volgens de richtlijn geen significant sneller herstel of lagere kans op terugval geeft dan de care-as-usual. Door deze conservatieve uitgangspunten kunnen de modelanalyses worden gezien als een voorzichtige schatting van de mogelijke effecten van de richtlijnaanbevelingen.
In omvang van de effecten sluiten deze analyses goed aan bij de meeste gepubliceerde Nederlandse kosten-effectiviteitsstudies zoals deze hiervoor zijn besproken. Indien meer evidentie beschikbaar komt over de indirecte effecten op herstel en terugval en over lange termijn kosten en effecten van de diverse behandelingen, kunnen deze in de modelanalyses worden meegenomen.
Omdat de scenario-analyses geen effect veronderstellen op herstel of de kans op terugval is de duur van de depressie en daarmee van eventueel verzuim in alle doorgerekende scenario's van de modelanalyses hetzelfde. Daardoor was het overbodig om de kosten van werkverzuim mee te nemen in de analyses. Hieronder worden eerst de scenario's gepresenteerd die met het model zijn doorgerekend. Zowel voor lichte als voor matig tot ernstige depressie zijn twee scenario's opgesteld, een om de zorg zoals beoogd door de richtlijn te beschrijven (richtlijnscenario) en een om de huidige zorg te beschrijven (care-as-usual scenario). Voor beide scenarios zijn de effecten op de kwaliteit van leven en de kosten van zorg doorgerekend. Ook zijn onzekerheidsanalyses uitgevoerd, op basis van de betrouwbaarheidsintervallen rondom de effectiviteit van de behandelingen, en om de huidige kans op herstel en terugval, en minimum en maximum waardes voor de kosten van zorg.
Na de beschrijving van de scenario's volgt een korte samenvatting van de resultaten. Een uitgebreidere beschrijving van het gebruikte rekenmodel is te vinden in Van Baal en coauteurs.(24)
Inhoud van de scenario's
We onderscheidden vier scenario's:
- Een richtlijnscenario voor personen met een lichte episode van depressie.
- Een care-as-usual-scenario voor deze groep.
- Een richtlijnscenario voor personen met een matige of ernstige episode van depressie.
- Een care-as-usual-scenario voor deze groep.
Van elk scenario worden hieronder de inhoud, de kosten, en de effectiviteit van de zorg beschreven. Het gaat steeds om volwassenen met een depressie (zonder psychotische kenmerken).
1. Lichte episode depressie, Richtlijnscenario
Dit scenario is gebaseerd op het stappenplan voor de behandeling van een lichte episode van depressie, zoals beschreven in deze richtlijn. Voor de onzekerheidsanalyse is een minimumschatting van de kosten gebaseerd op 6-wekelijks contact met een hulpverlener en de laagste schatting van het zorggebruik bij de individuele studies besproken in de meta-analyses.(32;33) Voor de maximumschatting is uitgegaan van tweewekelijks contact met een hulpverlener, de hoogste schatting van het zorggebruik bij de studies besproken in de meta-analyses.(32;33)
|
|
Inhoud |
Effect op kwaliteit van leven |
Zorggebruik |
Kosten van zorg pp |
|
STAP 1. Eerste 12 weken |
Voor 40%: BI 7 Voor 60%: BI + MI 8 |
Voor BI: geen significant verschil met CAU. 9 Voor MI: d=0,84 (Range 0,65-1,02) 10 |
BI: 3 consulten door huisarts + folder MI: 1 consult van 30 min. met POH 11 + 40 min. TC 12 + boek |
€150 (100-230) voor 12 weken. |
|
STAP 2. Tweede 12 weken |
BI + PST of KDB 13 Aanname; PST en KDB zijn vergelijkbaar qua inhoud en effect. |
PST vs mix (van placebo/AD/wachtlijst/PT): d=0,83 (0,45-1,21). 14 |
3 consulten door huisarts + folder 5 consulten door eerstelijnspsycholoog van 45 minuten. |
€340 (120 -560) voor 12 weken |
|
STAP 3. Rest van de tijd met depressie. |
Dit betreft ongeveer 20% van de patiënten. Achtereenvolgens: PT, PT of AD, PT + AD. |
Als CAU |
Als CAU |
Als CAU |
2. Lichte episode depressie, CAU-scenario
Dit scenario is gebaseerd op diverse gegevens over care-as-usual zorg voor mensen met een lichte episode van depressie. De vraag is of de basisinterventies in de huidige care-as-usual zijn opgenomen of niet. In deze model analyses zijn we hier niet van uit gegaan. Zou dat wel zo zijn, dan zijn de kosten van stap 1 en 2 mogelijk tot €70 hoger. In de onzekerheidsanalyse is voor de minimumschatting het zorggebruik zo gekozen dat de kosten overeenkomen met de schatting uit de NEMESIS studie, terwijl voor de maximumschatting is uitgegaan van tweewekelijks contact met een hulpverlener en 70% gebruik van AD.
|
|
Inhoud |
Gemiddelde waarde voor de kwaliteit van leven |
Zorggebruik |
Kosten van zorg pp |
|
STAP 1. Eerste 12 weken |
AD voor 42%, verder matched care (zie zorggebruik). |
0,81 15 |
1,5 consult met HA 5 minuten MW 1 keer 45 minuten psycholoog 3 minuten psychiater. Voor 42% van de mensen AD: 3 recepten van 1 DDD per dag voor 30 dagen voor SSRI of TCA + receptregels bij apotheek. plus 3 consulten door huisarts ivm AD. |
€200 (60-360) voor 3 maanden. |
|
STAP 2. Tweede 12 weken |
Zie STAP 1. |
0,81. |
Als boven. |
€200 (60-360) voor 3 maanden. |
|
STAP 3. Rest van de tijd met depressie. |
|
Niet van belang 16 |
|
Niet van belang 16 |
3. Matige of ernstige episode depressie, Richtlijnscenario
Dit scenario is gebaseerd op het stappenplan voor de behandeling van een matige of ernstige episode van depressie, zoals beschreven in deze richtlijn.
In de onzekerheidsanalyses is een minimum- en maximumschatting voor het zorggebruik gemaakt. De minimumschatting gaat uit van een gehalveerd zorggebruik, dus consulten eens per 4 in plaats van eens per 2 weken en 6 recepten voor AD. De maximumschatting gaat uit van wekelijks contact met een hulpverlener en 8 recepten voor AD.
|
|
Inhoud |
Effect op kwaliteit van leven |
Zorggebruik |
Kosten van zorg pp |
|
STAP 1. 32 weken |
BI met PT of AD |
BI bij ernstige depressie: d=0 PT vs wachtlijst: g=0,531 (95% CI=0,345-0,717). 17 PT even effectief als AD bij deze groep. 18 AD vs placebo:d =0,62 19 |
BI: 16 consulten door huisarts + folder. (voor 50%) 16 consulten door psycholoog of psychiater van 60 minuten. Of (voor 50%) 8 recepten van 1 DDD per dag voor 30 dagen voor SSRI of TCA en 8 keer receptregel-vergoeding apotheek. |
€1600 (600-2000) per 8 maanden. |
|
STAP 2. na 8 maanden |
PT+AD of nog intensievere zorg. |
Als CAU |
Als CAU |
Als CAU |
4. Matige of ernstige episode depressie, CAU-scenario
Dit scenario is gebaseerd op diverse gegevens over care-as-usual zorg voor mensen met een matige of ernstige episode van depressie. Als uitgangspunt zijn de cijfers over het zorggebruik uit de studie van Stant (11) gebruikt. Dit was de enige studie die voor de groep met een matig tot ernstige depressie gegevens over het zorgggebruik had. Echter deze mensen waren allemaal onder poliklinische behandeling van een psychiatrische kliniek en hadden een langere geschiedenis van psychische problematiek. Daarmee geven ze mogelijk geen compleet representatief beeld van het gemiddelde zorggebruik door iemand met een matig tot ernstige depressie. Daarom zijn daarnaast schattingen gemaakt van het zorggebruik die aansluiten op de kostenschattingen uit de NEMESIS-data en de studie van Hakkaart en co-auteurs. Bovendien is een schatting gemaakt van de kosten zonder en met de zorg die maar zeer zelden werd gebruikt. Dit leverde een minimum, maximum en gemiddelde schatting op voor de kosten van zorg bij een matige tot ernstige depressie.
|
|
Inhoud |
Effect op kwaliteit van leven |
Herstel |
Zorggebruik |
Kosten pp |
|
STAP 1. 32 weken |
Als controlegroep in Stant, zonder zeldzame zorg. |
0,49 20 |
|
Zie voetnoot 21 |
€980 (560-1540) voor 8 maanden |
|
STAP 2. na 8 maanden (ongeveer 25% van de patiënten) |
Idem, met de opnames erbij. |
0,49 |
|
|
Niet van belang 22 |
Resultaten van de scenario-analyses
Na modelanalyses met een aangepaste versie van een bestaand depressiemodel (15) zijn de kosten en gezondheidseffecten van de verschillende scenario's voor een lichte danwel een matige of ernstige depressie onderling vergeleken. Door het verschil in kosten te relateren aan het verschil in gezondheidseffecten, blijkt de kosten-effectiviteit van het opvolgen van de richtlijnaanbevelingen voor een lichte depressie ongeveer €1100 per QALY te kosten en voor een ernstige depressie ongeveer €7000 per QALY.
Voor de modelanalyses zijn effecten uitgedrukt als ‘Cohen's d' omgerekend naar effecten in termen van kwaliteit van leven-gewichten, om resultaten in termen van QALYs te krijgen.
Hiervoor hebben we de aanpak gevolgd zoals ontwikkeld door Vos en coauteurs (26). Daarbij zal een d ter waarde van 0,5 resulteren in een winst in kwaliteit van leven-gewicht van 0,075. Zoals vermeld in de inleiding wordt voor het bepalen van QALYs de kwaliteit van leven op een bepaald moment uitgedrukt met een gewicht tussen de 0 en de 1. Voor iemand met een lichte depressie ligt deze waarde op 0,81 en voor iemand met een ernstige depressie op 0,49.(16) Een winst in kwaliteit van leven van 0,075 is op deze schaal redelijk veel.
Naast de basisanalyses zijn probabilistische onzekerheidsanalyses uitgevoerd. Hierbij is rekening gehouden met onzekerheid in de volgende parameters: relatie effectmaat-winst in kwaliteit van leven, zoals hiervoor beschreven; kans op herstel van een depressie; kans op een nieuwe depressie voor personen die zijn hersteld; behandelkosten; effectmaat in termen van Cohen's d. De onzekerheidsranges voor de laatste twee parameters zijn vermeld in de tabellen met scenario's. Voor de overige parameters is het bestaande depressiemodel van het RIVM gebruikt (24).
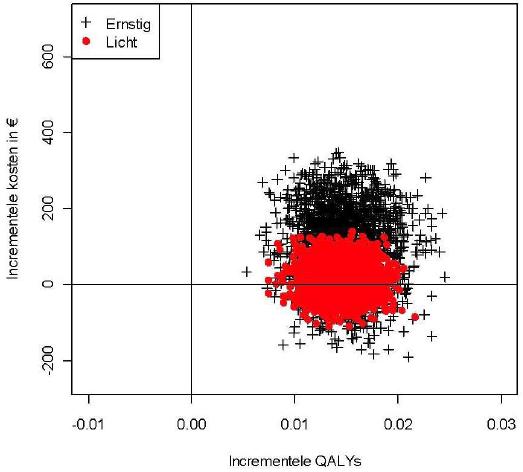
De resultaten van de onzekerheidsanalyses zijn weergegeven in figuur 3 en 4 hieronder. Figuur 3 laat de mogelijke variatie in kosten-effectiviteit van de twee richtlijnscenario's in vergelijking met care-as-usual zien in de vorm van twee puntenwolken. Op de x-as staat de winst in gezondheid in termen van QALYs per persoon per jaar en op de y-as staan de extra kosten per persoon per jaar. De verschillende punten zijn mogelijke uitkomsten voor de kosten-effectiviteit, voor de gegeven onzekerheid. Hieruit is af te lezen dat de effectiviteit van de richtlijnscenario's in termen van QALYs significant verschillend is van nul, wat geen verbazing opwekt, omdat deze is gebaseerd op d's die significant van nul verschilden. Bij een lichte depressie is er een gerede kans dat de richtlijnscenario's goedkoper zijn dan de huidige zorg, wat is te zien omdat een deel van de puntenwolk beneden de x-as ligt. Bij een ernstige depressie bestaat die kans ook, maar deze is kleiner.
De kosten per persoon per jaar zijn lager dan in de eerdere kostenschattingen, omdat in deze figuur de kosten zijn gemiddeld over alle personen, ook degenen die op dat moment geen depressie hadden.
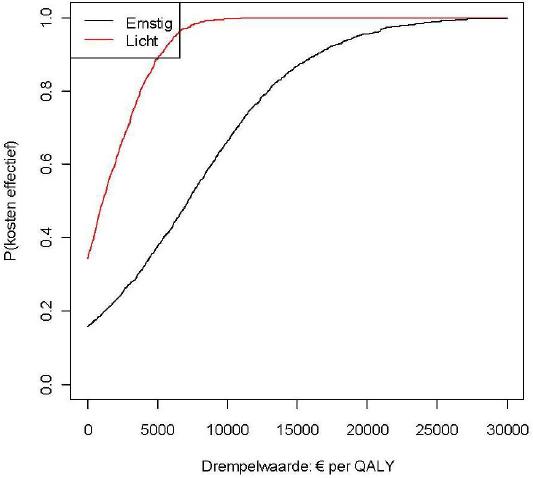
Figuur 4 toont de kosten-effectiviteits acceptability curves. Deze curves drukken de onzekerheid in de resultaten op een andere manier uit. Ze tonen de kans dat de behandeling volgens de richtlijn doelmatig kan worden genoemd, afhankelijk van het bedrag wat men bereid is te betalen voor een extra QALY. Voor deze drempelwaarde is tot nu toe in Nederland geen vaste waarde bekend. In recente rapportages noemt de RVZ waardes die varieren met de ernst van de aandoening van €15.000 tot €80.000 per QALY. Voor preventie is €20.000 per QALY een veel gebruikte waarde. De curves voor het richtlijnscenario bij depressie laten zien dat er bij een drempelwaarde van €10.000 per QALY meer dan 95% kans is dat de richtlijnbehandeling voor een lichte depressie doelmatig is en rond de 60% kans dat de richtlijnbehandeling voor een matig tot ernstige depressie doelmatig is. Bij een drempelwaarde van €20.000 per QALY is er voor beide richtlijnscenario's meer dan 90% kans dat deze doelmatig zijn.
Figuur 3: Resultaat onzekerheidsanalyse van de kosten-effectiviteit van de richtlijnscenario's
Figuur 4: Kans dat de richtlijnscenario's in vergelijking met care-as-usual doelmatig zijn, voor verschillende drempelwaardes (acceptability curves)
Conclusies naar aanleiding van de scenario-analyses
De modelanalyses bevestigen het beeld dat naar voren kwam uit de literatuur: de verschillen tussen de huidige zorg en de richtlijnzorg zullen waarschijnlijk niet heel erg groot zijn wat betreft de gezondheidseffecten. De verschillen die er zijn, wijzen er wel op dat de richtlijnscenario's in alle gevallen een verbetering betekenen. Voor een lichte depressie zijn de kosten van de richtlijnbehandeling waarschijnlijk iets hoger dan de huidige zorg, maar er is ook een redelijk grote kans dat ze lager uitvallen. Voor een matig tot ernstige depressie zullen de kosten van de richtlijnbehandeling hoogst waarschijnlijk hoger zijn.
Maar deze extra kosten zijn de investering waard, zoals blijkt uit de doelmatigheidsanalyses. De modelanalyses vinden dat de kosten per gewonnen QALY voor de richtlijnscenarios vergeleken met de huidige zorg voor een lichte depressie erg laag zijn, terwijl ze voor een matig tot ernstige depressie rond de zevenduizend euro per QALY liggen, wat nog steeds relatief laag is. Uit de onzekerheidsanalyses blijkt dat deze resultaten robuust zijn en dat er een zeer grote kans is dat de richtlijnscenario's doelmatig zijn, bij redelijke waardes voor de drempelwaarde van een QALY.
Hierbij valt de kanttekening te maken dat de scenario's mogelijk een onderschatting van de effecten gebruiken, omdat alleen de directe effecten in de analyses zijn meegenomen, zoals hiervoor beschreven. Wanneer de positieve effecten van de richtlijnaanbevelingen, op symptoomvermindering en kwaliteit van leven, herstel en terugval, sterker zijn dan thans onderbouwd kan worden, en diverse studies wijzen in deze richting, zouden de met de modelanalyses gevonden effecten sterker zijn, ten faveure van de richtlijn.
Ook als de kosten van de huidige zorg voor de groep met een matig tot ernstige depressie hoger blijken te zijn dan in de studie van Stant en coauteurs (11) werd gemeten, zal de doelmatigheid van de richtlijnscenario's gunstiger uitvallen.
Aan de andere kant is de omrekening van effecten in termen van een gestandaardiseerde effectmaat naar een winst in kwaliteit van leven gebaseerd op een Australische schatting. Mogelijk dat deze was gebaseerd op te optimistische aannames. Bovendien was het lastig om gestandaardiseerde effectmaten te vinden specifiek voor een lichte of ernstige vorm van depressie.
Al met al is de conclusie op basis van deze analyses dat de zorg zoals voorgesteld door de richtlijn waarschijnlijk doelmatig zal zijn.
Referenties
- Landelijke Stuurgroep Multidisciplinaire Richtlijnontwikkeling GGZ. Multidisciplinaire richtlijn depressie. Richtlijn voor de diagnostiek en behandeling van volwassen cliënten met een depressie 2005. Utrecht, Trimbos 2005. (www.trimbos.nl/producten).
- NICE 2004. Depression: management of depression in primary and secondary care. www.nice.org.uk/CG023NICEguideline.
- Drummond M. Economic evaluation in health care. Second edition. Oxford: Oxford University Press; 1987.
- Drummond M, Pang F. Transferability of economic evaluation results. In: Drummond M, McGuire A, editors. Economic evaluation in health care. Merging theory with practice.Oxford: Oxford University Press; 2001. p. 256-76.
- Welte R, Feenstra T, Jager H, Leidl R. A decision chart for assessing and improving the transferability of economic evaluation results between countries. Pharmacoeconomics 2004;22(13):857-76.
- Bosmans JE, van Schaik DJ, de Bruijne MC, van Hout HP, van Marwijk HW, van Tulder MW, et al. Are psychological treatments for depression in primary care cost-effective? J Ment Health Policy Econ 2008 Mar;11(1):3-15.
- Smit F, Cuijpers P, Oostenbrink J, Batelaan N, De Graaf R, Beekman A. Costs of nine common mental disorders: implications for curative and preventive psychiatry. J Ment Health Policy Econ 2006 Dec;9(4):193-200.
- Cuijpers P, Smit F, Oostenbrink J, De Graaf R, Ten Have M, Beekman A. Economic costs of minor depression: a population-based study. Acta Psychiatr Scand 2007 Mar;115(3):229-36.
- Poos MJJC, Smit JM, Groen J, Kommer GJ, Slobbe LCJ. Kosten van Ziekten in Nederland 2005. Zorg voor euro's-8. Bilthoven, RIVM 2008 Available from: http://www.kostenvanziekten.nl/. RIVM rapport no 270751019.
- Hakkaart-van Roijen L, van Straten A, Rutten MAF, Donker M. Cost-utility of brief psychological treatment for depression and anxiety. British Journal of Psychiatry 2006 Apr;188:323-9.
- Stant AD, Ten Vergert EM, den Boer PC, Wiersma D. Cost-effectiveness of cognitive self-therapy in patients with depression and anxiety disorders. Acta Psychiatr Scand 2008 Jan;117(1):57-66.
- Bosmans JE, Hermens ML, de Bruijne MC, van Hout HP, Terluin B, Bouter LM, et al. Cost-effectiveness of usual general practitioner care with or without antidepressant medication for patients with minor or mild-major depression. J Affect Disord 2008 Mar 13.
- Oostenbrink JB, Koopmanschap MA, Rutten FFH. Handleiding voor kostenonderzoek. Methoden voor economische evaluaties in de gezondheidszorg [Guideline for cost research. Methods for economic evaluations in the health care]. Amstelveen: College voor zorgverzekeringen 2000.
- Statistics Netherlands. Statline [online database]. http://www.cbs.nl/
- Nuyen J, Spreeuwenberg PM, Van Dijk L, den Bos GA, Groenewegen PP, Schellevis FG. The influence of specific chronic somatic conditions on the care for co-morbid depression in general practice. Psychol Med 2008 Feb;38(2):265-77.
- Kruijshaar ME, Hoeymans N, Spijker J, Stouthard ME, Essink-Bot ML. Has the burden of depression been overestimated? Bull World Health Organ 2005 Jun;83(6):443-8.
- SFK. Stichting farmaceutische kengetallen. Data en Feiten 2003-2007. www.sfk.nl
- Geneesmiddelen Informatie Project. GIPeilingen. Beschikbaar via www.cvz.nl
- Gardarsdottir H, Heerdink ER, Van Dijk L, Egberts AC. Indications for antidepressant drug prescribing in general practice in the Netherlands. J Affect Disord 2007 Feb;98(1-2):109-15.
- Bockting CL, Ten Doesschate MC, Spijker J, Spinhoven P, Koeter MW, Schene AH. Continuation and maintenance use of antidepressants in recurrent depression. Psychother Psychosom 2008;77(1):17-26.
- Braspenning J, Schiere AM, Mokkink H, van den Hoogen H, Grol R. Huisartsgeneeskundig handelen volgens richtlijnen. In: JCC Braspenning, FG Schellevis, RPTM Grol (red). De Tweede Nationale Studie naar ziekten en verrichtingen in de huisartspraktijk. Kwaliteit huisartsenzorg belicht. Utrecht/Nijmegen, NIVEL/WOK 2004.
- Spies T, Mokkink H, de Vries Robbé P, Grol R. Huisarts kiest vaak voor antidepressiva onafhankelijk van de ernst van de depressie. Huisarts en Wetenschap 2004. 47(8):364-367.
- Smit F, Willemse G, Koopmanschap M, Onrust S, Cuijpers P, Beekman A. Cost-effectiveness of preventing depression in primary care patients: randomised trial. Br J Psychiatry 2006 Apr;188:330-6.
- PHM van Baal, M vd Bergh, et al. Economie evaluation of prevention. Modelling the cost-effectiveness of increasing alcohol taxes and of prevention of major depression. Bilthoven, the Netherlands: RIVM; 2008. Report No 270091006.
- Schene AH, Koeter MW, Kikkert MJ, Swinkels JA, McCrone P. Adjuvant occupational therapy for work-related major depression works: randomized trial including economic evaluation. Psychol Med 2007 Mar;37(3):351-62.
- Vos T, Haby MM, Barendregt JJ, Kruijshaar M, Corry J, Andrews G. The burden of major depression avoidable by longer-term treatment strategies. Arch Gen Psychiatry 2004 Nov;61(11):1097-103.
- Vos T, Corry J, Haby MM, Carter R, Andrews G. Cost-effectiveness of cognitive-behavioural therapy and drug interventions for major depression. Aust NZ J Psychiatry 2005 Aug;39(8):683-92.
- Bosmans J, de Bruijne M, van Hout H, van Marwijk H, Beekman A, Bouter L, et al. Cost-effectiveness of a disease management program for major depression in elderly primary care patients. J Gen Intern Med 2006 Oct;21(10):1020-6.
- Bosmans JE, van Schaik DJ, Heymans MW, van Marwijk HW, van Hout HP, de Bruijne MC. Cost-effectiveness of interpersonal psychotherapy for elderly primary care patients with major depression. Int J Technol Assess Health Care 2007;23(4):480-7.
- Bosmans JE, Brook OH, van Hout HP, de Bruijne MC, Nieuwenhuyse H, Bouter LM, et al. Cost effectiveness of a pharmacy-based coaching programme to improve adherence to antidepressants. Pharmacoeconomics 2007;25(1):25-37.
- Spijker J, De Graaf R, Bijl RV, Beekman AT, Ormel J, Nolen WA. Duration of major depressive episoden in the general population: results from The Netherlands Mental Health Survey and Incidence Study (NEMESIS). Br J Psychiatry 2002 Sep;181:208-13.
- den Boer PC, Wiersma D, van den Bosch RJ. Why is self-help neglected in the treatment of emotional disorders? A meta-analysis. Psychol Med 2004 Aug;34(6):959-71.
- Cuijpers P, van Straten A, Warmerdam L. Problem solving therapies for depression: a meta-analysis. Eur Psychiatry 2007 Jan;22(1):9-15.
- Haby MM, Donnelly M, Corry J, Vos T. Cognitive behavioural therapy for depression, panic disorder and generalized anxiety disorder: a meta-regression of factors that may predict outcome. Aust N Z J Psychiatry 2006 Jan;40(1):9-19.
- de Maat SM, Dekker J, Schoevers RA, de Jonghe F. Relative efficacy of psychotherapy and combined therapy in the treatment of depression: a meta-analysis. Eur Psychiatry 2007 Jan;22(1):1-8.
- Kirsch I, Deacon BJ, Huedo-Medina TB, Scoboria A, Moore TJ, Johnson BT. Initial severity and antidepressant benefits: a meta-analysis of data submitted to the Food and Drug Administration. PLoS Med 2008 Feb;5(2):e45.
Evidence tabellen
Tabel 4: Overzicht van Nederlandse doelmatigheidsstudies
|
Studie |
Interventie |
Controle |
Uitkomstmaten |
Patiënten populatie |
Opmerkingen; conclusie uit de publicatie |
|
Van Baal 2008 (24) |
Onderhoudsbehandeling met CBT3 |
AD4 |
QALY |
Volwassenen met MDD |
Modelstudie, gebaseerd op Nederlandse variant van Australisch model (26;27); CBT kosteneffectief. |
|
Bosmans 2006 (28) |
Disease Management |
CAU |
PRIME-MD MADRS QALY |
Eerstelijns populatie van ouderen (55+) |
Geen verschil in effect. Geen verschil in kosten. Disease management programma niet kosteneffectief in vergelijking met CAU. |
|
Bosmans 2007 (29) |
IPT5 |
CAU |
MADRS PRIME-MD QALY |
Eerstelijns populatie van ouderen (55+) |
Geen significant verschil in herstel, QALY en MADRS, of kosten. IPT niet kosteneffectief (k/e). |
|
Bosmans 2007 (30) |
Coaching door apotheken |
CAU |
Therapietrouw SCL score |
Nieuwe AD gebruikers; 18+ |
Geen significant verschil in kosten of effecten. CAU aanbevolen. |
|
Bosmans 2008 (12) |
Huisartszorg met AD |
Huisartszorg zonder AD |
MADRS QALY |
Minor or mild major depression (80%) 18+ |
Equivalence trial. Equivalence niet bewezen. Ook geen significant verschil in effect of kosten. HA moet voorzichtig zijn met AD in deze groep. |
|
Hakkaart 2006 (10) |
Brief Therapy (BT) |
CBT CAU |
QALY |
GGZ populatie met 87% MDD |
Geen significant verschil in kosten of kwaliteit van leven. CBT domineert CAU; BT vs CBT=€220000 per QALY. CBT beste keuze in onzekerheidsanalyse. BT bespaart geen kosten in totaal, wel voor de RIAGGs. |
|
Schene 2007 (25) |
Adjuvante occupationele therapie (OT) |
CAU (PT en AD) |
BDI DSM-IV Werkverzuim |
18+, met werkgerelateerde depressie. |
Geen k/e ratio bepaald. Geen significant verschil DSM-IV, wel op tijd*BDI en op werkverzuim, omdat mensen eerder weer werken. OT geeft kostenbesparing door minder verzuim. |
|
Smit 2006 (23) |
Minimal contact PT (bibliotherapie) |
CAU |
DSM-IV (inc) CES-D score |
Eerste lijn, personen met subthreshold depression, 18-65 jr. |
Significant effect op incidentie van depressie. (RR 0.65) Geen significant effect op kosten; 46 to 70% (46%) kans dat MPT dominant is, dat is, lagere kosten en meer effect. |
|
Stant 2008 (11) |
CST6 |
CAU |
SCL-90 BDI QOL (WHO-BREF) |
Met geschiedenis van GGZ: MDD, 18+. |
Geen significant verschil op effectmaten. Idem kosten. Gemiddelde k/e: CST is dominant. Uitkomsten lijken implementatie te ondersteunen. Kans dat CST kosten-effectief is van 71% tot 83%. |
Verantwoording
Autorisatiedatum en geldigheid
Laatst beoordeeld : 01-08-2013
Laatst geautoriseerd : 01-08-2013
Geplande herbeoordeling :
Een richtlijn berust op resultaten van wetenschappelijk onderzoek en aansluitende meningsvorming door beroepsbeoefenaren en patiënten, gericht op het uitdrukkelijk omschrijven van goed handelen. Bij deze gedeeltelijke richtlijnherziening is de EBRO-methode van evidence-based richtlijnontwikkeling gevolgd en zijn de uitgangspunten van de Landelijke Stuurgroep Multidisciplinaire Richtlijnontwikkeling in de GGZ nagevolgd. Ook is het Appraisal of Guidelines for Research & Evaluation (AGREE) instrument gehanteerd. Dit instrument is in Europees verband opgesteld om de kwaliteit van richtlijnen te kunnen beoordelen. Tenslotte heeft Health Technology Assessment een rol gekregen in de onderbouwing van de aanbevelingen.
Algemene gegevens
Deze richtlijn is tot stand gekomen in opdracht van de Nederlandse Vereniging voor Psychiatrie en het ministerie van VWS en met ondersteuning van het Trimbos-Instituut. Deze richtlijnherzieningen zijn tot stand gekomen met financiële steun van ZonMw in het kader van het programma Kennisbeleid, Kwaliteit Curatieve zorg (KKCZ).
Doel en doelgroep
Doel
Het ontwikkelen van richtlijnen is geen doel op zich, maar dient op de eerste en de laatste plaats de kwaliteit van zorg. De patiënt moet er beter van worden en de behandelaar moet er daadwerkelijk advies aan kunnen ontlenen bij beslissingen in het behandelbeleid. Een multidisciplinaire richtlijn is een leidraad met aanbevelingen en handelingsinstructies ter ondersteuning van de dagelijkse praktijkvoering. Dit uitgangspunt wordt geregeld met evaluatieonderzoek getoetst. De Multidisciplinaire richtlijn Depressie (eerste revisie) is te zien als een “moederrichtlijn”: een multidisciplinair basisdocument. Op basis hiervan zal een vertaling kunnen plaatsvinden naar monodisciplinaire richtlijnen van de afzonderlijke beroepsgroepen. De richtlijn biedt ook aanknopingspunten voor transmurale afspraken of lokale protocollen, hetgeen de implementatie van de aanbevelingen zal bevorderen.
Samenstelling werkgroep
De Richtlijnwerkgroep is multidisciplinair samengesteld: naast psychiaters, psychotherapeuten, (eerstelijns)psychologen, huisartsen en verpleegkundigen in de GGZ nemen ook patiënten, maatschappelijk werkers, bedrijfsartsen, verzekeringsartsen, ziekenhuisapothekers, sociaal pedagogisch hulpverleners en vaktherapeuten deel. Onderdeel van de Richtlijnwerkgroep is de Kerngroep, samengesteld uit twee psychiaters, twee psychotherapeuten, een eerstelijnspsycholoog, twee huisartsen, een voorzitter (psychiater) en secretaris (psycholoog). De voorzitter van deze Kerngroep is tevens voorzitter van de voltallige Richtlijnwerkgroep. Daarnaast werd een breed samengestelde Klankbordgroep ingesteld. Bij het samenstellen van de Richtlijnwerkgroep en de Kerngroep is rekening gehouden met de geprioriteerde uitgangsvragen in deze ronde van richtlijnherziening.
Projectgroep
- Mw. drs. J.A.C. Meeuwissen (projectleider), senior wetenschappelijk medewerker Trimbos-instituut
- Mw. drs. E. Fischer, adviseur, wetenschappelijk medewerker Trimbos-instituut
- Mw. drs. A. Hagemeijer, adviseur, Kwaliteitsinstituut voor de Gezondheidszorg CBO
- Dr. H.C.A.M. van Rijswijk, adviseur-huisartsen, Nederlands Huisartsen Genootschap
- Dhr. Drs. H.J.H. in den Bosch, adviseur Landelijk Expertisecentrum voor Verpleging & Verzorging (LEVV). Tot Juni 2008
- Mw. Drs. E.P. Poot, senior adviseur-verpleegkundigen, Landelijk Expertisecentrum voor Verpleging & Verzorging (LEVV). Vanaf Juni 2008
- Mw. Dr. T.L. Feenstra, gezondheidseconoom, UMCG
- Prof. Dr. E. Buskens, hoogleraar HTA, UMCG
Samenstelling van de Kerngroep Multidisciplinaire richtlijnontwikkeling Angststoornissen/Depressie
- Prof. dr. A.J.L.M. van Balkom, psychiater, Nederlandse Vereniging voor Psychiatrie (voorzitter)
- Mw. drs. J.A.C. Meeuwissen, psycholoog, Trimbos-instituut (secretaris)
- Mw. dr. C.L.H. Bockting, klinisch psycholoog-psychotherapeut, Nederlandse Vereniging voor Psychotherapie
- Prof. dr. P. Emmelkamp, psychotherapeut, Nederlands Instituut van Psychologen
- Dr. P. Kop, psycholoog, Landelijke Vereniging van Eerstelijnspsychologen
- Dr. H.W.J. van Marwijk, huisarts, Nederlands Huisartsen Genootschap
- Dr. J. Spijker, psychiater, Nederlandse Vereniging voor Psychiatrie
- Dr. B. Terluin, huisarts, Nederlands Huisartsen Genootschap
- Mw. dr. I.M. van Vliet, psychiater, Nederlandse Vereniging voor Psychiatrie
Samenstelling van de Werkgroep Multidisciplinaire richtlijnontwikkeling Angststoornissen/Depressie (de Richtlijnwerkgroep)
- Prof. dr. A.J.L.M. van Balkom, psychiater, Nederlandse Vereniging voor Psychiatrie (voorzitter)
- Mw. drs. J.A.C. Meeuwissen, psycholoog, Trimbos-instituut (secretaris)
- Mw. dr. C.L.H. Bockting, klinisch psycholoog-psychotherapeut, Nederlandse Vereniging voor Psychotherapie
- Dr. R.J. Bosscher, psychomotorisch therapeut, Federatie Vaktherapeutische Beroepen
- Dr. P. Brock, verzekeringsarts, Nederlandse Vereniging voor Verzekeringsgeneeskunde
- Dr. D.J. Bruinvels, bedrijfsarts, Nederlandse Vereniging voor Arbeids- en Bedrijfsgeneeskunde
- Prof. dr. P. Emmelkamp, psychotherapeut, Nederlands Instituut van Psychologen
- Mw. drs. A. Van Geleuken, Depressiecentrum/Fonds Psych. Gezondheid
- Dhr. O. Glas, psychomotorisch therapeut, Federatie Vaktherapeutische Beroepen
- Mw. J. van Hamersveld, Angst Dwang en Fobie stichting
- Mw. B. Hoitzing, Federatie Verpleegkunde in de Geestelijke Gezondheidszorg
- Dr. J. Huijser, psychiater, Nederlandse Vereniging voor Psychiatrie
- Dr. P. Kop, psycholoog, Landelijke Vereniging van Eerstelijnspsychologen
- Dhr. I. Keuchenius, Angst Dwang en Fobie stichting
- Dr. H.W.J. van Marwijk, huisarts, Nederlands Huisartsen Genootschap
- Mw. E.M.A.A. Rozenbroek, ziekenhuisapotheker, Nederlandse Vereniging van Ziekenhuisapothekers
- Dr. J. Spijker, psychiater, Nederlandse Vereniging voor Psychiatrie
- Mw. S. Stevens, Federatie Verpleegkunde in de Geestelijke Gezondheidszorg
- Dr. B. Terluin, huisarts, Nederlands Huisartsen Genootschap
- Prof. dr. S. Visser, klinisch psycholoog-psychotherapeut Nederlands Instituut van Psychologen
- Mw. dr. I.M. van Vliet, psychiater, Nederlandse Vereniging voor Psychiatrie
- Mw. S.J.W. Wessels-Basten, ziekenhuisapotheker, Nederlandse Vereniging van Ziekenhuisapothekers
Samenstelling van de Klankbordgroep Multidisciplinaire richtlijnontwikkeling Angststoornissen/Depressie
- Dr. F.A. Albersnagel, psycholoog
- Dhr. R. van Alphen, muziektherapeut
- Dhr. W.A. de Boer, verzekeringsarts
- Mw. M. Clijsen, verpleegkundige
- Dhr. M. Cox, huisarts
- Drs. J.A.C. Delimon, psychotherapeut
- Mw. L. Doomen, dramatherapeut
- Dhr. J. Dopper, huisarts
- Dhr. R. van Dyck, psychiater
- Dhr. W. Houtjes, verpleegkundige
- Dhr. C. Hulshof, bedrijfsarts
- Dhr. F. Jansen, nurse practitioner
- Mw. M. de Kater, senior maatschappelijk werk
- Mw. J. Kil, danstherapeut
- Dhr. drs. H. van der Kleij, Directeur VGCT
- Dhr. K. Korrelboom, psychotherapeut
- Mw. Y. van der Leest-Tijmense, verpleegkundige
- Drs. A. de Leeuw, psychiater
- Dhr. P. Lucassen, huisarts
- Dhr. K. van der Meer, huisarts
- Mw. P. Moelker, verpleegkundige
- Prof. Dr. W.A. Nolen, psychiater
- Drs. J.C.G.J. Oomen, psychotherapeut
- Mw. I. van der Padt, docent verpleegkundige
- Dhr. H. Penninx, psychomotorisch therapeut
- Mw. G.J.M. Roodbol, verpleegkundig specialist
- Drs. A.G. Rutgers, verpleegkundig onderzoeker
- Mw. R. Schalk, danstherapeut
- Prof. dr. A.H. Schene, psychiater
- Mw. K. Schouten, beeldend therapeut
- Mw. M. Schouten, nurse practitioner
- Dhr. F. Schüsler, apotheker
- Mw. M.L. Seelen, nurse practitioner
- Prof. dr. P. Spinhoven, psychotherapeut
- Mw. T. Sporrel, huisarts
- Dhr. R. Starmans, huisarts
- Dr. J.C. van der Stel, senior onderzoeker
- Dhr. A.H.J.M. Sterk, bedrijfsarts
- Drs. J.M. Tromp, arts
- Mw. E. van Weel-Baumgarten, huisarts
- Dhr. P. Voskuilen, verpleegkundige
Belangenverklaringen
Er is zoveel mogelijk rekening gehouden met de geografische spreiding van Richtlijnwerkgroepleden en met een evenredige vertegenwoordiging van de verschillende verenigingen, “scholen” en academische achtergronden. De Richtlijnwerkgroepleden handelen onafhankelijk en zijn gemandateerd door hun vereniging. De Richtlijnwerkgroepleden hebben geen relevante binding met (farmaceutische) industrieën, producten of diensten, noch met enige andere relevante derde partij.
Inbreng patiëntenperspectief
Bijzonder aandachtspunt bij deze richtlijnrevisie is het patiëntenperspectief vanuit de inbreng van patiëntenvertegenwoordigers. Een geïntegreerde richtlijn is uitdrukkelijk ook een beslissingsondersteunend instrument voor de patiënt, als medebeslisser in de behandeling.
De Multidisciplinaire richtlijn Depressie (eerste revisie) beoogt de patiënt in staat te stellen een actieve rol te vervullen in de behandeling. Hiervoor kunnen patiëntversies van de richtlijn worden gebruikt.
Methode ontwikkeling
Evidence based
Implementatie
Toepassing van de richtlijn
Het toepassingsgebied van de Multidisciplinaire richtlijn Depressie (eerste revisie) is de diagnostiek en behandeling van volwassen patiënten met een depressieve stoornis (depressie). Indien aanbevelingen uit de richtlijn in de concrete praktijksituatie niet aansluiten bij de wensen of behoeften van de patiënt of de mening van de behandelaar kan beredeneerd worden afgeweken van de richtlijn. Deze richtlijnherzieningen bevatten aanbevelingen die op een transparante manier gebaseerd zijn op bewijs in combinatie met ervaring en opinie. De aanbevelingen zijn geldig voor de in de aanbeveling besproken patiëntengroep en zijn geldig voor zoveel mogelijk zorgverleners en settingen. Uiteraard vallen beslissingen over de daadwerkelijk toe te passen zorg onder de verantwoordelijkheid van de individuele zorgverlener in overleg met de individuele zorgvrager, toegespitst op diens unieke situatie. Tevens is het volgens de WGBO een vereiste om iedere behandelstap in overleg met de patiënt vast te stellen. Het is belangrijk om het systeem rondom de patiënt te betrekken in het overleg waarin een keuze wordt gemaakt over aanvullende interventies. Eveneens is het in de vervolgbehandeling belangrijk om het sociale systeem rondom de patiënt te betrekken in het afwegingsproces bij het bepalen van het behandelbeleid.
Werkwijze
De Kerngroep werkte aan de totstandkoming van deze conceptrichtlijnherzieningen en tevens aan de conceptrichtlijnherzieningen voor de Multidisicplinaire richtlijn Angststoornissen. De Kerngroepleden werkten aan de feitelijke revisie van de richtlijn door de betreffende uitgangsvragen te prioriteren en vervolgens te beantwoorden. De Kerngroepleden, ondersteund door de Projectgroep, droegen zoektermen voor de literatuursearches en literatuur aan, selecteerden, beoordeelden en wogen de literatuur op inhoud en betrouwbaarheid van de resultaten naar mate van bewijs en beoordelen en wegen praktijkkennis uitmondend in wetenschappelijke onderbouwing voor concrete conclusies en aanbevelingen. De Kerngroepleden, ondersteund door de Projectgroep, schrijven conceptrichtlijnteksten, met inbegrip van de formulering van overige overwegingen en van richtlijnaanbevelingen, en redigeren de conceptrichtlijnherzieningen teneinde deze gereed te maken voor commentaar van de voltallige Richtlijnwerkgroep, de Klankbordgroep en anderen. De voltallige Richtlijnwerkgroep is actief betrokken bij het proces van richtlijnherziening door gevraagd en ongevraagd advies te geven, met name in de startfase en commentaarfase van het traject. De Richtlijnwerkgroepleden worden hierin ondersteund door de adviseurs. De adviseurs in de Projectgroep adviseerden de Kerngroep en voltallige Richtlijnwerkgroep bij de richtlijnherzieningen, wat betreft zowel proces als inhoud, en geven methodologische en organisatorische ondersteuning volgens het format voor richtlijnherziening in het werkplan. De adviseurs ordenden commentaar op de conceptrichtlijnherzieningen en leggen dit voor aan de Kerngroep. De adviseurs schrijven mee met de Kerngroep aan de conceptrichtlijnteksten en redigeren de conceptrichtlijnherzieningen. HTA-experts in de Projectgroep droegen bij aan het gezondheidseconomische perspectief bij richtlijnontwikkeling.
Wetenschappelijke onderbouwing
De richtlijn is voor zover mogelijk gebaseerd op bewijs uit gepubliceerd wetenschappelijk onderzoek. Relevante artikelen werden gezocht door het verrichten van systematische zoekacties. Er werd gezocht naar vanaf 2001 gepubliceerde artikelen in PsychINFO, Medline, Cochrane, Embase en databases. De zoekacties werden gesloten per juni 2007. Daarnaast werden artikelen uit referentielijsten van opgevraagde literatuur gehaald. Ook werden andere (buitenlandse) richtlijnen aangaande depressie geraadpleegd. De geselecteerde artikelen zijn door de Kerngroepleden beoordeeld op kwaliteit van het onderzoek en gegradeerd naar mate van bewijskracht (zie tabel 1.1). De beoordeling van de verschillende artikelen is in de verschillende teksten terug te vinden onder het kopje Samenvatting van de literatuur. Het wetenschappelijke bewijs is vervolgens kort samengevat in de Conclusies, met daarbij een niveau van bewijs (zie tabel 1.1). Om te komen tot een aanbeveling zijn er naast het wetenschappelijk bewijs nog andere aspecten van belang, zoals patiëntenvoorkeuren, kosten, beschikbaarheid (in verschillende echelons) of organisatorische aspecten. Deze aspecten worden vermeld onder het kopje Overige overwegingen. De Aanbevelingen zijn het resultaat van het beschikbare bewijs en de overige overwegingen. Het volgen van deze procedure verhoogt de transparantie van de richtlijn. Het biedt ruimte voor een efficiënte discussie in de Richtlijnwerkgroep en vergroot bovendien de helderheid voor de gebruiker van de richtlijn.
Tabel 1.1: Indeling van methodologische kwaliteit van individuele studies.
|
|
Interventie |
Diagnostisch accuratesse onderzoek |
Schade of bijwerkingen, etiologie, prognose* |
|
A1 |
Systematisch review van tenminste twee onafhankelijk van elkaar uitgevoerde onderzoeken van A2-niveau. |
||
|
A2 |
Gerandomiseerd dubbelblind vergelijkend klinisch onderzoek van goede kwaliteit van voldoende omvang. |
Onderzoek ten opzichte van een referentietest (een ‘gouden standaard’) met tevoren gedefinieerde afkapwaarden en onafhankelijke beoordeling van de resultaten van test en gouden standaard, betreffende een voldoende serie van opeenvolgende patiënten die allen de index- en referentietest hebben gehad. |
Prospectief cohort onderzoek van voldoende omvang en follow-up, waarbij adequaat gecontroleerd is voor ‘confounding’ en selectieve follow-up voldoende is uitgesloten. |
|
B |
Vergelijkend onderzoek, maar niet met alle kenmerken als genoemd onder A2 (hieronder valt ook patiënt-controle onderzoek, cohort-onderzoek). |
Onderzoek ten opzichte van een referentietest, maar niet met alle kenmerken die onder A2 zijn genoemd. |
Prospectief cohort onderzoek, maar niet met alle kenmerken als genoemd onder A2 of retrospectief cohort onderzoek of patiënt- controle onderzoek. |
|
C |
Niet-vergelijkend onderzoek |
||
|
D |
Mening van deskundigen |
||
*Deze classificatie is alleen van toepassing in situaties waarin om ethische of andere redenen gecontroleerde trials niet mogelijk zijn. Zijn die wel mogelijk dan geldt de classificatie voor interventies.
Tabel 1.2: Niveau van conclusies
|
|
Conclusie gebaseerd op |
|
1 |
Onderzoek van niveau A1 of ten minste 2 onafhankelijk van elkaar uitgevoerde onderzoeken van niveau A2. |
|
2 |
1 onderzoek van niveau A2 of ten minste 2 onafhankelijk van elkaar uitgevoerde onderzoeken van niveau B. |
|
3 |
1 onderzoek van niveau B of C. |
|
4 |
Mening van deskundigen. |
Bron: Kwaliteitsinstituut voor de gezondheidszorg CBO, EBRO Handleiding voor werkgroepleden, november 2007
