Diagnostiek en behandeling bij CVRM
Uitgangsvraag
Uitgangsvraag 1:
Welk cardiovasculair risico moet toegekend worden aan vrouwspecifieke factoren gerelateerd aan zwangerschap en menopauzale status?
Uitgangsvraag 2:
Welke behandelingsadviezen kunnen op grond van de aanwezige literatuur worden geadviseerd?
Aanbeveling
Postpartum wordt iedere patiënte met pre-eclampsie vervolgd tot zij normotensief is zonder medicatie.
Vrouwen met doorgemaakte pre-eclampsie wordt geadviseerd om op 50-jarige leeftijd een risicoprofiel volgens de NHG-Standaard Cardiovasculair risicomangement op te laten stellen.
Bij het voorschrijven van anti-hypertensiva bij vrouwen met een kinderwens of inadequate anticonceptie dient rekening gehouden te worden met mogelijke teratogene effecten van medicatie op de zwangerschap.
Het is aan te bevelen om vrouwen met een pre-eclampsie, zwangerschapshypertensie, polycysteus ovarium syndroom, primair ovarieel insufficiëntie, herhaalde miskraam, vroeggeboort en groeibeperkt kind in de voorgeschiedenis te counselen om een optimale cardiovasculaire gezondheid na te streven door een gezonde leefstijl aan te houden: stoppen met roken, gezonde voeding, voldoende beweging en een optimaal gewicht, conform de richtlijn CVRM.
Overwegingen
Bij deze module zijn geen overwegingen geformuleerd.
Onderbouwing
Vrouwspecifieke risicofactoren waaronder reproductieve stoornissen houden verband met een verhoogd risico op hart- en vaatziekten (HVZ), maar zijn tot dusver niet opgenomen in de risicotabel van de bestaande richtlijn Cardiovasculair risicomanagement (CVRM). Dat komt omdat het nog onduidelijk is welke weging aan deze vrouwspecifieke factoren moet worden toegekend. De CVRM richtlijn stelt voor vrouwen te behandelen op basis van hun absolute kans op het krijgen van een HVZ in de komende 10 jaar. Boven een bepaalde waarde worden leefstijladviezen en zo nodig medicamenteuze therapie voorgesteld. Het absolute 10-jaars HVZ risico wordt met name bepaald door leeftijd: oudere vrouwen hebben een hogere kans en jonge vrouwen een lage kans. Omdat in het reproductieve leven van vrouwen incidenten kunnen voorkomen die een verband hebben met HVZ - en het risico voor deze vrouwen daarmee hoger wordt dan vrouwen zonder deze incidenten - lijkt het huidige risicosysteem vrouwen met een aantal cardiovasculaire risicofactoren op jonge leeftijd te benadelen. Immers ondanks de aanwezigheid van een aantal risicofactoren (hoge bloeddruk, roken, ongunstig lipidenprofiel) komen vrouwen die geconfronteerd worden met reproductieve stoornissen nauwelijks boven de grens van het absolute risico waarboven behandeling geadviseerd wordt in bestaande richtlijnen. Voor deze problematiek zijn binnen internationale risicotabellen zoals HEART score, SCORE en Framingham relatieve risicokaarten ontwikkeld voor jonge vrouwen met extra risicofactoren zoals roken (Lloyd-Jones 2010; Cooney 2010; D’Agostino 2008). Hierin wordt het ‘actuele’ risico op een HVZ gebeurtenis vergeleken met het ‘ideale’ risico van leeftijdgenoten.
In 2010 werd in de VS het concept van ‘ideale cardiovasculaire gezondheid’ geïntroduceerd: een set van vier leefstijlfactoren (roken, gewicht, lichamelijke inspanning en dieet) en drie risicofactoren (bloeddruk, totaal cholesterol en glucose) die de basis vormen voor een goede gezondheid (Folsom 2011). Cardiovasculaire gezondheid is gemeten in verschillende populaties in verschillende landen en uit al deze onderzoeken blijkt dat het aantal vrouwen dat deze optimale gezondheid heeft klein is. Dit zijn vooral vrouwen jonger dan 45 jaar zonder risicofactoren en met optimale leefstijlfactoren.
In hoeverre deze cijfers ook voor de Nederlandse situatie gelden is onduidelijk maar op basis van de literatuur is het zeer onwaarschijnlijk dat Nederlandse vrouwen een substantieel betere cardiovasculaire gezondheid hebben dan de vrouwen in de gepubliceerde populatieonderzoeken.
Het primaire uitgangspunt van de werkgroep bij het formuleren van de aanbevelingen is dat vrouwen met een reproductieve aandoening moeten worden geadviseerd met een gezonde leefstijl te streven naar een optimale vasculaire gezondheid.
Uitgangsvraag1:
Welk cardiovasculair risico moet toegekend worden aan vrouwspecifieke factoren gerelateerd aan zwangerschap en menopauzale status?
Deze richtlijn beschrijft het verband tussen zes aandoeningen tijdens de reproductie en het risico op HVZ voor vrouwen (tabel 5.1). Uit de literatuur komt consistent naar voren dat een voorgeschiedenis van pre-eclampsie (PE) gepaard gaat met een duidelijk verhoogde kans op een cardiovasculaire (CV) gebeurtenis. De huidige richtlijnen geven geen evidence based advies over diagnostiek en behandeling bij deze specifieke groepen vrouwen. Momenteel ontbreekt systematisch gerandomiseerd en gecontroleerd onderzoek om adviezen voor interventies zoals leefstijladvies (voeding, lichamelijke activiteit, roken, alcohol) en/of medicatie te onderbouwen. Echter, de werkgroep is van mening - vanwege de wetenschappelijk goed onderbouwde verband met CV gebeurtenissen en/of risicofactoren - dat van de reproductieve aandoeningen, vrouwen met een doorgemaakte pre-eclampsie een risicoprofiel wordt aangeboden zoals ook bij andere groepen met een verhoogd risico, zoals een belaste familienamnese voor HVZ (voor het 65e levensjaar), diabetes mellitus en reumatoïde artritis. Bij de laatst genoemde ziekten is aangetoond dat medicamenteuze behandeling van CV risicofactoren met bloeddruk- en cholesterolverlagende geneesmiddelen leidt tot een vermindering van het optreden van CV gebeurtenissen. CV preventie in deze vrouwen met PE vormt een nieuwe mogelijkheid voor het terugdringen van de kosten die gepaard gaan met de toenemende vraag naar ouderenzorg. Tevens biedt dit een kans om een mogelijke bijdrage te leveren aan de doelmatigheid van de gezondheidszorg door bijvoorbeeld een vermindering van het aantal ziekenhuisopnames en verlenging van het werkzaam leven door het terugdringen van vervroegde uitval van deze vrouwen. Met andere woorden: de werkgroep verwacht dat de maatschappelijke meerwaarde van vroeg investeren in de gezondheid van deze vrouwen opweegt tegen de kosten van vroegtijdige CV preventie.
Cardiovasculair risicomanagement is een persoonlijke en integrale behandelstrategie met een diagnostisch- en behandelpakket afgestemd op het risicoprofiel van de individuele patiënt. De werkgroep is van mening dat het verantwoord is, gezien de omvang van het risico (RR van≥2 op een CV gebeurtenis of risicofactor) en de kwaliteit van de gepubliceerde studies, vrouwen met pre-eclampsie in de voorgeschiedenis een advies voor diagnostiek en behandeling te geven. Het advies zal in de submodule Behandelingsadviezen in detail worden beschreven.
De werkgroep beperkt zich op dit moment tot enkele pragmatische aanbevelingen aansluitend bij de huidige CVRM richtlijn, ingegeven door het streven naar het voorkomen van ondermaatse of ineffectieve zorg én onnodige medicalisering. Om te komen tot evidence based aanbevelingen is meer wetenschappelijke kennis nodig. Er worden nu en in de komende jaren in Nederland en het buitenland een aantal grootschalige prospectieve onderzoeken uitgevoerd die waardevolle kennis kunnen gaan opleveren. De werkgroep adviseert daarom om jaarlijks te evauleren of deze richtlijn bijgesteld dient te worden aan de hand van nieuwe wetenschappelijke kennis.
Tabel 5.1 Overzicht van de reproductieve stoornissen, de incidentie/prevalentie, het geschatte aantal nieuwe diagnoses per jaar in Nederland en de risico’s op cardiovasculaire gebeurtenissen en risicofactoren gebaseerd op cohort onderzoeken.
|
Aandoening |
Incidentie / prevalentie |
Geschat aantal nieuwe diagnoses per jaar |
Verhoging van de kans op een cardiovasculaire gebeurtenis voor zowel alle gebeurtenissen als de belangrijkste (RR (95% BI) |
Verhoging van kans op de cardiovasculaire risicofactoren hypertensie en type 2 diabetes mellitus (RR (95% BI) * |
Aanbevolen diagnostiek en behandeling van risicofactoren volgens bestaande Nederlandse (NVOG) richtlijnen |
|
Pre-eclampsie (PE)
PIH |
2% (zwangerschappen)
15% (zwangerschappen) |
3.500
26.250 |
Alle: 2,15 (1,76-2,61) IHZ: 2,06 (1,68-2,52)
Alle: 1,89 (1,31-2,72) IHZ: 1,44 (1,30-1,60) |
Hypertensie: 2,76 (1,63-4,69) DM II: 2,27 (1,55-3,32)
Hypertensie: 2,87 (0,84-9,77) DM II: onduidelijk |
Waarschuwing voor hogere kans op hart- en vaatziekten op ‘oudere leeftijd’, maar géén concrete aanbevelingen |
|
PCOS |
5% (fertiele vrouwen) |
2.500 |
Alle: 1,38 (1,04-1,83) Beroerte: 1,79 (0,92-3,48) |
Hypertensie: 1,26 (1,10-1,43) DM II: 2,57 (CI 1,95-3,39) |
Geen |
|
POI |
1% (vrouwen <40 jaar) |
1000 |
Alle: 1,61 (1,22-2,12) IHZ: 1,69 (1,29-2,21) |
Hypertensie: onduidelijk DM II: onduidelijk |
Geen |
|
Herhaald miskraam |
3% (paren met kinderwens) |
6.000 |
Alle: niet verhoogd IHZ: niet verhoogd |
Hypertensie: onbekend DM II: onbekend |
Geen |
|
Vroeggeboorte |
7,5% (zwangerschappen) |
13.500 |
Alle: 2,06 (1,58-2,18) Beroerte: 1,71 (1,53-1,91) |
Hypertensie: 1,29 (1,24-1,35) DM II: 1,77 (1,46-2,15) |
Geen |
|
Groeibeperkt kind |
10% (zwangerschappen) |
17.500 |
Alle: 1,66 (1,26-2,18) IHZ: 1,31 (1,31-2,14) |
Hypertensie: 1,24 (1,16-1,32) DM II: niet verhoogd |
Geen |
* Weergegeven staan de risicoverhogingen uit de ‘best beschikbare’ studies, in de meeste gevallen gaat het om cohortonderzoeken
PCOS = polycysteus ovarium syndroom; PE = pre-eclampsie; PIH = pregnancy-induced hypertension (zwangerschapshypertensie), POI = primair ovariële insufficiëntie; IHZ = ischemische hartziekte; DM II = diabetes mellitus type 2.
Voor PCOS is voor het schatten van het aantal (nieuwe) patiënten (per jaar) het volgende aangenomen: het gaat om vrouwen van 20-40 jaar en er zijn per levensjaar tussen die leeftijdsgrenzen ongeveer 100.000 vrouwen in Nederland (CBS), dus in totaal 2.000.000 vrouwen, waarvan 5% PCOS heeft, dus 100.000 vrouwen. De helft daarvan (50.000) wordt gediagnostiseerd, gedurende 20 jaar = 2.500 nieuwe gevallen per jaar.
Voor POI is voor het schatten van het aantal (nieuwe) patiënten (per jaar) het volgende aangenomen: het gaat om vrouwen van 30-40 jaar en er zijn per levensjaar tussen die leeftijdsgrenzen ongeveer 100.000 vrouwen in Nederland (CBS), dus in totaal 1.000.000 vrouwen, waarvan 1% POI heeft, dus 10.000 vrouwen. Die worden vrijwel allemaal gediagnostiseerd gedurende 10 jaar = 1000 nieuwe gevallen per jaar.
Uitgangsvraag 2:
Welke behandelingsadviezen kunnen op grond van de aanwezige literatuur worden geadviseerd?
Pre-eclampsie (PE) is van alle vrouwspecifieke risicofactoren geassocieerd met het hoogste risico op HVZ. Vrouwen die een zwangerschap hebben doorgemaakt gecompliceerd door PEhebben een twee maal verhoogd relatief risico op CV gebeurtenissen algemeen, beroertes en ischemische hartziekten (IHZ) ten opzichte van vrouwen die een ongecompliceerde zwangerschap hebben gehad. Het risico is groter naarmate PE eerder in de zwangerschap optreedt, voor vrouwen met een vroege PE zijn er twee onderzoeken bekend die aangeven dat het risico veel meer dan twee maal verhoogd is (tussen de 4 en 7 maal hoger risico). Dit sterk verhoogde risico moet in de toekomst bevestigd worden. Wat betreft CV risicofactoren hebben vrouwen met een voorgeschiedenis van PE een tweemaal verhoogd risico om hypertensie te ontwikkelen. Bij meer dan 40% van de vrouwen is dit al het geval voor het veertigste levensjaar (Drost 2012). Een soortgelijk verband werd gezien voor het ontwikkelen van diabetes mellitus type 2. In de premenopauzale levensfase zijn er geen overtuigende aanwijzingen voor een hoger risico op dyslipidemie (zie hoofdstuk 4.1). Hypertensie en diabetes mellituszijn derhalve de belangrijkste cardiovasculaire risicofactoren voor vrouwen die PE hebben doorgemaakt.
Er zijn geen gerandomiseerde interventieonderzoeken verricht bij vrouwen met PE in de voorgeschiedenis naar het effect van leefstijl of medicamenteuze interventies op de kans op CV gebeurtenissen. Er is één haalbaarheidsonderzoek (PRO-ACTIVE studie) verricht waarbij onderzocht is of vrouwen met een gecompliceerde zwangerschap (PE, zwangerschapsdiabetes of groeibeperkt kind) gemotiveerd waren om een programma te volgen gericht op optimalisatie van leefstijlfactoren (Berks 2011). Hierbij werd gevonden dat met name vrouwen die PE hadden doorgemaakt post partum zeer gemotiveerd waren om een leefstijlprogramma te volgen.
Adviezen voor followup en behandeling van vrouwen die PE hebben doorgemaakt
Hoewel er geen bewijsvoering is voor de effectiviteit van leefstijlinterventies of medicamenteuze interventies ter voorkoming van CV gebeurtenissen bij vrouwen na een doorgemaakte PE meent de werkgroep dat op basis van voldoende observationeel onderzoek en internationale richtlijnen voor de algemene populatie een aantal adviezen te geven zijn.
- Bij alle vrouwen die PE hebben doorgemaakt dient optimale CV preventie te worden nagestreefd (Lloyd-Jones 2010; Bushnell 2014).
Argumentatie: grote cohortonderzoeken (Artero 2012; Dong 2012; Folsom 2011; Wu 2012; Yang 2012; Zhang 2013) hebben laten zien dat een optimale CV gezondheid duidelijk verband houdt met een lager risico op cardiovasculaire morbiditeit en mortaliteit.
Implemenatie:
- Patiënt counselen om een optimale cardiovasculaire gezondheid na te streven door een gezonde leefstijl aan te houden: stoppen met roken, gezonde voeding, voldoende beweging en een optimaal gewicht, conform de richtlijn CRVM.
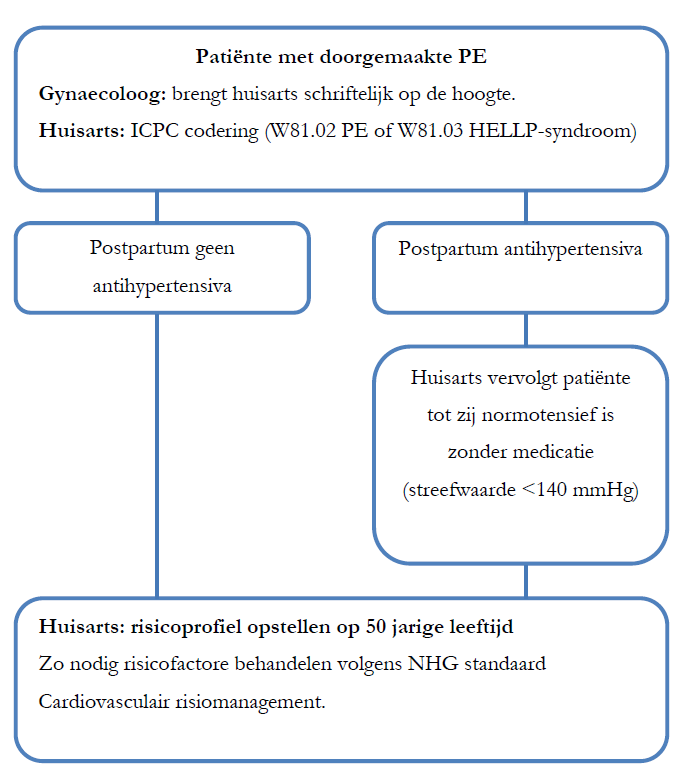
- Vrouwen met PE in de voorgeschiedenis krijgen een ICPC codering (W81.02 Toxicose/preëclampsie; W81.03 HELLP-syndroom) in het HIS opdat zij makkelijk geselecteerd kunnen worden en op te roepen zijn.
- Op 50 jarige leeftijd wordt geadviseerd om bij een vrouw met een doorgemaakte pre-eclampsie een risicoprofiel volgens de NHG Standaard Cardiovasculair risicomanagement op te laten stellen.
2. Bij alle vrouwen die een PE hebben doorgemaakt is het meten van de bloeddruk voor het
opstellen van het risicoprofiel essentieel. Indien de hoge bloeddruk persisteert, dienen de bloeddrukverlagende middelen overwogen te worden conform de CVRM richtlijn
Argumentatie: bij vrouwen met een doorgemaakte PE wordt aangenomen dat zij langdurige belasting van het vaatstelsel hebben gehad welke schadelijk is. In de CVRM richtlijnen wordt geadviseerd om bij personen jonger dan 50 jaar een herhaald gemeten systolische bloeddruk > 160 mmHg en/of tekenen van eindorgaanschade of een ongunstig cardiovasculair risicoprofiel, de bloeddruk bij voorkeur gedurende een korte periode te meten (weken of dagen) en behandeling te overwegen.
Specifieke adviezen voor hypertensieve en normotensieve vrouwen die PE hebben doorgemaakt
1. Vrouwen die post partum antihypertensiva gebruiken: frequente bloeddrukcontroles en
afbouwen van de medicatie tot zij normotensief is.
Vrouwen die bloeddrukverlagende medicatie hebben gebruikt in het kraambed moeten beschouwd worden als hypertensie patiënten en moeten teruggezien worden door huisarts of internist voor controle en behandeling van de bloeddruk conform de CVRM richtlijn.
2. Vrouwen die post partum geen antihypertensiva gebruiken en normotensief zijn: vervolgen
zoals beschreven bij follow-up.
Alle PE vrouwen zonder bloeddrukverlagende medicatie moeten indien normotensief (direct of na verloop van tijd) op het 50e levensjaar door huisarts worden oproepen voor een risicoprofiel en zo nodig behandeld worden conform de NHG standaard Cardiovasculair risicomanagement (https://www.nhg.org/standaarden/samenvatting/het-preventieconsult).
Keuze van antihypertensiva
De leeftijd van de vrouwen die worden gediagnosticeerd met een pre-eclampsie ligt tussen het 20e en 40e levensjaar. Veel van deze vrouwen heeft kinderwens en/of fertiliteitproblemen. Daarom moeten bij de keuze van de medicatie potentiële teratogene effecten op de zwangerschap worden beoordeeld. De werkgroep adviseert voor patiënten met een kinderwens of inadequate conceptie bètablokkers als antihypertensiva van eerste keuze (Bushnell 2014). Voor vrouwen onder de 50 jaar is behandeling met een ACE-remmer normaal gesproken de eerste keuze, maar aangezien dit medicijn naast angiotensine-receptorblokkers en de directe renine-remmer mogelijk teratogene effecten in de zwangerschap hebben, worden deze ontraden (Regitz-Zagrosek 2011). Indien post partum medicatie wordt voorgeschreven aan een moeder dan is het van belang of zij borstvoeding geeft. Als dat het geval is gaat de voorkeur uit naar labetalol of methyldopa (Richtlijn Hypertensieve aandoeningen in de zwangerschap, NVOG 2011 en Regitz-Zagrosek 2011). Gezien het gemiddeld beperkt effect van monotherapie zal bij een deel van de patiënten de bloeddruk niet op streefwaarde komen. Het advies van de werkgroep is als tweede keuze middel een dihydropyridine calciumantagonist (bv nifedipine retard) te adviseren indien de bloeddruk streefwaarde met het eerste middel niet wordt gehaald.
Figuur 5.1: stroomschema diagnostiek en behandeling van vrouwen met een doorgemaakte PE
Behandelingsadvies na zwangerschapshypertensie
Voor vrouwen met een zwangerschapshypertensie in de voorgeschiedenis wordt gebaseerd op de huidige literatuur een beperkt toegenomen risico (RR<2) beschreven op HVZ in de toekomst. De werkgroep adviseert echter geen diagnostiek en behandeling op basis van de beschreven criteria (omvang van het risico, kwaliteit van de studies en prevalentie van de aandoening). Wel beveelt de werkgroep aan om deze vrouwen te counselen om een optimale cardiovasculaire gezondheid na te streven door een gezonde leefstijl aan te houden: stoppen met roken, gezonde voeding, voldoende beweging en een optimaal gewicht, conform de richtlijn CVRM.
Behandelingsadviezen met argumentatie en implementatie voorstel ten aanzien van PCOS
Op basis van de literatuursearch concludeert de werkgroep dat vrouwen met PCOS een beperkt toegenomen risico (RR<2) hebben op een cardiovasculaire gebeurtenis (tabel 5.1) en een verhoogd risico op diabetes mellitus type II. De werkgroep beveelt echter geen extra diagnostiek en behandeling aan voor vrouwen met PCOS. De werkgroep is tot deze aanbeveling gekomen op grond van de gehanteerde criteria (omvang van het risico op een cardiovasculaire gebeurtenis, kwaliteit van de studies en prevalentie van de aandoening), omdat de meeste vrouwen met PCOS zwanger worden en dan volgens de bestaande NVOG richtlijn diabetes mellitus en zwangerschap gescreend behoren te worden op zwangerschapsdiabetes, en omdat vrouwen die zwangersschapsdiabetes ontwikkelen na de zwangerschap jaarlijks gescreend dienen te worden op diabetes mellitus type 2 volgens de NHG Standaard Diabetes. Wel beveelt de werkgroep aan om deze vrouwen te counselen om een optimale cardiovasculaire gezondheid na te streven door een gezonde leefstijl aan te houden: stoppen met roken, gezonde voeding, voldoende beweging en een optimaal gewicht, conform de richtlijn CVRM.
Behandelingsadviezen met argumentatie en implementatie voorstel ten aanzien van POI
Op basis van de literatuursearch concludeert de werkgroep dat vrouwen met een POI een beperkt toegenomen risico (RR<2) hebben op hart- en vaatziekten (tabel 5.1). De werkgroep beveelt echter op grond van de gehanteerde criteria (omvang van het risico, kwaliteit van de studies en prevalentie van de aandoening) geen diagnostiek en behandeling aan voor vrouwen met POI. Wel beveelt de werkgroep aan om deze vrouwen te counselen om een optimale cardiovasculaire gezondheid na te streven door een gezonde leefstijl aan te houden: stoppen met roken, gezonde voeding, voldoende beweging en een optimaal gewicht, conform de richtlijn CVRM.
Behandelingsadviezen met argumentatie en implementatie voorstel ten aanzien van herhaald miskraam
Op basis van de literatuursearch concludeert de werkgroep dat er geen verhoogd risico is op HVZ bij vrouwen met een herhaald miskraam in de voorgeschiedenis (tabel 5.1). De werkgroep beveelt derhalve geen diagnostiek en behandeling aan voor vrouwen met een herhaalde miskraam in de voorgeschiedenis. Wel beveelt de werkgroep aan om deze vrouwen te counselen om een optimale cardiovasculaire gezondheid na te streven door een gezonde leefstijl aan te houden: stoppen met roken, gezonde voeding, voldoende beweging en een optimaal gewicht, conform de richtlijn CVRM.
Behandelingsadviezen met argumentatie en implementatie voorstel ten aanzien van vroeggeboorte
Op basis van de literatuursearch concludeert de werkgroep dat vrouwen met een vroeggeboorte in de voorgeschiedenis een toegenomen risico (RR>2) hebben op hart- en vaatziekten (tabel 5.1). De werkgroep beveelt echter geen diagnostiek en behandeling aan voor vrouwen met een vroeggeboorte in de voorgeschiedenis. De belangrijkste reden voor deze terughoudendheid is dat er onvoldoende bewijsvoering is door het beperkt aantal studies wat hierover rapporteert. Bovendien is er slechts in één studie gecorrigeerd voor de belangrijkste confounder roken. Meer onderzoek is nodig om het verband tussen vroeggeboorte en HVZ te exploreren. Wel beveelt de werkgroep aan om deze vrouwen te counselen om een optimale cardiovasculaire gezondheid na te streven door een gezonde leefstijl aan te houden: stoppen met roken, gezonde voeding, voldoende beweging en een optimaal gewicht, conform de richtlijn CVRM.
Behandelingsadviezen met argumentatie en implementatie voorstel ten aanzien van groeibeperkt kind
Op basis van de literatuursearch concludeert de werkgroep dat vrouwen met een groeibeperkt kind in de voorgeschiedenis een beperkt toegenomen risico (RR<2) hebben op HVZ (tabel 5.1). De werkgroep beveelt echter op grond van de gehanteerde criteria (omvang van het risico, kwaliteit van de studies en prevalentie van de aandoening) geen diagnostiek en behandeling aan voor vrouwen met een groeibeperkt kind in de voorgeschiedenis. Wel beveelt de werkgroep aan om deze vrouwen te counselen om een optimale cardiovasculaire gezondheid na te streven door een gezonde leefstijl aan te houden: stoppen met roken, gezonde voeding, voldoende beweging en een optimaal gewicht, conform de richtlijn CVRM.
- Acien, P., Quereda, F., Matallin, P., Villarroya, E., Lopez-Fernandez, J. A., Acien, M. et al. (1999). Insulin, androgens, and obesity in women with and without polycystic ovary syndrome: a heterogeneous group of disorders. Fertil.Steril., 72(1), 32-40.
- Artero, E. G., Espana-Romero, V., Lee, D. C., Sui, X., Church, T. S., Lavie, C. J. et al. (2012). Ideal cardiovascular health and mortality: Aerobics Center Longitudinal Study. Mayo Clin.Proc., 87(10), 944-952.
- Balen, A. H., Conway, G. S., Kaltsas, G., Techatrasak, K., Manning, P. J., West, C. et al. (1995). Polycystic ovary syndrome: the spectrum of the disorder in 1741 patients. Hum.Reprod., 10(8), 2107-2111.
- Berks, D; Hoedjes,; Franx, A; Habbema, DDF ; Raat, H; Duvekot, HJ; Steegers, EAP Postpartum Lifestyle Intervention after Complicated Pregnancy Proves Feasible Reproductive Sciences 2011:S18349A-350A
- Boomsma, C. M., Eijkemans, M. J., Hughes, E. G., Visser, G. H., Fauser, B. C., & Macklon, N. S. (2006). A meta-analysis of pregnancy outcomes in women with polycystic ovary syndrome. Hum.Reprod.Update., 12(6), 673-683.
- Bushnell, C., McCullough, L. D., Awad, I. A., Chireau, M. V., Fedder, W. N., Furie, K. L. et al. (2014). Guidelines for the Prevention of Stroke in Women: A Statement for Healthcare Professionals From the American Heart Association/American Stroke Association. Stroke.
- DeUgarte, C. M., Bartolucci, A. A., & Azziz, R. (2005). Prevalence of insulin resistance in the polycystic ovary syndrome using the homeostasis model assessment. Fertil.Steril., 83(5), 1454-1460.
- Dong, C., Rundek, T., Wright, C. B., Anwar, Z., Elkind, M. S., & Sacco, R. L. (2012). Ideal cardiovascular health predicts lower risks of myocardial infarction, stroke, and vascular death across whites, blacks, and hispanics: the northern Manhattan study. Circulation, 125(24), 2975-2984.
- Drost, J.T., Arpaci, A., Ottervanger, J.P., de Boer, M.J., van Eyck, J., van der Schouw, Y.T., Maas, A.H.E.M. (2012). Cardiovascular Risk Factors in Women 10 Years post Early Preeclampsia: the Preeclampsia Risk EValuation in FEMales - study (PREVFEM). Eur. J. Cardiovasc. Prev. Rehabil., 19, 1138-1144.
- Hanssens, M., Keirse, M. J., Vankelecom, F., & Van Assche, F. A. (1991). Fetal and neonatal effects of treatment with angiotensin-converting enzyme inhibitors in pregnancy. Obstet.Gynecol, 78, 128-135.
- Hoedjes, M., Berks, D., Vogel, I., Franx, A., Duvekot, J. J., Oenema, A. et al. (2012). Motivators and barriers to a healthy postpartum lifestyle in women at increased cardiovascular and metabolic risk: a focus-group study. Hypertens.Pregnancy., 31(1), 147-155.
- Hypertension in pregnancy. Report of the American College of Obstetricians and Gynecologists' Task Force on Hypertension in Pregnancy. (2013). Obstet.Gynecol., 122(5), 1122-1131.
- Mancia, G., Fagard, R., Narkiewicz, K., Redon, J., Zanchetti, A., Bohm, M. et al. (2013). 2013 ESH/ESC guidelines for the management of arterial hypertension: the Task Force for the Management of Arterial Hypertension of the European Society of Hypertension (ESH) and of the European Society of Cardiology (ESC). Eur.Heart J., 34(28), 2159-2219.
- Moran, L. J., Hutchison, S. K., Norman, R. J., & Teede, H. J. (2011). Lifestyle changes in women with polycystic ovary syndrome. Cochrane.Database.Syst.Rev.,(7), CD007506.
- Moran, L. J., Misso, M. L., Wild, R. A., & Norman, R. J. (2010). Impaired glucose tolerance, type 2 diabetes and metabolic syndrome in polycystic ovary syndrome: a systematic review and meta-analysis. Hum.Reprod.Update., 16(4), 347-363.
- Regitz-Zagrosek V, Blomstrom Lundqvist C, Borghi C, Cifkova R, Ferreira R, Foidart JM, Gibbs JS, Gohlke-Baerwolf C, Gorenek B, Iung B, Kirby M, Maas AH, Morais J, Nihoyannopoulos P, Pieper PG, Presbitero P, Roos-Hesselink JW, Schaufelberger M, Seeland U, Torracca L; ESC Committee for Practice Guidelines. ESC Guidelines on the management of cardiovascular diseases during pregnancy: the Task Force on the Management of Cardiovascular Diseases during Pregnancy of the European Society of Cardiology (ESC). Eur Heart J. 2011 Dec;32(24):3147-97.
- Richtlijn hypertensieve aandoeningen in de zwangerschap (2011), Nederlandse Vereniging voor Obstetrie en Gynaecologie.
- Wu, S., Huang, Z., Yang, X., Zhou, Y., Wang, A., Chen, L. et al. (2012). Prevalence of ideal cardiovascular health and its relationship with the 4-year cardiovascular events in a northern Chinese industrial city. Circ.Cardiovasc.Qual.Outcomes., 5(4), 487-493.
- Yang, Q., Cogswell, M. E., Flanders, W. D., Hong, Y., Zhang, Z., Loustalot, F. et al. (2012). Trends in cardiovascular health metrics and associations with all-cause and CVD mortality among US adults. JAMA, 307(12), 1273-1283.
- Zhang, Q., Zhou, Y., Gao, X., Wang, C., Zhang, S., Wang, A. et al. (2013). Ideal cardiovascular health metrics and the risks of ischemic and intracerebral hemorrhagic stroke. Stroke, 44(9), 2451-2456.
Beoordelingsdatum en geldigheid
Publicatiedatum : 29-04-2015
Beoordeeld op geldigheid : 02-03-2023
Omdat deze richtlijn modulair is opgebouwd, kan herziening op onderdelen eenvoudig plaatsvinden.
De richtlijn zal waarschijnlijk in 2016 al voor de eerste keer worden herzien, als nieuwe gegevens van ten tijde van de richtlijnontwikkeling lopende studies beschikbaar komen. De geldigheid van de richtlijn komt eerder te vervallen indien nieuwe ontwikkelingen aanleiding zijn om een herzieningstraject te starten.
De Nederlandse Vereniging voor Obstetrie en Gynaecologie is als houder van deze richtlijn de eerstverantwoordelijke voor de actualiteit van deze richtlijn. De andere aan deze richtlijn deelnemende wetenschappelijk verenigingen of gebruikers van de richtlijn delen de verantwoordelijkheid en informeren de eerstverantwoordelijke over relevante ontwikkelingen binnen hun vakgebied.
Algemene gegevens
Deze richtlijn is tot stand gekomen met ondersteuning van de Afdeling Ondersteuning Professionele Kwaliteit van de Orde van Medisch Specialisten en met financiële steun van SKMS.
INITIATIEF
Nederlandse Vereniging voor Obstetrie en Gynaecologie
IN SAMENWERKING MET
Nederlands Huisartsen Genootschap
Nederlandse Vereniging voor Cardiologie
Nederlandse Internisten Vereniging
Nederlandse Vereniging voor Neurologie
Nederlandse Vereniging voor Radiologie
MET ONDERSTEUNING VAN
Orde van Medisch Specialisten
FINANCIERING
De richtlijnontwikkeling werd gefinancierd uit de Kwaliteitsgelden Medisch Specialisten (SKMS)
Doel en doelgroep
Doelstelling
Het doel van deze richtlijn is (a) inventariseren van de beschikbare kennis over cardiovasculaire risicofactoren en het risico op cardiovasculaire morbiditeit en mortaliteit bij vrouwen met in het verleden opgetreden of vastgestelde reproductieve aandoeningen (zwangerschapshypertensie, pre-eclampsie, herhaald miskraam, vroeggeboorte, groeibeperkt kind, PCOS en/of POI); (b) opstellen van aanbevelingen voor multidisciplinair cardiovasculair risicomanagement (diagnostiek en therapie) op maat bij deze vrouwen, zoveel mogelijk aansluitend bij de bestaande NHG standaard CVRM; (c) ontwikkelen van consensus over de taakverdeling tussen de verschillende disciplines die betrokken zijn bij dit cardiovasculair risicomanagement, alsmede over indicaties voor doorverwijzing, aangezien dit buiten het traditionele kennisgebied van de gynaecoloog valt; en (d) identificeren van belangrijke hiaten in de huidige kennis op dit gebied.
Patiëntencategorie
De richtlijn geldt voor: (a) alle vrouwen die een zwangerschap hebben doorgemaakt die werd gecompliceerd door zwangerschapshypertensie, pre-eclampsie, vroeggeboorte of groeibeperkt kind; (b) vrouwen met een herhaalde miskraam, prematuur ovariële insufficiëntie of polycysteus ovarium syndroom.
Doelgroep en gebruikers
De richtlijn beoogt zorgverleners die betrokken zijn bij de zorg voor vrouwen met een doorgemaakte of aanwezige reproductieve aandoening (zwangerschapshypertensie, pre-eclampsie, vroeggeboorte, intra-uteriene groeivertraging, herhaald miskraam, prematuur ovariële insufficiëntie en polycysteus ovarium syndroom) zoals gynaecologen, huisartsen, (vasculair) internisten, cardiologen, radiologen en neurologen te voorzien van een landelijke, door alle betrokken beroepsverenigingen gedragen richtlijn. Deze richtlijn voldoet aan de eisen van een AGREE-instrument volgens de EBRO-methode en geeft inzicht in de huidige kennis over het cardiovasculaire risico van vrouwen met zwangerschapshypertensie, pre-eclampsie, vroeggeboorte, intra-uteriene groeivertraging, herhaald miskraam, prematuur ovariële insufficiëntie en polycysteus ovarium syndroom. Ook geeft de richtlijn aanbevelingen voor adequate diagnostiek van verhoogd risico en voor behandeling van deze vrouwen. De richtlijn voorziet in de meest recente 'evidencebased' informatie en beoogt de onduidelijkheid en onzekerheid te verminderen over cardiovasculair risicomanagement bij vrouwen met een reproductieve aandoening.
Samenstelling werkgroep
Voor het ontwikkelen van de richtlijn is in 2012 een multidisciplinaire werkgroep ingesteld bestaande uit vertegenwoordigers van de relevante beroepsgroepen die betrokken zijn bij het zorgproces in de eerste, tweede en derde lijn van vrouwen met zwangerschapshypertensie, pre-eclampsie, vroeggeboorte, groeibeperkt kind, herhaald miskraam, primair ovariële insufficiëntie en polycysteus ovarium syndroom. Deze beroepsgroepen zijn de Nederlandse Vereniging voor Obstetrie & Gynaecologie (NVOG), het Nederlands Huisartsen Genootschap (NHG), de Nederlandse Vereniging voor Radiologie (NVvR), de Nederlandse Internisten Vereniging (NIV) en de Nederlandse Vereniging voor Cardiologie (NVvC). De werkgroepleden (zie samenstelling van de werkgroep op pagina 3) waren door de bovengenoemde wetenschappelijke verenigingen gemandateerd voor deelname aan deze werkgroep. De werkgroepleden zijn gezamenlijk verantwoordelijk voor de integrale tekst van deze conceptrichtlijn. De Nederlandse Vereniging voor Neurologie (NVN) en patiëntenvereniging Stichting HELLP-syndroom hadden geen zitting in de werkgroep maar zijn wel geraadpleegd bij de ontwikkeling.
- Dhr. A. Franx, gynaecoloog, Universitair Medisch Centrum Utrecht, Utrecht (voorzitter)
- Dhr. M.L. Bots, arts-epidemioloog, Julius Centrum voor Gezondheidswetenschappen en Eerstelijns Geneeskunde, Utrecht
- Mw. M. Cohen, huisarts, Amsterdam
- Mw. F.M. van Dunné, gynaecoloog, Medisch Centrum Haaglanden, Den Haag
- Mw. C.J.M. de Groot, gynaecoloog, Vrije Universiteit Medisch Centrum, Amsterdam
- Mw. N.M. Hammoud, AIOS gynaecologie, Universitair Medisch Centrum Utrecht, Utrecht
- Mw. A. Hoek, gynaecoloog, Universitair Medisch Centrum Groningen, Groningen
- Dhr. J.S.E. Laven, gynaecoloog, Erasmus Medisch Centrum, Rotterdam
- Mw. A.H.E.M. Maas, cardioloog, Radboud Universitair Medisch Centrum, Nijmegen
- Mw. J. Roeters van Lennep, internist, Erasmus Medisch Centrum, Rotterdam
- Mw. B.K. Velthuis, radioloog, Universitair Medisch Centrum Utrecht, Utrecht
- Dhr. T.A. van Barneveld, klinisch epidemioloog, Orde van Medisch Specialisten, Utrecht
- Dhr. K.Y. Heida, richtlijnondersteuner Nederlandse Vereniging van Obstetrie en Gynaecologie, Utrecht
Extern advies:
- Dhr. Y. B.W.E.M. Roos, neuroloog, Academisch Medisch Centrum, Amsterdam
- Mw. M. Wessels, informatiespecialist, Orde van Medisch Specialisten, Utrecht
- Mw. C. De Groot, voorzitter Stichting HELLP-syndroom
Belangenverklaringen
De belangen van de werkgroepleden werden geïnventariseerd met het door KNAW, KNMG en OMS opgestelde belangenverklaringsformulier. De gemelde belangen zijn besproken in de werkgroep en met vertegenwoordigers van het bestuur van de NVOG. Geconcludeerd werd dat de werkgroep evenwichtig was samengesteld en dat er geen bezwaren waren tegen deelname aan de werkgroep en besluitvorming (proportionaliteitsbeginsel, zie Code KNMG, KNAW).
Inbreng patiëntenperspectief
Voor de ontwikkeling van een goede richtlijn is de input van patiënten nodig. Een behandeling moet immers voldoen aan de wensen en eisen van patiënten en zorgverleners. Patiënten kunnen zorgverleners die een richtlijn ontwikkelen helpen om te begrijpen hoe het is om met een ziekte of aandoening te leven of om er mee geconfronteerd te worden. Op deze manier kan bij het ontwikkelen van een richtlijn beter rekening gehouden worden met de betekenis van verschillende vormen van diagnostiek, behandeling en zorg voor patiënten. Het in kaart brengen van de behoeften, wensen en ervaringen van patiënten met de behandeling biedt tevens de gelegenheid om de knelpunten in kaart te brengen. Wat zou er volgens patiënten beter kunnen? Een patiënt doorloopt het hele zorgtraject, een behandelaar ziet vaak slechts het stukje behandeling waarin hij zich heeft gespecialiseerd. Het is dus heel zinvol om voor verbetering van de kwaliteit van de behandeling ook knelpunten vanuit patiëntenperspectief in kaart te brengen. Bij deze richtlijn is er in de beginfase van de ontwikkeling een knelpuntenanalyse uitgevoerd door middel van een drietal groepsinterviews met patiënten (focusgroepen). Uit de praktijken van leden van de werkgroep en via de Stichting HELLP-syndroom werden patiënten met een pre-eclampsie in de voorgeschiedenis, PCOS of POI uitgenodigd om deel te nemen aan een van deze focusgroep bijeenkomsten. De verslagen van de focusgroepen zijn besproken binnen de werkgroep en de belangrijkste knelpunten die uit de verslagen naar voren kwamen zijn geadresseerd in de richtlijn. Het concept van de richtlijn is voor commentaar voorgelegd aan deelnemers van de focusgroep. Zie hieronder voor de focusgroep verslagen.
Verslag patiëntenfocusgroep ‘pre-eclampsie’
In dit document worden de aandachtspunten die volgden uit het focusgroepsgesprek van 13 december 2012 uitgelicht.
Doel van het focusgroepsgesprek
Vanuit het patiëntenperspectief inzichtelijk maken hoe de nazorg aan vrouwen, die een hypertensieve aandoening tijdens de zwangerschap hebben gehad, patiënt gerichter kan.
Deelneemsters aan het focusgroepgesprek
In samenwerking met de Stichting HELLP-syndroom, een patiëntenvereniging specifiek voor deze doelgroep, en werkgroepleden, werden deelnemers benaderd en geselecteerd. Er namen in totaal 7 vrouwen deel, waarbij de periode na de doorgemaakte pre-eclampsie varieerde van anderhalf tot 35 jaar.
De gespreksstructuur
Het gesprek werd gestructureerd door chronologisch het zorgproces door te spreken volgens een vast stramien: periode in het ziekenhuis, nazorg in het eerste jaar en nazorg op lange termijn. De belangrijkste aandachtspunten worden in dit verslag uitgelicht, gegroepeerd naar bovenstaande zorgmomenten.
Algemene punten voor verbetering van het multidisciplinaire zorgproces
Periode in het ziekenhuis
- Informatievoorziening in de periode dat de deelneemsters opgenomen lagen in het ziekenhuis met een hypertensieve aandoening, inclusief kraambed.
a) De ervaringen in de verschillende ziekenhuizen wisselden sterk, sommige deelneemsters werden continu goed geïnformeerd over de stand van zaken, terwijl één deelneemster er pas bij de zes weekse controle achterkwam dat ze een ernstige pre-eclampsie had. Iedereen geeft aan dat eerlijkheid gewaardeerd wordt.
b) Een deelneemster geeft aan dat nazorg al begint tijdens de opname. Als men daar minder steken laat vallen, dan heb je een betere nazorg.
c) Er wordt echter ook aangegeven dat de informatie die gegeven wordt, vaak niet opgeslagen wordt, aangezien ze op dat moment voornamelijk zijn gefocust op hun kind en niet op hun eigen gezondheid. Dit komt pas in een later stadium, maar hier dient wel rekening mee gehouden te worden door de hulpverleners. - Een terugkomende klacht is dat zo snel de baby geboren is, er geen aandacht meer is voor de moeder, ongeacht haar ziektebeeld. Tevens wordt de man vaak vergeten, terwijl het voor hem ook heel heftig is. Het is erg belangrijk om hem er ook bij te betrekken.
- De opvang door de afdeling neonatologie werd door allen als prettig ervaren, aangezien er goed geluisterd werd en er naar oplossingen werd gezocht.
- Er wordt geopperd om de ontslag brief niet alleen naar de huisarts te sturen, maar ook naar het consultatiebureau en bedrijfsarts, zodat er meer awareness en begrip is voor klachten die samenhangen met een doorgemaakte hypertensieve aandoening in de zwangerschap. Over het consultatiebureau is overigens niet iedereen het eens.
- In de ontslagbrief moet meer aandacht komen voor de overdracht aan de huisarts, zodat de nazorg voor de vrouwen een stuk beter is.
Nazorg in het eerste jaar - De deelneemsters geven aan erg onzeker te zijn na een doorgemaakte pre-eclampsie. Niet alleen laat je eigen lichaam je in de steek en duurt het lang voordat je weer op de been bent. Ook staan op internet beangstigende ervaringsverhalen van andere vrouwen.
- Alles huisartsen hebben een brief ontvangen over het verloop van de zwangerschap en bevalling. Bij een enkeling kwam de huisarts langs in het kraambed. Het contact bestond verder uit nog eenmalig de bloeddruk meten, maar verder was er geen follow-up.
- Controle 6 weken postpartum bij gynaecoloog
a) Bij de meeste deelneemster is er onvoldoende informatie gegeven over de langdurige gevolgen van een ernstige pre-eclampsie. Wat kunnen de vrouwen zowel lichamelijk als geestelijk verwachten? Veel gehoorde klachten zijn concentratiestoornissen, geheugenverlies en vermoeidheid. Het merendeel geeft aan niet meer op het oude niveau terug te kunnen komen.
b) Naonderzoek (bijvoorbeeld Prius in Nijmegen en Maastricht) is niet aangeboden aan iedereen.
c) Naast de standaard controle, 6 weken postpartum, is er ook behoefte aan een gesprek op een later tijdstip. Dit initiatief moet ook van de zorgverlener komen, aangezien veel vrouwen het allemaal zelf willen oplossen en zichzelf niet op de eerste plaats zetten.
d) Men is unaniem over de toegevoegde waarden van de Stichting HELPP- syndroom, aangezien ze daar veel informatie vandaan halen, bijvoorbeeld over hart- en vaatziekten op latere leeftijd. Ze zouden hier graag bij ontslag of bij de controle 6 weken postpartum over geïnformeerd worden. Dit zou ook in een patiëntenfolder aan bod kunnen komen. - Er is een duidelijke behoefte aan een patiëntenfolder/naslagboekje over het traject na een doorgemaakte pre-eclampsie. Niet alleen over de klachten die kunnen voorkomen, maar ook tot wie je je kan wenden bij welk probleem. Deze patiëntenfolder kan eventueel ook gebruikt worden bij overleg met de bedrijfsarts. Zo’n patiëntenfolder kan zowel in boekvorm als op een website.
- De vraag is wie in de nazorg een centrale rol moeten spelen, hierover zijn de meningen verdeeld. Een enkeling vind de gynaecoloog de aangewezen persoon, aangezien diegene vaker te maken heeft met dit soort patiënten. Terwijl een ander juist de huisarts noemt, maar niet iedereen heeft een even goede band met haar huisarts. Ook wordt medisch maatschappelijk werk als mogelijkheid genoemd. Het was niet voor iedereen bekend dat het mogelijk is om na ontslag uit het ziekenhuis alsnog contact op te nemen met maatschappelijk werk. Zij kunnen mogelijk ook nazorg groepen organiseren, zodat lotgenoten met elkaar in contact komen. Hier is ook duidelijk behoefte aan. Tot slot wordt het consultatiebureau geopperd als belangrijke schakel tussen de verschillende disciplines, maar er komt ook naar voren dat daar minder expertise is betreft de gezondheid van moeders.
- Er wordt meer begrip verwacht van de huisarts en gynaecoloog voor de klachten waarmee de deelneemsters te kampen hebben. Ook zouden ze, indien noodzakelijk, een juiste doorverwijzing krijgen naar bijvoorbeeld een diëtiste, fysiotherapeut, oogarts, neuroloog etc. Op dit moment is er weinig begrip voor hun klachten, dit in tegenstelling tot oncologie patiënten. Voor hen is er een uitgebreid nazorgtraject.
- Eén deelneemster wordt regelmatig gezien op een gecombineerd spreekuur met een gynaecoloog en internist. Er is dan niet alleen aandacht voor lichamelijke klachten, maar ook op het emotionele vlak. Zij is hier erg over te spreken.
- Door meerdere deelneemster wordt aangegeven dat ze het erg fijn zouden vinden om nog eens een rondleiding te krijgen door het ziekenhuis en verloskunde centrum om hetgeen er gebeurd is beter te kunnen verwerken.
- Ervaren wordt dat er weinig begrip is in de omgeving t.a.v. aanhoudende klachten zoals vermoeidheid en concentratieproblemen. Ze lopen hier tegen aan in hun vrienden- en familiekring, maar ook op het werk. De ziekte heeft een erg lange nasleep. Meerder deelneemsters hebben een burn-out gekregen.
- Er komt met name naar voren dat de deelneemsters gehoord willen worden. En dat er een gestructureerde manier van nazorg georganiseerd moet worden, waarin duidelijke informatie gegeven wordt en er indien nodig doorverwezen wordt.
Nazorg lange termijn - De deelneemsters willen graag een duidelijk nazorg traject Wanneer dienen ze voor te komen, op welke klachten moeten ze letten, welke testen moeten uitgevoerd worden. Deze verantwoordelijkheid moet bij de huisarts komen te liggen en niet bij henzelf.
- Ze zouden graag een advies op maat krijgen. Bijvoorbeeld leefstijl- en sportadviezen/begeleiding of gespreksgroepen. Hier dient zo vroeg mogelijk mee begonnen te worden, zodat vrouwen sneller in het arbeidstraject komen.
- De meesten van de deelneemsters voelen zich best gezond. Hier moet in de richtlijn wel rekening mee gehouden worden, want het is iets heel anders als je gaat werken vanuit de motivatie dat je ziek bent dan wanneer je gezond ben. Het uitgangspunt moet gezondheidsbevordering zijn.
Verslag patiëntenfocusgroep PCOS
In dit document worden de aandachtspunten die volgden uit het focusgroepsgesprek van 1 juli 2013 uitgelicht.
Doel van het focusgroepsgesprek
Vanuit het patiëntenperspectief inzichtelijk maken hoe de zorg aan vrouwen met het polycysteus ovarium syndroom (PCOS) patiënt gerichter kan.
Deelneemsters aan het focusgroepgesprek
Er bestaat tot dusver geen patiëntenvereniging specifiek voor deze doelgroep. Voor het organiseren van de focusgroep werden deelnemers daarom benaderd en geselecteerd door werkgroepleden. Er namen in totaal 7 vrouwen deel.
De gespreksstructuur
Het gesprek werd gestructureerd door chronologisch het zorgproces door te spreken volgens een vast stramien: stellen van diagnose, behandeling, voorlichting, nazorg en toekomst. De belangrijkste aandachtspunten worden in dit verslag uitgelicht, gegroepeerd naar bovenstaande zorgmomenten.
Algemene punten voor verbetering van het multidisciplinaire zorgproces
Diagnose
- De diagnose PCOS werd niet altijd tijdig gesteld ondanks dat er sprake was van klachten.
- Klachten die met name genoemd werden, zijn: overberharing, acné, onregelmatig en/of weinig tot niet menstrueren en een onvervulde kinderwens.
- De diagnose werd meestal gesteld door een gynaecoloog, maar een enkele keer door bijvoorbeeld een dermatoloog die geconsulteerd werd in verband met overbeharing, waarna een verwijzing naar de gynaecoloog volgde.
- De ervaring van de meeste deelneemster was dat door de huisarts weinig gesproken wordt over de menstruatie, waardoor de diagnose PCOS pas laat gesteld werd. Sommige gynaecologen gaven ook niet veel uitleg over PCOS nadat ze de diagnose gesteld hadden.
- Ook al is de frequentie en regelmaat van de menstruatie te beschouwen als afwijkend, toch wordt dit vaak als normaal beschouwd. Dit kan komen doordat vrouwelijke familieleden hetzelfde menstruatiepatroon hebben (gehad) of dat men ervan uitgaat dat met het ouder worden de menstruatie vanzelf regelmatig wordt.
- Vrouwen met PCOS hebben vaker een eetstoornis en last van stemmingswisselingen.
- Voor de meeste deelneemsters was het een opluchting dat de klachten die zij hadden, verklaarbaar waren.
Behandeling - Alle deelneemsters kregen ‘de pil’ (orale anticonceptiva) voorgeschreven. Ook kregen zij leefstijladviezen: gezond eten en sporten om af te vallen.
- Een enkele deelneemster kreeg het advies van de huisarts of internist om te stoppen met ‘de pil’ aangezien ze last hadden van depressieve gevoelens. Bij deze hulpverleners was echter niet bekend dat ‘de pil’ niet als anticonceptiemiddel voorgeschreven werd, maar in verband met PCOS.
- Eén deelneemster is verwezen naar een diëtiste, maar aangezien zij een normale voedselintake had, kon de diëtiste weinig voor haar betekenen.
- De meeste deelneemsters zijn goed op gewicht, maar kennen vrouwen met PCOS die ondanks veel sporten en een dieet, toch aankomen in gewicht.
- Bij kinderwens werd meestal ovulatie inductie toegepast en werd vaak uitgelegd dat overgewicht de uitkomsten nadelig kon beinvloeden.
Voorlichting - Er zou meer bekendheid bij huisartsen en andere specialisten moeten komen over PCOS. De ervaring van enkele deelneemsters is dat hun huisarts onjuiste informatie geeft, zoals dat het helemaal niet erg is als je niet ongesteld wordt, dat scheelt alleen maar ‘gezeik’.
- De deelneemsters van deze focusgroep ervaren PCOS als verzamelbak van veel symptomen, waarin ze zichzelf niet altijd even goed herkennen, aangezien ze vaak maar één of twee symptomen hebben.
- De meningen wisselen over het zelf halen of aangeboden krijgen van informatie. Het liefst willen de deelneemsters zelf bepalen wanneer ze over een bepaald onderwerp meer willen weten afhankelijk van de fase in hun leven, zoals bij een kinderwens.
- Er is weinig Nederlandstalige informatie over dit onderwerp, ondanks dat er een NVOG patiëntenfolder is. Deze vinden de deelneemsters echter te beknopt.
- Informatie zouden ze het liefst aangeboden krijgen via internet. Ook zou een mail waarin staat dat er nieuwe informatie beschikbaar is, gewaardeerd worden.
- De meeste deelneemsters hebben geen behoefte aan lotgenotencontact, maar zouden het wel fijn vinden als er een patiëntenvereniging zou bestaan die zou dienen als informatiepunt. Je kan dan als patiënt zelf bepalen of je behoefte hebt aan lotgenoten contact of als je naar een informatieavond wilt gaan of lotgenotencontact waarin je kan delen als gewoon inhoudelijke informatieve avonden. Voorkeur om dit van het ziekenhuis uit te laten gaan.
- Een andere vorm van informatievoorziening, zou een soort van chatbox zijn, waarin de patiënt vragen kan stellen aan de hulpverlener. Dan is het niet noodzakelijk om een afspraak te hebben op de poli en kunnen ze sneller antwoord krijgen als ze een vraag hebben.
- Aan de meesten is wel verteld dat er een hogere kans bestaat op het ontwikkelen van hart- en vaatziekten, maar er is niet diep op in gegaan en het werd vaak tegelijk met de diagnose PCOS medegedeeld. Het zou beter zijn als hier op een later moment op terug gekomen wordt.
- Informatie moet veel meer uitgewisseld worden onder specialisten en huisartsen. Als een patiënt bijvoorbeeld al onder controle is bij een internist, dan hoeft diegene geen extra cardiovasculaire check meer te krijgen.
- Een terugkerend item is het onderwerp ‘zorg op maat’. De deelneemsters willen niet alleen informatie die op dat moment belangrijk voor hen is, ook moet de hulpverlener zich aanpassen aan het intelligentieniveau van de patiënt.
- De ervaring van de deelneemsters is dat het bij PCOS vooral over een eventuele kinderwens gaat, daar richt de gezondheidszorg zich nu met name op. Ze hebben het idee dat PCOS pas van belang is als je zwanger wilt worden. Voor hun is het ook belangrijk om informatie te krijgen over PCOS als er geen kinderwens is. Wat betekent de diagnose PCOS dan voor je.
- Ook informatie voor familie is belangrijk, zij maken zich vaak nog meer zorgen dan de patiënt zelf.
Nazorg - In principe hebben de deelneemsters eens in de 2 jaar een controle bij de gynaecoloog. In de tussenperiode hebben ze regelmatig vragen, maar hiermee gaan ze niet naar de huisarts, want de deelneemsters vinden dat die niet voldoende weten over PCOS. Een digitaal spreekuur zou een uitkomst zijn.
Toekomst - Alle deelneemsters zijn zich bewust van het belang van een gezonde leefstijl.
- Indien er bepaalde risicofactoren aanwezig zijn op het krijgen van hart- en vaatziekten, zoals een te hoog cholesterol, dan is er onder de deelneemsters een wisselende bereidheid om te starten met medicatie. Dit is ook afhankelijk van hoe hoog het risico is op hart- en vaatziekten.
- Risicocommunicatie is erg belangrijk, risico’s zijn namelijk moeilijk in te schatten en te begrijpen. Daarom is het belangrijk dat de patiënt de risico’s kan visualiseren door bijvoorbeeld kleuren toe te kennen aan de hoogte van een risico. Verder is het is belangrijk om gezamenlijk tot een beslissing te komen.
- De zorg rond hart- en vaatziekten risico moet bij voorkeur bij de internist komen te liggen. De gynaecoloog ziet deze vrouwen echter vroeg in hun leven en kan de regie over het verdere zorgpad voeren.
Verslag patiëntenfocusgroep POI
In dit document worden de aandachtspunten die volgden uit het focusgroepsgesprek van 2 juli 2013 uitgelicht.
Doel van het focusgroepsgesprek
Vanuit het patiëntenperspectief inzichtelijk maken hoe de zorg aan vrouwen met premature ovariële insufficiëntie (POI) patiënt gerichter kan.
Deelneemsters aan het focusgroepgesprek
Er bestaat tot dusver geen patiëntenvereniging specifiek voor deze doelgroep. Voor het organiseren van de focusgroep werden deelnemers daarom benaderd en geselecteerd door werkgroepleden. Er namen in totaal 7 vrouwen deel.
De gespreksstructuur
Het gesprek werd gestructureerd door chronologisch het zorgproces door te spreken volgens een vast stramien: stellen van diagnose, behandeling, voorlichting, nazorg en toekomst. De belangrijkste aandachtspunten worden in dit verslag uitgelicht, gegroepeerd naar bovenstaande zorgmomenten.
Algemene punten voor verbetering van het multidisciplinaire zorgproces
Diagnose
- De diagnose POI werd meestal gesteld nadat de deelneemsters zich meldden met de volgende klachten: ongewenste kinderloosheid of bij het opeens optreden van een onregelmatige menstruatie of nadat de menstruatie opeens gestopt was terwijl die voorheen normaal blek te zijn geweest (dit laatste ook na het gebruik van orale anticonceptiva).
- Ook waren er deelneemsters die POI hebben ontwikkeld na chemotherapie. Zij kregen de mogelijkheid om eitjes in te laten vriezen, maar op jonge leeftijd is het erg moeilijk om deze beslissing te nemen aangezien er dan nog geen kinderwens is.
- De diagnose werd meestal gesteld door een gynaecoloog in een 2e lijns centrum, maar ook een enkele keer door de huisarts. De diagnose werd vaak niet of slechts ten dele medegedeeld. Meestal werd patiënten verteld dat de gynaecoloog het zelf niet zo goed begreep. Soms werd gezegd dat de tot dan toe gedane bevindingen niet konden kloppen en om die reden werd patiënte verwezen naar de 3e lijn. De deelneemsters kregen het gevoel dat de arts zelf ook schrok van de uitslagen van het bloedonderzoek en ze kregen nauwelijks uitleg over oorzaken en de gevolgen van POI.
- Eén deelneemster kreeg de diagnose te horen tijdens een telefonisch consult, dit heeft zij als zeer lomp ervaren.
- Ze kregen allen een doorverwijzing naar een gynaecoloog in een 3e lijns centrum. Een enkele deelneemster vraagt zich af of het ook mogelijk is om meteen doorgestuurd te worden naar een 3e lijn centrum in plaats van eerst naar een 2e lijns ziekenhuis. De ervaring is dat er meer expertise is in een 3e lijns centrum.
- De deelneemster waarderen een directe en eerlijke manier van communiceren.
Behandeling - De deelneemsters gebruiken eventueel orale anticonceptiva gezien de kleine kans om toch zwanger te worden. Meestal echter gebruikte men een hormoonsubstitutie preparaat. Sommigen zijn nog wel behandeld voor hun kinderwens terwijl dat bij anderen niet zinvol werd geacht, zij hebben daarom die behandeling niet gehad. Er was een deelneemster die ondanks de slechte prognose toch behandeld werd en ook een kind kreeg, dat is echter wel de uitzondering op de regel. Hormoonsubstitutie werd ook gegeven om overgangsklachten te verminderen. Sommigen gebruikten ook homeopathische middelen. Een enkeling was gestopt of had geen medicatie. Daarnaast werd ook vaak leefstijladviezen gegeven.
Voorlichting - Met allen is er is over hart- en vaatziekten gesproken en over botontkalking. Vooral dat laatste is benadrukt.
- Over het algemeen staat het onderwerp hart- en vaatziekten ver van de deelneemsters af, er is hun vertelt dat pas na het 40e levensjaar verdere controle volgen.
- Wat betreft informatie over hart- en vaatziekten is het advies gegeven om te sporten. Door de bijkomende overgangsklachten kan het echter wel extra zwaar zijn. Er is behoefte aan meer begeleiding en informatie over hoe je dit het beste kan combineren.
- Een deelneemster heeft de bloeduitslagen mee naar huis gekregen. Dit heeft haar goed geholpen bij de acceptatie van de diagnose POI. Bij twijfel pakt ze de uitslagen erbij en realiseert ze zich dat de waarden afwijkend zijn.
- Er is geen patiëntenvereniging voor vrouwen met POI, deelneemsters zouden wel behoefte hebben aan meer informatie, zowel patiëntspecifieke uitslagen als algemene informatie. En ze zouden graag op de hoogte willen zijn van de laatste ontwikkelingen op het gebied van onderzoek. De meeste deelneemsters zouden het fijn vinden als er een patiëntenvereniging zou bestaan die zou dienen als informatiepunt. Als patiënt kan je dan zelf bepalen of je behoefte hebt aan lotgenoten contact of naar een informatieavond wilt gaan.
- Informatie zouden ze het liefst aangeboden krijgen via internet, maar dit zou ook in de vorm van een standaard informatiepakket kunnen. Deze informatie kan ook nuttig zijn voor mensen in de directe omgeving.
- De meningen wisselen over het zelf halen of aangeboden krijgen van informatie. Het liefst willen de deelneemsters zelf bepalen wanneer ze over een bepaald onderwerp meer willen weten afhankelijk van de fase in hun leven.
Nazorg - Eén deelneemsters heeft positieve ervaring met de Mammacare verpleegkundige in het omgaan met stress in relatie tot overgangsklachten.
- Niet aan iedereen is nazorg aangeboden bij een psycholoog of medisch maatschappelijk werk, maar deelneemsters geven aan dat ze er gebruik van willen maken wanneer zij daar zelf behoefte aan hebben. Ze staan er wel positief tegenover, want het kan prettig zijn om met een onafhankelijk persoon te praten, waarbij je geen rekening hoeft te houden met de gevoelens van diegene.
- Het wordt gewaardeerd als de polikliniek voor patiënten met POI gescheiden is van de zwangere poli.
Toekomst - De meeste deelneemsters blijven tegen beter weten in toch hopen dat er misschien nog ‘een verdwaald eitje’ zit.
- Als er iemand in de omgeving zwanger is of al kinderen heeft, kunnen de meeste deelneemsters hier mee omgaan, maar ze blijven het er wel moeilijk mee hebben. Ieder heeft zijn eigen manier om hier mee om te gaan.
- De mening over klachten die samenhangen met POI zijn wisselend. Sommigen hebben helemaal geen klachten, anderen noemen minder energie, concentratiestoornissen en verandering van het karakter als klachten die samenhangen met POI.
Deelneemsters kunnen er goed met de omgeving over praten, ze merken dat er begrip is voor hun situatie, maar echt begrijpen doen ze het niet.
Methode ontwikkeling
Evidence based
Implementatie
In de verschillende fasen van de richtlijnontwikkeling is geprobeerd rekening te houden met de implementatie van de richtlijn en de praktische uitvoerbaarheid van de aanbevelingen. Daarbij is uitdrukkelijk gelet op factoren die de invoering van de richtlijn in de praktijk kunnen bevorderen of belemmeren. De richtlijn wordt verspreid onder alle relevante beroepsgroepen en ziekenhuizen. Daarnaast wordt patiëntenvoorlichtingsmateriaal ontwikkeld. Ook is de richtlijn te downloaden via de websites van de Nederlandse Vereniging voor Obstetrie en Gynaecologie (www.nvog.nl), de Nederlandse Vereniging voor Cardiologie (www.nvvc.nl), de Nederlandse Internisten Vereniging (www.internisten.nl) en de algemen richtlijnendatabase (www.richtlijnendatabase.nl).
Werkwijze
Werkwijze werkgroep
De werkgroep werkte gedurende twee jaar aan de totstandkoming van de conceptrichtlijn. De werkgroepleden zochten systematisch naar de literatuur en beoordeelden de kwaliteit en inhoud ervan. De richtlijnondersteuner maakte, in samenspraak met de subwerkgroep die voor elk hoofdstuk was aangesteld, bewijs (evidence)tabellen. Een samenvatting van het bewijs met de conclusies werd teruggekoppeld aan de gehele werkgroep waarna gezamenlijk de overige overwegingen en aanbevelingen werden geformuleerd. Tijdens vergaderingen werden teksten toegelicht en werd door de werkgroepleden meegedacht en gediscussieerd. De uiteindelijke teksten vormen samen de hier voorliggende conceptrichtlijn.
Methode richtlijnontwikkeling
Deze richtlijn is opgesteld aan de hand van het “Appraisal of Guidelines for Research & Evaluation” (AGREE) instrument (www.agreecollaboration.org). Dit instrument is een breed (internationaal) geaccepteerd instrument voor de beoordeling van de kwaliteit van richtlijnen.
Knelpuntenanalyse /invitational conference
De werkgroep heeft een analyse gemaakt van knelpunten die aanknopingspunten bieden voor de verbetering van de zorg voor vrouwen die een zwangerschap hebben doorgemaakt die werd gecompliceerd door zwangerschapshypertensie, pre-eclampsie, vroeggeboorte of een groeibeperkt kind of vrouwen met een herhaalde miskraam, prematuur ovariële insufficiëntie of polycysteus ovarium syndroom. Op basis hiervan is een concept raamwerk van de in de richtlijn te bespreken onderwerpen opgesteld. Om de richtlijn zoveel mogelijk te laten aansluiten bij de dagelijkse praktijk is vervolgens een invitational conference georganiseerd. Hiervoor zijn diverse stakeholders, betrokken bij de zorg voor patiënten met een van deze reproductieve aandoeningen, uitgenodigd zoals: zorgverzekeraars, de Inspectie voor de Gezondheidszorg (IGZ) , patiëntenorganisaties, organisaties van zorginstellingen en het College voor Zorgverzekeringen (CVZ). Met deze partijen is het door de werkgroep opgestelde raamwerk besproken en nader geëxpliciteerd. Ook zijn stakeholders gevraagd aanvullingen te geven en zijn hun verwachtingen over de richtlijn en het richtlijnontwikkelingsproces geïnventariseerd. De werkgroep heeft vervolgens een prioritering aangebracht van in de richtlijn te behandelen onderwerpen en het raamwerk van de richtlijn definitief vastgesteld.
Strategie voor zoeken naar literatuur
Er werd eerst oriënterend gezocht naar bestaande richtlijnen (https://www.ahrq.gov/, http://www.nice.org.uk/, http://www.cbo.nl/thema/Richtlijnen/, SUMsearch: http://sumsearch.uthscsa.edu/ en http://www.sign.ac.uk/) en naar systematische reviews in de Cochrane Library en via SUMsearch. Vervolgens werd er voor de afzonderlijke uitgangsvragen aan de hand van specifieke zoektermen gezocht naar gepubliceerde wetenschappelijke studies in de elektronische databases Medline en Embase. Tevens werd aanvullend handmatig gezocht naar studies aan de hand van de literatuurlijsten van de opgevraagde artikelen. De gebruikte zoektermen staan in bijlage 5, zoekverantwoording.
Definiëren klinisch relevante uitkomstmaten en acceptabele meetinstrumenten hiervoor
Alvorens te starten met de literatuurselectie werden door de werkgroep klinisch relevante uitkomstmaten en acceptabele meetinstrumenten gedefinieerd. Ook definities voor andere relevante variabelen werden afgestemd. Zie voor de uitwerking hiervan verderop in dit hoofdstuk onder het kopje ‘Uitkomstmaten’ (blz 13) en hoofdstuk 3 ‘Definities’ (blz 21).
Literatuurselectie
Per uitgangsvraag werden ten minste twee werkgroepleden aangesteld om onafhankelijk van elkaar de literatuur te beoordelen op relevantie.
Bij deze selectie van titel en abstract werden de volgende exclusiecriteria gehanteerd:
- niet van toepassing op de vraagstelling;
- niet vergelijkbaar met de Nederlandse populatie;
- niet-gedefinieerde uitkomstmaat;
- minder dan 10 vrouwen in de onderzoekspopulatie (imprecisie);
- niet-primair onderzoek;
- case reports, case series, letters, abstracts.
Beoordeling van de kwaliteit van studies
Na selectie door de werkgroepleden bleven de artikelen over die als onderbouwing bij de verschillende conclusies staan vermeld. De geselecteerde artikelen zijn vervolgens door minimaal twee werkgroepleden op volledige tekstinhoud beoordeeld en daarna beoordeeld op kwaliteit van het onderzoek en gegradeerd naar mate van bewijs. Hierbij is de indeling gebruikt, zoals weergegeven in tabel 1.1.
De beoordeling van de verschillende artikelen vindt u in de verschillende teksten terug onder het kopje ‘Samenvatting van de literatuur’. De richtlijnondersteuner maakte in samenspraak met de subgroepen per uitgangsvraag evidencetabellen (zie bijlage 6) van de geselecteerde individuele studies als hulpmiddel bij het beoordelen en samenvatten van deze studies. Vervolgens werd de kwaliteit van de evidence op het niveau van de systematische review beoordeeld. Met de kwaliteit van de evidence wordt bedoeld in hoeverre er vertrouwen is dat de aanbevelingen gebaseerd kunnen worden op de (effectschatting van de) evidence. Het wetenschappelijk bewijs is vervolgens kort samengevat in de ‘conclusies uit de literatuur’. De belangrijkste literatuur waarop deze conclusies zijn gebaseerd staat bij de conclusies vermeld, inclusief de EBRO-gradering van bewijs. Voor deze richtlijn hebben we geen gebruik gemaakt van de GRADE-methode, omdat GRADE momenteel alleen geschikt is voor het beoordelen van vergelijkend interventieonderzoek. Voor het beoordelen van diagnostisch accuratesse onderzoek of onderzoeken met een etiologische of prognostische vraagstelling blijft de ‘reguliere’ EBRO-beoordelingsmethode van toepassing.
Bij de EBRO-methode worden studies individueel beoordeeld op methodologische kwaliteit (onderzoeksopzet/studiedesign). Naar aanleiding van deze beoordeling wordt elke studie ingedeeld naar mate van bewijs volgens de classificatie in tabel 1.1. Studies van niveau A1 hebben de hoogste mate van bewijs en niveau D staat voor de laagste bewijskracht.
Tabel 1.1: EBRO-indeling van methodologische kwaliteit van individuele studies
|
Bewijskrachtniveau |
Interventieonderzoek |
Onderzoek naar diagnostische accuratesse |
Schade of bijwerkingen, etiologie, prognose |
|
|
A1 |
systematische review/meta-analyse van ten minste 2 onafhankelijk van elkaar uitgevoerde onderzoeken van A2-niveau |
|||
|
A2
|
gerandomiseerd dubbelblind vergelijkend klinisch onderzoek van goede kwaliteit van voldoende omvang
|
onderzoek t.o.v. een referentietest (‘gouden standaard’) met tevoren gedefinieerde afkapwaarden en onafhankelijke beoordeling van resultaten, met voldoende grote serie van opeenvolgende patiënten die allen de index- en referentietest hebben gehad |
prospectief cohortonderzoek van voldoende omvang en follow-up, waarbij adequaat gecontroleerd is voor ‘confounding’ en selectieve follow-up voldoende is uitgesloten
|
|
|
B |
vergelijkend onderzoek, maar niet met alle kenmerken als genoemd onder A2 (ook patiënt-controleonderzoek, cohortonderzoek) |
onderzoek t.o.v. een referentietest, maar niet met alle kenmerken die onder A2 zijn genoemd |
prospectief cohortonderzoek, maar niet met alle kenmerken als genoemd onder A2 of retrospectief cohortonderzoek of patiënt-controleonderzoek |
|
|
C |
niet-vergelijkend onderzoek |
|||
|
D |
mening van deskundigen |
|||
Formuleren van aanbevelingen
Nadat de gegevens uit de evidencetabellen werden samengevat als tekst werden hieruit conclusies getrokken. Om vervolgens tot een gewogen aanbeveling te komen werden de overige overwegingen besproken en geformuleerd. Dit is van belang omdat voor een aanbeveling naast het wetenschappelijke bewijs ook nog andere aspecten in mee gewogen horen te worden zoals patiëntenvoorkeuren, frequentie en ernst van aandoening, kosten, beschikbaarheid van voorzieningen of organisatorische aspecten. Bij de overwegingen spelen de ervaring en opvattingen van de werkgroepleden een rol bij het ontbreken van wetenschappelijk bewijs. De ‘aanbevelingen’ geven een antwoord op de uitgangsvraag en zijn gebaseerd op zowel het beschikbare wetenschappelijke bewijs als op de belangrijkste overwegingen. De gebruikte methodiek voor richtlijnontwikkeling verhoogt de transparantie van de totstandkoming van de aanbevelingen in deze richtlijn.
Uitkomstmaten
Bij de beoordeling van de literatuur heeft de werkgroep vooral gekeken naar studies waarbij naar inzicht van de werkgroepleden klinisch relevante uitkomstmaten gebruikt werden.
Om pragmatische redenen zijn hierbij de definities uit de gevonden literatuur overgenomen.
Tabel 1.2 Uitkomstmaten en gebruikte definities
|
Uitkomstmaten |
Gekozen meetinstrumenten
|
|
Cardiovasculaire gebeurtenissen |
Sterfte aan een cardiovasculaire oorzaak, en niet fatale, myocardinfarct, coronaire hartziekte, beroerte (CVA), decompensatio cordis, nierfalen, perifeer vaatlijden, angina pectoris, aneurysma aortae. |
|
Risicofactoren |
Hypertensie, diabetes mellitus type 2, dyslipidemie |
Zoekverantwoording
|
Onderwerp:
|
Database |
Zoekstrategie |
Aantal ref. |
|
Optimale cardiovasculaire gezondheid
|
Medline (OVID), 2010 tot juli 2013 Engels, Nederlands
Embase (Elsevier) |
5 "Ideal Cardiovascular Health".ti,ab. (44) 6 "cardiovascular health metrics".ti,ab. (14) 7 ((AHA or "American Heart Association") adj6 ("Cardiovascular Health" or metrics)).ti,ab. (33) 8 5 or 6 or 7 (62) 9 "American Heart Association"/ (1648) 10 Health Behavior/ (33698) 11 Health Status/ (59688) 12 Health Status Indicators/ (20603) 13 "Proportional Hazards Models"/ (43870) 14 *"Cardiovascular Diseases"/ (65973) 15 10 or 11 or 12 or 13 or 14 (213259) 16 9 and 15 (314) 17 8 or 16 (364) 18 limit 17 to (yr="2010 -Current" and (dutch or english)) (159)
'ideal cardiovascular health':ab,ti OR 'cardiovascular health metrics':ab,ti OR ((aha OR 'american heart association') NEAR/6 ('cardiovascular health' OR metrics)):ab,ti,109,
|
208
|