Ballondilatatie
Uitgangsvraag
Wat is de waarde van ballondilatatie in de behandeling van chronische rhinosinusitis?
De uitgangsvraag omvat de volgende deelvragen:
- Wat is de waarde van ballondilatatie in de behandeling van chronische rhinosinusitis ten opzichte van standaardzorg?
- Wat is de waarde van ballondilatatie in de behandeling van chronische rhinosinusitis ten opzichte van chirurgie?
Aanbeveling
Verricht geen ballondilatatie in de behandeling van patiënten met chronische rhinosinusitis.
Overwegingen
Voor- en nadelen van de interventie en de kwaliteit van het bewijs
Er is literatuuronderzoek gedaan naar de gunstige en ongunstige effecten van ballondilatatie bij patiënten met CRS. Drie gerandomiseerde studies, afkomstig van het systematische review van Sinha (2022) rapporteerden de effecten van ballondilatatie vergeleken met chirurgie (Achar, 2012; Cutler, 2013; Bizaki, 2016).
De patiënt gerapporteerde uitkomstmaat kwaliteit van leven werd als cruciale uitkomstaat gedefinieerd.
Ballondilatatie lijkt de patiënt gerapporteerde uitkomstmaat kwaliteit van leven niet te verbeteren (GRADE laag) ten opzichte van chirurgie en het is onduidelijk of het leidt tot minder complicaties (GRADE zeer laag). De effecten op de poliepscore en reuk werden niet beschreven. Er werden geen gerandomiseerde studies gevonden die ballondilatatie vergeleken met standaardzorg.
Op basis van de literatuur is er geen duidelijke voorkeur voor ballondilatatie versus medicamenteuze therapie of chirurgie. De aanbevelingen worden daarom gebaseerd op andere argumenten waaronder expert opinie, waar mogelijk onderbouwd met (indirecte) literatuur.
Ballondilatatie betreft een relatief nieuwe techniek waarbij er nog weinig zicht is op langetermijnresultaten. Vanuit een mechanistisch oogpunt lijkt het (alleen) toepassen van ballondilatatie bij patiënten met neuspoliepen hoe dan ook niet zo’n sterke optie omdat de drainage van de neusbijholten door de aanwezigheid van poliepen wordt belemmerd. Voor patiënten met CRS zonder neuspoliepen zou er eerder rationale voor kunnen bestaan, en al helemaal als er sprake is van een gelokaliseerde/ unilaterale CRS. Toch is de werkgroep van de mening dat met de huidige gegevens het verrichten van ballondilatatie niet aangeraden kan worden. De belangrijkste argumenten hiervoor zijn (I) de onduidelijke invloed op of winst in de kwaliteit van leven/ ziektecontrole; (II) de bijkomende kosten; (III) de onduidelijke winst in het aantal complicaties t.o.v. chirurgie.
Waarden en voorkeuren van patiënten (en evt. hun verzorgers)
Het ondergaan van een poliklinische behandeling kan voor sommige patiënten aantrekkelijker klinken dan een operatie, terwijl andere juist algehele narcose prefereren om zo geen ‘last’ te hebben tijdens de daadwerkelijke ingreep. Verder is het voor patiënten belangrijk dat zij behandelingen ondergaan waarvan de effectiviteit en veiligheid vaststaat. Het advies om deze behandeling niet (standaard) aan te bieden is in lijn daarmee.
Kosten (middelenbeslag)
Aangezien de effecten van ballondilatatie t.o.v. chirurgie of medicamenteuze therapie niet duidelijk zijn in patiënten met CRS, is het moeilijk om de bijkomende kosten te verdedigen. Zeker voor patiënten met neuspoliepen lijkt het enkel toepassen van ballondilatatie hoe dan ook niet voldoende en zouden de kosten bovenop die van een ingreep aan de poliepen komen. Dit is moeilijk te rechtvaardigen.
Aanvaardbaarheid, haalbaarheid en implementatie
Op dit moment is het advies om deze behandelmethode niet (standaard) toe te passen. De werkgroep schat in dat dit aanvaardbaar is voor KNO-artsen en voor patiënten met CRS. Dit advies behoeft geen implementatie omdat het de huidige gangbare werkwijze in stand houdt.
Rationale van de aanbeveling: weging van argumenten voor en tegen de interventies
Bij gebrek aan goede onderbouwing van deze relatief nieuwe behandelmethode is de werkgroep van mening dat deze niet standaard toegepast dient te worden bij patiënten met CRS. Pas als er nieuwe onderzoeksgegevens vrijkomen die een duidelijk nut en kosteneffectiviteit laten zien, zou dit advies herzien moeten worden.
Onderbouwing
Naast medicamenteuze en chirurgische behandelopties voor chronische rhinosinusitis (CRS) is er de laatste jaren ook veel aandacht gekomen voor het verrichten van ballondilatatie als therapeuticum. Het betreft een procedure waarbij, meestal poliklinisch, middels ballonnetjes de drainagewegen van de meeste neusbijholten ruimer gemaakt kunnen worden. De potentiële voordelen spreken voor zich: het betreft een poliklinische behandeling waarmee mogelijk een operatie met bijkomende logistiek en risico’s vermeden kan worden. Tegelijkertijd neemt deze behandeling zelf ook de nodige logistiek, kosten en risico’s met zich mee. Om deze behandelopties goed te waarderen is het nodig om beter te begrijpen hoe deze zich verhoudt tot de andere, meer gevestigde keuzes (medicatie of chirurgie).
- balloon dilatation versus surgery
|
Low GRADE |
Balloon sinus dilatation may result in little to no difference in health-related quality of life when compared with surgery in patients with CRS with/without nasal polyps.
Source: Sinha, 2022 (Achar, 2012; Bizaki, 2016 Cutler, 2013). |
|
Very Low GRADE |
The evidence is very uncertain about the effect of balloon sinus dilation on adverse events when compared with surgery in patients with CRS with/without nasal polyps.
Source: Sinha, 2022 (Achar, 2012; Bizaki, 2016 Cutler, 2013). |
|
No GRADE |
No evidence was found regarding the effect of balloon dilatation on the nasal polyp score or sense of smell/olfactory dysfunction when compared with standard care or surgery in patients with CRS with/without nasal polyps.
Source: - |
- balloon dilatation versus usual care
|
No GRADE |
No evidence was found regarding the effect of balloon dilatation on health-related quality of life, adverse events, nasal polyp score or sense of smell/olfactory dysfunction when compared with usual care in patients with CRS with/without nasal polyps.
Source: - |
Description of studies
Sinha (2022) conducted a systematic review and meta-analysis to determine the efficacy of balloon sinus dilation (BSD) compared to functional endoscopic sinus surgery (FESS) or medical management for chronic rhinosinusitis (CRS). A literature search was performed for randomized or observational studies published in any language within last 10 years on adults (18+years) with chronic or recurrent sinusitis that reported BSD outcomes and had traditional FESS, no treatment, or medical therapy as the comparator. Studies on BSD in pediatrics and for non-CRS indications were excluded. The search strategies were created using relevant standardized terms and key words, and were conducted in several databases including PubMed, Embase, Cochrane Database of Systematic Reviews, Clinicaltrials.gov, National Guideline Clearinghouse, NICE—NHS Evidence, Canadian Medical Association, Centre for Reviews and Dissemination Health Technology Assessments Database, and Technology Evaluation Center Assessment Program. Searches were completed for all articles published up to 2017. A repeat search was performed after the end of study search period find relevant articles up to July 2021. The systematic search identified 248 abstracts, of which 120 met eligibility criteria for full text screening and 105 were excluded. An updated search identified 67 additional citations for review. In sum, the search methods yielded 18 articles for qualitative review and seven for quantitative meta-analysis.
Only articles meeting the PICO criteria of the clinical question and are randomized controlled trials are included in the current analysis (Achar, 2012; Cutler, 2013; Bizaki, 2016).
Table 1. Overview of included studies
|
Author, year |
Inclusion criteria definition |
Inclusion of nasal polyps |
|
Achar, 2012 |
Medical refractory CRS per European position paper on rhinosinusitis & nasal polyps clinical practice guidelines |
Yes (percentage not reported) |
|
Cutler, 2013 |
Medical refractor CRS per American academy of otolaryngology & head-neck surgery clinical practice guidelines |
Yes (percentage not reported) |
|
Bizaki, 2016 |
chronic or recurrent rhinosinusitis without adequate response to medical therapy |
No |
Results
- balloon dilatation versus surgery
Health-related quality of life
Three studies reported health-related quality of life (figure 1). Two studies reported the outcome with the use of the SNOT-20 (which is a precursor of the SNOT-22 score and therefore included in the analysis) up to 6 months (scale 0-100 or 0-5, lower is better) (Achar, 2012; Cutler, 2013).
The studies by Achar (2012) and Cutler (2013) did not report the post-intervention SNOT-20 scores with standard deviation (SD), therefore they were deducted from the mean difference and the SD from the pre-intervention score.
In addition, one study reported the outcome with the use of the SNOT-22 score (scale 0-110, lower is better) up to 6 months (Bizaki, 2016).
Due to the difference in scores, scales and follow-up, a standardized mean difference (SMD) was calculated. The SMD of -0.08 in favor of treatment with balloon dilation, with a 95% confidence interval (CI) from -0.38 to 0.21, is not considered clinically relevant.
Figure 1. Health-related quality of life up to 6 months
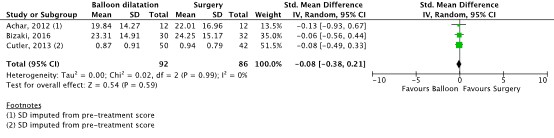
Random effects model, standardized mean difference. Z: p-value of pooled effect; df: degrees of freedom; I2: statistical heterogeneity; CI: confidence interval
Nasal polyp score
The included studies did not report the outcome measure “nasal polyp score” for the comparison balloon dilatation versus standard care or surgery.
Sense of smell/olfactory dysfunction
The included studies did not report the outcome measure “Sense of smell/olfactory dysfunction” for the comparison balloon dilatation versus standard care or surgery.
Adverse events
Three studies reported adverse events (figure 2) (Achar, 2012; Bizaki, 2016 Cutler, 2013).
Achar (2012) and Cutler (2013) reported no adverse events in both groups, whereas Bizaki (2016) reported 9 events in the balloon dilation group (n=30) en 16 events in the surgery group (n=32). Based on three studies with 178 patients, the RR for adverse events was 0.6 (95% CI 0.31 to 1.15) in favor of treatment with balloon dilatation (figure 2). This is considered clinically relevant.
None of the studies reported serious adverse events.
Figure 2 Adverse events
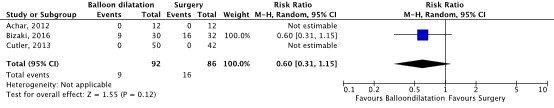
Random effects model. Z: p-value of pooled effect; df: degrees of freedom; I2: statistical heterogeneity; CI: confidence interval.
Level of evidence of the literature
The level of evidence for all outcome measures was based on randomized studies and therefore started at high.
For the outcome health-related quality of life up to 6 months, the level of evidence was downgraded with two levels to LOW due to study limitations (risk of bias due to allocation concealment and blinding, -1) and low number of include patients (imprecision, -1).
For the outcome measures nasal polyp score and sense of smell/olfactory dysfunction, the evidence could not be graded due to a lack of data.
For the outcome adverse events, the level of evidence was downgraded by three levels to VERY LOW, due to low numbers of events (imprecision, -2) and unclear what was reported over complications (-1).
- balloon dilatation versus usual care
No RCTs comparing balloon dilatation with usual care were found.
A systematic review of the literature was performed to answer the following questions:
1. What are the benefits and harms of balloon dilatation in patients with chronic rhinosinusitis with/without nasal polyps compared to surgery?
P: Patients with CRS with/without nasal polyps.
I: Balloon dilatation.
C: Surgery.
O: PROMs (SNOT-22, TNSS, VAS), polyp score, sense of smell/olfactory dysfunction, adverse events.
2. What are the benefits and harms of balloon dilatation in patients with CRS with/without nasal polyps compared to usual care?
P: Patients with CRS with/without nasal polyps.
I: Balloon dilatation.
C: Usual care.
O: PROMs (SNOT-22, TNSS, VAS), polyp score, sense of smell/olfactory dysfunction, adverse events.
Relevant outcome measures
The guideline development group considered patient reported outcome measures (PROMs; SNOT-22, TNSS, VAS) as critical outcomes for decision making; and the outcomes nasal polyp score, sense of smell/olfactory dysfunction, and (serious) adverse events as important outcomes for decision making.
A priori, the working group considered disease-related quality of life, as assessed by the Sino-Nasal Outcome Test (SNOT-22) score, the preferred outcome. This is a quality of life score specifically for CRS patients, in which patients score the burden of disease for 22 symptoms and social/emotional consequences from 0 (“no problem”) to 5 (“problem as bad as it can be”), resulting in a total score from 0 to 110. In case SNOT-22 was not reported, symptom severity as described by total nasal symptom score (TNSS) was preferred over the use of a visual analogue score (VAS). In the VAS the patient expresses symptom severity on a 10 cm broad horizontal line with word anchors at each end that indicate the extreme feelings. The important outcomes nasal polyp score and sense of smell/olfactory dysfunction could be assessed by any validated score. Adverse events were not defined a priori, but a distinction is made between adverse and serious adverse events, both in the short and long term.
For the SNOT-22 score the working group defined 12.0 as a minimal clinically (patient) important difference (MCID) in medically managed patients with CRS, as described in literature (Phillips, 2018). For total nasal symptom score (TNSS), polyp score and VAS scores, the working group defined 15% of the maximum score as MCID, and 0.5 for standardized mean differences. For adverse events (risk ratio, RR), the working group defined 25% as a MCID.
Search and select (Methods)
The databases Medline (via OVID) and Embase (via Embase.com) were searched with relevant search terms until 10-10-2022. The detailed search strategy is depicted under the tab ‘Methods’. The systematic literature search resulted in 51 hits. Studies were selected based on the following criteria systematic reviews and RCTs about the value of balloon dilation as treatment of CRS. 24 studies were initially selected based on title and abstract screening. After reading the full text, 23 studies were excluded (see the table with reasons for exclusion under the tab ‘Methods’), and one study was included.
Results
One study was included in the analysis of the literature. Important study characteristics and results are summarized in the evidence tables. The assessment of the risk of bias is summarized in the risk of bias tables.
- Achar P, Duvvi S, Kumar BN. Endoscopic dilatation sinus surgery (FEDS) versus functional endoscopic sinus surgery (FESS) for treatment of chronic rhinosinusitis: a pilot study. Acta Otorhinolaryngol Ital. 2012 Oct;32(5):314-9. PMID: 23326011; PMCID: PMC3546409.
- Bizaki AJ, Numminen J, Taulu R, Rautiainen M. Decrease of nasal airway resistance and alleviations of symptoms after balloon sinuplasty in patients with isolated chronic rhinosinusitis: a prospective, randomised clinical study. Clin Otolaryngol. 2016 Dec;41(6):673-680. doi: 10.1111/coa.12583. Epub 2016 Feb 15. PMID: 26548697.
- Cutler J, Bikhazi N, Light J, Truitt T, Schwartz M; REMODEL Study Investigators. Standalone balloon dilation versus sinus surgery for chronic rhinosinusitis: a prospective, multicenter, randomized, controlled trial. Am J Rhinol Allergy. 2013 Sep-Oct;27(5):416-22. doi: 10.2500/ajra.2013.27.3970. Epub 2013 Aug 5. PMID: 23920419.
- Marzetti A, Mazzone S, Tedaldi M, Topazio D, Passali FM. The Role of Balloon Sinuplasty in the Treatment of Vacuum Rhinogenic Headache. Indian J Otolaryngol Head Neck Surg. 2017 Jun;69(2):216-220. doi: 10.1007/s12070-017-1086-5. Epub 2017 Feb 3. PMID: 28607893; PMCID: PMC5446343.
- Phillips KM, Hoehle LP, Caradonna DS, Gray ST, Sedaghat AR. Minimal clinically important difference for the 22-item Sinonasal Outcome Test in medically managed patients with chronic rhinosinusitis. Clin Otolaryngol. 2018 Oct;43(5):1328-1334. doi: 10.1111/coa.13177. Epub 2018 Jul 26. PMID: 29953729.
- Sinha P, Tharakan T, Payne S, Piccirillo JF. Balloon Sinus Dilation Versus Functional Endoscopic Sinus Surgery for Chronic Rhinosinusitis: Systematic Review and Meta-Analysis. Ann Otol Rhinol Laryngol. 2022 Jun 15:34894221104939. doi: 10.1177/00034894221104939. Epub ahead of print. PMID: 35703383.
Evidence table
|
Study reference |
Study characteristics |
Patient characteristics |
Intervention (I) |
Comparison / control (C)
|
Follow-up |
Outcome measures and effect size |
Comments |
|
Sinha, 2022
[individual study characteristics deduced from Sinha, 2022]
PS., study characteristics and results are extracted from the SR (unless stated otherwise) |
SR and meta-analysis of RCTs
Literature search up to July 2021
A: Achar, 2012 B: Cutler, 2013 C: Marzetti, 2014 D: Bizaki, 2016
Study design: RCT
Setting and Country: A: UK B: USA C: Italy D: Finland
Source of funding and conflicts of interest: non-commercial
|
Inclusion criteria SR: adults (18+years) with chronic or recurrent sinusitis that reported BSD outcomes and had traditional FESS, no treatment, or medical therapy as the comparator.
Exclusion criteria SR: Studies on BSD in pediatrics and for non-CRS indications
Four studies included
Important patient characteristics at baseline: N, mean age A: 24 patients, age not reported B: 92 patients, age not reported C: 75 patients, age not reported D: 62 patients, age not reported
Sex: Not reported
Groups comparable at baseline? Unclear |
Describe intervention:
A: Balloon Sinus Dilation B: Balloon Sinus Dilation C: Balloon Sinus Dilation or hybrid (BSD with additional procedures) D: Balloon Sinus Dilation
|
Describe control:
A: FESS B: FESS C: FESS D: Uncinectomy
|
End-point of follow-up:
A: 6 months B: 6 months C: 6 months D: 3 months
For how many participants were no complete outcome data available? A: none B: none C: none D: intervention: n=0 (0%), control n=2 (6.3%)
|
1. PROM SNOT-20
Effect measure: mean difference [SE]: A: 0.710 [0.283] B: 0.070 [0.217] C: 0.050 [0.011] D: 0.110 [0.290]
Pooled effect (random effects model): 0.221 [95% CI -0.001 to 0.443] favoring balloon sinus dilation Heterogeneity (I2): Not reported
2. Nasal polyp score Not reported
3. Sense of smell Not reported
4. (serious) adverse events A: None B: None C: None D: intervention: n=9, control n= 16 Infection, crusting, synechiae, bleeding and anosmia
|
Author’s conclusion:
There is limited high-quality evidence that assesses the efficacy of BSD versus FESS in the management of CRS patients. To better inform CRS management, future studies should compare BSD with endoscopic sinus surgery, hybrid procedures, and/or medical management alone using validated objective and patient-reported outcome measures.
|
Risk of Bias table
|
Study
First author, year |
Appropriate and clearly focused question?1
Yes/no/unclear |
Comprehensive and systematic literature search?2
Yes/no/unclear |
Description of included and excluded studies?3
Yes/no/unclear |
Description of relevant characteristics of included studies?4
Yes/no/unclear |
Appropriate adjustment for potential confounders in observational studies?5
Yes/no/unclear/notapplicable |
Assessment of scientific quality of included studies?6
Yes/no/unclear |
Enough similarities between studies to make combining them reasonable?7
Yes/no/unclear |
Potential risk of publication bias taken into account?8
Yes/no/unclear |
Potential conflicts of interest reported?9
Yes/no/unclear |
|
Sinha, 2022 |
Yes |
Yes |
No |
Yes |
Not applicable |
Yes |
Yes |
Yes |
Yes |
Table of excluded studies
|
Reference |
Reason for exclusion |
|
Achar P, Duvvi S, Kumar BN. Endoscopic dilatation sinus surgery (FEDS) versus functional endoscopic sinus surgery (FESS) for treatment of chronic rhinosinusitis: a pilot study. Acta Otorhinolaryngol Ital. 2012 Oct;32(5):314-9. PMID: 23326011; PMCID: PMC3546409. |
Included in systematic review by Sinha (2022) |
|
Cutler J, Bikhazi N, Light J, Truitt T, Schwartz M; REMODEL Study Investigators. Standalone balloon dilation versus sinus surgery for chronic rhinosinusitis: a prospective, multicenter, randomized, controlled trial. Am J Rhinol Allergy. 2013 Sep-Oct;27(5):416-22. doi: 10.2500/ajra.2013.27.3970. Epub 2013 Aug 5. PMID: 23920419. |
Included in systematic review by Sinha (2022) |
|
Minni A, Dragonetti A, Sciuto A, Cavaliere C, Rosati D, Azimonti D, Franzetti A. Use of balloon catheter dilation vs. traditional endoscopic sinus surgery in management of light and severe chronic rhinosinusitis of the frontal sinus: a multicenter prospective randomized study. Eur Rev Med Pharmacol Sci. 2018 Jan;22(2):285-293. doi: 10.26355/eurrev_201801_14170. PMID: 29424885. |
Included in systematic review by Sinha (2022) |
|
Ahmed J, Pal S, Hopkins C, Jayaraj S. Functional endoscopic balloon dilation of sinus ostia for chronic rhinosinusitis. Cochrane Database Syst Rev. 2011 Jul 6;(7):CD008515. doi: 10.1002/14651858.CD008515.pub2. PMID: 21735433. |
Older systematic review than Sinha (2022) |
|
Levy JM, Marino MJ, McCoul ED. Paranasal Sinus Balloon Catheter Dilation for Treatment of Chronic Rhinosinusitis: A Systematic Review and Meta-analysis. Otolaryngol Head Neck Surg. 2016 Jan;154(1):33-40. doi: 10.1177/0194599815613087. Epub 2015 Oct 30. PMID: 26519456. |
Older systematic review than Sinha (2022) |
|
Bizaki AJ, Numminen J, Taulu R, Rautiainen M. Decrease of nasal airway resistance and alleviations of symptoms after balloon sinuplasty in patients with isolated chronic rhinosinusitis: a prospective, randomised clinical study. Clin Otolaryngol. 2016 Dec;41(6):673-680. doi: 10.1111/coa.12583. Epub 2016 Feb 15. PMID: 26548697. |
Included in systematic review by Sinha (2022) |
|
Plaza G, Eisenberg G, Montojo J, Onrubia T, Urbasos M, O'Connor C. Balloon dilation of the frontal recess: a randomized clinical trial. Ann Otol Rhinol Laryngol. 2011 Aug;120(8):511-8. doi: 10.1177/000348941112000804. PMID: 21922974. |
Included in systematic review by Sinha (2022) |
|
Chandra RK, Kern RC, Cutler JL, Welch KC, Russell PT. REMODEL larger cohort with long-term outcomes and meta-analysis of standalone balloon dilation studies. Laryngoscope. 2016 Jan;126(1):44-50. doi: 10.1002/lary.25507. Epub 2015 Jul 30. PMID: 26228589; PMCID: PMC5132108. |
Included in systematic review by Sinha (2022) |
|
Hathorn IF, Pace-Asciak P, Habib AR, Sunkaraneni V, Javer AR. Randomized controlled trial: hybrid technique using balloon dilation of the frontal sinus drainage pathway. Int Forum Allergy Rhinol. 2015 Feb;5(2):167-73. doi: 10.1002/alr.21432. Epub 2014 Oct 31. PMID: 25360863. |
Included in systematic review by Sinha (2022) |
|
Mirza AA, Shawli HY, Alandejani TA, Aljuaid SM, Alreefi M, Basonbul RA, Alhomaiani SK, Althobaity BA, Alhumaidi DA, Zawawi F. Efficacy and safety of paranasal sinus balloon catheter dilation in pediatric chronic rhinosinusitis: a systematic review. J Otolaryngol Head Neck Surg. 2020 Sep 29;49(1):69. doi: 10.1186/s40463-020-00463-0. PMID: 32993786; PMCID: PMC7523047. |
Wrong population |
|
Patel VA, O'Brien DC, Ramadan J, Carr MM. Balloon Catheter Dilation in Pediatric Chronic Rhinosinusitis: A Meta-analysis. Am J Rhinol Allergy. 2020 Sep;34(5):694-702. doi: 10.1177/1945892420917313. Epub 2020 Apr 7. PMID: 32264691. |
Wrong population |
|
Xu CY, Zhu L, Zhang H, An FY, Bai MY. [Postoperative effects of balloon sinuplasty on chronic rhinosinusitis: a Meta-analysis]. Zhonghua Er Bi Yan Hou Tou Jing Wai Ke Za Zhi. 2017 Nov 7;52(11):835-840. Chinese. doi: 10.3760/cma.j.issn.1673-0860.2017.11.007. PMID: 29141293. |
Not written in English |
|
Zhang J, Li Y, Han Z, Wang Y, Ding X, Zhao C. [Sinus balloon dilation for treatment of chronic sinusitis: a systematic review and Meta-analysis]. Lin Chung Er Bi Yan Hou Tou Jing Wai Ke Za Zhi. 2020 May;34(5):406-410;416. Chinese. doi: 10.13201/j.issn.2096-7993.2020.05.005. PMID: 32791608. |
Not written in English |
|
Bikhazi N, Light J, Truitt T, Schwartz M, Cutler J; REMODEL Study Investigators. Standalone balloon dilation versus sinus surgery for chronic rhinosinusitis: a prospective, multicenter, randomized, controlled trial with 1-year follow-up. Am J Rhinol Allergy. 2014 Jul-Aug;28(4):323-9. doi: 10.2500/ajra.2014.28.4064. Epub 2014 May 12. PMID: 24823902. |
Double |
|
Bizaki AJ, Taulu R, Numminen J, Rautiainen M. Quality of life after endoscopic sinus surgery or balloon sinuplasty: a randomized clinical study. Rhinology. 2014 Dec;52(4):300-5. doi: 10.4193/Rhino12.198. PMID: 25479206. |
Double |
|
Bizaki AJ, Numminen J, Taulu R, Rautiainen M. A Controlled, Randomized Clinical Study on the Impact of Treatment on Antral Mucociliary Clearance: Uncinectomy Versus Balloon Sinuplasty. Ann Otol Rhinol Laryngol. 2016 May;125(5):408-14. doi: 10.1177/0003489415618676. Epub 2015 Nov 26. PMID: 26611244. |
Does not meet PICO criteria |
|
Bizaki AJ, Numminen J, Taulu R, Kholova I, Rautiainen M. Treatment of rhinosinusitis and histopathology of nasal mucosa: A controlled, randomized, clinical study. Laryngoscope. 2016 Dec;126(12):2652-2658. doi: 10.1002/lary.26072. Epub 2016 Jun 3. PMID: 27261416. |
Does not meet PICO criteria |
|
Browning GG. Updating a Cochrane review of endoscopic balloon dilation for chronic rhinosinusitis: A randomised controlled trial that is biased in its reporting. Clin Otolaryngol. 2012 Jun;37(3):222. doi: 10.1111/j.1749-4486.2012.02508.x. PMID: 22708938. |
Does not meet PICO criteria |
|
Gerber ME, Kennedy AA. Adenoidectomy With Balloon Catheter Sinuplasty: A Randomized Trial for Pediatric Rhinosinusitis. Laryngoscope. 2018 Dec;128(12):2893-2897. doi: 10.1002/lary.27270. Epub 2018 Sep 8. PMID: 30195275. |
Wrong population |
|
Gould J, Alexander I, Tomkin E, Brodner D. In-office, multisinus balloon dilation: 1-Year outcomes from a prospective, multicenter, open label trial. Am J Rhinol Allergy. 2014 Mar-Apr;28(2):156-63. doi: 10.2500/ajra.2014.28.4043. Epub 2014 Feb 14. PMID: 24598043. |
Not a randomized controlled trial |
|
Kim AS, Willis AL, Laubitz D, Sharma S, Song BH, Chiu AG, Le CH, Chang EH. The effect of maxillary sinus antrostomy size on the sinus microbiome. Int Forum Allergy Rhinol. 2019 Jan;9(1):30-38. doi: 10.1002/alr.22224. Epub 2018 Oct 25. PMID: 30358937. |
Does not meet PICO criteria |
|
Sikand A, Ehmer DR Jr, Stolovitzky JP, McDuffie CM, Mehendale N, Albritton FD 4th. In-office balloon sinus dilation versus medical therapy for recurrent acute rhinosinusitis: a randomized, placebo-controlled study. Int Forum Allergy Rhinol. 2019 Feb;9(2):140-148. doi: 10.1002/alr.22248. Epub 2018 Nov 19. PMID: 30452127. |
Wrong population |
|
Burton MJ, Bhattacharyya N, Rosenfeld RM. Extracts from the Cochrane Library: functional endoscopic balloon dilation of sinus ostia for chronic rhinosinusitis. Otolaryngol Head Neck Surg. 2011 Sep;145(3):371-4. doi: 10.1177/0194599811418581. Epub 2011 Aug 11. PMID: 21835929. |
Does not meet PICO criteria |
Beoordelingsdatum en geldigheid
Publicatiedatum : 19-09-2023
Beoordeeld op geldigheid : 07-09-2023
Algemene gegevens
De ontwikkeling/herziening van deze richtlijnmodule werd ondersteund door het Kennisinstituut van de Federatie Medisch Specialisten (www.demedischspecialist.nl/kennisinstituut) en werd gefinancierd uit de Kwaliteitsgelden Medisch Specialisten (SKMS). De financier heeft geen enkele invloed gehad op de inhoud van de richtlijnmodule.
Samenstelling werkgroep
Voor het ontwikkelen van de richtlijnmodule is in 2021 een multidisciplinaire werkgroep ingesteld, bestaande uit vertegenwoordigers van alle relevante specialismen (zie hiervoor de Samenstelling van de werkgroep) die betrokken zijn bij de zorg voor patiënten met chronische rhinosinusitis met/zonder neuspoliepen.
Werkgroep
- Dr. R. van Weissenbruch, KNO-arts, Wilhelmina Ziekenhuis Assen, Assen, NVKNO
- Dr. S. Reitsma, KNO-arts, Amsterdam Universitair Medisch Centrum, Amsterdam, NVKNO
- Drs. D.F. Eijkenboom, KNO-arts, Antonius Ziekenhuis, Sneek, NVKNO
- Drs. G.E. Joustra, AIOS, Universitair Medisch Centrum Groningen, Groningen, NVKNO
- Dr. G.J. Braunstahl, longarts, Franciscus Gasthuis, Rotterdam, NVALT
- Dr. M.B. Ekkelenkamp, arts-microbioloog, Universitair Medisch Centrum Utrecht, Utrecht, NVMM
- Drs. J. Vister, radioloog, Universitair Medisch Centrum Groningen, Groningen, NVvR
- Dhr. T. Jonkergouw, adviseur patiëntenbelang, Patiëntenfederatie Nederland (tot maart 2023)
- Mevr. M. Broere, adviseur patiëntenbelang, Patiëntenfederatie Nederland (vanaf maart 2023)
- Mevr. K.M. Jaarsma-Osseweijer, voorzitter Reuksmaakstoornis.nl
Met ondersteuning van
- Dr. M.S. Ruiter, adviseur, Kennisinstituut van de Federatie Medisch Specialisten
- Drs. B.L. Gal-de Geest, adviseur, Kennisinstituut van de Federatie Medisch Specialisten
Belangenverklaringen
De Code ter voorkoming van oneigenlijke beïnvloeding door belangenverstrengeling is gevolgd. Alle werkgroepleden hebben schriftelijk verklaard of zij in de laatste drie jaar directe financiële belangen (betrekking bij een commercieel bedrijf, persoonlijke financiële belangen, onderzoeksfinanciering) of indirecte belangen (persoonlijke relaties, reputatiemanagement) hebben gehad. Gedurende de ontwikkeling of herziening van een module worden wijzigingen in belangen aan de voorzitter doorgegeven. De belangenverklaring wordt opnieuw bevestigd tijdens de commentaarfase.
Een overzicht van de belangen van werkgroepleden en het oordeel over het omgaan met eventuele belangen vindt u in onderstaande tabel. De ondertekende belangenverklaringen zijn op te vragen bij het secretariaat van het Kennisinstituut van de Federatie Medisch Specialisten.
|
Werkgroeplid |
Functie |
Nevenfuncties |
Gemelde belangen |
Ondernomen actie |
|
Van Weissenbruch |
KNO-arts Wilhelmina Ziekenhuis Assen |
Geen voor CRS 2018-2019 bij en nascholing voor huisartsen en KNO-artsen voor ALK en Sanofi College en algemene KNO |
Geen |
Geen restricties. |
|
Braunstahl |
Longarts, Franciscus Gasthuis & Vlietland Rotterdam |
Nul-aanstelling ErasmusMC voor onderzoek: onbetaald |
Vergoeding: Presentaties en incidenteel advieswerk voor Boehringer Ingelheim, Sanofi, Novartis, GSK, AstraZeneca, ALK, MEDA en Chiesi. Onderwerp relevant voor de richtlijn is behandeling met biologicals.
Deelname richtlijn ernstige astma. Deelname klankbordgroep van het project ‘Obesitas volwassenen’
Geen vergoeding: Redactie NTvAAKI Bestuur RoLeX astma/COPD nascholingen Bestuur Rapsodi, ernstig astma database NL Voorzitter astmasectie NVALT Wetenschappelijke adviescommissie Longfonds |
Geen advieswerk voor industrie op gebied van CRS gedurende de looptijd van de richtlijn, restricties ten aanzien van besluitvorming voor module(s) over behandeling met biologicals. |
|
Ekkelenkamp |
Arts-microbioloog, UMC Utrecht |
Schrijver / columinst als ZZP’er, betaald |
Geen |
Geen restricties. |
|
Reitsma |
KNO-arts/rhinoloog, Amsterdam UMC |
Lid medische adviesraad patiëntenvereniging CRSwNP (crs-np.nl) onbetaald Lid bestuur stichting AERO (stichtinggaero.org) onbetaald |
Op incidentele basis de afgelopen 36 maanden: betaald adviseurschap voor Sanofi betaald adviseurschap voor Novartis. Onderwerp relevant voor de richtlijn is behandeling met biologicals. Op de afdeling KNO van het Amsterdam UMC, locatie AMC, wordt onderzoek verricht dat mede gefinancierd is met gelden van ZonMw, Mylan, Chordate Medical Systems, ALK, Allergy diagnostics, Sanofi, Novartis, GSK. Op ten minste 1 daarvan ben ik PI. Onderwerp relevant voor de richtlijn is behandeling met biologicals. Boegbeeldfunctie binnen de Nederlandse KNO-vereniging gezien voorzitterschap van de kerngroep Rhinologie
Lid van rhinologie-team Amsterdam UMC, locatie AMC, waar bijzondere/unieke expertise in behandeling van CRS patiënten is, in het bijzonder met het oog op biologicals; dit centrum heeft een landelijke tertiaire functie
Lid stuurgroep herziening Europese richtlijn voor CRS (EPOS; zie epos2020.com) waarin nieuwe theoretische concepten worden neergelegd |
Geen advieswerk voor industrie op gebied van CRS gedurende de looptijd van de richtlijn, restricties ten aanzien van besluitvorming voor module(s) over behandeling met biologicals. |
|
Eijkenboom |
KNO-arts Antonius ziekenhuis Sneek + Emmeloord |
Geen |
Deelname aan IPAS studie (ALICE) de afdeling KNO in het Antonius Ziekenhuis Sneek participeert sinds kort in de IPAS studie van ALK. IPAS staat voor "Itulazax Post-Authorisation Study". Het is een fase IV studie waarbij nog uitvoeriger gekeken wordt naar de bijwerkingen van een al in de normale praktijk voor te schrijven medicijn. Het betreft waarschijnlijk kleine patiënten aantallen (<10 in 2 jaar) met daarbij een beperkte vergoeding per patiënt. Safety studie. Geen PI. |
Geen restricties. |
|
Joustra |
Arts-assistent / promovendus KNO UMCG |
Geen |
Geen |
Geen restricties. |
|
Vister |
Neuro- en Hoofhalsradioloog UMCG |
Geen |
Geen |
Geen restricties. |
|
Jonkergouw |
Junior adviseur patiëntbelang bij Patiëntenfederatie Nederland |
Geen |
Geen |
Geen restricties. |
|
Jaarsma |
Voorzitter van de vereniging Reuksmaakstoornis |
project fondsenwerver stichting Fier (Betaald) Wethouder gemeente Krimpen aan den IJssel (betaald) |
Geen |
Geen restricties. |
|
Gal-de Geest |
Adviseur bij Kennisinstituut van de Federatie Medisch Specialisten |
Geen |
Geen |
Geen restricties. |
|
Ruiter |
Adviseur bij Kennisinstituut van de Federatie Medisch Specialisten |
Geen |
Geen |
Geen restricties. |
Inbreng patiëntenperspectief
Er werd aandacht besteed aan het patiëntenperspectief door het uitnodigen van de Patiëntenfederatie Nederland en patiëntenorganisatie CRS voor de schriftelijke knelpuntenanalyse en deelname van de Patiëntenfederatie Nederland en Reuksmaakstoornis.nl aan de werkgroep.
De conceptrichtlijn is tevens voor commentaar voorgelegd aan de Patiëntenfederatie Nederland en Reuksmaakstoornis.nl en de eventueel aangeleverde commentaren zijn bekeken en verwerkt.
Implementatie
Wet kwaliteit, klachten en geschillen zorg (Wkkgz) & Kwalitatieve raming van mogelijke substantiële financiële gevolgen
Bij de richtlijn is conform de Wkkgz een kwalitatieve raming uitgevoerd of de aanbevelingen mogelijk leiden tot substantiële financiële gevolgen. Bij het uitvoeren van deze beoordeling zijn richtlijnmodules op verschillende domeinen getoetst (zie het stroomschema op de Richtlijnendatabase).
Uit de kwalitatieve raming blijkt dat er geen substantiële financiële gevolgen zijn, zie onderstaande tabel.
Module |
Uitkomst raming |
Toelichting |
|
Module Kwantificeren van nasendoscopische beelden |
geen financiële gevolgen |
Hoewel uit de toetsing volgt dat de aanbeveling(en) breed toepasbaar zijn (>40.000 patiënten), volgt uit de toetsing dat het geen nieuwe manier van zorgverlening of andere organisatie van zorgverlening betreft, en het geen toename in het aantal in te zetten voltijdsequivalenten aan zorgverleners betreft. Er worden daarom geen financiële gevolgen verwacht. |
|
Module Beeldvorming bij CRS |
geen financiële gevolgen |
Hoewel uit de toetsing volgt dat de aanbeveling(en) breed toepasbaar zijn (>40.000 patiënten), volgt uit de toetsing dat het geen nieuwe manier van zorgverlening of andere organisatie van zorgverlening betreft, het geen toename in het aantal in te zetten voltijdsequivalenten aan zorgverleners betreft en het geen wijziging in het opleidingsniveau van zorgpersoneel betreft. Er worden daarom geen financiële gevolgen verwacht. |
|
Module Diagnostiek onderste luchtwegen bij CRS |
geen financiële gevolgen |
Hoewel uit de toetsing volgt dat de aanbeveling(en) breed toepasbaar zijn (>40.000 patiënten), volgt uit de toetsing dat het geen nieuwe manier van zorgverlening of andere organisatie van zorgverlening betreft, het geen toename in het aantal in te zetten voltijdsequivalenten aan zorgverleners betreft en het geen wijziging in het opleidingsniveau van zorgpersoneel betreft. Er worden daarom geen financiële gevolgen verwacht. |
|
Module Behandeling onderste luchtwegen bij CRS |
geen financiële gevolgen |
Hoewel uit de toetsing volgt dat de aanbeveling(en) breed toepasbaar zijn (5.000-40.000 patiënten), volgt ook uit de toetsing dat het geen nieuwe manier van zorgverlening of andere organisatie van zorgverlening betreft. Er worden daarom geen financiële gevolgen verwacht. |
|
Module Langdurige antibiotica bij CRS |
geen financiële gevolgen |
Hoewel uit de toetsing volgt dat de aanbeveling(en) breed toepasbaar zijn (5.000-40.000 patiënten), volgt ook uit de toetsing dat het geen nieuwe manier van zorgverlening of andere organisatie van zorgverlening betreft. Er worden daarom geen financiële gevolgen verwacht. |
|
Module Systemische corticosteroïden bij CRS |
geen financiële gevolgen |
Hoewel uit de toetsing volgt dat de aanbeveling(en) breed toepasbaar zijn (5.000-40.000 patiënten), volgt ook uit de toetsing dat het geen nieuwe manier van zorgverlening of andere organisatie van zorgverlening betreft. Er worden daarom geen financiële gevolgen verwacht. |
|
Module Biologicals |
geen financiële gevolgen |
Uit de toetsing volgt dat de aanbeveling(en) niet breed toepasbaar zijn (<5.000 patiënten) en zal daarom naar verwachting geen substantiële financiële gevolgen hebben voor de collectieve uitgaven. |
|
Module Chirurgie bij CRS |
geen financiële gevolgen |
Hoewel uit de toetsing volgt dat de aanbeveling(en) breed toepasbaar zijn (5.000-40.000 patiënten), volgt ook uit de toetsing dat het geen nieuwe manier van zorgverlening of andere organisatie van zorgverlening betreft. Er worden daarom geen financiële gevolgen verwacht. |
|
Module Postoperatief corticosteroïdenimplantaat |
geen financiële gevolgen |
Uit de toetsing volgt dat de aanbeveling(en) niet breed toepasbaar zijn (<5.000 patiënten) en zal daarom naar verwachting geen substantiële financiële gevolgen hebben voor de collectieve uitgaven. |
|
Module Ballondilatatie |
geen financiële gevolgen |
Uit de toetsing volgt dat de aanbeveling(en) niet breed toepasbaar zijn (<5.000 patiënten) en zal daarom naar verwachting geen substantiële financiële gevolgen hebben voor de collectieve uitgaven. |
|
Module Organisatie van zorg |
geen financiële gevolgen |
Hoewel uit de toetsing volgt dat de aanbeveling(en) breed toepasbaar zijn (>40.000 patiënten), volgt uit de toetsing dat het geen toename in het aantal in te zetten voltijdsequivalenten aan zorgverleners betreft en het geen wijziging in het opleidingsniveau van zorgpersoneel betreft]. Er worden daarom geen financiële gevolgen verwacht. |
Werkwijze
AGREE
Deze richtlijnmodule is opgesteld conform de eisen vermeld in het rapport Medisch Specialistische Richtlijnen 2.0 van de adviescommissie Richtlijnen van de Raad Kwaliteit. Dit rapport is gebaseerd op het AGREE II instrument (Appraisal of Guidelines for Research & Evaluation II; Brouwers, 2010).
Knelpuntenanalyse en uitgangsvragen
Tijdens de voorbereidende fase inventariseerde de werkgroep de knelpunten in de zorg voor patiënten met chronische rhinosinusitis met/zonder neuspoliepen. De werkgroep beoordeelde de aanbevelingen uit de eerdere richtlijn (NVKNO, 2009) op noodzaak tot revisie. Tevens zijn er knelpunten aangedragen door ZKN, het Longfonds, de NVvR en de NVKNO via enquête. Een verslag hiervan is opgenomen onder aanverwante producten.
Op basis van de uitkomsten van de knelpuntenanalyse zijn door de werkgroep concept-uitgangsvragen opgesteld en definitief vastgesteld.
Uitkomstmaten
Na het opstellen van de zoekvraag behorende bij de uitgangsvraag inventariseerde de werkgroep welke uitkomstmaten voor de patiënt relevant zijn, waarbij zowel naar gewenste als ongewenste effecten werd gekeken. Hierbij werd een maximum van acht uitkomstmaten gehanteerd. De werkgroep waardeerde deze uitkomstmaten bij de besluitvorming rondom aanbevelingen, als cruciaal (kritiek voor de besluitvorming), belangrijk (maar niet cruciaal) en onbelangrijk. Tevens definieerde de werkgroep tenminste voor de cruciale uitkomstmaten, welke verschillen zij klinisch (patiënt) relevant vonden.
Methode literatuursamenvatting
Een uitgebreide beschrijving van de strategie voor het zoeken en selecteren van literatuur is te vinden onder ‘Zoeken en selecteren’ onder ‘Onderbouwing’. Indien mogelijk werd de data uit verschillende studies gepoold in een random-effects model. Review Manager 5.4 werd gebruikt voor de statistische analyses. De beoordeling van de kracht van het wetenschappelijke bewijs wordt hieronder toegelicht.
Beoordelen van de kracht van het wetenschappelijke bewijs
De kracht van het wetenschappelijke bewijs werd bepaald volgens de GRADE-methode. GRADE staat voor ‘Grading Recommendations Assessment, Development and Evaluation’ (zie http://www.gradeworkinggroup.org/). De basisprincipes van de GRADE-methodiek zijn: het benoemen en prioriteren van de klinisch (patiënt) relevante uitkomstmaten, een systematische review per uitkomstmaat, en een beoordeling van de bewijskracht per uitkomstmaat op basis van de acht GRADE-domeinen (domeinen voor downgraden: risk of bias, inconsistentie, indirectheid, imprecisie, en publicatiebias; domeinen voor upgraden: dosis-effect relatie, groot effect, en residuele plausibele confounding).
GRADE onderscheidt vier gradaties voor de kwaliteit van het wetenschappelijk bewijs: hoog, redelijk, laag en zeer laag. Deze gradaties verwijzen naar de mate van zekerheid die er bestaat over de literatuurconclusie, in het bijzonder de mate van zekerheid dat de literatuurconclusie de aanbeveling adequaat ondersteunt (Schünemann, 2013; Hultcrantz, 2017).
|
GRADE |
Definitie |
|
Hoog |
|
|
Redelijk |
|
|
Laag |
|
|
Zeer laag |
|
Bij het beoordelen (graderen) van de kracht van het wetenschappelijk bewijs in richtlijnen volgens de GRADE-methodiek, spelen grenzen voor klinische besluitvorming een belangrijke rol (Hultcrantz, 2017). Dit zijn de grenzen die bij overschrijding aanleiding zouden geven tot een aanpassing van de aanbeveling. Om de grenzen voor klinische besluitvorming te bepalen, moeten alle relevante uitkomstmaten en overwegingen worden meegewogen. De grenzen voor klinische besluitvorming zijn daarmee niet één op één vergelijkbaar met het minimaal klinisch relevant verschil (Minimal Clinically Important Difference, MCID). Met name in situaties waarin een interventie geen belangrijke nadelen heeft en de kosten relatief laag zijn, kan de grens voor klinische besluitvorming met betrekking tot de effectiviteit van de interventie bij een lagere waarde (dichter bij het nuleffect) liggen dan de MCID (Hultcrantz, 2017).
Overwegingen (van bewijs naar aanbeveling)
Om te komen tot een aanbeveling zijn naast (de kwaliteit van) het wetenschappelijke bewijs, ook andere aspecten belangrijk en worden meegewogen. Dit kunnen aanvullende argumenten zijn uit bijvoorbeeld de biomechanica of fysiologie, waarden en voorkeuren van patiënten, kosten (middelenbeslag), aanvaardbaarheid, haalbaarheid en implementatie. Deze aspecten zijn systematisch vermeld en beoordeeld (gewogen) onder het kopje ‘Overwegingen’ en kunnen (mede) gebaseerd zijn op expert opinion. Hierbij is gebruik gemaakt van een gestructureerd format gebaseerd op het evidence-to-decision framework van de internationale GRADE Working Group (Alonso-Coello, 2016a; Alonso-Coello 2016b). Dit evidence-to-decision framework is een integraal onderdeel van de GRADE methodiek.
Formuleren van aanbevelingen
De aanbevelingen geven antwoord op de uitgangsvraag en zijn gebaseerd op het beschikbare wetenschappelijke bewijs en de belangrijkste overwegingen, en een weging van de gunstige en ongunstige effecten van de relevante interventies. De kracht van het wetenschappelijk bewijs en het gewicht dat door de werkgroep wordt toegekend aan de overwegingen, bepalen samen de sterkte van de aanbeveling. Conform de GRADE-methodiek sluit een lage bewijskracht van conclusies in de systematische literatuuranalyse een sterke aanbeveling niet a priori uit, en zijn bij een hoge bewijskracht ook zwakke aanbevelingen mogelijk (Agoritsas, 2017; Neumann, 2016). De sterkte van de aanbeveling wordt altijd bepaald door weging van alle relevante argumenten tezamen. De werkgroep heeft bij elke aanbeveling opgenomen hoe zij tot de richting en sterkte van de aanbeveling zijn gekomen.
In de GRADE-methodiek wordt onderscheid gemaakt tussen sterke en zwakke (of conditionele) aanbevelingen. De sterkte van een aanbeveling verwijst naar de mate van zekerheid dat de voordelen van de interventie opwegen tegen de nadelen (of vice versa), gezien over het hele spectrum van patiënten waarvoor de aanbeveling is bedoeld. De sterkte van een aanbeveling heeft duidelijke implicaties voor patiënten, behandelaars en beleidsmakers (zie onderstaande tabel). Een aanbeveling is geen dictaat, zelfs een sterke aanbeveling gebaseerd op bewijs van hoge kwaliteit (GRADE gradering HOOG) zal niet altijd van toepassing zijn, onder alle mogelijke omstandigheden en voor elke individuele patiënt.
|
Implicaties van sterke en zwakke aanbevelingen voor verschillende richtlijngebruikers |
||
|
|
||
|
|
Sterke aanbeveling |
Zwakke (conditionele) aanbeveling |
|
Voor patiënten |
De meeste patiënten zouden de aanbevolen interventie of aanpak kiezen en slechts een klein aantal niet. |
Een aanzienlijk deel van de patiënten zouden de aanbevolen interventie of aanpak kiezen, maar veel patiënten ook niet. |
|
Voor behandelaars |
De meeste patiënten zouden de aanbevolen interventie of aanpak moeten ontvangen. |
Er zijn meerdere geschikte interventies of aanpakken. De patiënt moet worden ondersteund bij de keuze voor de interventie of aanpak die het beste aansluit bij zijn of haar waarden en voorkeuren. |
|
Voor beleidsmakers |
De aanbevolen interventie of aanpak kan worden gezien als standaardbeleid. |
Beleidsbepaling vereist uitvoerige discussie met betrokkenheid van veel stakeholders. Er is een grotere kans op lokale beleidsverschillen. |
Organisatie van zorg
In de knelpuntenanalyse en bij de ontwikkeling van de richtlijnmodule is expliciet aandacht geweest voor de organisatie van zorg. Hieronder vallen alle aspecten die randvoorwaardelijk zijn voor het verlenen van zorg, zoals coördinatie, communicatie, (financiële) middelen, mankracht en infrastructuur. Randvoorwaarden die relevant zijn voor het beantwoorden van deze specifieke uitgangsvraag zijn genoemd bij de overwegingen. Meer algemene, overkoepelende, of bijkomende aspecten van de organisatie van zorg worden behandeld in de module ‘Organisatie van zorg’.
Commentaar- en autorisatiefase
De conceptrichtlijnmodule werd aan de betrokken (wetenschappelijke) verenigingen en (patiënt) organisaties voorgelegd ter commentaar. De commentaren werden verzameld en besproken met de werkgroep. Naar aanleiding van de commentaren werd de conceptrichtlijnmodule aangepast en definitief vastgesteld door de werkgroep. De definitieve richtlijnmodule werd aan de deelnemende (wetenschappelijke) verenigingen en (patiënt) organisaties voorgelegd voor autorisatie en door hen geautoriseerd dan wel geaccordeerd.
Literatuur
Agoritsas T, Merglen A, Heen AF, Kristiansen A, Neumann I, Brito JP, Brignardello-Petersen R, Alexander PE, Rind DM, Vandvik PO, Guyatt GH. UpToDate adherence to GRADE criteria for strong recommendations: an analytical survey. BMJ Open. 2017 Nov 16;7(11):e018593. doi: 10.1136/bmjopen-2017-018593. PubMed PMID: 29150475; PubMed Central PMCID: PMC5701989.
Alonso-Coello P, Schünemann HJ, Moberg J, Brignardello-Petersen R, Akl EA, Davoli M, Treweek S, Mustafa RA, Rada G, Rosenbaum S, Morelli A, Guyatt GH, Oxman AD; GRADE Working Group. GRADE Evidence to Decision (EtD) frameworks: a systematic and transparent approach to making well informed healthcare choices. 1: Introduction. BMJ. 2016 Jun 28;353:i2016. doi: 10.1136/bmj.i2016. PubMed PMID: 27353417.
Alonso-Coello P, Oxman AD, Moberg J, Brignardello-Petersen R, Akl EA, Davoli M, Treweek S, Mustafa RA, Vandvik PO, Meerpohl J, Guyatt GH, Schünemann HJ; GRADE Working Group. GRADE Evidence to Decision (EtD) frameworks: a systematic and transparent approach to making well informed healthcare choices. 2: Clinical practice guidelines. BMJ. 2016 Jun 30;353:i2089. doi: 10.1136/bmj.i2089. PubMed PMID: 27365494.
Brouwers MC, Kho ME, Browman GP, Burgers JS, Cluzeau F, Feder G, Fervers B, Graham ID, Grimshaw J, Hanna SE, Littlejohns P, Makarski J, Zitzelsberger L; AGREE Next Steps Consortium. AGREE II: advancing guideline development, reporting and evaluation in health care. CMAJ. 2010 Dec 14;182(18):E839-42. doi: 10.1503/cmaj.090449. Epub 2010 Jul 5. Review. PubMed PMID: 20603348; PubMed Central PMCID: PMC3001530.
Hultcrantz M, Rind D, Akl EA, Treweek S, Mustafa RA, Iorio A, Alper BS, Meerpohl JJ, Murad MH, Ansari MT, Katikireddi SV, Östlund P, Tranæus S, Christensen R, Gartlehner G, Brozek J, Izcovich A, Schünemann H, Guyatt G. The GRADE Working Group clarifies the construct of certainty of evidence. J Clin Epidemiol. 2017 Jul;87:4-13. doi: 10.1016/j.jclinepi.2017.05.006. Epub 2017 May 18. PubMed PMID: 28529184; PubMed Central PMCID: PMC6542664.
Medisch Specialistische Richtlijnen 2.0 (2012). Adviescommissie Richtlijnen van de Raad Kwalitieit. https://richtlijnendatabase.nl/uploaded/docs/Medisch_specialistische_richtlijnen_2-0_-_tot_2023_-_verouderd.pdf?u=1aYjPr
Neumann I, Santesso N, Akl EA, Rind DM, Vandvik PO, Alonso-Coello P, Agoritsas T, Mustafa RA, Alexander PE, Schünemann H, Guyatt GH. A guide for health professionals to interpret and use recommendations in guidelines developed with the GRADE approach. J Clin Epidemiol. 2016 Apr;72:45-55. doi: 10.1016/j.jclinepi.2015.11.017. Epub 2016 Jan 6. Review. PubMed PMID: 26772609.
Schünemann H, Brożek J, Guyatt G, et al. GRADE handbook for grading quality of evidence and strength of recommendations. Updated October 2013. The GRADE Working Group, 2013. Available from http://gdt.guidelinedevelopment.org/central_prod/_design/client/handbook/handbook.html.
Zoekverantwoording
Literature search strategy
Algemene informatie
|
Cluster/richtlijn: Chronische rhinosinusitis (CRS) en neuspoliepen |
|
|
Uitgangsvraag/modules: Wat is de waarde van ballondilatatie in de behandeling van CRS? |
|
|
Database(s): Ovid/Medline, Embase.com |
Datum: 10-10-2022 |
|
Periode: 2010 - heden |
Talen: Engels, Nederlands |
|
Literatuurspecialist: Miriam van der Maten |
|
|
BMI-zoekblokken: voor verschillende opdrachten wordt (deels) gebruik gemaakt van de zoekblokken van BMI-Online https://blocks.bmi-online.nl/ Bij gebruikmaking van een volledig zoekblok zal naar de betreffende link op de website worden verwezen. |
|
|
Toelichting: Voor deze vraag is gezocht op de elementen:
De opgegeven sleutelartikelen worden gevonden met de zoekopdracht.
|
|
|
Te gebruiken voor richtlijnen tekst: Nederlands In de databases Embase.com en Ovid/Medline is op 10 oktober 2022 met relevante zoektermen gezocht naar systematische reviews en RCT over de waarde van ballondilatatie in de behandeling van CRS. De literatuurzoekactie leverde 51 unieke treffers op.
Engels On the 10th of October 2022, relevant search terms were used to search for systematic reviews and RCTs in the databases Embase.com and Ovid/Medline about the value of balloon dilation as treatment of CRS. The search resulted in 51 unique hits. |
|
Zoekopbrengst
|
|
EMBASE |
OVID/MEDLINE |
Ontdubbeld |
|
SRs |
21 |
14 |
24 |
|
RCT |
22 |
26 |
27 |
|
Totaal |
43 |
40 |
51 |
Zoekstrategie
Embase.com
|
No. |
Query |
Results |
|
#15 |
#13 OR #14 |
43 |
|
#14 |
#10 AND #12 NOT #13 = RCT |
22 |
|
#13 |
#10 AND #11 = SR |
21 |
|
#12 |
'randomized controlled trial'/exp OR random*:ti,ab OR (((pragmatic OR practical) NEAR/1 'clinical trial*'):ti,ab) OR ((('non inferiority' OR noninferiority OR superiority OR equivalence) NEAR/3 trial*):ti,ab) OR rct:ti,ab,kw |
1968123 |
|
#11 |
'meta analysis'/exp OR 'meta analysis (topic)'/exp OR metaanaly*:ti,ab OR 'meta analy*':ti,ab OR metanaly*:ti,ab OR 'systematic review'/de OR 'cochrane database of systematic reviews'/jt OR prisma:ti,ab OR prospero:ti,ab OR (((systemati* OR scoping OR umbrella OR 'structured literature') NEAR/3 (review* OR overview*)):ti,ab) OR ((systemic* NEAR/1 review*):ti,ab) OR (((systemati* OR literature OR database* OR 'data base*') NEAR/10 search*):ti,ab) OR (((structured OR comprehensive* OR systemic*) NEAR/3 search*):ti,ab) OR (((literature NEAR/3 review*):ti,ab) AND (search*:ti,ab OR database*:ti,ab OR 'data base*':ti,ab)) OR (('data extraction':ti,ab OR 'data source*':ti,ab) AND 'study selection':ti,ab) OR ('search strategy':ti,ab AND 'selection criteria':ti,ab) OR ('data source*':ti,ab AND 'data synthesis':ti,ab) OR medline:ab OR pubmed:ab OR embase:ab OR cochrane:ab OR (((critical OR rapid) NEAR/2 (review* OR overview* OR synthes*)):ti) OR ((((critical* OR rapid*) NEAR/3 (review* OR overview* OR synthes*)):ab) AND (search*:ab OR database*:ab OR 'data base*':ab)) OR metasynthes*:ti,ab OR 'meta synthes*':ti,ab |
865124 |
|
#10 |
#8 AND #9 AND ([english]/lim OR [dutch]/lim) AND [2010-2022]/py NOT ('conference abstract'/it OR 'editorial'/it OR 'letter'/it OR 'note'/it) NOT (('animal experiment'/exp OR 'animal model'/exp OR 'nonhuman'/exp) NOT 'human'/exp) |
206 |
|
#9 |
'balloon'/exp OR 'balloon catheterization'/exp OR 'balloon dilatation'/exp OR ballon*:ti,ab,kw OR balloon*:ti,ab,kw |
158172 |
|
#8 |
#6 OR #7 |
35900 |
|
#7 |
'chronic rhinosinusitis'/exp OR 'chronic rhinitis'/exp OR 'chronic sinusitis'/exp OR (('rhinosinusitis'/mj OR 'sinusitis'/mj OR 'rhinitis'/mj) AND 'chronic disease'/exp) OR ((chronic* NEAR/2 (sinusit* OR rhinit* OR rhinosinusit*)):ti,ab,kw) |
22444 |
|
#6 |
('nose polyp'/exp OR (((nose OR nasal OR nasi OR rhino* OR sinus* OR sinonasal) NEAR/3 (papilloma* OR polyp*)):ti,ab,kw) OR rhinopolyp*:ti,ab,kw OR crswnp*:ti,ab,kw OR crssnp*:ti,ab,kw OR ecrs:ti,ab,kw OR (crs:ti,ab,kw AND (sinonas* OR nasal OR naso* OR rhin* OR ent)) OR ((kartagener* NEAR/2 syndrom*):ti,ab,kw) OR 'primary ciliary dyskinesi*':ti,ab,kw) NOT ((copd:ti OR thoracic:ti OR pulmonary:ti) AND disease:ti OR bronchiectas*:ti) |
23660 |
Ovid/Medline
|
# |
Searches |
Results |
|
11 |
9 or 10 |
40 |
|
10 |
(6 and 8) not 9 = RCT |
26 |
|
9 |
6 and 7 = SR |
14 |
|
8 |
exp randomized controlled trial/ or randomized controlled trials as topic/ or random*.ti,ab. or rct?.ti,ab. or ((pragmatic or practical) adj "clinical trial*").ti,ab,kf. or ((non-inferiority or noninferiority or superiority or equivalence) adj3 trial*).ti,ab,kf. |
1551473 |
|
7 |
meta-analysis/ or meta-analysis as topic/ or (metaanaly* or meta-analy* or metanaly*).ti,ab,kf. or systematic review/ or cochrane.jw. or (prisma or prospero).ti,ab,kf. or ((systemati* or scoping or umbrella or "structured literature") adj3 (review* or overview*)).ti,ab,kf. or (systemic* adj1 review*).ti,ab,kf. or ((systemati* or literature or database* or data-base*) adj10 search*).ti,ab,kf. or ((structured or comprehensive* or systemic*) adj3 search*).ti,ab,kf. or ((literature adj3 review*) and (search* or database* or data-base*)).ti,ab,kf. or (("data extraction" or "data source*") and "study selection").ti,ab,kf. or ("search strategy" and "selection criteria").ti,ab,kf. or ("data source*" and "data synthesis").ti,ab,kf. or (medline or pubmed or embase or cochrane).ab. or ((critical or rapid) adj2 (review* or overview* or synthes*)).ti. or (((critical* or rapid*) adj3 (review* or overview* or synthes*)) and (search* or database* or data-base*)).ab. or (metasynthes* or meta-synthes*).ti,ab,kf. |
622036 |
|
6 |
limit 5 to yr="2010 -Current" |
169 |
|
5 |
3 and 4 |
199 |
|
4 |
Dilatation/is or *Catheters/ or ballon*.ti,ab,kf. or balloon*.ti,ab,kf. |
83234 |
|
3 |
1 or 2 |
25784 |
|
2 |
((nasal polyps/ or ((nose or nasal or nasi or rhino* or sinus* or sinonasal) adj3 (papilloma* or polyp*)).tw,kf. or (rhinopolyp* or CRSwNP*).tw,kf. or CRSSNP*.tw,kf. or ECRS.tw,kf. or (CRS.tw,kf. and (sinonas* or nasal or naso* or rhin* or ENT).mp.) or (kartagener* syndrom* or primary ciliary dyskinesi*).mp.) not (COPD or thoracic or pulmonary disease or bronchiectas*).ti,ot.) or adenoids/ab or (adenoids/ and hypertrophy/) or ((adenoid* adj2 (hypertroph* or obstruct*)) or adenoidit*).tw,kf. |
18480 |
|
1 |
((Sinusitis/ or Rhinitis/) and Chronic Disease/) or (chronic* adj3 (sinusit* or rhinosinusit*)).ti,ab,kf. |
14530 |
