Metabole acidose bij chronische nierschade
Uitgangsvraag
De KDIGO richtlijn adviseert om bij patiënten met CNS en een serum bicarbonaat <22 mmol/l te starten met oraal bicarbonaat suppletie om het serum bicarbonaat gehalte binnen de normale range te houden. In Nederland is in de klinische praktijk een afkappunt van het serum bicarbonaat onder de 20 mmol/l meer gebruikelijk. Welk afkappunt is het meest rationeel?
Aanbeveling
Bij patiënten met chronische nierschade en een serumbicarbonaat < 20 mmol/L wordt suppletie met natriumbicarbonaat aanbevolen om metabole acidose te voorkomen.
Belangrijkste veranderingen t.o.v. NfN richtlijn chronische nierschade 2009:
- De grenswaarde waaronder bicarbonaatsuppletie gewenst is, is verhoogd van 18 mmol/L naar 20 mmol/L.
Overwegingen
Bij progressie van nierschade kan vanaf een glomerulaire filtratiesnelheid <30 ml/min/1,73 m2 de nier verminderd organische zuren uitscheiden en kan metabole acidose ontstaan [Kraut, 2005]. Al langer is bekend dat dit bij patiënten aanleiding kan geven tot botproblemen, toegenomen spieratrofie en ‘protein energy wasting’ [Verove, 2002; Ballmer, 1995; Mitch, 1999]. De hierboven beschreven literatuur n.a.v. de uitkomstvraag geeft aan dat een metabole acidose ook gepaard gaat met een snellere achteruitgang van nierfunctie. Tevens zijn er aanwijzingen dat suppletie met bicarbonaat deze achteruitgang doet vertragen [De Brito, 2009; Mathur, 2006; Mahajan, 2010; Disthabanchong, 2010; Susantitaphong, 2012].
De werkgroep ondersteunt dan ook de aanbeveling in de KDIGO CKD richtlijn om patiënten met chronische nierschade en een metabole acidose met bicarbonaatsuppletie te behandelen met het doel om de achteruitgang van de nierfunctie te vertragen, voedingstoestand van deze patiënten te verbeteren en mogelijk tevens te zorgen voor mortaliteitsreductie. In eerste instantie is het van belang een te hoge eiwitinname met de voeding te voorkomen. Wat het exacte afkappunt voor starten met bicarbonaatsuppletie zou moeten zijn is op grond van literatuur niet geheel duidelijk. De KDIGO richtlijn adviseert suppletie te starten bij een bicarbonaat onder de 22 mmol/L. Dit zou betekenen dat een vrij grote groep patiënten met chronische nierschade behandeld zou moeten worden met bicarbonaatsuppletie. De klinische praktijk in Nederland is bovendien dat pas gestart wordt bij lagere waarden. Tevens is er geen duidelijk bewijs dat een afkappunt van 22 mmol/L leidt tot betere uitkomsten. Door deze overwegingen heeft de werkgroep als afkappunt 20 mmol/L aangehouden. De streefwaarde voor het serum bicarbonaatgehalte is daarbij 20-22 mmol/L.
Er kan dan worden gestart met natriumbicarbonaat in een dosis van 3 dd 500 mg. Dit kan afhankelijk van het serum bicarbonaatgehalte verhoogd worden tot een dosis van 3 dd 2 gram. Een beperkende factor hierin is de natriumbelasting (6,25 mmol natrium per 500 mg natriumbicarbonaat), eventueel leiden tot overvulling en/of hypertensie door de natriumbelasting. Een alternatief is calciumcarbonaat (of calciumcitraat), hetgeen dan bij voorkeur buiten de maaltijd gegeven moet worden en wat tegelijk een eventuele (secundaire) hypoparathyreoïdie zou behandelen. Er zijn geen vergelijkende studies tussen natriumbicarbonaat en calciumcarbonaat wat betreft de behandeling van metabole acidose of stijging van het serum bicarbonaat. De maximale dosis van 2000 mg calcium moet hierbij niet overschreden worden.
Een andere beperkende factor was het feit dat natriumbicarbonaat werd gezien als voedingssupplement en derhalve niet werd vergoed door ziektekostenverzekeraars. Deze situatie is veranderd per 1 januari 2016 (eventueel kan om voor vergoeding in aanmerking te komen beroep worden gedaan op een machtiging van de verzekeraar hetgeen door de behandelend medisch specialist aan te vragen is via https://www.nefrovisie.nl/wp-content/uploads/2016/11/161109-brf-NaHCO3_web.pdf). Zeer waarschijnlijk zal het middel voor deze indicatie wel worden opgenomen in de te vergoeden geneesmiddelen.
Onderbouwing
|
LAAG |
Bij patiënten met chronische nierschade zijn er aanwijzingen dat een serumbicarbonaat concentratie <20 mmol/L geassocieerd is met progressie van nierschade, nierfalen en mortaliteit. Chase, 2014; Driver, 2015; Menon, 2010; Raphael, 2011 |
Een aantal onderzoeken onderzocht weliswaar de associatie tussen (lagere) serumbicarbonaat concentraties en slechtere cardiovasculaire en/of renale uitkomsten, maar hierbij werd veelal serumbicarbonaat < 22 mmol/L vergeleken met hogere waarden van het serumbicarbonaat. Omdat hierbij geen onderscheid werd gemaakt tussen groepen met een serum bicarbonaat <20 en <22 mmol/L kan met deze studies de uitgangsvraag niet worden beantwoord [Abramowitz, 2013; Dobre, 2014; Dobre, 2015; Jeong, 2014; Kanda, 2013; Kovesdy, 2009; Lee, 2014; Raphael, 2013; Schutte, 2015].
Chase et al. onderzochten in een longitudinaal onderzoek de associatie tussen metabole complicaties en progressie van chronische nierschade door patiënten met progressieve chronische nierschade (> 3 ml/min/1,73m2/jaar vermindering van nierfunctie) te vergelijken met patiënten met niet progressieve chronische nierschade (-1,0 tot 1,0 ml/min/1,73m2/jaar) [Chase, 2014]. De follow-up van deze case-control studie bedroeg vier jaar. In dit onderzoek werden 481 patiënten met chronische nierschade stadium 3 geïncludeerd, van wie er 117 tot de groep met progressieve nierschade behoorden. Er werden data verzameld in twee sets: initieel (bij start van stadium 3 chronische nierschade) en follow-up (na gemiddeld 5 jaar in stadium 3), waarbij gekeken werd naar de gemiddelde en naar de minimaal gemeten waarde per persoon. Voor deze uitgangsvraag worden alleen de resultaten van bicarbonaat genoemd, maar ook andere testwaarden zijn geëvalueerd in het onderzoek van Chase. Het gemiddelde verschil in serum bicarbonaat tussen de groep mét en zónder progressieve nierschade was zowel initieel als na follow-up significant (het gemiddelde verschil bedroeg respectievelijk 0,9 en 2,7 mmol/l ten nadele van de groep met progressieve nierschade). Echter alle gemiddelde bicarbonaat waarden waren >22 mmol/l.
Opgemerkt moet worden dat de beide groepen ook verschilden in bijvoorbeeld leeftijd en percentage patiënten met diabetes, en ook in bijvoorbeeld labwaarden van minimaal gemeten eGFR, hemoglobine, calcium, fosfaat, albumine en proteïne. Derhalve bestaat de mogelijkheid dat er sprake is van vertekening van de resultaten, van belang voor deze uitgangsvraag.
Driver et al. onderzochten de associatie tussen serum bicarbonaat en veranderingen in nierfunctie, bij individuen met eGFR>60 ml/min/1,73m2 [Driver, 2015]. In dit onderzoek werden 5810 deelnemers zonder hart- en vaatziekten geïncludeerd, bij wie gedurende een follow-up van 4,8 jaar de nierfunctie werd bepaald. De serum bicarbonaat concentraties werden gestratificeerd (<21, 21-22, 23-24, 25-26, >27). Mensen met een lagere serum bicarbonaat concentratie hadden bij de start van de studie gemiddeld een hogere eGFR en minder vaak hypertensie. Bij lagere bicarbonaat waarden was er een hogere kans op snellere nierfunctiedaling (zie figuur 1).
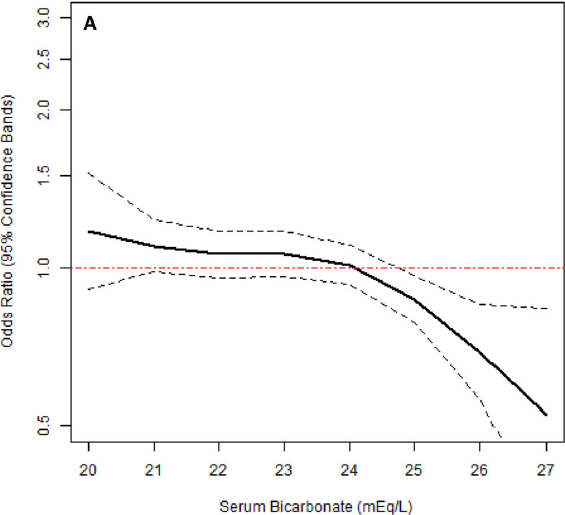
Figuur 1. Relatie tussen serum bicarbonaat en snelle nierfunctiedaling, gecorrigeerd voor leeftijd, ras, geslacht, educatie, diabetes mellitus, hypertensie, roken, BMI, HDL, eGFR, gebruik van diuretica en albuminurie
Serum bicarbonaat < 21 mmol/L was geassocieerd met een 35% hogere kans op snelle nierfunctiedaling (gedefinieerd als afname eGFR >5% per jaar) wanneer dit werd vergeleken met serum bicarbonaat 23-24 mmol/L.
Menon et al. onderzochten de associatie tussen serum bicarbonaat en progressie van nierschade en mortaliteit bij patiënten met chronische nierschade [Menon, 2010]. In dit prospectieve cohortonderzoek werden 1781 patiënten met chronische nierschade stadium 2-4 geïncludeerd, waarbij werd gekeken naar nierfalen, mortaliteit en de combinatiemaat nierfalen of mortaliteit. De mediane follow-up was 7 jaar (range 0,08-12,2) voor de uitkomst nierfalen en 10,5 jaar (range 0,15-12,7) voor de uitkomst mortaliteit. De serum bicarbonaat concentraties werden verdeeld in kwartielen (11-20, 21-23, 24-25 en 26-40 mmol/L). Voor deze uitgangsvraag zijn resultaten voor de subgroepen 11-20 mmol/L en 21-23 mmol/L gerapporteerd in tabel 1.
Tabel 1. Associaties tussen serum bicarbonaat en lange termijn uitkomsten bij patiënten met chronische nierschade (hazard ratios (en 95%BI) in vergelijking met serum bicarbonaat 26-40 mmol/L)*
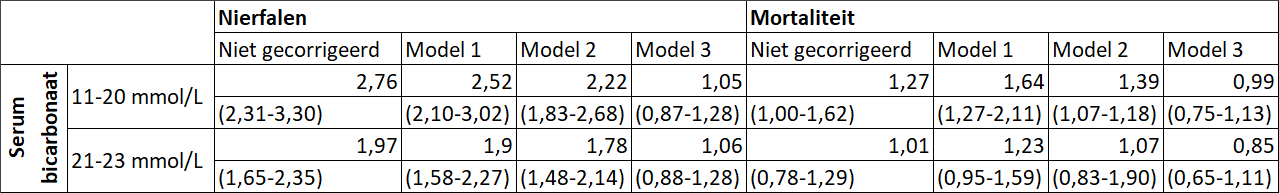
*Model 1: gecorrigeerd voor randomisatie, leeftijd, geslacht, ras, cardiovasculaire aandoeningen, diabetes, roken, systolische bloeddruk, HDL. Model 2: gecorrigeerd voor model 1 + albumine, proteïnurie en oorzaak nierschade. Model 3: gecorrigeerd voor model 2 + GFR.
Hieruit blijkt een correlatie tussen verlaagd serum bicarbonaat en nierfalen, maar deze correlatie verdwijnt wanneer gecorrigeerd wordt voor de nierfunctie (model 3).
In het onderzoek van Raphael et al. is gekeken naar het verband tussen serum bicarbonaat concentratie en mortaliteit en renale eindpunten bij 1064 patiënten met chronische nierschade [Raphael, 2011]. Deze patiënten werden gestratificeerd in vier groepen qua serum bicarbonaat (< 20; 20-24,9; 25-29,9 en ≥ 30). De follow-up bedroeg maximaal vier jaar. Hiermee kon derhalve geen onderscheid gemaakt worden tussen groepen <20 en <22 mmol/L; toch zeggen de resultaten wel iets. De auteurs vinden een associatie tussen serumbicarbonaat en het optreden van de gecombineerde uitkomst mortaliteit, dialyse en GFR (gemeten met iodine I125 iothalamate clearance) event (50% reductie GFR of >25ml/min/1,73m2 reductie), ook wanneer gecorrigeerd is voor leeftijd, geslacht, bloeddruk, medicatie, GFR, proteïnurie, meetfouten in GFR en proteïnurie, atherosclerose, hartfalen, arteriële bloeddruk, BMI, roken, albumine en gebruik van diuretica. De hazard ratio die geassocieerd is met de gecombineerde uitkomst bedraagt, gecorrigeerd voor bovengenoemde factoren, 0,96 (95%BI: 0,92-1,00). Voor de uitkomst dialyse of GFR event is dit 0,95 (95% BI 0,91-0,99).
Voor een antwoord op deze uitgangsvraag is op 22 februari 2016 naar literatuur gezocht in Medline (zie de zoekverantwoording). Dit leverde 124 abstracts op. Deze abstracts zijn op onderwerp (sluit het artikel aan bij de uitgangsvraag?) en research design (systematische reviews, randomized controlled trials en cohortonderzoek) geselecteerd, wat resulteerde in 13 artikelen, die fulltekst zijn beoordeeld.
- Abramowitz MK, Melamed ML, Bauer, Abramowitz MK. Effects of oral sodium bicarbonate in patients with CKD. Clin J Am Soc Nephrol 2013; 8: 714-20.
- Ballmer PE, McNurlan MA, Hulter HN, Anderson SE, Garlick PJ, Krapf R.: Chronic metabolic acidosis decreases albumin synthesis and induces negative nitrogen balance in humans. J Clin Invest 1995; 95: 39-45.
- Chase HS, Hirsch JS, Mohan S, Rao MK, Radhakrishnan, Chase HS, et al. Presence of early CKD-related metabolic complications predict progression of stage 3 CKD: a case-controlled study. BMC Nephrol 2014; 15: 187.
- De Brito-Ashurst I, Varagunam M, Raftery MJ, Yaqoob MM: Bicarbonate supplementation slows progression of CKD and improves nutritional status. J Am Soc Nephrol 2009; 20: 2075-84.
- Disthabanchong S, Treeruttanawanich A: Oral sodium bicarbonate improves thyroid function in predialysis chronic kidney disease. Am J Nephrol 2010; 32: 549-56.
- Dobre M, Dobre M, Yang W, Chen J, Drawz P, Hamm. Association of serum bicarbonate with risk of renal and cardio-vascular outcomes in CKD: a report from the Chronic Renal Insufficiency Cohort (CRIC) study. Am J Kidney Dis 2013; 62: 670-8.
- Dobre M, Dobre M, Yang W, Pan Q, Appel L, Bellovich K, et al. Persistent high serum bicarbonate and the risk of heart failure in patients with chronic kidney disease (CKD): A report from the Chronic Renal Insufficiency Cohort (CRIC) study. J Am Heart Assoc 2015; 4.
- Driver TH, Shlipak MG, Katz, Driver TH. Low serum bicarbonate and kidney function decline: the Multi-Ethnic Study of Atherosclerosis (MESA). Am J Kidney Dis 2014; 64: 534-41.
- Jeong J, Jeong J, Kwon SK, Kim H-Y. Effect of bicarbonate supplementation on renal function and nutritional indices in predialysis advanced chronic kidney disease. Electrol Blood Press2014; 12: 80-7.
- Kanda E, Ai, Kanda E, Ai M, Yoshida M, Kuriyama R, et al. High serum bicarbonate level within the normal range prevents the progression of chronic kidney disease in elderly chronic kidney disease patients. BMC Nephrol 2013; 14: 4.
- Kovesdy CP, Anderson JE, Kalantar-Zadeh, Kovesdy CP. Association of serum bicarbonate levels with mortality in patients with non-dialysis-dependent CKD. Nephrol Dial Transplant 2009; 24: 1232-7.
- Kraut JA, Kurtz I: Metabolic acidosis of CKD: diagnosis, clinical characteristics, and treatment. Am J Kidney Dis 2005;45:978-93
- Lee YJ, Cho S, Kim SR., Lee Y-J, Cho S, Kim SR. Association between serum bicarbonate levels and albuminuria in stage 3 and stage 4 chronic kidney disease: a cross-sectional study. Clin Nephrol 2014; 81: 405-10.
- Mahajan A, Simoni J, Sheather SJ, Broglio KR< Rajab MH, Wesson DE. Daily oral sodium bicarbonate preserves glomerular filtration rate by slowing its decline in early hypertensive nephropathy. Kidney Int 2010;78:303-9.
- Mathur RP, Dash SC, Gupta N, Prakash S, Saxena S, Bhowmik D. Effects of correction of metabolic acidosis on blood urea and bone metabolism in patients with mild to moderate chronic kidney disease: a prospective randomized single blind controlled trial. Ren Fail 2006;28:1-5.
- Menon V, Menon V, Tighiouart H, Vaughn NS, Beck G. Serum bicarbonate and long-term outcomes in CKD. Am J Kidney Dis 2010; 56: 907-14.
- Mitch WE, Du J, Bailey JL, Price SR: Mechanisms causing muscle proteolysis in uremia: the influence of insulin and cy-tokines. Miner Electrolyte Metab 1999; 25: 216-9.
- Raphael KL, Raphael KL. Higher serum bicarbonate levels within the normal range are associated with better survival and renal outcomes in African Americans. Kidney Int 2011; 79: 356-62.
- Raphael KL, Raphael KL. Serum bicarbonate and mortality in adults in NHANES III. Nephrol Dial Transplant 2013; 28: 1207-13.
- Schutte E, Lambers Heerspink HJ, Lutgers HL, Bakker SJ, Vart, Schutte E, et al. Serum Bicarbonate and Kidney Disease Progression and Cardiovascular Outcome in Patients With Diabetic Nephropathy: A Post Hoc Analysis of the RENAAL (Reduction of End Points in Non-Insulin-Dependent Diabetes With the Angiotensin II Antagonist Losartan) Study and IDNT (Irbesartan Diabetic Nephropathy Trial). Am J Kidney Dis 2015; 66: 450-8.
- Susantitaphong P, Sewaralthahab K, Balk EM, Jaber BL, Madias NE. Short- and long-term effects of alkali therapy in chronic kidney disease: a systematic review. Am J Nephrol 2012; 35: 540-7.
- Verove C, Maisonneuve N, El Azouzi A, Boldron A, Azar R. Effect of the correction of metabolic acidosis on nutritional status in elderly patients with chronic renal failure. J Ren Nutr 2002; 12: 224-8.
Beoordelingsdatum en geldigheid
Publicatiedatum : 06-04-2018
Beoordeeld op geldigheid : 18-01-2018
De Nederlandse Federatie voor Nefrologie monitort de geldigheid van de aanbevelingen in deze modules. Indien nieuwe knelpunten of nieuwe evidence aanleiding zijn tot herziening van (delen van) deze modules, dan zal de NFN in overleg met de NIV hiertoe het initiatief nemen.
Algemene gegevens
De NIV-Modules zijn aanvullend op de multidisciplinaire richtlijn Chronische Nierschade. Voor verdere afbakening en verantwoording van de gevolgde procedures wordt verwezen naar de multidisciplinaire richtlijn Chronische Nierschade.
Deze richtlijn is ontwikkeld in samenwerking met:
- Nederlandse Federatie voor Nefrologie (NfN)
- PROVA
De ontwikkeling van deze richtlijn is gefinancierd vanuit een projectbudget door de Stichting Kwaliteitsgelden Medisch Specialisten.
Doel en doelgroep
De doelgroep van deze NIV-Modules zijn internisten-(nefrologen) en internisten in opleiding.
Samenstelling werkgroep
Aanvullend op de MDR Chronische Nierschade zijn 2e lijns knelpunten uitgewerkt door de drie internist-nefrologen uit de MDR werkgroep, te weten:
- Dhr. dr. Marc Hemmelder, internist-nefroloog, Nefrovisie, Utrecht, namens de Nederlandse Internisten Vereniging en de Nederlandse Federatie voor Nefrologie – voorzitter
- Dhr. prof. dr. Ron Gansevoort, internist-nefroloog, UMC Groningen, namens de Nederlandse Internisten Vereniging en de Nederlandse Federatie voor Nefrologie
- Mw. dr. Neelke van der Weerd, internist-nefroloog, AMC, Amsterdam, namens de Nederlandse Internisten Vereniging en de Nederlandse Federatie voor Nefrologie
Zij zijn daarbij ondersteund door. Mw. drs. Mariska Tuut, epidemioloog, PROVA, Varsseveld, in de rol van secretaris en methodoloog. Deze uitwerking heeft geresulteerd in 10 extra modules.
Bij het uitwerken van deze 2e lijns knelpunten is gebruik gemaakt van richtlijncommissie van de Nederlandse Federatie voor Nefrologie (NfN) en van de voorbereidende werkzaamheden van een reeds bestaande NfN werkgroep Chronische Nierschade, te weten prof.dr P.M. ter Wee (voorzitter), internist-nefroloog, VUmc, Amsterdam; prof.dr R.T. Gansevoort (secretaris), internist-nefroloog, UMC Groningen; dr E.C. Hagen, internist-nefroloog, Meander MC, Amersfoort; prof dr H.A.H. Kaasjager, internist-nefroloog, vasculair-geneeskundige, UMC Utrecht; dr C.J.A.M. Konings, internist-nefroloog, Catharina ziekenhuis, Eindhoven. (lid kwaliteitscommissie NfN); dr M.B. Rookmaaker, internist-nefroloog, UMC, Utrecht. (lid kwaliteitscommissie NfN); dr P.L. Rensma, internist-nefroloog, St Elisabeth ziekenhuis, Tilburg; dr N.C. van de Weerd, internist-nefroloog, AMC, Amsterdam; prof.dr J.F.M. Wetzels internist-nefroloog, Radboudumc, Nijmegen.
Methode ontwikkeling
Evidence based
Implementatie
Gedurende het hele proces van richtlijnontwikkeling is rekening gehouden met implementatie van de richtlijn in de praktijk, bijvoorbeeld bij de samenstelling van de werkgroep, de brede knelpunteninventarisatie en de uitgebreide commentaarronde. De werkgroep heeft adviezen voor implementatie (implementatieplan) en indicatoren geformuleerd. Deze zijn opgenomen onder de aanverwante producten.
Na autorisatie van de richtlijn wordt deze ten minste op de website van de Nederlandse Internisten Vereniging en het Nederlands Huisartsen Genootschap gepubliceerd. Ook andere deelnemende partijen zijn vrij de richtlijn op hun website te publiceren. De richtlijn wordt ter publicatie aangeboden aan www.richtlijnendatabase.nl. Daarnaast wordt getracht samenvattingen van de richtlijn in Nederlandse tijdschriften te publiceren, aandacht aan de richtlijn te besteden op congressen, en nascholingsmateriaal en voorlichtingsmateriaal te ontwikkelen, om zo de implementatie van de richtlijn te bevorderen.
Een voor patiënten begrijpelijke samenvatting van de aanbevelingen uit deze richtlijn komt beschikbaar via www.thuisarts.nl. Een verdieping daarvan komt beschikbaar via de website van de Nierstichting/Nederlandse Vereniging van Nierpatiënten.
Zoekverantwoording
Medline search
Database: Ovid MEDLINE(R) In-Process & Other Non-Indexed Citations, Ovid MEDLINE(R) Daily and Ovid MEDLINE(R) <1946 to Present>
Search Strategy:
--------------------------------------------------------------------------------
1 "chronische nierschade".ti. (0)
2 renal insufficiency, chronic/ (9783)
3 exp kidney failure, chronic/ (81770)
4 kidney diseases/ and chronic.ti,ab. (10851)
5 ((chronic or progressive) adj2 (renal or kidney)).ti,ab. (61307)
6 (chronic adj (kidney or renal) adj insufficienc*).ti,ab. (4618)
7 CKD.ti,ab. (15508)
8 ((chronic or progressive) adj2 (renal or kidney)).kf. (2939)
9 (chronic adj (kidney or renal) adj insufficienc*).kf. (45)
10 CKD.kf. (662)
11 diabetic nephropathies/ (20799)
12 exp glomerulonephritis/ (42225)
13 exp proteinuria/ (34316)
14 acidosis, renal tubular/ (2595)
15 exp hypertension, renal/ (18850)
16 (diabetic adj (kidney or renal) adj (disease* or failure)).ti,ab. (1646)
17 ((renal or renovascular) adj2 hypertensi*).ti,ab. (12663)
18 (glomerulosclerosis or glomerulonephritis or nephropath* or proteinuria* or albuminuria or microalbuminuria).ti,ab. (98132)
19 (glomerular adj (sclerosis or nephritis)).ti,ab. (1858)
20 ((renal or distal or proximal or tubul*) adj2 acidos*).ti,ab. (2869)
21 hyperuricemia/ or hyperuric?emi*.ti,ab. (6587)
22 exp hyperparathyroidism, secondary/ (7477)
23 (renal adj2 (osteo* or hyperparathyroidism)).ti,ab. (3259)
24 or/2-23 (266391)
25 ureteral obstruction/ (12019)
26 exp urethral obstruction/ (9762)
27 ((uropath* or ureter* or urethra*) adj obstruct*).ti,ab. (6024)
28 (renal of kidney or chronic).ti,ab. (887523)
29 (25 or 26 or 27) and 28 (1251)
30 24 or 29 (267086)
31 (transplant* or donor* or graft* or allograft*).ti. (342888)
32 pregnan*.ti. (190383)
33 *renal dialysis/ not (predialysis or pre dialysis or ("not" adj4 dialysis)).ti. (53443)
34 30 not (31 or 32 or 33) (220513)=P
35 "P voor chronische nierschade".ti. (0)
36 hyperuricem*.ti. (2073)
37 limit 36 to medline (1892)
38 34 and 37 (1828)
39 glomerular filtration rate.tw. (30253)
40 gfr.kf. (208)
41 gfr.tw. (15585)
42 Glomerular Filtration Rate/ (35240)
43 (G3?? or moderat* or medium or decreas*).tw. (2548046)
44 (G4?? or G5?).tw. (11533)
45 (G4?? or G5?).ti. (1078)
46 or/39-45 (2590584)
47 34 and 46 (50091)=P + fase
48 "Hyperuricemia".kw. (218)
49 "Hyperuricemia".tw. (4725)
50 Hyperuricemia/ (2165)
51 Uric Acid/bl, ur [Blood, Urine] (13307)
52 (uric adj2 acid).tw. (20620)
53 (uric adj2 acid).kf. (1752)
54 or/48-53 (29208)
55 47 and 54 (1934)
56 Allopurinol/ (6840)
57 allopurinol.rn. (6840)
58 allopurinol.kf. (177)
59 allopurinol.tw. (5680)
60 *"Benzbromarone"/ (183)
61 Benzbromarone/ (308)
62 Benzbromarone.rn. (308)
63 (desuric or besuric).tw. (3)
64 Benzbromarone.tw. (378)
65 Febuxostat/ (233)
66 febuxostat.tw. (334)
67 febuxostat.kf. (65)
68 or/56-67 (9478)
69 55 and 68 (309)
70 47 and (54 or 68) (1986)
71 "filter systematic reviews".ti. (0)
72 meta analysis.pt. (61714)
73 (meta-anal$ or metaanal$).af. (109580)
74 (quantitativ$ adj10 (review$ or overview$)).tw. (5524)
75 (systematic$ adj10 (review$ or overview$)).tw. (86370)
76 (methodologic$ adj10 (review$ or overview$)).tw. (7383)
77 medline.tw. and review.pt. (50751)
78 (pooled adj3 analy*).tw. (10597)
79 or/72-78 (197825)
80 "filter systematic reviews".ti. (0)
81 "cochrane$".fc_jour. (11743)
82 79 or 81 (199103)
83 70 and 82 (27)
84 83 (27)
85 limit 84 to yr="2000 -Current" (27)
86 (dutch or english or french or german).la. (22396282)
87 83 and 86 (27)
88 limit 87 to yr="2005 -Current" (27)
89 "sensitief filter voor RCT's van Cochrane".ti. (0)
90 randomized controlled trial.pt. (407420)
91 controlled clinical trial.pt. (90121)
92 (randomized or randomised).ab. (402419)
93 placebo.ab. (166590)
94 drug therapy.fs. (1821478)
95 randomly.ab. (242940)
96 trial.ab. (347930)
97 groups.ab. (1519254)
98 or/90-97 (3673104)
99 98 not (exp animals/ not humans/) (3159973)
100 "filter rct cochrane sensitief".ti. (0)
101 47 and 54 and 68 and 99 (190)
102 101 (190)
103 limit 102 to yr="2000 -Current" (147)
104 "referral and consultation"/ or secondary care/ or tertiary healthcare/ (55847)
105 (referral? or (secondary adj3 care) or (tertiar* adj3 care)).tw. (112416)
106 (referral? or (secondary adj3 care) or (tertiar* adj3 care)).kf. (700)
107 Urology Department, Hospital/ (422)
108 hospitals, university/ or secondary care centers/ or tertiary care centers/ (27662)
109 or/104-108 (174184)= onderdeel 2e 3e lijn
110 47 and 54 and 68 and 109 (0)
111 47 and 109 (645)
112 47 and 109 and (54 or 68) (13)
113 "Continuity of Patient Care"/ (15604)
114 "delivery of health care, integrated"/ or managed care programs/ or health maintenance organizations/ (45888)
115 (hospital adj5 care).tw. (52574)
116 ((integrated adj3 care) or (manag* adj3 care)).tw. (42709)
117 (hospital adj5 care).kf. (286)
118 ((integrated adj3 care) or (manag* adj3 care)).kf. (670)
119 or/113-118 (138421) onderdeel 2e 3e lijn
120 47 and (109 or 119) and (54 or 68) (25)
121 86 and 120 (19)
122 121 (19)
123 limit 122 to yr="2000 -Current" (18)
124 Hyperuricemia/dt (526)
125 47 and 124 (138)
126 47 and (124 or 68) and (109 or 119) (4)
127 47 and (124 or 68) and 99 (250)
128 *renal insufficiency, chronic/ (8325)
129 exp *kidney failure, chronic/ (56616)
130 ((chronic or progressive) adj2 (renal or kidney)).ti. (26124)
131 (chronic adj (kidney or renal) adj insufficienc*).ti. (2264)
132 CKD.ti. (2455)
133 8 or 9 or 10 or 128 or 129 or 130 or 131 or 132 (73381)=P focus
134 127 and 133 (42)
135 70 and 82 and 133 (8)
136 from 134 keep 1-42 (42)
137 from 135 keep 1-8 (8)
138 Hyperkalemia/ (5156)
139 (hyperkalemia? or hyperpotassemia?).tw. (4704)
140 (hyperkalemia? or hyperpotassemia?).kf. (350)
141 138 or 139 or 140 (7566)=hyperkalemia
142 34 and 141 and 86 (1167)
143 limit 142 to yr="2000 -Current" (666)
144 143 and 47 (239)
145 144 and 82 (13)
146 145 and 133 (6)
147 144 and 99 (146)
148 147 and 133 (72)
149 143 and (109 or 119) (16)
150 "filter medline observationele studies".ti. (0)
151 epidemiologic studies/ (6989)
152 exp case-control studies/ (755883)
153 exp cohort studies/ (1496100)
154 cross-sectional studies/ (206783)
155 (case adj3 control).af. (241331)
156 (cohort adj5 (study or studies or analy$)).af. (273031)
157 (cohort adj5 (study or studies or analy$)).af. (273031)
158 (follow-up adj5 (study or studies)).af. (569262)
159 (longitudinal or retrospective or prospective or (cross adj5 sectional)).af. (1609251)
160 (observational adj5 (study or studies)).af. (86995)
161 or/151-160 (2282421)
162 "filter observationele studies einde".ti. (0)
163 143 and 161 (148)
164 163 not (146 or 148) (114)
165 exp Bicarbonates/bl [Blood] (4115)
166 (bicarbonat* adj5 (decreas* or level?)).tw. (2082)
167 bicarbonat*.kf. (1078)
168 or/165-167 (6802)=bicarbonates
169 34 and 168 and 86 (515)
170 limit 169 to yr="2000 -Current" (211)
171 170 and 82 (6)
172 (170 and 99) not 82 (82)
173 (170 and 161) not (82 or 99) (46)
174 172 and 47 (46)
175 173 and 47 (34)
176 170 and (109 or 119) (9)
177 exp Acidosis/ (28947)
178 (metabol* adj5 acidos*).tw. (10323)
179 (metabol* adj5 acidos*).kf. (149)
180 (progre* adj5 kidney adj5 diseas*).ti. (733)
181 disease progression/ (115908)
182 disease progression.kf. (424)
183 disease progression.tw. (49174)
184 or/177-183 (186381)=outcome
185 169 and 184 (311)
186 185 and 47 (139)
187 186 (139)
188 limit 187 to yr="2005 -Current" (52)
189 70 and 184 and 86 (151)
190 limit 189 to yr="2005 -Current" (123)
191 190 and (82 or 99 or 161) (98)
192 exp Arrhythmias, Cardiac/ (176957)
193 (Arrhythmia* or dysrhythmia*).tw. (71209)
194 (Arrhythmia* or dysrhythmia*).kf. (4772)
195 or/192-194 (204653)=outcome hartritmestoornissen
196 143 and 195 (59)
197 196 and (82 or 99 or 161) (26)
198 187 and (83 or 99 or 161) (73)
199 198 (73)
200 limit 199 to yr="2005 -Current" (38)
|
Naam file |
aantal |
|
med20160223 CKD P focus urinezuur systrev |
8 |
|
med20160223 CKD P focus urinezuur rct |
38 |
|
med20160224 CKD urinezuur outcome |
77 |
|
med20160222 CKD urinezuur vanaf 2000 (2e 3e lijn) |
14 |
|
|
|
|
med20160223 CKD P focus hyperkalemia systrev |
6 |
|
med20160223 CKD P focus hyperkalemia rct |
65 |
|
med20160223 CKD P hyperkalemia observat |
113 |
|
med20160223 CKD P hyperkalemia 2e 3e lijn |
5 |
|
med20160223 CKD P hyperkalemia outcome(niet ontdubbeld) |
26 |
|
|
|
|
med20160223 CKD bicarbonates systrev |
6 |
|
med20160223 CKD bicarbonates rct |
45 |
|
med20160223 CKD bicarbonates observat |
33 |
|
med20160223 CKD bicarbonates 2e of 3e lijn |
2 |
|
med20160223 CKD bicarbonates outcome acidose(niet ontdubbeld) |
38 |
