Operatietechniek bij adolescenten bij chirurgische behandeling van obesitas
Uitgangsvraag
Welke operatie is het meest geschikt voor adolescenten?
Aanbeveling
Maak samen met de patiënt en vaak de ouders of verzorgers de keuze van operatietechniek.
Overwegingen
De onderstaande overwegingen en aanbevelingen gelden voor adolescenten. De werkgroep verstaat personen van 12 tot 18 jaar onder adolescenten.
Voor- en nadelen van de interventie en de kwaliteit van het bewijs
Bij volwassen is aangetoond dat metabole chirurgie zeer effectief is ten aanzien van gewichtsverlies en reductie van co-morbiditeiten. Metabole chirurgie is de standaardbehandeling indien leefstijl interventies onvoldoende resultaat opleveren en de voorkeursbehandeling in geval van zeer ernstig overgewicht of ernstig overgewicht dat gepaard gaat met co-morbiditeit, zoals in combinatie met DM2. Recente onderzoeken laten zien dat adolescenten die een Roux-en-Y Gastric Bypass (RYGB) kregen net zoveel gewicht verloren als volwassen met een RYGB. Opvallend was dat er mogelijk een hogere remissie van co-morbiditeiten bij adolescenten was in vergelijking met volwassenen.
Alle drie gebruikte technieken zijn veilig met een lage mortaliteit. Het gewichtsverlies na LAGB, RYGB en SG is niet significant verschillend tussen de verschillende groepen. Opgemerkt moet worden dat hierbij gemeten is na relatief korte follow-up. Hoewel de aantallen geopereerde patiënten relatief klein zijn, lijkt het erop dat er een trend is naar meer gewichtsverlies na RYGB en GS, met name als de resultaten van volwassenen naar adolescenten worden geëxtrapoleerd. Bij de keuze voor één van de verschillende technieken, zullen de reductie van morbiditeit en de mogelijke complicaties op (zeer) lange termijn, in de overweging moeten worden meegenomen.
LAGB gaat gepaard met een relatief hoge incidentie van dysfagie, voedselintolerantie en banddislocatie die uiteindelijk conversie naar een andere operatie nodig maakt Een maagband kan relatief gemakkelijk worden verwijderd; conversie naar een andere configuratie geeft wel een grotere kans op complicaties dan bij patiënten die niet eerder een maagband hebben gehad de LAGB geeft geen of weinig geeft geen of weinig voedingsdeficiënties.
RYGB geeft een grotere kans op inwendige darmherniatie, waarvoor heroperatie nodig is. Het gaat ondanks het routinematig voorschrijven van vitamines, frequent gepaard met voedingsdeficiënties met name van micronutriënten. Dit kan invloed hebben op de ontwikkeling van de adolescent zelf of later op de pasgeborene, als de moeder voor de zwangerschap een RYGB heeft gehad.
De SG is net als de RYGB geassocieerd met tekorten aan micronutriënten. De eventuele gevolgen voor de adolescenten en eventuele nakomelingen zijn bij deze operatie, gezien de relatief recente introductie van deze techniek bij adolescenten, nog niet bekend. Gastro-oesophageale reflux met oesophagusepitheelmetaplasie en Barrettoesophagus met de kans op carcinoom is een van de mogelijke nadelen van deze techniek en treedt veelal pas na lange tijd op. GS is niet reversibel.
De one-anastomosis gastric bypass operatie geeft bij volwassenen een uitstekend gewichtsverlies. Omdat de resultaten van de uitkomsten van deze operatie nog niet goed bekend zijn en deze techniek niet op grote schaal bij adolescenten is toegepast, wordt deze operatie niet in de aanbeveling meegenomen.
Kortom, gezien het gebrek aan bewijs van de superioriteit van één van de technieken en het tekort aan informatie over de lange termijn uitkomsten kan geen advies over de voorkeur voor een van beide operaties worden gegeven. Samen met patiënt zal de behandelend arts na goede voorlichting, een keuze voor een van de technieken moeten maken, indien metabole chirurgie is geïndiceerd
Waarden en voorkeuren van patiënten (en eventueel hun verzorgers)
Elke techniek heeft voor- en nadelen. Hieronder staan de voor- en nadelen per techniek beschreven.
LAGB is een snelle gemakkelijk en veilige operatie die weinig deficiënties van micronutriënten geeft en die reversibel is. De belangrijkste nadelen zijn dysfagie, veel bandgerelateerde complicaties en re-operaties, weinig hormonale effecten op hongerverzadiging en relatief vaak ‘weight-loss failure’ waarvoor tweede operatie nodig is.
RYGB geeft een goede hormonale reductie van hongergevoel en verzadiging met een /goed gewichtsverlies en een goede behandeling van eetstoornissen. De belangrijkste nadelen zijn meer complicaties zoals het risico op inwendige herniatie, meer dumping- en chronische buikklachten. Er zijn vaak micronutriëntdeficiënties en de operatie is moeilijker reversibel.
SG behoudt de fysiologische configuratie/ en geeft een goed gewichtsverlies zonder geen inwendige herniaties. Nadelen zijn dat de ingreep irreversibel is met, overigens weinig voorkomende, naadlekkage die moeilijk te behandelen is. Er is een kans op micronutriënt deficiënties en een relatief hoge incidentie van reflux met op lange termijn een verhoogd risico op Barrett oesophagus en mogelijk carcinoom (Yeung, 2020).
Echter, de definitieve keuze van operatietechniek wordt in samenspraak met de patiënt en vaak de ouders of verzorgers gemaakt.
Kosten (middelenbeslag)
De kosten van de drie beschreven technieken zijn initieel vergelijkbaar. De kosten op lange termijn hangen onder andere af van surveillance, lange termijn complicaties en de preventie hiervan en eventuele heroperaties. Hier is op basis van de beschikbare literatuur geen goed schatting van te maken.
Aanvaardbaarheid voor de overige relevante stakeholders
De Nederlandse Vereniging voor Kindergeneeskunde heeft in een separate richtlijn ‘Behandeling van kinderen met obesitas’ gesteld welke adolescenten in aanmerking komen voor metabole chirurgie, welke voorbereiding nodig is en hoe de nabehandeling wordt ingericht. Zodra deze richtlijn wordt gepubliceerd zal er een verwijzing naar de module over indicatiestelling worden toegevoegd.
Haalbaarheid en implementatie
Er zijn voor het onderdeel ‘haalbaarheid en implementatie’ geen noemenswaardige aandachtspunten.
Rationale/ balans tussen de argumenten voor en tegen de interventie
Het gewichtsverlies na LAGB, RYGB en SG verschilt niet significant tussen de verschillende groepen. Opgemerkt moet worden dat hierbij gemeten is na relatief korte follow-up. Hoewel de aantallen geopereerde patiënten relatief klein zijn, lijkt het erop dat er een trend is naar meer gewichtsverlies na RYGB en GS, met name als de resultaten van volwassenen naar adolescenten worden geëxtrapoleerd. Bij de keuze voor één van de verschillende technieken, zullen de reductie van morbiditeit en de mogelijke complicaties op (zeer) lange termijn, zoals voedingsdeficiënties en Barrett oesophagus, in de overweging moeten worden meegenomen.
Onderbouwing
Achtergrond
Er is een wereldwijde toename van het aantal adolescenten met overgewicht en obesitas. Obesitas en met name ernstige obesitas (BMI > 35 kg/m2) gaat vaak gepaard met ernstige co-morbiditeit zoals diabetes mellitus type 2, hypertensie, slaapapnoe, hypercholesterolaemie en leververvetting en ook met verlies van kwaliteit van leven. Ook is de levensverwachting van deze patiëntengroep verminderd. De standaardbehandeling van obesitas en ernstige obesitas is gecombineerde leefstijlinterventie, multidisciplinaire behandeling op het gebied van leefstijl of een, maar het effect hiervan is niet altijd genoeg om substantiële gewichtsreductie en vermindering van gezondheidsrisico’s te verkrijgen. Om ernstige obesitas en de hieraan gelieerde co-morbiditeit in die gevallen toch zo goed mogelijk te behandelen kan bariatrische of metabole chirurgie een oplossing bieden bij adolescenten. De werkgroep verstaat onder adolescenten personen vanaf Tanner 4.
Zowel een maagband (LAGB), sleeve gastrectomy (SG) alsook een Roux-en-Y gastric bypass (RYGB), zijn hiervoor mogelijk en leiden alle in verschillende mate tot gewichtsreductie en vermindering van co-morbiditeiten. De vraag is wat de meest geschikte metabole operatie is voor adolescenten.
Conclusies / Summary of Findings
|
- GRADE |
Vanwege het ontbreken van vergelijkende studies bij adolescenten kan geen uitspraak worden gedaan welke chirurgische behandeling de voorkeur heeft betreffende gewichtsreductie bij adolescenten die in aanmerking komen voor metabole chirurgie. |
|
- GRADE |
Vanwege het ontbreken van vergelijkende studies bij adolescenten kan geen uitspraak worden gedaan welke chirurgische behandeling de voorkeur heeft betreffende de kwaliteit van leven bij adolescenten die in aanmerking komen voor metabole chirurgie. |
|
- GRADE |
Vanwege het ontbreken van vergelijkende studies bij adolescenten kan geen uitspraak worden gedaan welke chirurgische behandeling de voorkeur heeft betreffende de co-morbiditeiten bij kinderen die in aanmerking komen voor metabole chirurgie. |
Samenvatting literatuur
Beschrijving studies
In de review van Pedroso (2018) is gekeken naar het effect van metabole chirurgie (gastric band, gastric sleeve en gastric bypass) op BMI en gewichtsreductie (percent excess weight loss, berekend door het postoperatieve absolute gewichtsverlies te delen door het preoperatieve excess weight), bij adolescenten tot en met 19 jaar. De search in het review van Pedroso (2018) werd uitgevoerd tot 2 maart 2016. Artikelen werden geïncludeerd wanneer het observationele studies of gerandomiseerde gecontroleerde trials betroffen, er minimaal vijf patiënten werden geïncludeerd en de gewichtsreductie na 6, 12, 24 en 36 maanden werd geëvalueerd. Gedetailleerde inclusiecriteria zijn opgenomen in de evidence-tabel. Er werden 24 studies geïncludeerd met totaal 1928 adolescenten, waarvan 1010 patiënten een gastric band operatie ondergingen (16 studies), 139 een gastric sleeve (5 studies) en 779 een gastric bypass (8 studies). Vier studies rapporteerden resultaten van meerdere technieken, maar deze studies includeerden niet alleen adolescenten; 30% van de populatie in de studie van Inge (2016) was 18 jaar of ouder. In de studie van Lennerz (2014) was slechts 15% jonger dan 18 jaar. Patiënten in de studie van Messiah (2013) waren gemiddeld 18,5 jaar oud en in de studie van Loy (2015) was de gemiddelde leeftijd in de Roux-en-Y gastric bypass 18,6 jaar. De overige studies in het review waren niet-vergelijkende studies die resultaten van één operatietechniek rapporteerden. De gemiddelde leeftijd (±SD) van de patiënten in de gastric band groep was 16,7 (0,8) jaar, 16,2 (1,1) jaar in de gastric sleeve groep en 17,4 (1,1) jaar in de gastric bypass groep. De gemiddelde preoperatieve BMI (±SD) van de patiënten in de gastric band groep was 45,6 (2,5) kg/m2, 49,0 (3,6) kg/m2 in de gastric sleeve groep en 54,0 (7,0) kg/m2 in de gastric bypass groep. Er werden geen co-morbiditeiten gerapporteerd en gedetailleerde informatie over de manier waarop de operatie werd uitgevoerd ontbrak.
In de review van White (2015) is gekeken naar het effect van metabole chirurgie (adjustable gastric band, Roux-en-Y gastric bypass en sleeve gastrectomy) op psychologische- en kwaliteit van leven uitkomsten bij kinderen, adolescenten en jongvolwassenen tot 21 jaar. Deze search van deze studie werd uitgevoerd tot 28 juni 2014. Gedetailleerde in- en exclusiecriteria zijn opgenomen in de evidencetabel. Er werden 15 artikelen geïncludeerd die resultaten uit 10 verschillende patiëntcohorten beschreven. Slechts drie studies hadden een controlegroep, één studie was gerandomiseerd en vergeleek gastric banding met leefstijl interventie (O’Brien, 2010). De andere twee studies waren case-controle studies, waarbij één studie patiënten matchte met adolescenten die een niet-chirurgische behandeling ondergingen en volwassen patiënten die een vergelijkbare chirurgische behandeling ondergingen (Olbers, 2012). In de andere studie werden patiënten gematcht met gezonde, niet-obese adolescenten. Geen enkele geïncludeerde studie vergeleek metabole operatietechnieken met elkaar en voldeed dus aan de PICO behorende bij de zoekvraag. De studiepopulatie varieerde van 11 tot 101 patiënten (mediaan 32). Uitkomsten van 405 patiënten werden gerapporteerd, waarvan 139 patiënten een Roux-en-Y gastric bypass, 202 een adjustable gastric band en 64 een sleeve gastrectomy ondergingen. De leeftijd varieerde van negen tot 20 jaar met een gemiddelde leeftijd in de Roux-en-Y gastric bypass groep van 16,7 jaar, 16,2 jaar in de adjustable gastric band groep en 16,0 jaar in de sleeve gastrectomy groep. Baseline BMI was hoger in patiënten die de Roux-en-Y gastric bypass ondergingen (50,9 kg/m2) in vergelijking met de baseline BMI van patiënten uit de adjustable gastric band groep (46,5 kg/m2) en patiënten die sleeve gastrectomy ondergingen (46,4 kg/m2). Er werden geen co-morbiditeiten gerapporteerd en gedetailleerde informatie over de manier waarop de operatie werd uitgevoerd ontbrak.
Resultaten
Gewichtsreductie na twee jaar (percent excess weight loss)
De review van Pedroso (2018) gebruikte ‘percent excess weight loss’ als maat voor gewichtsreductie en poolde ‘excess weight loss’ van verschillende studies. Pedroso (2018) rapporteerde een gepoold gemiddeld percent ‘excess weight loss’ na twee jaar van -53,98 (95% BI -44,02 tot -63,95) in de gastric band groep, -71,00 (95% BI -57,00 tot -85,00) in de gastric sleeve groep en -69,55 (95% BI -59,78, tot -79,32) in de gastric bypass groep (figuur 1a).
Figuur 1 Uitkomstmaat excess weight loss na 2 jaar (A) en 3 jaar (B), uitgesplitst naar type operatie
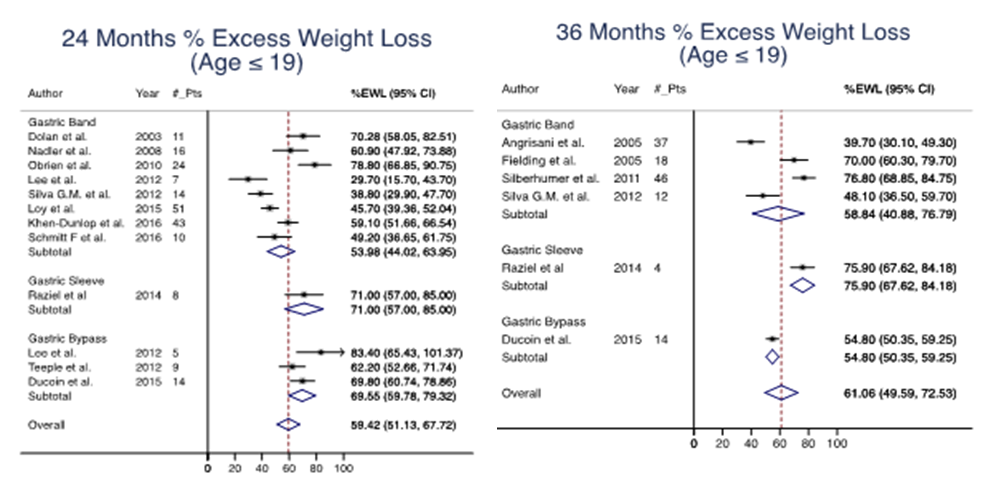
A B
Bron: Pedroso, 2018. #_Pts: aantal patiënten; EWL: excess weight loss; CI: betrouwbaarheidsinterval
Omdat gegevens over excess weight loss na vijf jaar niet werden gerapporteerd is de indirecte uitkomstmaat, excess weight loss na drie jaar gebruikt. De studie van Pedroso (2018) rapporteerde een gepoold gemiddeld percent excess weight loss na drie jaar van -58,84 (95% BI -40,88 tot -76,79) in de gastric band groep, -75,90 (-67,62 tot -84,18) in de gastric sleeve groep en -54,80 (-49,59 tot -72,53) in de gastric bypass groep (figuur 1b).
Kwaliteit van leven -follow-up tussen twee en vijf jaar
Eén studie geïncludeerd in het review van White (2015) rapporteerde over 50 adolescenten die een adjustable gastric band operatie hebben ondergaan de uitkomsten op kwaliteit van leven, gemeten met de Moorehead-Ardelt vragenlijst (opgetelde totaalscore ligt tussen de -3 en 3). De gemiddelde (SD) score bij baseline was 0,8 (0,3) en bij een follow-up duur van 34,7 maanden was de gemiddelde score 2,11 (0,8). Er werd geen verandering gezien tussen de scores na drie (2,13 (0,8)) en vijf (2,11, (0,8)) jaar follow-up. Een RCT geïncludeerd in het review van White (2015) vergeleek gastric banding met leefstijl interventie. Kwaliteit van leven werd gemeten met de CHQ CF-50 vragenlijst. Totaalscores na 2 jaar follow-up werden niet gerapporteerd,
De studie van White (2015) rapporteerde een gestandaardiseerd gemiddeld verschil van 2,05 (95% BI 1,19 tot 2,92) op de kwaliteit van leven gemeten met de pedsQL vragenlijst bij patiënten die de Roux-en-Y gastric bypass operatie hebben ondergaan. Deze vragenlijst werd afgenomen voor de operatie en gemiddeld 24 maanden daarna (Zeller, 2011).
Co-morbiditeiten (nierfunctie en diabetes) - follow up van twee en vijf jaar
De geïncludeerde systematische reviews rapporteerden niet over co-morbiditeiten na een metabole chirurgie bij kinderen die in aanmerking komen voor metabole chirurgie.
Cardiovasculaire uitkomsten - follow up van twee en vijf jaar
De geïncludeerde systematische reviews rapporteerden niet over cardiovasculaire uitkomsten na een metabole chirurgie bij kinderen die in aanmerking komen voor metabole chirurgie.
Psychologisch functioneren - follow up van twee en vijf jaar
De geïncludeerde systematische reviews rapporteerden niet over psychologisch functioneren na een metabole chirurgie bij kinderen die in aanmerking komen voor metabole chirurgie.
Postoperatieve complicaties - tot 30 dagen na de operatie
De geïncludeerde systematische reviews rapporteerden niet over complicaties na een metabole chirurgie bij kinderen die in aanmerking komen voor metabole chirurgie.
Bewijskracht van de literatuur
Gewichtsreductie (percent excess weight loss)
De bewijskracht voor de uitkomstmaat gewichtsreductie kon niet met GRADE beoordeeld worden gezien het ontbreken van vergelijkende studies.
Kwaliteit van leven
De bewijskracht voor de uitkomstmaat kwaliteit van leven kon niet met GRADE beoordeeld worden gezien het ontbreken van vergelijkende studies.
Co-morbiditeiten
De bewijskracht voor de uitkomstmaat co-morbiditeiten kon niet met GRADE beoordeeld worden gezien het ontbreken van vergelijkende studies.
Zoeken en selecteren
Om de uitgangsvraag te kunnen beantwoorden is er een systematische literatuuranalyse verricht naar de volgende zoekvraag:
Wat zijn de (on)gewenste effecten van verschillende metabole operatietechnieken bij adolescenten met obesitas?
P (Patiënten): adolescenten (12 tot 18 jaar/vanaf Tanner 4) die in aanmerking komen voor metabole chirurgie;
I (Interventie)/C: (Comparison)metabole chirurgie (gastric banding, gastric sleeve, gastric bypass);
O (Outcome): gewichtsreductie (body weight loss); co-morbiditeiten: diabetes; cardiovasculair; slaapapneusyndroom, leversteatose, kwaliteit van leven; psychologisch functioneren (alle hiervoor benoemde uitkomstmaten voor twee en vijf jaar postoperatief); complicaties postoperatief - tot 30 dagen
Relevante uitkomstmaten
De werkgroep achtte gewichtsreductie (weight loss/TBWL/EWL), complicaties, en co-morbiditeiten voor de besluitvorming cruciale uitkomstmaten; en kwaliteit van leven, psychologische uitkomsten en cardiovasculaire uitkomsten voor de besluitvorming belangrijke uitkomstmaten.
De werkgroep definieerde niet a priori de genoemde uitkomstmaten, maar hanteerde de in de publicaties gebruikte definities.
De werkgroep definieerde voor geen van de uitkomstmaten klinische (patiënt) relevante verschillen. We hanteerden daarom, indien van toepassing, de onderstaande grenzen voor klinische relevantie voor continue uitkomstmaten en vergeleken de resultaten met deze grenzen: RR < 0,75 of > 1,25) (GRADE-recommendation) of standardized mean difference (SMD=0,2 (klein); SMD=0,5 (matig); SMD=0,8 (groot)). De interpretatie van dichotome uitkomstmaten is sterk context gebonden en hiervoor werden a priori geen grenzen voor klinische relevantie benoemd.
Zoeken en selecteren (Methode)
In de databases Medline (via Pubmed) Embase (via Embase.com) en de Cochrane Library (via Wiley) is op 21 juni 2018 met relevante zoektermen gezocht naar studies die verschillende metabole operatietechnieken bij adolescenten beschreven. De zoekverantwoording is weergegeven onder het tabblad Verantwoording. De literatuurzoekactie leverde 178 treffers op. Studies werden geselecteerd op grond van de volgende selectiecriteria:
- primair vergelijkend onderzoek;
- artikel full-tekst beschikbaar in het Engels of Nederlands;
- patiënten tot en met 18 jaar, maximaal 10% 19 tot 21 jaar;
- follow-up van minstens 2 jaar (behalve voor postoperatieve complicaties).
Op basis van titel en abstract werden in eerste instantie 13 studies voorgeselecteerd. Na raadpleging van de volledige tekst, werden vervolgens alle studies geëxcludeerd (zie exclusietabel onder het tabblad Verantwoording).
Geen van de geïncludeerde studies voldeed aan de inclusiecriteria van de zoekvraag voor deze literatuursamenvatting, omdat er geen vergelijkende studies bij kinderen zijn die metabole operatietechnieken met elkaar vergeleken.
Gezien de afwezigheid van vergelijkende studies bij kinderen is gekozen om een korte beschrijving van de uitkomsten te rapporteren van met name niet-vergelijkende studies bij adolescenten tot en met 19 jaar (Pedroso, 2018) en 21 jaar (White, 2015). De belangrijkste studiekarakteristieken en resultaten zijn opgenomen in de evidencetabellen. Vanwege het ontbreken van een controlegroep konden op basis van deze studies konden geen conclusies worden getrokken en werden de studies niet gegradeerd volgens GRADE.
Referenties
- De Jong MMC, Hinnen C. Bariatric surgery in young adults: a multicenter study into weight loss, dietary adherence, and quality of life. Surg Obes Relat Dis. 2017 Jul;13(7):1204-1210. doi: 10.1016/j.soard.2017.02.026. Epub 2017 Mar 7.
- O'Brien PE, Sawyer SM, Laurie C, Brown WA, Skinner S, Veit F, Paul E, Burton PR, McGrice M, Anderson M, Dixon JB. Laparoscopic adjustable gastric banding in severely obese adolescents: a randomized trial. JAMA. 2010 Feb 10;303(6):519-26.
- Pedroso FE, Angriman F, Endo A, Dasenbrock H, Storino A, Castillo R, Watkins AA, Castillo-Angeles M, Goodman JE, Zitsman JL. Weight loss after bariatric surgery in obese adolescents: a systematic review and meta-analysis. Surg Obes Relat Dis. 2018 Mar;14(3):413-422.
- White B, Doyle J, Colville S, Nicholls D, Viner RM, Christie D. Systematic review of psychological and social outcomes of adolescents undergoing bariatric surgery, and predictors of success. Clin Obes. 2015 Dec;5(6):312-24.
- Yeung KT, Penney N, Ashrafian L, Darzi A, Ashrafian H. Does sleeve gastrectomy expose the diatal oesophagus to severe reflux? A systematic review and meta-analysis. Ann Surg. 2020 Feb;271(2):257-65.
Evidence tabellen
Evidence table for systematic review of RCTs and observational studies (intervention studies)
|
Study reference |
Study characteristics |
Patient characteristics |
Intervention (I) |
Comparison / control (C) |
Follow-up |
Outcome measures and effect size |
Comments |
|
Pedroso,
(individual study characteristics deduced from (1st author, year of publication ))
PS., study characteristics and results are extracted from the SR (unless stated otherwise) |
SR and meta-analysis of RCTs / cohort studies)
Literature search up to (march/2016)
A: Dolan, 2003 B: Angrisani, 2005 C: Fielding, 2005 D: Nadler, 2008 E: Holterman, 2010 F: O’brien, 2010 G: Conroy, 2011 H: Silberhumer, 2011 I: Lee, 2012 J: Silva, 2012 K: Messiah, 2013 L: Lennerz, 2014 M: Loy, 2015 N: Inge, 2016 O: Khen-Dunlop, 2016 P: Schmitt F, 2016 Q: Oberbach, 2012 R: Raziel, 2014 S: Olbers, 2012 T: Ratcliff, 2012 U: Teeple, 2012 V: Matsuo, 2013 W: Ducoin, 2015
Study design: See Table 1: Included studies for meta-analysis of adolescent patients (age ≤19)
Setting and Country: See Table 1: Included studies for meta-analysis of adolescent patients (age ≤19)
Source of funding: See Table 1: Included studies for meta-analysis of adolescent patients (age ≤19) |
Inclusion criteria SR: - Prospective and retrospective observational studies as well as randomized controlled trials - Studies were limited to adolescent patients, as defined by the World Health Organization (10–19 years of age). Additional studies with an expanded adolescent age group, inclusive of patients up to 21 years of age, where a majority of the patients were of adolescent age, were also assessed in one of our sensitivity analyses. - Studies evaluating gastric band, gastric sleeve, or gastric bypass in at least 5 patients. - studies that evaluated weight loss at the specified follow-up times (6, 12, 24, and 36 months).
Exclusion criteria SR: - published abstracts, case reports, letters, comments, reviews - articles in languages other than English or Spanish - studies with participants <21 years of age. - studies with pooled estimates of weight loss, irrespective of follow-up time, were excluded.
24 studies included for meta-analysis of adolescent patients (age≤19)
Important patient characteristics at baseline: See Table 1: Included studies for meta-analysis of adolescent patients (age ≤19)
None of the included observational studies did control for confounding variables.
Groups comparable at baseline? Not described |
Describe intervention:
See Table 1: Included studies for meta-analysis of adolescent patients (age ≤19) |
Describe control:
See Table 1: Included studies for meta-analysis of adolescent patients (age ≤19) |
End-point of follow-up:
See Supplemental Table 3: Study Quality Assessment (Adolescent Patients, Age ≤19)
For how many participants were no complete outcome data available?
See Supplemental Table 3: Study Quality Assessment (Adolescent Patients, Age ≤19) |
Outcome measure-1 Defined as percent excess weight loss (postoperative absolute weight loss/preoperative excess weight)
Effect measure: mean difference (95% CI):
See Supplemental Figure 7: Forest plots for percent excess weight loss (%EWL) in all patients (Adolescent (Age ≤ 19) and Expanded Adolescent (Age ≤ 21) studies) at 6, 12, 24, 36 Months.
Pooled effect (random effects model): See Table 2: Pooled mean weight loss measures at discrete time points by surgery type for adolescent (age ≤19) patients
|
Facultative:
Brief description of author’s conclusion
Personal remarks on study quality, conclusions, and other issues (potentially) relevant to the research question
Level of evidence: GRADE (per comparison and outcome measure) including reasons for down/upgrading
Sensitivity analyses (excluding small studies; excluding studies with short follow-up; excluding low quality studies; relevant subgroup-analyses); mention only analyses which are of potential importance to the research question
Heterogeneity: clinical and statistical heterogeneity; explained versus unexplained (subgroupanalysis) |
|
White, 2015
(individual study characteristics deduced from (1st author, year of publication ))
PS., study characteristics and results are extracted from the SR (unless stated otherwise) |
SR and meta-analysis of (RCTs / cohort / case-control studies)
Literature search up to (July/2014)
A: O’Brien, 2010 B: Silberhumer, 2006 C: Silberhumer, 2011 D: Jarvholm, 2012 E: Olbers, 2012 F: Loux, 2008 G: Ratcliff, 2012 H: Zeller, 2009 I: Zeller, 2011 J: Sysko, 2012 K: Collins, 2007 L: Holterman, 2007 M: Holterman, 2010 N: Aldaqal, 2013 O: Raziel, 2014
Study design: See Table 1 Summary of eligible studies
Setting and Country: See Table 1 Summary of eligible studies
Source of funding: Not reported |
Inclusion criteria SR: 1. Subjects were children, adolescents or young adults up to 21 years undergoing bariatric surgery of any type 2. Reported either: a. Psychological outcomes of bariatric surgery, including QOL. b. Psychological or social predictors of outcomes of surgery. Outcomes were defined in the broadest sense, and included changes in weight, medical comorbidities as well as psychological outcomes. 3. Used either: a. Validated questionnaires before and after surgery, or questionnaires that compared post-operative to preoperative state or qualitative studies. b. Validated diagnostic system to detect prevalence of mental health disorders. - studies published in peer-reviewed journals
Exclusion criteria SR: - nonsequential case series and studies with less than 10 cases, with the aim of minimizing selection bias. - conference abstracts and letters to editors - papers not written in English
15 studies included
Important patient characteristics at baseline: See Table 1 Summary of eligible studies
Groups comparable at baseline? Authors stated that the majority of the included studies were uncontrolled pre-post studies |
Describe intervention:
See Table 1 Summary of eligible studies |
Describe control:
See Table 1 Summary of eligible studies |
End-point of follow-up:
See Table 1 Summary of eligible studies
For how many participants were no complete outcome data available? (intervention/control)
See Table 1 Summary of eligible studies
|
Outcome measure-1 Defined as Quality of life measured with validated questionnaires before and after surgery, or questionnaires that compared post-operative to preoperative state or qualitative studies.
Effect measure: mean difference (95% CI): Silberhumer (2006) reported outcomes for 50 adolescents, who underwent adjustable gastric band surgery, firstly at mean follow-up duration of 34.7 months and subsequently at 3 and 5 years (28,29). Moorehead–Ardelt mean (SD) scores improved from 0.8 (0.3) at baseline to 2.11 (0.8) at a mean follow-up duration of 34.7 months. No change was seen between 3- and 5-year scores (mean (SD) 2.13 (0.8) and 2.11 (0.8)).
Zeller (2011) reported a pedsQL standardised mean difference (95% CI) of 2.05 (1.19, 2.92) baseline compared with a follow-up of 24 months, for patients who underwent a Roux-en-Y gastric bypass surgery.
|
Facultative:
Brief description of author’s conclusion
Personal remarks on study quality, conclusions, and other issues (potentially) relevant to the research question
Level of evidence: GRADE (per comparison and outcome measure) including reasons for down/upgrading
Sensitivity analyses (excluding small studies; excluding studies with short follow-up; excluding low quality studies; relevant subgroup-analyses); mention only analyses which are of potential importance to the research question
Heterogeneity: clinical and statistical heterogeneity; explained versus unexplained (subgroupanalysis) |
Risk of bias assessment
Table of quality assessment for systematic reviews of RCTs and observational studies
|
Study
First author, year |
Appropriate and clearly focused question?1
Yes/no/unclear |
Comprehensive and systematic literature search?2
Yes/no/unclear |
Description of included and excluded studies?3
Yes/no/unclear |
Description of relevant characteristics of included studies?4
Yes/no/unclear |
Appropriate adjustment for potential confounders in observational studies?5
Yes/no/unclear/notapplicable |
Assessment of scientific quality of included studies?6
Yes/no/unclear |
Enough similarities between studies to make combining them reasonable?7
Yes/no/unclear |
Potential risk of publication bias taken into account?8
Yes/no/unclear |
Potential conflicts of interest reported?9
Yes/no/unclear |
|
Pedroso, 2018 |
Yes, efficacy of bariatric procedures (gastric band, gastric sleeve, gastric bypass), in obese adolescent patients on absolute BMI (kg/m2), and percent excess weight loss at 6, 12, 24, and 36 months. |
Yes, a search strategy was developed with a qualified librarian and a comprehensive search of the literature was performed using PubMed, EMBASE, and Cochrane databases on March 2, 2016 (Supplemental Fig. 1). They also reviewed reference lists of retrieved articles for any other related articles not included in the search. |
Yes, see figure 1: Design and results of systematic literature review |
Yes, see Table 1 Included studies for meta-analysis of adolescent patients (age ≤19). |
No, none of the included observational studies did control for confounding variables. |
Yes, see Supplemental Table 2: Study quality assessment (Adolescent (Age ≤ 19) studies). |
Yes, all patients were 19 years or younger and preoperative BMI was ˃ 40 |
no |
Yes |
|
White, 2015 |
Yes, 1. What psychological and quality-of-life factors are associated with outcomes of bariatric surgery? 2. What are the psychological and quality-of-life outcomes of surgery in adolescence? |
Yes, PubMed, EMBASE, ISI Web of Science and PsychInfo using the PubMed or equivalent search terms presented in Fig. 1 (mapped and exploded terms used). No date limits were set during the search. The reference lists of all included studies and reviews were searched for additional studies. |
Yes, see Figure 2 PRISMA flowchart of clinical trials included in the systematic review. |
Yes, see Table 1 Summary of eligible studies |
No, authors stated that the majority of the included studies were uncontrolled pre-post studies |
No |
Yes, all patients were 21 years or younger and preoperative BMI was ˃ 40 |
no |
No, conflicts of interest were only reported for the systematic review, but not for each of the included studies. |
- Research question (PICO) and inclusion criteria should be appropriate and predefined.
- Search period and strategy should be described; at least Medline searched; for pharmacological questions at least Medline + EMBASE searched.
- Potentially relevant studies that are excluded at final selection (after reading the full text) should be referenced with reasons.
- Characteristics of individual studies relevant to research question (PICO), including potential confounders, should be reported.
- Results should be adequately controlled for potential confounders by multivariate analysis (not applicable for RCTs).
- Quality of individual studies should be assessed using a quality scoring tool or checklist (Jadad score, Newcastle-Ottawa scale, risk of bias table et cetera).
- Clinical and statistical heterogeneity should be assessed; clinical: enough similarities in patient characteristics, intervention and definition of outcome measure to allow pooling? For pooled data: assessment of statistical heterogeneity using appropriate statistical tests (for example Chi-square, I2)?
- An assessment of publication bias should include a combination of graphical aids (for example funnel plot, other available tests) and/or statistical tests (for example Egger regression test, Hedges-Olken). Note: If no test values or funnel plot included, score “no”. Score “yes” if mentions that publication bias could not be assessed because there were fewer than 10 included studies.
- Sources of support (including commercial co-authorship) should be reported in both the systematic review and the included studies. Note: To get a “yes,” source of funding or support must be indicated for the systematic review AND for each of the included studies.
Tabel Exclusie na het lezen van het volledige artikel
|
Auteur en jaartal |
Redenen van exclusie |
|
Aikenhead, 2011 |
Pedroso (2018) heeft een meer recente search en is daarom geïncludeerd in plaats van Aikenhead (2011) |
|
Black, 2013 |
Pedroso (2018) heeft meer recente search en is daarom geïncludeerd in plaats van Black (2013) |
|
Bondada, 2011 |
Geen systematische review |
|
Nocca, 2014 |
Retrospectieve studie 18-20 jarigen |
|
Paulus, 2015 |
Pedroso (2018) heeft een meer recente search en is daarom geïncludeerd in plaats van Paulus (2015) |
|
Rajjo, 2017 |
Pedroso (2018) gekozen (Rajjo (2017) past veel non-chirurgie toe) |
|
Beamish, 2017 |
Study protocol |
|
White, 2017 |
Geen rapportage EWL; complicatie uitkomsten niet gesplitst per behandelmodaliteit |
|
Panca, 2018 |
Kosteneffectiviteit |
|
Michalsky, 2018 |
Voldoet niet aan PICO |
|
Inge, 2018 |
>10% van de studiepopulatie boven de 18 jaar |
|
Inge, 2017 |
>10% boven de 18 jaar |
|
Olbers, 2017 |
Vergelijkt geen twee chirurgische technieken binnen patiënten <18 |
Verantwoording
Beoordelingsdatum en geldigheid
Publicatiedatum : 28-10-2020
Beoordeeld op geldigheid : 28-10-2020
Voor het beoordelen van de actualiteit van deze richtlijn is de werkgroep niet in stand gehouden. Uiterlijk in 2025 bepaalt het bestuur van de Nederlandse Vereniging voor Heelkunde of de modules van deze richtlijn nog actueel zijn. Op modulair niveau is een onderhoudsplan beschreven. Bij het opstellen van de richtlijn heeft de werkgroep per module een inschatting gemaakt over de maximale termijn waarop herbeoordeling moet plaatsvinden en eventuele aandachtspunten geformuleerd die van belang zijn bij een toekomstige herziening (update). De geldigheid van de richtlijn komt eerder te vervallen indien nieuwe ontwikkelingen aanleiding zijn een herzieningstraject te starten.
De Nederlandse Vereniging voor Heelkunde is regiehouder van deze richtlijn en eerstverantwoordelijke op het gebied van de actualiteitsbeoordeling. De andere aan deze richtlijn deelnemende wetenschappelijke verenigingen of gebruikers van de richtlijn delen de verantwoordelijkheid en informeren de regiehouder over relevante ontwikkelingen binnen hun vakgebied.
|
Module1 |
Regiehouder(s)2 |
Jaar van autorisatie |
Eerstvolgende beoordeling actualiteit richtlijn3 |
Frequentie van beoordeling op actualiteit4 |
Wie houdt er toezicht op actualiteit5 |
Relevante factoren voor wijzigingen in aanbeveling6 |
|
Operatietechniek bij adolescenten |
NVvH |
2020 |
2022 |
1x per 2 jaar |
NVvH / NVK |
Publicatie van nieuwe studies over dit onderwerp. |
|
[1] Naam van de module 2 Regiehouder van de module (deze kan verschillen per module en kan ook verdeeld zijn over meerdere regiehouders) 3 Maximaal na vijf jaar 4 (half)Jaarlijks, eens in twee jaar, eens in vijf jaar 5 regievoerende vereniging, gedeelde regievoerende verenigingen, of (multidisciplinaire) werkgroep die in stand blijft 6 Lopend onderzoek, wijzigingen in vergoeding/organisatie, beschikbaarheid nieuwe middelen |
||||||
Algemene gegevens
De richtlijnontwikkeling werd ondersteund door het Kennisinstituut van de Federatie Medisch Specialisten en werd gefinancierd uit de Stichting Kwaliteitsgelden Medisch Specialisten (SKMS) en/of andere bron. De financier heeft geen enkele invloed gehad op de inhoud van de richtlijn.
Doel en doelgroep
Doel
Doel van deze herziening is om tot een richtlijn te komen waarin de meest recente kennis omtrent de chirurgische zorg voor patiënten met obesitas is vastgelegd.
Doelgroep
Deze richtlijn is geschreven voor alle leden van de beroepsgroepen die betrokken zijn bij de zorg voor patiënten met obesitas.
Samenstelling werkgroep
Voor het ontwikkelen van de richtlijn is in 2017 een multidisciplinaire werkgroep ingesteld, bestaande uit vertegenwoordigers van alle relevante specialismen die betrokken zijn bij de zorg voor patiënten met ernstige obesitas (zie hiervoor de samenstelling van de werkgroep).
De werkgroepleden zijn door hun beroepsverenigingen gemandateerd voor deelname. De werkgroep is verantwoordelijk voor de integrale tekst van deze richtlijn.
Werkgroep
- Dr. F.J. Berends, chirurg, Nederlandse Vereniging voor Heelkunde (voorzitter)
- Dr. I.F. Faneyte, chirurg, ZiekenhuisGroep Twente, Almelo/Hengelo, Nederlandse Vereniging voor Heelkunde
- Dr. R. Schouten, chirurg, Flevoziekenhuis, Almere, Nederlandse Vereniging voor Heelkunde
- Dr. F.M.H. van Dielen, chirurg, Máxima Medisch Centrum, Veldhoven/Eindhoven, Nederlandse Vereniging voor Heelkunde
- Prof. dr. L.W.E. van Heurn, hoogleraar kinderchirurgie, chirurg, Amsterdam UMC locatie AMC, Amsterdam, plaats, Nederlandse Vereniging voor Heelkunde
- Dr. S. Bouma- de Jongh, kinderarts, De Kinderartsenpraktijk, Nederlandse Vereniging voor Kindergeneeskunde
- Dr. A.C.E. Vreugdenhil, kinderarts, MUMC+, Maastricht, Nederlandse Vereniging voor Kindergeneeskunde
- Dr. A.P. van Beek, internist, UMCG, Groningen, Nederlandse Internisten Vereniging
- Dr. J.S. Burgerhart, internist i.o., Erasmus MC, Rotterdam tot 31 december 2019, vanaf 1 januari 2020 internist-vasculair geneeskundige, Ziekenhuis St Jansdal, Harderwijk, Nederlandse Internisten Vereniging
- Dr. M.J.M. Groenen, MDL-arts, Rijnstate, Arnhem, Nederlandse Vereniging van Maag-Darm-Leverartsen
- Dr. S.V. Koenen, gynaecoloog, Elisabeth-TweeSteden-Ziekenhuis, Tilburg, Nederlandse Vereniging voor Obstetrie en Gynaecologie
- Drs. M.S.Q. Kortenhorst, gynaecoloog i.o. UMC Utrecht, Utrecht, Nederlandse Vereniging voor Obstetrie en Gynaecologie
- Dr. R.C. Painter, gynaecoloog, Amsterdam UMC, locatie AMC, Nederlandse Vereniging voor Obstetrie en Gynaecologie
- Dr. J.O.E.H. van Laar, gynaecoloog, Máxima Medisch Centrum, Veldhoven/Eindhoven, Nederlandse Vereniging voor Obstetrie en Gynaecologie
- N.G. Cnossen, patiëntvertegenwoordiger, Nederlandse Stichting Over Gewicht
- Dr. C. Hinnen, klinisch psycholoog, LUMC, Leiden, Nederlands Instituut van Psychologen
- E. Govers BSc., diëtist, Amstelring, Amsterdam, Nederlandse Vereniging van Diëtisten
Klankbordgroep
- Prof. dr. E.F.C. van Rossum, internist, Erasmus MC, Rotterdam, Nederlandse Internisten Vereniging
Met ondersteuning van
- Dr. A. Bijlsma, adviseur, Kennisinstituut van de Federatie Medisch Specialisten (vanaf oktober 2018)
- Dr. J. Buddeke, adviseur, Kennisinstituut van de Federatie Medisch Specialisten (vanaf oktober 2018)
- Dr. W.A. van Enst, senior adviseur, Kennisinstituut van de Federatie Medisch Specialisten (tot oktober 2018)
- Dr. S.N. Hofstede, senior adviseur, Kennisinstituut van de Federatie Medisch Specialisten (vanaf oktober 2018)
- Drs. A.A. Lamberts, senior adviseur, Kennisinstituut van de Federatie Medisch Specialisten (vanaf oktober 2018)
- J.C.F. Ket, medisch informatiespecialist, Van Dusseldorp, Delvaux & Ket
- I. van Dusseldorp, medisch informatiespecialist, Van Dusseldorp, Delvaux & Ket
- E. Delvaux, medisch informatiespecialist, Van Dusseldorp, Delvaux & Ket
Belangenverklaringen
De KNMG-code ter voorkoming van oneigenlijke beïnvloeding door belangenverstrengeling is gevolgd. Alle werkgroepleden hebben schriftelijk verklaard of zij in de laatste drie jaar directe financiële belangen (betrekking bij een commercieel bedrijf, persoonlijke financiële belangen, onderzoeksfinanciering) of indirecte belangen (persoonlijke relaties, reputatiemanagement, kennisvalorisatie) hebben gehad. Een overzicht van de belangen van werkgroepleden en het oordeel over het omgaan met eventuele belangen vindt u in de onderstaande tabel. De ondertekende belangenverklaringen zijn op te vragen bij het secretariaat van het Kennisinstituut van Medisch Specialisten.
|
Achternaam WG-lid |
Hoofdfunctie |
Nevenwerkzaamheden |
Persoonlijke financiële belangen |
Persoonlijke relaties |
Extern gefinancierd onderzoek |
Intellectuele belangen en reputatie |
Overige belangen |
Getekend op |
Actie (voorstel) |
|
Berends (voorzitter) |
Freelance chirurg |
Consultant Johnson & Johnson tot september 2018 (betaald) |
De firma Johnson & Johnson heeft een "baratric and metabolic board" waarvan ik lid ben. (Betaald) |
geen |
geen |
|
geen |
24-11-2017 |
Geen. Er staan geen producten van Johnson in deze richtlijn. |
|
Hinnen |
Oncologisch centrum, LUMC, afdeling medische psychologie en ziekenhuis-psychiatrie, MC Slotervaart |
Bestuur Nederlandse Behavioral Medicine Federatie (onbetaald) |
geen |
geen |
geen |
geen |
geen |
31-10-2017 |
Geen |
|
Schouten |
Chirurg, Flevoziekenhuis te Almere |
geen |
geen |
geen |
geen |
geen |
geen |
8-11-2017 |
Geen |
|
Groenen |
Maag Darm Leverarts, werkzaam in Rijnstate Ziekenhuis te Arnhem |
Concilium Gastroenterolgicum, onbetaald |
geen |
geen |
Betrokken bij onderzoek betreffende Chronische darmontsteking (Crohn en Colitis Ulcerosa) waarbij ondersteuning door industrie. |
geen |
geen |
9-11-2017 |
Geen, gefinancierde onderzoeken/ training gaan niet over obesitas |
|
Faneyte |
Chirurg 75% ZiekenhuisgroepTwente |
geen |
geen persoonlijke financiële belangen behoudens eigen werk als vrijgevestigd bariatrisch chirurg |
geen |
geen |
geen |
geen |
9-11-2017 |
Geen |
|
Govers |
Diëtist, Stichting Amstelring (inmiddels niet meer werkzaam) |
Voorzitter Kenniscentrum Diëtisten Overgewicht en Obesitas, Amsterdam, |
geen |
geen |
geen |
geen |
- |
26-11-2017 |
Geen |
|
Van Laar |
gynaecoloog |
Assistant professor TU/e |
geen |
geen |
geen |
geen |
geen |
1-12-2017 |
Geen |
|
Koenen |
Gynaecoloog, UMC Utrecht (vanaf 1 januari 2018 ETZ, Tilburg) 1,0 FTE werkzaam |
Voorzitter Werkgroep Otterlo NVOG (werkgroep die verantwoordelijk is voor richtlijnen over de Verloskunde). Onbetaald |
geen |
geen |
geen |
geen |
nee |
12-12-2017 |
Geen |
|
Painter |
Gynaecoloog, Afdeling Verloskunde, AMC, Amsterdam 0,9 FTE |
• Affiliatie: Gynaecoloog Amsterdam UMC • lid van de werkgroep modulaire richtlijn Zwangerschap en Obesitas (NVOG). • vice voorzitter van de NVOG Pijler FMG Wetenschapscommissie • voorzitter SIG NVOG Diabetes, Obesitas en Zwangerschap • lid van de Koepel Wetenschap NVOG • lid van de RIVM Commissie Programma Nationale Hielprik Screening (namens de NVOG) • lid stuurgroep James Lind Alliance PSP 'Hyperemesis Gravidarum' |
geen |
geen |
CVON/ Nederlandse Hartstichting, WOMB project (hoofdaanvrager prof Roseboom) AMC-VuMc Alliantie OiO (mede aanvrager dr AE Budding) |
Lid Wetenschappelijke Advies Raad Stichting ZEHG (Hyperemesis Gravidarum patiënten vereniging) |
geen |
29-11-2017 |
Geen, de onderzoeken betreffen onderwerpen die buiten de afbakening van de richtlijn vallen. |
|
Kortenhorst |
Gynaecoloog-in-opleiding Wilhelmina Kinderziekenhuis |
geen |
geen |
geen |
geen |
geen |
geen |
1-12-2017 |
Geen |
|
Cnossen |
Ervaringsdeskundige werkgroep bariatrie van de Nederlandse stichting Over Gewicht -(Onbetaald) |
geen |
geen |
geen |
geen |
geen |
geen |
19-1-2018 |
Geen |
|
Burgerhart |
internist- vasculair geneeskundig i.o. in opleiding Erasmus MC Rotterdam t/m 31-12-2019. Vanaf 1-1-2020 internist-vasculair geneeskundige, Ziekenhuis St Jansdal, Harderwijk |
geen |
geen |
geen |
geen |
geen |
geen |
18-5-2018 |
Geen |
|
Heurn |
Kinderchirurg, hoogleraar kinderchirurgie AMC en VUMC |
geen |
geen |
geen |
geen |
Hoofdonderzoeker BASIC trial: onderzoek naar bariatrische |
geen |
28-2-2018 |
Geen, onderzoek wordt op dit moment gefinancierd door het ziekenhuis zelf. Funding wordt nog wel gezocht. Resultaten nog niet bekend |
|
Beek |
internist-endocrinoloog (100%) in het UMC Groningen. |
geen |
geen |
geen |
Select studie. Effecten op cardiovasculaire uitkomsten bij patiënten met overgewicht of obesitas (Novo Nordisk). Het betreft een multicenter trial waarbij in totaal 17500 patiënten worden geïncludeerd. Mijn centrum zal 25 patiënten includeren en NL in totaal 250. Ik ben National Leader in deze studie die is gestart 24-10-2018. Uitkomsten worden verwacht in 2023. Geen belangen verstrengeling zowel inhoudelijk (resultaten nog niet bekend) als financieel. |
geen |
geen |
13-7-2018 |
Geen
Uitkomsten van de studie worden verwacht in 2023. Redelijkerwijs zal deze studie dus geen belangenverstrengeling opleveren omdat er geen uitkomsten nog van de studie zijn. |
|
Dielen |
Bariatrisch chirurg |
0.0 fte aanstelling in het Mumc+ als gastoperateur voor de BASIC trial. Betaald |
geen |
geen |
geen |
Gastroperateur van de BASIC trial en derhalve hierbij actief betrokken. - Principal investigator van een internationale multicenter prospectief gerandomiseerde studie gastric sleeve versus. gastric bypass in adolescenten. (TEEN-Best). Voorlopige startdatum 1 september 2018 |
geen |
6-3-2018 |
Geen, onderzoek wordt op dit moment gefinancierd door het ziekenhuis zelf. Funding wordt nog wel gezocht. Resultaten nog niet bekend |
Inbreng patiëntenperspectief
Er werd aandacht besteed aan het patiëntenperspectief door een afgevaardigde van de Stichting Over Gewicht (voorheen Nederlandse Obesitas Vereniging) plaats te laten nemen in de werkgroep. De volgende patiëntenorganisaties zijn uitgenodigd voor de Invitational conference: Patiëntenfederatie Nederland, Hart en Vaatgroep, Diabetesvereniging en Stichting Over Gewicht. Een verslag van deze bijeenkomst is besproken in de werkgroep en de belangrijkste knelpunten zijn verwerkt in de richtlijn. Tijdens de oriënterende zoekactie (uitgevoerd op 18 december 2017) werd gezocht op literatuur naar patiëntenperspectief (zie Strategie voor zoeken en selecteren van literatuur). De conceptrichtlijn is tevens voor commentaar voorgelegd aan de Patiëntenfederatie Nederland, Hart en Vaatgroep, Diabetesvereniging en Stichting Over Gewicht.
Methode ontwikkeling
Evidence based
Implementatie
In de verschillende fasen van de richtlijnontwikkeling is rekening gehouden met de implementatie van de richtlijn (module) en de praktische uitvoerbaarheid van de aanbevelingen. Daarbij is uitdrukkelijk gelet op factoren die de invoering van de richtlijn in de praktijk kunnen bevorderen of belemmeren. Het implementatieplan is te vinden bij de aanverwante producten.
Werkwijze
AGREE
Deze richtlijn is opgesteld conform de eisen vermeld in het rapport Medisch Specialistische Richtlijnen 2.0 van de adviescommissie Richtlijnen van de Raad Kwaliteit. Dit rapport is gebaseerd op het AGREE II instrument (Appraisal of Guidelines for Research & Evaluation II; Brouwers, 2010), dat een internationaal breed geaccepteerd instrument is. Voor een stap-voor-stap beschrijving hoe een evidence-based richtlijn tot stand komt wordt verwezen naar het stappenplan Ontwikkeling van Medisch Specialistische Richtlijnen van het Kennisinstituut van de Federatie Medisch Specialisten.
Knelpuntenanalyse
Tijdens de voorbereidende fase inventariseerden de voorzitter van de werkgroep en de adviseur de knelpunten. Tevens zijn er knelpunten aangedragen door verschillende stakeholders tijdens een Invitational conference. Een verslag hiervan is opgenomen onder aanverwante producten.
Uitgangsvragen en uitkomstmaten
Op basis van de uitkomsten van de knelpuntenanalyse zijn door de voorzitter en de adviseur concept-uitgangsvragen opgesteld. Deze zijn met de werkgroep besproken waarna de werkgroep de definitieve uitgangsvragen heeft vastgesteld. Vervolgens inventariseerde de werkgroep per uitgangsvraag welke uitkomstmaten voor de patiënt relevant zijn, waarbij zowel naar gewenste als ongewenste effecten werd gekeken. De werkgroep waardeerde deze uitkomstmaten volgens hun relatieve belang bij de besluitvorming rondom aanbevelingen, als cruciaal (kritiek voor de besluitvorming), belangrijk (maar niet cruciaal) en onbelangrijk. Tevens definieerde de werkgroep tenminste voor de cruciale uitkomstmaten welke verschillen zij klinisch (patiënt) relevant vonden.
Strategie voor zoeken en selecteren van literatuur
Er werd eerst oriënterend gezocht naar bestaande buitenlandse richtlijnen (GIN-database), systematische reviews, literatuur over patiëntvoorkeuren en patiëntrelevante uitkomstmaten (Medline, Comet-initiative en COSMIN database). Vervolgens werd voor de afzonderlijke uitgangsvragen aan de hand van specifieke zoektermen gezocht naar gepubliceerde wetenschappelijke studies in (verschillende) elektronische databases. Tevens is aanvullend gezocht naar studies aan de hand van de literatuurlijsten van de geselecteerde artikelen. In eerste instantie werd gezocht naar studies met de hoogste mate van bewijs. De werkgroepleden selecteerden de via de zoekactie gevonden artikelen op basis van vooraf opgestelde selectiecriteria. De geselecteerde artikelen werden gebruikt om de uitgangsvraag te beantwoorden. De databases waarin is gezocht, de zoekstrategie en de gehanteerde selectiecriteria zijn te vinden in de module met desbetreffende uitgangsvraag. De zoekstrategie voor de oriënterende zoekactie en patiëntenperspectief zijn opgenomen onder aanverwante producten.
Kwaliteitsbeoordeling individuele studies
Individuele studies werden systematisch beoordeeld, op basis van op voorhand opgestelde methodologische kwaliteitscriteria, om zo het risico op vertekende studieresultaten (risk of bias) te kunnen inschatten. Deze beoordelingen kunt u vinden in de Risk of Bias (RoB) tabellen. De gebruikte RoB instrumenten zijn gevalideerde instrumenten die worden aanbevolen door de Cochrane Collaboration: AMSTAR - voor systematische reviews; Cochrane - voor gerandomiseerd gecontroleerd onderzoek; Newcastle-Ottowa - voor observationeel onderzoek; QUADAS II - voor diagnostisch onderzoek.
Samenvatten van de literatuur
De relevante onderzoeksgegevens van alle geselecteerde artikelen werden overzichtelijk weergegeven in evidencetabellen. De belangrijkste bevindingen uit de literatuur werden beschreven in de samenvatting van de literatuur. Bij een voldoende aantal studies en overeenkomstigheid (homogeniteit) tussen de studies werden de gegevens ook kwantitatief samengevat (meta-analyse) met behulp van Review Manager 5.
Beoordelen van de kracht van het wetenschappelijke bewijs
A) Voor interventievragen (vragen over therapie of screening)
De kracht van het wetenschappelijke bewijs werd bepaald volgens de GRADE-methode. GRADE staat voor ‘Grading Recommendations Assessment, Development and Evaluation’ (zie http://www.gradeworkinggroup.org/).
GRADE onderscheidt vier gradaties voor de kwaliteit van het wetenschappelijk bewijs: hoog, redelijk, laag en zeer laag. Deze gradaties verwijzen naar de mate van zekerheid die er bestaat over de literatuurconclusie (Schünemann, 2013).
|
GRADE |
Definitie |
|
Hoog |
|
|
Redelijk* |
|
|
Laag |
|
|
Zeer laag |
|
*in 2017 heeft het Dutch GRADE Network bepaalt dat de voorkeursformulering voor de op een na hoogste gradering ‘redelijk’ is in plaats van ‘matig’
B) Voor vragen over diagnostische tests, schade of bijwerkingen, etiologie en prognose
De kracht van het wetenschappelijke bewijs werd eveneens bepaald volgens de GRADE-methode: GRADE-diagnostiek voor diagnostische vragen (Schünemann, 2008), en een generieke GRADE-methode voor vragen over schade of bijwerkingen, etiologie en prognose. In de gehanteerde generieke GRADE-methode werden de basisprincipes van de GRADE-methodiek toegepast: het benoemen en prioriteren van de klinisch (patiënt) relevante uitkomstmaten, een systematische review per uitkomstmaat, en een beoordeling van bewijskracht op basis van de vijf GRADE-criteria (startpunt hoog; downgraden voor risk of bias, inconsistentie, indirectheid, imprecisie, en publicatiebias).
Formuleren van de conclusies
Voor elke relevante uitkomstmaat werd het wetenschappelijk bewijs samengevat in een of meerdere literatuurconclusies waarbij het niveau van bewijs werd bepaald volgens de GRADE-methodiek. De werkgroepleden maakten de balans op van elke interventie (overall conclusie). Bij het opmaken van de balans werden de gunstige en ongunstige effecten voor de patiënt afgewogen. De overall bewijskracht wordt bepaald door de laagste bewijskracht gevonden bij een van de cruciale uitkomstmaten. Bij complexe besluitvorming waarin naast de conclusies uit de systematische literatuuranalyse vele aanvullende argumenten (overwegingen) een rol spelen, werd afgezien van een overall conclusie. In dat geval werden de gunstige en ongunstige effecten van de interventies samen met alle aanvullende argumenten gewogen onder het kopje 'Overwegingen'.
Overwegingen (van bewijs naar aanbeveling)
Om te komen tot een aanbeveling zijn naast (de kwaliteit van) het wetenschappelijke bewijs ook andere aspecten belangrijk en worden meegewogen, zoals de expertise van de werkgroepleden, de waarden en voorkeuren van de patiënt (patient values and preferences), kosten, beschikbaarheid van voorzieningen en organisatorische zaken. Deze aspecten worden, voor zover geen onderdeel van de literatuursamenvatting, vermeld en beoordeeld (gewogen) onder het kopje ‘Overwegingen’.
Formuleren van aanbevelingen
De aanbevelingen geven antwoord op de uitgangsvraag en zijn gebaseerd op het beschikbare wetenschappelijke bewijs en de belangrijkste overwegingen, en een weging van de gunstige en ongunstige effecten van de relevante interventies. De kracht van het wetenschappelijk bewijs en het gewicht dat door de werkgroep wordt toegekend aan de overwegingen, bepalen samen de sterkte van de aanbeveling. Conform de GRADE-methodiek sluit een lage bewijskracht van conclusies in de systematische literatuuranalyse een sterke aanbeveling niet a priori uit, en zijn bij een hoge bewijskracht ook zwakke aanbevelingen mogelijk. De sterkte van de aanbeveling wordt altijd bepaald door weging van alle relevante argumenten tezamen.
Randvoorwaarden (Organisatie van zorg)
In de knelpuntenanalyse en bij de ontwikkeling van de richtlijn is expliciet rekening gehouden met de organisatie van zorg: alle aspecten die randvoorwaardelijk zijn voor het verlenen van zorg (zoals coördinatie, communicatie, (financiële) middelen, menskracht en infrastructuur). Randvoorwaarden die relevant zijn voor het beantwoorden van een specifieke uitgangsvraag maken onderdeel uit van de overwegingen bij de bewuste uitgangsvraag. Meer algemene, overkoepelende, of bijkomende aspecten van de organisatie van zorg worden behandeld in de module Organisatie van Zorg.
Kennislacunes
Tijdens de ontwikkeling van deze richtlijn is systematisch gezocht naar onderzoek waarvan de resultaten bijdragen aan een antwoord op de uitgangsvragen. Bij elke uitgangsvraag is door de werkgroep nagegaan of er (aanvullend) wetenschappelijk onderzoek gewenst is om de uitgangsvraag te kunnen beantwoorden. Een overzicht van de onderwerpen waarvoor (aanvullend) wetenschappelijk van belang wordt geacht, is als aanbeveling in het aanverwante product Kennislacunes beschreven.
Commentaar- en autorisatiefase
De conceptrichtlijn werd aan de betrokken (wetenschappelijke) verenigingen en (patiënt) organisaties voorgelegd ter commentaar. De commentaren werden verzameld en besproken met de werkgroep. Naar aanleiding van de commentaren werd de conceptrichtlijn aangepast en definitief vastgesteld door de werkgroep. De definitieve richtlijn werd aan de deelnemende (wetenschappelijke) verenigingen en (patiënt) organisaties voorgelegd voor autorisatie en door hen geautoriseerd dan wel geaccordeerd.
Literatuur
Brouwers, M. C., Kho, M. E., Browman, G. P., Burgers, J. S., Cluzeau, F., Feder, G., ... & Littlejohns, P. (2010). AGREE II: advancing guideline development, reporting and evaluation in health care. Canadian Medical Association Journal, 182(18), E839-E842.
Medisch Specialistische Richtlijnen 2.0 (2012). Adviescommissie Richtlijnen van de Raad Kwalitieit. https://richtlijnendatabase.nl/over_deze_site/richtlijnontwikkeling.html
Kennisinstituut. Ontwikkeling van Medisch Specialistische Richtlijnen: stappenplan. Kennisinstituut van Medisch Specialisten. 2015
Schünemann H, Brożek J, Guyatt G, et al. GRADE handbook for grading quality of evidence and strength of recommendations. Updated October 2013. The GRADE Working Group, 2013. Available from http://gdt.guidelinedevelopment.org/central_prod/_design/client/handbook/handbook.html.
Schünemann, H. J., Oxman, A. D., Brozek, J., Glasziou, P., Jaeschke, R., Vist, G. E., ... & Bossuyt, P. (2008). Rating Quality of Evidence and Strength of Recommendations: GRADE: Grading quality of evidence and strength of recommendations for diagnostic tests and strategies. BMJ: British Medical Journal, 336(7653), 1106.
Wessels, M., Hielkema, L., & van der Weijden, T. (2016). How to identify existing literature on patients' knowledge, views, and values: the development of a validated search filter. Journal of the Medical Library Association: JMLA, 104(4), 320.
Zoekverantwoording
|
Database |
Zoektermen |
Totaal |
|
|
Search Query Items found #62 Search #41 AND #44 626 #61 Search #41 AND #43 223 #60 Search #41 AND #42 248 #47 Search #35 AND #44 514 #46 Search #35 AND #43 215 #45 Search #35 AND #42 201 #59 Search #39 AND #44 229 #58 Search #39 AND #43 61 #57 Search #39 AND #42 53 #53 Search #37 AND #44 168 #52 Search #37 AND #43 51 #51 Search #37 AND #42 59 #50 Search #36 AND #44 155 #49 Search #36 AND #43 46 #48 Search #36 AND #42 73 #56 Search #38 AND #44 15 #55 Search #38 AND #43 2 #54 Search #38 AND #42 6 #44 Search (("Epidemiologic Studies"(Mesh) OR "Prognosis"(Mesh) OR cohort(tiab) OR (case(tiab) AND (control(tiab) OR controll*(tiab) OR comparison(tiab) OR referent(tiab))) OR risk(tiab) OR causation(tiab) OR causal(tiab) OR "odds ratio"(tiab) OR etiol*(tiab) OR aetiol*(tiab) OR "natural history"(tiab) OR predict*(tiab) OR prognos*(tiab) OR outcome(tiab) OR course(tiab) OR retrospect*(tiab) OR follow up(tiab) OR followup(tiab) OR prognos*(tiab))) 6426112 #43 Search (("Randomized Controlled Trial"(Publication Type) OR "Controlled Clinical Trial"(Publication Type) OR random*(tiab) OR placebo(tiab) OR "Drug Therapy"(Subheading) OR trial(tiab) OR groups(tiab))) 4468366 #42 Search (((review(tiab) OR "Review"(Publication Type) OR "Meta-Analysis as Topic"(Mesh) OR meta-analysis(tiab) OR "Meta-Analysis "(Publication Type)) NOT ("Letter"(Publication Type) OR "Editorial"(Publication Type) OR "Comment"(Publication Type)))) 2921053 #41 Search #16 NOT #40 886 #40 Search #35 OR #36 OR #37 OR #38 OR #39 1011 #39 Search #16 AND #34 245 #38 Search #16 AND #31 18 #37 Search #16 AND #30 199 #36 Search #16 AND #28 189 #35 Search #16 AND #17 645 #34 Search ("Aged"(Mesh) OR "Aged, 80 and over"(Mesh) OR "Frail Elderly"(Mesh) OR "Geriatrics"(Mesh) OR "Geriatric Psychiatry"(Mesh) OR "Geriatric Nursing"(Mesh) OR "Geriatric Dentistry"(Mesh) OR "Dental Care for Aged"(Mesh) OR "Health Services for the Aged"(Mesh)) OR (elder*(tw) OR eldest(tw) OR frail*(tw) OR geriatri*(tw) OR old age*(tw) OR oldest old*(tw) OR senior*(tw) OR senium(tw) OR very old*(tw) OR septuagenarian*(tw) OR octagenarian*(tw) OR octogenarian*(tw) OR nonagenarian*(tw) OR centarian*(tw) OR centenarian*(tw) OR supercentenarian*(tw) OR older people(tw) OR older subject*(tw) OR older patient*(tw) OR older age*(tw) OR older adult*(tw) OR older man(tw) OR older men(tw) OR older male*(tw) OR older woman(tw) OR older women(tw) OR older female*(tw) OR older population*(tw) OR older person*(tw)) 3004680 #31 Search "Pregnancy"(Mesh) OR "Pregnant Women"(Mesh) OR "Preconception Care"(Mesh) OR pregnan*(tiab) OR gravidit*(tiab) OR gestation*(tiab) OR placentat*(tiab) OR prepregnan*(tiab) OR conception*(tiab) OR preconception*(tiab) 1006196 #30 Search child*(tw) OR schoolchild*(tw) OR infan*(tw) OR adolescen*(tw) OR pediatri*(tw) OR paediatr*(tw) OR neonat*(tw) OR boy(tw) OR boys(tw) OR boyhood(tw) OR girl(tw) OR girls(tw) OR girlhood(tw) OR youth(tw) OR youths(tw) OR baby(tw) OR babies(tw) OR toddler*(tw) OR "Mental Disorders Diagnosed in Childhood"(MeSH) OR teen(tw) OR teens(tw) OR teenager*(tw) OR newborn*(tw) OR postneonat*(tw) OR postnat*(tw) OR perinat*(tw) OR puberty(tw) OR preschool*(tw) OR suckling*(tw) OR picu(tw) OR nicu(tw) OR "Arthritis, Juvenile"(Mesh) OR "Myoclonic Epilepsy, Juvenile"(Mesh) OR "Leukemia, Myelomonocytic, Juvenile"(Mesh) OR "Xanthogranuloma, Juvenile"(Mesh) OR "Juvenile Delinquency"(Mesh) OR "Corneal Dystrophy, Juvenile Epithelial of Meesmann"(Mesh) 4049936 #28 Search (("Gastroesophageal Reflux"(Mesh)) OR "Bile Reflux"(Mesh)) OR "Duodenogastric Reflux"(Mesh) OR reflux*(tiab) 58129 #17 Search "Diabetes Mellitus"(Mesh) OR "Hypoglycemic Agents"(Mesh) OR "Hypoglycemic Agents" (Pharmacological Action) OR diabetes(tiab) OR diabetic*(tiab) OR insulin*(tiab) OR metformin*(tiab) OR rosiglitazon*(tiab) OR troglitazon*(tiab) OR pioglitazon*(tiab) OR hypoglycem*(tiab) OR hypoglycaem*(tiab) 857247 #29 Search #14 AND #15 Filters: Publication date from 2000/01/01 1887 #16 Search #14 AND #15 1897 #15 Search "Gastric Balloon"(Mesh) OR gastric sleev*(tiab) OR sleeve gastrectom*(tiab) OR stomach stapl*(tiab) OR gastric balloon*(tiab) 4643 #14 Search "Gastric Bypass"(Mesh) OR gastric bypass*(tiab) OR roux en y*(tiab) OR gastroileal bypass*(tiab) OR gastrojejunostom*(tiab) OR jejunoileal bypass*(tiab) OR jejuno ileal bypass*(tiab) OR ileojejunal bypass*(tiab) OR intestinal bypass*(tiab)OR omega loop*(tiab) 17611 |
|
Embase.com
|
No. |
Query |
Results |
|
#68 |
#48 AND ((cohort:ti,ab,kw OR (case:ti,ab,kw AND (control:ti,ab,kw OR controll*:ti,ab,kw OR comparison:ti,ab,kw OR referent:ti,ab,kw)) OR risk:ti,ab,kw OR causation:ti,ab,kw OR causal:ti,ab,kw OR 'odds ratio':ti,ab,kw OR etiol*:ti,ab,kw OR aetiol*:ti,ab,kw OR 'natural history':ti,ab,kw OR predict*:ti,ab,kw OR prognos*:ti,ab,kw OR outcome:ti,ab,kw OR course:ti,ab,kw OR retrospect*:ti,ab,kw OR 'epidemiology'/de OR follow) AND up:ti,ab,kw OR followup:ti,ab,kw OR predict*:ti,ab,kw OR prognos*:ti,ab,kw) Overig, Epidemiologisch, |
325 |
|
#67 |
#48 AND ('clinical trial'/exp OR 'randomization'/exp OR 'single blind procedure'/exp OR 'double blind procedure'/exp OR 'crossover procedure'/exp OR 'placebo'/exp OR 'prospective study'/exp OR rct:ab,ti OR random*:ab,ti OR 'single blind':ab,ti OR 'randomised controlled trial':ab,ti OR 'randomized controlled trial'/exp OR placebo*:ab,ti) Overig RCT |
200 |
|
#66 |
#48 AND (('meta analysis'/de OR cochrane:ab OR embase:ab OR psychlit:ab OR cinahl:ab OR medline:ab OR ((systematic NEAR/1 (review OR overview)):ab,ti) OR ((meta NEAR/1 analy*):ab,ti) OR metaanalys*:ab,ti OR 'data extraction':ab OR cochrane:jt OR 'systematic review'/de), Overig SR |
86 |
|
#48 |
(#23 OR #24 OR #25 OR #26 OR #43) NOT (#30 OR #31 OR #32 OR #33 OR #34 OR #35 OR #36 OR #37 OR #38 OR #39 OR #40 OR #41 OR #42) |
493 |
|
#47 |
#23 OR #24 OR #25 OR #26 OR #43 |
891 |
|
#46 |
#43 AND ('clinical study'/de OR 'case control study'/de OR 'family study'/de OR 'longitudinal study'/de OR 'retrospective study'/de OR ('prospective study'/de NOT 'randomized controlled trial'/de) OR 'cohort analysis'/de OR ((cohort NEAR/1 (study OR studies)):ab,ti) OR (case:ab,ti AND ((control NEAR/1 (study OR studies)):ab,ti)) OR (follow:ab,ti AND ((up NEAR/1 (study OR studies)):ab,ti)) OR ((observational NEAR/1 (study OR studies)):ab,ti) OR ((epidemiologic NEAR/1 (study OR studies)):ab,ti) OR (('cross sectional' NEAR/1 (study OR studies)):ab,ti Kinderwens, epidemiologisch |
12 |
|
#45 |
#43 AND ('clinical trial'/exp OR 'randomization'/exp OR 'single blind procedure'/exp OR 'double blind procedure'/exp OR 'crossover procedure'/exp OR 'placebo'/exp OR 'prospective study'/exp OR rct:ab,ti OR random*:ab,ti OR 'single blind':ab,ti OR 'randomised controlled trial':ab,ti OR 'randomized controlled trial'/exp OR placebo*:ab,ti Kinderwens, RCT |
1 |
|
#44 |
#43 AND (('meta analysis'/de OR cochrane:ab OR embase:ab OR psychlit:ab OR cinahl:ab OR medline:ab OR ((systematic NEAR/1 (review OR overview)):ab,ti) OR ((meta NEAR/1 analy*):ab,ti) OR metaanalys*:ab,ti OR 'data extraction':ab OR cochrane:jt OR 'systematic review'/de) NOT (('animal experiment'/exp OR 'animal model'/exp OR 'nonhuman'/exp) NOT 'human'/exp)) Kinderwens, SR |
0 |
|
#43 |
(((('gastric bypass surgery' OR 'gastric bypass*':ti,ab OR 'roux en y':ti,ab OR 'gastroileal bypass*':ti,ab OR 'gastrojejunostom*':ti,ab OR 'jejunoileal bypass*':ti,ab OR 'jejuno ileal bypass*':ti,ab OR 'ileojejunal bypass*':ti,ab OR 'intestinal bypass*':ti,ab) AND ('gastric balloon'/exp OR 'gastric sleev*':ti,ab OR 'sleeve gastrectom*':ti,ab OR 'gastric balloon*':ti,ab)) AND (1-1-2000)/sd) NOT 'conference abstract'/it) AND ('pregnancy'/exp OR 'pregnant woman'/exp OR 'female infertility'/exp OR 'pregnancy disorder'/exp OR 'reproductive health'/exp OR 'female fertility'/exp OR pregnan*:ti,ab,kw OR gravidit*:ti,ab,kw OR gestation*:ti,ab,kw OR placentat*:ti,ab,kw OR prepregnan*:ti,ab,kw OR conception*:ti,ab,kw OR preconception*:ti,ab,kw OR (('fertility'/de OR 'infertility'/de OR fertil*:ti,ab,kw OR infertil*:ti,ab,kw) AND ('female'/exp OR woman:ti,ab,kw OR women:ti,ab,kw OR female*:ti,ab,kw))) |
19 |
|
#42 |
'pregnancy'/exp OR 'pregnant woman'/exp OR 'female infertility'/exp OR 'pregnancy disorder'/exp OR 'reproductive health'/exp OR 'female fertility'/exp OR pregnan*:ti,ab,kw OR gravidit*:ti,ab,kw OR gestation*:ti,ab,kw OR placentat*:ti,ab,kw OR prepregnan*:ti,ab,kw OR conception*:ti,ab,kw OR preconception*:ti,ab,kw OR (('fertility'/de OR 'infertility'/de OR fertil*:ti,ab,kw OR infertil*:ti,ab,kw) AND ('female'/exp OR woman:ti,ab,kw OR women:ti,ab,kw OR female*:ti,ab,kw)) |
1288988 |
|
#41 |
#26 AND ('clinical study'/de OR 'case control study'/de OR 'family study'/de OR 'longitudinal study'/de OR 'retrospective study'/de OR ('prospective study'/de NOT 'randomized controlled trial'/de) OR 'cohort analysis'/de OR ((cohort NEAR/1 (study OR studies)):ab,ti) OR (case:ab,ti AND ((control NEAR/1 (study OR studies)):ab,ti)) OR (follow:ab,ti AND ((up NEAR/1 (study OR studies)):ab,ti)) OR ((observational NEAR/1 (study OR studies)):ab,ti) OR ((epidemiologic NEAR/1 (study OR studies)):ab,ti) OR (('cross sectional' NEAR/1 (study OR studies)):ab,ti)) Ouderen, epidemiologisch |
132 |
|
#40 |
#26 AND ('clinical trial'/exp OR 'randomization'/exp OR 'single blind procedure'/exp OR 'double blind procedure'/exp OR 'crossover procedure'/exp OR 'placebo'/exp OR 'prospective study'/exp OR rct:ab,ti OR random*:ab,ti OR 'single blind':ab,ti OR 'randomised controlled trial':ab,ti OR 'randomized controlled trial'/exp OR placebo*:ab,ti) Ouderen, RCT |
41 |
|
#39 |
#26 AND (('meta analysis'/de OR cochrane:ab OR embase:ab OR psychlit:ab OR cinahl:ab OR medline:ab OR ((systematic NEAR/1 (review OR overview)):ab,ti) OR ((meta NEAR/1 analy*):ab,ti) OR metaanalys*:ab,ti OR 'data extraction':ab OR cochrane:jt OR 'systematic review'/de) NOT (('animal experiment'/exp OR 'animal model'/exp OR 'nonhuman'/exp) NOT 'human'/exp)) Ouderen SR |
3 |
|
#38 |
#25 AND ('clinical study'/de OR 'case control study'/de OR 'family study'/de OR 'longitudinal study'/de OR 'retrospective study'/de OR ('prospective study'/de NOT 'randomized controlled trial'/de) OR 'cohort analysis'/de OR ((cohort NEAR/1 (study OR studies)):ab,ti) OR (case:ab,ti AND ((control NEAR/1 (study OR studies)):ab,ti)) OR (follow:ab,ti AND ((up NEAR/1 (study OR studies)):ab,ti)) OR ((observational NEAR/1 (study OR studies)):ab,ti) OR ((epidemiologic NEAR/1 (study OR studies)):ab,ti) OR (('cross sectional' NEAR/1 (study OR studies)):ab,ti)) Kinderen, epidemiologisch |
98 |
|
#37 |
#25 AND ('clinical trial'/exp OR 'randomization'/exp OR 'single blind procedure'/exp OR 'double blind procedure'/exp OR 'crossover procedure'/exp OR 'placebo'/exp OR 'prospective study'/exp OR rct:ab,ti OR random*:ab,ti OR 'single blind':ab,ti OR 'randomised controlled trial':ab,ti OR 'randomized controlled trial'/exp OR placebo*:ab,ti) Kinderen, RCT |
46 |
|
#36 |
#25 AND (('meta analysis'/de OR cochrane:ab OR embase:ab OR psychlit:ab OR cinahl:ab OR medline:ab OR ((systematic NEAR/1 (review OR overview)):ab,ti) OR ((meta NEAR/1 analy*):ab,ti) OR metaanalys*:ab,ti OR 'data extraction':ab OR cochrane:jt OR 'systematic review'/de) NOT (('animal experiment'/exp OR 'animal model'/exp OR 'nonhuman'/exp) NOT 'human'/exp)) Kinderen, SR |
18 |
|
#35 |
#24 AND ('clinical study'/de OR 'case control study'/de OR 'family study'/de OR 'longitudinal study'/de OR 'retrospective study'/de OR ('prospective study'/de NOT 'randomized controlled trial'/de) OR 'cohort analysis'/de OR ((cohort NEAR/1 (study OR studies)):ab,ti) OR (case:ab,ti AND ((control NEAR/1 (study OR studies)):ab,ti)) OR (follow:ab,ti AND ((up NEAR/1 (study OR studies)):ab,ti)) OR ((observational NEAR/1 (study OR studies)):ab,ti) OR ((epidemiologic NEAR/1 (study OR studies)):ab,ti) OR (('cross sectional' NEAR/1 (study OR studies)):ab,ti)) Reflux epidemiologsch |
102 |
|
#34 |
#24 AND ('clinical trial'/exp OR 'randomization'/exp OR 'single blind procedure'/exp OR 'double blind procedure'/exp OR 'crossover procedure'/exp OR 'placebo'/exp OR 'prospective study'/exp OR rct:ab,ti OR random*:ab,ti OR 'single blind':ab,ti OR 'randomised controlled trial':ab,ti OR 'randomized controlled trial'/exp OR placebo*:ab,ti) Reflux, RCT |
47 |
|
#33 |
#24 AND (('meta analysis'/de OR cochrane:ab OR embase:ab OR psychlit:ab OR cinahl:ab OR medline:ab OR ((systematic NEAR/1 (review OR overview)):ab,ti) OR ((meta NEAR/1 analy*):ab,ti) OR metaanalys*:ab,ti OR 'data extraction':ab OR cochrane:jt OR 'systematic review'/de) NOT (('animal experiment'/exp OR 'animal model'/exp OR 'nonhuman'/exp) NOT 'human'/exp)) Reflux, SR |
21 |
|
#32 |
#23 AND ('clinical study'/de OR 'case control study'/de OR 'family study'/de OR 'longitudinal study'/de OR 'retrospective study'/de OR ('prospective study'/de NOT 'randomized controlled trial'/de) OR 'cohort analysis'/de OR ((cohort NEAR/1 (study OR studies)):ab,ti) OR (case:ab,ti AND ((control NEAR/1 (study OR studies)):ab,ti)) OR (follow:ab,ti AND ((up NEAR/1 (study OR studies)):ab,ti)) OR ((observational NEAR/1 (study OR studies)):ab,ti) OR ((epidemiologic NEAR/1 (study OR studies)):ab,ti) OR (('cross sectional' NEAR/1 (study OR studies)):ab,ti)) Diabetes epidemiologisch |
149 |
|
#31 |
#23 AND ('clinical trial'/exp OR 'randomization'/exp OR 'single blind procedure'/exp OR 'double blind procedure'/exp OR 'crossover procedure'/exp OR 'placebo'/exp OR 'prospective study'/exp OR rct:ab,ti OR random*:ab,ti OR 'single blind':ab,ti OR 'randomised controlled trial':ab,ti OR 'randomized controlled trial'/exp OR placebo*:ab,ti) Diabetes RCT |
119 |
|
#30 |
#23 AND (('meta analysis'/de OR cochrane:ab OR embase:ab OR psychlit:ab OR cinahl:ab OR medline:ab OR ((systematic NEAR/1 (review OR overview)):ab,ti) OR ((meta NEAR/1 analy*):ab,ti) OR metaanalys*:ab,ti OR 'data extraction':ab OR cochrane:jt OR 'systematic review'/de) NOT (('animal experiment'/exp OR 'animal model'/exp OR 'nonhuman'/exp) NOT 'human'/exp)) Diabetes SR |
43 |
|
#26 |
#22 AND ('aged'/exp OR 'geriatrics'/exp OR 'elderly care'/exp OR elder*:de,ab,ti OR eldest:de,ab,ti OR frail*:de,ab,ti OR geriatri*:de,ab,ti OR ((old NEXT/1 age*):de,ab,ti) OR ((oldest NEXT/1 old*):de,ab,ti) OR senior*:de,ab,ti OR senium:de,ab,ti OR ((very NEXT/1 old*):de,ab,ti) OR septuagenarian*:de,ab,ti OR octagenarian*:de,ab,ti OR octogenarian*:de,ab,ti OR nonagenarian*:de,ab,ti OR centarian*:de,ab,ti OR centenarian*:de,ab,ti OR supercentenarian*:de,ab,ti OR 'older people':de,ab,ti OR ((older NEXT/1 subject*):de,ab,ti) OR ((older NEXT/1 patient*):de,ab,ti) OR ((older NEXT/1 age*):de,ab,ti) OR ((older NEXT/1 adult*):de,ab,ti) OR 'older man':de,ab,ti OR 'older men':de,ab,ti OR 'older male*':de,ab,ti OR 'older woman':de,ab,ti OR 'older women':de,ab,ti OR 'older female*':de,ab,ti OR ((older NEXT/1 population*):de,ab,ti) OR ((older NEXT/1 person*):de,ab,ti)) |
234 |
|
#25 |
#22 AND (adolescen*:ab,ti OR 'adolescence'/exp OR 'adolescent coping orientation for problem experiences'/exp OR 'adolescent development'/exp OR 'adolescent disease'/exp OR 'adolescent health'/exp OR 'adolescent parent'/exp OR 'adolescent pregnancy'/exp OR 'adolescent smoking'/exp OR 'adolescent'/exp OR 'adolescent-family inventory of life events and changes'/exp OR babies:ab,ti OR baby:ab,ti OR 'birth weight'/exp OR boy:ab,ti OR boyhood:ab,ti OR boys:ab,ti OR 'brazelton neonatal behavioral assessment scale'/exp OR 'child abuse'/exp OR 'child advocacy'/exp OR 'child behavior checklist'/exp OR 'child behavior'/exp OR 'child care'/exp OR 'child death'/exp OR 'child health care'/exp OR 'child health'/exp OR 'child nutrition'/exp OR 'child parent relation'/exp OR 'child psychology'/exp OR 'child restraint system'/exp OR 'child safety'/exp OR 'child welfare'/exp OR child*:ab,ti OR 'child'/exp OR 'childhood disease'/exp OR 'childhood mortality'/exp OR 'childhood'/exp OR girl:ab,ti OR girlhood:ab,ti OR girls:ab,ti OR 'high risk infant'/exp OR infan*:ab,ti OR 'infant disease'/exp OR 'infant mortality'/exp OR 'infant nutrition'/exp OR 'infant welfare'/exp OR 'infanticide'/exp OR 'infantile diarrhea'/exp OR 'infantile hypotonia'/exp OR 'juvenile delinquency'/exp OR neonat*:ab,ti OR 'neonatal weight loss'/exp OR 'newborn disease'/exp OR 'newborn morbidity'/exp OR 'newborn period'/exp OR newborn*:ab,ti OR 'newborn'/exp OR nicu:ab,ti OR 'only child'/exp OR paediatr*:ab,ti OR pediatri*:de,ab,ti OR 'pediatric advanced life support'/exp OR 'pediatric anesthesia'/exp OR 'pediatric cardiology'/exp OR 'pediatric hospital'/exp OR 'pediatric intensive care nursing'/exp OR 'pediatric nurse practitioner'/exp OR 'pediatric nursing'/exp OR 'pediatric rehabilitation'/exp OR 'pediatric surgery'/exp OR 'newborn hypoxia'/exp OR 'pediatric ward'/exp OR 'pediatrics'/exp OR perinat*:ab,ti OR 'perinatal development'/exp OR 'perinatal period'/exp OR 'persistent hyperinsulinemic hypoglycemia of infancy'/exp OR picu:ab,ti OR postnat*:ab,ti OR 'postnatal care'/exp OR 'postnatal development'/exp OR 'postnatal growth'/exp OR postneonat*:ab,ti OR preschool*:ab,ti OR puberty:ab,ti OR 'runaway behavior'/exp OR 'school child':ab,ti OR schoolchild*:ab,ti OR 'severe myoclonic epilepsy in infancy'/exp OR suckling*:ab,ti OR teen:ab,ti OR teenager*:ab,ti OR teens:ab,ti OR toddler*:ab,ti OR 'transient hypogammaglobulinemia of infancy'/exp OR youth:ab,ti OR youths:ab,ti) |
205 |
|
#24 |
#22 AND ('gastroesophageal reflux'/exp OR 'duodenogastric reflux'/exp OR reflux:ti,ab) |
252 |
|
#23 |
#22 AND ('non insulin dependent diabetes mellitus'/exp OR (((diabetes OR diabetic*) NEAR/3 ('non insulin depend*' OR 'noninsulin depend*' OR noninsulindepend* OR 'non insulindepend*' OR 'maturity onset*' OR 'adult onset*' OR 'slow onset*')):ti,ab) OR dm2:ti,ab OR niddm:ti,ab OR 'dm 2':ti,ab OR t2d*:ti,ab OR 'dm type 2':ti,ab OR 'type 2 diabet*':ti,ab OR 'type two diabet*':ti,ab OR 'type ii diabet*':ti,ab OR 'dm type ii':ti,ab) |
424 |
|
#22 |
((('gastric bypass surgery' OR 'gastric bypass*':ti,ab OR 'roux en y':ti,ab OR 'gastroileal bypass*':ti,ab OR 'gastrojejunostom*':ti,ab OR 'jejunoileal bypass*':ti,ab OR 'jejuno ileal bypass*':ti,ab OR 'ileojejunal bypass*':ti,ab OR 'intestinal bypass*':ti,ab) AND ('gastric balloon'/exp OR 'gastric sleev*':ti,ab OR 'sleeve gastrectom*':ti,ab OR 'gastric balloon*':ti,ab)) AND (1-1-2000)/sd) NOT 'conference abstract'/it |
1863 |
|
#16 |
('gastric bypass surgery' OR 'gastric bypass*':ti,ab OR 'roux en y':ti,ab OR 'gastroileal bypass*':ti,ab OR 'gastrojejunostom*':ti,ab OR 'jejunoileal bypass*':ti,ab OR 'jejuno ileal bypass*':ti,ab OR 'ileojejunal bypass*':ti,ab OR 'intestinal bypass*':ti,ab) AND ('gastric balloon'/exp OR 'gastric sleev*':ti,ab OR 'sleeve gastrectom*':ti,ab OR 'gastric balloon*':ti,ab) |
4785 |
|
#15 |
'gastric balloon'/exp OR 'gastric sleev*':ti,ab OR 'sleeve gastrectom*':ti,ab OR 'gastric balloon*':ti,ab |
10979 |
|
#10 |
'gastric bypass surgery' OR 'gastric bypass*':ti,ab OR 'roux en y':ti,ab OR 'gastroileal bypass*':ti,ab OR 'gastrojejunostom*':ti,ab OR 'jejunoileal bypass*':ti,ab OR 'jejuno ileal bypass*':ti,ab OR 'ileojejunal bypass*':ti,ab OR 'intestinal bypass*':ti,ab |
29409 |
Wiley/Cochrane Library
|
Search |
Query |
Items found |
|
#1 |
("gastric balloon*" or "gastric sleev*" or "sleeve gastrectom*" or "stomach stapl*" or "gastric balloon"):ti,ab,kw AND ("gastric bypass*" or "roux en y" or "roux en ys" or "gastroileal bypass*" or "gastrojejunostom*" or "jejunoileal bypass*" or "jejuno ileal bypass*" or "intestinal bypass*" or "omega loop"):ti,ab,kw |
298 |
|
#2 |
#1 and (pregnan* or gravidit* or gestation* or placentat* or prepregnan* or conception* or preconception* or ((fertil* or infertil*) and (woman or women or female*))):ti,ab,kw |
0 |
|
#3 |
#1 and (elder* or eldest or frail* or geriatri* or "old age*" or "oldest old*" or senior* or senium or "very old*" or septuagenarian* or octagenarian* or octogenarian* or nonagenarian* or centarian* or centenarian* or supercentenarian* or "older people" or "older subject*" or "older patient*" or "older age*" or "older adult*" or "older man" or "older men" or "older male" or "older woman" or "older women" or "older female" or "older population*" or "older person*"):ti,ab,kw |
5 |
|
#4 |
#1 and (infan* or child* or adolescen* or pediatric* or paediatric* or pube* or juvenil* or school* or newborn* or "new-born*" or "neo-nat*" or neonat* or premature* or postmature* or "pre-mature*" or "post-mature*" or preterm* or "pre-term*" or baby or babies or toddler* or youngster* or preschool* or kindergart* or kid or kids or playgroup* or "play-group*" or playschool* or prepube* or preadolescen* or "junior high*" or highschool* or "senior high" or "young people*" or minors):ti,ab,kw |
37 |
|
#5 |
#1 and (diabetes or "diabetic*" or "insulin*" or "metformin*" or "rosiglitazon*" or "troglitazon*" or "pioglitazon*" or "hypoglycem*" or "hypoglycaem*"):ti,ab,kw |
132 |
|
#6 |
#1 and reflux* |
35 |
|
#7 |
#1 not (#2 or #3 or #4 or #5 or #6) |
122 |
