Neurochirurgie bij spasticiteit
Uitgangsvraag
Is er een indicatie voor neurochirurgie, waaronder neurotomie en selectieve dorsale rhizotomie bij patiënten met cerebrale en/of spinale spasticiteit?
Aanbeveling
Onderste extremiteit
Overweeg selectieve neurotomie, in het bijzonder van specifieke takken van de n. tibialis (soleus, tibialis posterior, flexor hallucis longus), voor de behandeling van spastische pes equinovarus. Deze afweging dient interdisciplinair te geschieden in een samenwerking van tenminste revalidatiearts, neurochirurg (of orthopedisch of plastisch chirurg) en patiënt.
Het verdient aanbeveling om voor patiënten die voor selectieve neurotomie in aanmerking komen in Nederland enkele centra aan te wijzen om expertise op dit gebied te kunnen ontwikkelen.
Wees zeer terughoudend met selectieve dorsale rhizotomie bij volwassen patiënten met cerebrale en/of spinale spasticiteit, gezien het ontbreken van wetenschappelijke studies.
Overwegingen
De evidence ter onderbouwing van neurochirurgie, waaronder neurotomie en selectieve dorsale rhizotomie is zeer beperkt. Er is één studie ondernomen naar het effect van selectieve neurotomie van de n. tibialis voor de behandeling van pes equinovarus na CVA (Bollens, 2013). Op basis van deze studie, waarbij de neurotomie primair was gericht op de takken van de m. soleus en op indicatie werd aangevuld met de takken van de m. tibialis posterior en m. flexor hallucis longus, werd een vermindering van de spasticiteit gevonden, maar mogelijk gepaard met meer bijwerkingen dan bij botulinetoxine injecties.
Bij focale spasticiteit worden neurotomieën van diverse perifere zenuwen verricht zoals de n. medianus, n. ulnaris, en n. radialis van de bovenste extremiteit en de n. obturatorius, n. peroneus, en n. tibialis van de onderste extremiteit (Sitthinamsuwan, 2013). Door de effectiviteit van alternatieve therapieën, met name injecties met botulinetoxine, zijn deze steeds minder in zwang geraakt. In Nederland worden derhalve nog maar weinig neurotomieën verricht in het kader van de behandeling van cerebrale en/of spinale spasticiteit.
Voor selectieve dorsale rhizotomie is geen vergelijkend onderzoek geidentificeerd. In de case-series (Langerak, 2008; Funk, 2014) zijn er aanwijzingen gevonden voor een mogelijke meerwaarde van selectieve dorsale rhizotomie voor de behandeling van ernstige spasticiteit van de onderste extremiteiten bij kinderen. In de literatuur werd de effectiviteit van selectieve dorsale rhizotomie bij volwassenen niet onderzocht.
Er is geen bewijs gevonden over de kosteneffectiviteit van neurochirurgische behandeling. Wel is het aannemelijk dat gezien de eenmaligheid van de ingreep er mogelijk een kostenbesparend effect is in vergelijking met langdurige (herhaalde) botulinetoxine behandeling. Anderzijds zijn er bij een operatieve behandeling mogelijk complicaties te verwachten die bij botulinetoxine behandeling vrijwel uitgesloten zijn. Bovendien is niet bewezen dat de behandeling betere functionele resultaten geeft dan bijvoorbeeld botulinetoxine injecties.
Veiligheid
Een selectieve neurotomie is een veilige procedure met een langdurig lokaal effect. De risico's van de ingreep zijn terug te voeren tot de complicaties van de chirurgie, te weten wondgenezingsstoornissen, oedeem, infectie, nabloeding, en (milde) lokale hypesthesie. Er zijn geen aanwijzingen voor meerwaarde van selectieve dorsale rhizotomie op volwassen leeftijd t.o.v. meer gangbare behandelingen, maar voor een enkeling met ernstige spasticiteit van de onderste extremiteiten is het mogelijk een alternatief. Het verdient aanbeveling om voor de patiënten die voor selectieve neurotomie in aanmerking komen, enkele centra aan te wijzen die op dit gebied expertise kunnen ontwikkelen. Gezien het feit dat het een electieve ingreep betreft zijn er geen organisatorische bezwaren te verwachten.
Onderbouwing
Achtergrond
Selectieve dorsale rhizotomie is een neurochirurgische operatie waarbij selectief bepaalde dorsale zenuwen worden doorgenomen met als doel de spasticiteit te verminderen. Neurotomie van de extremiteiten is een neurochirurgische ingreep waarbij een of meerdere perifere zenuwen selectief worden doorgenomen om focale ernstige spasticiteit te behandelen. Onduidelijkheid bestaat over effectiviteit en langetermijneffecten van beide behandelingen.
Conclusies / Summary of Findings
|
Zeer laag GRADE |
Selectieve neurotomie van de nervus tibialis (primair gericht op de m. soleus) leidt tot een sterkere afname in spiertonus gemeten met de Modified Ashworth Scale (MAS) en Tardieu schaal vergeleken met botulinetoxine injecties (primair gericht op de m. soleus) bij patiënten met een spastische pes equinovarus voet als gevolg van een beroerte.
Bronnen (Bollens, 2013) |
|
Zeer laag GRADE |
Selectieve neurotomie van de nervus tibialis (primair gericht op de zenuwtak van de m. soleus) leidt tot een betere passieve enkeldorsaalflexie (getest met een gebogen knie) vergeleken met botulinetoxine injecties (primair gericht op de m. soleus) bij patiënten met een pes equinovarus als gevolg van een beroerte.
Bronnen (Bollens, 2013) |
|
Zeer laag GRADE |
Selectieve neurotomie van de nervus tibialis (primair gericht op de zenuwtak van de m. soleus) leidt niet tot een betere passieve enkeldorsaalflexie (getest met een gestrekte knie) vergeleken met botulinetoxine injecties (primair gericht op de m. soleus) bij patiënten met een pes equinovarus als gevolg van een beroerte.
Bronnen (Bollens, 2013) |
|
Zeer laag GRADE |
Selectieve neurotomie van de nervus tibialis (primair gericht op de m. soleus) leidt niet tot een verbetering in de loopsnelheid vergeleken met botulinetoxine injecties (primair gericht op de m. soleus) bij patiënten met een spastische pes equinovarus als gevolg van een beroerte.
Bronnen (Bollens, 2013) |
|
Zeer laag GRADE |
Selectieve neurotomie van de nervus tibialis (primair gericht op de m. soleus) leidt mogelijk tot meer bijwerkingen gerelateerd aan de operatie dan injecties met botulinetoxine bij patiënten met een spastische pes equinovarus als gevolg van een beroerte.
Bronnen (Bollens, 2013) |
Samenvatting literatuur
Beschrijving studies
Bollens 2013 onderzocht de effecten van een permanente behandeling voor focale spasticiteit bij patiënten met een spastische voet als gevolg van een beroerte. Het doel van de studie was om aan te tonen dat de effectiviteit van neurotomie van de nervus tibialis gelijk is aan de effectiviteit van botulinetoxine injecties bij patiënten met een spastische pes equinovarus. Neurotomie van nervus tibialis is een neurochirurgische operatie bestaande uit partiele en selectieve secties van de motore zenuwtakken die de spastische spieren innerveren. In totaal waren 16 patiënten met een beroerte geïncludeerd waarvan acht een neurotomie kregen en acht botulinetoxine injecties. Voor randomisatie ondergingen potentiele kandidaten een selectief diagnostisch zenuwblok om te bepalen welke spieren betrokken waren bij de spastische pes equinovarus. De selectieve tibialis neurotomie werd door één neurochirurg uitgevoerd volgens de methode beschreven in Deltombe en Gustin (Deltombe, 2010). Neurotomie betrof de zenuwtak van de m. soleus in alle acht patiënten en de zenuwtak van de m. tibialis posterior en zenuwtak van de m. flexor hallucis longus in vijf patiënten. Botulinetoxine injecties geschiedden onder EMG geleiding met een oplossing van 100 U Botox per 2 ml. Alle acht patiënten kregen 200 U in de zenuwtak van de m. soleus geïnjecteerd. In vier patiënten werd 125 U in de zenuwtak van de m. tibialis posterior spier en 75 U in de zenuwtak van de m. flexor hallucis longus geïnjecteerd. Uitkomsten werden twee en zes maanden na behandeling gemeten.
Resultaten
Effectiviteit van de interventies
1. Spiertonus
Spiertonus werd aan de hand van de Modified Ashworth Scale in drie spieren afzonderlijk beoordeeld. De afname in MAS ten opzichte van baseline gemeten in de triceps surae (getest met gestrekte knie) was niet significant verschillend tussen neurotomie en botulinetoxine injecties twee maanden (p=0,279) of zes maanden (p=0,161) na behandeling. De afname in MAS ten opzichte van baseline in de m. soleus (getest met gebogen knie) bij behandeling met neurotomie was groter vergeleken met botulinetoxine injecties op beide meetmomenten (na twee maanden: p=0,001 en na zes maanden: p=0,021). Ook de afname in Tardieu score ten opzichte van baseline in de zenuwtak van de m. soleus was groter na neurotomie dan na botulinetoxine injecties (na twee maanden: p=0,007 en na zes maanden: p=0,015).
2. Bereik van beweging (passief)
Bereik van enkeldorsaalflexie werd gemeten met gestrekte knie en gebogen knie. De hoek bij een gestrekte knie ten opzichte van baseline was toegenomen na injectie met botulinetoxine (mediaan 2,5: IQR 0 tot 7,5). Geen effect was waargenomen in de groep die neurotomie kreeg (mediaan 0: IQR -5 tot 2,5). Een tegenovergestelde tendens werd waargenomen voor de positie met een gebogen knie. Na zes maanden was de toename in bereik van enkelbeweging 5 graden (mediaan 5: IQR -2,5 tot 10) na een neurotomie in vergelijking met 0 graden (mediaan 0: IQR -2,5 tot 5) na botulinetoxine injecties.
3. Loopsnelheid
De gemiddelde snelheid was niet verschillend op baseline tussen interventie (0,55 m/s SE 0,14) en controle (0,62 m/s: SE 0,14). Ook na twee (I2: 0,60 m/s: SE 0,12 en C2: 0,65 m/s: SE 0,14) en zes maanden (I6: 0,59 m/s: SE 0,12 en C6: 0,64 m/s: SE 0,14) was er geen verschil in gemiddelde loopsnelheid.
Bijwerkingen en complicaties van de interventies
4. Bijwerkingen
Drie patiënten die neurotomie ondergingen hadden complicaties gerelateerd aan de operatie gekregen (wondgenezingsstoornissen, oedeem, en (milde) lokale hyperesthesie). Patiënten gerandomiseerd naar botulinetoxine injecties rapporteerden geen bijwerkingen als gevolg van de behandeling.
Bewijskracht van de literatuur
De bewijskracht voor de uitkomstmaten spiertonus, passief bewegingsbereik, loopsnelheid en bijwerkingen is met drie niveaus verlaagd gezien beperkingen in de onderzoeksopzet door het geringe aantal patiënten (imprecisie).
Zoeken en selecteren
Om de uitgangsvraag te kunnen beantwoorden werd er een systematische literatuuranalyse verricht naar de volgende wetenschappelijke vraagstelling:
Wat is de effectiviteit van neurochirurgie, waaronder neurotomie en selectieve dorsale rhizotomie, ten opzichte van geen chirurgische behandeling of alternatieve behandeling bij patiënten met cerebrale en/of spinale spasticiteit?
P: Patiënten met cerebrale en/of spinale spasticiteit
I: Neurochirurgie, waaronder neurotomie en selectieve dorsale rhizotomie
C: Geen chirurgische behandeling of alternatief
O: Spiertonus, spierkracht, actief en passief bewegingsbereik, pijn; functionele metingen van balans, lopen, arm- en handvaardigheid, activiteiten van het dagelijks leven (ADL); sociale participatie bijwerkingen (parese in verder gelegen spieren, postoperatieve complicaties)
Relevante uitkomstmaten
De werkgroep achtte functionaliteit en verpleegbaarheid voor de besluitvorming kritieke uitkomstmaten; en postoperatieve complicaties voor de besluitvorming belangrijke uitkomstmaten.
De werkgroep definieerde niet a priori de genoemde uitkomstmaten, maar hanteerde de in de studies gebruikte definities.
Zoeken en selecteren (Methode)
In de databases Medline (OVID) en Embase werd met relevante zoektermen gezocht naar systematische reviews, RCT’s en observationele studies. De zoekverantwoording is weergegeven onder het tabblad Verantwoording. De literatuurzoekactie leverde 194 treffers op. Studies werden geselecteerd op grond van de volgende criteria: systematische review (gezocht in tenminste twee databases met een objectieve en transparante zoekstrategie, data extractie en methodologische beoordeling) of RCT’s en observationele studies bij deelnemers met cerebrale of spinale spasticiteit onder neurochirurgische behandeling, waaronder neurotomie en selectieve dorsale rhizotomie, vergeleken met geen chirurgische behandeling of alternatieve therapieën. Op basis van titel en abstract werden in eerste instantie 12 studies geselecteerd. Na raadpleging van de volledige tekst, werden vervolgens 11 studies geëxcludeerd (zie exclusietabel), en één studie definitief geselecteerd.
(Resultaten)
Eén onderzoek is opgenomen in de literatuuranalyse. De belangrijkste studiekarakteristieken en resultaten zijn opgenomen in de evidencetabellen. De evidencetabellen en beoordeling van individuele studiekwaliteit zijn opgenomen onder het tabblad Onderbouwing.
Referenties
- Bollens B, Gustin T, Stoquart G, et al. A randomized controlled trial of selective neurotomy versus botulinum toxin for spastic equinovarus foot after stroke. Neurorehabil Neural Repair. 2013;27(8):695-703. PubMed PMID: 23757297.
- Deltombe T, Gustin T. Selective tibial neurotomy in the treatment of spastic equinovarus foot in hemiplegic patients: a 2-year longitudinal follow-up of 30 cases. Arch Phys Med Rehabil. 2010;91(7):1025-30. PubMed PMID: 20599040.
- Funk JF, Panthen A, Bakir MS, et al. Predictors for the benefit of selective dorsal rhizotomy. Res Dev Disabil. 2015 ;37:127-34. PubMed PMID: 25460226.
- Langerak NG, Lamberts RP, Fieggen AG, Peter JC, van der Merwe L, Peacock WJ, Vaughan CL. A prospective gait analysis study in patients with diplegic cerebral palsy 20 years after selective dorsal rhizotomy. J Neurosurg Pediatr. 2008;1(3):180-6. PubMed PMID: 18352761.
- Sitthinamsuwan B, Chanvanitkulchai K, Phonwijit L, et al. Surgical outcomes of microsurgical selective peripheral neurotomy for intractable limb spasticity. Stereotact Funct Neurosurg. 2013;91(4):248-57. PubMed PMID: 23549109.
Evidence tabellen
Research question: Wat zijn indicaties voor neurochirurgie waaronder neurotomie en selectieve dorsale rhizotomie bij patiënten met spasticiteit?
|
Study reference |
Study characteristics |
Patient characteristics 2 |
Intervention (I) |
Comparison / control (C) 3 |
Follow-up |
Outcome measures and effect size 4 |
Comments |
|
Bollens, 2013 |
Type of study: Randomized trial
Setting: Stroke patients with spastic equinovarus of the foot at rehabilitation departments from two university hospitals
Country: Belgium
Source of funding: Non-commercial |
Inclusion criteria:
Exclusion criteria:
N total at baseline: Intervention: 8 Control: 8
Important prognostic factors2: Age (range): I: 49 (32-70) C: 52 (35-65)
Sex: I: 38% M C: 50% M
Groups comparable at baseline? Yes
|
Selective tibial neurotomy
Performed by the same neurosurgeon according to the method previously described by Deltombe and Gustin. The surgery involved the soleus nerve in all cases (mean section ~ 2/3) and the tibialis posterior (mean section ~1/2) and flexor halluces longus (100% section) nerves in 5 cases.
|
Injection with botulinum toxin A (Botox)
Botulinum toxin was injected under electrical stimulation using a 100 U//2ml dilution. The soleus (200 U) was injected in all patients, and the tibialis posterior (125 U) and flexor halluces longus (75 U) were treated in 4 patients |
Length of follow-up: 6 months
Loss-to-follow-up: Intervention: N=0 (0%) Control: N=0 (0%)
Incomplete outcome data: Intervention: N=0 (0%) Control: N=0 (0%)
|
1. Muscle tone Measured by the Modified Ashworth Scale, change from baseline, median (IQR)
Triceps surae 2 months I: -1 (-2 to -1) C: -0.5 (-1.5 to 0) P=0.279 6 months I: -1 (-1.5 to -0.5) C: 0 (-1 to 0.5) P=0.161
Soleus 2 months I: -3 (-3 to -2.5) C: -1 (-2 to -0.5) P=0.001 6 months I: -2.5 (-3 to -1.5) C: -1 (-1.5 to -0.5) P=0.021
Tardieu soleus 2 months I: -4 (-4 to -3) C: -1.5 (-2.5 to -1) P=0.007 6 months I: -3 (-4 to -2.5) C: -1 (-2.5 to 0) P=0.015
Measured in the ankle, change from baseline, median (IQR) in degree
Knee extended 2 months I: 0 (-5 to 2.5) C: 2.5 (0 to 7.5) P=0.279 6 months I: 0 (-10 to 5) C: 2.5 (-2.5 to 7.5) P=0.328
Knee flexed 2 months I: 2.5 (0 to 7.5) C: 0 (0 to 5) P=0.505 6 months I: 5 (-2.5 to 10) C: 0 (-2.5 to 2.5) P=0.279
3. Walking speed Measured as time to walk 10 m, m/s mean (SE)
Baseline I: 0.55 (0.14) C: 0.62 (0.14) P=0.616
2 months I: 0.60 (0.12) C: 0.65 (0.14) P=0.791
6 months I: 0.59 (0.12) C: 0.64 (0.14) P=0.791
4. Adverse events
Early postoperative complications were observed in 3 patients in the TNN group, including 1 patient with a healing delay, 1 patient with a transient calf edema, and 1 patient with a discrete but permanent hypoesthesia without neuropathic pain around the scar. No complications were observed in the BTX group. |
Spastic muscles to treat were identified prior to randomization, according to the result of the motor nerve block. |
Notes:
1. Prognostic balance between treatment groups is usually guaranteed in randomized studies, but non-randomized (observational) studies require matching of patients between treatment groups (case-control studies) or multivariate adjustment for prognostic factors (confounders) (cohort studies); the evidence table should contain sufficient details on these procedures
2. Provide data per treatment group on the most important prognostic factors [(potential) confounders]
3. For case-control studies, provide sufficient detail on the procedure used to match cases and controls
4. For cohort studies, provide sufficient detail on the (multivariate) analyses used to adjust for (potential) confounders
Research question: Wat zijn indicaties voor neurochirurgie waaronder neurotomie en selectieve dorsale rhizotomie bij patiënten met spasticiteit?
|
Study reference
(first author, publication year) |
Describe method of randomisation1 |
Bias due to inadequate concealment of allocation?2
(unlikely/likely/unclear) |
Bias due to inadequate blinding of participants to treatment allocation?3
(unlikely/likely/unclear) |
Bias due to inadequate blinding of care providers to treatment allocation?3
(unlikely/likely/unclear) |
Bias due to inadequate blinding of outcome assessors to treatment allocation?3
(unlikely/likely/unclear) |
Bias due to selective outcome reporting on basis of the results?4
(unlikely/likely/unclear) |
Bias due to loss to follow-up?5
(unlikely/likely/unclear) |
Bias due to violation of intention to treat analysis?6
(unlikely/likely/unclear) |
|
Bollens, 2013 |
The patients were randomized into two homogeneous groups (ratio 1:1) by constrained balance randomization using 5 criteria: age (<40 years, 40-60 years, >60 years), global neurological impairments as assessed by the Stroke Impairment Assessment Set (<45, 45-60, >60), hemiparetic side, sex, and delay after stroke (<1 year, 1-2 years, 2-5 years, >5 years). |
Likely |
Likely |
Likely |
Unlikely |
Unlikely |
Unlikely |
Unlikely |
1. Randomisation: generation of allocation sequences have to be unpredictable, for example computer generated random-numbers or drawing lots or envelopes. Examples of inadequate procedures are generation of allocation sequences by alternation, according to case record number, date of birth or date of admission.
2. Allocation concealment: refers to the protection (blinding) of the randomisation process. Concealment of allocation sequences is adequate if patients and enrolling investigators cannot foresee assignment, for example central randomisation (performed at a site remote from trial location) or sequentially numbered, sealed, opaque envelopes. Inadequate procedures are all procedures based on inadequate randomisation procedures or open allocation schedules.
3. Blinding: neither the patient nor the care provider (attending physician) knows which patient is getting the special treatment. Blinding is sometimes impossible, for example when comparing surgical with non-surgical treatments. The outcome assessor records the study results. Blinding of those assessing outcomes prevents that the knowledge of patient assignement influences the proces of outcome assessment (detection or information bias). If a study has hard (objective) outcome measures, like death, blinding of outcome assessment is not necessary. If a study has “soft” (subjective) outcome measures, like the assessment of an X-ray, blinding of outcome assessment is necessary.
4. Results of all predefined outcome measures should be reported; if the protocol is available, then outcomes in the protocol and published report can be compared; if not, then outcomes listed in the methods section of an article can be compared with those whose results are reported.
5. If the percentage of patients lost to follow-up is large, or differs between treatment groups, or the reasons for loss to follow-up differ between treatment groups, bias is likely. If the number of patients lost to follow-up, or the reasons why, are not reported, the risk of bias is unclear
6. Participants included in the analysis are exactly those who were randomized into the trial. If the numbers randomized into each intervention group are not clearly reported, the risk of bias is unclear; an ITT analysis implies that (a) participants are kept in the intervention groups to which they were randomized, regardless of the intervention they actually received, (b) outcome data are measured on all participants, and (c) all randomized participants are included in the analysis.
Exclusietabel
Tabel Exclusie na het lezen van het volledige artikel
|
Auteur, jaar |
Reden |
|
Silva, 2012 |
Patiënten met cerebrale parese |
|
Lin, 2010 |
Patiënten met cerebrale parese |
|
Li, 2008 |
Patiënten met cerebrale parese |
|
Langerak, 2008 |
Patiënten met cerebrale parese |
|
Hagglund, 2005 |
Patiënten met cerebrale parese |
|
Thomas, 2004 |
Patiënten met cerebrale parese |
|
Johnson, 2004 |
Patiënten met cerebrale parese |
|
Salame, 2003 |
Geen vergelijkend onderzoek |
|
Maenpaa, 2003 |
Patiënten met cerebrale parese |
|
Wong, 2000 |
Patiënten met cerebrale parese |
|
Steinbok, 1998 |
Patiënten met cerebrale parese |
Verantwoording
Beoordelingsdatum en geldigheid
Publicatiedatum : 01-04-2017
Beoordeeld op geldigheid : 01-01-2016
Uiterlijk in 2021 bepaalt het bestuur van de Nederlandse Vereniging van Revalidatieartsen of deze richtlijn nog actueel is. Zo nodig wordt een nieuwe werkgroep geïnstalleerd om de richtlijn te herzien. De geldigheid van de richtlijn komt eerder te vervallen indien nieuwe ontwikkelingen aanleiding zijn een herzieningstraject te starten.
De Nederlandse Vereniging van Revalidatieartsen is als houder van deze richtlijn de eerstverantwoordelijke voor de actualiteit van deze richtlijn. De andere aan deze richtlijn deelnemende wetenschappelijk verenigingen of gebruikers van de richtlijn delen de verantwoordelijkheid en informeren de eerstverantwoordelijke over relevante ontwikkelingen binnen hun vakgebied.
Algemene gegevens
De richtlijnontwikkeling werd ondersteund door het Kennisinstituut van Medisch Specialisten (www.kennisinstituut.nl) en werd gefinancierd uit de Kwaliteitsgelden Medisch Specialisten (SKMS).
Doel en doelgroep
Doel
Momenteel ontbreekt er een gestandaardiseerde behandelwijze voor volwassen patiënten met cerebrale en/of spinale spasticiteitsklachten. Er zijn veel verschillende (para)medisch specialismen (revalidatiearts, neuroloog, neurochirurg, handchirurg, anesthesioloog, orthopeed, fysiotherapeut, ergotherapeut, arts verstandelijk gehandicapten en specialist oudergeneeskunde) betrokken bij de behandeling van deze patiëntengroep. Een goede afstemming en consensus over wat optimale zorgverlening is voor deze groep patiënten is dan ook gewenst. Een landelijke evidence-based richtlijn is nodig om zorgprofessionals te ondersteunen in hun klinische besluitvorming en transparantie te bieden aan patiënten en derden.
Doelgroep
De patiëntengroep is divers; zo zijn er patiënten die weinig tot geen behandeling van hun spasticiteit nodig hebben of patiënten die in hun dagelijkse activiteiten (ADL) juist gebruik maken van hun spasticiteit (staan, lopen, aankleden). De spiertonus kan echter in de loop der tijd wijzigen, waardoor behandeling noodzakelijk wordt. Spasticiteit kan in dat geval leiden tot pijnklachten, fysiek ongemak, beperkte mobiliteit en zelfzorg, complicaties als contracturen, een laag zelfbeeld en decubitus, smetplekken vanwege moeilijkheden om een adequate hygiëne te realiseren (in gedeformeerde handen wordt dit probleem vaak gezien).
Beroerte, traumatisch hersenletsel en multiple sclerose kennen een hoge incidentie. Een belangrijk percentage van deze patiënten ontwikkelt spasticiteit. De incidentie/prevalentie van spasticiteit is niet exact bekend. Geschat wordt dat een derde van de CVA patiënten (van Kuijk et al., 2007; Watkins et al., 2002), 80% van patienten met Multiple Sclerose (MS) en 75% van de patiënten met lichamelijk beperkingen na traumatisch hersenletsel (THL) uiteindelijk spasticiteit ontwikkelt en in aanmerking komt voor behandeling. Gelet op de hoge incidentie van CVA, traumatisch hersenletsel en MS in Nederland is het aantal mensen met spasticiteit zeer omvangrijk.
Samenstelling werkgroep
Voor het ontwikkelen van de richtlijn is in 2014 een multidisciplinaire werkgroep ingesteld, bestaande uit vertegenwoordigers van alle relevante specialismen die betrokken zijn bij de zorg voor patiënten met cerebrale en/of spinale spasticiteit te maken hebben.
De werkgroepleden zijn door hun beroepsverenigingen gemandateerd voor deelname. De werkgroep werkte gedurende twee jaar aan de totstandkoming van de richtlijn.
De werkgroep is verantwoordelijk voor de integrale tekst van deze richtlijn.
Kerngroep
- prof. dr. A.C.H. Geurts, revalidatiearts, werkzaam in het Radboudumc, Nijmegen (voorzitter per 01-07-2015), VRA
- drs. J.D. Martina, revalidatiearts, werkzaam in Medisch Spectrum Twente, Enschede (voorzitter tot 01-07-2015), VRA
- drs. E.M. Delhaas, anesthesioloog, werkzaam in het Erasmus Medisch Centrum, Rotterdam, NVA
- drs. A.M.V. Dommisse, revalidatiearts, werkzaam in het Isala Klinieken, Zwolle
- dr. J. Fermont, neuroloog, werkzaam in het Amphia ziekenhuis, Breda, VRA
- dr. J.F.M. Fleuren, revalidatiearts, werkzaam in het Roessingh, Enschede, VRA
- dr. H.J.L. van der Heide, orthopedisch chirurg, werkzaam in het Leids Universitair Medisch Centrum, Leiden, NOV
- drs. E. Kurt, neurochirurg, Radboudumc, Nijmegen, NVNN
- dr. M. Kreulen, plastisch chirurg, werkzaam in het Rode Kruis ziekenhuis, Beverwijk, NVPC
- prof. Dr. G. Kwakkel, Hoogleraar Neurorevalidatie, werkzaam in het VU Medisch Centrum, Amsterdam, KNGF
- dr. C.G.M. Meskers, revalidatiearts, werkzaam in het VU Medisch Centrum, Amsterdam, VRA
- dr. A.V. Nene, revalidatiearts, werkzaam in het Roessingh, Enschede, VRA
- drs. W.P. Polomski, revalidatiearts, werkzaam in het Spaarne Gasthuis, Hoofddorp, VRA
- drs. M.N. Ruissen-Eversdijk, ergotherapeut, bewegingswetenschapper werkzaam in het Reade, centrum voor revalidatiegeneeskunde en reumatologie, Amsterdam, EN
- dr. I.T.H.J. Verhagen, neurochirurg, werkzaam in het Neurochirurgisch Science Centrum, Tilburg, NVNN
Klankbordgroep
- drs. W.G.M. Bakx, revalidatiearts, werkzaam in de Adelante zorggroep, Hoensbroek, VRA
- prof. Dr. J. Becher, kinderrevalidatiearts, werkzaam in het Vrije Universiteit Medisch Centrum, Amsterdam, NVK
- A. Cremers, patiëntvertegenwoordiger, werkzaam bij Hersenletsel.nl, Velp
- drs. E. de Klerk, revalidatiearts, werkzaam in het Bravis ziekenhuis, Bergen op Zoom, VRA
- drs. W.J. Lubbers, huisarts, werkzaam bij de Zorggroep Almere, Almere, NHG
- drs. C.J. Meijer, specialist ouderengeneeskunde, werkzaam in de Zonnehuisgroep Vlaardingen, Vlaardingen, Verenso
- drs. P.A.A. Struyf, revalidatiearts, werkzaam bij Zuyderland medisch centrum, Sittard, VRA
- drs. B. Tinselboer, arts voor verstandelijk gehandicapten, 's Heeren Loo, Apeldoorn, NVAVG
Met ondersteuning van:
- dr. W.A. van Enst, senior adviseur, Kennisinstituut van Medisch Specialisten
- dr. B.H. Stegeman, adviseur, Kennisinstituut van Medisch Specialisten
Belangenverklaringen
De werkgroepleden hebben schriftelijk verklaard of ze in de laatste vijf jaar een (financieel ondersteunde) betrekking onderhielden met commerciële bedrijven, organisaties of instellingen die in verband staan met het onderwerp van de richtlijn. Tevens is navraag gedaan naar persoonlijke financiële belangen, belangen door persoonlijke relaties, belangen d.m.v. reputatiemanagement, belangen vanwege extern gefinancierd onderzoek, en belangen door kennisvalorisatie. De belangenverklaringen zijn op te vragen bij het secretariaat van het Kennisinstituut van Medisch Specialisten, een overzicht vindt u hieronder:
|
Naam werkgroeplid |
Belangen |
Consequenties |
|
Delhaas |
Consultant Medtronic, directeur van Care4home |
Geen consequenties |
|
Dommisse |
|
|
|
Fermont |
Geen |
|
|
Fleuren |
Geen |
|
|
Geurts |
Doceren bij cursussen en congresbijdragen gefinancierd door Ipsen en Medtronic en onderzoeksgelden ontvangen van Ipsen en Merz. |
Geen consequenties |
|
Kreulen |
Geen |
|
|
Kurt |
Geen |
|
|
Kwakkel |
Geen |
|
|
Martina |
Doceren bij cursussen gefinancierd door Ipsen, Medtronic en Allergan |
Geen consequenties |
|
Meskers |
STW project gehonoreerd waaraan Ipsen bijdraagt |
Geen consequenties |
|
Nene |
Geen |
|
|
Polomski |
Geen |
|
|
Ruissen-Eversdijk |
Geen |
|
|
Van der Heide |
Geen |
|
|
Verhagen |
Geen |
|
Inbreng patiëntenperspectief
Er werd aandacht besteed aan het patiëntenperspectief door vroegtijdig af te stemmen met de Patiëntenfederatie Nederland en de patiëntenvereniging Cerebraal. Door een fusie tussen Cerebraal, CVA vereniging Samen Verder, en Afasievereniging tot Hersenletsel.nl kon er pas vanaf de ontwikkelfase worden samengewerkt. In de ontwikkelfase is een interview met een vertegenwoordiger van de patiëntenvereniging Hersenletsel.nl gehouden. De verkregen input is verwerkt bij het opstellen van de richtlijntekst. Deze is nadien nog gecontroleerd door de vertegenwoordiger van Hersenletsel.nl en een patiënt die de problematiek beschreven in de richtlijn zelf ervaart. De uitkomsten zijn verwerkt in de tekst over communicatie met de patiënt (module 'Organisatie van zorg bij spasticiteit'). Tevens is de gehele richtlijn ter commentaar voorgelegd aan Hersenletsel.nl, Dwarslaesie Organisatie Nederland en de MS vereniging. Dit commentaar is verwerkt in de definitieve richtlijn.
Methode ontwikkeling
Evidence based
Implementatie
Dit implementatieplan is opgesteld ter bevordering van de implementatie van de richtlijn ‘Behandeling van cerebrale en/of spinale spasticiteit’. Voor het opstellen van dit plan is een inventarisatie gedaan van de mogelijk bevorderende en belemmerende factoren voor het naleven van de aanbevelingen. Daarbij heeft de werkgroep een advies uitgebracht over het tijdpad voor implementatie, de daarvoor benodigde randvoorwaarden en de acties die door verschillende partijen ondernomen dienen te worden.
Werkwijze
De werkgroep heeft per aanbeveling geïnventariseerd:
- per wanneer de aanbeveling overal geïmplementeerd moet kunnen zijn;
- de verwachte impact van implementatie van de aanbeveling op de zorgkosten;
- randvoorwaarden om de aanbeveling te kunnen implementeren;
- mogelijk barrières om de aanbeveling te kunnen implementeren;
- mogelijke acties om de implementatie van de aanbeveling te bevorderen;
- verantwoordelijke partij voor de te ondernemen acties.
Voor iedere aanbeveling is nagedacht over de hierboven genoemde punten. Echter niet voor iedere aanbeveling kon ieder punt worden beantwoord (“Overweeg om …”) en wordt dus meer ruimte gelaten voor alternatieve opties. Voor “sterk geformuleerde aanbevelingen” zijn bovengenoemde punten in principe verder uitgewerkt dan voor de “zwak geformuleerde aanbevelingen”.
Implementatietermijnen
Voor de volgende aanbevelingen geldt dat zij zo spoedig mogelijk geïmplementeerd dienen te worden. Uiterlijk per november 2017 dient iedereen aan deze aanbevelingen te voldoen. Veel andere aanbevelingen zijn al onderdeel van de huidige praktijk en brengen daarom weinig of geen implementatieproblemen met zich mee.
- Interdisciplinaire diagnostiek met inbreng van relevante disciplines bij de indicering en evaluatie van invasieve en niet-reversibele behandelopties.
- Gebruik van gangbeeldanalyse ten behoeve van het indiceren en evalueren van invasieve, niet-reversibele therapie voor de onderste extremiteiten bij patiënten met residuele sta- en loopvaardigheid.
- Gebruik van echografie en/of elektrostimulatie ter geleiding van intramusculaire injecties met botulinetoxine.
- Gebruik van mini-infusor voor de proefbehandeling van intrathecale baclofen bij mensen met residuele sta- of loopvaardigheid.
Daarnaast wordt aanbevolen om uiterlijk november 2019 te komen tot de erkenning van een beperkt aantal behandelcentra in Nederland voor 1. Weke-delen en enkel-voetchirurgie bij patiënten met cerebrale en/of spinale spasticiteit, 2. Neurochirurgische ingrepen bij patiënten met cerebrale en/of spinale spasticiteit, en 3. Intrathecale baclofenbehandeling (inclusief ‘trouble shooting’). Deze centra dienen te beschikken over goede mogelijkheden voor geavanceerde gangbeeldanalyse indien het gaat om patiënten met residuele sta- en loopvaardigheid.
Impact op zorgkosten
Veel aanbevelingen brengen geen of nauwelijks gevolgen met zich mee voor de zorgkosten, omdat het gaat om reeds geïmplementeerde behandeling. Doordat deze richtlijn een aanzet doet om niet altijd een seriële behandelstrategie op te volgen (zie de module 'Organisatie van zorg bij spasticiteit’) kunnen mogelijk kosten bespaard worden. Indien onnodige behandelingen niet worden toegepast, kan sneller de meeste effectieve therapie voor de individuele patiënt worden gevonden. Een aantal aanbevelingen zal extra kosten met zich meebrengen, omdat hiervoor extra apparatuur of scholing nodig is of omdat de behandeling nu nog weinig wordt toegepast. Deze kostenverhoging wordt echter als relatief gering ingeschat. Scholing kan bovendien leiden tot doelmatiger behandelen, waarmee uiteindelijk kosten gereduceerd kunnen worden. De verwachte impact op kosten is gebaseerd op een inschatting door experts, niet op een kostenanalyse.
Vergoeding
De vergoedingen voor ITB-behandelingen zijn problematisch, wat goede zorg in de weg staat. De problematiek kan als volgt worden samengevat:
- de bestaande DOT’s voor ITB zijn niet specialisme-overstijgend;
- nieuwe DOT’s zijn noodzakelijk;
- aanpassing van nomenclatuur is noodzakelijk;
- vergoeding is veelal onvoldoende of zelfs niet aanwezig (vooral voor de betrokkenheid van de revalidatiearts bij de instelling en nazorg).
Weliswaar is er over deze problematiek reeds overleg geweest met de NZa, maar de oplossing lijkt nog ver weg. Afgeleid van de Zorgboom Anesthesiologie Pijnbestrijding is onderstaand model (figuur 1) in de plenaire vergadering van de Vereniging voor Neuromodulatie Nederland geaccordeerd en bij de NZa ter discussie aangeboden. De NZa zal hiertoe vertegenwoordigers van de verschillende medische specialismen uitnodigen om tot een consensus te komen.
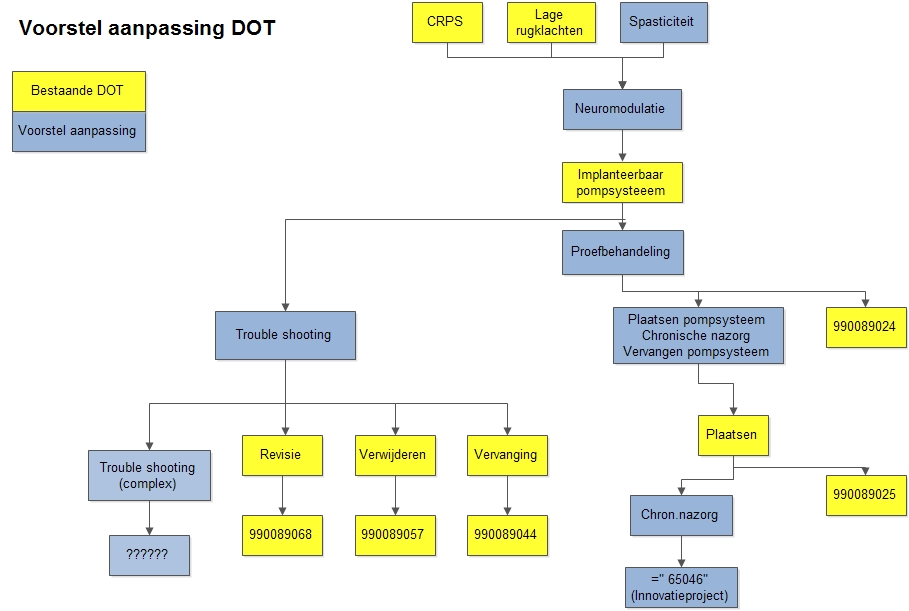
Figuur 1. Voorstel voor aanpassing van de DOT voor ITB-behandelingen
Te ondernemen acties per partij
Hieronder wordt per partij toegelicht welke acties zij kunnen ondernemen om de implementatie van de richtlijn te bevorderen.
Alle direct betrokken wetenschappelijk verenigingen/beroepsorganisaties (VRA, NVA, NOV, NVPC, NVN, NVvN, KNGF, EN, Verenso, NVAVG en het NHG):
- Bekend maken van de richtlijn onder de leden.
- Publiciteit voor de richtlijn maken door over de richtlijn te publiceren in tijdschriften en te vertellen op congressen.
- Bespreken van vergoedingsproblematiek rondom de aanbevolen zorg uit de richtlijn met ZN en het Zorginstituut.
- Ontwikkelen van gerichte bijscholing/trainingen, onder andere gericht op pathofysiologie, diagnostiek, toediening van botulinetoxine injecties, chemische neurolyse met fenol, en op intrathecale baclofenbehandeling.
- Oprichten van interdisciplinaire kennisplatformen (VRA, NVA, NOV, NVPC, NVN, NVvN, KNGF, en EN, Verenso, NVAVG en het NHG)
- Ontwikkelen en aanpassen van patiënteninformatie.
- Controleren van de toepassing van de aanbevelingen middels audits en de kwaliteitsvisitatie.
- Gezamenlijk afspraken maken over en opstarten van continu modulair onderhoud van de richtlijn.
De lokale vakgroepen/individuele medisch professionals:
- Het bespreken van de aanbevelingen in de vakgroepsvergadering en lokale werkgroepen.
- Het volgen van bijscholing die bij gebruik maakt van deze richtlijn.
- Aanpassen van lokale patiënteninformatie op grond van de materialen die door de verenigingen beschikbaar gesteld zullen worden.
- Afstemmen en afspraken maken met andere betrokken disciplines om de toepassing van de aanbevelingen in de praktijk te borgen.
De systeemstakeholders (onder andere zorgverzekeraars, (koepelorganisaties van) ziekenhuisbestuurders, IGZ):
Ten aanzien van de financiering van de zorg voor patiënten met cerebrale en/of spinale spasticiteit wordt van het bestuur van de revalidatiecentra en ziekenhuizen verwacht dat zij bereid zijn om de nodige investeringen te doen (zie hierboven bij impact op zorgkosten) om de aanbevelingen in deze richtlijn te kunnen implementeren. Daarnaast wordt van de bestuurders verwacht dat zij bij de betrokken medisch professionals nagaan op welke wijze zij kennis hebben genomen van de nieuwe richtlijn cerebrale en/of spinale spasticiteit en deze toepassen in de praktijk.
Wanneer de zorg beschreven in de richtlijn niet kan worden aangeboden (b.v. geen mogelijkheid tot het uitvoeren van een gangbeeldanalyse, afwezigheid van echografie of elektrostimulatie, of onvoldoende expertise) dienen er afspraken te worden gemaakt tussen zorginstellingen over het doorverwijzen van patiënten, waarbij de kwaliteit van zorg kan worden gegarandeerd. Het verzorgen van een goed ingericht ziekenhuisinformatiesysteem kan bijdragen aan de implementatie van de aanbevelingen die betrekking hebben op de verslaglegging van lichamelijk en aanvullend onderzoek en de terugkoppeling aan (para)medici in eerste en tweede lijn. Van zorgverzekeraars wordt verwacht dat zij de zorg die in deze richtlijn wordt aanbevolen zullen vergoeden. De geformuleerde aanbevelingen in deze richtlijn kunnen, na verloop van de aangegeven implementatietermijnen, door zorgverzekeraars worden gebruikt voor de inkoop van zorg. Voorwaarde voor zorginkoop op kwaliteitsbeleid is dat de aanbevolen zorg vergoed wordt.
Het Kennisinstituut van Medisch Specialisten:
- Toevoegen van richtlijn aan richtlijnendatabase.
- Opnemen van het implementatieplan in ‘aanverwante producten’, zodat het voor alle partijen goed te vinden is.
- Opnemen van kennislacunes in ‘aanverwante producten’.
Werkwijze
AGREE
Deze richtlijn is opgesteld conform de eisen volgens het rapport Medisch Specialistische Richtlijnen 2.0 van de adviescommissie Richtlijnen van de Raad Kwalitieit. Dit rapport is gebaseerd op het AGREE II instrument (Appraisal of Guidelines for Research & Evaluation II) (http://www.agreetrust.org/agree-ii/), dat een internationaal breed geaccepteerd instrument is, en op de ‘richtlijnen voor richtlijn’ voor de beoordeling van de kwaliteit.
Knelpuntenanalyse
Tijdens de voorbereidende fase inventariseerden de voorzitter van de werkgroep en de adviseur de knelpunten. Tevens zijn er knelpunten aangedragen door Allergan, Inspectie voor de Gezondheidszorg, Ipsen, Medtronic en Zorginstituut Nederland via een invitational conference. Een verslag hiervan kunt u hier vinden.
Uitgangsvragen en uitkomstmaten
Op basis van de uitkomsten van de knelpuntenanalyse zijn door de voorzitter en de adviseur concept-uitgangsvragen opgesteld. Deze zijn met de werkgroep besproken waarna de werkgroep de definitieve uitgangsvragen heeft vastgesteld. Vervolgens inventariseerde de werkgroep per uitgangsvraag welke uitkomstmaten voor de patiënt relevant zijn, waarbij zowel naar gewenste als ongewenste effecten werd gekeken. De werkgroep waardeerde deze uitkomstmaten volgens hun relatieve belang als cruciaal, belangrijk of onbelangrijk. Tevens definieerde de werkgroep, voor zover mogelijk, wat zij voor een bepaalde uitkomstmaat een klinisch relevant verschil vond, dat wil zeggen wanneer de verbetering in uitkomst een verbetering voor de patiënt was.
Strategie voor zoeken en selecteren van literatuur
Voor de afzonderlijke uitgangsvragen werd aan de hand van specifieke zoektermen gezocht naar gepubliceerde wetenschappelijke studies in (verschillende) elektronische databases. Tevens werd aanvullend gezocht naar studies aan de hand van de literatuurlijsten van de geselecteerde artikelen. In eerste instantie werd gezocht naar studies met de hoogste mate van bewijs. De werkgroepleden selecteerden de via de zoekactie gevonden artikelen op basis van vooraf opgestelde selectiecriteria. De geselecteerde artikelen werden gebruikt om de uitgangsvraag te beantwoorden. De specifieke zoekstrategieën en de gehanteerde selectiecriteria zijn te vinden in de module van de desbetreffende uitgangsvraag.
Kwaliteitsbeoordeling individuele studies
Individuele studies werden systematisch beoordeeld op basis van op voorhand opgestelde methodologische kwaliteitscriteria om zo het risico op vertekende studieresultaten (bias) te kunnen inschatten. Deze beoordelingen kunt u vinden in de risk of bias tabellen.
Samenvatten van de literatuur
De relevante onderzoeksgegevens van alle geselecteerde artikelen werden overzichtelijk weergegeven in evidencetabellen. De belangrijkste bevindingen uit de literatuur werden beschreven in de samenvatting van de literatuur. Bij voldoende overeenkomsten tussen de studies werden de gegevens ook kwantitatief samengevat (meta-analyse) met behulp van Review Manager 5.
Beoordelen van de kracht van het wetenschappelijke bewijs
A) Voor interventievragen
De kracht van het wetenschappelijke bewijs werd bepaald volgens de GRADE-methode. GRADE staat voor ‘Grading Recommendations Assessment, Development and Evaluation’ (zie http://www.gradeworkinggroup.org/) (Atkins et al, 2004).
B) Voor vragen over waarde diagnostische tests, schade of bijwerkingen, etiologie en prognose
Bij dit type vraagstelling kan GRADE (nog) niet gebruikt worden. De bewijskracht van de conclusie is bepaald volgens de gebruikelijke EBRO-methode (van Everdingen et al, 2004).
Formuleren van de conclusies
Voor vragen over de waarde van diagnostische tests, schade of bijwerkingen, etiologie en prognose is het wetenschappelijke bewijs samengevat in een of meerdere conclusie, waarbij het niveau van het meest relevante bewijs is weergegeven.
Bij interventievragen verwijst de conclusie niet naar één of meer artikelen, maar wordt getrokken op basis van alle studies samen (body of evidence). Hierbij maakten de werkgroepleden de balans op van elke interventie. Bij het opmaken van de balans werden de gunstige en ongunstige effecten voor de patiënt afgewogen.
Overwegingen
Voor een aanbeveling zijn naast het wetenschappelijke bewijs ook andere aspecten belangrijk, zoals de expertise van de werkgroepleden, patiëntenvoorkeuren, kosten, beschikbaarheid van voorzieningen of organisatorische zaken. Deze aspecten worden, voor zover geen onderdeel van de literatuursamenvatting, vermeld onder het kopje ‘Overwegingen’.
Formuleren van aanbevelingen
De aanbevelingen geven een antwoord op de uitgangsvraag en zijn gebaseerd op het beste beschikbare wetenschappelijke bewijs en de belangrijkste overwegingen. De kracht van het wetenschappelijk bewijs en het gewicht dat door de werkgroep wordt toegekend aan de overwegingen bepalen samen de sterkte van de aanbeveling. Conform de GRADE-methodiek sluit een lage bewijskracht van conclusies in de systematische literatuuranalyse een sterke aanbeveling niet uit, en zijn bij een hoge bewijskracht ook zwakke aanbevelingen mogelijk. De sterkte van de aanbeveling wordt altijd bepaald door weging van alle relevante argumenten tezamen.
Randvoorwaarden (Organisatie van zorg)
In de knelpuntenanalyse en bij de ontwikkeling van de richtlijn is expliciet rekening gehouden met de organisatie van zorg: alle aspecten die randvoorwaardelijk zijn voor het verlenen van zorg (zoals coördinatie, communicatie, (financiële) middelen, menskracht en infrastructuur). Randvoorwaarden die relevant zijn voor het beantwoorden van een specifieke uitgangsvraag maken onderdeel uit van de overwegingen bij de bewuste uitgangsvraag. Meer algemene, overkoepelende, of bijkomende aspecten van de organisatie van zorg worden in de module 'Organisatie van zorg bij spasticiteit' behandeld.
Indicatorontwikkeling
Gelijktijdig met het ontwikkelen van de conceptrichtlijn is overwogen om interne kwaliteitsindicatoren te ontwikkelen. Echter, de werkgroep heeft afgezien van de ontwikkeling omdat er geen harde aanbevelingen worden gedaan waarvan het meten van uitkomsten kan bijdragen aan de kwaliteitscyclus. Meer informatie over de methode van indicatorontwikkeling is op te vragen bij het Kennisinstituut van Medisch Specialisten (secretariaat@kennisinstituut.nl).
Kennislacunes
Tijdens de ontwikkeling van deze richtlijn is systematisch gezocht naar onderzoek waarvan de resultaten bijdragen aan een antwoord op de uitgangsvragen. Bij elke uitgangsvraag is door de werkgroep nagegaan of er (aanvullend) wetenschappelijk onderzoek gewenst is. Een overzicht van aanbevelingen voor nader/vervolg onderzoek staat bij aanverwante producten (Onderzoek/ Kennislacunes).
Commentaar- en autorisatiefase
De conceptrichtlijn wordt aan de betrokken (wetenschappelijke) verenigingen voorgelegd voor commentaar. De commentaren worden verzameld en besproken met de werkgroep. Naar aanleiding van de commentaren wordt de conceptrichtlijn aangepast en definitief vastgesteld door de werkgroep. De definitieve richtlijn zal nadien aan de betrokken (wetenschappelijke) verenigingen worden voorgelegd voor autorisatie en door hen geautoriseerd.
Implementatie
In de verschillende fasen van de richtlijnontwikkeling is rekening gehouden met de implementatie van de richtlijn en de praktische uitvoerbaarheid van de aanbevelingen. Daarbij is uitdrukkelijk gelet op factoren die de invoering van de richtlijn in de praktijk kunnen bevorderen of belemmeren.
Zoekverantwoording
|
Database |
Zoektermen |
Totaal |
|
Medline (OVID) 1995 – augustus 2015 |
1 exp Spinal Injuries/ or exp Multiple Sclerosis/ or exp Brain Injuries/ or Head Injuries, Closed/ or exp Cerebrovascular Disorders/ or ((brain adj2 injur*) or (spinal adj2 injur*) or tbi or (head adj2 injur*) or stroke or (cerebrovascular adj2 (accident* or diseas*))).ab,ti. or exp Cerebral Palsy/ or cerebral palsy.ab,ti. (558615) 2 exp Paraparesis, Spastic/ or exp Muscle Hypertonia/ or exp Dystonia/ or (spastic* or hypertonia or dystonia).ab,ti. (39195) 3 1 and 2 (9589) 4 exp Rhizotomy/ or rhizotom*.ab,ti. or neurotom*.ab,ti. (2855) 5 3 and 4 (370) 6 limit 5 to (english language and yr="1995 -Current") (235) 7 (meta-analysis/ or meta-analysis as topic/ or (meta adj analy$).tw. or ((systematic* or literature) adj2 review$1).tw. or (systematic adj overview$1).tw. or exp "Review Literature as Topic"/ or cochrane.ab. or cochrane.jw. or embase.ab. or medline.ab. or (psychlit or psyclit).ab. or (cinahl or cinhal).ab. or cancerlit.ab. or ((selection criteria or data extraction).ab. and "review"/)) not (Comment/ or Editorial/ or Letter/ or (animals/ not humans/)) (248540) 8 (exp clinical trial/ or randomized controlled trial/ or exp clinical trials as topic/ or randomized controlled trials as topic/ or Random Allocation/ or Double-Blind Method/ or Single-Blind Method/ or (clinical trial, phase i or clinical trial, phase ii or clinical trial, phase iii or clinical trial, phase iv or controlled clinical trial or randomized controlled trial or multicenter study or clinical trial).pt. or random*.ti,ab. or (clinic* adj trial*).tw. or ((singl* or doubl* or treb* or tripl*) adj (blind$3 or mask$3)).tw. or Placebos/ or placebo*.tw.) not (animals/ not humans/) (1509709) 9 Epidemiologic studies/ or case control studies/ or exp cohort studies/ or Controlled Before-After Studies/ or Case control.tw. or (cohort adj (study or studies)).tw. or Cohort analy$.tw. or (Follow up adj (study or studies)).tw. or (observational adj (study or studies)).tw. or Longitudinal.tw. or Retrospective.tw. or prospective.tw. or Cross sectional.tw. or Cross-sectional studies/ or historically controlled study/ or interrupted time series analysis/ [Onder exp cohort studies vallen ook longitudinale, prospectieve en retrospectieve studies] (2211912) 10 6 and 7 (6) 11 6 and 8 (11) 12 6 and 9 (98) 13 10 or 11 or 12 (126) = 126 |
194 |
|
Embase |
('spine injury'/de OR 'multiple sclerosis'/exp OR 'brain injury'/exp OR (brain NEAR/2 injur*):ab,ti OR (spinal NEAR/2 injur*):ab,ti OR 'head injury'/exp OR 'cerebrovascular disease'/exp OR tbi:ab,ti OR (head NEAR/2 injur*):ab,ti OR stroke:ab,ti OR (cerebrovascular NEAR/2 (accident* OR diseas*)):ab,ti OR 'cerebral palsy'/exp OR 'cerebral palsy':ab,ti) AND ('spasticity'/exp OR 'spastic paresis'/exp OR spastic*:ab,ti OR hypertonia:ab,ti OR dystonia:ab,ti) AND ('rhizotomy'/exp OR rhizotom*:ab,ti OR neurotom*:ab,ti) AND ([dutch]/lim OR [english]/lim) AND [embase]/lim AND [1995-2015]/py
Filters: Systematische Reviews: 'meta analysis'/de OR cochrane:ab OR embase:ab OR psychlit:ab OR cinahl:ab OR medline:ab OR (systematic NEAR/1 (review OR overview)):ab,ti OR (meta NEAR/1 analy*):ab,ti OR metaanalys*:ab,ti OR 'data extraction':ab OR cochrane:jt OR 'systematic review'/de NOT ('animal experiment'/exp OR 'animal model'/exp OR 'nonhuman'/exp NOT 'human'/exp)
RCT’s: ('clinical trial'/exp OR 'randomization'/exp OR 'single blind procedure'/exp OR 'double blind procedure'/exp OR 'crossover procedure'/exp OR 'placebo'/exp OR 'prospective study'/exp OR rct:ab,ti OR random*:ab,ti OR 'single blind':ab,ti OR 'randomised controlled trial':ab,ti OR 'randomized controlled trial'/exp OR placebo*:ab,ti NOT 'conference abstract':it
Ander vergelijkend onderzoekl: ('clinical study'/de OR 'case control study'/de OR 'family study'/de OR 'longitudinal study'/de OR 'retrospective study'/de OR ('prospective study'/de NOT 'randomized controlled trial'/de) OR 'cohort analysis'/de OR (cohort NEAR/1 (study OR studies)):ab,ti OR (case:ab,ti AND (control NEAR/1 (study OR studies)):ab,ti) OR (follow:ab,ti AND (up NEAR/1 (study OR studies)):ab,ti) OR (observational NEAR/1 (study OR studies)):ab,ti OR (epidemiologic NEAR/1 (study OR studies)):ab,ti OR ('cross sectional' NEAR/1 (study OR studies)):ab,ti))
= 116 |
