Chirurgische behandeling bij spasticiteit
Uitgangsvraag
Wat is de rol van chirurgie aan de bovenste en onderste extremiteit bij patiënten met cerebrale en/of spinale spasticiteit?
Aanbeveling
Bovenste extremiteit
Overweeg chirurgische interventie als een behandeloptie ter verbetering van rusthouding, verzorgbaarheid, hygiëne of pijn bij patiënten met een niet-functionele spastische arm/hand op basis van cerebrale spasticiteit.
Overweeg chirurgische interventie als een behandeloptie bij patiënten met cerebrale spasticiteit en een resterende arm/handfunctie ter verbetering van functionele inzetbaarheid van de spastische arm/hand alleen als de potentiële functionele of positionele winst opweegt tegen het mogelijke verlies aan functie.
Onderste extremiteit
Overweeg chirurgische interventies als een behandeloptie ter verbetering van de stand, beschoeibaarheid en/of functionele inzetbaarheid van de enkel en voet bij patiënten met cerebrale spasticiteit; deze overweging is van belang ongeacht of er sprake is van loopvaardigheid.
Bovenste en onderste extremiteit
In alle gevallen van chirurgische behandeling van de bovenste en onderste extremiteit dienen de hulpvraag en het verwachtingspatroon in overeenstemming te zijn met de te bereiken potentiële (passieve of actieve) functionele winst. Deze afweging dient interdisciplinair te geschieden in een samenwerking van tenminste revalidatiearts, plastisch of orthopedisch chirurg, oefentherapeut en patiënt.
Overweeg alleen chirurgische ingrepen indien het neurologisch beeld stabiel is. Wees derhalve zeer terughoudend met chirurgie bij patiënten met een overheersende (extrapyramidale) dystone of dyskinetische component.
Indicatiestelling, chirurgische interventie en nabehandeling / nazorg dienen bij voorkeur te geschieden in een interdisciplinair team met specifieke expertise.
Overwegingen
De literatuur is eensluidend in haar oordeel dat een op het individu afgestemde chirurgische behandeling een aanzienlijke meerwaarde kan hebben voor mensen met hinderlijke spasticiteit van arm en hand en/of been van cerebrale en/of spinale origine. Echter, de wetenschappelijke basis voor deze meerwaarde is beperkt tot enkele klinische uitkomststudies en vooral veel beschrijvende expertise. Er zijn geen studies met vergelijkend onderzoek. Hieronder volgen nadere overwegingen verdeeld naar bovenste en onderste extremiteit met accent op de patiënt met cerebrale spasticiteit.
Bovenste extremiteit
De patiënt met een niet-functionele hand
Voor de selectie van een geschikte kandidaat voor chirurgie dient ten eerste onderscheid gemaakt te worden tussen patiënten met een niet-functionele hand en patiënten met een hand die nog een functionele inzetbaarheid heeft. De beoordeling van de functionele inzetbaarheid kan een beruchte valkuil zijn. De overgang van een normaal functionerende arm/hand naar een spastische arm/hand als gevolg van hersenletsel kan zo groot zijn dat deze al snel als “niet-functioneel” ervaren en betiteld wordt. Dit zou een vrijbrief geven voor chirurgie omdat er “toch niets te verliezen is”. Hierbij kan voorbij gegaan worden aan belangrijke steun-, klem- en fixatiefuncties waarbij de hand en/of arm juist gebruikt maakt van de afwijkende stand en/of hypertonie. De zgn. ‘clenched fist’ is een goed voorbeeld van een dergelijke valkuil. Door de spastische gespannen vuist is de hand slecht te verzorgen en kan pijnlijk zijn, maar kan ook een klemfunctie hebben om objecten te fixeren. Deze resterende inzetbaarheid zou verloren kunnen gaan na chirurgie. Bij elke functionele inzetbaarheid van de arm/hand is de keuze voor een chirurgische interventie derhalve aan meer overwegingen onderhevig.
Bij een werkelijk niet-functionele arm/hand gelden de volgende overwegingen
(1) De hulpvraag van de patiënt moet goed omschreven zijn. Hulpvragen die goed te behandelen zijn met een chirurgische interventie zijn (a) pijn, (b) hygiëne, (c) praktische en cosmetische voordelen van een veranderde stand en (d) de wens om het gebruik van spasmolytica te kunnen afbouwen. (2) Het neurologische beeld dient stabiel te zijn. Langzame verandering in de tonus en spasticiteit sinds het hersenletsel kan zich voortzetten na de interventie en het resultaat ervan beïnvloeden. Om vergelijkbare reden wordt voor een overheersende (extrapyramidale) dystone of dyskinetische component gewaarschuwd. Een dystonie varieert namelijk aanzienlijk in de tijd, wordt vaak sterk beïnvloed door aandacht/cognitie, en kan omslaan in patroon (bijvoorbeeld van flexie naar extensie). (3) Het is essentieel om een realistisch verwachtingspatroon van de interventie te scheppen. Het doel van chirurgie dient goed omschreven te zijn. Pas dan kan een keuze gemaakt worden welke specifieke operaties dit doel dienen. Bijvoorbeeld, een correctie van een deformerende stand hoeft niet nodig te zijn om de pijn te verminderen, maar heeft wel invloed op de verzorgbaarheid en inzetbaarheid. (4) Een duidelijk omschreven chirurgische behandeloptie dient samen met de patiënt en revalidatiearts afgewogen te worden tegen alternatieve behandelopties, waaronder spalkbehandelingen, fysiotherapeutische interventies, spasmolytica, botulinetoxine behandelingen en, niet te vergeten, geen behandeling. Vanuit dat oogpunt dient handchirurgie altijd één van de behandelopties te zijn bij een patiënt met een werkelijk niet-functionele spastische arm/hand.
De patiënt met een arm/hand die nog functioneel inzetbaar is
Elke resterende functionele inzetbaarheid dient goed in kaart gebracht te worden. Over het algemeen betreffen het klem-, steun- en fixatiefuncties. Bijvoorbeeld de steun van de hand bij bimanuele taken, klemfuncties van de vuist, haakfuncties van de pols en elleboog, fixatie tussen de arm en het lichaam, steun van de arm bij transfers, et cetera. Naast de overwegingen in de vorige paragraaf dient met nadruk de hulpvraag ten aanzien van de functionele inzetbaarheid in detail besproken te worden. Een realistisch verwachtingspatroon over de haalbaarheid van het gewenste functionele resultaat dient expliciet afgewogen te worden tegen functies die niet verloren mogen gaan. Extra voorzichtigheid is geboden bij patiënten met een bilaterale aandoening. Een hulpvraag naar functionele verbetering betreft hier meestal de "betere" arm/hand, waarbij verlies van resterende functie nog fnuikender is. Een chirurgisch plan dient zich hierop aan te passen en kan in voorkomend geval ook onwenselijk zijn. De belangrijkste complicatie van chirurgie is een overcorrectie met verlies van resterende functie. Het gebrek aan wetenschappelijk bewijs maakt een interdisciplinaire weging ten opzichte van alternatieve opties wenselijk.
Welke chirurgische behandelopties zijn er?
Chirurgie aan het bewegingsapparaat van de bovenste extremiteit bij cerebrale spasticiteit betreft veelal een combinatie van verschillende procedures aan pezen, spieren (tenotomie, myotomie, peesverlenging, peestranspositie) en gewrichten (tenodese, capsulodese, artrodese). De keuze en combinatie van procedures dient per patiënt te worden afgestemd op het behandeldoel.
De schouder
Chirurgie voor spasticiteit van het bewegingsapparaat rond de schouder wordt afgeraden of op zijn minst wordt hierbij bijzondere terughoudendheid geadviseerd. Dit heeft te maken met het risico op onvoorspelbare compensatoire dwangstanden en/of instabiliteit van de schouder.
De elleboog
Een flexiedeformiteit van de elleboog kan verbeterd worden door een verlenging van de bicepspees, een myotomie van de m. brachialis, een myotomie van de m. brachioradialis of een combinatie hiervan. Capsulotomie van de elleboog is over het algemeen niet nodig. Op verlies van flexiekracht in de elleboog dient geanticipeerd te worden.
De onderarm
Rotatie dwangstanden in de onderarm kunnen zowel in extreme pronatie of supinatie bestaan. Het zijn over het algemeen niet de dwangstanden die pijn of verzorgingsproblemen veroorzaken. Bij de patiënt met een niet-functionele arm/hand behoeft het zelden behandeling. In geval van verbetering van functionele inzetbaarheid kan het in een voorkomend geval zinvol zijn om met met een tenotomie of rerouting van de m. pronator, een myotomie van de m. pronator quadratus, een rerouting van de bicepspees, een transpositie van de m. brachioradialis of m. flexor carpi ulnaris (of een combinatie van deze procedures) de rotatie van de onderarm in de gewenste richting te beïnvloeden. In zeldzame gevallen kan zelfs een derotatieosteotomie overwogen worden.
De pols
Tenotomieën van de polsflexoren kunnen pijn en spanning doen verminderen en de mogelijkheid tot verzorging en het dragen van een spalk vergemakkelijken. Bij patiënten met een resterende extensiefunctie kan het tevens de actieve polsfunctie faciliteren doch in de meerderheid zal ten behoeve van een betere positionering van de pols een peestranspositie of zelfs een polsartrodese (eventueel in combinatie met een proximale rij carpectomie) overwogen moeten worden. Er is wel terughoudendheid geboden bij de overweging tot een polsartrodese. Elke ingreep die invloed heeft op de positionering van de pols zal immers ook invloed hebben op de positionering van de vingers en duim. Ten behoeve van een restfunctie van de vingers en duim kan het nodig zijn dat beweeglijkheid of zelfs deformiteit van de pols behouden moet blijven. Het operatieplan en verwachtingspatroon ten aanzien van het functionele resultaat dient hier rekening mee te houden. Bij alle operaties voor de pols dient een combinatie met operaties voor de vingers en duim overwogen te worden.
De vingers en duim
De zogenaamde 'clenched fist' is de meest bekende deformiteit die pijn, verzorgingsproblemen en verlies van functie kan veroorzaken. Het is belangrijk te erkennen dat niet elke 'clenched fist' hetzelfde is, en niet elke 'clenched fist' dezelfde operatie behoeft. Verschillende gradaties van ernst komen voor; variërend van handen met een resterende grijpfunctie tot ernstige contracturen waarbij de nagels zich in de handpalm boren. Een 'clenched fist' kan zich beperken tot de extrinsieke vinger- en duimflexoren, maar is vaak gecombineerd met een verhoogde spanning of contractuur van de intrinsieke musculatuur. Bij de overweging tot tenotomie van de vingerflexoren dient met nadruk het risico op dysbalans richting overextensie en instabiliteit van de vingers op lange termijn overwogen te worden. Met name als er tevens een hoge spanning op de intrinsieke musculatuur bestaat. Peesverlengingen of -transposities wel of niet in combinatie met een 'intrinsic release' procedure hebben de voorkeur. Bij de overweging tot peesverlenging of -transpositie van de FDS naar FDP pezen van de vingers dient het verlies van klem- en fixatiekracht van de vuist meegenomen te worden. Stabilisatie van instabiele vingergewrichten is mogelijk met tenodese-, capsulodese- of artrodesetechnieken.
Onderste extremiteit
Chirurgie aan het bewegingsapparaat van de onderste extremiteit bij cerebrale spasticiteit betreft veelal een combinatie van verschillende procedures aan pezen en spieren (tenotomie, myotomie, peesverlenging, peestranspositie) en het stabiliseren van gewrichten van vooral de voet en enkel (tenodese, capsulodese, artrodese). Het doel hiervan is dikwijls het opheffen van deformerende krachten die leiden tot spits- en varusdeviatie in enkel en voet (‘pes equinovarus)’ door spasticiteit, stijfheid e/o verkorting van de triceps surae, m. tibialis posterior, en teenflexoren. Chirurgische interventies aan de knie en heup zijn zelden geïndiceerd bij deze patiëntencategorie, behalve als ze secundair ernstige artrose ontwikkelen in heup of knie.
Voor wat betreft het plaatsen van een knieprothese zijn de risico’s vergelijkbaar met die van een patiënt met primaire artrose. Bij het plaatsen van een heupprothese moet, zeker bij ernstige spasticiteit van de adductoren, rekening gehouden worden met een hoger luxatierisico en kan gekozen voor een specifiek type implantaat. Bij patiënten zonder sta- of loopvaardigheid kan bij een coxarthrose een resectie van de heupkop zonder plaatsen van een prothese worden overwogen. Bij een adductiecontractuur van de heup kan een adductorentenotomie overwogen worden om de verzorgbaarheid te vergroten bij niet ambulante patiënten. Het verdient aanbeveling om de beslissing voor een adductorentenotomie interdisciplinair te nemen en intrathecale baclofen of neurotomie als alternatief in overweging te nemen (zie uitgangsvragen 10 en 12). Bij ambulante patiënten kan een adductorentenotomie de loopvaardigheid aanzienlijk verslechteren. De indicatie voor deze ingreep dient derhalve alleen in een interdisciplinair expertteam genomen te worden, bij voorkeur op basis van instrumentele gangbeeldanalyse.
Voor de selectie van een geschikte kandidaat voor enkel-voet chirurgie is er een aantal punten dat in overwegingen dient te worden genomen. (1) Ten eerste dient de hulpvraag van de patiënt goed omschreven te zijn. Betere functionele inzetbaarheid, maar ook minder pijn, betere hygiëne, betere schoeibaarheid en cosmetiek, en de wens om het gebruik van spasmolytica en/of enkel-voet orthesen te kunnen afbouwen zijn de meest bekende domeinen van een hulpvraag. (2) Het neurologische beeld dient stabiel te zijn. Langzame verandering in spiertonus en spasticiteit sinds het hersenletsel kan zich voortzetten na de interventie en het resultaat ervan beïnvloeden. Om vergelijkbare reden wordt voor een overheersende (extrapyramidale) dystone of dyskinetische component gewaarschuwd (zie ook bovenste extremiteit). (3) Het alleen verrichten van een Achillespeesverlenging is niet altijd voldoende en kan (vooral in onervaren handen) aanleiding geven tot een verslechterd looppatroon door verlies van “push-off” kracht. Hoewel de beschikbare literatuur beperkt is zijn er op basis van wetenschappelijk onderzoek en de ervaring van specialistische centra aanwijzingen dat een combinatie van verschillende ingrepen bij een pes equinovarus een beter resultaat geeft wat betreft afname van spasticiteit, verbetering van sta- en loopvaardigheid, en afname van de afhankelijkheid van een orthese. (4) Het is essentieel om een realistisch verwachtingspatroon van de interventie te scheppen. Het doel van chirurgie dient goed omschreven te zijn. Pas dan kan een keuze gemaakt worden welke specifieke operaties dit doel dienen. Bijvoorbeeld, een correctie van een deformerende stand hoeft niet nodig te zijn om de pijn te verminderen maar heeft wel invloed op de verzorgbaarheid schoeibaarheid en belastbaarheid. (5) Een duidelijk omschreven chirurgische behandeloptie dient samen met de patiënt, revalidatiearts en (orthopedisch) chirurg afgewogen te worden tegen alternatieve behandelopties, waaronder spalkbehandelingen, fysiotherapeutische interventies, spasmolytica, botulinetoxine behandelingen en, niet te vergeten, geen behandeling. Hierbij is timing van essentieel belang aangezien de deformerende krachten van de spastische spieren groot zijn. Door deze deformerende kracht op te heffen of te verplaatsen kan een (progressie) van een deformiteit verminderd worden. Het gebrek aan wetenschappelijk bewijs maakt een interdisciplinaire weging ten opzichte van alternatieve opties wenselijk.
Welke chirurgische behandelopties zijn er?
De analyse en overwegingen om de enkel-voetstand te veranderen bij spasticiteit dient bij voorkeur te geschieden in specialistische centra in een interdisciplinaire setting en voor de onderste extremiteit bij voorkeur ondersteund te worden door een gangbeeldanalyse. De combinatie van verschillende chirurgische behandelingen geeft over het algemeen betere resultaten dan alleen een Achillespeesverlenging hierbij vallen de volgende ingrepen te overwegen:
- selectieve verlenging van de gastrocnemius in plaats van de gehele Achillespees;
- partiële transpositie van de tibialis anterior (SPLATT) (Vogt, 2011; Hosaalkar, 2008; Edwards, 1993; Keenan, 1984);
- transpositie van de tibialis posterior;
- verlenging of release van de (lange e/o intrinsieke) teenflexoren (Keenan, 1987);
- transpositie van de lange teenflexoren (Ono, 1980).
Onderbouwing
Achtergrond
Er zijn veel verschillende chirurgische interventies beschikbaar voor de behandeling van de bovenste en onderste extremiteit bij patiënten met cerebrale en/of spinale spasticiteit. Grofweg zijn deze interventies in te delen in operaties aan het zenuwstelsel en operaties aan het bewegingsapparaat. Een bekend knelpunt in de dagelijkse praktijk is de vraag of en wanneer er een rol is weggelegd voor chirurgie aan het bewegingsapparaat. Voor deze uitgangsvraag hebben we ons derhalve beperkt tot de beschikbare operaties aan het bewegingsapparaat.
Chirurgie richt zich op het blijvend of tenminste langdurig verminderen van de spanning in spieren van arm en hand en/of been en op het verbeteren van de stand in gewrichten. Het doel hiervan verschilt per patiënt: het verminderen van pijn, het verbeteren van de verzorgbaarheid en/of het verbeteren van de functionele inzetbaarheid. Er is, echter, onvoldoende consensus over welke chirurgische ingrepen bij welke patiënten zinvol zijn, noch over de timing van een eventuele chirurgische behandeling. Hierdoor devalueren chirurgische opties in de huidige praktijkvoering vaak tot een laatste redmiddel. Deze uitgangsvraag concentreert zich derhalve op de meerwaarde van chirurgische ingrepen aan de bovenste en onderste extremiteit om de rol van chirurgie bij deze patiënten beter in kaart te brengen.
Samenvatting literatuur
Er zijn geen onderzoeken/studies opgenomen in de literatuuranalyse.
Zoeken en selecteren
Om de uitgangsvraag te kunnen beantwoorden werd er een systematische literatuuranalyse verricht naar de volgende wetenschappelijke vraagstelling:
Wat zijn de (on)gunstige effecten van een chirurgische ingreep bij een spastische bovenste of onderste extremiteit ten opzichte van geen of een andere behandeling bij patiënten met cerebrale en/of spinale spasticiteit?
P: Volwassen patiënten met cerebrale en/of spinale spasticiteit;
I: Chirurgie aan extremiteiten;
C: Geen behandeling of conservatieve behandeling;
O: Spiertonus, spierkracht, actief en passief bewegingsbereik, pijn; functionele metingen van balans, lopen, arm- en handvaardigheid, activiteiten van het dagelijks leven (ADL); sociale participatie en complicaties
Relevante uitkomstmaten
De werkgroep definieerde niet a priori de genoemde uitkomstmaten, maar hanteerde de in de studies gebruikte definities.
In de databases Medline (OVID) en Embase werd met relevante zoektermen gezocht naar systematische reviews, RCT’s en observationele studies. De zoekverantwoording is weergegeven onder het tabblad Verantwoording. De literatuurzoekactie leverde 236 treffers op. Studies werden geselecteerd op grond van de volgende criteria: systematische review (gezocht in tenminste twee databases met een objectieve en transparante zoekstrategie, data extractie en methodologische beoordeling) of (gerandomiseerde) studies bij deelnemers met cerebrale en/of spinale spasticiteit onder chirurgische behandeling vergeleken met conservatieve behandeling of geen behandeling. Op basis van titel en abstract werden in eerste instantie 31 studies voorgeselecteerd. Na raadpleging van de volledige tekst, werden vervolgens 31 studies geëxcludeerd (zie exclusietabel), en geen studies definitief geselecteerd.
Referenties
- Edwards P, Hsu J. SPLATT combined with tendo achilles lengthening for spastic equinovarus in adults: results and predictors of surgical outcome. Foot & Ankle. 1993;14(6):335-8.
- Hosalkar H, Goebel J, Reddy S, et al. Fixation techniques for split anterior tibialis transfer in spastic equinovarus feet. Clin Orthop Relat Res. 2008;466(10):2500-6. doi: 10.1007/s11999-008-0395-0. Epub 2008 Jul 22. PubMed PMID: 18648897; PubMed Central PMCID: PMC2584304.
- Keenan MA, Gorai AP, Smith CW, et al. Intrinsic toe flexion deformity following correction of spastic equinovarus deformity in adults. Foot & Ankle. 1987;7(6):333-7.
- Keenan MA, Creighton J, Garland DE, et al. Surgical correction of spastic equinovarus deformity in the adult head trauma patient. Foot & Ankle. 1984;5(1):35-41.
- Ono K, Hiroshima K, Tada K, et al. Anterior transfer of the toe flexors for equinovarus deformity of the foot. Int Orthop. 1980;4(3):225-9. PubMed PMID: 7203738.
- Renzenbrink GJ, Buurke JH, Nene AV, et al. Improving walking capacity by surgical correction of equinovarus foot deformity in adult patients with stroke or traumatic brain injury: a systematic review. J Rehabil Med. 2012;44(8):614-23. doi: 10.2340/16501977-1012. Review. PubMed PMID: 22729787.
- Vogt JC, Bach G, Cantini B, et al. Split anterior tibial tendon transfer for varus equinus spastic foot deformity Initial clinical findings correlate with functional results: A series of 132 operated feet. Foot Ankle Surg. 2011;17(3):178-81. doi: 10.1016/j.fas.2010.05.009. Epub 2010 Jun 17. PubMed PMID: 21783080.
Evidence tabellen
Tabel Exclusie na het lezen van het volledige artikel
|
Author, year |
Reden |
|
Namdari, 2013 |
Narratieve review |
|
Anakwenze, 2013 |
Case series (n=42); Onduidelijk wanneer en hoe vaak ROM en MAS zijn gemeten; onduidelijk welke andere chirurgische technieken extra waren toegepast en bij wie; 1 cerebrale parese patiënt geïncludeerd |
|
Vogt, 2011 |
Case series (n=132) |
|
Allieu, 2011 |
Narratieve review |
|
Facca, 2010 |
Case series (n=15); geassocieerde chirurgische technieken zijn verschillend tussen patiënten |
|
Rousseaux, 2009 |
Case series (n=51) |
|
Namdari, 2009 |
Case series (n=64) |
|
Tafti, 2008 |
Narratieve review |
|
Hosalkar, 2008 |
Vergelijking tussen twee chirurgische technieken |
|
Heijnen, 2008 |
Case series (n=6); Verschil tussen patiënten in de pezen die worden verlengd |
|
Zerbinati, 2004 |
Narratieve review |
|
Keenan, 2004 |
Narratieve review over schouder problemen als gevolg van een traumatisch hersenletsel |
|
Romain, 1999 |
Narratieve review over semiologie van de hand, niet specifiek spasticiteit |
|
Rayan, 1999 |
Case series (n=9); patiënten met cerebrale parese zijn geïncludeerd (n=6); geen pees verlenging, maar fixatie van het polsgewricht (arthodesis) |
|
Keenan, 1999 |
Narratieve review |
|
Pinzur, 1996 |
Case series (n=5); fixatie van het polsgewricht; geen relevante uitkomsten worden gerapporteerd |
|
Pinzur, 1993 |
Interventie is toevoeging van dynamische elektromyografie bij opereren |
|
Kozin, 1993 |
Interventie is toevoeging van dynamische elektromyografie bij opereren |
|
Edwards, 1993 |
Case series (n=21); |
|
Roper, 1991 |
Editorial als reactie op de paper van Pinzur, 1991 |
|
Pinzur, 1991 |
Case series (n=18); N=5 patiënten met cerebrale parese; geen relevante uitkomstmaten |
|
Young, 1990 |
Case series (n=14); verschillende chirurgische technieken toegepast |
|
Swanson, 1989 |
Narratieve review |
|
Botte, 1989 |
Case series (n=27); verschillende chirurgische technieken worden toegepast (pees verlenging; fixatie van het polsgewricht; e.a.) |
|
Keenan, 1988 |
Narratieve review |
|
Keenan, 1988 |
Narratieve review |
|
Keenan, 1987 |
Betreft behandeling van toe curling als gevolg van een chirurgische interventie |
|
Botte, 1987 |
Narratieve review |
|
Fogel, 1985 |
Case series (n=7); 5 patiënten met quadriplegie |
|
Keenan, 1984 |
Case series (n=54); 3 patiënten met triplegie en 12 met quadriplegie |
|
Ono, 1980 |
Case series (n=56); patiënten met cerebrale parese geïncludeerd |
Verantwoording
Beoordelingsdatum en geldigheid
Publicatiedatum : 01-04-2017
Beoordeeld op geldigheid : 01-01-2016
Uiterlijk in 2021 bepaalt het bestuur van de Nederlandse Vereniging van Revalidatieartsen of deze richtlijn nog actueel is. Zo nodig wordt een nieuwe werkgroep geïnstalleerd om de richtlijn te herzien. De geldigheid van de richtlijn komt eerder te vervallen indien nieuwe ontwikkelingen aanleiding zijn een herzieningstraject te starten.
De Nederlandse Vereniging van Revalidatieartsen is als houder van deze richtlijn de eerstverantwoordelijke voor de actualiteit van deze richtlijn. De andere aan deze richtlijn deelnemende wetenschappelijk verenigingen of gebruikers van de richtlijn delen de verantwoordelijkheid en informeren de eerstverantwoordelijke over relevante ontwikkelingen binnen hun vakgebied.
Algemene gegevens
De richtlijnontwikkeling werd ondersteund door het Kennisinstituut van Medisch Specialisten (www.kennisinstituut.nl) en werd gefinancierd uit de Kwaliteitsgelden Medisch Specialisten (SKMS).
Doel en doelgroep
Doel
Momenteel ontbreekt er een gestandaardiseerde behandelwijze voor volwassen patiënten met cerebrale en/of spinale spasticiteitsklachten. Er zijn veel verschillende (para)medisch specialismen (revalidatiearts, neuroloog, neurochirurg, handchirurg, anesthesioloog, orthopeed, fysiotherapeut, ergotherapeut, arts verstandelijk gehandicapten en specialist oudergeneeskunde) betrokken bij de behandeling van deze patiëntengroep. Een goede afstemming en consensus over wat optimale zorgverlening is voor deze groep patiënten is dan ook gewenst. Een landelijke evidence-based richtlijn is nodig om zorgprofessionals te ondersteunen in hun klinische besluitvorming en transparantie te bieden aan patiënten en derden.
Doelgroep
De patiëntengroep is divers; zo zijn er patiënten die weinig tot geen behandeling van hun spasticiteit nodig hebben of patiënten die in hun dagelijkse activiteiten (ADL) juist gebruik maken van hun spasticiteit (staan, lopen, aankleden). De spiertonus kan echter in de loop der tijd wijzigen, waardoor behandeling noodzakelijk wordt. Spasticiteit kan in dat geval leiden tot pijnklachten, fysiek ongemak, beperkte mobiliteit en zelfzorg, complicaties als contracturen, een laag zelfbeeld en decubitus, smetplekken vanwege moeilijkheden om een adequate hygiëne te realiseren (in gedeformeerde handen wordt dit probleem vaak gezien).
Beroerte, traumatisch hersenletsel en multiple sclerose kennen een hoge incidentie. Een belangrijk percentage van deze patiënten ontwikkelt spasticiteit. De incidentie/prevalentie van spasticiteit is niet exact bekend. Geschat wordt dat een derde van de CVA patiënten (van Kuijk et al., 2007; Watkins et al., 2002), 80% van patienten met Multiple Sclerose (MS) en 75% van de patiënten met lichamelijk beperkingen na traumatisch hersenletsel (THL) uiteindelijk spasticiteit ontwikkelt en in aanmerking komt voor behandeling. Gelet op de hoge incidentie van CVA, traumatisch hersenletsel en MS in Nederland is het aantal mensen met spasticiteit zeer omvangrijk.
Samenstelling werkgroep
Voor het ontwikkelen van de richtlijn is in 2014 een multidisciplinaire werkgroep ingesteld, bestaande uit vertegenwoordigers van alle relevante specialismen die betrokken zijn bij de zorg voor patiënten met cerebrale en/of spinale spasticiteit te maken hebben.
De werkgroepleden zijn door hun beroepsverenigingen gemandateerd voor deelname. De werkgroep werkte gedurende twee jaar aan de totstandkoming van de richtlijn.
De werkgroep is verantwoordelijk voor de integrale tekst van deze richtlijn.
Kerngroep
- prof. dr. A.C.H. Geurts, revalidatiearts, werkzaam in het Radboudumc, Nijmegen (voorzitter per 01-07-2015), VRA
- drs. J.D. Martina, revalidatiearts, werkzaam in Medisch Spectrum Twente, Enschede (voorzitter tot 01-07-2015), VRA
- drs. E.M. Delhaas, anesthesioloog, werkzaam in het Erasmus Medisch Centrum, Rotterdam, NVA
- drs. A.M.V. Dommisse, revalidatiearts, werkzaam in het Isala Klinieken, Zwolle
- dr. J. Fermont, neuroloog, werkzaam in het Amphia ziekenhuis, Breda, VRA
- dr. J.F.M. Fleuren, revalidatiearts, werkzaam in het Roessingh, Enschede, VRA
- dr. H.J.L. van der Heide, orthopedisch chirurg, werkzaam in het Leids Universitair Medisch Centrum, Leiden, NOV
- drs. E. Kurt, neurochirurg, Radboudumc, Nijmegen, NVNN
- dr. M. Kreulen, plastisch chirurg, werkzaam in het Rode Kruis ziekenhuis, Beverwijk, NVPC
- prof. Dr. G. Kwakkel, Hoogleraar Neurorevalidatie, werkzaam in het VU Medisch Centrum, Amsterdam, KNGF
- dr. C.G.M. Meskers, revalidatiearts, werkzaam in het VU Medisch Centrum, Amsterdam, VRA
- dr. A.V. Nene, revalidatiearts, werkzaam in het Roessingh, Enschede, VRA
- drs. W.P. Polomski, revalidatiearts, werkzaam in het Spaarne Gasthuis, Hoofddorp, VRA
- drs. M.N. Ruissen-Eversdijk, ergotherapeut, bewegingswetenschapper werkzaam in het Reade, centrum voor revalidatiegeneeskunde en reumatologie, Amsterdam, EN
- dr. I.T.H.J. Verhagen, neurochirurg, werkzaam in het Neurochirurgisch Science Centrum, Tilburg, NVNN
Klankbordgroep
- drs. W.G.M. Bakx, revalidatiearts, werkzaam in de Adelante zorggroep, Hoensbroek, VRA
- prof. Dr. J. Becher, kinderrevalidatiearts, werkzaam in het Vrije Universiteit Medisch Centrum, Amsterdam, NVK
- A. Cremers, patiëntvertegenwoordiger, werkzaam bij Hersenletsel.nl, Velp
- drs. E. de Klerk, revalidatiearts, werkzaam in het Bravis ziekenhuis, Bergen op Zoom, VRA
- drs. W.J. Lubbers, huisarts, werkzaam bij de Zorggroep Almere, Almere, NHG
- drs. C.J. Meijer, specialist ouderengeneeskunde, werkzaam in de Zonnehuisgroep Vlaardingen, Vlaardingen, Verenso
- drs. P.A.A. Struyf, revalidatiearts, werkzaam bij Zuyderland medisch centrum, Sittard, VRA
- drs. B. Tinselboer, arts voor verstandelijk gehandicapten, 's Heeren Loo, Apeldoorn, NVAVG
Met ondersteuning van:
- dr. W.A. van Enst, senior adviseur, Kennisinstituut van Medisch Specialisten
- dr. B.H. Stegeman, adviseur, Kennisinstituut van Medisch Specialisten
Belangenverklaringen
De werkgroepleden hebben schriftelijk verklaard of ze in de laatste vijf jaar een (financieel ondersteunde) betrekking onderhielden met commerciële bedrijven, organisaties of instellingen die in verband staan met het onderwerp van de richtlijn. Tevens is navraag gedaan naar persoonlijke financiële belangen, belangen door persoonlijke relaties, belangen d.m.v. reputatiemanagement, belangen vanwege extern gefinancierd onderzoek, en belangen door kennisvalorisatie. De belangenverklaringen zijn op te vragen bij het secretariaat van het Kennisinstituut van Medisch Specialisten, een overzicht vindt u hieronder:
|
Naam werkgroeplid |
Belangen |
Consequenties |
|
Delhaas |
Consultant Medtronic, directeur van Care4home |
Geen consequenties |
|
Dommisse |
|
|
|
Fermont |
Geen |
|
|
Fleuren |
Geen |
|
|
Geurts |
Doceren bij cursussen en congresbijdragen gefinancierd door Ipsen en Medtronic en onderzoeksgelden ontvangen van Ipsen en Merz. |
Geen consequenties |
|
Kreulen |
Geen |
|
|
Kurt |
Geen |
|
|
Kwakkel |
Geen |
|
|
Martina |
Doceren bij cursussen gefinancierd door Ipsen, Medtronic en Allergan |
Geen consequenties |
|
Meskers |
STW project gehonoreerd waaraan Ipsen bijdraagt |
Geen consequenties |
|
Nene |
Geen |
|
|
Polomski |
Geen |
|
|
Ruissen-Eversdijk |
Geen |
|
|
Van der Heide |
Geen |
|
|
Verhagen |
Geen |
|
Inbreng patiëntenperspectief
Er werd aandacht besteed aan het patiëntenperspectief door vroegtijdig af te stemmen met de Patiëntenfederatie Nederland en de patiëntenvereniging Cerebraal. Door een fusie tussen Cerebraal, CVA vereniging Samen Verder, en Afasievereniging tot Hersenletsel.nl kon er pas vanaf de ontwikkelfase worden samengewerkt. In de ontwikkelfase is een interview met een vertegenwoordiger van de patiëntenvereniging Hersenletsel.nl gehouden. De verkregen input is verwerkt bij het opstellen van de richtlijntekst. Deze is nadien nog gecontroleerd door de vertegenwoordiger van Hersenletsel.nl en een patiënt die de problematiek beschreven in de richtlijn zelf ervaart. De uitkomsten zijn verwerkt in de tekst over communicatie met de patiënt (module 'Organisatie van zorg bij spasticiteit'). Tevens is de gehele richtlijn ter commentaar voorgelegd aan Hersenletsel.nl, Dwarslaesie Organisatie Nederland en de MS vereniging. Dit commentaar is verwerkt in de definitieve richtlijn.
Methode ontwikkeling
Evidence based
Implementatie
Dit implementatieplan is opgesteld ter bevordering van de implementatie van de richtlijn ‘Behandeling van cerebrale en/of spinale spasticiteit’. Voor het opstellen van dit plan is een inventarisatie gedaan van de mogelijk bevorderende en belemmerende factoren voor het naleven van de aanbevelingen. Daarbij heeft de werkgroep een advies uitgebracht over het tijdpad voor implementatie, de daarvoor benodigde randvoorwaarden en de acties die door verschillende partijen ondernomen dienen te worden.
Werkwijze
De werkgroep heeft per aanbeveling geïnventariseerd:
- per wanneer de aanbeveling overal geïmplementeerd moet kunnen zijn;
- de verwachte impact van implementatie van de aanbeveling op de zorgkosten;
- randvoorwaarden om de aanbeveling te kunnen implementeren;
- mogelijk barrières om de aanbeveling te kunnen implementeren;
- mogelijke acties om de implementatie van de aanbeveling te bevorderen;
- verantwoordelijke partij voor de te ondernemen acties.
Voor iedere aanbeveling is nagedacht over de hierboven genoemde punten. Echter niet voor iedere aanbeveling kon ieder punt worden beantwoord (“Overweeg om …”) en wordt dus meer ruimte gelaten voor alternatieve opties. Voor “sterk geformuleerde aanbevelingen” zijn bovengenoemde punten in principe verder uitgewerkt dan voor de “zwak geformuleerde aanbevelingen”.
Implementatietermijnen
Voor de volgende aanbevelingen geldt dat zij zo spoedig mogelijk geïmplementeerd dienen te worden. Uiterlijk per november 2017 dient iedereen aan deze aanbevelingen te voldoen. Veel andere aanbevelingen zijn al onderdeel van de huidige praktijk en brengen daarom weinig of geen implementatieproblemen met zich mee.
- Interdisciplinaire diagnostiek met inbreng van relevante disciplines bij de indicering en evaluatie van invasieve en niet-reversibele behandelopties.
- Gebruik van gangbeeldanalyse ten behoeve van het indiceren en evalueren van invasieve, niet-reversibele therapie voor de onderste extremiteiten bij patiënten met residuele sta- en loopvaardigheid.
- Gebruik van echografie en/of elektrostimulatie ter geleiding van intramusculaire injecties met botulinetoxine.
- Gebruik van mini-infusor voor de proefbehandeling van intrathecale baclofen bij mensen met residuele sta- of loopvaardigheid.
Daarnaast wordt aanbevolen om uiterlijk november 2019 te komen tot de erkenning van een beperkt aantal behandelcentra in Nederland voor 1. Weke-delen en enkel-voetchirurgie bij patiënten met cerebrale en/of spinale spasticiteit, 2. Neurochirurgische ingrepen bij patiënten met cerebrale en/of spinale spasticiteit, en 3. Intrathecale baclofenbehandeling (inclusief ‘trouble shooting’). Deze centra dienen te beschikken over goede mogelijkheden voor geavanceerde gangbeeldanalyse indien het gaat om patiënten met residuele sta- en loopvaardigheid.
Impact op zorgkosten
Veel aanbevelingen brengen geen of nauwelijks gevolgen met zich mee voor de zorgkosten, omdat het gaat om reeds geïmplementeerde behandeling. Doordat deze richtlijn een aanzet doet om niet altijd een seriële behandelstrategie op te volgen (zie de module 'Organisatie van zorg bij spasticiteit’) kunnen mogelijk kosten bespaard worden. Indien onnodige behandelingen niet worden toegepast, kan sneller de meeste effectieve therapie voor de individuele patiënt worden gevonden. Een aantal aanbevelingen zal extra kosten met zich meebrengen, omdat hiervoor extra apparatuur of scholing nodig is of omdat de behandeling nu nog weinig wordt toegepast. Deze kostenverhoging wordt echter als relatief gering ingeschat. Scholing kan bovendien leiden tot doelmatiger behandelen, waarmee uiteindelijk kosten gereduceerd kunnen worden. De verwachte impact op kosten is gebaseerd op een inschatting door experts, niet op een kostenanalyse.
Vergoeding
De vergoedingen voor ITB-behandelingen zijn problematisch, wat goede zorg in de weg staat. De problematiek kan als volgt worden samengevat:
- de bestaande DOT’s voor ITB zijn niet specialisme-overstijgend;
- nieuwe DOT’s zijn noodzakelijk;
- aanpassing van nomenclatuur is noodzakelijk;
- vergoeding is veelal onvoldoende of zelfs niet aanwezig (vooral voor de betrokkenheid van de revalidatiearts bij de instelling en nazorg).
Weliswaar is er over deze problematiek reeds overleg geweest met de NZa, maar de oplossing lijkt nog ver weg. Afgeleid van de Zorgboom Anesthesiologie Pijnbestrijding is onderstaand model (figuur 1) in de plenaire vergadering van de Vereniging voor Neuromodulatie Nederland geaccordeerd en bij de NZa ter discussie aangeboden. De NZa zal hiertoe vertegenwoordigers van de verschillende medische specialismen uitnodigen om tot een consensus te komen.
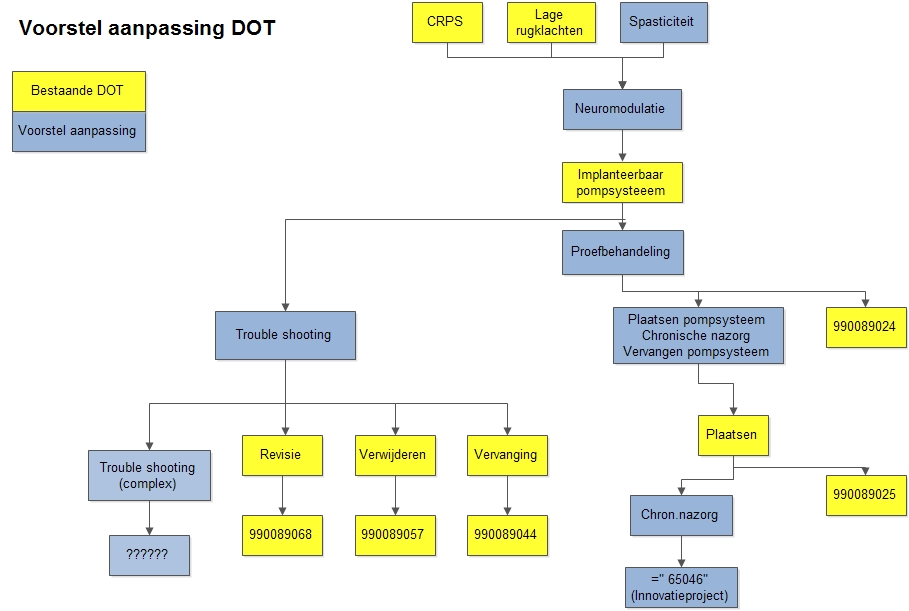
Figuur 1. Voorstel voor aanpassing van de DOT voor ITB-behandelingen
Te ondernemen acties per partij
Hieronder wordt per partij toegelicht welke acties zij kunnen ondernemen om de implementatie van de richtlijn te bevorderen.
Alle direct betrokken wetenschappelijk verenigingen/beroepsorganisaties (VRA, NVA, NOV, NVPC, NVN, NVvN, KNGF, EN, Verenso, NVAVG en het NHG):
- Bekend maken van de richtlijn onder de leden.
- Publiciteit voor de richtlijn maken door over de richtlijn te publiceren in tijdschriften en te vertellen op congressen.
- Bespreken van vergoedingsproblematiek rondom de aanbevolen zorg uit de richtlijn met ZN en het Zorginstituut.
- Ontwikkelen van gerichte bijscholing/trainingen, onder andere gericht op pathofysiologie, diagnostiek, toediening van botulinetoxine injecties, chemische neurolyse met fenol, en op intrathecale baclofenbehandeling.
- Oprichten van interdisciplinaire kennisplatformen (VRA, NVA, NOV, NVPC, NVN, NVvN, KNGF, en EN, Verenso, NVAVG en het NHG)
- Ontwikkelen en aanpassen van patiënteninformatie.
- Controleren van de toepassing van de aanbevelingen middels audits en de kwaliteitsvisitatie.
- Gezamenlijk afspraken maken over en opstarten van continu modulair onderhoud van de richtlijn.
De lokale vakgroepen/individuele medisch professionals:
- Het bespreken van de aanbevelingen in de vakgroepsvergadering en lokale werkgroepen.
- Het volgen van bijscholing die bij gebruik maakt van deze richtlijn.
- Aanpassen van lokale patiënteninformatie op grond van de materialen die door de verenigingen beschikbaar gesteld zullen worden.
- Afstemmen en afspraken maken met andere betrokken disciplines om de toepassing van de aanbevelingen in de praktijk te borgen.
De systeemstakeholders (onder andere zorgverzekeraars, (koepelorganisaties van) ziekenhuisbestuurders, IGZ):
Ten aanzien van de financiering van de zorg voor patiënten met cerebrale en/of spinale spasticiteit wordt van het bestuur van de revalidatiecentra en ziekenhuizen verwacht dat zij bereid zijn om de nodige investeringen te doen (zie hierboven bij impact op zorgkosten) om de aanbevelingen in deze richtlijn te kunnen implementeren. Daarnaast wordt van de bestuurders verwacht dat zij bij de betrokken medisch professionals nagaan op welke wijze zij kennis hebben genomen van de nieuwe richtlijn cerebrale en/of spinale spasticiteit en deze toepassen in de praktijk.
Wanneer de zorg beschreven in de richtlijn niet kan worden aangeboden (b.v. geen mogelijkheid tot het uitvoeren van een gangbeeldanalyse, afwezigheid van echografie of elektrostimulatie, of onvoldoende expertise) dienen er afspraken te worden gemaakt tussen zorginstellingen over het doorverwijzen van patiënten, waarbij de kwaliteit van zorg kan worden gegarandeerd. Het verzorgen van een goed ingericht ziekenhuisinformatiesysteem kan bijdragen aan de implementatie van de aanbevelingen die betrekking hebben op de verslaglegging van lichamelijk en aanvullend onderzoek en de terugkoppeling aan (para)medici in eerste en tweede lijn. Van zorgverzekeraars wordt verwacht dat zij de zorg die in deze richtlijn wordt aanbevolen zullen vergoeden. De geformuleerde aanbevelingen in deze richtlijn kunnen, na verloop van de aangegeven implementatietermijnen, door zorgverzekeraars worden gebruikt voor de inkoop van zorg. Voorwaarde voor zorginkoop op kwaliteitsbeleid is dat de aanbevolen zorg vergoed wordt.
Het Kennisinstituut van Medisch Specialisten:
- Toevoegen van richtlijn aan richtlijnendatabase.
- Opnemen van het implementatieplan in ‘aanverwante producten’, zodat het voor alle partijen goed te vinden is.
- Opnemen van kennislacunes in ‘aanverwante producten’.
Werkwijze
AGREE
Deze richtlijn is opgesteld conform de eisen volgens het rapport Medisch Specialistische Richtlijnen 2.0 van de adviescommissie Richtlijnen van de Raad Kwalitieit. Dit rapport is gebaseerd op het AGREE II instrument (Appraisal of Guidelines for Research & Evaluation II) (http://www.agreetrust.org/agree-ii/), dat een internationaal breed geaccepteerd instrument is, en op de ‘richtlijnen voor richtlijn’ voor de beoordeling van de kwaliteit.
Knelpuntenanalyse
Tijdens de voorbereidende fase inventariseerden de voorzitter van de werkgroep en de adviseur de knelpunten. Tevens zijn er knelpunten aangedragen door Allergan, Inspectie voor de Gezondheidszorg, Ipsen, Medtronic en Zorginstituut Nederland via een invitational conference. Een verslag hiervan kunt u hier vinden.
Uitgangsvragen en uitkomstmaten
Op basis van de uitkomsten van de knelpuntenanalyse zijn door de voorzitter en de adviseur concept-uitgangsvragen opgesteld. Deze zijn met de werkgroep besproken waarna de werkgroep de definitieve uitgangsvragen heeft vastgesteld. Vervolgens inventariseerde de werkgroep per uitgangsvraag welke uitkomstmaten voor de patiënt relevant zijn, waarbij zowel naar gewenste als ongewenste effecten werd gekeken. De werkgroep waardeerde deze uitkomstmaten volgens hun relatieve belang als cruciaal, belangrijk of onbelangrijk. Tevens definieerde de werkgroep, voor zover mogelijk, wat zij voor een bepaalde uitkomstmaat een klinisch relevant verschil vond, dat wil zeggen wanneer de verbetering in uitkomst een verbetering voor de patiënt was.
Strategie voor zoeken en selecteren van literatuur
Voor de afzonderlijke uitgangsvragen werd aan de hand van specifieke zoektermen gezocht naar gepubliceerde wetenschappelijke studies in (verschillende) elektronische databases. Tevens werd aanvullend gezocht naar studies aan de hand van de literatuurlijsten van de geselecteerde artikelen. In eerste instantie werd gezocht naar studies met de hoogste mate van bewijs. De werkgroepleden selecteerden de via de zoekactie gevonden artikelen op basis van vooraf opgestelde selectiecriteria. De geselecteerde artikelen werden gebruikt om de uitgangsvraag te beantwoorden. De specifieke zoekstrategieën en de gehanteerde selectiecriteria zijn te vinden in de module van de desbetreffende uitgangsvraag.
Kwaliteitsbeoordeling individuele studies
Individuele studies werden systematisch beoordeeld op basis van op voorhand opgestelde methodologische kwaliteitscriteria om zo het risico op vertekende studieresultaten (bias) te kunnen inschatten. Deze beoordelingen kunt u vinden in de risk of bias tabellen.
Samenvatten van de literatuur
De relevante onderzoeksgegevens van alle geselecteerde artikelen werden overzichtelijk weergegeven in evidencetabellen. De belangrijkste bevindingen uit de literatuur werden beschreven in de samenvatting van de literatuur. Bij voldoende overeenkomsten tussen de studies werden de gegevens ook kwantitatief samengevat (meta-analyse) met behulp van Review Manager 5.
Beoordelen van de kracht van het wetenschappelijke bewijs
A) Voor interventievragen
De kracht van het wetenschappelijke bewijs werd bepaald volgens de GRADE-methode. GRADE staat voor ‘Grading Recommendations Assessment, Development and Evaluation’ (zie http://www.gradeworkinggroup.org/) (Atkins et al, 2004).
B) Voor vragen over waarde diagnostische tests, schade of bijwerkingen, etiologie en prognose
Bij dit type vraagstelling kan GRADE (nog) niet gebruikt worden. De bewijskracht van de conclusie is bepaald volgens de gebruikelijke EBRO-methode (van Everdingen et al, 2004).
Formuleren van de conclusies
Voor vragen over de waarde van diagnostische tests, schade of bijwerkingen, etiologie en prognose is het wetenschappelijke bewijs samengevat in een of meerdere conclusie, waarbij het niveau van het meest relevante bewijs is weergegeven.
Bij interventievragen verwijst de conclusie niet naar één of meer artikelen, maar wordt getrokken op basis van alle studies samen (body of evidence). Hierbij maakten de werkgroepleden de balans op van elke interventie. Bij het opmaken van de balans werden de gunstige en ongunstige effecten voor de patiënt afgewogen.
Overwegingen
Voor een aanbeveling zijn naast het wetenschappelijke bewijs ook andere aspecten belangrijk, zoals de expertise van de werkgroepleden, patiëntenvoorkeuren, kosten, beschikbaarheid van voorzieningen of organisatorische zaken. Deze aspecten worden, voor zover geen onderdeel van de literatuursamenvatting, vermeld onder het kopje ‘Overwegingen’.
Formuleren van aanbevelingen
De aanbevelingen geven een antwoord op de uitgangsvraag en zijn gebaseerd op het beste beschikbare wetenschappelijke bewijs en de belangrijkste overwegingen. De kracht van het wetenschappelijk bewijs en het gewicht dat door de werkgroep wordt toegekend aan de overwegingen bepalen samen de sterkte van de aanbeveling. Conform de GRADE-methodiek sluit een lage bewijskracht van conclusies in de systematische literatuuranalyse een sterke aanbeveling niet uit, en zijn bij een hoge bewijskracht ook zwakke aanbevelingen mogelijk. De sterkte van de aanbeveling wordt altijd bepaald door weging van alle relevante argumenten tezamen.
Randvoorwaarden (Organisatie van zorg)
In de knelpuntenanalyse en bij de ontwikkeling van de richtlijn is expliciet rekening gehouden met de organisatie van zorg: alle aspecten die randvoorwaardelijk zijn voor het verlenen van zorg (zoals coördinatie, communicatie, (financiële) middelen, menskracht en infrastructuur). Randvoorwaarden die relevant zijn voor het beantwoorden van een specifieke uitgangsvraag maken onderdeel uit van de overwegingen bij de bewuste uitgangsvraag. Meer algemene, overkoepelende, of bijkomende aspecten van de organisatie van zorg worden in de module 'Organisatie van zorg bij spasticiteit' behandeld.
Indicatorontwikkeling
Gelijktijdig met het ontwikkelen van de conceptrichtlijn is overwogen om interne kwaliteitsindicatoren te ontwikkelen. Echter, de werkgroep heeft afgezien van de ontwikkeling omdat er geen harde aanbevelingen worden gedaan waarvan het meten van uitkomsten kan bijdragen aan de kwaliteitscyclus. Meer informatie over de methode van indicatorontwikkeling is op te vragen bij het Kennisinstituut van Medisch Specialisten (secretariaat@kennisinstituut.nl).
Kennislacunes
Tijdens de ontwikkeling van deze richtlijn is systematisch gezocht naar onderzoek waarvan de resultaten bijdragen aan een antwoord op de uitgangsvragen. Bij elke uitgangsvraag is door de werkgroep nagegaan of er (aanvullend) wetenschappelijk onderzoek gewenst is. Een overzicht van aanbevelingen voor nader/vervolg onderzoek staat bij aanverwante producten (Onderzoek/ Kennislacunes).
Commentaar- en autorisatiefase
De conceptrichtlijn wordt aan de betrokken (wetenschappelijke) verenigingen voorgelegd voor commentaar. De commentaren worden verzameld en besproken met de werkgroep. Naar aanleiding van de commentaren wordt de conceptrichtlijn aangepast en definitief vastgesteld door de werkgroep. De definitieve richtlijn zal nadien aan de betrokken (wetenschappelijke) verenigingen worden voorgelegd voor autorisatie en door hen geautoriseerd.
Implementatie
In de verschillende fasen van de richtlijnontwikkeling is rekening gehouden met de implementatie van de richtlijn en de praktische uitvoerbaarheid van de aanbevelingen. Daarbij is uitdrukkelijk gelet op factoren die de invoering van de richtlijn in de praktijk kunnen bevorderen of belemmeren.
Zoekverantwoording
|
Database |
Zoektermen |
Totaal |
|
Medline (OVID) 1980 – juni 2015 |
1 exp Spinal Injuries/ or exp Multiple Sclerosis/ or exp Brain Injuries/ or Head Injuries, Closed/ or exp Cerebrovascular Disorders/ or ((brain adj2 injur*) or (spinal adj2 injur*) or tbi or (head adj2 injur*) or stroke or (cerebrovascular adj2 (accident* or diseas*))).ab,ti. (529296) 2 exp Paraparesis, Spastic/ or exp Muscle Hypertonia/ or exp Dystonia/ or (spastic* or hypertonia or dystonia).ab,ti. (38526) 3 1 and 2 (5175) 4 exp *General Surgery/ or surg*.ab,ti. (1416883) 5 exp Extremities/ or extremit*.ab,ti. or limb*.ab,ti. or hand*.ab,ti. or foot.ab,ti. or feet.ab,ti. (899668) 6 4 and 5 (112490) 7 3 and 6 (143) 8 limit 7 to yr="1980 -Current" (135)
= 135 (134) |
236 |
|
Embase |
'spine injury'/de OR 'multiple sclerosis'/exp OR 'brain injury'/exp OR (brain NEAR/2 injur*):ab,ti OR (spinal NEAR/2 injur*):ab,ti OR 'head injury'/exp OR 'cerebrovascular disease'/exp OR tbi:ab,ti OR (head NEAR/2 injur*):ab,ti OR stroke:ab,ti OR (cerebrovascular NEAR/2 (accident* OR diseas*)):ab,ti
AND ('spasticity'/exp OR 'spastic paresis'/exp OR spastic*:ab,ti OR hypertonia:ab,ti OR dystonia:ab,ti)
AND ('surgery'/exp/mj OR surg*:ab,ti AND (extremit*:ab,ti OR 'limb'/exp OR limb*:ab,ti OR hand:ti OR foot:ti) OR 'hand surgery'/exp/mj OR 'foot surgery'/exp/mj)
AND [1980-2015]/py NOT 'conference abstract':it
= 192 (102 uniek) |
