Voeding bij CVRM
Uitgangsvraag
Welke voeding verlaagt het risico op hart- en vaatziekten, in het bijzonder die voor de Nederlandse situatie?
Deze uitgangsvraag bevat de volgende deelvragen:
- Welke voedingsstoffen, voedingsmiddelen en voedingspatronen verlagen het risico op hart- en vaatziekten?
- Hoe ziet de huidige voedselconsumptie in Nederland eruit en welke adviezen zijn wenselijk?
Aanbeveling
Adviseer een voeding conform ‘Richtlijnen Goede Voeding’; Gezondheidsraad en de “Richtlijnen Schijf van Vijf’ met als doel het voorkomen van hart- en vaatziekten.
Raad het gebruik van supplementen met rode gist rijst met het doel het LDL-cholesterol te verlagen niet aan.
Raad het gebruik van visoliesupplementen met het doel het LDL-cholesterol en de kans op hart- en vaatziekten te verlagen niet aan.
Overwegingen
1. Welke voedingsstoffen, voedingsmiddelen en voedingspatronen verlagen het risico op hart- en vaatziekten?
Indeling:
a. voedingsstoffen
- vetzuren
- mineralen
- vitaminen
- vezels
b. voedingsmiddelen
- groente en fruit
- noten
- vis
- alcoholische dranken
- frisdrank en suiker
- functionele voedingsmiddelen
c. voedingspatronen
Introductie
Voedingsstoffen, voedingsmiddelen en voedingspatronen beïnvloeden het risico op hart- en vaatziekten, omdat zij risicofactoren zoals cholesterol, bloeddruk, lichaamsgewicht en diabetes mellitus beïnvloeden (European Heart Network, 2017). Een samenvatting van de adviezen uit de Richtlijnen goede voeding (2015) van de Gezondheidsraad is opgenomen in Kader 1 (Gezondheidsraad, 2015). In Kader 2 staat een verkorte beschrijving van de vertaling van deze richtlijn in het voorlichtingsmodel: de ‘Schijf van Vijf’ van het Voedingscentrum. In Kader 3 staan de aanbevolen hoeveelheden en porties (Brink, 2016).
De meeste bewijzen voor het verband tussen voeding en hart- en vaatziekten zijn gebaseerd op observationele onderzoeken en een beperkt aantal gerandomiseerde klinische onderzoeken. De invloed van voeding wordt op drie niveaus bestudeerd: voedingsstoffen, voedingsmiddelen en voedingspatronen. Van die laatste is het mediterrane voedingspatroon het meest bestudeerd.
De voedingstoffen die van invloed zijn op hart- en vaatziekten zijn vetzuren (effect op lipoproteïnenspiegels), mineralen (effect op bloeddruk), vitaminen en vezels. De hoeveelheid energie in een voedingsmiddel of dagvoeding hangt af van de hoeveelheid vetten, koolhydraten, eiwitten en alcohol: 1 gram vet levert 9 kcal, 1 gram koolhydraten levert 4 kcal, 1 gram eiwit levert 4 kcal en 1 gram alcohol levert 7 kcal. Water, vitamines en mineralen leveren geen calorieën, vezels heel weinig (Bron: www.voedingscentrum.nl, geraadpleegd maart 2018). De energiebehoefte van mannen tussen de 30 en 50 jaar met een inactieve leefstijl ligt rond de 2.500 kilocalorieën per dag en van vrouwen 2.000 kilocalorieën. Tien energie% betekent dat 10% van de energie-inname (= 250 kcal bij mannen en 200 kcal bij vrouwen) afkomstig is van een bepaalde voedingsstof. In geval van vetten 250 kcal gedeeld door 9 kcal = 28 gram vet bij mannen en 220 kcal gedeeld door 9 kcal = 22 gram vet bij vrouwen.
Kader 1 Samenvatting advies Gezondheidsraad Richtlijnen goede voeding 2015
|
Eet volgens een meer plantaardig en minder dierlijk voedingspatroon conform de onderstaande richtlijnen:
personen die tot een specifieke groep behoren waarvoor een suppletieadvies geldt. |
* Het Voedingscentrum adviseert in haar “Schijf van Vijf” om 250 gram groente per dag te eten om deze norm te halen (Brink, Richtlijnen Schijf van Vijf, 2015).
Kader 2 Voorlichtingsmodel Schijf van Vijf van het Voedingscentrum
|
Schijf van Vijf Om de Richtlijnen goede voeding te kunnen implementeren in de dagelijkse praktijk en in aanbevolen hoeveelheden voedingsmiddelen te kunnen formuleren heeft het Voedingscentrum de Schijf van Vijf als voorlichtingsmodel (opnieuw) uitgebracht. In de Schijf van Vijf staan productgroepen die de basis vormen van een gezond voedingspatroon en buiten de Schijf van Vijf staan voedingsmiddelen die niet bijdragen aan een gezond voedingspatroon. Het advies is om vooral de voedingsmiddelen uit de Schijf van Vijf te eten, en 3 tot 5 keer per dag iets kleins en maximaal 3 keer per week iets groots buiten de Schijf van Vijf te eten. Buiten de Schijf van Vijf staan bijvoorbeeld snoep, koek, snacks, frisdrank, zoet beleg. Om meer plantaardig en minder dierlijk te eten kan de volgende weekindeling een leidraad zijn: 1 dag vis, 1 dag peulvruchten, 1 dag noten, 2 dagen rund- of varkensvlees en 2 dagen kip of ander gevogelte. Vlees kan ook vervangen worden door tofu, tempé of ei.
Hoeveelheden en porties Op de website van het Voedingscentrum staat een tool waarmee een consument kan zien hoeveel en wat je kunt eten (zie http://www.voedingscentrum.nl/nl/gezond-eten-met-de-schijf-van-vijf.aspx). |
De ‘Schijf van vijf’ is gebaseerd op de Voedingsnormen (2001) en de Richtlijnen goede voeding (2015) van de Gezondheidsraad.
Onderstaande voedingsmiddelen dekken 85% van de energiebehoefte en voorzien in voldoende essentiële voedingsstoffen per doelgroep voor het Nederlandse voedingspatroon.
Kader 3 Aanbevolen dagelijkse hoeveelheden voedingsmiddelen (per dag of week) per leeftijdscategorie en geslacht
|
|
19 tot 50 j man |
19 tot 50 j vrouw |
51 tot 69 j man |
51 tot -69 j vrouw |
>70 j man |
>70 j vrouw |
|
Groente (gram/dag) |
250 |
250 |
250 |
250 |
250 |
250 |
|
Fruit (gram/dag) |
200 |
200 |
200 |
200 |
200 |
200 |
|
Brood (sneetjes/dag) |
6 tot 8 |
4 tot 5 |
6 tot 7 |
3 tot 4 |
4 tot 6 |
3 tot 4 |
|
Graanproducten (minimaal helft volkoren; opscheplepels per dag) en aardappelen (stuks per dag) |
4-5 |
4-5 |
4 |
3-4 |
4 |
3 |
|
Vis (keer per week) |
1 |
1 |
1 |
1 |
1 |
1 |
|
Peulvruchten (opscheplepels per week) |
2 tot 3 |
2 tot 3 |
2 tot 3 |
2 tot 3 |
2 tot 3 |
2 tot 3 |
|
Vlees (gram per week) Niet meer dan 5x per week vlees, waarvan max. 300 gram rood vlees |
<500 |
<500 |
<500 |
<500 |
<500 |
<500 |
|
Ei (aantal per week) |
2-3 |
2-3 |
2-3 |
2-3 |
2-3 |
2-3 |
|
Noten (gram/dag) |
25 |
25 |
25 |
15 |
15 |
15 |
|
Melk en melkproducten (porties per dag) |
2 tot 3
|
2 tot 3
|
3
|
3 tot 4 |
4
|
4 |
|
Kaas (gram/dag) |
40 |
40 |
40 |
40 |
40 |
40 |
|
Smeer- en bereidingsvetten (gram per dag) |
65 |
40 |
65 |
40 |
55 |
35 |
Aanbevelingen zijn afkomstig van het Voedingscentrum (Richtlijnen Schijf van Vijf, 2015)
1.a. Voedingsstoffen
Vetzuren
Ter preventie van hart- en vaatziekten is het belangrijk verzadigd vet te vervangen door onverzadigd vet en complexe koolhydraten en daarbij de hoeveelheid verzadigd vet te beperken tot maximaal 10 energieprocent (Astrup, 2011; Sacks, 2017; EFSA, 2010; Gezondheidsraad, 2001). Deze beperking heeft mogelijk een additioneel gunstig effect op verbetering van het lipidenprofiel (Mensink, 2016).
Verzadigde vetten
Het is het zeer belangrijk om aan te geven door welke type vet en koolhydraat verzadigd vet vervangen wordt. Door verzadigd vet te vervangen door geraffineerde/toegevoegde suikers neemt het risico op hart- en vaatziekten toe met 1% (Li, 2015; zie ook figuur 1). Dit risico neemt juist af met 25%, 15% en respectievelijk 9% als verzadigd vet vervangen wordt door meervoudig onverzadigde vetzuren (HR 0,75, 95%BI 0,67 tot 0,84), enkelvoudig onverzadigde vetzuren (HR 0,85, 95%BI 0,74 tot 0,97) of koolhydraten uit volkoren producten (HR 0,91, 95%BI 0,85 tot 0,98). Even grote effecten van vervanging van verzadigd vet door meervoudig en enkelvoudig onverzadigde vetzuren op de totale sterfte en van meervoudig onverzadigde vetzuren op de sterfte aan hart- en vaatziekten werden in een separate analyse aangetoond (Wang, 2016). Deze laatste bevindingen zijn gebaseerd op de Nurses’ Health Study en Health Professionals Follow-up studie, die zich kenmerken door bepaling van de voedingssamenstelling op basis van meerdere voedsel frequentie vragenlijsten (om de 4 jaar) en lange follow-up tijd (24 tot 30 jaar). De totale bewijslast, ook die uit RCT’s in kader van primaire en secundaire preventie, op een rij gezet door onafhankelijke experts van de American Heart Association bevestigt deze resultaten (Sacks, 2017).
Figuur 1 Geschatte daling in cardiovasculair risico (in %) bij een isocalorische vervanging van verzadigd vet door andere voedingscomponenten (Figuur overgenomen uit Li, 2015)
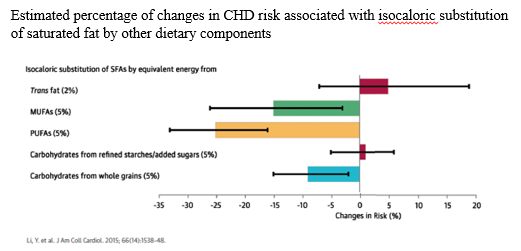

Trans fat = Trans vet; MUFA = EOV; PUFA = MOV; Carbohydrates from refined starch: Koolhydraten van geraffineerde en toegevoegde suikers; Carbohydrates from whole grains: Complexe koolhydraten (volkoren granen). Verschil in hazard risico’s (balken) uitgedrukt in % met 95% betrouwbaarheidsinterval (zwarte lijn).
Onverzadigde vetzuren
Enkelvoudig onverzadigde vetzuren (EOV’s) hebben een gunstig effect op LDL-cholesterol wanneer zij verzadigde vetzuren of koolhydraten (suikers) vervangen, maar het effect op coronaire hartziekten (CHZ) is kleiner dan bij vervanging van verzadigde vetzuren door meervoudig onverzadigde vetzuren (Mensink, 2016; Sacks, 2017).
Meervoudig onverzadigde vetzuren (MOV's) kunnen worden onderverdeeld in twee subgroepen: omega-6 vetzuren, voornamelijk uit plantaardige olie en margarines (linolzuur) en omega-3 vetzuren, voornamelijk uit visolie en plantaardige oliën (alpha-linoleenzuur). De omega-6 vetzuren verlagen het LDL-cholesterol en in mindere mate het HDL-cholesterol wanneer zij verzadigde vetzuren vervangen. De omega-3 vetzuren uit visolie zijn vooral eicosapentaeenzuur en docosahexaeenzuur (EPA/DHA) van groot belang. Vette vis bevat naast deze vetzuren ook andere gunstige voedingsstoffen zoals vitamine D en jodium.
Visoliesupplementen wijzigen het serumcholesterolgehalte echter niet en met de momenteel beschikbare behandelingen ter verlaging van het cardiovasculair risico valt te betwijfelen of ze een gunstige invloed hebben op mortaliteit door alle oorzaken, ischemische hartziekten en beroerte (Wen, 2014; Rizos, 2012). In de Alpha Omega-trial met bijna 5.000 hartinfarct patiënten die optimaal met medicatie behandeld werden, werd geen effect van margarines verrijkt met visvetzuren en alfa-linoleenzuur op hart- en vaatziekten aangetoond (Kromhout, 2010). Wel werd aangetoond dat degenen die gezond aten een 30% lager cardiovasculair en sterfterisico hadden ten opzichte van degenen die ongezond aten (Sijtsma, 2015).
Transvetzuren
Van de transvetzuren, een subgroep van de onverzadigde vetzuren, is aangetoond dat ze zeer schadelijk zijn door hun ongunstige invloed op zowel totaalcholesterol (toename) als HDL-cholesterol (afname). Deze vetzuren worden gevormd tijdens industriële bewerking (harding) van vetten en zijn aanwezig in, bijvoorbeeld, harde margarine en bakkerijproducten. Een meta-analyse van prospectieve cohortonderzoeken heeft aangetoond dat een 2% toename in energie-inname door transvetzuren het risico op ischemische hartziekten doet toenemen met 23% (Mozaffarian, 2006).
Er wordt maximaal 1 energieprocent uit transvetzuren aanbevolen: hoe minder hoe beter. Door modernere hardingstechnieken wordt In Nederland dit maximum gehaald (zie onderstaand).
Voedingscholesterol
De invloed van cholesterol uit voeding op serumcholesterolspiegels is beperkt vergeleken met het aandeel van vetzuren in de voeding. Wanneer de richtlijnen om de inname van verzadigd vet te verlagen worden opgevolgd, leidt dit meestal tot een verlaging van inname van cholesterol uit voeding. Sommige richtlijnen (waaronder deze) over gezonde voeding geven daarom geen specifieke richtlijnen over cholesterol uit voeding; andere noemen een beperkte inname van <300 mg/dag.
Mineralen
Volgens een meta-analyse vermindert zelfs een bescheiden vermindering van natriuminname van 1g/dag de systolische bloeddruk met 3,1 mmHg bij hypertensieve patiënten en 1,6 mmHg bij normotensieve patiënten (He, 2002). Het Dietary Approaches to Stop Hypertension (DASH) onderzoek toonde een dosis–responsrelatie aan tussen zoutreductie en verlaging van bloeddruk (Sacks, 2001). In de meeste Europese landen ligt het zoutgebruik hoog (ca. 9 tot 10 g/dag). De Nederlandse Gezondheidsraad adviseert maximaal 6 gram zout per dag. De optimale hoeveelheid is mogelijk nog wel lager: ca. 3 g/dag. Hoewel het verband tussen zoutgebruik en bloeddruk soms controversieel blijft, zijn er voldoende bewijzen om zoutreductie aan te bevelen als een belangrijke manier om ischemische hartziekten en beroerte te voorkomen.
Recentelijk zijn er enkele onderzoeken gepubliceerd waarbij een J-vormige relatie werd gevonden, dat wil zeggen een hoger risico bij een lage zoutinname (O’Donnell, 2011). Deze studies kenmerken zich doordat het zoutgehalte in slechts een monster urine is bepaald, gevolgd door een omrekening met een formule naar 24-uurs urine gehalte. Idealiter wordt het zoutgehalte in meerdere 24-uurs urineverzamelingen bepaald om tot een goede schatting te komen (Olde Engberink, 2017). Dit J-vormig verband kan ook verklaard worden doordat in de laagste zoutinname groep personen zitten die ziek zijn, medicatie gebruiken, een zoutbeperkt-dieet op doktersadvies volgen, geen eetlust hebben (bijvoorbeeld kwetsbare ouderen) en personen die onderrapporteren (bijvoorbeeld obese personen). Zij hebben op andere gronden een hoger risico.
Op basis van dergelijk onderzoek met methodologische beperkingen kan daarom niet worden gesteld dat een voeding laag in zout een hogere risico op hart- en vaatziekten met zich meebrengt.
Gemiddeld 80% van het zout in de voeding is afkomstig uit bewerkte voedingsmiddelen en slechts 20% wordt later zelf toegevoegd. Zoutreductie kan worden bereikt door andere voeding te kiezen (minder bewerkt voedsel, meer basisvoedingsmiddelen) en een andere samenstelling van voedsel (lager zoutgehalte).
Kalium en kaliumrijke voedingsmiddelen hebben een gunstig effect op de bloeddruk (Gijsbers, 2015. Groenten en fruit zijn de belangrijkste bron van kalium. Er bestaat een statistisch significante omgekeerde relatie tussen kaliuminname en het risico op beroerte (RR 0,76 (95% CI 0,66, 0,89)) (Aburto, 2013). Naast het verminderen van de zoutinname kan een verhoging van de kaliuminname bijdragen aan een verlaging van de bloeddruk. Voorzichtigheid is geboden met kaliumrijke voeding bij patiënten met hart- en nierziekten en slecht gereguleerde diabetes mellitus (met name in combinatie met RAAS-remmers).
Vitaminen
Meerdere case-controle en prospectieve observationele onderzoeken hebben een omgekeerd verband aangetoond tussen spiegels voor vitamine A en E en het risico op hart- en vaatziekten. De resultaten van deze observatieonderzoeken zijn echter niet bevestigd door interventie onderzoeken. Onderzoek heeft geen voordeel kunnen aantonen voor de B-vitaminen (B6, foliumzuur en B12) en vitamine C.
In de onderste tertiel van serumspiegels voor vitamine D liggen hart- en vaatziekten en totale mortaliteit 35% hoger (RR 1,35 (95% CI 1,13, 1,61)) dan in het bovenste tertiel (Chowshury, 2012). Een 41% hoger risico op mortaliteit ten gevolge van hart- en vaatziekten (RR 1,41 (95% CI 1,18, 1,68)) en 57% hoger risico op mortaliteit door alle oorzaken (RR 1,57 (95% CI 1,36, 1,81)) is gemeld voor het onderste versus het bovenste kwintiel van vitamine D (Schottker, 2014). Een veel kleiner effect werd gezien bij RCT’s: een vermindering van 11% in mortaliteit door alle oorzaken werd gezien bij vitamine D3-supplementen (RR 0,89 (95% CI 0,80, 0,99)), maar niet voor vitamine D2-supplementen (Chowdhury, 2012). Door de kleine aantallen was het niet mogelijk een uitspraak te doen over het eindpunt cardiovasculaire mortaliteit.
Conclusies over aanvulling van het voedingspatroon met vitamine D (soort supplement (D2 of D3), dosering en duur) ter preventie van hart- en vaatziekten kunnen dus nog niet worden gemaakt.
De Gezondheidsraad brengt wel voedingsnormen voor vitamine D uit ter bevordering van een goede botopbouw.
Vezels
Vezels zijn afkomstig van granen, groenten en fruit. Recente meta-analyses van prospectieve cohortonderzoeken tonen aan dat een verhoging van de totale dagelijkse inname van vezels met 7 g/dag is geassocieerd met een 9% lager risico op ischemische hartziekten (RR 0,91 (95% CI 0,87, 0,94)) en een verhoging van de dagelijkse vezelinname naar 10 g/dag is geassocieerd met een 16% lager risico op beroerte (RR 0,84 (95% CI 0,75, 0,94)) en een 6% lager risico op type 2 diabetes mellitus (RR 0,94 (95% CI 0,91, 0,97)) (Threapleton, 2013; Zhang, 2013; Yao, 2014). Er is nog geen bewijs voor een vergelijkbare associatie met vezels uit groenten en fruit. Wel is bekend dat fruitvezels (pectines) het LDL-cholesterol verlagen (Gezondheidsraad, achtergrond document Voedingsvezel, 2015). Hoewel nog niet helemaal duidelijk is hoe het mechanisme werkt, is wel bekend dat een hogere vezelinname de postprandiale glucoserespons na koolhydraatrijke maaltijden vermindert en het totaalcholesterol en het LDL-cholesterol verlaagt. De aanbevolen hoeveelheid vezels vastgesteld door de Gezondheidsraad is 30 tot 40 g/dag vanaf de leeftijd van 14 jaar. In de leeftijd onder de 14 jaar loopt deze hoeveelheid geleidelijk op (Richtlijn voor de vezelconsumptie, Gezondheidsraad, 2006).
De Richtlijn goede voeding van de Gezondheidsraad uit 2015 adviseert om geraffineerde graanproducten te vervangen door volkorenproducten, door dagelijks tenminste 90 gram bruin brood, volkorenbrood en andere volkorenproducten te eten.
1.b. Voedingsmiddelen
In kader 3 zijn de aanbevolen dagelijkse hoeveelheden voor onderstaand vermelde voedingsmiddelen opgenomen.
Groenten en fruit
Prospectieve cohortonderzoeken hebben aangetoond dat het eten van groenten en fruit een beschermend effect heeft op hart- en vaatziekten, maar er zijn weinig RCT’s beschikbaar. Een meta-analyse toonde een daling aan van 4 % (RR 0,96 (95% CI 0,92, 0,99)) op sterfte door hart – en vaatziekten voor elke extra portie fruit (gelijk aan 77g) en groenten (gelijk aan 80g) per dag, terwijl mortaliteit door alle oorzaken niet verder afnam met een inname van meer dan vijf porties (Wang, 2014). Een meta-analyse meldde een verlaagd risico voor beroerte van 11% (RR 0,89 (95% CI 0,83, 0,97)) bij drie tot vijf porties groenten en fruit per dag en van 26% (RR 0,74 (95% CI 0,69, 0,79)) voor meer dan vijf porties vergeleken met minder dan drie porties (He, 2006). Een meta-analyse naar ischemische hartziekten meldde een daling van 4% in het risico op ischemische hartziekten (RR 0,96 (95% CI 0,93, 0,99)) voor elke extra portie groenten en fruit per dag (Dauchet, 2006).
Noten
Een meta-analyse van prospectieve cohortstudies heeft aangetoond dat een dagelijkse consumptie van 30 gram noten het risico op hart- en vaatziekten met ca. 30% (RR 0,71 (95% CI 0,59, 0,85)) vermindert (Luo, 2014). Hierbij moet worden opgemerkt dat noten veel energie bevatten.
Vis
Het beschermend effect van vis op hart- en vaatziekten wordt onder andere toegeschreven aan de omega-3-vetzuren in vette vis. Gepoolde risicoschattingen uit prospectieve cohortstudies tonen aan dat ten minste een keer per week vis eten leidt tot een verlaging van het risico op ischemische hartziekten met 16% (RR 0,85 (95% CI 0,75, 0,95)) vergeleken met het eten van minder vis (Zheng, 2012). Een recente meta-analyse heeft aangetoond dat twee tot vier keer per week vis eten het risico op een beroerte met 6% vermindert (RR 0,94 (95% CI 0,90, 0,98)) vergeleken met minder dan een keer per week vis eten (Chowdhury, 2014). De relatie tussen vis eten en het risico op hart- en vaatziekten is niet lineair. Het risico is vooral verhoogd voor personen die nauwelijks tot geen vis eten. Een kleine toename in de visconsumptie door de algemene bevolking kan dus grote gevolgen hebben voor de algehele gezondheid.
Peulvruchten
De Gezondheidsraad heeft op basis van RCT’s vastgesteld dat de consumptie van peulvruchten (soja-)bonen, linzen, kikkererwten en spliterwten het LDL-cholesterol verlaagt.
Alcoholische dranken
Drie of meer alcoholische dranken per dag drinken is geassocieerd met een verhoogd risico op hart- en vaatziekten. De resultaten van epidemiologische onderzoeken geven aan dat er een lager risico op hart- en vaatziekten is bij gematigde (één tot twee eenheden per dag) alcoholconsumptie vergeleken met niet-drinkers. Deze associatie lijkt niet verklaard te kunnen worden door specifieke kenmerken van geheelonthouders, hoewel de kans op omgekeerde causaliteit niet helemaal kan worden uitgesloten (Ronksley, 2011).
De Gezondheidsraad adviseert om geen alcohol of in ieder geval niet meer dan één glas per dag te drinken. De Gezondheidsraad concludeert dat het aannemelijk is dat een matig gebruik (tot 15 gram per dag = 1,5 standaard glas alcoholische drank) samenhangt met een lager risico op hart- en vaatziekten, diabetes mellitus en dementie en een hoger risico op borstkanker.
Een recent Mendeliaans randomisatieonderzoek met daarin analyses van 59 epidemiologische onderzoeken heeft vraagtekens gezet bij een eventueel gunstig effect van gematigde alcoholconsumptie en het lijkt erop te wijzen dat de laagste risico's voor hart- en vaatziekten te vinden waren bij geheelonthouders en dat elke hoeveelheid alcohol geassocieerd wordt met een verhoogde bloeddruk en BMI (Holmes, 2014). In een recente analyse van data uit drie grote databanken waaronder EPIC-CVD werd een cumulatief hoger risico (HR 1,14, 95% BI 1,10-1,17) op herseninfarct, lager risico op hartinfarct (HR 0,94, 95% BI 0,91-0,97) en hoger risico op hartfalen (HR 1,09, 95% BI 1,03-1,15) per iedere 100 gram toename aan alcoholconsumptie per week (Wood, 2018). De totale mortaliteit was het laagst in de groep alcoholdrinkers <100 gram per week en dit risico nam boven deze consumptie recht evenredig toe met toename in gebruik.
Frisdrank en suiker
Met suiker gezoete frisdranken is een belangrijke bron van calorieën in het Europese voedingspatroon. Onder kinderen en adolescenten leveren deze dranken inmiddels zelfs 10 tot 15% van de geconsumeerde calorieën. Regelmatige consumptie van frisdranken wordt geassocieerd met overgewicht, metabool syndroom en type 2 diabetes mellitus. Vervanging van met suiker gezoete frisdranken door frisdranken gezoet met kunstmatige zoetstoffen leidde tot minder grote gewichtstoename bij kinderen gedurende een periode van achttien maanden (de Ruyter, 2012). Met suiker gezoete dranken leiden ook tot gewichtstoename bij volwassenen. Regelmatige consumptie van met suiker gezoete dranken (dat wil zeggen twee porties per dag vergeleken met een portie per maand) werd geassocieerd met een 35% hoger risico op ischemische hartziekten bij vrouwen, zelfs na correctie voor een ongezonde leefstijl en voedingsfactoren, terwijl met kunstmatige zoetstoffen gezoete dranken niet waren geassocieerd met hart- en vaatziekten. De WHO-richtlijn raadt een maximale consumptie aan van 10% van de energie uit suiker (mono- en disachariden). Dit omvat ook toegevoegde suikers en suikers in fruit en vruchtensappen (WHO, 2015 in ESC guideline 2017). Voorkeur gaat uit naar water, filterkoffie, groene en zwarte thee (Rogers, 2016; Gezondheidsraad, 2015).
Functionele voedingsmiddelen
Er zijn een aantal functionele voedingsmiddelen die claimen het cholesterol te verlagen. Zij vallen niet onder de Wet op de Geneesmiddelen omdat zij niet claimen hart- en vaatziekten te voorkomen. Aangezien er veelvuldig gebruik van wordt gemaakt en de middelen soms ook bijwerkingen kunnen geven, worden ze in deze module besproken.
Fytosterolen
Functionele voedingsmiddelen die fytosterolen (plantaardige sterolen en stanolen) bevatten, kunnen het LDL-cholesterol met gemiddeld 10% verlagen bij een dagelijkse consumptie van 2 g/dag. Het cholesterolverlagend effect komt bovenop het effect dat wordt verkregen met een voeding laag in verzadigd vet of bij statinegebruik. Het cholesterolgehalte kan verder worden verlaagd met hogere doses (max. 3 g/dag) fytosterolen (Ras, 2014). De Europese Voedselwaren Autoriteit (EFSA) heeft de claim dat een dagelijkse hoeveelheid van 1,5-2,4 gram plantensterolen/stanolen een LDL-cholesterol daling van 7 tot 10% respectievelijk van 2,5-3 gram een daling van 10 tot 12,5% goedgekeurd (EFSA, 2018). Er zijn nog geen onderzoeken gedaan met klinische eindpunten, zodat de werkgroep geen aanbeveling kan geven over het gebruik van fytosterolen met als doel het verlagen van (recidief) hart- en vaatziekten.
Rode gist rijst
Supplementen met rode gist rijst bevatten het cholesterolverlagende monacoline K (10 mg) = lovastatine (circa 1%) en verlagen het LDL-cholesterol met gemiddeld 0,9 mmol/l (Li, 2014). De RCT’s kenmerken zich door een klein aantal proefpersonen, korte duur van interventie (meeste studies rond de 12 tot 16 weken) en langetermijneffecten ontbreken. Tevens bevatten de meeste supplementen andere ingrediënten zoals artisjok extract, policosanol en phytosterolen. De Europese Voedselwaren Autoriteit (EFSA) keurt de claim “Monacolin K uit rode gist rijst draagt bij aan het behoud van een normaal LDL-cholesterol” goed. Echter, het Bijwerkingencentrum Lareb waarschuwt voor de bijwerkingen van rode gist rijst, voor variaties in de hoeveelheid monacoline K in supplementen en de mogelijkheid dat door het gistingsproces ook de giftige stof citrinine (een mycotoxine) ontstaat (Lareb, 2017; Brouwers, 2016). De ‘ESC/EAS guidelines for management of dyslipidaemias (2016)’ concludeert dat functionele voedingsmiddelen met rode gist rijst overwogen mogen worden bij personen met verhoogde cholesterolwaarden die niet in aanmerking komen voor statines op basis van hun risicoschatting voor hart- en vaatziekten (Catapano, 2016). Deze werkgroep raadt Rode gist rijst niet aan.
Visoliesupplementen
Een meta-analyse van 20 onderzoeken, grotendeels naar preventie van recidief hart- en vaatziekten en grotendeels met visoliesupplementen, kon geen voordeel aantonen van visoliesupplementen op recidief hart- en vaatziekten (Rizos, 2012). Een meta-analyse van 14 RCT’s naar het effect van visoliesupplementen voor tenminste 6 maanden liet een mogelijk geringe reductie zien op cardiale mortaliteit, RR 0,92 (95% BI 0,86 tot 0,98), ten opzichte geen gebruik (Maki, 2017). Een recente meta-analyse van 10 RCT’s voor tenminste 1 jaar onder hoog risico personen liet geen effecten van visoliesupplementen zien op fatale en niet-fatale CHD en niet-fatale hartinfarcten (Aung, 2018).
1.c. Voedingspatronen
Door het hele voedingspatroon te bestuderen kan het gecombineerde effect van de afzonderlijke voedingstoffen aangetoond worden op de preventie van hart- en vaatziekten. Het mediterrane voedingspatroon omvat een groot aantal voedingstoffen en levensmiddelen die hiervoor zijn besproken: hoge consumptie van fruit, groenten, peulvruchten, volkorenproducten, vis en onverzadigde vetzuren (vooral olijfolie); matige alcoholconsumptie (met name wijn bij maaltijd gedronken) en een beperkte consumptie van (rood) vlees, zuivel en verzadigde vetzuren. Een meta-analyse van prospectieve cohortonderzoeken heeft aangetoond dat naarmate de voeding meer overeenkomt met een mediterraan voedingspatroon wordt geassocieerd met een 10% daling van incidentie van hart- en vaatziekten of mortaliteit (gepoold RR 0,90 (95% CI 0,87, 0,93)) en een vermindering van 8% bij mortaliteit door alle oorzaken (gepoold RR 0,92 (95% CI 0,90, 0,94)) (Sofi, 2010). In de PREDIMED-RCT onder personen met een hoog risico werd gevonden dat na een mediterraan voedingspatroon met olijfolie (Extra Vierge) of met 30 gram gemengde noten gedurende een periode van vijf jaar, vergeleken met een controlevoedingspatroon, er een 28-30% lager risico bestond op hart- en vaatziekten (RR voor olijfolie groep 0,70 (95% CI 0,54, 0,92) respectievelijk notengroep 0,72 (95% CI 0,54 – 0,96)) (Estruch, 2013).
2. Hoe ziet de huidige voedselconsumptie in Nederland eruit en welke wijzigingen zijn wenselijk?
Het Rijksinstituut voor Volksgezondheid en Milieu (RIVM) brengt middels voedselconsumptiepeilingen (VCP) de voeding van Nederlanders in kaart (van Rossum, 2012; van Rossum, 2017). In de resultaten van deze peilingen wordt de consumptie van voedingsmiddelen en niet van voedingsstoffen gepresenteerd. Aanvullend wordt voedingsstatusonderzoek verricht waarbij onder andere de zoutexcretie gemeten wordt (Hendriksen, 2016).
Vetten
Uit de VCP over de periode 2007 tot 2010 en periode 2012 tot 2016 (www.wateetnederland.nl) bleek dat inname van verzadigd vet 12 tot 13 energie% bedroeg. Meer dan 85% van de bevolking at meer verzadigd vet dan de maximumgrens van 10 energie%. Door modernere hardingsmethoden en andere grondstoffen van vetten ontstaan er nog nauwelijks transvetten in vetten en oliën. De inname van transvetzuren is in Nederland dan ook gedaald naar minder dan 1 energie%. Op dit moment vormt zuivel (waarin natuurlijke transvetten) de belangrijkste, maar kleine bron van transvetzuren. De meest recente VCP van 2012 tot 2014 laat zien dat tweederde (17/27 gram) van de geconsumeerde smeer- en bereidingsvetten smeerbaar of vloeibaar is, in overeenstemming met de Richtlijnen goede voeding (2015) die aanbeveelt om deze vetten zo veel mogelijk in deze vorm te gebruiken (Richtlijnen goede voeding, Gezondheidsraad, 2015). Ongeveer een derde van de volwassenen eet één keer en 23% twee of meer keren vis per week. Ouderen eten vaker vis dan jongeren.
Groenten, fruit, noten en peulvruchten
Volwassenen eten gemiddeld 139 gram groenten en 113 gram fruit per dag. Ouderen en vrouwen eten meer groenten en/of fruit. Vijftien procent van de volwassen voldoet aan het Gezondheidsraad advies “Eet dagelijks ten minste 200 gram groente respectievelijk eet ten minste 200 gram fruit”. De aanbeveling van het Voedingscentrum in de ‘Schijf van Vijf’ is om 250 gram groente en 200 gram fruit per dag te eten om de voedingsnormen te halen (Brink, Richtlijnen Schijf van Vijf, 2015).
De nieuwe aanbevelingen om ten minste 15 gram ongezouten noten per dag wordt door 7% gehaald en wekelijks peulvruchten eten blijkt in de praktijk eens in de drie weken te zijn.
Zout
Uit voedingsstatusonderzoek blijkt dat de zoutinname 8,5 gram per dag bedraagt (mannen 9,7 gram en vrouwen 7,4 gram) terwijl de Gezondheidsraad aanbeveelt om maximaal 6 gram keukenzout per dag te eten. Uit de VCP van 2007 tot 2010 bleek dat 3% van de mannen en 19% van de vrouwen een zoutconsumptie heeft beneden dit maximum. De zoutinname is in de afgelopen decennia helaas niet gedaald.
Schijf van Vijf
Op basis van een Rijksinstituut voor Volksgezondheid en Milieu (RIVM) rapportage is berekend dat uitgedrukt in energie ongeveer éénderde van onze voedselproducten binnen de ‘Richtlijnen Schijf van Vijf’ valt (Brink, Richtlijnen Schijf van Vijf, 2015).
Conclusie
Uit bovenstaande blijkt dat de meeste aanbevelingen niet gehaald worden, op die voor transvetten na.
Onderbouwing
Achtergrond
Zowel de richtlijn ‘European guidelines on CVD prevention in clinical practice’ uit 2016 als het Nederlandse Gezondheidsraadsadvies ‘Richtlijnen goede voeding 2015’ beschrijven de wetenschappelijke stand van zaken met betrekking tot voeding in relatie tot hart- en vaatziekten (Piepoli, 2016; Richtlijnen goede voeding, Gezondheidsraad, 2015). Het Gezondheidsraadadvies beschrijft daarnaast ook de relatie van voeding tot andere welvaartsziekten (Richtlijnen goede voeding, Gezondheidsraad, 2015). In de Europese richtlijn wordt het accent op voedingsstoffen gelegd, terwijl de Gezondheidsraad in haar advies vooral ingaat op voedingsmiddelen en voedingspatronen. Het Voedingscentrum heeft de recente adviezen van de Gezondheidsraad in combinatie met de adviezen ten aanzien van voedingsnormen (aanbevolen dagelijkse hoeveelheid voedingsstoffen) vertaald naar hoeveelheden voedingsmiddelen in de nieuwe ‘Schijf van Vijf’ (Voedingsnormen, Gezondheidsraad, 2001; Brink, Richtlijnen Schijf van Vijf, 2015).
Het uitbrengen van nieuwe voedingsadviezen vraagt om actualisatie van voedingsadviezen in de standaarden en zorgmodules Leefstijl van het Nederlands Huisartsen Genootschap en de zorgstandaard Vasculair Risicomanagement van het Platform Vitale Vaten.
Uit de Voedsel Consumptiepeilingen in Nederland blijkt dat een groot aantal personen de aanbevelingen van de Richtlijnen goede voeding niet haalt.
Zoeken en selecteren
Om de eerste uitgangsvraag te kunnen beantwoorden is gebruik gemaakt van de Europese richtlijn Cardiovascular disease prevention in clinical practice uit 2016 (Piepoli, 2016), de ‘Voedingsnormen’ en ‘Richtlijnen goede voeding’ van de Gezondheidsraad en de ‘Richtlijnen Schijf van Vijf’ van het Voedingscentrum (Piepoli, 2016; Voedingsnormen, Gezondheidsraad, 2001; Richtlijnen goede voeding, Gezondheidsraad, 2015; Brink, Richtlijnen Schijf van Vijf, 2015). Sinds het verschijnen van deze richtlijnen zijn enkele onderzoeken gepubliceerd, die over controversiële voedingsproblemen op het terrein van alcohol, vetten en zout meer helderheid verschaffen (Holmes, 2014; Wood, 2018 Sacks, 2017; Mensink, 2016; Olde Engberink, 2017). Deze onderzoeken zijn meegenomen in de overwegingen. Verder is er een aparte alinea opgenomen over functionele voedingsmiddelen in relatie tot hart- en vaatziekten. Deze komen niet aan bod in de ‘Richtlijnen goede voeding 2015’ van de Gezondheidsraad. Er is voor de uitgangsvraag van deze module geen systematisch literatuuronderzoek verricht.
Referenties
- Aburto NJ, Hanson S, Gutierrez H, et al. Effect of increased potassium intake on cardiovascular risk factors and disease: systematic review and meta-analyses. BMJ. 2013;346:f1378.
- Astrup A, Dyerberg J, Elwood P, et al. The role of reducing intakes of saturated fat in the prevention of cardiovascular disease: where does the evidence stand in 2010? Am J Clin Nutr. 2011;93:684688.
- Aung et al. Associations of omega-3 fatty acid supplement use with cardiovascular diseas risks. JAMA Cardiol, January 31, 2018
- Brink L, Postma-Smeets A, Stafleu A, Wolvers D. Richtlijnen Schijf van Vijf. Voedingscentrum, Den Haag, 2016
- Brouwers JR, Roeters van Lennep JE, Maas AH. ('Red yeast rice' as a cholesterol-lowering substance?Caution is warranted). Ned Tijdschr Geneeskd. 2016;160(0):D99. Dutch. PubMed PMID: 27438400.
- Catapano AL, Graham I, De Backer G, Wiklund O, Chapman MJ, Drexel H, Hoes AW, Jennings CS, Landmesser U, Pedersen TR, Reiner , Riccardi G, Taskinen MR, Tokgozoglu L, Verschuren WM, Vlachopoulos C, Wood DA, Zamorano JL. (2016 ESC/EAS Guidelines for the Management of Dyslipidaemias). Kardiol Pol.2016;74(11):1234-1318. doi: 10.5603/KP.2016.0157. Polish. PubMed PMID: 27910077.
- Chowdhury R, Stevens S, Gorman D, et al. Association between fish consumption, long chain omega 3 fatty acids, and risk of cerebrovascular disease: systematic review and meta-analysis. BMJ. 2012;345:e6698.
- Chowdhury R, Kunutsor S, Vitezova A, et al. Vitamin D and risk of cause specific death: systematic review and meta-analysis of observational cohort and randomised intervention studies. BMJ. 2014;348:g1903.
- Dauchet L, Amouyel P, Hercberg S, et al. Fruit and vegetable consumption and risk of coronary heart disease: a meta-analysis of cohort studies. J Nutr. 2006;136:25882593.
- EFSA. Scientific Opinion on Dietary Reference Values for fats, including saturated fatty acids, polyunsaturated fatty acids, monounsaturated fatty acids, trans fatty acids, and cholesterol. EFSA Journal. 2010; 8(3):1461.
- EFSA, 2018 website https://www.efsa.europa.eu/en/efsajournal/pub/2693, geraadpleegd op 14-06-2018
- Estruch R, Ros E, Salas-Salvado J, et al. Primary prevention of cardiovascular disease with a Mediterranean diet. N Engl J Med. 2013;368:12791290.
- European Heart Network. Transforming European food and drink policies for cardiovascular health, Brussels, Belgium: European Heart Network, 2017
- Gezondheidsraad. Richtlijnen goede voeding, 2015.
- Gezondheidsraad. Richtlijn voor de vezelconsumptie, Gezondheidsraad, 2006
- Gezondheidsraad. Voedingsnormen energie, eiwitten, vetten en verteerbare koolhydraten, 2001.
- Gezondheidsraad. Voedingsvezel - Achtergronddocument bij Richtlijnen goede voeding 2015. Den Haag: Gezondheidsraad, 2015; publicatienr. A15/30. ISBN 978-94-6281-073-0
- Gijsbers et al. Effects of sodium and potassium supplementation on blood pressure and arterial stiffness: a fully controlled dietary intervention study Journal of Human Hypertension advance online publication, 12 February 2015; doi:10.1038/jhh.2015.3
- He FJ, Nowson CA, MacGregor GA. Fruit and vegetable consumption and stroke: meta-analysis of cohort studies. Lancet. 2006;367:320326.
- Hendriksen M. et al. Zout-, jodium- en kaliuminname 2015. Voedingsstatusonderzoek bij volwassenen uit Doetinchem. RIVM Briefrapport. 2016-0081.
- Holmes MV, Dale CE, Zuccolo L, et al.; InterAct Consortium. Association between alcohol and cardiovascular disease: Mendelian randomisation analysis based on individualparticipant data. BMJ. 2014 Jul 10;349:g4164.
- Kromhout D, Giltay EJ, Geleijnse JM; Alpha Omega Trial Group. n-3 fatty acids and cardiovascular events after myocardial infarction. N Engl J Med. 2010;363(21):2015-26.
- Lareb. Red yeast rice an overview of the reported ADRs. Gepubliceerd op 11 juli 2017. (https://www.lareb.nl/nl/news/rode-gist-rijst-dezelfde-bijwerkingen-als-statines). 2017.
- Li Y, Jiang L, Jia Z, et al. A meta-analysis of red yeast rice: an effective and relatively safe alternative approach for dyslipidemia. PLoS One. 2014;9(6):e98611. doi: 10.1371/journal.pone.0098611. eCollection 2014. PubMed PMID: 24897342; PubMed Central PMCID: PMC4045580.
- Li Y et al. Saturated fats compared with unsaturated fats and sources of carbohydrates in relation to risk of coronary heart disease. A prospective cohort study. JACC. 2015;66:1538-48.
- Luo C, Zhang Y, Ding Y, et al. Nut consumption and risk of type 2 diabetes, cardiovascular disease, and all-cause mortality: a systematic review and meta-analysis. Am J Clin Nutr. 2014;100:256269.
- Maki KC, Palacios OM, Bell M, Toth PP. Use of supplemental long-chain omega-3 fatty acids and risk for cardiac death: An updated meta-analysis and review of research gaps. J Clin Lipidol. 2017 Sep - Oct;11(5):1152-1160.e2. doi:10.1016/j.jacl.2017.07.010. Epub 2017 Aug 2. Review. PubMed PMID: 28818347.
- Mensink RP. Effects of saturated fatty acids on serum lipids and lipoproteins: a systematic review and regression analysis. WHO, 2016.
- Mozaffarian D, Katan MB, Ascherio A, et al. Trans fatty acids and cardiovascular disease. N Engl J Med. 2006;354:16011613.
- ODonnell MJ, Yusuf S, Mente A et al. Urinary sodium and potassium excretion and risk of cardiovascular events. JAMA. 2011;306:2229-38.
- Olde Engberink RHG, van den Hoek TC, van Noordenne ND, et al. Use of a single baseline versus multi-year 24-hour urine collections for estimation of long-term sodium intake and associated cardiovascular and renal risk. Circulation 2017.
- Piepoli MF, Hoes AW, Agewall S, et al. (2016 European guidelines on cardiovascular disease prevention in clinical practice. The Sixth Joint Task Force of the European Society of Cardiology and Other Societies on Cardiovascular Disease Prevention in Clinical Practice (constituted by representatives of 10 societies and by invited experts. Developed with the special contribution of the European Association for Cardiovascular Prevention & Rehabilitation). G Ital Cardiol (Rome). 2017;18(7):547-612. doi: 10.1714/2729.27821. Italian. PubMed PMID: 28714997.
- Ras RT, Geleijnse JM, Trautwein EA. LDL-cholesterol-lowering effect of plant sterols and stanols across different dose ranges: a meta-analysis of randomised controlled studies. Br J Nutr 2014;112:214219.
- Rizos EC, Ntzani EE, Bika E, et al. Association between omega-3 fatty acid supplementation and risk of major cardiovascular disease events: a systematic review and meta-analysis. JAMA. 2012;308:10241033.
- Rogers PJ, Hogenkamp PS, de Graaf C et al. Does low-energy sweetener consumption affect energy intake and body weight? A systematic review, including meta-analyses, of the evidence from human and animal studies. Int J Obes. 2016;40:381-394.
- Ronksley PE, Brien SE, Turner BJ, et al. Association of alcohol consumption with selected cardiovascular disease outcomes: a systematic review and meta-analysis. BMJ. 2011;342:d671.
- de Ruyter JC, Olthof MR, Seidell JC, et al. A trial of sugar-free or sugar-sweetened beverages and body weight in children. N Engl J Med. 2012;367:13971406.
- Sacks FM, Svetkey LP, Vollmer WM, et al. Effects on blood pressure of reduced dietary sodium the Dietary Approaches to Stop Hypertension (DASH) diet. DASH-Sodium Collaborative Research Group. N Engl J Med. 2001;344:310.
- Sacks FM, Lichtenstein AH, Wu JHY, et al. Dietary Fats and Cardiovascular Disease: A Presidential Advisory From the American Heart Association. Circulation 2017;136:18.
- Schottker B, Jorde R, Peasey A, et al. Vitamin D and mortality: meta-analysis of individual participant data from a large consortium of cohort studies from Europe and the United States. BMJ. 2014;348:g3656.
- Sijtsma FPC, Soedamah-Muthu SS, de Goed J et al. Healthy eating and lower mortality risk in a large cohort of cardiac patients who received state-of-the art drug treatment. AJCN. 2015.
- Sofi F, Abbate R, Gensini GF, et al. Accruing evidence on benefits of adherence to the Mediterranean diet on health: an updated systematic review and meta-analysis. Am J Clin Nutr. 2010;92:11891196.
- Threapleton DE, Greenwood DC, Evans CE, et al. Dietary fibre intake and risk of cardiovascular disease: systematic review and meta-analysis. BMJ. 2013;347:f6879.
- van Rossum CTM, Buurma-Rethans EJM, Fransen HP, et al. Zoutconsumptie van kinderen en volwassenen in Nederland. Resultaten uit de Voedselconsumptiepeiling 2007 tot 2010. RIVM rapport 350050007/2012.
- van Rossum CTM, Buurma EJM, Vennemann, FBC et al. Voedselcomsuptie in 2012 tot 2014 vergeleken met de Richtlijnen geode voeding 2015. RIVM Briefrapport. 2017-0095.
- Yao B, Fang H, XuW, et al. Dietary fiber intake and risk of type 2 diabetes: a dose-response analysis of prospective studies. Eur J Epidemiol. 2014;29:7988.
- Wang X, Ouyang Y, Liu J, et al. Fruit and vegetable consumption and mortality from all causes, cardiovascular disease, and cancer: systematic review and dose-response meta-analysis of prospective cohort studies. BMJ. 2014;349:g4490.
- Wang DD, Li Y, Chiuve SE, et al. Association of specific dietary fats with total and cause-specific mortality. JAMA Intern Med. 2016;176:1134-45.
- Wen YT, Dai JH, Gao Q. Effects of omega-3 fatty acid on major cardiovascular events and mortality in patients with coronary heart disease: a meta-analysis of randomized controlled trials. Nutrition, metabolism, and cardiovascular diseases. Nutr Metab Cardiovasc Dis. 2014;24:470475.
- World Health Organization. Guideline: Sugars Intake for Adults and Children. Geneva: World Health Organization, 2015.
- Zhang Z, Xu G, Liu D, et al. Dietary fiber consumption and risk of stroke. Eur J Epidemiol. 2013;28:119130.
- Zheng J, Huang T, Yu Y, et al. Fish consumption and CHD mortality: an updated meta-analysis of seventeen cohort studies. Public Health Nutr. 2012;15:725737.
Verantwoording
Beoordelingsdatum en geldigheid
Publicatiedatum : 17-10-2018
Beoordeeld op geldigheid : 01-06-2021
Uiterlijk in 2020 bepalen het bestuur van het Nederlands Huisartsen Genootschap, de Nederlandse Internisten Vereniging en de Nederlandse Vereniging voor Cardiologie of de modules van deze richtlijn nog actueel zijn. Bij het opstellen van de richtlijn heeft de werkgroep per module een inschatting gemaakt van de maximale termijn waarop herbeoordeling moet plaatsvinden en eventuele aandachtspunten geformuleerd die van belang zijn bij een toekomstige herziening. De geldigheid van de richtlijn komt eerder te vervallen indien nieuwe ontwikkelingen aanleiding zijn een herzieningstraject te starten.
Het Nederlands Huisartsen Genootschap, de Nederlandse Internisten Vereniging en de Nederlandse Vereniging voor Cardiologie zijn regiehouder van deze richtlijn en eerstverantwoordelijke op het gebied van de actualiteitsbeoordeling van de richtlijn. De andere aan deze richtlijn deelnemende wetenschappelijke verenigingen of gebruikers van de richtlijn delen de verantwoordelijkheid en informeren de regiehouder over relevante ontwikkelingen binnen hun vakgebied.
Algemene gegevens
De richtlijnontwikkeling werd ondersteund door het Nederlands Huisartsen Genootschape en het Kennisinstituut van de Federatie Medisch Specialisten (www.kennisinstituut.nl) en werd gefinancierd door het Nederlands Huisartsen Genootschap en de Stichting Kwaliteitsgelden Medisch Specialisten (SKMS).
Doel en doelgroep
Doel
Het doel van deze multidisciplinaire richtlijn is het optimaliseren van de preventie van hart- en vaatziekten met specifieke focus op individuen met een verhoogd risico op hart- en vaatziekten.
Doelgroep
Deze multidisciplinaire richtlijn is geschreven voor alle zorgverleners die betrokken zijn bij cardiovasculair risicomanagement
Samenstelling werkgroep
In 2016 is een multidisciplinaire werkgroep ingesteld, bestaand uit vertegenwoordigers van alle relevante specialismen die betrokken zijn bij de preventie van hart- en vaatziekten.
De werkgroepleden zijn door hun beroepsverenigingen gemandateerd voor deelname. De werkgroep is verantwoordelijk voor de integrale tekst van deze richtlijn.
Werkgroep
- Prof. dr. A.W. (Arno) Hoes, klinisch epidemioloog, werkzaam in het Julius Centrum van het UMC Utrecht te Utrecht (voorzitter)
- Dr.ir. I. (Ineke) van Dis, epidemioloog en voedingswetenschapper, werkzaam bij de Hartstichting te Den Haag, Hartstichting
- Y.A. (Yvette) Henstra, verpleegkundig specialist vasculaire geneeskunde, werkzaam in het OVLG te Amsterdam, NVHVV
- Dr. H.M. (Heleen) den Hertog, neuroloog, werkzaam in het Isala Ziekenhuis te Zwolle, NVN
- Dr. K. (Karen) Konings, kaderhuisarts hart- en vaatziekten, werkzaam in huisartsenpraktijk K. Konings te Maastricht, NHG
- H. (Hans) van Laarhoven, manager team collectieve belangenbehartiging, werkzaam bij Hartenraad te Den Haag, Harteraad
- Dr. A.H. (AnHo) Liem, cardioloog, werkzaam in het Franciscus Gasthuis & Vlietland te Rotterdam, NVVC
- Dr. F.M.A.C. (Fabrice) Martens, cardioloog, werkzaam in het Deventer Ziekenhuis te Deventer, NVVC
- Prof. dr. Y.M. (Yvo) Smulders, internist-vasculair geneeskundige, werkzaam in het Amsterdam UMC, locatie VUmc te Amsterdam, NIV
- Drs. A. (Anne-Margreet) Strijbis, relatiemanager zorg, werkzaam bij Harteraad te Den Haag, Harteraad
- Drs. J.J.S. (Judith) Tjin-A-Ton, kaderhuisarts hart- en vaatziekten, werkzaam in huisartsenpraktijk Frakking & Tjin-A-Ton te Amstelveen, NHG
- Prof. dr. F.L.J. (Frank) Visseren, internist-vasculair geneeskundige, werkzaam in het UMC Utrecht te Utrecht, NIV
Met ondersteuning van:
- G.M. (Maike) van Leeuwen, beleid- en projectondersteuner, NIV
- Dr. Tj. (Tjerk) Wiersma, senior-wetenschappelijk medewerker, NHG
- Dr. W. (Wouter) de Ruijter, wetenschappelijk medewerker, NHG tot augustus 2017
- Drs. M. (Martijn) Sijbom, wetenschappelijk medewerker, NHG vanaf augustus 2017
- Dr. I.M. (Iris) Wichers, wetenschappelijk medewerker, NHG
- Dr. B.H. (Bernardine) Stegeman, senior adviseur, Kennisinstituut van FMS
- Dr. J. (Janneke) Hoogervorst-Schilp, adviseur, Kennisinstituut van FMS tot april 2018
- Dr. A. (Aleid) Wirix, adviseur, Kennisinstituut van FMS vanaf april 2018
- N.F. (Natalia) Bullock, projectsecretaresse, Kennisinstituut van FMS tot januari 2018
- J. (Jill) Heij, junior projectsecretaresse, Kennisinstituut van FMS vanaf februari 2018
Belangenverklaringen
De KNMG-code ter voorkoming van oneigenlijke beïnvloeding door belangenverstrengeling is gevolgd. Alle werkgroepleden hebben schriftelijk verklaard of ze in de laatste drie jaar directe financiële belangen (betrekking bij een commercieel bedrijf, persoonlijke financiële belangen, onderzoek financiering) of indirecte belangen (persoonlijke relaties, reputatiemanagement, kennisvalorisatie) hebben gehad. Een overzicht van de belangen van werkgroepleden en het oordeel over het omgaan met eventuele belangen vindt u in onderstaande tabel. De ondertekende belangenverklaringen zijn op te vragen bij het secretariaat van het Kennisinstituut van de Federatie Medisch Specialisten.
|
Werkgroeplid |
Functie |
Nevenfuncties |
Gemelde belangen |
Ondernomen actie |
|
Hoes (voorzitter) |
|
|
- |
Geen |
|
Konings |
Kaderhuisarts hart- en vaatziekten |
- |
- |
Geen |
|
Tjin-A-Ton |
Kaderhuisarts hart- en vaatziekten |
|
- |
Geen |
|
Visseren |
|
|
Deelname aan fase II en II multicenter trials oer PSCK9-antilichamen. Betrokken bij patiënteninclusie, geen data-analyse |
Geen |
|
Smulders |
|
|
- |
Geen |
|
Liem |
|
|
Advies aan universiteiten en industrie over dyslipidemie en lipidenverlaende middelen |
Geen actie; advies over alle middelen |
|
Martens |
Cardioloog |
Bestuurslid Werkgroep Cardiologische centra Nederland (WCN) |
Advies aan universiteiten en industrie over dyslipidemie en lipidenverlaende middelen |
Geen actie; advies over alle middelen |
|
Den Hertog |
Neuroloog |
|
- |
Geen |
|
Henstra |
Verpleegkundig Specialist Vasculaire geneeskunde |
- |
Advies aan industrie lancering nieuwe medicatie bij FH |
Geen; valt buiten het bestek van de richtlijn |
|
Strijbis |
Relatiemanager Hartenraad |
Werkgroeplid Hypertensie in de tweede en derde lijn |
- |
Geen |
|
Van Laarhoven |
|
Werkgroeplid (erfelijke) dyslipidemie in de tweede en derde lijn |
- |
Geen |
|
Van Dis |
|
Lid van de werkgroep Voeding van de European Heart Network |
Hartstichting heeft een samenwerkingscontract met Unilever |
Geen |
Inbreng patiëntenperspectief
Er werd aandacht besteed aan het patiëntenperspectief door afgevaardiging van de patiëntenvereniging in de werkgroep. De conceptrichtlijn is tevens voor commentaar voorgelegd aan Hartenraad en Hartstichting.
Methode ontwikkeling
Evidence based
Implementatie
In de verschillende fasen van de richtlijnontwikkeling is rekening gehouden met de implementatie van de richtlijn (module) en de praktische uitvoerbaarheid van de aanbevelingen. Daarbij is uitdrukkelijk gelet op factoren die de invoering van de richtlijn in de praktijk kunnen bevorderen of belemmeren. Het implementatieplan is te vinden bij de aanverwante producten. CVRM-indicatoren zijn separaat aan de herziening van deze richtlijn ontwikkeld en te vinden op https://www.nhg.org/themas/publicaties/download-indicatoren-archief.
Werkwijze
AGREE
Deze richtlijn is opgesteld conform de eisen vermeld in het rapport Medisch Specialistische Richtlijnen 2.0 van de adviescommissie Richtlijnen van de Raad Kwaliteit. Dit rapport is gebaseerd op het AGREE II instrument (Appraisal of Guidelines for Research & Evaluation II; Brouwers, 2010), dat een internationaal breed geaccepteerd instrument is. Voor een stapsgewijze beschrijving hoe een evidence-based richtlijn tot stand komt wordt verwezen naar het stappenplan Ontwikkeling van Medisch Specialistische Richtlijnen van het Kennisinstituut van de Federatie Medisch Specialisten.
Knelpuntenanalyse
Tijdens de voorbereidende fase inventariseerden de voorzitter van de werkgroep en de adviseur de knelpunten. Voor het herzien van de Nederlandse multidisciplinaire richtlijn CVRM heeft de werkgroep besloten uit te gaan van de Europese richtlijn Cardiovascular disease prevention in clinical practice uit 2016. Deze richtlijn was op het moment van starten de meest recente richtlijn met de meest recente evidence. De werkgroep beoordeelde de aanbevelingen uit de eerder genoemde richtlijn op noodzaak tot revisie. Tevens zijn er knelpunten aangedragen tijdens een Invitational conference door Diabetesvereniging Nederland, IGZ, FMCC, Hartenraad (voorheen De Hart&Vaatgroep), KNGF, KNMP, NHG, NVAB, NVALT, NVR, NVVC, Verenso en InEen. De werkgroep stelde vervolgens een lijst met knelpunten op en prioriteerde de knelpunten op basis van: (1) klinische relevantie, (2) de beschikbaarheid van (nieuwe) evidence van hoge kwaliteit, en (3) de te verwachten impact op de kwaliteit van zorg, patiëntveiligheid en (macro)kosten.
Uitgangsvragen en uitkomstmaten
Op basis van de uitkomsten van de knelpuntenanalyse hebben de voorzitter en de ondersteuners concept-uitgangsvragen opgesteld. Deze zijn met de werkgroep besproken waarna de werkgroep de definitieve uitgangsvragen heeft vastgesteld. Vervolgens inventariseerde de werkgroep per uitgangsvraag welke uitkomstmaten voor de patiënt relevant zijn, waarbij zowel naar gewenste als ongewenste effecten werd gekeken. De werkgroep waardeerde deze uitkomstmaten volgens hun relatieve belang bij de besluitvorming over aanbevelingen, als kritiek, belangrijk (maar niet kritiek) en onbelangrijk. Tevens definieerde de werkgroep in ieder geval voor de kritieke uitkomstmaten welke verschillen zij klinisch (patiënt) relevant vonden.
Strategie voor zoeken en selecteren van literatuur
Er werd voor de afzonderlijke uitgangsvragen aan de hand van specifieke zoektermen gezocht naar gepubliceerde wetenschappelijke onderzoeken in (verschillende) elektronische databases. Tevens werd aanvullend gezocht naar onderzoeken aan de hand van de literatuurlijsten van de geselecteerde artikelen. In eerste instantie werd gezocht naar onderzoeken met de hoogste mate van bewijs. De werkgroepleden selecteerden de via de zoekactie gevonden artikelen op basis van vooraf opgestelde selectiecriteria. Deze geselecteerde artikelen werden gebruikt om de uitgangsvraag te beantwoorden. De databases waarin is gezocht, de zoekstrategie en de gehanteerde selectiecriteria zijn te vinden in de module met de desbetreffende uitgangsvraag. De zoekstrategie voor de oriënterende zoekactie en patiënte perspectief zijn opgenomen onder aanverwante producten.
Kwaliteitsbeoordeling individuele onderzoeken
Individuele onderzoeken werden systematisch beoordeeld, op basis van op voorhand opgestelde methodologische kwaliteitscriteria, om zo het risico op vertekende onderzoeksresultaten (Risk of Bias) te kunnen inschatten. Deze beoordelingen kunt u vinden in de ‘Risk of Bias’ (RoB) tabellen. De gebruikte RoB instrumenten zijn gevalideerde instrumenten die worden aanbevolen door de Cochrane Collaboration: AMSTAR – voor systematische reviews; Cochrane – voor gerandomiseerd gecontroleerd onderzoek; Newcastle-Ottawa – voor observationeel onderzoek; QUADAS II – voor diagnostisch onderzoek.
Samenvatten van de literatuur
De relevante onderzoeksgegevens van alle geselecteerde artikelen werden overzichtelijk weergegeven in evidence-tabellen. De belangrijkste bevindingen uit de literatuur werden beschreven in de samenvatting van de literatuur. Bij een voldoende aantal onderzoeken en overeenkomstigheid (homogeniteit) tussen de onderzoeken werden de gegevens ook kwantitatief samengevat (meta-analyse) met behulp van Review Manager 5.
Beoordelen van de kracht van het wetenschappelijke bewijs
A) Voor interventievragen (vragen over therapie of screening)
De kracht van het wetenschappelijke bewijs werd bepaald volgens de GRADE-methode. GRADE staat voor Grading Recommendations Assessment, Development and Evaluation (zie http://www.gradeworkinggroup.org/).
GRADE onderscheidt vier gradaties voor de kwaliteit van het wetenschappelijk bewijs: hoog, redelijk, laag en zeer laag. Deze gradaties verwijzen naar de mate van zekerheid die er bestaat over de literatuurconclusie (Schünemann, 2013).
|
GRADE |
Definitie |
|
Hoog |
|
|
Redelijk |
|
|
Laag |
|
|
Zeer laag |
|
B) Voor vragen over diagnostische tests, schade of bijwerkingen, etiologie en prognose
De kracht van het wetenschappelijke bewijs werd eveneens bepaald volgens de GRADE-methode: GRADE-diagnostiek voor diagnostische vragen (Schünemann, 2008) en een generieke GRADE-methode voor vragen over schade of bijwerkingen, etiologie en prognose. In de gehanteerde generieke GRADE-methode werden de basisprincipes van de GRADE-methodiek toegepast: het benoemen en prioriteren van de klinisch (patiënt)relevante uitkomstmaten, een systematische review per uitkomstmaat en een beoordeling van bewijskracht op basis van de vijf GRADE-criteria (startpunt hoog; downgraden voor Risk of Bias, inconsistentie, indirectheid, imprecisie, en publicatiebias).
Formuleren van de conclusies
Voor elke relevante uitkomstmaat werd het wetenschappelijk bewijs samengevat in een of meerdere literatuurconclusies waarbij het niveau van bewijs werd bepaald volgens de GRADE-methodiek. De werkgroepleden maakten de balans op van elke interventie. Bij het opmaken van de balans werden de gunstige en ongunstige effecten voor de patiënt afgewogen. De uiteindelijke bewijskracht wordt bepaald door de laagste bewijskracht gevonden bij een van de kritieke uitkomstmaten. Bij complexe besluitvorming waarin naast de conclusies uit de systematische literatuuranalyse vele aanvullende argumenten (overwegingen) een rol spelen, werd afgezien van een overkoepelende conclusie. In dat geval werden de gunstige en ongunstige effecten van de interventies samen met alle aanvullende argumenten gewogen onder het kopje Overwegingen.
Overwegingen (van bewijs naar aanbeveling)
Om te komen tot een aanbeveling worden naast (de kwaliteit van) het wetenschappelijke bewijs ook andere belangrijke aspecten meegewogen, zoals de waarden en voorkeuren van de patiënt (patient values and preferences), kosten, beschikbaarheid van voorzieningen en organisatorische zaken. Deze aspecten worden, voor zover geen onderdeel van de literatuursamenvatting, vermeld en beoordeeld (gewogen) onder het kopje Overwegingen.
Formuleren van aanbevelingen
De aanbevelingen geven antwoord op de uitgangsvraag en zijn gebaseerd op het beschikbare wetenschappelijke bewijs en de belangrijkste overwegingen, en een weging van de gunstige en ongunstige effecten van de relevante interventies. De kracht van het wetenschappelijk bewijs en het gewicht dat de werkgroep toekent aan de overwegingen, bepalen samen de sterkte van de aanbeveling. Conform de GRADE-methodiek sluit een lage bewijskracht van conclusies in de systematische literatuuranalyse een sterke aanbeveling niet a priori uit, en zijn bij een hoge bewijskracht ook zwakke aanbevelingen mogelijk. De sterkte van de aanbeveling wordt altijd bepaald door weging van alle relevante argumenten tezamen.
Randvoorwaarden (organisatie van zorg)
In de knelpuntenanalyse en bij de ontwikkeling van de richtlijn is expliciet rekening gehouden met de organisatie van zorg: alle aspecten die randvoorwaardelijk zijn voor het verlenen van zorg (zoals coördinatie, communicatie, (financiële) middelen, menskracht en infrastructuur). Randvoorwaarden die relevant zijn voor het beantwoorden van een specifieke uitgangsvraag maken deel uit van de overwegingen bij de bewuste uitgangsvraag. Meer algemene, overkoepelende, of bijkomende aspecten van de organisatie van zorg worden behandeld in de module Organisatie van zorg.
Kennislacunes
Tijdens de ontwikkeling van deze richtlijn is systematisch gezocht naar onderzoek waarvan de resultaten bijdragen aan een antwoord op de uitgangsvragen. Bij elke uitgangsvraag is door de werkgroep nagegaan of er (aanvullend) wetenschappelijk onderzoek gewenst is om de uitgangsvraag te kunnen beantwoorden.
Commentaar- en autorisatiefase
De conceptrichtlijn werd aan de betrokken (wetenschappelijke) verenigingen en (patiënt) organisaties voorgelegd voor commentaar. De commentaren werden verzameld en besproken met de werkgroep. Naar aanleiding van de commentaren werd de conceptrichtlijn aangepast en heeft de werkgroep de richtlijn definitief vastgesteld. De definitieve richtlijn werd aan de deelnemende (wetenschappelijke) verenigingen en (patiënt) organisaties voorgelegd voor autorisatie en door hen geautoriseerd dan wel geaccordeerd.
