BCD klasse bij type gehoorverlies/toepassing
Uitgangsvraag
Wat is het indicatiegebied (perceptieve drempels) voor de verschillende klassen van toestellen BCD’s?
Aanbeveling
Realiseer u dat audiologisch gezien iedere BCD-kandidaat optimaal geholpen is met krachtige toestellen, percutaan toegepast, omdat dan alleen het (rest-)dynamisch bereik optimaal kan worden benut.
Pas bij de percutane toepassing een standaard BCD slechts aan bij beengeleidingsdrempels tot maximaal 35 dB HL.
Pas bij de percutane toepassing een krachtige BCD aan tot beengeleidingsdrempels van maximaal 45 dB en pas vanaf 45 dB HL een zeer krachtige BCD aan.
Pas bij een transcutane toepassing (zoals een proef op hoofdband) slechts dan een standaard BCD aan indien de beengeleidingsdrempels ≤20 dB HL, kies bij grotere verliezen altijd een krachtige of zeer krachtige BCD.
Gebruik in aanvulling op voorgaande aanbeveling, in het geval van kinderen en de transcutane toepassing altijd een krachtige of zeer krachtige BCD.
Realiseer dat het aanpasbereik van een bilaterale BCD toepassing 5 tot 10 dB groter is dan dat van een unilaterale toepassing. Vermijd hierbij de (optionele) vermindering van de versterking per zijde.
Gebruik bij éénzijdige doofheid (SSD) en een percutane koppeling minstens een krachtige BCD in verband met de intracraniële verzwakking van 10 dB.
Realiseer dat bij een bilaterale aanpassing het binauraal horen alleen goed mogelijk is bij een zeer geringe asymmetrie in beengeleidingsdrempels.
Houd een versterkingsreserve aan op grond van type perceptief gehoorverlies, erfelijke kenmerken en de leeftijd (ISO 7029) (bijvoorbeeld een leeftijdsreserve van 25 jaar).
Overwegingen
1) Doel aanpassing
Het primaire doel van het aanpassen van een BCD is zoveel mogelijk van het (resterende) dynamische bereik van de patiënt aan te spreken. Voor zacht geluid stelt dit eisen aan de benodigde versterking en voor hard(er) geluid aan het maximale uitgangsvermogen van de BCD.
Uitgangspunt is voldoende versterking en uitgangsvermogen voor een goede, vervormingsarme overdracht van spraak op conversatiesterkte.
Een noodzakelijke voorwaarde voor voldoende spraakverstaan is het niveau van (versterkte) spraak. Als criteria worden daarom de versterking van spraak op conversatieniveau en het uitgangsvermogen gekozen.
2) Overwegingen aanpasbereik
Bij de overwegingen ten aanzien van versterking en uitgangsvermogen zal in eerste instantie worden uitgegaan van percutane ipsilaterale stimulatie zonder rekening te houden met de effecten van contralaterale stimulatie. De focus ligt hierbij op het geholpen spraakverstaan.
2a) Versterking
In de wetenschappelijke literatuur is voor de verschillende toepassingen slechts een beperkt aantal studies beschikbaar over de maximaal toelaatbare perceptieve drempels.
- In de expert-opinie van Snik (2005) en Snik (2017) wordt voorgesteld bij een percutane toepassing een standaard BCD met een gemiddeld maximaal uitgangsvermogen (output force level, OFL) bij de frequenties 0.5, 1, 2 en 4 kHz, OFL0.5,1,2,4 < 110 dB re. 1 µN toe te passen tot een gemiddelde beengeleidingsdrempel (BG-drempel) van maximaal 35 dB.
- Met spraakverstaan in stilte als criterium stellen Bosman (2006; 2009) voor percutane toepassingen een criterium voor van 45 dB voor krachtige (power) toestellen (110 dB re. 1 µN < OFL0.5,1,2,4 < 115 dB re. 1 µN) en 55 dB voor zeer krachtige (superpower) toestellen (110 dB re. 1 µN < OFL0.5,1,2,4 > 115 dB re. 1 µN). Voor een indeling van de diverse BCD toestellen zie tabel 1.
Tabel 1
|
Fabrikant |
Type |
Jaar van introductie |
|||||
|
<2009 |
2009 |
2011 |
2013 |
2014 |
2016 |
||
|
Cochlear |
Standaard |
Classic, Divino |
BP-100 |
|
|
Baha 5 |
|
|
Krachtig
|
Intenso |
|
BP-110 |
|
|
Baha 5 Power |
|
|
Zeer krachtig |
Cordelle |
|
|
|
|
Baha 5 SuperPower |
|
|
Oticon Medical |
Standaard |
|
Ponto Pro |
|
Ponto Plus |
|
Ponto 3 |
|
Krachtig |
|
|
Ponto Pro Power |
Ponto Plus Power |
|
Ponto 3 Power |
|
|
Zeer krachtig |
|
|
|
|
|
Ponto 3 SuperPower |
|
Bij de evaluatie van verschillende klassen toestellen in de diverse toepassingen kan de volgende overweging als basis dienen, waarbij alleen wordt gekeken naar het spraakverstaan in stilte. Een minimum voorwaarde voor een succesvolle toepassing is (ruim) voldoende spraakverstaan in stilte op conversatieniveau. Spraak op conversatiesterkte en 1 m afstand heeft een niveau tussen 60 en 70 dB SPL (Cox, 1988). Voornoemde voorwaarde impliceert het (vrijwel) perfect kunnen verstaan van lopende spraak van 60 dB SPL.
De zinnen van Plomp en Mimpen (1979) vormen een goede afspiegeling van lopende spraak. Dit spraakmateriaal bestaat uit korte betekenisvolle zinnen. De homogene samenstelling van de lijsten resulteert in een steile helling voor de zinsscore van 15%/dB rond het 50%-punt. Hierdoor correspondeert een vrijwel perfecte zinsscore bij 60 dB SPL met een 50% score bij 55 dB SPL (zie Figuur 1). Een zinsscore van 50% komt goed overeen met een foneemscore van 50% met de NVA woordenlijst (Bosman en Smoorenburg, 1995). Het 50% punt voor de NVA foneemscore ligt in dit geval dus ook bij 55 dB SPL. De verschuiving van het 50% punt van de NVA foneemcurve ten opzichte van het 50% punt voor normaalhorenden komt goed overeen met de gemiddelde (geholpen) drempel bij 0.5, 1 en 2 kHz, de low Fletcher index (Bosman en Smoorenburg, 1995). Het 50% punt van de NVA-woordenlijst ligt voor normaalhorenden bij 20 dB SPL. Een 50% punt bij 55 dB SPL impliceert een verschuiving en een gemiddelde geholpen drempel bij 0.5, 1 en 2 kHz (low Fletcher index) van 35 dB.
Bij een optimale aanpassing qua versterking dienen op conversatieniveau alle fonemen verstaanbaar te zijn. Dit betekent een NVA foneemscore van (vrijwel) 100% bij 60 dB SPL. Dit komt overeen met een maximale verschuiving van de NVA-curve van 20 dB en geholpen drempels van maximaal 20 dB HL.
2b) Uitgangsvermogen
De geluidsoverdracht van BCD naar cochlea is relatief inefficiënt door onder andere het grote verschil in massa van het BCD trilelement en de schedel. De gehoordrempels voor beengeleiding (uitgedrukt in RETFL, een eenheid voor kracht) liggen bij stimulatie via beengeleiding relatief ongunstig met als directe consequentie dat het maximale uitgangsvermogen van de BCD meestal (ver) onder het niveau voor onaangename luidheid blijft. Het verschil tussen drempel en de maximaal met de BCD te behalen intensiteit, het geholpen dynamisch bereik, wordt vaak (sterk) beperkt door het maximale uitgangsvermogen (maximum output force level, MFO) van de BCD. Signalen met een uitgangsniveau boven het maximum uitgangsvermogen worden hierdoor begrensd en vervormd overgedragen.
Deze beperking geldt zelfs in de ‘optimale situatie’, een goede cochlea en een percutaan (super)powertoestel.
Figuur 1
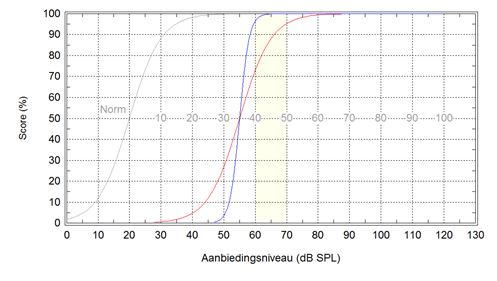
Spraakaudiogram met normcurve (norm) voor foneemscores gemeten met de NVA woordenlijst. De normcurve kruist de 50% scorelijn bij een niveau van ongeveer 20 dB SPL, het 50%-punt. Het gele vlak tussen 60 en 70 dB SPL geeft het spraakniveau op 1 m afstand weer. De rode curve is een geïdealiseerde curve voor NVA foneemscores voor een vlak verlies van 35 dB, de blauwe curve voor de zinscores met de Plomp en Mimpen (1979) zinnen bij hetzelfde verlies. Bij een vlak verlies van 35 dB HL wordt bij 60 dB SPL nog juist een vrijwel perfecte zinscore behaald. Voor een optimale aanpassing dient een verschuiving van maximaal 20 dB te worden aangehouden.
Een kwalitatief goede (vervormingsarme) weergave van spraak stelt eisen aan het maximale uitgangsvermogen van een BCD. Het uitgangsvermogen moet voldoende zijn om spraak van conversatieniveau en ook iets luidere spraak (raised voice) na versterking onbegrensd over te dragen.
Het niveau van iets luidere spraak is gemiddeld 70 dB SPL (Cox en Moore, 1988; Byrne, 1994; Olsen, 1998). Het 1%-piekniveau ligt 12 dB hoger dan het RMS-niveau en het 99% piekniveau 18 dB lager (French en Steinberg, 1947; Kryter, 1962; Mueller en Killion, 1990).
Voor het vergelijken van de hoorbaarheid van spraak in het vrije veld en spraak via directe beengeleiding dient het spraakspectrum voor beide aanbiedingsvormen gecorrigeerd te worden voor de gevoeligheid van het gehoor, de gehoordrempel. De gevoeligheid van het normale gehoor (de gehoordrempel) in het vrije veld wordt beschreven in ISO 226. De drempel voor directe beengeleiding voor een normaal gehoor is gelijk aan de RETFLdbc (Carlsson en Hakansson, 1995). Figuur 2 toont in een audiogram met daarin in blauw de spectra van het RMS-niveau en de 99% en 1%-piekniveaus van 70 dB SPL spraak (Cox en Moore, 1988) verminderd met de ISO-226 (2003) vrije veld gehoordrempel, de spraakbanaan. In hetzelfde figuur zijn voor een directe vergelijking de uitgangsvermogens van een standaard, krachtige en zeer krachtige BCD verminderd met RETFLdbc in groen weergegeven.
Figuur 2
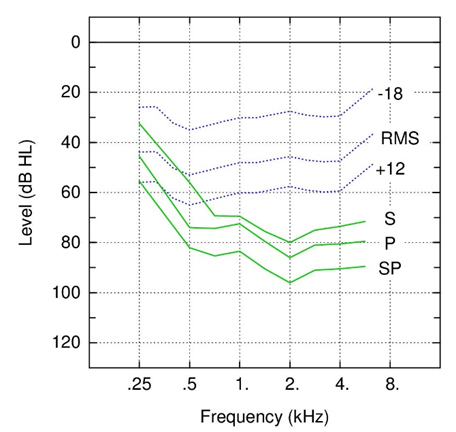
Audiogram met in blauw de spectra voor het RMS-niveau, het 99% piekniveau overeenkomend met RMS-18 dB en het 1%-piekniveau (RMS+12 dB) van 70 dB SPL spraak (Cox en Moore, 1988). De blauwe curven worden uitgedrukt ten opzichte van de ISO-226 vrije veld gehoordrempel. De groene curven tonen het maximum uitgangsvermogen van een standaard (S), een krachtige (P) en zeer krachtige (SP) Bone conduction device voor de percutane toepassing. De groene curven worden uitgedrukt ten opzichte van de normale gehoordrempel voor directe beengeleiding (RETFLdbc).
Figuur 2 laat zien dat het maximale uitgangsvermogen van een standaard BCD in de lage frequenties beperkt is. Het frequentiegebied beneden 1000 Hz is belangrijk voor weergave en daarmee controle van de eigen stem, informatie over stemgeving (voicing) en de eerste klinkerformant. Bij 500 Hz is het maximale uitgangsvermogen van een standaard BCD zelfs lager dan het 1%-spraakniveau en bij 1000 Hz ligt dit minder dan 10 dB boven het 1%-spraakniveau. Een krachtige en zeer krachtige BCD hebben als voordeel dat zij ook bij 500 Hz nog enige vermogensreserve hebben. Het frequentiegebied tussen 1 en 4 kHz is uitermate belangrijk voor het spraakverstaan door aanwezigheid van tweede en hogere klinkerformanten en medeklinker informatie. Het over de frequenties 1, 2 en 4 kHz gemiddelde maximale uitgangsvermogen van een standaard, krachtige en zeer krachtige BCD ligt respectievelijk 15, 20 en 30 dB boven het 1%-spraakniveau.
Figuur 2 laat zien dat als we een 5 dB vermogensreserve aanhouden voor 75 dB luide spraak, zoals spraak op korte afstand, spraak in rumoer en de eigen stem in principe een gemiddelde versterking bij 0.5, 1, 2 en 4 kHz met een standaard, krachtige en zeer krachtige BCD mogelijk is van respectievelijk 5, 10 en 20 dB. Deze versterking blijkt in de praktijk vaak niet (volledig) haalbaar door terugkoppeling (fluiten dan wel feedback) voor compleet op het hoofd gedragen BCD-toestellen dan wel BCD-configuraties. Mechanische vibraties en geluidsafstraling van de schedel leveren de grootste bijdragen aan de terugkoppeling. Met een op de torso gedragen (draadloze) microfoon is door de mechanische ontkoppeling en de grotere afstand van microfoon en schedel in het algemeen meer versterking mogelijk dan met een compleet op het hoofd gedragen systeem.
In de praktijk is de ingestelde versterking vaak een compromis tussen gewenste versterking, fluitgrens en het uitgangsvermogen van de BCD. Deze laatste factor is bij (zeer) krachtige toestellen uiteraard minder beperkend dan bij de minder krachtige toestellen. Een (zeer) krachtige BCD verdient audiologisch dan ook de voorkeur.
2c) Intracraniële verzwakking
De intracraniële verzwakking van trillingen naar de andere zijde van de schedel wisselt sterk per individu en per frequentie (Stenfelt en Goode, 2005). Een voorzichtige aanname is een intracraniële verzwakking tussen 0 en 10 dB. Houd voor een CROS BCD toepassing bij éénzijdige doofheid rekening met 10 dB extra verzwakking voor de midden en hoge frequenties. Extra versterking en een krachtige BCD kan deze verzwakking (deels) compenseren. De lage frequenties buigen voldoende rond het hoofd en behoeven bij de CROS BCD geen versterking (Pfiffner, 2011).
3) Toepassingsvormen
3a) Percutane toepassing
Bij de percutane toepassing biedt een standaard BCD in de middenfrequenties 0 tot 5 dB versterking ten opzichte van de beengeleidingsdrempel, de effectieve versterking. Bij deze versterking verschuift de spraakcurve één-op-één met het gehoorverlies. Een geholpen drempel van 35 dB geeft een 50% NVA foneemscore bij 55 dB SPL, zodat nog juist sprake is van voldoende spraakverstaan in stilte (Snik, 2005; Figuur 4).
Een krachtige percutane BCD biedt een effectieve versterking van maximaal 10 tot 15 dB. De verschuiving van de spraakcurve kan dan met 10 dB worden gecompenseerd. Een verschuiving van 35 dB correspondeert nu met een verlies van 45 dB (Bosman, 2009).
Bij een percutane zeer krachtige BCD is de effectieve versterking maximaal 15 tot 20 dB. De 35 dB verschuiving wordt bereikt bij een gehoorverlies van 55 dB (Bosman, 2006). Hierbij dient te worden aangetekend dat de alternatieven bij een zeer groot gemengd verlies beperkt zijn, waardoor de keuze soms toch valt op een aanpassing middels BCD, hoewel dit buiten het aanpasbereik van die BCD kan vallen.
Voor een optimale aanpassing dient gestreefd te worden naar geholpen drempels rond 20 dB HL en een maximale aansturing van het dynamische bereik van het (rest)gehoor. Op basis van deze laatste voorwaarde heeft een zeer krachtig toestel in veel gevallen vanuit audiologisch oogpunt gezien de voorkeur. Dit is tevens gunstig voor een optimale muziekbeleving. Bij een eenzijdige aanpassing dient de symmetrie tussen beide oren zo goed mogelijk te worden hersteld. Dit kan nog aanvullende voorwaarden stellen aan versterking en het beschikbare uitgangsvermogen.
3b) Transcutane toepassing
Voor de transcutane toepassingen (zoals in de proefperiode met een hoofdband) geldt dat huid en onderliggend weefsel trillingen vanaf 1 kHz met 15 tot 20 dB verzwakken (Håkansson, 1984). Dit transmissieverlies dient (ook) door de BCD gecompenseerd te worden, zodat een optimale aanpassing met een standaard BCD alleen goed mogelijk is bij beengeleidingsdrempels tot 20 dB. Met een krachtige BCD kunnen BG-drempels tot 30 dB worden aangepast, met een zeer krachtige BCD tot 40 dB. Een aandachtspunt hierbij is het relatief beperkte uitgangsvermogen voor frequenties vanaf 4 kHz (Van Barneveld, 2017). Ook bij gebruik van operatieve transcutane oplossingen, zoals een geïmplanteerde magneet, moet rekening worden gehouden met transmissieverlies.
Bij de transcutane toepassing zorgt het transmissieverlies dat een zeer krachtige BCD vanuit audiologisch oogpunt gezien de voorkeur heeft.
3c) Tweezijdige aanpassing
Een tweezijdige aanpassing geeft een luidheidssommatie van 3 tot 6 dB (Bosman, 2001; Priwin, 2004; Snik, 2005). Op basis van de half gain regel wordt het aanpasbereik voor een tweezijdige aanpassing hiermee 5 tot 10 dB groter dan dat voor een eenzijdige aanpassing. Essentieel hierbij is dat de versterking per zijde niet wordt gecorrigeerd voor een tweezijdige aanpassing. Voor het optimaal kunnen benutten van binaurale kenmerken dienen in verband met de geringe intracraniële verzwakking van 0 tot 10 dB (Stenfelt en Goode, 2005) bij de tweezijdige BCD aanpassing de drempels aan beide zijden slechts minimaal (ten hoogste 10 dB, bij voorkeur minder) te verschillen.
4) Vermindering gehoor op basis van leeftijd
Bij de keuze van een toepassing (toestel en manier van stimuleren) dient nadrukkelijk rekening te worden gehouden met de grootte van de perceptieve component van het verlies, dan wel de relevante beengeleidingsdrempel. Ook bij afwezigheid van bijzondere pathologie zal rekening gehouden moeten worden met een leeftijdsafhankelijke vermindering van het gehoor conform ISO 7029 (ISO, 2000). Het aanhouden van 5 tot 10 dB marge (reserve) in versterking en maximum uitgangsvermogen is dus essentieel.
5) Kinderen
Voor het verwerven van nieuwe spraakinformatie door kinderen, met name via het incidentele horen, dient ook zachte spraak duidelijk hoorbaar te zijn. Dit impliceert een grotere versterkingsbehoefte bij een kind dan bij een volwassene met eenzelfde gehoor. Het streven is geholpen vrije veld drempels van maximaal 20 dB HL te realiseren bij normale beengeleidingsdrempels en een lineaire versterking met een hoog uitgangsvermogen voor een optimale hoorbaarheid van zachte geluiden en minimale vervorming van hardere geluiden.
6) Technische evaluatie
De technische karakteristieken van BCD toestellen kunnen voor de percutane toepassing goed geëvalueerd worden met een skull simulator (TU-1000, Håkansson en Carlsson, 1989; SKS-10, Interacoustics). Voor de transcutane toepassing ontbreekt nog een gestandaardiseerde evaluatie.
Onderbouwing
Achtergrond
Bij het vaststellen van het indicatiegebied van de diverse toestellen worden verschillende (subjectieve en objectieve) criteria gebruikt. De verschillende criteria resulteren in aanmerkelijke verschillen in indicatiegebied, waardoor de resultaten van de diverse toestellen en hun toepassingen slecht vergelijkbaar zijn.
Een eenduidig (audiologisch) criterium is nodig voor een directe vergelijking van alle toepassingen voor een optimale afweging van de keuzes, zowel wat betreft de toestellen als de manier van stimulatie. In deze richtlijn stellen wordt een eenduidig audiologisch criterium voorgesteld en worden de consequenties hiervan in eerste instantie uitgewerkt voor de ipsilaterale percutane toepassing. Vervolgens wordt hieruit het indicatiegebied afgeleid voor de andere toepassingen.
Zoeken en selecteren
Uit een oriënterende search in de wetenschappelijke literatuur kwam naar voren dat er geen relevantie studies zijn verricht naar het indicatiegebied voor de verschillende klassen van toestellen die op een systematische manier antwoord geven op de uitgangsvraag. De aanbevelingen zijn gebaseerd op beschikbare algemene literatuur en overwegingen van de werkgroep.
Referenties
- Barneveld DCPBM van, et al. Determining fitting ranges of various bone conduction hearing aids. Epub: Clin Otolaryngol doi. 2017;10.1111/coa.12901.
- Bosman AJ, Smoorenburg GF. (1992). Woordenlijst voor spraakaudiometrie. Handleiding bij Compact Disc uitgebracht onder auspiciën van de NVA, blz 1-12. 1992.
- Bosman AJ, Smoorenburg GF. Intelligibility of Dutch CVC syllables and sentences for listeners with normal hearing and with three types of hearing impairment. Audiology. 1995;34, 260-284.
- Bosman AJ, et al. Audiometric evaluation of bilaterally fitted bone-anchored hearing aids. Audiology. 2001;40: 158-167.
- Bosman AJ, et al. Fitting range of the Baha Cordelle. Int J Audiol. 2006;45: 429-437.
- Bosman AJ, et al. Fitting range of the Baha Intenso. Int J Audiol. 2009;48: 346-352.
- Byrne D, et al. An international comparison of long-term average speech spectra. J Acoust Soc Am. 1994;96: 2108-2120.
- Carlsson P, Håkansson B. Force thresholds for hearing by direct bone conduction. J Acoust Soc Am. 1995;97(2): 1124-1129.
- Cox R, et al. Distribution of short-term rms levels in conversational speech. J Acoust Soc Am. 1988;84: 1100-1105.
- Cox RM, Moore JN. Composite speech spectrum for hearing aid gain prescriptions. J Speech Hear Res. 1988;31: 102-107.
- French NR, Steinberg JC. Factors governing the intelligibility of speech sounds. J. Acoust. Soc. Am. 1947;19, 90119.
- Håkansson B, Tjellström A, Rosenhall U. (1984). Hearing thresholds with direct bone conduction versus conventional bone conduction. Scand Audiol. 1984;13: 3-13.
- Håkansson B, Carlsson P. Skull simulator for direct bone conduction hearing devices. Scand Audiol. 1989;18, 91-98.
- ISO 226. ISO 226: Acoustics normal equal-loudness-level contours for pure tones. International Standards Organization, Geneva. 2003.
- ISO 7029. Acoustics -- Statistical distribution of hearing thresholds as a function of age. International Standards Organization, Geneva. 2000.
- Kryter KD, Methods for the calculation and use of the articulation index. J Acoust Soc Am. 1962;34(11): 1698-1702.
- Mueller G, Killion M. An easy method for calculating the articulation index. Hear J. 1990;43 (9): 1-4.
- Olsen WO. Average speech levels and spectra in various speaking/listening conditions: a summary of the Pearson, Bennett, & Fidell 1977 report. Am J Audiol. 1998;7: 1-4.
- Pfiffner F, et al. (2011). Benefits of low-frequency attenuation of Baha in single-sided sensorineural deafness. Ear Hear. 2011;32: 40-45.
- Plomp R, Mimpen AM. Improving the reliability of testing the speech reception threshold for sentences. Audiology. 1979;18:4352.
- Priwin C, et al. Bilateral bone-anchored hearing aids (BAHAs): An audiometric evaluation. Laryngoscope. 2004;114: 77-84.
- Snik AFM, et al. (2005). Consensus statements on the BAHA system: Where do we stand at present? Ann Oto Rhino Laryngol. 2005;14(12) Suppl 195: 1-12.
- Snik AFM. www.snikimplants.nl. 2017.
- Stenfelt S, Goode RL. Bone-conducted sound: physiological and clinical aspects. Otol Neurotol. 2005;26: 12451261.
Verantwoording
Beoordelingsdatum en geldigheid
Laatst beoordeeld : 01-12-2018
Uiterlijk in 2021 bepaalt het bestuur van de NVKNO of modules in deze richtlijn nog actueel zijn. Zo nodig wordt een nieuwe werkgroep geïnstalleerd om de richtlijn te herzien. De geldigheid van de modules komen eerder te vervallen indien nieuwe ontwikkelingen aanleiding geven een herzieningstraject te starten. Bij enkele modules is de verwachting dat dit eerder dan na 3 jaar zal zijn en dus worden deze modules eerder op actualiteit beoordeeld.
De NVKNO is regiehouder van deze richtlijn en eerstverantwoordelijke op het gebied van de actualiteitsbeoordeling. De andere aan deze richtlijn deelnemende wetenschappelijke verenigingen of gebruikers van de richtlijn delen de verantwoordelijkheid en informeren de regiehouder over relevante ontwikkelingen binnen hun vakgebied.
Algemene gegevens
De richtlijnontwikkeling werd gefinancierd uit de Stichting Kwaliteitsgelden Medisch Specialisten (SKMS).
Doel en doelgroep
Doel
Het doel van deze richtlijn is het verkrijgen van duidelijkheid over de gewenste gang van zaken bij indicatiestelling, diagnostiek en behandeling met Bone conduction devices (BCD). Daarnaast wordt in deze richtlijn een kader geschetst voor de gewenste organisatie van zorg omtrent behandeling met BCD en de minimale informatievoorziening aan de patiënt. Dit alles moet bijdragen aan een meer eenduidig beleid bij het aanbieden van behandeling met BCD.
Doelgroep
Deze richtlijn is geschreven voor allen die betrokken zijn bij gehoorrevalidatie middels BCD. Dit betreft medisch specialisten (KNO-artsen, klinisch fysici-audiologen), maar ook alle andere betrokken zorgverleners en patiënten.
Samenstelling werkgroep
Voor het ontwikkelen van de richtlijn is in november 2015 een werkgroep ingesteld, bestaande uit KNO-artsen en klinisch fysici-audiologen. De werkgroepleden zijn door hun beroepsverenigingen gemandateerd voor deelname. De werkgroep werkte gedurende 3 jaar aan de totstandkoming van de richtlijn. De werkgroep is verantwoordelijk voor de integrale tekst van deze richtlijn.
Werkgroep
- Dr. M.K.S. Hol, KNO-arts, Radboudumc , Nijmegen (voorzitter); NVKNO
- Ir. M.S. Toll, Klinisch fysicus-audioloog, Erasmus MC, Rotterdam (vicevoorzitter); NVKF
- Ir. T.T. Prinzen, Klinisch fysicus-audioloog, Pento Audiologisch Centrum, Amersfoort; NVKF
- Dr. ir. A.J. Bosman, Klinisch fysicus- audioloog, Radboudumc, Nijmegen; NVKF
- Drs. A.J.M. van der Rijt, KNO-arts, Amphia Ziekenhuis, Breda; NVKNO
- Dr. A. Frima-van Aarem, KNO-arts, Meander Medisch Centrum, Amersfoort; NVKNO
- Prof. dr. R.J. Stokroos, KNO-arts, UMC Utrecht, Utrecht; NVKNO
- Dr. S.J.H. Bom, KNO-arts, Deventer Ziekenhuis, Deventer; NVKNO
Met ondersteuning van:
- S. van Dijk MSc, Adviseur, Kennisinstituut van de Federatie Medisch Specialisten;
- D. Leereveld MSc, Adviseur, Kennisinstituut van de Federatie Medisch Specialisten;
- M.E. Wessels MSc, Literatuurspecialist, Kennisinstituut van de Federatie Medisch Specialisten;
- D.P. Gutierrez, Projectsecretaresse, Kennisinstituut van de Federatie Medisch Specialisten
Belangenverklaringen
De Code ter voorkoming van oneigenlijke beïnvloeding door belangenverstrengeling is gevolgd. Alle werkgroepleden hebben schriftelijk verklaard of ze in de laatste vijf jaar directe financiële (betrekking commercieel bedrijf, persoonlijke financiële belangen, onderzoek financiering) of indirecte belangen (persoonlijke relaties, reputatie management, kennisvalorisatie) hebben gehad. Een overzicht van de belangen van werkgroepleden en oordeel over het omgaan met eventuele belangen vindt u hieronder. De ondertekende belangenverklaringen zijn op te vragen bij het secretariaat van het Kennisinstituut van Medisch Specialisten.
|
Achternaam |
Functie |
Nevenfuncties |
Persoonlijke financiele belangen |
Persoonlijke relaties |
Reputatiemanagement |
Extern gefinancierd onderzoek |
Kennisvalorisatie |
Overige belangen |
Getekend |
Oordeel |
|
Frima-vanaarem |
KNO-arts, plaatsvervangend opleider |
nvt |
geen |
geen |
geen |
geen |
geen |
geen |
ja, 1-10-2015 |
geen belemmeringen |
|
Bosman |
Klinisch fysicus-audioloog |
AudTutor - audiologie onderwijs en onderzoek. Dit zijn betaalde werkzaamheden |
geen |
geen |
geen |
Baha onderzoek. Ik ben momenteel betrokken bij de evaluatie van de Cochlear Baha SP-5 en P-5 toestellen en ontvang hiervoor een vergoeding. |
geen |
geen |
ja, 15-09-2015 |
deelname aan commissie, terugtrekken als onderwerpen van onderzoeken aan bod komen |
|
Hol (vz) |
KNO-arts |
Co-promotor 2 promovendi onderzoeks trials, research gelden uitbetaald aan Radboudumc voor zowel cochlear als oticon. Advisory board member oticon aangaande project BCI tijdelijke functie, start 2015. |
Advisory board, zie nevenfuncties |
geen |
geen |
geen |
geen |
geen |
ja, 29-09-2015 |
deelname aan commissie, met uitzondering van uitspraken over BCI. Nieuwe vragen vanuit Oticon, bespreken met werkgroep |
|
Barneveld, van |
Directeur |
Voorzitter richtlijn advies en autorisatiecommissie in de jeugd en gezondheidzorg Gezondheidsraadcommissie (Medicalisering) |
geen |
geen |
Werkzaam bij het Kennisinstituut van Medisch Specialisten. Dit instituut is een zelfstandig onderdeel van de Federatie Medisch Specialisten. Het instituut houdt zich onder andere bezig met Richtlijnontwikkeling in de 2e lijns curatieve zorg. |
geen |
geen |
geen |
ja, 14-12-2015 |
geen belemmeringen |
|
Leereveld |
adviseur Kennisinstituut van Medisch Specialisten |
nvt |
geen |
geen |
geen |
geen |
geen |
geen |
ja, 7-12-2015 |
geen belemmeringen |
|
Prinzen |
Klinisch fysicus-audioloog 1 fte |
nvt |
geen |
geen |
geen |
geen |
geen |
geen |
ja,31-08-2015 |
geen belemmeringen |
|
Bom |
KNO-arts, full time |
plv. B-opleider lid werkgroep richtlijn perceptieve slechthorendheid secretaris regionale KNO-vereniging Rijn-Ijssel penningmeester vakgroep KNO-heekunde DZ en vertegenwoordiger vakgroep in stafmaatschap lid Capaciteitscommissie Ondersteuning Specialisten DZ |
geen |
geen |
geen |
geen |
geen |
geen |
ja, 25-9-2015 |
geen belemmeringen |
|
Stokroos |
KNO -arts, 1.0 fte |
geen |
geen |
geen |
1.lid medische adviesraad neurofibromatose vereniging nederland |
als hoogleraar otologie/neurotologie heb ik diverse research activiteiten met financieringsbronnen zoals genoemd. Nadrukkelijk is er geen relatie tussen de uitkomsten van deze onderzoekingen en de financiering. Een en ander is onafhankelijk geborgd en gemonitord via CTCM (clinical trial center maastricht) |
geen patenten. Kennis en research op gebied van periabutment implantitis en chirurgische innovaties |
geen |
ja, 7-12-2015 |
geen belemmeringen |
|
Toll (vice- vz) |
Klinisch fysicus - audioloog |
bestuurslid (penningmeester) NVA (Nederlandse vereniging voor Audiologie) |
geen |
geen |
geen |
geen |
geen |
geen |
ja, 5-10-2015 |
geen belemmeringen |
|
van Rijt |
KNO -arts, plaatsvervangend opleider |
participatie onderzoek gefinancierd door Cochlear, geen principal investigator (financiering via maatschap) |
geen |
geen |
geen |
geen |
geen |
geen |
ja, 14-12-2015 |
geen belemmeringen |
Inbreng patiëntenperspectief
Er werd aandacht besteed aan het patiëntenperspectief door tijdens de invitational conference, die werd gehouden in februari 2016 input te vragen van patiëntenvertegenwoordigers vanuit verschillende verenigingen. Tijdens de oriënterende zoekactie werd gezocht op literatuur naar patiëntenperspectief (zie Strategie voor zoeken en selecteren van literatuur). Er is daarnaast een module patiënteninformatie opgenomen in de richtlijn waarin wordt beschreven welke informatie een patiënt moet krijgen wanneer behandeling met BCD wordt overwogen of uitgevoerd. De conceptrichtlijn is tevens voor commentaar voorgelegd aan de betrokken patiëntenorganisaties.
Methode ontwikkeling
Evidence based
Implementatie
In de verschillende fasen van de richtlijnontwikkeling is rekening gehouden met de implementatie van de richtlijn (module) en de praktische uitvoerbaarheid van de belangrijkste aanbevelingen. Daarbij is uitdrukkelijk gelet op factoren die de invoering van de richtlijn in de praktijk kunnen bevorderen of belemmeren. Het implementatieplan is als aparte module opgenomen en zal later als aanverwant product worden toegevoegd. De richtlijn leent zich niet voor het ontwikkelen van indicatoren, omdat de aanbevelingen te weinig aanknopingspunten bieden om specifiek meetbare indicatoren voor op te stellen. Daarom is in de werkgroep besloten geen officiële indicatorenset te ontwikkelen bij de richtlijn.
Werkwijze
AGREE
Deze richtlijn is opgesteld conform de eisen volgens het rapport Medisch Specialistische Richtlijnen 2.0 van de adviescommissie Richtlijnen van de Raad Kwaliteit. Dit rapport is gebaseerd op het AGREE II instrument (Appraisal of Guidelines for Research & Evaluation II; Brouwers, 2010), dat een internationaal breed geaccepteerd instrument is, en op de richtlijn voor richtlijnen voor de beoordeling van de kwaliteit van richtlijnen (http://www.zorginstituutnederland.nl).
Knelpuntenanalyse
Tijdens de voorbereidende fase inventariseerden de voorzitter van de werkgroep en de adviseur de knelpunten. Tevens zijn er knelpunten aangedragen door verschillende veldpartijen tijdens de invitational conference. Een verslag van deze bijeenkomst is opgenomen als aanverwant product.
De werkgroep stelde een long list met knelpunten op en prioriteerde de knelpunten op basis van: (1) klinische relevantie, (2) de beschikbaarheid van evidence van hoge kwaliteit, (3) en de te verwachten impact op de kwaliteit van zorg, patiëntveiligheid en (macro)kosten.
Uitgangsvragen en uitkomstmaten
Op basis van de uitkomsten van de knelpuntenanalyse zijn door de voorzitter en de adviseur concept-uitgangsvragen opgesteld. Deze zijn met de werkgroep besproken waarna de werkgroep de definitieve uitgangsvragen heeft vastgesteld. Vervolgens inventariseerde de werkgroep per uitgangsvraag welke uitkomstmaten voor de patiënt relevant zijn, waarbij zowel naar gewenste als ongewenste effecten werd gekeken. De werkgroep waardeerde deze uitkomstmaten volgens hun relatieve belang bij de besluitvorming rondom aanbevelingen, als kritiek, belangrijk en onbelangrijk. Tevens definieerde de werkgroep voor de kritieke en belangrijke uitkomstmaten welke verschillen zij klinisch (patiënt) relevant vonden.
Strategie voor zoeken en selecteren van literatuur
Er zijn twee oriënterende literatuursearches uitgevoerd naar bestaande buitenlandse richtlijnen, systematische reviews, en literatuur over patiëntenvoorkeuren (patiëntenperspectief). De resultaten hiervan zijn verwerkt in de overwegingen bij de verschillende uitgangsvragen. Vervolgens werd indien mogelijk voor de afzonderlijke uitgangsvragen aan de hand van specifieke zoektermen gezocht naar gepubliceerde wetenschappelijke studies in (verschillende) elektronische databases. Tevens werd aanvullend gezocht naar studies aan de hand van de literatuurlijsten van de geselecteerde artikelen. In eerste instantie werd gezocht naar studies met de hoogste mate van bewijs. De werkgroepleden selecteerden de via de zoekactie gevonden artikelen op basis van vooraf opgestelde selectiecriteria. De geselecteerde artikelen werden gebruikt om de uitgangsvraag te beantwoorden. De databases waarin is gezocht, de zoekstrategie en de gehanteerde selectiecriteria zijn te vinden in de module van de desbetreffende uitgangsvraag.
Kwaliteitsbeoordeling individuele studies
Individuele studies werden systematisch beoordeeld, op basis van op voorhand opgestelde methodologische kwaliteitscriteria, om zo het risico op vertekende studieresultaten (risk of bias) te kunnen inschatten. Deze beoordelingen kunt u vinden in de Risk of bias tabellen.
Samenvatten van de literatuur
De relevante onderzoeksgegevens van alle geselecteerde artikelen werden overzichtelijk weergegeven in evidencetabellen. De belangrijkste bevindingen uit de literatuur werden beschreven in de samenvatting van de literatuur. Bij geen van de uitgangsvragen was er sprake van een voldoende aantal studies en overeenkomstigheid (homogeniteit) tussen de studies om de resultaten ook kwantitatief samen te vatten in een meta-analyse.
Beoordelen van de kracht van het wetenschappelijke bewijs
A) Voor interventievragen
Volgens de geldende afspraken binnen het rapport Medisch Specialistische Richtlijnen 2.0 van de adviescommissie Richtlijnen van de Raad Kwaliteit, is ook in deze richtlijn gekozen om de kracht van het wetenschappelijk bewijs te bepalen volgende de GRADE-methode. GRADE staat voor Grading Recommendations Assessment, Development and Evaluation (Schünemann, 2013).
GRADE onderscheidt vier gradaties voor de kwaliteit van het wetenschappelijk bewijs: hoog, redelijk, laag en zeer laag. Deze gradaties verwijzen naar de mate van vertrouwen in de literatuurconclusie (zie http://www.guidelinedevelopment.org/handbook/).
|
GRADE |
Definitie |
|
Hoog |
|
|
Redelijk |
|
|
Laag |
|
|
Zeer laag |
|
Het gebruik van de GRADE-methode impliceert dat enkel behandelingen getest met een RCT voldoende evident (voldoende krachtig van bewijs) zijn. Echter, als de nieuwe behandeling objectief gezien (dus met harde data in de hand) beter is dan de bestaande behandelingen, dan is een RCT niet nodig. Dit is duidelijk doordat zintuiglijke behandelingen bij oorheelkundige (maar ook bijv. bij oogheelkundige patiënten), eenvoudigweg als controle op en van zichzelf gebruik maken door apparatuur wel/niet aan te sluiten.
Behandeling met een BCD is een relatief zeldzame ingreep die ook wordt toegepast bij een kwetsbare patiëntenpopulatie (verstandelijk beperkten, ouderen, kinderen). Om deze reden zijn grote, gerandomiseerde interventiestudies in deze setting praktisch niet haalbaar en zijn de conclusies in de module ‘Indicatiestelling voor BCD’ niet gegradeerd. Soms wordt de behandeling toegepast als er (grote) communicatieve nood is en er géén alternatieven zijn, de conventioneel indicatie. Gezien de objectiviteit van de metingen en duidelijke verschillen tussen het horen mét en zonder hulp van BCD is het toch mogelijk om sterke aanbevelingen te doen. Dit wordt onderbouwd in de overwegingen.
B) Voor vragen over diagnostische tests, schade of bijwerkingen, etiologie en prognose
De kracht van het wetenschappelijke bewijs werd eveneens bepaald volgens de GRADE-methode: GRADE-diagnostiek voor diagnostische vragen (Schünemann, 2008), en een generieke GRADE-methode voor vragen over schade of bijwerkingen, etiologie en prognose. In de gehanteerde generieke GRADE-methode werden de basisprincipes van de GRADE methodiek toegepast: het benoemen en prioriteren van de klinisch (patiënt) relevante uitkomstmaten, een systematische review per uitkomstmaat, en een beoordeling van bewijskracht op basis van de vijf GRADE criteria (startpunt hoog; downgraden voor risk of bias, inconsistentie, indirectheid, imprecisie, en publicatiebias).
Formuleren van de conclusies
Bij interventievragen verwijst de conclusie niet naar één of meer artikelen, maar wordt getrokken op basis van alle studies samen (body of evidence). Hierbij maakten de werkgroepleden de balans op van elke interventie (overall conclusie). Bij het opmaken van de balans werden de gunstige en ongunstige effecten voor de patiënt afgewogen. De overall bewijskracht wordt bepaald door de laagste bewijskracht gevonden bij een van de kritieke uitkomstmaten. Bij complexe besluitvorming waarin naast de conclusies uit de systematische literatuuranalyse vele aanvullende argumenten (overwegingen) een rol spelen, werd afgezien van een overall conclusie. In dat geval werden de gunstige en ongunstige effecten van de interventies samen met alle aanvullende argumenten gewogen onder het kopje Overwegingen.
Overwegingen
Om te komen tot een aanbeveling in deze richtlijn zijn, naast weging van de kwaliteit van het wetenschappelijke bewijs volgens GRADE, met name andere aspecten belangrijk en worden deze evengoed meegewogen in de overwegingen. Hierbij kan gedacht worden aan de expertise van de werkgroepleden, de waarden en voorkeuren van de patiënt (patiënt values and preferences), kosten, beschikbaarheid van voorzieningen en organisatorische zaken. Deze aspecten worden, voor zover geen onderdeel van de literatuursamenvatting, vermeld en beoordeeld (gewogen) onder het kopje Overwegingen.
Formuleren van aanbevelingen
De aanbevelingen geven antwoord op de uitgangsvraag en zijn gebaseerd op het beschikbare wetenschappelijke bewijs en de belangrijkste overwegingen. De kracht van het wetenschappelijk bewijs en het gewicht dat door de werkgroep wordt toegekend aan de overwegingen, bepalen samen de sterkte van de aanbeveling. Conform de GRADE-methodiek sluit een lage bewijskracht van conclusies in de systematische literatuuranalyse een sterke aanbeveling niet a priori uit, en zijn bij een hoge bewijskracht ook zwakke aanbevelingen mogelijk. De sterkte van de aanbeveling wordt altijd bepaald door weging van alle relevante argumenten tezamen.
Randvoorwaarden (Organisatie van zorg)
In de knelpuntenanalyse en bij de ontwikkeling van de richtlijn is expliciet rekening gehouden met de organisatie van zorg: alle aspecten die randvoorwaardelijk zijn voor het verlenen van zorg (zoals coördinatie, communicatie, (financiële) middelen, menskracht en infrastructuur). Randvoorwaarden die relevant zijn voor het beantwoorden van een specifieke uitgangsvraag maken onderdeel uit van de overwegingen bij de bewuste uitgangsvraag.
Kennislacunes
Tijdens de ontwikkeling van deze richtlijn is systematisch gezocht naar onderzoek waarvan de resultaten bijdragen aan een antwoord op de uitgangsvragen. Bij elke uitgangsvraag is door de werkgroep nagegaan of er (aanvullend) wetenschappelijk onderzoek gewenst is om de uitgangsvraag te kunnen beantwoorden. Een overzicht van de onderwerpen waarvoor (aanvullend) wetenschappelijk van belang wordt geacht, is als aanbeveling in de Kennislacunes beschreven (onder aanverwante producten).
Commentaar- en autorisatiefase
De conceptrichtlijn werd aan de betrokken (wetenschappelijke) verenigingen en (patiënt) organisaties voorgelegd ter commentaar. De commentaren werden verzameld en besproken met de werkgroep. Naar aanleiding van de commentaren werd de conceptrichtlijn aangepast en definitief vastgesteld door de werkgroep. De definitieve richtlijn werd aan de deelnemende (wetenschappelijke) verenigingen en (patiënt) organisaties voorgelegd voor autorisatie en door hen geautoriseerd dan wel geaccordeerd.
Leeswijzer
Onderstaande conceptrichtlijntekst wordt na het doorlopen van de commentaar- en autorisatiefase opgenomen in de Richtlijnendatabase (http://www.richtlijnendatabase.nl). Verwijzingen naar tabbladen zijn in de huidige versie van de richtlijntekst terug te vinden in de aanverwante producten.
Literatuur
Brouwers MC, Kho ME, Browman GP, Burgers JS, et al.; AGREE Next Steps Consortium. AGREE II: advancing guideline development, reporting and evaluation in health care. CMAJ. 2010;14;182(18):E839-42. Review. PubMed PMID: 20603348.
Medisch Specialistische Richtlijnen 2.0. Adviescommissie Richtlijnen van de Raad Kwaliteit. Beschikbaar via: https://www.demedischspecialist.nl/onderwerp/raad-kwaliteit. 2012.
Richtlijn voor Richtlijnen (2012; herziene versie). Regieraad Kwaliteit van Zorg Beschikbaar via: http://www.zorginstituutnederland.nl. 2012.
Schünemann H, Brożek J, Guyatt G, et al. Editors. GRADE handbook for grading quality of evidence and strength of recommendations. Updated October 2013. The GRADE Working Group, 2013. Available from http://gdt.guidelinedevelopment.org/central_prod/_design/client/handbook/handbook.html. 2013.
Schünemann HJ, Oxman AD, Brozek J, et al.;GRADE Working Group. Grading quality of evidence and strength of recommendations for diagnostic tests and strategies. BMJ. 2008;17;336(7653):1106-10. PubMed PMID: 18483053.
