Startpagina - Bipolaire stoornissen
Scope van de richtlijn
Deze richtlijn richt zich op wat volgens de huidige maatstaven de beste zorg is voor patiënten met een bipolaire stoornis. In de richtlijn komen de volgende onderwerpen aan de orde:
- De organisatie van de zorg rondom bipolaire stoornissen
- Screening en onderzoek voor het herkennen en vaststellen van een bipolaire stoornis bij volwassenen
- Ondersteuning van patiënten met een bipolaire stoornis en hun naasten, ter bevordering van de zelfregie en het leren omgaan met de ziekte (zelfmanagement)
- Psychosociale en psychologische behandeling van patiënten met een bipolaire stoornis
- Medicamenteuze behandeling van een acute episode (manie of depressie) van patiënten met een bipolaire stoornis
- Medicamenteuze onderhoudsbehandeling (ter voorkoming van nieuwe episodes) van patiënten met een bipolaire stoornis
- Overige biologische behandelingen van patiënten met een bipolaire stoornis
- Somatische controles en mogelijke bijwerkingen van de medicamenteuze behandeling van een bipolaire stoornis
- Aspecten rondom een kinderwens, zwangerschap en kraamperiode bij vrouwen met een bipolaire stoornis
- Diagnostiek en behandeling van kinderen en adolescenten met een bipolaire stoornis
- Diagnostiek en behandeling van ouderen met een bipolaire stoornis
Voor wie is deze richtlijn bedoeld?
Deze richtlijn is bestemd voor alle zorgverleners die betrokken zijn bij de zorg voor patiënten met bipolaire stoornissen, primair binnen de GGZ. Huisartsen maken gebruik van NHG richtlijnen. De herziening van de huidige richtlijn, met name waar en hoe de zorg wordt aangeboden, is afgestemd met het NHG. De herziening van de Multidisciplinaire Richtlijn Bipolaire Stoornissen is gelijktijdig tot stand gekomen met de herziening van de Zorgstandaard Bipolaire Stemmingsstoornissen van AKWA (eerste versie uit 2017), waarbij er voortdurend inhoudelijke afstemming heeft plaatsgevonden. Beide kwaliteitsdocumenten zijn met accentverschillen inhoudelijk congruent. Bij de MDR (primair bedoeld voor professionals in de GGZ), ligt de nadruk op de diagnostiek en de keuze en uitvoering van de interventies; bij de ZS (bedoeld voor professionals, patienten, naasten, beleidsmakers en andere betrokken partijen) ligt nadruk op de organisatie van de zorg, de grote lijnen van de diagnostiek en behandeling, en hoe deze wordt aangeboden.
Informatie over bipolaire stoornissen voor patiënten is te vinden op Thuisarts: http://www.thuisarts.nl/bipolaire-stoornis
Hoe is de richtlijn tot stand gekomen?
De voorliggende Multidisciplinaire Richtlijn voor de Diagnostiek en Behandeling van Bipolaire Stoornissen is een modulaire herziening van de richtlijn van de Nederlandse Vereniging voor Psychiatrie (NVvP) uit 2015. De huidige herziening vond plaats op initiatief van de NVvP en is uitgevoerd in samenwerking met de beroepsverenigingen van verpleegkundigen (V&VN) en psychologen (NIP).
De richtlijn heeft een multidisciplinair karakter: de richtlijnwerkgroep bestond uit vertegenwoordigers van de beroepsverenigingen van psychiaters, verpleegkundigen en psychologen, en uit vertegenwoordigers van de patiëntenvereniging. De richtlijn van 2015 is destijds tot stand gekomen in samenwerking met het Britse NICE (National Institute for Health and Care Excellence), waarbij alle beschikbare wetenschappelijke evidentie van dat moment opnieuw werd geanalyseerd. De overwegingen en aanbevelingen in deze Nederlandse richtlijn kunnen enigszins verschillen van de NICE richtlijn, omdat wij andere accenten leggen. De thans geactualiseerde aanbevelingen zijn gebaseerd op sinds 2015 nieuwe evidentie uit wetenschappelijk onderzoek (meta-analyses, systematische reviews en gecontroleerde trials), aangevuld met consensus vanuit de klinische praktijk. De modulaire herziening heeft betrekking op die onderdelen van de richtlijn waarvoor sinds 2015 veel nieuwe wetenschappelijke evidentie is verschenen, dan wel nieuwe inzichten uit de praktijk naar voren zijn gekomen.
Kenmerken en classificatiecriteria van bipolaire stoornissen
Bipolaire stoornissen zijn recidiverende stemmingsstoornissen die zich veelal in de vroege volwassenheid aandienen en waarbij depressieve, manische, hypomanische (inclusief episoden met gemengde kenmerken) afgewisseld worden met symptoomvrije perioden (Goodwin & Jamison, 2007; Kupka e.a., 2022). Als synoniem wordt soms de oudere term ‘manisch-depressieve stoornis’ gebruikt, hoewel deze term oorspronkelijk zowel de recidiverende depressies als de manisch-depressieve stoornis in engere zin omvatte (Kraepelin, 1899). Het onderscheid unipolair (depressief) versus bipolair (afwisselend manisch en depressief) stamt uit de jaren zestig van de vorige eeuw en heeft nadien ingang gevonden vanaf de classificatiesystemen DSM-III (in 1980) en ICD-10 (in 1992). In DSM-5 (2013) en DSM-5-TR (2022) wordt de aandoening aangeduid als ‘bipolaire-stemmingsstoornis’. In deze richtlijn zal kortheidshalve de term ‘bipolaire stoornis’ of het meervoud ‘bipolaire stoornissen’ worden gebruikt.
Deze richtlijn gaat uit van de bipolaire stoornissen zoals gedefinieerd in de DSM-classificatie, aangezien dit het beste aansluit bij de gangbare Nederlandse praktijk (zie ook paragraaf 9, Van richtlijn naar behandeling). Thans maakt de DSM-5 (APA, 2013; NL vertaling 2014) binnen de bipolaire stoornissen een onderscheid tussen de bipolaire-I-stoornis (manie, meestal in combinatie met depressie), de bipolaire II-stoornis (depressie in combinatie met hypomanie, maar nooit met een manie), de cyclothyme stoornis (wisselende milde depressieve en hypomanische symptomen, zonder ooit volledige stemmingsepisoden), stemmingsepisoden door lichamelijke ziekte of het gebruik van (genees)middelen, en twee restgroepen die aangeduid worden als ‘andere gespecificeerde bipolaire stoornis’ en ‘ongespecificeerde bipolaire stoornis’.
De afgrenzing van al deze categorieën is niet scherp. Soms worden de grenzen van de bipolaire stoornis nog wat ruimer getrokken; men spreekt ook wel van ‘bipolaire spectrumstoornissen’ (Akiskal, 2005; Goodwin & Jamison, 2007). Ook de afgrenzing van enerzijds de bipolaire stoornissen en anderzijds de recidiverende unipolaire depressies en de schizofrene en schizoaffectieve psychosen is zowel klinisch als etiopathogenetisch niet eenduidig. Schizoaffectieve stoornissen, ook die van het bipolaire type, vallen buiten de reikwijdte van deze richtlijn.
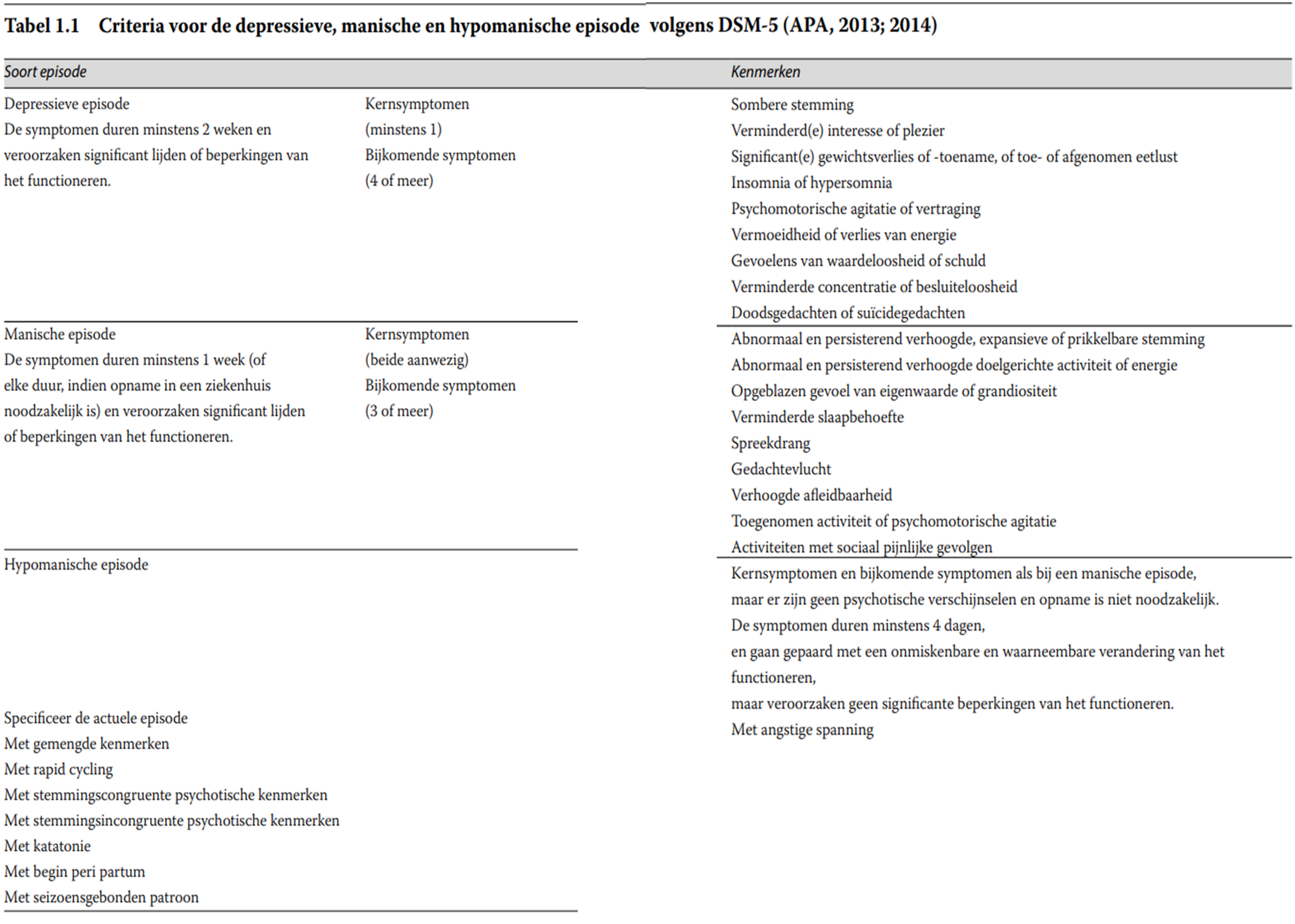
De ernst en duur van de stemmingsepisoden, de frequentie waarin zij optreden, het patroon waarin dit gebeurt en de mate waarin tijdens het interval symptomatisch, functioneel, maatschappelijk en persoonlijk herstel optreedt, vertonen grote individuele verschillen. Bij een depressie is er sprake van remming met een gedaalde stemming, een negatieve kijk op zichzelf en een verminderde activiteit en vitaliteit. Bij een manie ziet men juist ontremming met een verhoogde, expansieve stemming, zelfoverschatting en een toegenomen activiteit en vitaliteit. Zowel een manie als een depressie kan gepaard gaan met psychotische verschijnselen. Een lichte vorm van manie wordt hypomanie genoemd: een toestand die geen grote beperkingen in het relationele, sociale of beroeps- matige functioneren met zich meebrengt, en waarbij geen psychotische symptomen voorkomen. Manische en depressieve symptomen kunnen ook gelijktijdig voorkomen (episoden met gemengde kenmerken). De ‘gemengde episode’ uit DSM-IV-TR heeft in DSM-5 plaatsgemaakt voor de manische, hypomanische en depressieve episode ‘met gemengde kenmerken’ waarmee verschillende soorten mengbeelden van manische en depressieve symptomen worden aangeduid. De DSM-5-criteria voor de verschillende stemmingsepisoden staan vermeld in tabel 1.1 Criteria voor de depressieve, manische en hypomanische episode volgens DSM-5 (APA, 2013; 2014). De DSM-5-TR (Text Revision)(2022) verschilt voor de bipolaire stoornissen niet van de DSM-5. Wel is de classificatie ‘Ongespecificeerde stemmingsstoornis’ teruggekeerd, die wordt toegepast als het (nog) niet duidelijk is of het om een uni- of bipolaire stoornis gaat. Veel van de in deze richtlijn besproken onderzoeken hebben gebruikgemaakt van de classificatie volgens de vorige versies van de DSM: de DSM-III (1980), de DSM-III-R (1987), de DSM-IV (1994) of de DSM-IV-TR (2000). Omdat de DSM-5 en DSM-5-TR op het gebied van de bipolaire stoornissen voor volwassenen nauwelijks verschillen van deze voorafgaande versies, zijn de bevindingen van eerder onderzoek in hoge mate overdraagbaar naar de huidige classificatie.
Epidemiologie
In het meest recente epidemiologische onderzoek in Nederland, NEMESIS-3 (Trimbos), bedraagt de prevalentie ooit in het leven van de in de DSM-5 omschreven bipolaire stoornis type I en II in de bevolking van 18 tot 75 jaar 2,1% (mannen 2,5%; vrouwen 1,8%). De 12-maandsprevalentie bedroeg 1,2% (mannen 1,3%; vrouwen 1,1%). Bipolaire stoornissen kunnen zich op elke leeftijd manifesteren, maar beginnen het vaakst in de adolescentie en de jonge volwassenheid, dus tussen het 15e en 25e levensjaar. Het voorkomen van bipolaire stoornissen vóór de puberteit is zeldzaam en een onderwerp van veel controverse. Er wordt een onderscheid gemaakt tussen very early onset (voor het 12e jaar), early onset (tussen het 12e en 50e jaar) en late onset (na het 50e jaar) van bipolaire stoornissen (Kupka & Hillegers, 2012), waarbij vaak de grens met laat begin (late onset) doorgaans enigszins arbitrair bij de leeftijd van 50 jaar wordt getrokken (Depp & Jeste, 2004).
Differentiële diagnostiek
De belangrijkste differentiaaldiagnose voor bipolaire stoornissen is de recidiverende unipolaire depressie. Indien een patiënt komt met klachten van een depressie, moet altijd ook aan een bipolaire stoornis worden gedacht. Dit geldt niet alleen bij een eerste depressie, maar ook in een latere fase van de recidiverende depressieve stoornis. Niet altijd herinnert de patiënt zich eerder doorgemaakte manische of hypomanische episoden, laat staan dat een patiënt deze spontaan meldt.
Een ander veelvoorkomend diagnostisch dilemma is de vraag of er sprake is van een bipolaire stoornis of van een borderline persoonlijkheidsstoornis. Manische symptomen differentiëren beter dan depressieve symptomen (Gunderson e.a., 2006). Bij een patiënt met een borderline persoon- lijkheidsstoornis zijn de stemmingswisselingen overwegend negatief gekleurd (depressiviteit, dysforie, prikkelbaarheid, boosheid en angst), treden veelal op in reactie op omgevingsfactoren (vooral interpersoonlijke stress) en duren meestal slechts enkele uren.
De schizoaffectieve stoornis kan worden beschouwd als een overgangscategorie van de bipolaire stoornis met stemmingsincongruente psychotische kenmerken naar de groep van schizofrene psychosen, of als een mengvorm van deze stoornissen. De psychotische kenmerken, zoals stemmingsincongruente wanen en hallucinaties, verdwijnen dan niet als de stemming genormaliseerd is. Ook kunnen er ‘negatieve symptomen’ blijven bestaan, die onderscheiden moeten worden van depressieve restverschijnselen.
Dergelijke beelden duiden op een aanzienlijke overlap tussen bipolaire stoornissen en schizofrene en andere psychosen (Craddock & Owen, 2005).
Comorbiditeit
De bipolaire stoornis heeft een zeer hoge comorbiditeit. Uit het Amerikaanse onderzoek National Comorbidity Survey (NCS-R: Merikangas e.a., 2007) in de algemene populatie bleek dat 92% van de patiënten met een bipolaire stoornis type I, II of ‘niet anderszins omschreven’ (NAO) minstens één andere psychiatrische stoornis had gedurende hun leven, van wie 70% minstens drie andere psychiatrische stoornissen tijdens hun leven. De meest voorkomende waren angststoornissen (bij 75%; oddsratio 6,5 ten opzichte van de algemene populatie), impulscontrolestoornissen zoals adhd (63%; OR 5,6) en misbruik of afhankelijkheid van alcohol en drugs (42%; OR 4,2). Patiënten met een bipolaire stoornis vertonen veel vaker dan de algemene populatie misbruik of afhankelijkheid van alcohol. In Nederland waren de OR’s respectievelijk 2,1 en 3,4 (Ravelli e.a., 1998). Overmatig alcoholgebruik is geassocieerd met een ongunstiger ziektebeloop, blijkend uit ernstiger symptomen, meer gemengde episoden en rapid cycling, een chronisch beloop en een verhoogd suïciderisico. Alcoholgebruik neemt vaak toe tijdens een manische of depressieve fase. Ook de aanwezigheid van een persoonlijkheidsstoornis voorspelt een ongunstig beloop (Fan & Hassell, 2008).
Beloop
Het beloop van de bipolaire stoornis vertoont sterke interindividuele variatie. Meestal begint de stoornis met één of meer depressieve episoden. Men schat dat 10% van de patiënten die gediagnosticeerd zijn met de classificatie ‘unipolaire depressie’ na kortere of langere tijd een eerste manie of hypomanie doormaakt. In dat geval dient de classificatie te veranderen in ‘bipolaire stoornis’. Sommige patiënten hebben in de loop van hun leven slechts enkele episoden van (hypo)manieën en depressies. Zij functioneren tussendoor zonder problemen. Andere patiënten maken juist vaker recidieven door, tot zelfs verscheidene episoden per jaar, of een haast onafgebroken reeks van stemmingsepisoden (rapid cycling). Bij de meeste patiënten overheersen de depressieve episoden in frequentie en duur. Geschat wordt dat zonder behandeling manische episoden gemiddeld ongeveer twee maanden duren, depressieve episoden twee tot vijf maanden en gemengde episoden vijf tot twaalf maanden. Kortere episoden (enkele dagen), maar ook langere (meerdere jaren) komen echter ook voor. Niet altijd treedt er na de episode een volledig symptomatisch, functioneel en maatschappelijk herstel op. Sommige patiënten houden depressieve restverschijnselen, comorbide psychiatrische aandoeningen (zoals angststoornissen en middelenmisbruik) of bijwerkingen van de medicatie. Vrouwen met een bipolaire stoornis zijn in de postpartumperiode bijzonder kwetsbaar voor een recidief. In alle gevallen zijn dan een verhoogde waakzaamheid en vaak ook een preventieve behandeling aangewezen. Over de invloed van de (peri)menopauze is nog betrekkelijk weinig onderzoek gedaan. Sommige patiënten vertonen cognitieve stoornissen die ook tussen de episoden aanwezig blijven en waarschijnlijk inherent zijn aan de aandoening. Het gaat daarbij vooral om stoornissen in verbaal geheugen, werkgeheugen, tempo van informatieverwerking, en planningstaken. Zij kunnen hiervan hinder ondervinden in het werk, en in het huishouden en het interpersoonlijke functioneren. Ook medicatievrije euthyme patiënten kunnen dit patroon van cognitieve stoornissen vertonen (Arts e.a., 2008). Geschat wordt dat 25-50% van de patiënten met een onbehandelde bipolaire stoornis minstens eenmaal een suïcidepoging doet. Risicofactoren daarvoor zijn een familieanamnese met suïcide, een vroeg begin van de bipolaire stoornis, veel depressieve symptomen, gemengde episoden, rapid cycling, toenemende ernst van de episoden in de loop van de tijd, de aanwezigheid van comorbide psychiatrische stoornissen en misbruik van alcohol of drugs (Hawton e.a., 2005). Het suïciderisico bij patiënten met een bipolaire stoornis is volgens recent onderzoek naar schatting 5%. Suïcide bij patiënten met een bipolaire stoornis komt vaker voor tijdens een depressieve of gemengde episode dan tijdens een manische episode. Vroeg in het beloop van de aandoening en kort na ontslag uit het ziekenhuis is het risico verhoogd.
Diagnostiek
De diagnose bipolaire stoornis staat of valt met het ooit hebben doorgemaakt van minstens één manische of hypomanische episode, plus in de meeste gevallen verscheidene depressies. De diagnostiek berust geheel op de anamnese en het psychiatrische onderzoek. Reconstructie van het voorafgaande ziektebeloop is essentieel bij dit onderzoek. Een heteroanamnese is van groot belang, omdat (hypo)manische verschijnselen niet altijd door de patiënt zelf als zodanig worden herkend, ook niet tijdens een reconstructie van het eerdere beloop.
Tijdens een eufore manische episode is het stellen van de diagnose relatief eenvoudig, doordat de kernsymptomen duidelijk herkenbaar zijn en sterk contrasteren met het normale gedrag van de persoon in kwestie. Bij een manie met bijkomende depressieve symptomen (gemengde kenmerken) kan de diagnostiek veel moeilijker zijn. Ook kan de werkelijke ernst van een manische toestand sterk worden onderschat in de gestructureerde omgeving van de spreekkamer. Een nauwkeurige heteroanamnese over het gedrag in de eigen omgeving is dus ook in de acute fase een essentiële aanvulling op de anamnese en het onderzoek van de patiënt zelf.
Als psychotische symptomen op de voorgrond staan of als er sprake is van een gemengde episode (het gelijktijdig vóórkomen van manische en depressieve verschijnselen), kan de differentiatie met respectievelijk een acute psychose en een geagiteerde depressie moeilijk zijn. De diagnostiek van een beginnende manie of een hypomanie is vaak lastig. Een opvallend toegenomen activiteit (vooral ook in de nacht of vroege ochtend) is vaak een betrouwbaarder kenmerk dan een verhoogde stemming. Als de patiënt bij de arts komt met een depressie, wordt de diagnose bipolaire stoornis gesteld indien er eerder manische of hypomanische episoden zijn opgetreden.
Behandeling
Het doel van de behandeling is verminderen van de frequentie en de ernst van de stemmingsepisoden, het voorkómen van medische, psychosociale en relationele complicaties tijdens de episoden (inclusief suïcide), en het optimaliseren van het herstel van het functioneren na c.q. tussen de episode(n). Men onderscheidt drie fasen in de behandeling: de acute behandeling van de manische of depressieve episoden, meteen aansluitend de voortgezette behandeling om terugval te voorkomen, en nadien een onderhoudsbehandeling om nieuwe episoden te voorkomen of de frequentie en ernst van toekomstige episoden te beperken, opdat de patiënt ondanks zijn aandoening zo goed mogelijk kan functioneren (Tohen e.a., 2009; zie ook figuur 7.1). Herstel wordt onderscheiden in symptomatisch, functioneel, maatschappelijk en persoonlijk herstel, die niet noodzakelijkerwijs op elkaar volgen maar door elkaar lopen. Farmacotherapie, psycho-educatie en de bevordering van zelfmanagement vormen de hoekstenen van de behandeling in elke fase van de bipolaire stoornis, naast ondersteunende begeleiding en coaching, en psychotherapie. De behandeling van patiënten met een bipolaire stoornis vindt, zeker in eerste instantie, veelal plaats binnen de specialistische geestelijke gezondheidszorg. De behandeling wordt in principe multidisciplinair uitgevoerd. Een sleutelfiguur uit de naaste omgeving van de patiënt (in deze richtlijn aangeduid als naasten of naasten, veelal de partner of een familielid) wordt altijd bij de behandeling betrokken.
Deze richtlijn
De voorliggende Multidisciplinaire Richtlijn voor de Diagnostiek en Behandeling van Bipolaire Stoornissen is een modulaire herziening van de richtlijn van de Nederlandse Vereniging voor Psychiatrie (NVvP) uit 2015. Die richtlijn had vergeleken met eerdere richtlijnen een duidelijk multidisciplinair karakter gekregen: de richtlijnwerkgroep bestond uit vertegenwoordigers van de beroepsverenigingen van psychiaters, verpleegkundigen en psychologen, en uit vertegenwoordigers van de patiëntenvereniging. De richtlijn van 2015 is destijds tot stand gekomen in samenwerking met het Britse NICE (National Institute for Health and Care Excellence), waarbij de overwegingen en aanbevelingen in deze Nederlandse richtlijn kunnen verschillen van de Britse richtlijn, omdat wij andere accenten leggen. De aanbevelingen zijn waar mogelijk gebaseerd op de beschikbare evidentie uit wetenschappelijk onderzoek, aangevuld met consensus vanuit de klinische praktijk.
De modulaire herziening heeft betrekking op die onderdelen van de richtlijn waarvoor sinds 2015 veel nieuwe wetenschappelijke evidentie is verschenen, dan wel nieuwe inzichten uit de praktijk naar voren zijn gekomen. De uitgangsvragen bij deze richtlijnherziening zijn hieronder weergegeven.
Overzicht herziene uitgangsvragen
Hoofdstuk 2. Organisatie van zorg
- Op welke wijze dient de continuïteit van zorg voor patiënten met een bipolaire stoornis gewaarborgd te worden?
Hoofdstuk 4. Zelfmanagement bevorderen
- Op welke wijze kunnen de patiënt en de naastbetrokkene ondersteund worden bij het bevorderen van zelfregie en zelfmanagement?
- Welke interventies en hulpmiddelen kan men het beste daarbij inzetten?
Hoofdstuk 5. Psychosociale en psychologische interventies
- Is een psychosociale of een psychologische interventie aan te bevelen in de behandeling van een acute depressie bij volwassenen met een bipolaire stoornis?
- Is een psychologische of psychosociale interventie aan te bevelen in de onderhoudsbehandeling bij volwassenen met een bipolaire stoornis?
- (nieuwe vraag) Is een psychologische of psychosociale interventie aan te bevelen voor bevordering van maatschappelijk herstel bij volwassenen met een bipolaire stoornis?
- (nieuwe vraag) Is een psychologische of psychosociale interventie aan te bevelen voor bevordering van persoonlijk herstel bij volwassenen met een bipolaire stoornis?
Hoofdstuk 6. Farmacotherapie acute episoden
- Wat is de effectiviteit en wat zijn de bijwerkingen van farmacologische interventies voor acute manie, hypomanie en gemengde episoden bij volwassenen met een bipolaire stoornis?
- Wat is de effectiviteit en wat zijn de bijwerkingen van farmacologische interventies voor acute depressie bij volwassenen met een bipolaire stoornis?
Hoofdstuk 7. Farmacotherapie onderhoudsbehandeling
- Wat is de effectiviteit en wat zijn de bijwerkingen van farmacologische interventies voor de onderhoudsfase bij volwassenen met een bipolaire stoornis?
Hoofdstuk 8. Overige biologische behandelingen
- Wat is de effectiviteit en wat zijn de bijwerkingen van elektroconvulsieve therapie (ect) bij volwassenen met een (behandelresistente) bipolaire stoornis?
Hoofdstuk 9. Somatische aspecten
- Op welke wijze kan men lithium veilig voorschrijven en met welke bijwerkingen dient men rekening te houden?
Hoofdstuk 10. Kinderwens, zwangerschap en postpartumperiode
- Wat zijn veilige en effectieve behandelinterventies voor vrouwen met een bipolaire stoornis die zwanger zijn? En welke negatieve gevolgen kunnen deze interventies hebben voor het (ongeboren) kind?
Hoofdstuk 11. Diagnostiek en behandeling bij kinderen en adolescenten
- Wat is de effectiviteit en wat zijn de bijwerkingen van farmacologische interventies voor acute manie, (inclusief met gemengde kenmerken) bij jeugdigen (0 tot 23 jaar) met een bipolaire stoornis?
- Wat is de effectiviteit en wat zijn de bijwerkingen van farmacologische interventies voor acute depressie jeugdigen (0 tot 23 jaar) met een bipolaire stoornis?
- Wat is de effectiviteit en wat zijn de bijwerkingen van farmacologische interventies voor onderhoudsbehandeling bij jeugdigen (0 tot 23 jaar) met een bipolaire stoornis?
Hoofdstuk 12. Diagnostiek en behandeling bij ouderen
- In hoeverre zijn er aanpassingen nodig bij ouderen met een bipolaire stoornis, vergeleken met andere volwassenen, voor het voorschrijven van lithium?
De overige hoofdstukken en de overige uitgangsvragen van deze hoofdstukken zijn onveranderd gebleven, en zullen indien daar aanleiding voor is in een volgende ronde van modulaire herzieningen worden meegenomen. Bij de herziening van de bovenstaande uitgangsvragen (‘modules’) is de wetenschappelijke evidentie met de EBRO-methodiek tot stand gekomen. Dit wijkt af van de in de richtlijn van 2015 toegepaste methode in samenwerking met NICE (zie voor meer informatie Verantwoording).
Onderwerpen die in deze versie van de richtlijn niet werden geadresseerd:
Met het bovenstaande proces van selecteren van uitgangsvragen zijn diverse onderwerpen niet aan bod gekomen bij de huidige modulaire herziening van de richtlijn. Dit heeft tot gevolg dat er een ogenschijnlijke discrepantie bestaat tussen de aandacht voor sommige modules versus een (zeer) beperkte aandacht voor andere modules. Dit is geen reflectie van de (ir)relevantie van de thans niet herziene modules. Bij elk onderdeel van de richtlijn staat aangegeven wanneer deze is herzien (2015 of 2025).
Doelgroep richtlijn
Deze richtlijn is primair bestemd voor alle zorgverleners in de GGZ die betrokken zijn bij de zorg voor patiënten met bipolaire stoornissen. Daarnaast kan de richtlijn informatief zijn voor andere zorgverleners die te maken krijgen met patiënten met een bipolaire stemmingsstoornis.
Herziening van Richtlijn en Zorgstandaard bipolaire stoornissen
Na de publicatie van de Multidisciplinaire Richtlijn van 2015 verscheen in 2017 voor het eerst een Zorgstandaard Bipolaire Stoornissen. Waar een richtlijn primair bedoeld is om richting te geven aan het handelen van zorgverleners, heeft een zorgstandaard een veel bredere doelgroep, waaronder patiënten, naasten, professionals en beleidsmakers. Een zorgstandaard is beschreven vanuit de ‘patient journey’ en geeft algemene aanbevelingen voor het voorkómen, herkennen, diagnosticeren en behandelen van psychische klachten en stoornissen. Zorgstandaarden bieden een basis voor gezamenlijke besluitvorming en goede zorg, en beschrijven ook hoe deze zorg optimaal georganiseerd kan worden. Er zijn zowel stoornis-specifieke als transdiagnostische zorgstandaarden. De zorgstandaard bipolaire stoornis vormt dus een aanvulling op deze richtlijn en is daar inhoudelijk congruent mee. Zorgstandaarden worden beheerd door AkwaGGZ en zijn te vinden op de website www.ggzstandaarden.nl. Op die website zijn naar de zorgstandaarden ook vele andere hulpmiddelen te vinden, ook specifiek voor bipolaire stoornissen.
In 2024-2025 zijn zowel de richtlijn als de zorgstandaard voor bipolaire stoornissen modulair herzien, waarbij de twee werkgroepen nauw hebben samengewerkt. Deze twee kwaliteitsstandaarden kunnen daarmee als complementair worden beschouwd.
Van richtlijn naar behandeling
Alle mensen die behandeld worden vanwege een bipolaire stemmingsstoornis, zijn verschillend. Deze richtlijn heeft in de eerste plaats betrekking op wat zij met elkaar delen: de diagnose bipolaire stoornis, in alle varianten en stadia van ontwikkeling. De evidentie waarop de aanbevelingen zijn gebaseerd, komt voort uit wetenschappelijk onderzoek van groepen patiënten, en ook de consensus is gebaseerd op het totaal van ervaringen met vele patiënten. De invloed van comorbide aandoeningen, persoonlijkheidskenmerken en persoonlijke omstandigheden vallen grotendeels buiten het kader van deze richtlijn, maar zullen mede bepalend zijn voor de individuele behandeling.
Vertaling van de richtlijn naar behandeling vergt dus zorgvuldig maatwerk, en gaat vaak onvermijdelijk gepaard met weloverwogen trial-and-error omdat het effect van een aanbevolen behandeling in het individuele geval niet op voorhand is te voorspellen. Het is aan de behandelaar om de diagnose bipolaire stoornis inzichtelijk en passend te maken voor de patiënt en de naasten, en de behandeling zo vorm te geven dat die aansluit bij hun behoeften, profiteert van hun ervaringen met eerdere behandelingen, en maximaal gebruikmaakt van hun sterke kanten en hun veerkracht.
Onderbouwing
- Akiskal, H.S. (2005). The bipolar spectrum: history, description, boundaries, and validity. In: S. Kasper, & R.M.A. Hirschfeld (Eds.), Handbook of bipolar disorder: Diagnosis and therapeutic approaches (pp. 49-68). New York: Taylor and Francis.
- APA (2000). Diagnostic and statistical manual of Mental Disorders, Fourth Edition, Text revision. Washington, DC: American Psychiatric Association.
- APA (2013). Diagnostic and statistical manual of Mental Disorders, Fifth Edition. Arlington, VA: American Psychiatric Association.
- APA (2014). Handboek voor de classificatie van psychische stoornissen (DSM- 5). [Diagnostic and statistical manual of mental disorders, Fifth Edition]. Amsterdam: Boom.
- APA (2022). Diagnostic and statistical manual of Mental Disorders, Fifth Edition Text revision. Arlington, VA: American Psychiatric Association.
- APA (2022). Handboek voor de classificatie van psychische stoornissen (DSM- 5-TR). [Diagnostic and statistical manual of mental disorders, Fifth Edition Text Revision]. Amsterdam: Boom.
- Arts, B., Jabben, N., Krabbendam, L., & Os, J. van (2008). Meta-analyses of cogni- tive functioning in euthymic bipolar patients and their first-degree relatives. Psychological Medicine, 38, 771-785.
- Craddock, N., & Owen, M.J. (2005). The beginning of the end for the Kraepe- linian dichotomy. British Journal of Psychiatry, 186, 364-366.
- Depp, C.A., & Jeste, D.V. (2004). Bipolar disorders in older adults: A critical review. Bipolar Disorders, 6, 343-367.
- Fan, A.H., & Hassell, J. (2008). Bipolar disorder and comorbid personality psychopathology: A review of the literature. Journal of Clinical Psychiatry, 69, 1794-1803.
- Goodwin, F.K., & Jamison, K.R. (2007). Manic-depressive illness (2nd ed.). New York: Oxford University Press.
- Gunderson, J.G., Weinberg, I., Daversa, M.T., Kueppenbender, K.D., Zanarini, M.C., Shea, M.T., e.a. (2006). Descriptive and longitudinal observations on the relationship of borderline personality disorder and bipolar disorder. American Journal of Psychiatry, 163, 1173-1178.
- Hawton, K., Sutton, L., Haw, C., Sinclair, J., & Harriss, L. (2005). Suicide and attempted suicide in bipolar disorder: A systematic review of risk factors. Journal of Clinical Psychiatry, 66, 693-704.
- Kraepelin, E. (1899). Psychiatrie: Ein Lehrbuch für Studirende und Aerzte, II Band (Sechste Auflage). Leipzig: Verlag Barth.
- Kupka, R.W., & Hillegers, M.H.J. (2012). Stagering en profilering bij bipolaire stoornissen. Tijdschrift voor Psychiatrie, 54, 949-956.
- Kupka, R., Hillegers, M., Koenders, M., Sienaert, P. (Red.) (2022) Handboek bipolaire stemmingsstoornissen, 2e herzien editie. Amsterdam: Boom/De Tijdstroom.
- Merikangas, K.R., Akiskal, H.S., Angst, J., Greenberg, P.E., Hirschfeld, R.M., Petukhova, M., e.a. (2007). Lifetime and 12-month prevalence of bipolar spectrum disorder in the National Comorbidity Survey replication. Archives of General Psychiatry, 64, 543-552.
- NEMESIS. Cijfers per aandoening. - Bipolaire stoornis. https://cijfers.trimbos.nl/nemesis/verdiepende-informatie-psychische-aandoeningen/bipolaire-stoornis/. Trimbos-instituut, Utrecht.
- Ravelli, A., Bijl, R.V., & Zessen, G. van (1998). Comorbiditeit van psychische stoornissen in de Nederlandse bevolking: resultaten van de Netherlands Mental Health Survey and Incidence Study (NEMESIS). Tijdschrift voor Psychiatrie, 40, 531-544.
- Tohen, M., Frank, E., Bowden, C.L., Colom, F., Ghaemi, S.N., Yatham, L.N., e.a. (2009). The International Society for Bipolar disorders (ISBD) Task Force report on the nomenclature of course and outcome in bipolar disorders. Bipolar Disorders, 11, 453-473.
Beoordelingsdatum en geldigheid
Publicatiedatum : 24-03-2026
Beoordeeld op geldigheid : 24-03-2026