Psychosociale interventies bipolaire stoornis
Uitgangsvraag
Wat is de effectiviteit en wat zijn de bijwerkingen van de volgende interventies bij volwassenen?
- Psychosociale en psychologische interventies voor acute manie, hypomanie en gemengde episoden.
- Gecombineerde psychosociale en psychologische interventies voor acute manie, hypomanie en gemengde episoden.
- Psychosociale en psychologische interventies voor acute depressie.
- Gecombineerde psychologische en farmacologische interventies voor acute depressie.
- Psychosociale en psychologische interventies voor onderhoudsbehandeling.
- Gecombineerde psychosociale en psychologische interventies voor onderhoudsbehandeling.
Aanbeveling
Bij elke aanbeveling staat tussen vierkante haken de sterkte van de aanbeveling volgens GRADE (zie kopje ‘Verantwoording’).
Algemene aanbevelingen
- De behandeling wordt bij voorkeur volgens het collaborative-caremodel aangeboden. [1B]
- De werkgroep beveelt aan dat de psychotherapeut of psycholoog, de verpleegkundige en de psychiater zorgen voor een actieve samenwerkingsrelatie, om bij beginnende stemmingsontregeling snel te kunnen ingrijpen. Goede bereikbaarheid en beschikbaarheid van de hulpverlener voor de patiënt en de naastbetrokkenen zijn noodzakelijk. [1C]
- Psychologische en psychosociale interventies bij bipolaire patiënten dienen bij voorkeur uitgevoerd te worden door big-geregistreerde behandelaren met specifieke kennis over de bipolaire stoornis. Psychologische en psychosociale groepsbehandelingen worden door twee behandelaren gegeven. [1C]
- Het wordt aanbevolen om bij de uitvoering van psycho-educatiecursussen de inzet van een ervaringsdeskundige te overwegen. [1C]
- Het systeem wordt zo veel mogelijk bij alle fasen van de behandeling betrokken. Als een bipolaire stemmingsepisode het systeem of de relatie beschadigd heeft of dreigt te beschadigen, worden systeemgesprekken of een systeemtherapie aangeboden, onafhankelijk van de fase van de bipolaire stoornis. [1C]
- Als (een van) de naastbetrokkene(n) psychisch overbelast raakt, terwijl een gesprek hierover met de patiënt (nog) niet mogelijk is, dient men te overwegen een eigen behandelaar voor de naastbetrokkene(n) in te zetten, bij voorkeur iemand met ervaring met bipolaire stoornissen, en in nauwe samenwerking met de hoofdbehandelaar van de patiënt. [2C]
- Psychologische en psychosociale behandelingen van de bipolaire stoornis dienen stapsgewijs te worden aangeboden (stepped care, zie verderop in de aanbevelingen). [1C]
- Bij aanvang van (additionele) psychologische en psychosociale behandelingen (na psycho-educatie) is een actueel signaleringsplan beschikbaar. De patiënt houdt tijdens deze behandelingen zijn life-chart bij. [2C]
- De keuze voor een specifieke, op de bipolaire stoornis gerichte vorm van psychologische of psychosociale behandeling (inclusief de keuze groepsgewijs versus individueel versus gezinsgericht) wordt gemaakt op basis van de individuele probleemanalyse, verondersteld werkingsmechanisme van een behandelvorm en de lokale beschikbaarheid. [1C]
- Onderlinge afstemming tussen behandelaren van de verschillende behandelingen is van belang om overlap in het aanbod of tegenstrijdige behandeladviezen te voorkomen. [1C]
- Als de behandelaars van de bipolaire patiënt een specifieke psychotherapie niet zelf kunnen uitvoeren, verwijzen zij voor medebehandeling naar een hiervoor gekwalificeerde behandelaar binnen of buiten de eigen setting. [1C]
- Het is aan te bevelen patiënten te informeren over cognitieve klachten bij bipolaire stoornis en zo nodig de mogelijkheid te bieden om beter hiermee te leren omgaan.
- Bij de inzet van psychologische en psychosociale behandelingen dient rekening te worden gehouden met eventuele cognitieve beperkingen. [2C]
- De werkgroep beveelt nader onderzoek naar de effectiviteit van psychosociale interventies aan, in het bijzonder ook behandeling gericht op cognitieve klachten. [1C]
Eerste stap: psycho-educatie
- Eerste keuze in het behandelaanbod voor verbetering van de stemmingsstabiliteit is farmacotherapie gecombineerd met individuele en/of groepsgewijze psycho-educatie. [1C]
- Individuele psycho-educatie (voor patiënten en naastbetrokkenen) wordt zowel in de acute alsook in de stabiele fase van de bipolaire stoornis gegeven. De doelen zijn het zelfmanagement van de acute episode en het voorkomen van recidieven. [1C]
- Bij het toepassen van individuele psycho-educatie is het van belang om bij aanvang het kennisniveau van de patiënt in kaart te brengen en het aanbod daarop aan te laten sluiten. [2C]
- De werkgroep beveelt naast individuele ook groepsgewijze psychoeducatie aan als psychosociale basisinterventie voor alle patiënten met een bipolaire stoornis en hun naastbetrokkenen. Als de patiënt en de naastbetrokkenen niet aan de groepsgewijze psycho-educatie deelnemen, wordt de lesstof uit de cursus zo veel mogelijk individueel aangeboden. [1C]
- Een groepsgewijze psycho-educatiecursus wordt bij voorkeur tijdens de stabiele stemmingsfase en zo vroeg mogelijk in het ziektebeloop gegeven. [1C]
- Bij veranderde omstandigheden van de patiënt kan herhaling zinvol zijn. [2C]
- Als de naastbetrokkenen niet aan de psycho-educatie voor de patiënt deelnemen, wordt individuele of groepspsycho-educatie specifiek voor naastbetrokkenen aangeboden. [2C]
Tweede stap, depressieve episode
Voor psychologische interventies tijdens een depressieve episode gelden de volgende aanbevelingen.
- Een depressieve episode wordt behandeld met psycho-educatie, dagstructurering en actief volgen, eventueel aangevuld met bibliotherapie, zelfhulp of zelfmanagement (al dan niet via e-healthinterventies aangeboden), activerende begeleiding, fysieke inspanning, lichamelijke activiteit of runningtherapie, counseling of psychosociale interventies. [1C] Als een bipolaire depressieve episode ondanks de eerste en tweede stap en farmacotherapie niet voldoende herstelt, wordt een psychologische behandeling van eerste keuze toegevoegd in vorm van cognitieve gedragstherapie (CGT), gedragstherapie of interpersoonlijke therapie (IPT; bij voorkeur als IP-SRT). [1B]
- Andere mogelijke therapieën zijn kortdurende psychodynamische therapie, gezinsgerichte therapie (family-focused treatment (FFT), of relatietherapie (vooral als er naast de depressie ook relatieproblemen bestaan). [2C]
Tweede stap, terugvalpreventie
Voor psychologische interventies met als doel terugvalpreventie gelden de volgende aanbevelingen.
- De richtlijncommissie beveelt sociaal-ritmetherapie (SRT) aan als de stemming en het sociale ritme van patiënt niet gestabiliseerd zijn. SRT kan ook onderdeel van andere psychotherapeutische interventies zijn. [1C]
- Patiënten bij wie de stemming onvoldoende stabiel blijft ondanks farmacotherapie en psycho-educatie, krijgen een psychotherapie in de vorm van individuele CGT of groeps-CGT (specifiek voor de bipolaire stoornis), of IP(SR)T, life goals-groep of mindfulness-based cognitive therapy (MBCT: voor preventie van depressieve episoden) aangeboden. [1B]
- Het is van belang dat expertisecentra voor bipolaire stoornissen één of meerdere van deze therapievormen beschikbaar hebben voor hun patiënten. [1C]
Tweede stap, comorbiditeit en overige behandelfoci
Bij comorbiditeit en bij overige behandelfoci gelden de volgende aanbevelingen voor psychologische interventies.
- Patiënten met een bipolaire stoornis komen voor psychotherapie specifiek gericht op comorbide As-I- of As-II-stoornissen in aanmerking wanneer de bipolaire stoornis voldoende is gestabiliseerd. Hierbij worden beschikbare behandelrichtlijnen voor de comorbide stoornis gevolgd. [1C]
- De richtlijncommissie adviseert in het bijzonder aandacht voor behandeling van (complexe) PTSS-klachten en persoonlijkheidsproblematiek. [1C]
- De behandeling van een bipolaire stoornis met een comorbide persoonlijkheidsstoornis vindt zo veel mogelijk geïntegreerd plaats, bijvoorbeeld bij een comorbide borderline-persoonlijkheidsstoornis. [1C]
- Psychologische behandeling wordt ook ingezet voor de behandeling van: [1C]
- acceptatieproblematiek van de bipolaire stoornis;
- gevolgen van de bipolaire stoornis zelf, zoals zelfbeeldproblematiek, traumatische ervaringen (bijvoorbeeld opgedaan door opname en separatie in een manische episode) en vermijdingsgedrag vanuit de angst voor recidief;
- leren omgaan met cognitieve klachten, zoals problemen met plannings- en organisatievaardigheden.
Overwegingen
Algemene overwegingen
- Het onderzoek naar psychosociale behandeling is in het algemeen verricht bij patiënten die psychofarmaca als recidiefpreventie gebruikten.
- Er is vooralsnog geen bewijs dat psychosociale behandeling farmacotherapie zou kunnen vervangen (Lam e.a., 2009).
- Psychologische en psychosociale behandelingen van de bipolaire stoornis dienen volgens de richtlijncommissie stapsgewijs (stepped care) te worden aangeboden (zie de stappen in de Aanbeveling).
- Het stepped care-principe geldt volgens de richtlijncommissie ook voor de behandeling van een acute bipolaire depressieve episode. De richtlijncommissie is van mening dat er wat betreft psychologische mechanismen geen belangrijke verschillen zijn tussen de unipolaire en de bipolaire depressie (Johnson & Tran, 2007). Daarom acht de richtlijncommissie het gerechtvaardigd – indien bij een bipolaire depressie farmacotherapie en algemene psycho-educatie onvoldoende herstel opleveren – de psychologische en psychosociale behandelingen zoals in de derde revisie van de Multidisciplinaire richtlijn depressie (Spijker e.a., 2013) worden aanbevolen, ook bij een depressieve episode in het kader van een bipolaire stoornis toe te passen.
- De Multidisciplinaire richtlijn depressie (Spijker e.a., 2013) noemt als basisinterventies bij een depressieve episode: psycho-educatie, dagstructurering, en actief volgen. Eerste-stapinterventies zijn: bibliotherapie, zelfhulp of zelfmanagement (al dan niet via e-healthinterventies aangeboden), activerende begeleiding, fysieke inspanning, lichamelijke activiteit of runningtherapie, counseling of psychosociale interventies. De eerstekeuzebehandelingen zijn volgens deze richtlijn: probleemoplossende therapie (PST), kortdurende behandeling (KDB), cognitieve gedragstherapie (CGT), gedragstherapie (GT), interpersoonlijke therapie (IPT) en kortdurende psychodynamische therapie bij een depressieve episode. Voor CGT, IPT (zoals IP-SRT) en relatietherapie (zoals FFT) zijn specifieke behandelprogramma’s voor de bipolaire stoornis ontwikkeld; deze zijn volgens één onderzoek werkzaam gebleken (Miklowitz e.a., 2007b). Wanneer bij een depressieve episode geen interpersoonlijke en sociaal-ritmetherapie (IP-SRT) beschikbaar is, kan IPT worden overwogen, vooral indien het sociale ritme al gestabiliseerd is.
- Bij de (unipolaire) depressieve stoornis voorkomen CGT en IPT recidieven. Daarom acht de richtlijncommissie het toepassen van CGT en IP(SR)T in het kader van recidiefpreventie bij bipolaire stoornissen gerechtvaardigd. Tot dezelfde conclusie komen systematische reviews over de behandeling van bipolaire stoornissen. Zij noemen als werkzame individuele psychotherapievormen gericht op recidiefpreventie: cognitieve gedragstherapie (CGT) en interpersoonlijke en Sociaal Ritme Therapie (IP-SRT) (Beynon e.a., 2008; Cakir & Ozerdem, 2010; Geddes & Miklowitz, 2013; Schöttle e.a., 2011). Extrapolerend vanuit de evidencebased recidiefpreventie voor unipolaire depressie kan ook mindfulnessbased cognitive therapy (MBCT) voor preventie van depressieve episoden worden overwogen.
- Het is niet duidelijk welke plaats IP-SRT inneemt in effectiviteit ten opzichte van de andere psychotherapeutische behandelingen. Vergelijkend onderzoek is, afgezien van een onderzoek bij de acute bipolaire depressie (Miklowitz e.a., 2007), bij ons weten niet beschikbaar.
Psycho-educatie
- Meerdere systematische reviews concluderen dat groepsgewijze psychoeducatie bij stemmingsstabiele patiënten terugval kan voorkomen (Beynon e.a., 2008; Cakir & Ozerdem, 2010; Geddes & Miklowitz, 2013; Miklowitz, 2008; Schöttle e.a., 2011; Reinares e.a., 2014). Deze effecten blijken tot vijf jaar na interventie behouden (Colom e.a., 2009). Daarnaast worden gunstige effecten gevonden voor groepspsycho-educatie met een groepsgewijze psychotherapeutische vervolgbehandeling (life goals-groep) in het kader van een collaborative-careprogramma (Geddes & Miklowitz, 2013; Miklowitz, 2008).
- Ook zijn er psycho-educatiecursussen ontwikkeld voor naastbetrokkenen, al dan niet samen met de patiënt (D’Souza e.a., 2010; Madigan e.a., 2012; Reinares e.a., 2008).
- In Nederland is psycho-educatie (voor patiënten en naastbetrokkenen) al meer dan 20 jaar op veel plaatsen een standaardonderdeel van de behandeling van bipolaire stoornissen (Van Gent & Zwart, 1991; Van Gent e.a., 1988; Hofman e.a., 1992; Honig e.a., 1995; Schulte, 1998).
- Psycho-educatie wordt uitgevoerd door veelal door specifiek geschoolde en/of ervaren verpleegkundigen, zowel in de acute alsook in de stabiele fase van de bipolaire stoornis. De doelen zijn het zelfmanagement van de acute episode en het voorkomen van recidieven.
- Psycho-educatie heeft in vergelijking met andere vormen van psychosociale behandeling het voordeel dat zij verhoudingsgewijs gemakkelijk uitvoerbaar is, dat er geen formele psychotherapeutische opleiding vereist is (maar wel scholing en ervaring met de doelgroep) en dat ze daardoor minder kostbaar is.
- De richtlijncommissie is van mening dat groepsgewijze psycho-educatie een extra krachtig therapeutisch effect heeft in vergelijking met individuele psycho-educatie, mogelijk door het verlagen van zelfstigma en/of doordat patiënten leren van andere groepsleden.
- Groepsgewijze psycho-educatie heeft in vergelijking met andere vormen van psychosociale behandeling ook het voordeel dat een aanbod in groepsvorm minder kostbaar is.
- Indien het niet mogelijk is om patiënten en naastbetrokkenen samen te laten deelnemen aan een psycho-educatie-behandeling, is het aan te bevelen om naastbetrokkenen apart van patiënten een psycho-educatiebehandeling aan te bieden. Het blijkt dat naastbetrokkenen hiervan goed kunnen profiteren als het gaat om het beter leren omgaan met de bipolaire stoornis. Ook kan het de spanningen die naastbetrokkenen ervaren, verminderen.
Interventies voor het systeem
- Afhankelijk van de omstandigheden kunnen systeeminterventies per systeem maar ook in een groep met meerdere systemen plaatsvinden.
- Het is in alle fasen van de bipolaire stoornis mogelijk om systeeminterventies aan te bieden.
- Een stemmingsepisode in het kader van een bipolaire stoornis kan zeer ontregelend zijn voor een systeem of relatie. De commissie is van mening dat dan systeemgesprekken of (systeem-) behandelingen geïndiceerd zijn.
- Het verdient de aanbeveling om, afhankelijk van de omstandigheden, een aparte hulpverlener in te schakelen voor de naastbetrokkene(n).
Overige interventies
- Bij patiënten met een depressieve episode in het kader van een bipolaire-I of II-stoornis die ook farmacotherapie kregen, blijken family focused therapy (FFT), interpersoonlijke en sociaal-ritmetherapie (IP-SRT) en cognitieve gedragstherapie (CGT) werkzamer dan drie sessies zelfmanagementeducatie (Miklowitz e.a., 2007b). De specifieke psychotherapieën verschilden in werkzaamheid niet van elkaar.
- De actuele stand van zaken van de werkzaamheid van CGT bij de bipolaire stoornis is gemengd en hangt af van de onderzochte populatie en de behandeling van de controlegroep. In de onderzoeken van Lam e.a. (2000; 2003) werd terugval voorkomen.
- Family focused therapy (FFT) lijkt het niveau van expressed emotion (EE) in een systeem te verlagen. Daarbij is het mogelijk dat FFT een verbetering van omgaan tussen patiënten en naastbetrokkenen bewerkstelligt, wat op langere termijn positieve effecten heeft op de ziektesymptomen. Het lijkt van belang de naastbetrokkenen actief bij de behandeling te betrekken. Eveneens lijkt zowel de werkrelatie als goede beschikbaarheid van de hulpverlener voor de patiënt en de naastbetrokkenen een positief element te zijn van de behandeling (Miklowitz e.a., 2000).
- Family focused therapy (FFT) werd zowel gegeven aan volwassenen met een al langer bestaande bipolaire stoornis (Miklowitz e.a., 2003) alsook aan adolescenten met een recent ontstane bipolaire stoornis (Miklowitz e.a., 2008). Bij de eerste groep was er een significant effect op recidief na beëindigen van de behandeling, bij de laatste was er een significant effect op herstel en aantal dagen zonder depressie, maar geen effect op tijd tot recidief. Rea e.a. (2003) vonden bij FFT geen verlenging van de tijd tot recidief, maar wel een kleiner aantal recidieven gedurende de follow-up.
- In Nederland gebruiken in bipolaire stoornis gespecialiseerde behandelaars psychotherapie (meestal in de vorm van CGT of IP-SRT maar ook psychodynamische psychotherapie) niet alleen ten behoeve van een acute bipolaire depressie of stemmingsstabilisatie, maar ook voor de behandeling van:
- acceptatieproblematiek van de bipolaire stoornis;
- gevolgen van de bipolaire stoornis zelf, zoals zelfbeeldproblematiek, traumatische ervaringen (bijvoorbeeld opgedaan in een manische episode, of bij vroegkinderlijke traumatisering) en vermijdingsgedrag vanuit de angst voor een recidief;
- leren omgaan met cognitieve klachten, zoals problemen met plannings- en organisatievaardigheden.
- Bij mensen met een bipolaire stoornis komt veel comorbiditeit voor, zoals angststoornissen, adhd, misbruik of afhankelijkheid van middelen, eetstoornissen of (trekken van) persoonlijkheidsstoornissen (zie module Screening en diagnostiek bipolaire stoornissen). Voor deze stoornissen bestaan vaak aparte behandelrichtlijnen die specifieke behandelingen aanbevelen. Bij een dubbele diagnose (een bipolaire stoornis gecombineerd met een verslaving) of andere comorbiditeit moet individueel worden beslist of de behandeling meer geïntegreerd dan wel achtereenvolgend wordt aangeboden. Als de behandelaar(s) van de bipolaire patiënt een specifieke psychotherapie niet zelf kunnen uitvoeren, verwijzen zij voor medebehandeling van de comorbide stoornis naar een hiervoor gekwalificeerde behandelaar binnen of buiten de eigen setting. Afhankelijk van patiëntenkenmerken en lokale beschikbaarheid kan groepsgewijze of individuele therapie worden geïndiceerd.
- Een traumavoorgeschiedenis predisponeert tot het krijgen van een bipolaire stoornis en een ernstiger beloop (Wals & De Been, 2008).
- De richtlijncommissie is van mening dat patiënten met een bipolaire stoornis niet principieel vanwege angst voor stemmingsontregeling uitgesloten mogen worden van gerichte traumabehandeling. Zowel het pilotonderzoek alsook de gerandomiseerde Nederlandse trial Treating Trauma in Psychosis (T.TIP) toont aan dat zelfs bij patiënten met een psychotische stoornis en PTSS de klachten van de PTSS door behandeling met specifieke traumabehandeling verbeteren zonder verergering van de psychose (Van den Berg & Van der Gaag, 2012; Van den Berg e.a., 2015).
- In de Multidisciplinaire richtlijn persoonlijkheidsstoornissen (Van den Bosch e.a., 2008) wordt gesteld dat er aanwijzingen zijn dat het beloop van de bipolaire stoornis ongunstiger is als er tevens sprake is van een borderline-persoonlijkheidsstoornis. Geadviseerd wordt de behandeling van beide stoornissen zo veel mogelijk geïntegreerd te laten verlopen.
- De richtlijncommissie is van mening dat ook andere persoonlijkheidsproblematiek het beloop van de bipolaire stoornis ongunstig kan beïnvloeden en dat taxatie hiervan en behandeling conform de richtlijn om deze reden is aangewezen zodra patiënten voldoende zijn gestabiliseerd.
- Vele patiënten met een bipolaire stoornis hebben cognitieve stoornissen zoals problemen met planning, organisatie, aandacht en geheugen (Van der Werf-Eldering e.a., 2012). Deze kunnen het dagelijks functioneren, soms ernstig, belemmeren (Depp e.a., 2012; Torrent e.a., 2012). Behandelprogramma’s worden hiervoor ontwikkeld (Anaya e.a., 2012; Torrent e.a., 2013). Het behandeleffect voor cognitieve remediatie lijkt klein (d = 0,32) en dat van functionele remediatie groot (d = 0,93).
Uitvoering van de interventies
- De psychologische en psychosociale interventies zouden in de toekomst via internet in Nederland aangeboden kunnen worden. Echter, naar de mening van de werkgroep kan een internetbehandeling niet de face-to-facebehandelingen vervangen. Wel kan zij als aanvulling daarop een meerwaarde bieden.
- Het verdient de voorkeur dat voor aanvang van (additionele) psychologische en psychosociale behandelingen er een actueel signaleringsplan is en dat de patiënt de registratie van de life-chart ten tijde van de psychologische behandeling voortzet.
- Psychologische en psychosociale interventies bij bipolaire patiënten dienen bij voorkeur uitgevoerd te worden door big-geregistreerde behandelaren met specifieke kennis over de bipolaire stoornis. Psychologische en psychosociale groepsbehandelingen worden door twee behandelaren gegeven.
- Opgeleide, gecertificeerde ervaringsdeskundigen kunnen na de betreffende training en onder supervisie succesvol aan patiënten met ernstige psychiatrische aandoeningen een gestructureerd ziektemanagement- en herstelprogramma geven (Cook e.a., 2012; Druss e.a., 2010; GarberEpstein e.a., 2013; Salyers e.a., 2009). Dit is een aanwijzing dat zij bij psycho-educatiecursussen over bipolaire stoornis als cotherapeut een plaats kunnen hebben. Daarnaast blijkt op meerdere plekken in Nederland dat een niet-gecertificeerde ervaringsdeskundige als aanvullende cursusleider naast de twee behandelaren een positieve inbreng kan hebben.
- Wanneer er een indicatie is voor een specifieke behandelvorm voor een patiënt met een bipolaire stoornis en/of zijn naastbetrokkenen die niet in de eigen behandelsetting ingevuld kan worden, vindt verwijzing plaats voor deze specifieke behandeling. Het uitgangspunt is dat de patiënt en/of zijn naastbetrokkenen een optimaal behandelaanbod dienen te krijgen.
- Wanneer behandelmodulen tegelijkertijd worden aangeboden, is onderlinge afstemming tussen behandelaren van belang om overlap in het aanbod of tegenstrijdige behandeladviezen te voorkomen. Het is nodig dat de behandelaren op de hoogte zijn van elkaars interventies zoals vastgelegd in een (actueel) behandelplan met duidelijke behandeldoelen en adequate evaluatie. Soms kan het nodig zijn behandeling gefaseerd aan te bieden om overbelasting van de patiënt te voorkomen.
Onderbouwing
Achtergrond
Farmacotherapie is lange tijd de primaire behandeling geweest bij bipolaire stoornissen. De afgelopen twee decennia is de aandacht voor psychologische interventies sterk toegenomen, en daarbij ook de beschikbare literatuur over de effectiviteit van deze interventies (Reinares e.a., 2014; Vieta e.a., 2009). Het onderzoek naar psychologische en psychosociale behandeling is, op een enkele uitzondering na, verricht bij patiënten die psychofarmaca als recidiefpreventie gebruikten (Swartz e.a., 2012). Psychosociale behandeling is derhalve aanvullend aan farmacotherapeutische behandeling. Er is vooralsnog geen bewijs dat psychosociale behandeling farmacotherapie zou kunnen vervangen (Lam e.a., 2009). Indien een patiënt geen medicatie wil of kan gebruiken, is er des te meer reden om hem een psychosociale behandeling aan te bieden.
Een van de eerste psychologische interventies die werd toegepast bij bipolaire stoornissen, is psycho-educatie. Later zijn diverse andere psychologische en psychosociale behandelingen ontwikkeld. Ook in de meeste van deze behandelingen vormt psycho-educatie een belangrijk onderdeel.
In de submodules zal verder in worden gegaan op de verschillende interventies en de gemeenschappelijke kenmerken van deze interventies.
Conclusies / Summary of Findings
Er zijn aanwijzingen dat psychosociale en psychologische interventies symptomen, recidieven en ziekenhuisopnamen kunnen verminderen bij mensen met een bipolaire stoornis. Het bewijs voor specifieke interventies varieert echter in kwaliteit.
Er is vooral goed bewijs dat individuele psychologische en psychosociale interventies en collaborative care effectief kunnen zijn. Groepsinterventies voor patiënten en psycho-educatie voor gezinnen toonden veelbelovende resultaten. Verder is er geen bewijs dat de interpersoonlijke en sociaalritmetherapie (IP-SRT) superieur is ten opzichte van geen interventie of andere interventies. Alle interventies werden goed verdragen, en er was geen bewijs van (ernstige) bijwerkingen.
Samenvatting literatuur
De interventies
Psycho-educatie
Psycho-educatie is een systematisch scholingsprogramma gebaseerd op het biopsychosociale ziektemodel. In een interactief proces tussen behandelaar en patiënt (en vaak ook naastbetrokkenen) wordt informatie in beide richtingen gedeeld, met gedragsverandering als doel. In de beginjaren van psycho-educatie voor patiënten met een bipolaire stoornis werd de nadruk vooral gelegd op informatie over de ziekte (bijvoorbeeld oorzaken en beloop), medicamenteuze behandeling alsmede medicatietrouw. Inmiddels is het doel verruimd naar verbeterde (zelf-) zorg van de patiënt en de naastbetrokkenen. Het bijhouden van de life-chart vormt daarbij veelal een leidraad. Daarbij komen aan de orde: stress, triggers en de herkenning van vroege symptomen van een beginnende episode met de bijbehorende signaleringsplannen. Leefstijlaanpassingen zoals een regelmatig leefritme of het beperken van alcohol en vermijden van drugs worden besproken (zie ook module Zelfmanagement bevorderen). Bij meer psychotherapeutisch georiënteerde psycho-educatie worden ook stressmanagementtechnieken en sociale en relationele gevolgen van de bipolaire stoornis behandeld, inclusief het verbeteren van de oplossingsvaardigheden en communicatietraining.
Tegenwoordig richt psycho-educatie zich ook op het opbouwen van een samenwerkingsrelatie tussen de patiënt, de behandelaar(s) en bij voorkeur ook de naastbetrokkenen, waarbij de patiënt en de naastbetrokkenen actieve participanten zijn en informatie over en weer met elkaar gedeeld wordt. Veel behandelaren, patiënten en naastbetrokkenen ervaren vooral de groepsgewijze psycho-educatiecursussen als een doorbraak in het opbouwen van een samenwerking gebaseerd op gezamenlijk beslissen (shared decision making). Er zijn wetenschappelijk onderzochte handleidingen voor psycho-educatiecursussen in het Engels beschikbaar (Bauer & McBride, 2003; Colom & Vieta, 2006). De werkgroep psychotherapie van het Kenniscentrum Bipolaire Stoornissen (KenBiS) heeft op basis van beschikbare onderzoeken en Nederlandse ervaring in 2014 een nieuwe cursus van twaalf sessies ontwikkeld, die vooralsnog niet op werkzaamheid is onderzocht.
De timing van het aanbieden van psycho-educatie in de behandeling en ook de uitvoeringswijze is uiteenlopend. Het kan individueel en op maat worden gegeven, niet alleen in de stabiele fase, maar ook tijdens een stemmingsepisode. Psycho-educatie is een doorlopend proces tijdens de behandeling van een bipolaire patiënt. Nieuwe stemmingsschommelingen, stress en triggers kunnen namelijk aanleiding zijn voor nieuwe individuele inzichten en gedragsveranderingen. In het beloop van de behandeling kan het nut van deze veranderingen vervolgens weer geëvalueerd worden.
Psycho-educatie voorziet tevens in de informatieplicht volgens de Wet op de Geneeskundige Behandelingsovereenkomst (WGBO) (zie ook de Richtlijn voorlichting patiënten geestelijke gezondheidszorg van de NVvP: Van der Beek e.a., 1999).
Individuele recidiefpreventie en psycho-educatie bij de bipolaire stoornis zijn ontwikkeld op basis van eerder onderzoek naar versterking van copingstrategieën bij psychose (Lobban e.a., 2010; Perry e.a., 1999). Groepsgewijze psycho-educatie (Castle e.a., 2010; Colom e.a., 2003a; 2003b) is een relatief intensieve interventie waarin de patiënt wekelijkse groepen van 90 minuten bezoekt. De cursussen bestonden uit 12 of 21 sessies (Castle e.a., 2010; Colom e.a., 2003a; 2003b). Elke groepsbijeenkomst geeft specifieke informatie over een belangrijk aspect van de bipolaire stoornis, met voldoende tijd voor een groepsgesprek hierover. De rationale van deze groepen is dat patiënten door leren over symptomen, medische behandeling en copingstrategieën bij de bipolaire stoornis, vaardiger worden in het zelfmanagement van hun stoornis. Een groepsgewijze psycho-educatiecursus wordt doorgaans tijdens de stabiele stemmingsfase en zo vroeg mogelijk in het ziektebeloop gegeven.
Verschillende systematische reviews concluderen dat groepsgewijze psycho-educatie bij stemmingsstabiele patiënten terugval kan voorkomen (Beynon e.a., 2008; Cakir & Ozerdem, 2010; Geddes & Miklowitz, 2013; Miklowitz, 2008; Schöttle e.a., 2011; Reinares e.a., 2014). Verder zijn er gunstige effecten gevonden voor groepspsycho-educatie met een groepsgewijze psychotherapeutische vervolgbehandeling (life goals-groep) in het kader van een collaborative-careprogramma (Geddes & Miklowitz, 2013; Miklowitz, 2008).
Ook zijn er psycho-educatiecursussen ontwikkeld voor naastbetrokkenen, al dan niet samen met de patiënt (D’Souza e.a., 2010; Madigan e.a., 2012; Reinares e.a., 2008). Daarnaast zijn er psycho-educatiecursussen ontwikkeld voor een individueel gezin, en ook groepsgewijs voor meerdere gezinnen. Tot slot zijn er psycho-educatieprogramma’s ontwikkeld die online aangeboden worden (Smith e.a., 2011; Proudfoot e.a., 2012).
Cognitieve gedragstherapie
Cognitieve gedragstherapie (CGT) is een therapievorm voor het verminderen van klachten door verandering van disfunctionele gedachten en disfunctioneel gedrag. Daarnaast is er in de behandeling veelal aandacht voor psycho-educatie en de verbetering van stressmanagement- en interpersoonlijke vaardigheden. CGT heeft de volgende uitgangspunten.
- Deze behandelvorm is gestructureerd en is in tijdsduur begrensd.
- De patiënt en de therapeut gaan uit van een actieve samenwerking, waarbij bij aanvang van de therapie een gedeelde probleemanalyse en behandelaanpak wordt opgesteld.
- Huiswerkopdrachten die de patiënt tussen de zittingen uitvoert, vormen een belangrijk onderdeel van de behandeling.
In de afgelopen twee decennia is de interesse voor de cgt-benadering bij bipolaire stoornissen toegenomen (Szentagotai & David, 2010). De bekendste beschreven cgt-behandelingen specifiek voor bipolaire stoornissen zijn van Basco en Rush (2007), Lam e.a. (1999) en Scott (2003). Het behandelprotocol volgens Lam is gebruikt in effectiviteitsonderzoek. Basco en Rush hebben technieken van de cognitieve gedragstherapie beschreven, geen uitgeschreven behandelprotocol. Scott heeft een zelfhulpboek geschreven dat gebaseerd is op cognitieve-gedragstherapietechnieken (Scott, 2003). Dit boek is in het Nederlands vertaald (Scott, 2003). De boeken van Basco en Rush (2007) en van Scott (2003) hebben als basis gediend voor ontwikkelde CGT-behandelprotocollen voor internationaal onderzoek naar de effectiviteit van CGT. Ook in Nederland zijn op basis van de genoemde bronnen bij verschillende specialistische bipolaire behandelcentra behandelprotocollen ontwikkeld, zowel voor groeps- als voor individuele CGT-behandeling.
Er is veel overlap tussen de beschreven CGT-behandelingen voor bipolaire patiënten. De belangrijkste elementen zijn:
- het verbeteren van het begrip van de stoornis, het verbeteren van monitoring en zelfmanagement, en verhoging van de therapietrouw;
- het signaleren van (beginnende of rest-) symptomen van een depressie dan wel (hypo-) manie;
- toepassing van verschillende gedrags- en cognitieve interventies om deze symptomen te verminderen dan wel om terugval te voorkomen;
- aandacht voor specifieke interpersoonlijke en persoonlijke problemen die voortkomen uit de stoornis dan wel patiënten kwetsbaar maken voor terugval in een episode.
Sommige beschreven CGT-behandelingen besteden ook aandacht aan het vergroten van de interpersoonlijke en oplossingsgerichte vaardigheden. Veelal wordt uitgegaan van de cognitieve gedragscirkel (Scott, 2003). In deze cirkel wordt de samenhang beschreven tussen veranderingen in stemming, denken, voelen en gedrag, psychosociaal functioneren, stress en lichamelijke toestand (in het bijzonder verstoringen in het slaapritme). CGT geeft patiënten handvatten om in te grijpen op cruciale punten in de cognitieve gedragscirkel. In het onderzoek van Ball e.a. (2006) zijn experiëntiële technieken uit de ‘nieuwe generatie CGT’, zoals schematherapie, toegepast gericht op disfunctionele schema’s. De toepassing van deze emotieve technieken binnen de behandelingen voor bipolaire patiënten staat nog in de kinderschoenen.
Naast de overeenkomsten wat betreft de ingezette elementen, zijn er ook duidelijke verschillen in het doel van de behandeling, zoals: meer aandacht voor negatieve versus positieve cognities, het aantal zittingen, de duurvan de zittingen en gehanteerde interventies. De therapieën variëren in het algemeen in duur tussen de tien en de twintig zittingen. Er is nog geen eenduidig verklaringsmodel voorhanden binnen de cognitieve gedragstherapeutische literatuur van de complexe cognitieve processen bij bipolaire stoornissen (Johnson & Tran, 2007). Daarnaast verschilt de timing van inzet van CGT: zowel in de stabiele fase gericht op terugvalpreventie als ook ter behandeling van een depressieve episode.
Zoals beschreven in Gemeenschappelijke kenmerken van de behandelvormen, is er overlap tussen psycho-educatie en CGT. CGT onderscheidt zich van psycho-educatie in de specifieke aandacht voor het opsporen van disfunctionele gedachten of kernopvattingen en gedrag en de actieve bewerking daarvan middels onder meer uitdaagtechnieken en gedragsexperimenten.
De werkzaamheid van CGT bij de bipolaire stoornis is zowel onderzocht wat betreft terugvalpreventie (Lam e.a., 2000; 2003) alsook verbetering van depressie (Miklowitz e.a., 2007; Zaretsky e.a., 1999).
Gezinsgerichte therapie (family-focused treatment)
De bekendste systeem- of gezinstherapie die specifiek is ontwikkeld voor de bipolaire stoornis, is gezinsgerichte therapie (family-focused treatment of therapy: FFT). Dit is een systemische behandelmethode voor de patiënt en de naastbetrokkenen voor het verbeteren van de communicatieve en probleemoplossende vaardigheden met als doel de stemming te stabiliseren of een depressie te verbeteren. Deze behandeling is ontwikkeld voor volwassenen en adolescenten met een bipolaire stoornis en maakt onder andere gebruik van psycho-educatie (George e.a., 2011). Deze therapie kan worden aangeboden aan verschillende naastbetrokkenen uit het systeem, zoals partners, kinderen, (stief-) ouders, broers of zussen, kennissen en grootouders.
Family-focused treatment lijkt vooral effectief bij systemen met een hoge mate van expressed emotion (EE) (Miklowitz & Goldstein, 1990). Expressed emotion is een construct dat is toegepast in de behandeling van families van patiënten met schizofrenie, ernstige depressie en andere psychiatrische stoornissen. Expressed emotion is de uiting van een kritische houding, vijandigheid of emotionele overbetrokkenheid van naastbetrokkenen tegenover het familielid met een psychiatrische aandoening (Vaughn & Leff, 1976). Expressed emotion is een consistente voorspeller gebleken voor recidief bij de bipolaire stoornis bij follow-up negen maanden tot een jaar.
Family-focused treatment bestaat uit drie stadia: ten eerste biedt het psycho-educatie over de achtergrond en de etiologie, het belang van medicatie, hoe de vroegsignalering te verbeteren, en zelfmanagement van de ziekte, waarbij het maken van een signaleringsplan om een episode af te wenden aan bod komt. Ten tweede is er training gericht op het verbeteren van de communicatie. Hierbij leren patiënt en naastbetrokkenen effectieve spreek- en luistervaardigheden door middel van ‘actief luisteren’ en ‘effectief communiceren’. Ook komt het leren geven van positieve feedback aan de orde. Daarbij wordt ook aandacht besteed aan hoe tot een positieve verandering bij de ander te komen en het op een constructieve manier leveren van kritiek. In het derde stadium is er aandacht voor het verbeteren van probleemoplossende vaardigheden, waarbij patiënten en naastbetrokkenen problemen definiëren en oplossingen genereren en evalueren om deze toe te passen in specifieke situaties. Deze vaardigheden kunnen bijdragen aan het op een effectieve manier problemen oplossen tijdens of na een ziekteperiode (Miklowitz & Goldstein,1990).
Het volledige protocol is alleen in het Engels beschikbaar en bestaat uit 21 sessies (12 wekelijkse, 6 tweewekelijkse en 3 maandelijkse sessies) gedurende 9 maanden en wordt eventueel aangevuld met boostersessies (Miklowitz & Goldstein, 1997). In Nederland zijn geen instellingen die het volledige fft-protocol inzetten. Wel worden in Nederland regelmatig elementen uit de FFT-behandeling toegepast, bijvoorbeeld wanneer er in een gezin sprake is van een hoge mate van expressed emotion en waarbij dit een onderhoudende factor is in de stemmingsinstabiliteit.
Interpersoonlijke en sociaal-ritmetherapie (IP-SRT)
Interpersoonlijke therapie (IPT) is oorspronkelijk ontwikkeld als behandelvorm voor de (unipolaire) depressie (Klerman & Weissman, 1995). Voor patiënten met een bipolaire stoornis is een speciale vorm van IPT ontwikkeld: interpersoonlijke en sociaal-ritmetherapie (IP-SRT; interpersonal and social rhythm therapy) (Frank e.a., 1999). IP-SRT is gericht op het accepteren van de diagnose en op het voorkomen van recidief in stemmingsepisoden. Het wordt echter ook ingezet als behandeling van een depressieve (bipolaire) episode.
IPT beoogt vermindering van interpersoonlijke problemen. Daarbij wordt gewerkt met een gemeenschappelijke focus: ‘het verlies van het gezonde zelf’. SRT zorgt voor het stabiliseren van het bioritme, zoals het slaap-waakritme en andereZeitgebers (externe prikkels die het bioritme beïnvloeden) zoals maaltijden, dagactiviteiten en sociale contacten.
Het IP-SRT-model (Frank e.a., 2005) gaat ervan uit dat er bij het optreden van een stemmingsepisode bijna altijd een van de volgende factoren aanwezig is:
- medicatieontrouw, vaak samenhangend met problemen met ziekteacceptatie;
- stressvolle omstandigheden in iemands leven, vooral op interpersoonlijk gebied en gerelateerd aan verandering van sociale rol;
- verstoring van het biosociale ritme.
Juist bij het ontstaan van bipolaire stemmingsepisoden is er evidentie dat een verstoring van het bioritme iemand extra gevoelig maakt voor het optreden van een stemmingsepisoden. IP-SRT richt zich specifiek op deze drie factoren. Er wordt expliciet aandacht besteed aan de rouw over ‘het verlies van het gezonde zelf’ en daarmee aan het acceptatieproces dat een cruciale rol speelt in de omgang van de patiënt met de ziekte. Andere foci die gedurende de behandeling centraal kunnen worden gesteld, zijn rolveranderingen, rolconflicten en interpersoonlijke tekorten. Verliesverwerking en acceptatie zijn vaak een langdurig en belangrijk proces bij de omgang met de ziekte. Door acceptatie te vergroten kan zelfmanagement en medicatietrouw toenemen. Door aandacht te schenken aan interpersoonlijke problemen en sociale rolverandering wordt gepoogd het aantal en de impact van interpersoonlijke stressoren in iemands omgeving te verminderen (het reduceren van stress). Er wordt gekeken naar mogelijk oorzakelijke verbanden tussen belangrijke levensgebeurtenissen en stemmingswisselingen. Er wordt gestreefd naar een regelmatige dagstructuur. Hierbij wordt de Sociaal Ritme Meter gebruikt: een dagboek waarin de vaste (sociale) activiteiten op de dag, zoals de maaltijden, het opstaan, en het naar bed gaan worden geregistreerd, en of deze activiteiten alleen of met anderen werden uitgevoerd. Daarna wordt gewerkt aan het opsporen en leren hanteren van mogelijke factoren die verstoring van ritme geven. Ook binnen IP-SRT wordt gewerkt aan het opsporen en leren hanteren van vroege symptomen van een recidief.
IP-SRT kan zowel individueel als in een groep worden aangeboden. Binnen de groepstherapie vinden deelnemers onderlinge herkenning en stimuleren zij elkaar in het aanleren van regelmaat en in het proces van acceptatie. IP-SRT is uitsluitend als individuele therapie onderzocht, niet als groepsbehandeling. IP-SRT is onderzocht wat betreft terugvalpreventie alsook acute bipolaire depressie (Frank e.a., 2005; Swartz e.a., 2012).
Mindfullness
Mindfulness-based therapieën zijn effectieve psychologische behandelmethoden gebleken voor diverse psychiatrische stoornissen en vooral als recidiefpreventie voor de recidiverende depressieve stoornis (Fjorback e.a., 2011). Mindfulness wordt beschreven als het bewust en onbevooroordeeld geven van aandacht in het hier en nu (Kabat-Zinn, 1994). De behandelmethoden bevatten mindfulness meditatie en meer expliciete technieken voor het met een aandachtig bewustzijn omgaan met gedachten, gevoelens, emoties en lichamelijke gewaarwordingen.
Bij mindfulness-based therapieën voor bipolaire stoornissen is op verschillende manieren gebruikgemaakt van mindfulness. Van Dijk e.a. (2013) gebruikten mindfulnesstechnieken zoals deze ingezet worden bij dialectische gedragstherapie (DGT). Het protocol voor mindfulness-based cognitive therapy (MBCT) dat aanvankelijk is ontwikkeld voor de depressieve stoornis, is eveneens toegepast (Perich e.a., 2013; Williams e.a., 2008).
Collaborative care
Verscheidene keren zijn zorgpakketten voor bipolaire patiënten onderzocht. Deze bestaan uit verschillende componenten (meestal begeleid door een behandelkoppel van een gespecialiseerde verpleegkundige die samenwerkt met een psychiater): psychofarmacotherapie volgens richtlijnen, groepsgewijze psycho-educatie, en vaak ook een groepspsychotherapie (life goals group), die werden vergeleken met de ‘gebruikelijke behandeling’ (Bauer e.a., 2006b; Kessing e.a., 2013; Kilbourne e.a., 2008; 2012; Simon e.a., 2005; 2006) (zie ook module Organisatie van zorg).
Overige psychologische behandelingen
Naast de beschreven behandelingen zijn er ook nog nieuwe therapievormen ontwikkeld, die echter nog niet systematisch zijn onderzocht. Zo wordt er de laatste jaren veel onderzoek verricht naar cognitieve stoornissen en functionele beperkingen bij patiënten met bipolaire stoornissen (Van der Werf-Eldering e.a., 2012; Torrent e.a., 2012). Er verschijnen eerste publicaties over deze gerichte behandeling (Anaya e.a., 2012; Torrent e.a., 2013).
Gemeenschappelijke kenmerken interventies
Het is opvallend dat psycho-educatie, zoals in submodule Psycho-educatie beschreven, een belangrijk onderdeel vormt van andere psychologische behandelingen specifiek voor de bipolaire stoornis, bijvoorbeeld cognitieve gedragstherapie (CGT), interpersoonlijke sociaal-ritmetherapie (IP-SRT) of family focused therapy (FFT). De verschillen tussen deze psychologische behandelingen zijn vaak meer gradueel (Miklowitz, 2008), maar de behandelmethoden hebben ieder ook een eigen focus: interventies gericht op regelmaat van het waak-slaapritme en dagelijkse routines (IP-SRT en CGT), cognitieve herstructurering en gedragsactivering (CGT), of communicatietraining en probleem oplossen (FFT).
Naast de genoemde verschillen tussen de psychologische behandelmethoden zijn er ook gemeenschappelijke kenmerken. Ten eerste was de primaire uitkomst tot nu de reductie van recidief in manie of depressie. Deze focus is terug te vinden in de opzet van de programma’s. De behandeling en evaluatie van meer functionele uitkomsten, zoals sociaal functioneren en kwaliteit van leven, geschiedde veel minder systematisch.
Sommige onderzoeken hebben deze uitkomsten niet gemeten of gerapporteerd. Onderzoeken die dat wel doen, gebruiken weinig consistente maten wat onderlinge vergelijking belemmert. De gestructureerde psychologische behandelvormen hebben de volgende belangrijke overeenkomsten.
- Men verstrekt noodzakelijke informatie over de stoornis. Bij voorkeur brengt men die informatie in verband met de levensgeschiedenis van de individuele patiënt.
- Men identificeert vroege waarschuwingssignalen en prodromale symptomen: een individueel ‘terugvalpatroon’.
- Men biedt hulp bij het ontwikkelen van copingstrategieën bij het omgaan met vroege waarschuwingssymptomen, stemmingsinstabiliteit, of situaties die veranderingen van stemming of activiteitsniveau kunnen triggeren.
- Men ontwikkelt een noodplan voor acute crisis, en een staying well-plan voor de tijd erna.
Kosteneffectiviteit
Er is tot nu zeer weinig onderzoek naar de kosteneffectiviteit van psychosociale behandeling bij de bipolaire stoornis. Gezien het grote kostenverschil tussen klinische opname en psychosociale behandeling kan men veronderstellen dat de laatste kosteneffectief is indien het aantal opnamen kan worden verminderd. Dit blijkt inderdaad uit prospectief verzamelde data van een gerandomiseerd onderzoek waarbij de ene groep groepsgewijze psycho-educatie kreeg en de andere groep ongestructureerde steunende groepsgesprekken (Colom e.a., 2003a; 2003b). In de vijf jaar na beëindiging van de behandeling waren de kosten voor geestelijke gezondheidszorg in de groep die psycho-educatie kreeg 3.300 euro (16%) lager dan in de controlegroep, terwijl de eerste significant minder recidieven vertoonde (Scott e.a., 2009).
Van een Brits gerandomiseerd onderzoek (Lam e.a., 2003) bij patiënten met een bipolaire-I-stoornis waarin CGT plus treatment as usual werd vergeleken met uitsluitend treatment as usual, werden ook de kosten binnen de gezondheidszorg geanalyseerd (Lam e.a., 2005b). Zowel na twaalf als na dertig maanden was de onderzoeksinterventie (kosten-) effectiever dan de controle-interventie: patiënten die CGT hadden gekregen, brachten significant minder dagen in een stemmingsepisode door terwijl de gezondheidszorgkosten ook nog eens lager waren.
Een ander gerandomiseerd, 72 weken durend onderzoek vergeleek een groep patiënten die 6 bijeenkomsten groepspsycho-educatie kreeg met een tweede groep die met 20 sessies individuele cognitieve gedragstherapie werd behandeld (Parikh e.a., 2012). Aangezien er geen verschil was in klinische uitkomstparameters zoals recidieven, en de behandelkosten voor groepspsycho-educatie slechts 180 dollar per patiënt bedroegen en die voor CGT 1.200 dollar, bevelen de onderzoekers aan om patiënten met een bipolaire stoornis naast farmacotherapie eerst met psycho-educatie te behandelen en pas als dit niet tot stemmingsstabiliteit leidt, duurdere, intensievere psychosociale behandeling in te zetten.
Zoeken en selecteren
De literatuurreview voor de wetenschappelijke onderbouwing is uitgevoerd in samenwerking met het Britse National Collaborative Centre for Mental Health (NCCMH), het uitvoeringsorgaan van het National Institute for Health and Clinical Excellence (NICE). Voor de wetenschappelijke onderbouwing, zie de aanverwanten.
Verantwoording
Beoordelingsdatum en geldigheid
Publicatiedatum : 19-09-2015
Beoordeeld op geldigheid : 01-01-2015
Uiterlijk in 2020 bepaalt het netwerk kwaliteitsontwikkeling ggz in samenspraak met de betrokken partijen of deze richtlijn nog actueel is. Zo nodig wordt een nieuwe werkgroep geïnstalleerd om de richtlijn te herzien. De geldigheid van de richtlijn komt eerder te vervallen wanneer nieuwe ontwikkelingen ertoe aanleiding geven om een vervroegd herzieningstraject te starten.
Algemene gegevens
Deze richtlijn is ontwikkeld door de richtlijnwerkgroep Bipolaire stoornissen, op initiatief van de Nederlandse Vereniging voor Psychiatrie (NVvP) en de beroepsvereniging Verpleegkundigen en Verzorgenden Nederland (v&vn). Het is een multidisciplinaire richtlijn die aanwijzingen geeft voor screening, diagnostiek en behandeling van bipolaire stoornissen. De ontwikkeling is gefinancierd vanuit het gealloceerde budget van de Nederlandse Vereniging voor Psychiatrie (NVvP) van de Stichting Kwaliteitsgelden Medisch Specialisten (skms). Methodologisch en organisatorisch is de richtlijnontwikkeling ondersteund door het Trimbos-instituut. De ontwikkeling vond plaats in nauwe samenwerking met het Britse National Collaborative Centre for Mental Health (nccmh), het uitvoeringsorgaan van National Institute for Health and Clinical Excellence (nice) voor onderwerpen in de geestelijke gezondheidszorg (ggz) (vanaf hier gebruiken we ‘nice’ om nccmh aan te duiden). Nice ontwikkelde gelijktijdig de Britse richtlijn Bipolar disorder (nice, 2014). Zowel voor de afbakening van de richtlijn als voor de uitgangsvragen van de richtlijn heeft de Nederlandse richtlijnwerkgroep grotendeels de keuzen gevolgd die gemaakt zijn door nice. Dit was noodzakelijk om een nauwe samenwerking tussen beide partijen mogelijk te maken. In een toekomstige update van deze Nederlandse richtlijn kan worden besloten of de afbakening en uitgangsvragen aangepast dienen te worden voor de Nederlandse situatie.
Doel en doelgroep
Doel
Deze richtlijn is ontwikkeld als hulpmiddel. De richtlijn geeft aanbevelingen en handelingsinstructies voor de screening, diagnostiek en behandeling van zowel kinderen als adolescenten, volwassenen en ouderen met een bipolaire stoornis. De aanbevelingen zijn bedoeld ter ondersteuning van de praktijkvoering van alle professionals die betrokken zijn bij de zorgverlening voor deze groepen patiënten. De richtlijn geeft een overzicht van goed (‘optimaal’) handelen volgens de resultaten van wetenschappelijk onderzoek en overige overwegingen, als waarborg voor kwalitatief hoogwaardige
zorg. De richtlijn kan tevens richting geven aan de onderzoeksagenda voor wetenschappelijk onderzoek naar bipolaire stoornissen.
Het doel is een leidraad bieden voor screening, diagnostiek en behandeling van een bipolaire stoornis. De multidisciplinaire ontwikkelprocedure was bedoeld om de multidisciplinaire samenwerking in de dagelijkse praktijk te bevorderen. Daarnaast kan deze richtlijn vertaald worden naar monodisciplinaire richtlijnen van afzonderlijke beroepsgroepen. De richtlijn is dan te beschouwen als een moederrichtlijn voor de richtlijnen van die beroepsgroepen, waarin men aanknopingspunten kan vinden voor lokale zorgprogramma’s en protocollen. Het opstellen van lokale zorgprogramma’s en protocollen op basis van deze richtlijn moedigt de richtlijnwerkgroep aan, omdat dat bevorderlijk is voor de implementatie van de in deze richtlijn beschreven optimale zorg.
Indien de aanbevelingen uit deze richtlijn in de concrete situatie niet aansluiten bij de wensen of behoeften van de patiënt met een bipolaire stoornis, moet het in principe mogelijk zijn beredeneerd af te wijken van de richtlijn, tenzij de wensen of behoeften van de patiënt naar de mening van de behandelaar hem of haar kunnen schaden, dan wel geen nut hebben.
Afbakening
Deze richtlijn betreft de diagnostiek en behandeling van jeugdigen (12 tot 23 jaar), volwassenen en ouderen (60 jaar of ouder) bij wie er sprake is van (of er een vermoeden is van) een bipolaire stoornis. In de richtlijn is gezocht naar oorspronkelijke onderzoeken zonder begindatum, en tot en met maart 2014. In sommige gevallen zijn gepubliceerde aanvullende reviews van recenter datum geraadpleegd. Nog niet gepubliceerde onderzoeken zijn niet meegenomen (wel onderzoeken ‘in press’). Zie voor meer informatie over de afbakening van de richtlijn de aanverwanten
Doelgroep
De ontwikkeling van de multidisciplinaire richtlijnen voor de ggz geschiedt primair vanuit een inhoudelijke invalshoek ten behoeve van de verbetering van de kwaliteit van de zorgverlening. De gebruikers van de richtlijn zijn doorgaans allen professioneel betrokken bij de zorg voor patiënten met een bipolaire stoornis of voor patiënten bij wie men die aandoening vermoedt.
In de werkgroep waren ook patiënten- en familieverenigingen vertegenwoordigd, waarmee het perspectief van de patiënten met een bipolaire stoornis en diens betrokkenen in de richtlijn een plaats gekregen heeft. Daardoor kunnen ook niet-professionele zorgverleners en/of belangenverenigingen tot de gebruikers van de richtlijn kan behoren.
Samenstelling werkgroep
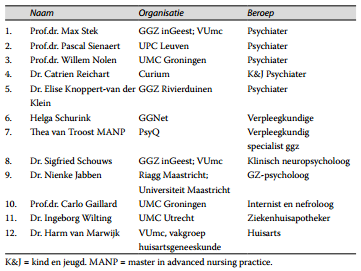
De Multidisciplinaire richtlijn bipolaire stoornissen is ontwikkeld door de richtlijnwerkgroep Bipolaire stoornissen bij volwassenen, in opdracht van de Nederlandse Vereniging voor Psychiatrie (NVvP) en de beroepsvereniging Verpleegkundigen en Verzorgenden Nederland (v&vn). De richtlijnwerkgroep, onder voorzitterschap van prof.dr. Ralph Kupka, hoogleraar bipolaire stoornissen, bestond uit psychiaters, psychologen, verpleegkundigen, belangenbehartigers en ervaringsdeskundigen, allen door de beroepsverenigingen uitgenodigd en op persoonlijke titel aan het project verbonden.
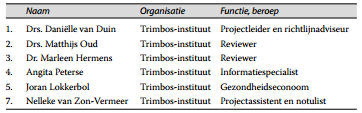
Voorafgaande aan het ontwikkeltraject zijn kennismakingsgesprekken gevoerd met verscheidene kandidaat-leden voor de werkgroep. Uit deze groep belangstellenden zijn de huidige werkgroepleden geselecteerd. Naast de richtlijnwerkgroep is een adviesgroep samengesteld, die is gevraagd voorafgaand aan de commentaarfase schriftelijk te reageren op de conceptteksten. Leden van de adviesgroep kon tevens worden gevraagd om tijdens een werkgroepbijeenkomst mee te denken over een specifieke uitgangsvraag. De richtlijnwerkgroep is methodologisch en organisatorisch ondersteund door het technische team van het Trimbos-instituut. Dit technische team bestond uit een projectleider, een informatiespecialist, twee literatuurreviewers, een gezondheidseconoom, een notulist en een projectassistent.
In totaal kwam de richtlijnwerkgroep voorafgaand aan de commentaarfase 9 keer bijeen in een periode van 17 maanden (november 2012 - maart 2014). In deze periode werden, in samenwerking met nice, de stappen van de methodiek voor evidence-based richtlijnontwikkeling (ebro) doorlopen.
De informatiespecialisten van nice en van het Trimbos-instituut verrichtten in overleg met de werkgroepleden op systematische wijze literatuuronderzoek en maakten een selectie in de gevonden onderzoeken. De reviewers van nice en van het Trimbos-instituut beoordeelden de kwaliteit en inhoud van de aldus verkregen literatuur en verwerkten deze in evidencetabellen, beschrijvingen van de wetenschappelijke onderbouwing en wetenschappelijke (gewogen) conclusies.
Tabel 1. Leden werkgroep

Leden van de richtlijnwerkgroep gingen op basis van de gevonden literatuur met elkaar in discussie over praktijkoverwegingen en aanbevelingen. De werkgroepleden schreven samen met het technische team van het Trimbosinstituut de conceptrichtlijntekst, die ter becommentariëring openbaar is gemaakt. De ontvangen commentaren zijn verwerkt in een commentaartabel, die tijdens een werkgroepbijeenkomst is besproken. Na het doorvoeren van op deze bijeenkomst voorgestelde wijzigingen is de definitieve richtlijn aangeboden aan de opdrachtgever (Nederlandse Vereniging voor Psychiatrie (NVvP) en Verpleegkundigen & Verzorgenden Nederland (V&VN)). Hierop volgden autorisatie door de beroepsverenigingen, druk en verspreiding.
Tabel 2. Leden adviesgroep
Methode ontwikkeling
Evidence based
Implementatie
Recent onderzoek laat zien dat er bij richtlijntrajecten voornamelijk aandacht is voor de ontwikkeling van de richtlijn. Planmatige opgezette en onderbouwde invoering komt maar heel beperkt van de grond. Hierop dient gericht te worden aangestuurd door financiers, zodat hier al bij de start geld voor beschikbaar is. De Regieraad voor richtlijntrajecten (de Regieraad Kwaliteit van Zorg te Den Haag) onderschrijft dan ook een programmatische aanpak van de ontwikkeling, invoering én evaluatie van richtlijnen inclusief (financiële en organisatorische) middelen, om het gebruik van de richtlijnen te stimuleren, te monitoren en te evalueren (Fleuren e.a., 2010). Tno, het cbo en het Trimbos-instituut besloten deze opdracht samen uit te voeren, met als doel de complementaire inzichten en expertise te vertalen in een gemeenschappelijke visie op richtlijnen. Dit heeft geresulteerd in een praktisch instrument voor een analyse van richtlijntrajecten: Kwaliteit Richtlijnontwikkeling, Invoering en Evaluatie (krie).
Werkwijze
De richtlijn is ontwikkeld volgens de methodiek van de evidence-based richtlijnontwikkeling (ebro).
Samenvatting literatuur per module
Deze multidisciplinaire richtlijn is een herziening van de Richtlijn bipolaire stoornissen (Nolen e.a., 2008). Bepaalde modules in deze nieuwe richtlijn zijn overgenomen uit de richtlijn uit 2008 en de inhoud is geactualiseerd. Dit geldt voor de modules: Organisatie van zorg, Zelfmanagement bevorderen, Somatische aspecten en Kinderwens, zwangerschap, bevalling en kraambedperiode. In deze modules is voor de wetenschappelijke onderbouwing de methode gebruikt uit de richtlijn van 2008, die afwijkt van de methode in de rest van de nieuwe richtlijn uit 2015. In deze modules is relevante literatuur beschrijvend samengevat (er is geen meta-analyse gemaakt) en zijn de zoekstrategie, de selectiecriteria en de beoordelingscriteria naar aanleiding waarvan onderzoeken zijn geïncludeerd en meegewogen in de conclusies en aanbevelingen, niet expliciet beschreven. Wel is zo veel mogelijk aangegeven op welk onderzoek of welke onderzoeken de conclusies en aanbevelingen gebaseerd zijn.
Tabel 3 Methodologische ondersteuning
De werkgroep heeft tijdens het ontwikkelingsproces besloten een specifieke module over ouderen toe te voegen. Deze module bevat een overzicht van eventuele benodigde aanpassingen in de diagnostiek en behandeling van ouderen. Voor dit onderwerp is geen systematische literatuurreview (inclusief systematische search, selectie en beoordeling van onderzoeken) uitgevoerd. De opbouw van deze module verschilt derhalve van de modules waarvoor een specifieke literatuurreview is gemaakt. Per submodule wordt inleidende informatie gegeven, waarin waar mogelijk een (niet-systematische) wetenschappelijke onderbouwing en praktijkoverwegingen zijn opgenomen. Deze inleidende informatie wordt, indien van toepassing, gevolgd door aanbevelingen voor de klinische praktijk. Tabel 4 vat samen welke methoden per module zijn toegepast voor het vaststellen van de wetenschappelijke evidence.
Tabel 4. Methoden voor vaststellen evidence per module
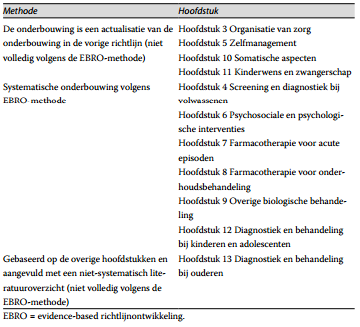
Onderschrift: hoofdstuk kan vertaald worden naar module.
Zoekstrategie
Om de klinische uitgangsvragen te kunnen beantwoorden, is door de informatiespecialisten van nice, in overleg met de werkgroepleden op systematische wijze literatuuronderzoek verricht en is een selectie gemaakt binnen de gevonden onderzoeken volgens vooraf vastgestelde selectiecriteria. Er is gezocht naar bestaande (buitenlandse) evidence-based richtlijnen voor de zorg voor volwassenen met een bipolaire stoornis, systematische reviews en oorspronkelijke onderzoeken. In de literatuursearches is gezocht naar literatuur in de Engelse, Nederlandse, Franse en Duitse taalgebieden. Voor het zoeken naar publicaties is gebruikgemaakt van de volgende informatiebronnen.
- Allied and Complementary Medicine (amed).
- Applied Social Services Index and Abstracts (assia).
- Australian Education Index (aei).
- British Education Index (bei).
- Cochrane Central Register of Controlled Trials (central).
- Cochrane Database of Absracts of Reviews of Effects (dare).
- Cochrane Database of Systematic Reviews (cdsr).
- Cumulative Index to Nursing and Allied Health Literature (cinahl).
- Education Resources in Curriculum (eric).
- Excerpta Medica database (Embase).
- Health Management Information Consortium (hmic).
- Health Technology Assessment (hta) database.
- International Bibliography of Social Science (ibss).
- medline; medline In-Process.
- Psycbooks.
- Psycextra.
- Psychological Information Database (Psycinfo).
- Social Services Abstracts.
- Sociological Abstracts.
Selectiestrategie
Bij de selectie van artikelen zijn de volgende criteria gehanteerd.
- Geeft het gevonden onderzoek voldoende antwoord op de uitgangsvraag (evalueert het onderzoek de essentiële en belangrijke uitkomstmaten volgens grade (Grading of Recommendations Assessment, Development and Evaluation)? Zie voor meer informatie over grade verderop in deze module, onder Beoordeling van de kwaliteit van het bewijs (met tabel 5).
- Sluit de doelgroep van het gevonden onderzoek voldoende aan bij de doelgroep van de richtlijn (kinderen, adolescenten, volwassenen, en volwassenen ouder dan 60 jaar met een van de bipolaire-stemmingsstoornissen, of bij wie men een van die stoornissen vermoedt)? (Literatuur gezocht over kinderen vanaf 12 jaar.)
- Is de bestudeerde groep voldoende groot? (Aantal wisselt per uitgangsvraag.)
- Is er sprake van een randomised controlled trial (rct), een cohortonderzoek, een crosssectioneel onderzoek, een patiënt-controleonderzoek of een wetenschappelijk verantwoord kwalitatief onderzoek (waaronder gedegen observationeel onderzoek en caseseries)?
- Bij een longitudinaal onderzoek: is er sprake van een voldoende lange follow-upperiode?
- Zie voor meer informatie over de zoekstrategie het bijbehorende aanverwant en voor meer informatie over de selectiecriteria per uitgangsvraag de reviewprotocollen in de aanverwanten.
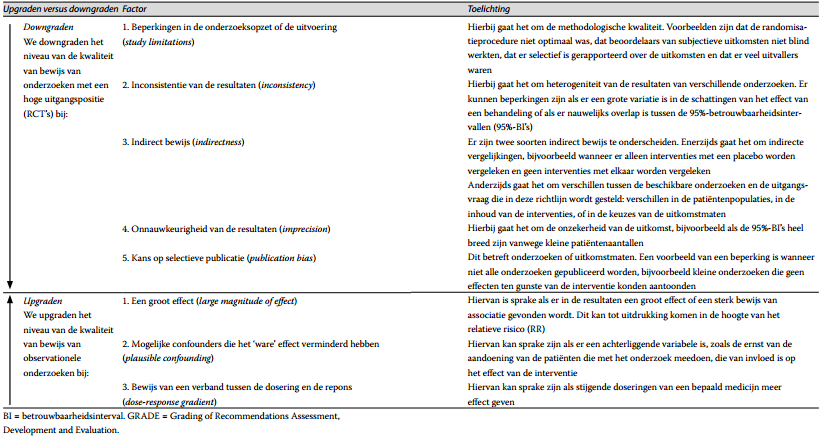
Tabel 5. GRADE-factoren voor downgraden en upgraden. Het niveau van de kwaliteit van het bewijs (zeer laag, laag, matig en hoog) geeft weer welke mate van vertrouwen men heeft in de schatting van het effect van een behandeling
Extrapolatie
In deze richtlijn is extrapolatie toegepast wanneer de richtlijnwerkgroep de klinische uitgangsvraag belangrijk achtte, maar er geen primaire data over adolescenten of volwassenen met een bipolaire stoornis beschikbaar waren of deze onvoldoende werden geacht. Per klinische uitgangsvraag heeft de richtlijnwerkgroep besloten of geëxtrapoleerd kon worden vanuit literatuur over volwassenen met een bipolaire stoornis en vanuit literatuur over een populatie met schizofrenie. Wanneer werd besloten om te extrapoleren, hield de werkgroep in de gaten of de extrapolatiepopulatie op bepaalde algemene kenmerken overeenkwam met de populatie in de richtlijn (zoals op leeftijd, sekse, ernst van de stoornis) en dat andere aspecten van het probleem (zoals bijwerkingen) en uitkomsten (zoals verbeterde toegang tot diensten) gelijk waren. Extrapolatie werd alleen toegepast wanneer de kwaliteit van de data gelijkwaardig was. Modules waarin extrapolatie is toegepast zijn: Organisatie van zorg, Diagnostiek en behandeling van kinderen en adolescenten en Diagnostiek en behandeling van ouderen.
Beoordeling van de kwaliteit van het bewijs
Onderzoeken werden door twee personen beoordeeld op het risico op bias met behulp van de Cochrane Collaboration Risico van Bias Assessment Tool (Higgins e.a., 2008). Verschil in beoordeling werd met een derde persoon besproken en opgelost door middel van consensus. Elk onderzoek werd beoordeeld op:
- randomisatie en toewijzing;
- blindering van de deelnemers, beoordelaars, en therapeuten;
- gehanteerde methode om met uitval van deelnemers om te gaan;
- of alle uitkomsten zijn gerapporteerd.
Risico op bias kon worden beoordeeld als hoog (serieuze kans op beïnvloeding van het resultaat), laag (waarschijnlijk geen invloed op het resultaat), of onduidelijk.
Voor het bewijs over interventies is daarna het bewijs van de onderzoeken per uitkomstmaat gegradeerd met behulp van Grading of Recommendations Assessment, Development and Evaluation (grade). De kwaliteit van het bewijs kent daarbij vier niveaus: zeer laag, laag, matig en hoog. Het onderzoeksdesign bepaalt de uitgangspositie van de kwaliteit van bewijs. Gerandomiseerde gecontroleerde onderzoeken (rct’s) hebben over het algemeen meer bewijskracht dan observationele onderzoeken. Daarom is hun uitgangspositie hoog, terwijl de uitgangspositie van observationele onderzoeken laag is. De kwaliteit van het bewijs per uitkomstmaat wordt, behalve door de methodologische kwaliteit van de individuele onderzoeken, ook bepaald door andere factoren, zoals de mate van consistentie van de gevonden resultaten uit de verschillende onderzoeken, en de precisie van de gevonden uitkomst (zie tabel 5). Grade is niet toegepast bij vragen over screening en diagnostiek. De belangrijkste reden hiervoor is dat grade momenteel nog vooral geschikt is voor interventieonderzoeken.
Samenvatten van de resultaten
Van elk onderzoeksartikel is een samenvatting gemaakt in een zogeheten evidencetabel, waarin de belangrijkste kenmerken van individuele onderzoeken zijn opgenomen (bij een rct zijn dat bijvoorbeeld het doel van het onderzoek, het onderzoeksdesign, de patiëntkenmerken, de interventies, de uitkomstmaten en de resultaten). De resultaten van onderzoeken naar organisatie van zorg, screening en diagnostiek, somatische aspecten, diagnostiek en behandeling ouderen, en kinderwens en zwangerschap zijn op beschrijvende wijze samengevat (een narratieve review). Bij de uitgangsvragen over interventies was het oorspronkelijke doel om voor elke uitkomstmaat een meta-analyse uit te voeren, om de omvang van het klinisch effect van de interventie samen te vatten. De data uit oorspronkelijke onderzoeken worden hiervoor verwerkt in een forest plot, die een grafische weergave van de meta-analyse geeft (zie figuur 1 voor een voorbeeld van een forest plot).
Figuur 1. Voorbeeld van een forest plot met toelichting
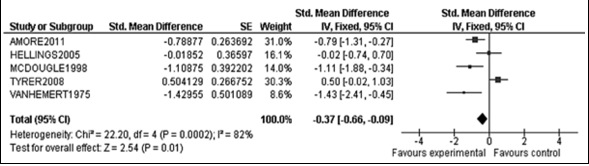
Wanneer er onvoldoende data beschikbaar waren om een meta-analyse uit te voeren, stelden de reviewers een narratieve (beschrijvende) review van het beschikbare bewijs op. Bij de interventieonderzoeken is de waardering van de kwaliteit van het bewijs met behulp van de grade-methodiek in deze narratieve reviews opgenomen. De kwaliteitsbeoordeling en een samenvattende beschrijving van de verschillende onderzoeken worden voor elke uitgangsvraag beschreven onder het kopje ‘Literatuuronderzoek’.
Uitgangsvragen
Deze richtlijn is ontwikkeld op geleide van uitgangsvragen die gebaseerd zijn op knelpunten die de disciplines ervaren bij screening, diagnostiek en behandeling van volwassenen met een bipolaire stoornis. Deze uitgangsvragen zijn vastgesteld door nice, op basis van een knelpuntenanalyse uitgevoerd in Groot-Brittannië. Om nauwe samenwerking met nice mogelijk te maken, heeft de Nederlandse richtlijnwerkgroep deze Britse uitgangsvragen grotendeels overgenomen voor de huidige richtlijn. Om aan te sluiten bij de bestaande monodiscipliniare Richtlijn bipolaire stoornissen (Nolen e.a., 2008), heeft de Nederlandse werkgroep daarnaast drie eigen uitgangsvragen geformuleerd: over zwangerschap bij bipolaire stoornissen, zelfmanagement, en organisatie van zorg. De werkgroep heeft tijdens het ontwikkelingsproces besloten om ook een overzicht te geven van eventuele benodigde aanpassingen in de diagnostiek en behandeling van kinderen en adolescenten, en van ouderen. Dit is respectievelijk opgenomen in hoofdstuk 12, Diagnostiek en behandeling bij kinderen en adolescenten, en hoofdstuk 13, Diagnostiek en behandeling bij ouderen. Dit is een aanvulling op de uitgangsvragen van nice. De richtlijn is geen leerboek waarin zo veel mogelijk beschikbare kennis over een onderwerp wordt opgenomen, maar een document met praktische aanbevelingen over knelpunten uit de praktijk. Dat betekent dat praktijkproblemen zo veel mogelijk uitgangspunt zijn van de teksten in de richtlijn. Dat betekent ook dat de wijze waarop die praktijkproblemen worden opgelost, meer aandacht krijgt dan de vraag welke discipline de problemen dient aan te pakken of op te lossen. De richtlijn is een document waarin staat hoe optimale screening, diagnostiek en behandeling er inhoudelijk uitzien. Indien mogelijk wordt ook beschreven in welke vorm een interventie het beste aangeboden kan worden. Daarnaast worden in een apart hoofdstuk aanbevelingen gedaan voor de organisatie van zorg. In deze richtlijn worden de ‘klinische uitgangsvragen’ behandeld in de verschillende hoofdstukken.
Aanbevelingen
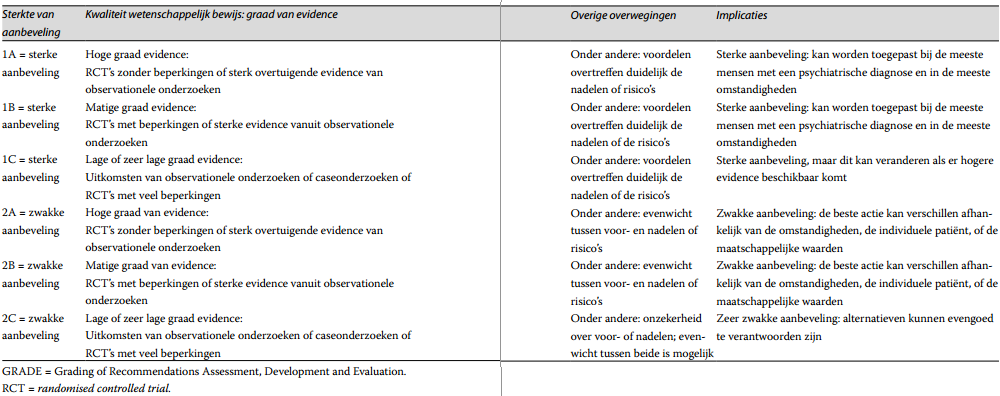
Aanbevelingen kunnen gegradeerd worden als sterk of zwak (voorwaardelijk). Wanneer de kwaliteit van het bewijs voor de positieve en negatieve effecten van een interventie hoog is, kan dit leiden tot een sterke aanbeveling, en omgekeerd: wanneer de bewijskracht laag tot zeer laag is, kan dit een zwakke aanbeveling opleveren. Een zwakke aanbeveling geeft meer ruimte om af te wijken en aandacht te schenken aan alternatieven die passen bij de behoeften van de patiënt, terwijl bij een sterke aanbeveling die ruimte beperkt is.
Echter, de kracht van het wetenschappelijke bewijs is niet de enige factor die de sterkte van de aanbevelingen bepaalt. De aanbevelingen zijn gebaseerd op enerzijds wetenschappelijk bewijs, en anderzijds op overige overwegingen, zoals: praktijkervaringen van de werkgroepleden, ervaringen en voorkeuren van patiënten met een bipolaire stoornis en familie, kosten, beschikbaarheid (in verschillende echelons) en organisatorische aspecten. Deze laatste zijn opgenomen onder het kopje ‘Overige overwegingen’ (zie tabel 6).
Tabel 6. Bepaling van sterkte van aanbeveling volgens GRADE
Methode health economics
Het doel van health economics is om bij te dragen aan de ontwikkeling van richtlijnen: door bewijs te leveren over de kosteneffectiviteit van interventies voor volwassenen met een bipolaire stoornis. Dit is bereikt door:
systematische literatuursearch naar bestaand economisch bewijs; beslissingsanalytisch economisch modelleren.
Systematische literatuursearches naar economisch bewijs zijn uitgevoerd voor alle gebieden die aan bod komen in de richtlijn. Het economisch modelleren (modelleren is het op grond van modellen nabootsen van de werkelijkheid met, in dit geval, als doel om de kosten en effecten van interventies te voorspellen) heeft plaatsgevonden op gebieden waarop belangrijke implicaties voor de benodigde middelen werden verwacht, waarop de huidige mate van onzekerheid over de kosteneffectiviteit significant was, en van een economische analyse werd verwacht dat deze de onzekerheid zou kunnen verminderen.
Deze economische modellering vond plaats volgens The guidelines manual (nice, 2012). De rationale voor prioritering van bepaalde klinische uitgangsvragen voor het economisch modelleren was beschreven in een economisch plan, opgesteld in overeenstemming met nice, de richtlijnwerkgroep, de gezondheidseconoom en andere leden van het technische team. Op basis hiervan is een economisch model ontwikkeld om de kosteneffectiviteit te bepalen van medicatie bij volwassenen met een bipolaire stoornis in een acute depressieve episode.
Zoekstrategie
Er is een systematische literatuurzoekstrategie uitgevoerd om al het relevante bewijs op te sporen. De zoekstrategieën zijn beperkt tot economische onderzoeken en health technology assessment reports, en zijn uitgevoerd in de volgende databanken:
- EconLit (the American Economic Association’s electronic bibliography);
- Health Technology Assessment- (hta-) database;
- Embase;
- medline; medline In-Process;
- nhs Economic Evaluation Database (nhseed);
- Psycinfo.
Daarnaast werden Google en Google Scholar doorzocht op onderzoeken die mogelijk waren gemist door de elektronische databanken. Verder werd literatuur in eerdere richtlijnen gecontroleerd. Enig relevant bewijs vanuit de klinische literatuursearch werd in deze periode aan de gezondheidseconoom beschikbaar gesteld. De zoektermen voor de economische searches zijn te vinden onder Aanverwanten.
Selectiestrategie
De volgende selectiecriteria zijn toegepast om vanuit de resultaten van economische searches onderzoeken te selecteren voor nadere evaluatie.
- Er zijn alleen onderzoeken geïncludeerd van Organisation for Economic Co-operation en ontwikkelde landen (Organisation for Economic Co-operation and Development (oecd), omdat het doel van de review was om economische informatie op te sporen die toepasbaar is op de Nederlandse en Britse context.
- Selectiecriteria voor soorten klinische condities, gebruikers van zorg en interventies die worden beoordeeld waren identiek aan die in de klinische literatuurreviews.
- Een voorwaarde voor inclusie van onderzoeken was dat deze voldoende details beschreven over methoden en resultaten en dat de gegevens en de resultaten van het onderzoeken extraheerbaar waren. Dit om het mogelijk te maken om de methodologische kwaliteit van het onderzoeken te beoordelen. Posterpresentaties en abstracts werden geëxcludeerd.
- Zowel volledige economische evaluaties die twee of meer opties vergeleken en die kosten en consequenties beoordeelden, zijn meegenomen, als eenvoudige kostenanalyses.
- Economische onderzoeken zijn meegenomen wanneer ze gegevens over klinische effectiviteit gebruikten vanuit een rct, een cohortonderzoek, een systematische review en meta-analyse, of klinische onderzoeken.
Beoordelingsstrategie
Alle economische artikelen die voldeden aan de inclusiecriteria, zijn beoordeeld op hun toepasbaarheid en kwaliteit met behulp van de methodologische checklist voor economische evaluaties van nice, die is opgenomen in de aanverwanten van deze richtlijn. De methodologische checklist voor economische evaluaties werd ook toegepast op het economische model dat specifiek voor deze richtlijn is ontwikkeld. Onderzoeken die volledig of gedeeltelijk voldeden aan de criteria voor toepasbaarheid en kwaliteit zoals beschreven in de methodologische checklist, werden nader beschouwd tijdens het proces van richtlijnontwikkeling, samen met de resultaten van het economisch model. Ook de ingevulde methodologische checklists voor alle economische evaluaties die voor deze richtlijn zijn bestudeerd, zijn opgenomen in de aanverwanten.
Beschrijving van de resultaten en conclusies
Het economische bewijs dat is geëvalueerd voor deze richtlijn, is weergegeven in de verschillende modulen, volgend op het relevante klinische bewijs. Methoden en resultaten van de economische modellering zijn opgenomen als aanverwant. Kenmerken en resultaten van alle geëvalueerde onderzoeken zijn samengevat in economische bewijsprofielen, samen met bijbehorende klinische bewijsprofielen volgens grade.

