Zwangerschap en bipolaire stoornissen
Uitgangsvraag
Wat zijn veilige en effectieve behandelinterventies voor vrouwen met een bipolaire stoornis die zwanger zijn? En welke negatieve gevolgen kunnen deze interventies hebben voor het (ongeboren) kind?
Aanbeveling
- Als een vrouw met een bipolaire stoornis meldt zwanger te zijn of te willen worden, is het raadzaam om samen met de vrouw en haar partner een zwangerschapsplan op te stellen voor de periode van de zwangerschap, de bevalling en de postpartumperiode (Stevens e.a. 2018; Verboom e.a., 2024)
- Of bestaande (onderhouds)medicatie moet worden voortgezet, hangt af van de aanwezigheid van risicofactoren (frequentie en ernst van eerdere episoden; korte duur van stabiele perioden; jonge leeftijd; eerste zwangerschap; eerder perinatale stemmingsepisoden van de vrouw of in haar familie) en de voorkeur van de vrouw en haar partner, waarbij wordt meegewogen dat afbouwen van medicatie de recidiefkans vergroot (Stevens e.a., 2019).
- Met name in de eerste maanden post partum is er een sterk verhoogd recidiefrisico (Wesseloo e.a. 2016). Ook als onderhoudsmedicatie na gezamenlijke besluitvorming weloverwogen wordt afgebouwd, wordt sterk aanbevolen om die, en dan bij voorkeur lithium, onmiddellijk na de bevalling te herstarten in dezelfde of iets hogere dosis (zie onder).
- Als medicatie toch nodig blijkt te zijn dan wordt aanbevolen die medicatie te geven die in het verleden effectief is gebleken, mits die als (relatief) veilig kan worden beschouwd.
- Als tijdens de zwangerschap een stemmingsstabilisator wordt gebruikt dan heeft monotherapie de voorkeur.
- Lithium is het preparaat van eerste keuze (Geddes & Miklowitz, 2013; Gentile, 2012).
- Indien lithium tijdens de zwangerschap wordt voortgezet, moeten de dosering en de frequentie van de bloedspiegelcontroles daarop worden aangepast (zie onder).
- Prenataal onderzoek d.m.v. echoscopie en vruchtwaterpunctie kan de eventuele aanwezigheid aantonen van een Ebstein anomalie (hartafwijking) als gevolg van lithiumgebruik, en van spina bifida als gevolg van gebruik van anticonvulsiva.
- Het is van belang dat er tijdig overleg plaatsvindt met de gynaecoloog en/of verloskundige over prenatale diagnostiek, over zwangerschapsbegeleiding in de eerste en/of tweede c.q. derde lijn, en over een eventuele klinische bevalling en klinisch kraambed; eventueel ook over inleiden van de bevalling.
- Bij het gebruik van psychofarmaca tijdens de zwangerschap dient de bevalling klinisch plaats te vinden. Dit met het oog op de complicaties die kunnen optreden bij moeder en kind. Bij het gebruik van SSRI’s dient de pasgeborene minimaal 12 uur geobserveerd te worden vanwege persisterende pulmonale hypertensie (PPHN) en onttrekkingsverschijnselen.
- De meerwaarde van aanwezigheid van een kinderarts bij de bevalling en de duur en plaats van observatie van de pasgeborene dient bepaald te worden door het POP team zoals vastgelegd in het zwangerschaps- en bevallingsplan.
Overwegingen
- Alle besluiten over al dan niet medicamenteuze behandeling worden in principe door de patiënte en haar partner genomen, waarbij de hulpverlener zo adequaat mogelijke informatie geeft, zodat beslissingen weloverwogen gemaakt kunnen worden (shared decision making).
- Elektroconvulsieve therapie (ECT) is een relatief veilige en effectieve behandeloptie tijdens de zwangerschap als medicatie is gecontra-indiceerd (Bulbul e.a., 2013).
- Patiënten zijn gebaat bij duidelijkheid en eensluidende adviezen. Derhalve is het zinvol om een zwangerschapsplan (Verboom e.a., 2024) te maken en dit onder te verdelen in verschillende fasen (preconceptiefase, zwangerschap, bevalling en postpartumperiode). Hierin staan de gemaakte afspraken over al dan niet gebruiken van medicatie tijdens de zwangerschap en de postpartumperiode en afspraken over de bevalling (al dan niet klinisch). Dit zwangerschapsplan wordt ook aan de betrokken hulpverleners (verloskundige of gynaecoloog, huisarts, eventueel kinderarts) gegeven, zodat allen op de hoogte zijn van de gemaakte afspraken (zie ook Kenniscentrum Bipolaire Stoornissen: www.kenbis.nl).
- Er dient een goede samenwerking te zijn tussen de psychiater, verpleegkundig specialist of de psychiatrisch verpleegkundige, de gynaecoloog of de verloskundige, en de kinderarts. Op een aantal plekken in Nederland bestaan zogeheten pop-poli’s (poliklinieken psychiatrie – obstetrie (verloskunde) – pediatrie (kindergeneeskunde)), die overigens niet altijd dezelfde werkwijze hebben. Bij onvoldoende ervaring in de behandeling van zwangeren met een bipolaire stoornis en bijvoorbeeld onzekerheden over teratogeniteit en het risico op terugval in de postpartumperiode kan het zinvol zijn om consultatie te vragen bij een centrum met expertise in bipolaire stoornissen en zwangerschap (voor behandelcentra, zie het Landelijk Kenniscentrum Psychiatrie en Zwangerschap: www.lkpz.nl).
- Indien gekozen wordt voor (continueren van de) medicamenteuze behandeling bij een kinderwens en/of zwangerschap, is het zinvol om polyfarmacie te vermijden (bij polyfarmacie neemt het risico op teratogeniteit toe, zeker bij de anticonvulsiva), en een zo laag mogelijke dosering na te streven.
- Hoewel van de stemmingsstabilisatoren lithium het middel van voorkeur is tijdens de zwangerschap, betekent dit niet dat een zwangere vrouw altijd overgezet moet worden op lithium; er kan immers een goede reden zijn waarom de vrouw eerder geen lithium voorgeschreven heeft gekregen.
- Als een vrouw tijdens de zwangerschap een recidief krijgt dan is het te overwegen om (ook) een niet-medicamenteuze behandeling te starten, zoals in geval van depressie psychotherapie (cognitieve gedragstherapie (CGT), interpersoonlijke en sociaal-ritmetherapie (IP-SRT) of lichttherapie.
- Bij de behandeling van zwangere vrouwen met een bipolaire stoornis is het niet zinvol rekening te houden met kosten van medicatie of bijvoorbeeld een klinisch kraambed of verlengde kraamzorg, vanwege het belang van de stabiliteit van moeder en kind. Een decompensatie tijdens de zwanger- schap of in de postpartumperiode zal bovendien vele malen duurder zijn dan de kosten van de preventieve maatregelen.
- Voor een man met een bipolaire stoornis wiens partner zwanger is of wil worden, kan de periode van kinderwens, zwangerschap, bevalling en postpartum een stressvolle periode zijn met verstoringen van het dag- nachtritme. De aanstaande vader met een bipolaire stoornis verdient dus preventieve aandacht. Stresspreventie; het voorkomen van slaaptekorten; bewustwording van (rol-) veranderingen binnen het gezin; en het tijdig herkennen van manische en depressieve symptomen zullen besproken moeten worden. Het is zinvol om gemaakte afspraken in het signaleringsplan vast te leggen (Stevens e.a., 2014).
Onderbouwing
Achtergrond
In deze paragraaf worden, naast enkele andere aandachtspunten, vooral de voor- en nadelen van medicatiegebruik tijdens de zwangerschap bij vrouwen met een bipolaire stoornis besproken. Tevens worden verschillende medicijnen kort besproken. De risico’s van stoppen met medicatie versus de risico’s van de bipolaire stoornis zullen tegen elkaar afgewogen moeten worden (Sharma & Pope, 2012).
Medicatiegebruik kent enerzijds de volgende risico’s:
- Teratogeniteit (het risico op door medicatie veroorzaakte aangeboren aandoeningen).
- Een iets vergrote kans op miskraam (zie onder lithium).
- Neonatale toxiciteit en onthouding (problemen, die de neonaat na de geboorte ondervindt door tijdens de zwangerschap gebruikte medicatie).
- Gedrags- en cognitieve problemen op de lange termijn.
- Grotere kans op schuldgevoelens indien er problemen bij het kind optreden.
- Borstvoeding wordt bij sommige psychofarmaca afgeraden.
Een acute stemmingsepisode kent anderzijds de volgende risico’s:
- Onbehandelde ziekte kan geboortegewicht en tijdstip geboorte beïnvloeden (Bodén e.a., 2012; Goedhart e.a., 2010).
- Bij een depressie is er mogelijk een schadelijk effect van stress op de foetus met impact op de (hersen)ontwikkeling (Biaggi e.a., 2025; Deave e.a., 2008; Koc e.a. 2025); bij een manie kan er sprake zijn van schade door uitputting en ondervoeding van de moeder.
- Mogelijk is er een negatieve invloed op de moeder-kindgehechtheid en de latere ontwikkeling van het kind.
Stoppen met lithium vanwege een zwangerschap verhoogt het risico op een terugval tijdens de zwangerschap. Dit risico neemt toe als de medicatie abrupt wordt gestopt (Viguera e.a., 2007). Ditzelfde geldt voor het stoppen met lamotrigine wegens zwangerschap (Newport e.a., 2008). In een retrospectief onderzoek werd vergeleken wat het verschil in effect was tussen zwangeren en niet-zwangeren met een bipolaire stoornis. In de eerste 40 weken van het stoppen was de terugval gelijk voor zwangeren en niet-zwangeren (52% versus 58%), maar post partum had de groep zwangeren bijna driemaal zo vaak een terugval vergeleken met niet-zwangere vrouwen met een bipolaire stoornis (70% versus 24%). Naast medicatiegebruik is het van belang aandacht te hebben voor alcoholgebruik, roken en overgewicht; dit komt meer voor bij vrouwen met een bipolaire stoornis en kan de zwangerschap negatief beïnvloeden.
Conclusies / Summary of Findings
|
⊕OΟO |
Lithium behandeling is mogelijk effectiever dan geen lithium behandeling (bij vrouwen met BD of populatie controles) tijdens de zwangerschap in het voorkomen van een terugval, maar het bewijs is onzeker. |
|
⊕⊕⊕Ο |
Lithium behandeling tijdens 1e semester van de zwangerschap resulteert waarschijnlijk in meer geboorte afwijkingen dan geen behandeling (bij vrouwen met BD of populatie controles) hoewel deze risico’s zeer klein zijn. |
|
⊕⊕⊕Ο |
Lithium behandeling tijdens de zwangerschap resulteert waarschijnlijk in meer geboorte afwijkingen dan geen behandeling (bij vrouwen met BD of populatie controles) hoewel deze risico’s zeer klein zijn. |
|
⊕⊕⊕Ο |
Lithium behandeling tijdens 1e semester van de zwangerschap resulteert waarschijnlijk in meer geboorte afwijkingen dan geen behandeling bij vrouwen met BD hoewel deze risico’s zeer klein zijn. |
|
⊕⊕⊕Ο |
Lithium behandeling tijdens 1e semester van de zwangerschap resulteert waarschijnlijk in meer hart afwijkingen dan geen behandeling (bij vrouwen met BD of populatie controles) hoewel deze risico’s zeer klein zijn. |
|
⊕⊕⊕Ο |
Lithium behandeling tijdens de zwangerschap resulteert waarschijnlijk in meer hart afwijkingen dan geen behandeling (bij vrouwen met BD of populatie controles) hoewel deze risico’s zeer klein zijn |
|
⊕⊕OΟ |
Lithium behandeling tijdens 1e semester van de zwangerschap resulteert mogelijk niet in meer spontane abortus dan geen behandeling bij vrouwen met een affectieve stoornis. |
|
⊕⊕OΟ |
Lithium behandeling tijdens 1e trimester van de zwangerschap resulteert mogelijk niet in een lager geboortegewicht dan geen behandeling bij vrouwen met BD. |
|
⊕⊕OΟ |
Lithium behandeling tijdens 1e trimester van de zwangerschap resulteert mogelijk niet in meer vroeggeboorte dan geen behandeling bij vrouwen met BD. |
Samenvatting literatuur
Voor de wetenschappelijke onderbouwing van medicatiegebruik tijdens de zwangerschap wordt verwezen naar de aanverwanten bij deze module. Hier volgen de conclusies.
- Als tijdens de zwangerschap een stemmingsstabilisator wordt gebruikt, dan heeft monotherapie de voorkeur. Lithium is het preparaat van eerste keus (Geddes & Miklowitz, 2013; Gentile, 2012).
- Onderzoek naar associatie met lithium met aangeboren (hart-) aandoeningen en overige afwijkingen levert geen eenduidige resultaten op.
- Stoppen met profylaxe (lithium, lamotrigine) vanwege zwangerschap verhoogt het risico op terugval tijdens de zwangerschap (Newport e.a., 2008; Viguera e.a., 2007).
Tabel 1. Stemmingsstabilisatoren en zwangerschap en borstvoeding
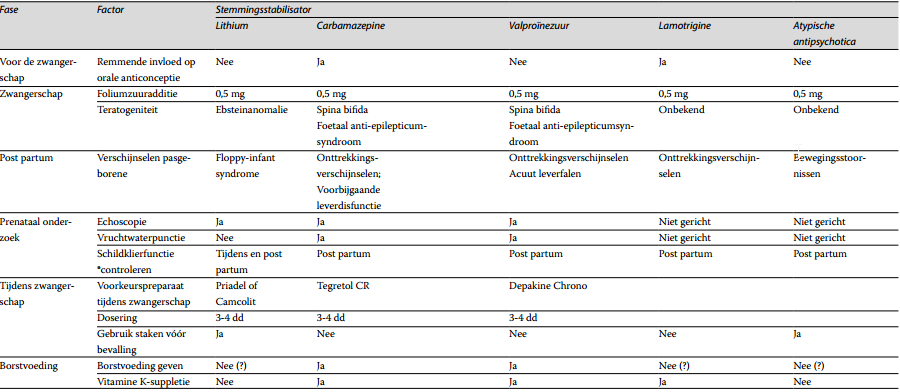
* Vanwege een verhoogde kans op postpartumthyreoïditis zijn controles van de schildklierfunctie nodig post partum, los van de gebruikte medicatie. Ook voor de zwangerschap dient een uitgangswaarde te worden bepaald
Specifieke aandachtspunten medicatiegebruik tijdens en na zwangerschap
De informatie over medicatie tijdens en na de zwangerschap is grotendeels gebaseerd op casereports en/of cohorten. Zwangere vrouwen worden immers uitgesloten van RCT’s. De kwaliteit van de evidence is in het algemeen laag, mede door het ontbreken van RCT’s.
Lithium
Lithium tijdens zwangerschap – Fornaro (2020)
In een meta-analyse werd de effectiviteit en veiligheid van lithiumbehandeling tijdens de zwangerschap en in de postpartum periode onderzocht (Fornaro et al., 2020). Er werden 24 publicaties (over 29 studies) meegenomen in het artikel. Hiervan werden 13 studies, met een totaal van 1.349.563 patiënten, geïncludeerd in de kwantitatieve analyse voor de veiligheid uitkomstmaat. De studie designs van deze kwantitatieve studies waren twee prospectieve cohort studies, en elf retrospectieve cohort studies. Lithium blootstelling vond plaats tijdens de zwangerschap. De kwantitatieve analyse voor de effectiviteit uitkomstmaat werd gebaseerd op twee RCTs, waarbij lithium blootstelling tijdens de zwangerschap en postpartum periode plaatsvond. De primaire veiligheid uitkomstmaat was het risico op malformatie. De primaire effectiviteitsuitkomst was terugval preventie. Zie tabel 10.1 onder 10.2.5.4 Evidence- en Risk of Biastabellen voor de resultaten met bijhorende GRADE’ing.
Specifieke aandachtspunten medicatiegebruik tijdens en na zwangerschap
De wetenschappelijke evidentie over medicatie tijdens en na de zwangerschap is grotendeels gebaseerd op casereports en/of cohorten, aangezien zwangere vrouwen worden uitgesloten van RCT’s. De kwaliteit van de evidence is daardoor in het algemeen laag.
Lithium
- Voor de onderhoudsbehandeling heeft lithium de voorkeur, aangezien carbamazepine en valproïnezuur in en voorafgaand aan de zwangerschap gecontra-indiceerd zijn (Poels e.a., 2018). Lamotrigine (Honeybun e.a., 2024) en atypische antipsychotica (Wang e.a., 2021) worden in de zwangerschap ook als relatief veilig beschouwd.
- Daarnaast is lithium effectief in de acute fase van de postpartumpsychose (Poels e.a., 2018).
- Lithiumgebruik is een indicatie voor tweedelijns obstetrische zorg. Bij voorkeur een vaste zorgverlener die, indien mogelijk, betrokken is bij de POPP-poli.
- Een populatiestudie uit 2017 en een meta-analyse uit 2018 concludeerden dat er een licht verhoogd risico is op aangeboren aandoeningen, waaronder een congenitale hartafwijking (Ebstein anomalie), bij gebruik van lithium tijdens de zwangerschap, maar dat dit risico kleiner is dan voorheen werd aangenomen, en het absolute risico blijft zeer laag (Patorno 2017; Di Florio e.a., 2017; Munk-Olsen e.a., 2018).
- Een uitgebreide echo (TTGUO1) bij 20 weken zwangerschap wordt geadviseerd om aangeboren afwijkingen uit te sluiten.
- Er zijn geen aanwijzingen dat er langetermijneffecten zijn bij intra-uterien aan lithium blootgestelde kinderen.
- Deze licht verhoogde kans op aangeboren afwijkingen betreft vooral gebruik van lithium in het eerste trimester en is waarschijnlijk mede afhankelijk van de dosis (Munk-Olsen e.a., 2018)
- Als wordt besloten lithium te blijven gebruiken tijdens de zwangerschap dan wordt geadviseerd om al tijdens de periode van het zwanger proberen te worden (en tijdens de zwangerschap) over te gaan op een lithiumpreparaat met een iets latere en lagere piekspiegel dan generiek lithiumcarbonaat (Priadel of Camcolit), en te streven naar een relatief lage 12-uurs bloedspiegel van 0,5 tot 0,7 mmol/l bij eenmaal per dag doseren (Wesseloo e.a., 2017).
- Er is geen evidentie dat het verdelen van de dosis over meerdere giften per dag beter is voor de ontwikkeling van het ongeboren kind dan een eenmalige dosis in de avond; handhaven van het eenmaal daags doseren is eenvoudiger voor de moeder en geeft een eenduidige 12-uurs lithiumspiegel.
- Tijdens de zwangerschap dient de bloedspiegel elke 2-4 weken te worden gecontroleerd; in het eerste en tweede trimester kan de spiegel dalen vanwege een groter verdelingsvolume en een toename van de klaring; vanaf de 32e week nog frequenter aangezien tegen het einde van de zwangerschap de lithiumklaring afneemt en dus minder lithium nodig is om eenzelfde bloedspiegel te bereiken. Praktisch zou zijn om tot week 32 de lithiumspiegel om de 3 weken te controleren, van week 32 tot week 36 om de 2 weken, en vanaf week 36 wekelijks (Deligiannidis e.a., 2014).
- Zowel fysiologische als pathologische veranderingen in de maternale hemodynamiek (dehydratie, hyperemesis, pre-eclampsie), kunnen leiden tot onverwachte spiegelwisselingen. Overweeg laagdrempelig om een extra 12-uurs spiegel te bepalen.
- Idealiter wordt de lithiumspiegel gemeten vóór en 24 uur na de partus. Tevens kreatinine en elektrolyten regelmatig controleren. Rondom de partus kan de spiegelcontrole door de verloskundig zorgverlener aangevraagd worden. Interpretatie door de voorschrijver.
- De schildklierfunctie (TSH) wordt bepaald in de 3e, 6e en 9e maand van de zwangerschap in verband met risico op maternale schildklier dysfunctie.
- Lithium gebruik gedurende de zwangerschap is niet geassocieerd met obstetrische complicaties. Associaties met diabetes, vroeggeboorte en geboortegewicht zijn onvoldoende aangetoond (Poels e.a., 2018).
- De partus dient klinisch plaats te vinden met observatie van de pasgeborene gedurende minimaal 24-48 uur; op indicatie kan een kinderarts in consult worden gevraagd, die ook bepaald of er nader onderzoek bij de pasgeborene moet worden gedaan.
- Er bestaat onvoldoende bewijs voor een gunstig effect van het staken van lithium voorafgaand aan de partus. Als de zwangere eenmaal in partu is, de eerstgeplande dosis lithium niet meer geven en na de bevalling direct (uiterlijk binnen 12 uur) weer herstarten op dezelfde dosis in één gift als voor de zwangerschap, of hoger (zie onder).
- Zeker bij een verhoogd risico op post partum episoden (eerdere post partum episode; instabiele stemming tijdens de zwangerschap) wordt in de periode direct post partum een lithiumspiegel van 0.8 tot 1.0 mmol geadviseerd.
- Als lithium na gezamenlijke besluitvorming tijdens de zwangerschap weloverwogen was gestaakt, wordt aanbevolen om het onmiddellijk na de bevalling in adequate dosis te herstarten om decompensatie met name in de eerste maand post partum te voorkomen.
Carbamazepine en valproïnezuur
- Valproïnezuur en in mindere mate carbamazepine geven een verhoogde kans op aangeboren afwijkingen, vooral spina bifida, en op cognitieve problemen bij het kind (valproïnezuur). De kans op aangeboren afwijkingen nemen toe bij een hogere dagdosering en bij polyfarmacie (Tomson e.a., 2011).
- Het gebruik van valproïnezuur tijdens de zwangerschap wordt sterk afgeraden vanwege het verhoogde risico op aangeboren afwijkingen en ernstige ontwikkelingsstoornissen (cbg, 2014).
- Indien toch voorgeschreven, wordt bij carbamazepine geadviseerd om een preparaat met vertraagde afgifte voor te schrijven, 3 tot 4 maal daags gedoseerd.
- Indien toch voorgeschreven, wordt bij valproïnezuur geadviseerd om een preparaat met vertraagde afgifte voor te schrijven, 3 tot 4 maal daags gedoseerd.
Lamotrigine
- Van lamotrigine is nog weinig bekend over de veiligheid bij zwangerschap. Vooralsnog zijn er geen aanwijzingen dat lamotrigine geassocieerd is met aangeboren afwijkingen (Campbell e.a., 2014).
- Tijdens de zwangerschap kan de lamotrigineklaring toegenomen zijn met als gevolg lagere spiegels, en kan eventuele aanpassing van de dosering noodzakelijk zijn. Post partum kunnen de spiegels fors stijgen (Deligiannidis e.a., 2014).
- Vooralsnog zijn er geen aanwijzingen voor langetermijneffecten op aan intra-uterien blootgestelde kinderen (Nadebaum e.a., 2012).
Antipsychotica
- Van olanzapine (en de andere atypische antipsychotica) is nog onvoldoende bekend om uitspraken te doen over een mogelijk verhoogd risico op aangeboren afwijkingen. Wel is er een verhoogd risico op zwangerschapsdiabetes bij de moeder en is de kans op kinderen met een hoog geboortegewicht toegenomen (Gentile, 2008). Een mogelijk voordeel van atypische antipsychotica is dat zij een gunstig effect op de slaap hebben.
- Van de klassieke antipsychotica wordt haloperidol het meest veilig geacht.
Antidepressiva
- Van de antidepressiva worden de SSRI’s relatief veilig geacht (NVOG, 2012), evenals de tricyclische antidepressiva (TCA’s) amitriptyline en nortriptyline. Clomipramine wordt geassocieerd met een verhoogd risico op congenitale cardiale aandoeningen.
- De SSRI’s zijn vanaf de twintigste week mogelijk geassocieerd met pulmonale hypertensie.
Benzodiazepinen
- De benzodiazepinen worden niet volledig veilig geacht, maar het veiligste lijken lorazepam, oxazepam en temazepam.
- In het begin van de zwangerschap is er een toegenomen kans op diverse vormen van congenitale afwijkingen.
- Aan het einde van de zwangerschap of bij het geven van borstvoeding kunnen benzodiazepinen het floppy-infant syndrome veroorzaken.
- Geadviseerd wordt terughoudend te zijn met het voorschrijven van benzodiazepinen, zeker in de laatste weken van de zwangerschap.
Zoeken en selecteren
Review protocol
|
Topic |
Interventions/ epidemiology |
|
Review question(s) |
|
|
Criteria for considering studies for the review |
|
|
Vrouwen met een bipolaire stoornis die zwanger willen worden, zwanger zijn, of borstvoeding geven. |
|
Lithium |
|
Placebo Stopzetten van medicatie tijdens zwangerschap Wachtlijst |
|
Zwangerschapsuitkomsten (vroeggeboorte, aangeboren stoornis bij kind), terugval |
|
Kwaliteit van leven |
|
Weken/Maanden |
|
|
|
In klinische setting |
|
Search strategy |
Databases searched: CINAHL, Pubmed, PsycInfo Date limiters: database inspectie van 2010 tot 2024. Other limiters, e.g. design, language, age: |
|
The review strategy |
|
Referenties
- Biaggi A, Zonca V, Anacker C, Begni V, Benedetti F, Bramante A, Braniecka A, Brenna V, Bulgheroni M, Buss C, Cavaliere L, Cecil CAM, Couch AC, de Barra D, El Marroun H, Entringer S, Grassi-Oliveira R, Jackowska M, Korosi A, Kwant PJC, Lahti J, Lekadir K, Mansuy I, Manuella F, Marizzoni M, Meyer U, Monk C, Radoš SN, Pariante CM, Pollux BJA, Priestley K, Räikkönen K, Richetto J, Riva MA, Rothmann LM, Simonetti V, Vai B, Vernon AC, Žutić M, Cattaneo A; HappyMums Consortium. Understanding, predicting, and treating depression in pregnancy to improve mothers' and offspring's mental health outcomes: The HappyMums study. Brain Behav Immun Health. 2025 Feb 8;44:100961. doi: 10.1016/j.bbih.2025.100961. PMID: 40046176; PMCID: PMC11880600.
- Deave T, Heron J, Evans J, Emond A. The impact of maternal depression in pregnancy on early child development. BJOG. 2008 Jul;115(8):1043-51.
- Di Florio A, Munk-Olsen T, Bergink V. Lithium Use in Pregnancy and the Risk of Cardiac Malformations. N Engl J Med. 2017;377:893.
- Fornaro, M., Maritan, E., Ferranti, R., Zaninotto, L., Miola, A., Anastasia, A., Murru, A., Solé, E., Stubbs, B., Carvalho, A. F., Serretti, A., Vieta, E., Fusar-Poli, P., McGuire, P., Young, A. H., Dazzan, P., Vigod, S. N., Correll, C. U., & Solmi, M. (2020). Lithium exposure during pregnancy and the postpartum period: A systematic review and meta-analysis of safety and efficacy outcomes. American Journal of Psychiatry, 177(1), 76–92. https://doi.org/10.1176/appi.ajp.2019.19030228
- Honybun E, Cockle E, Malpas CB, O'Brien TJ, Vajda FJ, Perucca P, Rayner G. Neurodevelopmental and Functional Outcomes Following In Utero Exposure to Antiseizure Medication: A Systematic Review. Neurology. 2024 Apr 23;102(8):e209175.
- Koc D, Hermans APC, Xu B, Muetzel RL, El Marroun H, Tiemeier H. Perinatal Maternal Depressive Symptoms and Brain Connectivity Among 9- to 15-Year-Old Offspring. JAMA Netw Open. 2025 Jul 1;8(7):e2523978. doi: 10.1001/jamanetworkopen.2025.23978. PMID: 40742589; PMCID: PMC12314728.
- Munk-Olsen T, Liu X, Viktorin A, Brown HK, Di Florio A, D'Onofrio BM, Gomes T, Howard LM, Khalifeh H, Krohn H, Larsson H, Lichtenstein P, Taylor CL, Van Kamp I, Wesseloo R, Meltzer-Brody S, Vigod SN, Bergink V. Maternal and infant outcomes associated with lithium use in pregnancy: an international collaborative meta-analysis of six cohort studies. Lancet Psychiatry. 2018;5:644-652.
- Patorno E, Huybrechts KF, Bateman BT, Cohen JM, Desai RJ, Mogun H, Cohen LS, Hernandez-Diaz S. Lithium Use in Pregnancy and the Risk of Cardiac Malformations. N Engl J Med. 2017;376:2245-2254.
- Poels, E.MP, Bijma, HH, Galbally, M, and Bergink V, Lithium during pregnancy and after delivery: a review. Int J Bipolar Disord (2018) 6:26
- Stevens AW, Geerling B, Kupka RW. Postpartum mania in a man with bipolar disorder: case report and a review of the role of sleep loss. Bipolar Disord. 2014;16:93-96.
- Stevens AWMM, Daggenvoorde TH, van der Klis SMD, Kupka RW, Goossens PJJ. Thoughts and Considerations of Women With Bipolar Disorder About Family Planning and Pregnancy: A Qualitative Study. J Am Psychiatr Nurses Assoc. 2018;24:118-126.
- Stevens AWMM, Goossens PJJ, Knoppert-van der Klein EAM, Draisma S, Honig A, Kupka RW. Risk of recurrence of mood disorders during pregnancy and the impact of medication: A systematic review. J Affect Disord. 2019;249:96-103.
- Verboom, H. J., Goossens, P. J., Hendriks, S. M., & Geerling, B. (2024). Women’s Experiences With a Pregnancy Relapse Prevention Plan to Prevent Mental Health Symptom Relapse. Nursing for Women's Health, 28(5), 349-355.
- Wang Z, Brauer R, Man KKC, Alfageh B, Mongkhon P, Wong ICK. Prenatal exposure to antipsychotic agents and the risk of congenital malformations in children: A systematic review and meta-analysis. Br J Clin Pharmacol. 2021;87:4101-4123.
- Wesseloo R, Kamperman AM, Munk-Olsen T, Pop VJ, Kushner SA, Bergink V. Risk of Postpartum Relapse in Bipolar Disorder and Postpartum Psychosis: A Systematic Review and Meta-Analysis. Am J Psychiatry. 2016;173(2):117-127.
- Wesseloo R, Wierdsma AI, van Kamp IL, Munk-Olsen T, Hoogendijk WJG, Kushner SA, et al. Lithium dosing strategies during pregnancy and the postpartum period. Br J Psychiatry. 2017;211:31–36.
Evidence tabellen
Tabel 10.1. Overzicht van het effect van lithiumbehandeling op zwangerschap gerelateerde uitkomstmaten bij een bipolaire stoornis.
|
Studie |
Uitkomsten |
Relatief effect |
Aantal deelnemers |
Zekerheid van het bewijs |
|
Opmerkingen |
||
|
Fornaro (2020) |
Terugval preventie |
OR: 0.16 (0.03 tot 0.89) |
48 (2) |
⨁◯◯◯ |
|
Lithium behandeling is mogelijk effectiever dan geen lithium behandeling (bij vrouwen met BD of populatie controles) tijdens de zwangerschap in het voorkomen van een terugval, maar het bewijs is onzeker. |
||
|
Fornaro (2020) |
Geboorte afwijkingen |
OR: 1.81 (1.35 tot 2.4) |
23.228 (11) |
⨁⨁⨁◯ |
|
Lithium behandeling tijdens 1e semester van de zwangerschap resulteert waarschijnlijk in meer geboorte afwijkingen dan geen behandeling (bij vrouwen met BD of populatie controles) |
||
|
Fornaro (2020) |
Geboorte afwijkingen |
OR: 1.75 (1.23 tot 2.48) |
23.300 (10) |
⨁⨁⨁◯ |
|
Lithium behandeling tijdens de zwangerschap resulteert waarschijnlijk in meer geboorte afwijkingen dan geen behandeling (bij vrouwen met BD of populatie controles) |
||
|
Fornaro (2020) |
Geboorte afwijkingen |
OR: 1.75 (1.21 tot 2.98) |
22.225 (8) |
⨁⨁⨁◯ |
|
Lithium behandeling tijdens 1e semester van de zwangerschap resulteert waarschijnlijk in meer geboorte afwijkingen dan geen behandeling bij vrouwen met BD |
||
|
Fornaro (2020) |
Hart afwijkingen |
OR: 1.96 (1.28 tot 3.00) |
15,646 (11) |
⨁⨁⨁◯ |
|
Lithium behandeling tijdens 1e semester van de zwangerschap resulteert waarschijnlijk in meer hart afwijkingen dan geen behandeling (bij vrouwen met BD of populatie controles) |
||
|
Fornaro (2020) |
Hart afwijkingen |
OR: 1.86 (1.16 tot 2.96) |
1.348.475 (12) |
⨁⨁⨁◯ |
|
Lithium behandeling tijdens de zwangerschap resulteert waarschijnlijk in meer hart afwijkingen dan geen behandeling (bij vrouwen met BD of populatie controles) |
||
|
Fornaro (2020) |
Spontane abortus |
OR: 3.77 (1.15 tot 12.39) |
1.289 (3) |
⨁⨁◯◯ |
|
Lithium behandeling tijdens 1e semester van de zwangerschap resulteert mogelijk in meer spontane abortus dan geen behandeling (bij vrouwen met BD of populatie controles) |
||
|
Fornaro (2020) |
Spontane abortus |
OR: 2.46 (0.56 tot 10.77) |
541 (3) |
⨁⨁◯◯ |
|
Lithium behandeling tijdens 1e semester van de zwangerschap resulteert mogelijk niet in meer spontane abortus dan geen behandeling bij vrouwen met BD |
||
|
Fornaro (2020) |
Laag geboorte gewicht |
OR: 1.17 (0.85 tot 1.61) |
476 (2) |
⨁⨁◯◯ |
|
Lithium behandeling tijdens 1e trimester van de zwangerschap resulteert mogelijk niet in een lager geboortegewicht dan geen behandeling bij vrouwen met BD |
||
|
Fornaro (2020) |
Vroeggeboorte |
OR: 1.17 (0.56 tot 2.44) |
476 (2) |
⨁⨁◯◯ |
|
Lithium behandeling tijdens 1e trimester van de zwangerschap resulteert mogelijk niet in meer vroeggeboorte dan geen behandeling bij vrouwen met BD |
||
a. Methodologische beperkingen: bewijs is gebaseerd op (zowel RCTs als) non-RCTs. b. Onnauwkeurigheid: <300 patiënten. c. Onnauwkeurigheid: het betrouwbaarheidsinterval laat geen klinisch relevant resultaat zien. d. Substantiële mate van heterogeniteit (I2 >50%). e. Methodologische beperkingen: hoge kans op vertekening wegens onvolledige rapportage van methoden.
Verantwoording
Beoordelingsdatum en geldigheid
Publicatiedatum : 24-03-2026
Beoordeeld op geldigheid : 24-03-2026
Uiterlijk in 2020 bepaalt het netwerk kwaliteitsontwikkeling ggz in samenspraak met de betrokken partijen of deze richtlijn nog actueel is. Zo nodig wordt een nieuwe werkgroep geïnstalleerd om de richtlijn te herzien. De geldigheid van de richtlijn komt eerder te vervallen wanneer nieuwe ontwikkelingen ertoe aanleiding geven om een vervroegd herzieningstraject te starten.
Algemene gegevens
Als onderdeel van de modulaire richtlijnherziening in 2025 is enkel de tekst onder samenvatting literatuur die niet over Lithium gaat NIET herzien.
Deze richtlijn is ontwikkeld door de richtlijnwerkgroep Bipolaire stoornissen, op initiatief van de Nederlandse Vereniging voor Psychiatrie (NVvP). Het is een multidisciplinaire richtlijn die aanwijzingen geeft voor screening, diagnostiek en behandeling van bipolaire stoornissen. De ontwikkeling is gefinancierd vanuit het gealloceerde budget van de Nederlandse Vereniging voor Psychiatrie (NVvP) van de Stichting Kwaliteitsgelden Medisch Specialisten (SKMS). Methodologisch en organisatorisch is de richtlijnontwikkeling ondersteund door het Trimbos-instituut.
Verantwoording overige tekst
Deze richtlijn is ontwikkeld door de richtlijnwerkgroep Bipolaire stoornissen, op initiatief van de Nederlandse Vereniging voor Psychiatrie (NVvP) en de beroepsvereniging Verpleegkundigen en Verzorgenden Nederland (v&vn). Het is een multidisciplinaire richtlijn die aanwijzingen geeft voor screening, diagnostiek en behandeling van bipolaire stoornissen. De ontwikkeling is gefinancierd vanuit het gealloceerde budget van de Nederlandse Vereniging voor Psychiatrie (NVvP) van de Stichting Kwaliteitsgelden Medisch Specialisten (skms). Methodologisch en organisatorisch is de richtlijnontwikkeling ondersteund door het Trimbos-instituut. De ontwikkeling vond plaats in nauwe samenwerking met het Britse National Collaborative Centre for Mental Health (nccmh), het uitvoeringsorgaan van National Institute for Health and Clinical Excellence (nice) voor onderwerpen in de geestelijke gezondheidszorg (ggz) (vanaf hier gebruiken we ‘nice’ om nccmh aan te duiden). Nice ontwikkelde gelijktijdig de Britse richtlijn Bipolar disorder (nice, 2014). Zowel voor de afbakening van de richtlijn als voor de uitgangsvragen van de richtlijn heeft de Nederlandse richtlijnwerkgroep grotendeels de keuzen gevolgd die gemaakt zijn door nice. Dit was noodzakelijk om een nauwe samenwerking tussen beide partijen mogelijk te maken. In een toekomstige update van deze Nederlandse richtlijn kan worden besloten of de afbakening en uitgangsvragen aangepast dienen te worden voor de Nederlandse situatie.
Doel en doelgroep
Als onderdeel van de modulaire richtlijnherziening in 2025 is enkel de tekst onder samenvatting literatuur die niet over Lithium gaat NIET herzien.
Doel
Deze richtlijn is ontwikkeld als hulpmiddel. De richtlijn geeft aanbevelingen en handelingsinstructies voor de screening, diagnostiek en behandeling van zowel kinderen als adolescenten, volwassenen en ouderen met een bipolaire stoornis. De aanbevelingen zijn bedoeld ter ondersteuning van de praktijkvoering van alle professionals die betrokken zijn bij de zorgverlening voor deze patiënten. De richtlijn geeft een overzicht van goed (‘optimaal’) handelen in lijn met de resultaten van wetenschappelijk onderzoek en overige overwegingen, als waarborg voor kwalitatief hoogwaardige zorg. De richtlijn kan tevens richting geven aan de onderzoeksagenda voor wetenschappelijk onderzoek naar bipolaire stoornissen.
De multidisciplinaire ontwikkelprocedure is bedoeld om de multidisciplinaire samenwerking in de dagelijkse praktijk te bevorderen. Daarnaast kan deze richtlijn vertaald worden naar monodisciplinaire richtlijnen van afzonderlijke beroepsgroepen. De richtlijn is dan te beschouwen als een moederrichtlijn voor de richtlijnen van die beroepsgroepen, waarin men aanknopingspunten kan vinden voor lokale zorgprogramma’s en protocollen. Het opstellen van lokale zorgprogramma’s en protocollen op basis van deze richtlijn wordt door de richtlijnwerkgroep aangemoedigd, aangezien de implementatie van de in deze richtlijn beschreven behandeling optimale zorg kan bevorderen.
Indien de aanbevelingen uit deze richtlijn in de concrete situatie niet aansluiten bij de wensen of behoeften van de patiënt met een bipolaire stoornis, kan beredeneerd worden afgeweken van de richtlijn, tenzij de wensen of behoeften van de patiënt naar de mening van de behandelaar hem of haar kunnen schaden, dan wel geen nut hebben. In alle gevallen komt een behandeling tot stand op basis van gezamenlijke besluitvorming door de optimaal geïnformeerde patiënt, naaste en behandelaar(s).
Afbakening
Deze richtlijn betreft de diagnostiek en behandeling van kinderen en adolescenten (12 tot 23 jaar), volwassenen en ouderen (60 jaar of ouder) bij wie er sprake is van (of er een vermoeden is van) een bipolaire stemmingsstoornis. In de richtlijn is gezocht naar oorspronkelijke onderzoeken zonder begindatum, en tot en met november 2024. In sommige gevallen zijn gepubliceerde aanvullende reviews van recenter datum geraadpleegd. Nog niet gepubliceerde onderzoeken zijn niet meegenomen.
Doelgroep
De ontwikkeling van de multidisciplinaire richtlijnen voor de ggz geschiedt primair vanuit een inhoudelijke invalshoek ten behoeve van de verbetering van de kwaliteit van de zorgverlening. De gebruikers van de richtlijn zijn doorgaans allen professioneel betrokken bij de zorg voor patiënten met een bipolaire stoornis of voor patiënten bij wie men die aandoening vermoedt.
In de werkgroep waren ook patiënten- en familieverenigingen vertegenwoordigd, waarmee het perspectief van de patiënten met een bipolaire stoornis en hun naasten in de richtlijn een plaats heeft gekregen. Daardoor kunnen ook niet-professionele zorgverleners en/of belangenverenigingen tot de gebruikers van de richtlijn kan behoren.
Verantwoording overige tekst
Doel
Deze richtlijn is ontwikkeld als hulpmiddel. De richtlijn geeft aanbevelingen en handelingsinstructies voor de screening, diagnostiek en behandeling van zowel kinderen als adolescenten, volwassenen en ouderen met een bipolaire stoornis. De aanbevelingen zijn bedoeld ter ondersteuning van de praktijkvoering van alle professionals die betrokken zijn bij de zorgverlening voor deze groepen patiënten. De richtlijn geeft een overzicht van goed (‘optimaal’) handelen volgens de resultaten van wetenschappelijk onderzoek en overige overwegingen, als waarborg voor kwalitatief hoogwaardige
zorg. De richtlijn kan tevens richting geven aan de onderzoeksagenda voor wetenschappelijk onderzoek naar bipolaire stoornissen.
Het doel is een leidraad bieden voor screening, diagnostiek en behandeling van een bipolaire stoornis. De multidisciplinaire ontwikkelprocedure was bedoeld om de multidisciplinaire samenwerking in de dagelijkse praktijk te bevorderen. Daarnaast kan deze richtlijn vertaald worden naar monodisciplinaire richtlijnen van afzonderlijke beroepsgroepen. De richtlijn is dan te beschouwen als een moederrichtlijn voor de richtlijnen van die beroepsgroepen, waarin men aanknopingspunten kan vinden voor lokale zorgprogramma’s en protocollen. Het opstellen van lokale zorgprogramma’s en protocollen op basis van deze richtlijn moedigt de richtlijnwerkgroep aan, omdat dat bevorderlijk is voor de implementatie van de in deze richtlijn beschreven optimale zorg.
Indien de aanbevelingen uit deze richtlijn in de concrete situatie niet aansluiten bij de wensen of behoeften van de patiënt met een bipolaire stoornis, moet het in principe mogelijk zijn beredeneerd af te wijken van de richtlijn, tenzij de wensen of behoeften van de patiënt naar de mening van de behandelaar hem of haar kunnen schaden, dan wel geen nut hebben.
Afbakening
Deze richtlijn betreft de diagnostiek en behandeling van jeugdigen (12 tot 23 jaar), volwassenen en ouderen (60 jaar of ouder) bij wie er sprake is van (of er een vermoeden is van) een bipolaire stoornis. In de richtlijn is gezocht naar oorspronkelijke onderzoeken zonder begindatum, en tot en met maart 2014. In sommige gevallen zijn gepubliceerde aanvullende reviews van recenter datum geraadpleegd. Nog niet gepubliceerde onderzoeken zijn niet meegenomen (wel onderzoeken ‘in press’). Zie voor meer informatie over de afbakening van de richtlijn de aanverwanten
Doelgroep
De ontwikkeling van de multidisciplinaire richtlijnen voor de ggz geschiedt primair vanuit een inhoudelijke invalshoek ten behoeve van de verbetering van de kwaliteit van de zorgverlening. De gebruikers van de richtlijn zijn doorgaans allen professioneel betrokken bij de zorg voor patiënten met een bipolaire stoornis of voor patiënten bij wie men die aandoening vermoedt.
In de werkgroep waren ook patiënten- en familieverenigingen vertegenwoordigd, waarmee het perspectief van de patiënten met een bipolaire stoornis en diens betrokkenen in de richtlijn een plaats gekregen heeft. Daardoor kunnen ook niet-professionele zorgverleners en/of belangenverenigingen tot de gebruikers van de richtlijn kan behoren.
Samenstelling werkgroep
Als onderdeel van de modulaire richtlijnherziening in 2025 is enkel de tekst onder samenvatting literatuur die niet over Lithium gaat NIET herzien.
Samenstelling werkgroep
De Multidisciplinaire richtlijn bipolaire stoornissen is ontwikkeld door de richtlijnwerkgroep Bipolaire stoornissen bij volwassenen, in opdracht van de Nederlandse Vereniging voor Psychiatrie (NVvP). De richtlijnwerkgroep, onder voorzitterschap van prof. dr. Ralph Kupka, emeritus hoogleraar bipolaire stoornissen, bestond uit psychiaters, psychologen, verpleegkundig specialisten, belangenbehartigers en ervaringsdeskundigen, allen door de (beroeps)verenigingen uitgenodigd en op persoonlijke titel aan het project verbonden.
Voorafgaande aan het ontwikkeltraject zijn kennismakingsgesprekken gevoerd met kandidaat-leden voor de werkgroep. Uit deze groep belangstellenden zijn de huidige werkgroepleden geselecteerd. Naast de richtlijnwerkgroep is een aantal experts benaderd om adviseur te worden. Deze adviseurs konden op individuele basis worden gevraagd om op verzoek van een werkgroeplid mee te denken over een specifieke uitgangsvraag. De richtlijnwerkgroep is methodologisch en organisatorisch ondersteund door het technische team van het Trimbos-instituut. Dit technische team bestond uit een projectleider, twee literatuur reviewers, een informatiespecialist, en een project assistent. De tabellen Leden werkgroep, Leden adviesgroep en Methodologische ondersteuning geven een overzicht van de samenstelling van de richtlijnwerkgroep, de klankbordgroep en het ondersteunende technische team.
Leden Werkgroep
|
|
Naam |
Organisatie |
Beroepsvereniging |
|
1. |
Prof. dr. Ralph Kupka (voorzitter) |
Amsterdam UMC; Altrecht; GGZ inGeest; Dimence |
Psychiater, NVvP |
|
2. |
dr. Manja Koenders (vicevoorzitter) |
Leiden University Faculty of Social Sciences |
Psycholoog, NIP |
|
3. |
Prof. dr. Manon Hillegers |
afd. K&J Psychiatrie Erasmus MC |
Psychiater, NVvP |
|
3. |
dr. Annemieke Dols |
UMC Utrecht |
Psychiater, NVvP |
|
4. |
dr. Imke Hanssen |
Radboud Universiteit Nijmegen |
Psycholoog, NIP |
|
5. |
dr. Bart Geerling |
Dimence |
verpleegkundig specialist, V&VN |
|
6. |
drs. Henk Mathijssen |
Plusminus |
Plusminus |
|
7. |
Elisabeth Bakker-Timmerman |
Plusminus, KenBiS |
Plusminus |
Leden adviesgroep
|
|
Naam |
Organisatie |
Beroep |
|
1. |
prof. dr. Marc Vervloet* |
Radboud UMC |
Hoogleraar nefrologie |
|
2. |
Dr. Miranda Kurver |
NHG |
Huisarts en senior wetenschappelijk medewerker richtlijnontwikkeling |
|
3. |
dr. Ingeborg Wilting |
UMC Utrecht |
klinisch farmacoloog |
|
4. |
dr. Benno Haarman |
UMC Groningen |
Psychiater |
|
5. |
dr. Rob Havermans |
Mondriaan, PsyQ |
Psychiater |
|
6. |
dr. Debbie Zittema |
GGZ Ingeest |
Psychiater en klinisch farmacoloog |
|
7. |
Bianca van Nieuwendijk |
GGZ Ingeest |
Verpleegkundig specialist |
|
8. |
Mischa van Bendegem |
Mediant |
Verpleegkundig specialist |
|
9. |
Dr. Bram Dierckx |
Erasmus MC |
Psychiater |
|
10. |
Dr. Esther Mesman |
Erasmus MC |
GZ-psycholoog |
|
11. |
Dr. Max de Leeuw |
LUMC |
Psychiater |
|
12. |
Dolf Snel |
|
Naastenperspectief |
|
13. |
Suzanne Demacker |
Altrecht |
GZ-psycholoog |
|
14. |
Dr. Melis Orhan |
Universiteit Leiden |
GZ-psycholoog |
|
15. |
Theo Hoedemaker |
Plusminus |
Naastenperspectief |
|
16. |
JRP van der Veen |
Plusminus |
ervaringsdeskundige |
|
17. |
Bernadette Wigchert |
Plusminus |
ervaringsdeskundige |
|
18. |
Mirthe Knot-Ploeg |
Plusminus |
ervaringsdeskundige |
*Marc Vervloet is namens de NIV gemandateerd om advies te verlenen op module 9 Somatische Aspecten.
Methodologische ondersteuning
|
Naam |
Ondersteuning |
|
Eva Becking |
Projectleider, Trimbos-instituut |
|
Anne van Jaarsveld |
Reviewer, Trimbos-instituut |
|
Matthijs Oud |
Reviewer, Trimbos-instituut |
|
Rikie Deurenberg |
Informatiespecialist, namens Trimbos-instituut |
|
Joyce Huls |
Projectassistent, Trimbos-instituut |
In totaal kwam de Werkgroep Bipolaire Stoornissen voorafgaand aan de commentaarfase acht keer bijeen in de periode van januari 2024 tot maart 2025. In deze periode werden de stappen van de methodiek voor evidence-based richtlijnontwikkeling (EBRO) doorlopen. De informatiespecialist verrichtte in overleg met de werkgroepleden op systematische wijze literatuuronderzoek en de reviewers maakten per uitgangsvraag een selectie in de gevonden onderzoeken (zie voor informatie over de zoekstrategie en de selectiecriteria: het reviewprotocol). De reviewers beoordeelden de kwaliteit en inhoud van de aldus verkregen literatuur en verwerkten deze per uitgangsvraag in evidentie-tabellen, GRADE-profielen, beschrijvingen van de wetenschappelijke onderbouwing en wetenschappelijke (gewogen) conclusies (per module beschreven onder “Onderbouwing”). Leden van de Werkgroep gingen op basis van de gevonden literatuur met elkaar in discussie over praktijkoverwegingen (per module beschreven onder “Overwegingen”) en aanbevelingen (per module beschreven onder “Aanbevelingen”). De werkgroepleden schreven samen met het technisch team van het Trimbos-instituut de concepttekst, welke ter becommentariëring openbaar is gemaakt. De ontvangen commentaren worden verwerkt in een commentaartabel, die tijdens een werkgroep bijeenkomst wordt besproken. Na het doorvoeren van op deze bijeenkomst voorgestelde wijzigingen wordt de definitieve richtlijn aan de opdrachtgever aangeboden.
Verantwoording overige tekst
De Multidisciplinaire richtlijn bipolaire stoornissen is ontwikkeld door de richtlijnwerkgroep Bipolaire stoornissen bij volwassenen, in opdracht van de Nederlandse Vereniging voor Psychiatrie (NVvP) en de beroepsvereniging Verpleegkundigen en Verzorgenden Nederland (v&vn). De richtlijnwerkgroep, onder voorzitterschap van prof.dr. Ralph Kupka, hoogleraar bipolaire stoornissen, bestond uit psychiaters, psychologen, verpleegkundigen, belangenbehartigers en ervaringsdeskundigen, allen door de beroepsverenigingen uitgenodigd en op persoonlijke titel aan het project verbonden.
Voorafgaande aan het ontwikkeltraject zijn kennismakingsgesprekken gevoerd met verscheidene kandidaat-leden voor de werkgroep. Uit deze groep belangstellenden zijn de huidige werkgroepleden geselecteerd. Naast de richtlijnwerkgroep is een adviesgroep samengesteld, die is gevraagd voorafgaand aan de commentaarfase schriftelijk te reageren op de conceptteksten. Leden van de adviesgroep kon tevens worden gevraagd om tijdens een werkgroepbijeenkomst mee te denken over een specifieke uitgangsvraag. De richtlijnwerkgroep is methodologisch en organisatorisch ondersteund door het technische team van het Trimbos-instituut. Dit technische team bestond uit een projectleider, een informatiespecialist, twee literatuurreviewers, een gezondheidseconoom, een notulist en een projectassistent.
In totaal kwam de richtlijnwerkgroep voorafgaand aan de commentaarfase 9 keer bijeen in een periode van 17 maanden (november 2012 - maart 2014). In deze periode werden, in samenwerking met nice, de stappen van de methodiek voor evidence-based richtlijnontwikkeling (ebro) doorlopen.
De informatiespecialisten van nice en van het Trimbos-instituut verrichtten in overleg met de werkgroepleden op systematische wijze literatuuronderzoek en maakten een selectie in de gevonden onderzoeken. De reviewers van nice en van het Trimbos-instituut beoordeelden de kwaliteit en inhoud van de aldus verkregen literatuur en verwerkten deze in evidencetabellen, beschrijvingen van de wetenschappelijke onderbouwing en wetenschappelijke (gewogen) conclusies.
Tabel 1. Leden werkgroep

Leden van de richtlijnwerkgroep gingen op basis van de gevonden literatuur met elkaar in discussie over praktijkoverwegingen en aanbevelingen. De werkgroepleden schreven samen met het technische team van het Trimbosinstituut de conceptrichtlijntekst, die ter becommentariëring openbaar is gemaakt. De ontvangen commentaren zijn verwerkt in een commentaartabel, die tijdens een werkgroepbijeenkomst is besproken. Na het doorvoeren van op deze bijeenkomst voorgestelde wijzigingen is de definitieve richtlijn aangeboden aan de opdrachtgever (Nederlandse Vereniging voor Psychiatrie (NVvP) en Verpleegkundigen & Verzorgenden Nederland (V&VN)). Hierop volgden autorisatie door de beroepsverenigingen, druk en verspreiding.
Tabel 2. Leden adviesgroep
Belangenverklaringen
Als onderdeel van de modulaire richtlijnherziening in 2025 is enkel de tekst onder samenvatting literatuur die niet over Lithium gaat NIET herzien.
|
Naam werkgroeplid |
Functie |
Nevenwerkzaamheden |
Belangen |
|
Ralph Kupka |
Hoogleraar Bipolaire stoornissen Psychiater |
Bestuurslid Akwa-GGZ Voorzitter bestuur KenBis Bestuurslid ISBD |
nvt |
|
Manja Koenders |
GZ-psycholoog i.o. specialist Universitair docent |
Docent Rino-groep Zzp supervisor |
nvt |
|
Manon Hillegers |
Hoogleraar en afdelingshoofd kinder/jeugd psychiatrie |
Bestuurslid BOPP-west ESCAP bestuurslid ISBD taskforce member |
nvt |
|
Annemieke Dols |
Psychiater |
Onderwijs en nascholing faciliteren |
nvt |
|
Bart Geerling |
Verpleegkundig specialist/hoofd Onderzoeker |
Voorzitter herziening zorgstandaard |
nvt |
|
Imke Hanssen |
Psycholoog i.o. tot GZ-psycholoog Post-doc onderzoeker |
Lid wetenschapscommissie Vereniging voor Mindfulness-Based Trainers Nederland Bestuurslid van de sectie Mindfulness-Based Cognitieve GedragsTherapie (MB-CGT) van de Vereniging voor Cognitieve Gedragstherapieën (VGCt) |
nvt |
|
Henk Matthijsen |
Voorzitter Plusminus |
Lid RvT GGZ Transparant |
nvt |
|
Elisabeth Bakker Timmerman |
Lid Plusminus Gepensioneerd ergotherapeut |
Bestuurslid KenBis Lid familieraad Parnassia
|
nvt |
Methode ontwikkeling
Evidence based
Implementatie
Recent onderzoek laat zien dat er bij richtlijntrajecten voornamelijk aandacht is voor de ontwikkeling van de richtlijn. Planmatige opgezette en onderbouwde invoering komt maar heel beperkt van de grond. Hierop dient gericht te worden aangestuurd door financiers, zodat hier al bij de start geld voor beschikbaar is. De Regieraad voor richtlijntrajecten (de Regieraad Kwaliteit van Zorg te Den Haag) onderschrijft dan ook een programmatische aanpak van de ontwikkeling, invoering én evaluatie van richtlijnen inclusief (financiële en organisatorische) middelen, om het gebruik van de richtlijnen te stimuleren, te monitoren en te evalueren (Fleuren e.a., 2010). Tno, het cbo en het Trimbos-instituut besloten deze opdracht samen uit te voeren, met als doel de complementaire inzichten en expertise te vertalen in een gemeenschappelijke visie op richtlijnen. Dit heeft geresulteerd in een praktisch instrument voor een analyse van richtlijntrajecten: Kwaliteit Richtlijnontwikkeling, Invoering en Evaluatie (krie).
Werkwijze
Als onderdeel van de modulaire richtlijnherziening in 2025 is enkel de tekst onder samenvatting literatuur die niet over Lithium gaat NIET herzien.
Werkwijze
EBRO-methode voor wetenschappelijke onderbouwing
Deze multidisciplinaire richtlijn is herzien volgens de methodiek van evidence-based richtlijnontwikkeling (EBRO). Hierbij werd de GRADE-methodiek toegepast. Er zijn ook hoofdstukken overgenomen vanuit de vorige versie van de MDR Bipolaire stoornis (2015). Hierin zijn conclusies gebaseerd op de ‘levels of evidence’ (voor informatie over deze werkwijze, raadpleeg de verantwoording van de betreffende hoofdstukken).
GRADE-methodiek
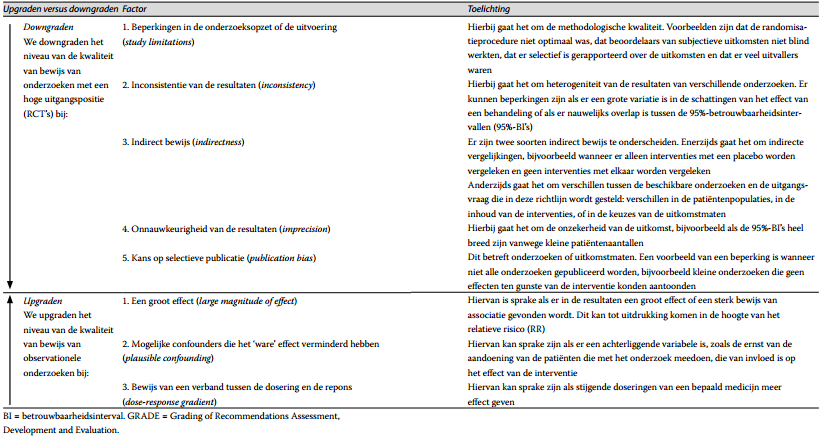
Sinds de introductie van de GRADE-methodiek in 2004 werd dit wereldwijd al snel de methode van voorkeur om wetenschappelijk bewijs te graderen ten behoeve van richtlijnontwikkeling (Guyatt et al., 2008), inclusief deze richtlijn. De GRADE-methodiek gaat er van uit dat de zekerheid van het wetenschappelijk bewijs uit randomized controlled trials (RCT’s) in beginsel hoog is vanwege de, mits goed uitgevoerd, kleine kans op vertekening (bias). In geval van observationele (niet gerandomiseerde) studies is de uitgangspositie van de zekerheid van bewijs laag. De zekerheid van het bewijs per uitkomstmaat wordt, behalve door de methodologische kwaliteit van de individuele onderzoeken, ook bepaald door andere factoren, zoals de mate van consistentie van de gevonden resultaten uit de verschillende onderzoeken en de precisie van de gevonden uitkomst (zie tabel 1.1). Bij observationeel onderzoek kan het bewijs in bepaalde gevallen omhoog worden gegradeerd.
Tabel 1.1 GRADE: Factoren voor downgraden en upgraden 1
⇓ |
We downgraden de zekerheid van bewijs van studies met een hoge uitgangspositie (RCT’s), bij: |
⇑ |
We upgraden de zekerheid van bewijs van observationele studies bij: |
|
|
||
|
|
||
|
|
||
|
|
||
|
|
||
1 De zekerheid van het bewijs (zeer laag, laag, matig en hoog) verwijst naar de mate van vertrouwen dat men heeft in de schatting van het effect van een behandelinBij de beoordeling van het wetenschappelijke bewijs ten aanzien van bovenstaande factoren werd uitgegaan van ‘Grade guidelines’, zoals ook te raadplegen in het ‘Grade handbook’ (Guyatt et al., 2013; Handbook for grading the quality of evidence and the strength of recommendations using the GRADE approach).
Legenda GRADE
Na vaststelling van het niveau van bewijs wordt dit in de bijbehorende conclusies als volgt verwoord:
|
Zekerheid |
Symbolen |
|
Signaalwoorden |
|
Hoog |
⊕⊕⊕⊕ |
“Het is aangetoond dat…” |
geeft, heeft (een effect), resulteert in |
|
Redelijk |
⊕⊕⊕◯ |
“Het is aannemelijk...” |
waarschijnlijk |
|
Laag |
⊕⊕◯◯ |
“Er zijn aanwijzingen…” |
zou kunnen, lijkt, suggereert |
|
Zeer laag |
⊕◯◯◯ |
“Het is onzeker, maar er zijn aanwijzingen dat…” |
onzeker |
Van bewijs naar aanbevelingen: Overwegingen
Naast het wetenschappelijk bewijs bepalen enkele andere factoren mede of een instrument of behandeling wordt aanbevolen. In de teksten van de vorige richtlijn-versies werd dit onder “Overige Overwegingen” beschreven.
Mee te wegen factoren om te bepalen of een instrument of behandeling wordt aanbevolen:
|
1. Kwaliteit van bewijs Hoe hoger de algehele kwaliteit van het bewijs, des te waarschijnlijker wordt het formuleren van een sterke (positieve of negatieve) aanbeveling. |
|
2. Balans tussen gewenste en ongewenste effecten Hoe groter het verschil is tussen de gewenste en ongewenste effecten, des te waarschijnlijker wordt het formuleren van een sterke (positieve of negatieve) aanbeveling. Hoe kleiner dit verschil of hoe meer onzekerheid over de grootte van het verschil, des te waarschijnlijker wordt het formuleren van een conditionele aanbeveling. Toelichting:
|
|
3. Patiëntenperspectief Hoe groter de uniformiteit in waarden en voorkeuren van patiënten bij het afwegen van de voor- en nadelen van een interventie, des te waarschijnlijker wordt het formuleren van een sterke (positieve of negatieve) aanbeveling. |
|
4. Professioneel perspectief Hoe groter de uniformiteit in waarden en voorkeuren van professionals ten aanzien van de toepasbaarheid van een interventie, des te waarschijnlijker wordt het formuleren van een sterke (positieve of negatieve) aanbeveling. Toelichting:
|
|
5. Middelenbeslag Hoe minder middelen er worden gebruikt (m.a.w. hoe lager de kosten van een interventie zijn vergeleken met de beschouwde alternatieven en andere kosten gerelateerd aan de interventie), des te waarschijnlijker wordt het formuleren van een sterke aanbeveling. Hoe meer onzekerheid over het middelenbeslag, des te waarschijnlijker wordt een conditionele aanbeveling. |
|
6. Organisatie van zorg Hoe meer onzekerheid of de geëvalueerde interventie daadwerkelijk op landelijke schaal toepasbaar is, des te waarschijnlijker wordt het formuleren van een conditionele aanbeveling. Toelichting:
|
Formulering van aanbevelingen
Afhankelijk van deze factoren kun je een instrument of behandeling wel of niet aanbevelen. We maken daarbij onderscheid tussen zwakke en sterke aanbevelingen. In het geval van een sterke aanbeveling zou je behandeling X voor alle patiënten met Y willen aanbevelen. Bij een zwakke aanbeveling is dit bijvoorbeeld afhankelijk van de voorkeuren van de patiënt in kwestie. Het is belangrijk in deze sectie expliciet te vermelden op grond waarvan een behandeling wel of niet wordt aanbevolen en ook waarom die aanbeveling zwak of sterk zou moeten zijn.
Voor de formulering van ‘sterke’ (onvoorwaardelijke) en ‘zwakke’ (voorwaardelijke) aanbevelingen is de volgende indeling aangehouden (zie tabel 1.2):
Tabel 1.2 GRADE Voorkeursformulering sterke / zwakke aanbevelingen
|
Gradering aanbeveling |
Betekenis |
Voorkeursformulering* |
|
STERK VOOR |
De voordelen zijn groter dan de nadelen voor bijna alle patiënten. Alle of nagenoeg alle geïnformeerde patiënten zullen waarschijnlijk deze optie kiezen. |
We bevelen [interventie] aan. |
|
ZWAK VOOR |
De voordelen zijn groter dan de nadelen voor een meerderheid van de patiënten, maar niet voor iedereen. De meerderheid van geïnformeerde patiënten zal waarschijnlijk deze optie kiezen. |
Overweeg [interventie], bespreek de voor- en nadelen). |
|
ZWAK TEGEN |
De nadelen zijn groter dan de voordelen voor een meerderheid van de patiënten, maar niet voor iedereen. De meerderheid van geïnformeerde patiënten zal waarschijnlijk deze optie kiezen. |
Wees terughoudend met [interventie], bespreek de voor- en nadelen). |
|
STERK TEGEN |
De nadelen zijn groter dan de voordelen voor bijna alle patiënten. Alle of nagenoeg alle geïnformeerde patiënten zullen waarschijnlijk deze optie kiezen. |
We bevelen [interventie] niet aan. |
* Het gaat hier om voorkeursaanbevelingen, deze kunnen in een enkel geval afwijken. Voor bepaalde hoofdstukken is GRADE niet toegepast (bijv. Organisatie van zorg) daar zijn uit praktisch oogpunt ook de aanbevelingen niet volgens GRADE.
Zoekstrategie
Om de uitgangsvragen te kunnen beantwoorden, is door de informatiespecialist en reviewers van het Trimbos-instituut, in overleg met de werkgroepleden, op systematische wijze literatuuronderzoek verricht en is een selectie gemaakt binnen de gevonden onderzoeken volgens vooraf vastgestelde selectiecriteria. Er is gezocht naar meta-analyses, systematische reviews en oorspronkelijke onderzoeken. In de literatuursearches is gezocht naar literatuur in de Engelse en Nederlandse taal. Voor het zoeken naar publicaties is gebruikgemaakt van Medline en Psychological Information Database (Psycinfo).
Selectiestrategie
Bij de selectie van artikelen zijn de volgende criteria gehanteerd:
- Geeft het onderwerp van het gevonden onderzoek voldoende antwoord op de uitgangsvraag: worden de binnen GRADE vastgestelde kritische en belangrijke uitkomstmaten in het onderzoek geëvalueerd? (zie voor meer informatie over GRADE verderop in deze paragraaf);
- Sluit de doelgroep van het gevonden onderzoek voldoende aan bij de doelgroep van de richtlijn;
- Is er sprake van een meta-analyse, systematic-review, randomised controlled trial (RCT), cohort onderzoek, cross-sectioneel onderzoek, patiëntcontrole onderzoek of wetenschappelijke verantwoord kwalitatief onderzoek? Bij een longitudinaal onderzoek: Is er sprake van een voldoende lange follow-up periode?;
- Zie voor meer informatie over de zoekstrategie de bijlagen per hoofdstuk en voor meer informatie over de selectiecriteria per uitgangsvraag de reviewprotocollen in de bijlagen per hoofdstuk.
Leeswijzer
Met kinderen en adolescenten bedoelen we kinderen van 8 tot 12 jaar en adolescenten van 12 tot 18 jaar. Met jongvolwassenen bedoelen we volwassenen van 18 tot 25 jaar. Met volwassenen bedoelen we mensen van 25 tot 60 jaar. Met ouderen bedoelen we oudere volwassenen van 60 jaar en ouder.
Verantwoording overige tekst
De richtlijn is ontwikkeld volgens de methodiek van de evidence-based richtlijnontwikkeling (ebro).
Samenvatting literatuur per module
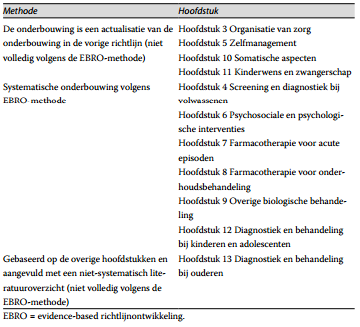
Deze multidisciplinaire richtlijn is een herziening van de Richtlijn bipolaire stoornissen (Nolen e.a., 2008). Bepaalde modules in deze nieuwe richtlijn zijn overgenomen uit de richtlijn uit 2008 en de inhoud is geactualiseerd. Dit geldt voor de modules: Organisatie van zorg, Zelfmanagement bevorderen, Somatische aspecten en Kinderwens, zwangerschap, bevalling en kraambedperiode. In deze modules is voor de wetenschappelijke onderbouwing de methode gebruikt uit de richtlijn van 2008, die afwijkt van de methode in de rest van de nieuwe richtlijn uit 2015. In deze modules is relevante literatuur beschrijvend samengevat (er is geen meta-analyse gemaakt) en zijn de zoekstrategie, de selectiecriteria en de beoordelingscriteria naar aanleiding waarvan onderzoeken zijn geïncludeerd en meegewogen in de conclusies en aanbevelingen, niet expliciet beschreven. Wel is zo veel mogelijk aangegeven op welk onderzoek of welke onderzoeken de conclusies en aanbevelingen gebaseerd zijn.
Tabel 3 Methodologische ondersteuning
De werkgroep heeft tijdens het ontwikkelingsproces besloten een specifieke module over ouderen toe te voegen. Deze module bevat een overzicht van eventuele benodigde aanpassingen in de diagnostiek en behandeling van ouderen. Voor dit onderwerp is geen systematische literatuurreview (inclusief systematische search, selectie en beoordeling van onderzoeken) uitgevoerd. De opbouw van deze module verschilt derhalve van de modules waarvoor een specifieke literatuurreview is gemaakt. Per submodule wordt inleidende informatie gegeven, waarin waar mogelijk een (niet-systematische) wetenschappelijke onderbouwing en praktijkoverwegingen zijn opgenomen. Deze inleidende informatie wordt, indien van toepassing, gevolgd door aanbevelingen voor de klinische praktijk. Tabel 4 vat samen welke methoden per module zijn toegepast voor het vaststellen van de wetenschappelijke evidence.
Tabel 4. Methoden voor vaststellen evidence per module
Onderschrift: hoofdstuk kan vertaald worden naar module.
Zoekstrategie
Om de klinische uitgangsvragen te kunnen beantwoorden, is door de informatiespecialisten van nice, in overleg met de werkgroepleden op systematische wijze literatuuronderzoek verricht en is een selectie gemaakt binnen de gevonden onderzoeken volgens vooraf vastgestelde selectiecriteria. Er is gezocht naar bestaande (buitenlandse) evidence-based richtlijnen voor de zorg voor volwassenen met een bipolaire stoornis, systematische reviews en oorspronkelijke onderzoeken. In de literatuursearches is gezocht naar literatuur in de Engelse, Nederlandse, Franse en Duitse taalgebieden. Voor het zoeken naar publicaties is gebruikgemaakt van de volgende informatiebronnen.
- Allied and Complementary Medicine (amed).
- Applied Social Services Index and Abstracts (assia).
- Australian Education Index (aei).
- British Education Index (bei).
- Cochrane Central Register of Controlled Trials (central).
- Cochrane Database of Absracts of Reviews of Effects (dare).
- Cochrane Database of Systematic Reviews (cdsr).
- Cumulative Index to Nursing and Allied Health Literature (cinahl).
- Education Resources in Curriculum (eric).
- Excerpta Medica database (Embase).
- Health Management Information Consortium (hmic).
- Health Technology Assessment (hta) database.
- International Bibliography of Social Science (ibss).
- medline; medline In-Process.
- Psycbooks.
- Psycextra.
- Psychological Information Database (Psycinfo).
- Social Services Abstracts.
- Sociological Abstracts.
Selectiestrategie
Bij de selectie van artikelen zijn de volgende criteria gehanteerd.
- Geeft het gevonden onderzoek voldoende antwoord op de uitgangsvraag (evalueert het onderzoek de essentiële en belangrijke uitkomstmaten volgens grade (Grading of Recommendations Assessment, Development and Evaluation)? Zie voor meer informatie over grade verderop in deze module, onder Beoordeling van de kwaliteit van het bewijs (met tabel 5).
- Sluit de doelgroep van het gevonden onderzoek voldoende aan bij de doelgroep van de richtlijn (kinderen, adolescenten, volwassenen, en volwassenen ouder dan 60 jaar met een van de bipolaire-stemmingsstoornissen, of bij wie men een van die stoornissen vermoedt)? (Literatuur gezocht over kinderen vanaf 12 jaar.)
- Is de bestudeerde groep voldoende groot? (Aantal wisselt per uitgangsvraag.)
- Is er sprake van een randomised controlled trial (rct), een cohortonderzoek, een crosssectioneel onderzoek, een patiënt-controleonderzoek of een wetenschappelijk verantwoord kwalitatief onderzoek (waaronder gedegen observationeel onderzoek en caseseries)?
- Bij een longitudinaal onderzoek: is er sprake van een voldoende lange follow-upperiode?
- Zie voor meer informatie over de zoekstrategie het bijbehorende aanverwant en voor meer informatie over de selectiecriteria per uitgangsvraag de reviewprotocollen in de aanverwanten.
Tabel 5. GRADE-factoren voor downgraden en upgraden. Het niveau van de kwaliteit van het bewijs (zeer laag, laag, matig en hoog) geeft weer welke mate van vertrouwen men heeft in de schatting van het effect van een behandeling
Extrapolatie
In deze richtlijn is extrapolatie toegepast wanneer de richtlijnwerkgroep de klinische uitgangsvraag belangrijk achtte, maar er geen primaire data over adolescenten of volwassenen met een bipolaire stoornis beschikbaar waren of deze onvoldoende werden geacht. Per klinische uitgangsvraag heeft de richtlijnwerkgroep besloten of geëxtrapoleerd kon worden vanuit literatuur over volwassenen met een bipolaire stoornis en vanuit literatuur over een populatie met schizofrenie. Wanneer werd besloten om te extrapoleren, hield de werkgroep in de gaten of de extrapolatiepopulatie op bepaalde algemene kenmerken overeenkwam met de populatie in de richtlijn (zoals op leeftijd, sekse, ernst van de stoornis) en dat andere aspecten van het probleem (zoals bijwerkingen) en uitkomsten (zoals verbeterde toegang tot diensten) gelijk waren. Extrapolatie werd alleen toegepast wanneer de kwaliteit van de data gelijkwaardig was. Modules waarin extrapolatie is toegepast zijn: Organisatie van zorg, Diagnostiek en behandeling van kinderen en adolescenten en Diagnostiek en behandeling van ouderen.
Beoordeling van de kwaliteit van het bewijs
Onderzoeken werden door twee personen beoordeeld op het risico op bias met behulp van de Cochrane Collaboration Risico van Bias Assessment Tool (Higgins e.a., 2008). Verschil in beoordeling werd met een derde persoon besproken en opgelost door middel van consensus. Elk onderzoek werd beoordeeld op:
- randomisatie en toewijzing;
- blindering van de deelnemers, beoordelaars, en therapeuten;
- gehanteerde methode om met uitval van deelnemers om te gaan;
- of alle uitkomsten zijn gerapporteerd.
Risico op bias kon worden beoordeeld als hoog (serieuze kans op beïnvloeding van het resultaat), laag (waarschijnlijk geen invloed op het resultaat), of onduidelijk.
Voor het bewijs over interventies is daarna het bewijs van de onderzoeken per uitkomstmaat gegradeerd met behulp van Grading of Recommendations Assessment, Development and Evaluation (grade). De kwaliteit van het bewijs kent daarbij vier niveaus: zeer laag, laag, matig en hoog. Het onderzoeksdesign bepaalt de uitgangspositie van de kwaliteit van bewijs. Gerandomiseerde gecontroleerde onderzoeken (rct’s) hebben over het algemeen meer bewijskracht dan observationele onderzoeken. Daarom is hun uitgangspositie hoog, terwijl de uitgangspositie van observationele onderzoeken laag is. De kwaliteit van het bewijs per uitkomstmaat wordt, behalve door de methodologische kwaliteit van de individuele onderzoeken, ook bepaald door andere factoren, zoals de mate van consistentie van de gevonden resultaten uit de verschillende onderzoeken, en de precisie van de gevonden uitkomst (zie tabel 5). Grade is niet toegepast bij vragen over screening en diagnostiek. De belangrijkste reden hiervoor is dat grade momenteel nog vooral geschikt is voor interventieonderzoeken.
Samenvatten van de resultaten
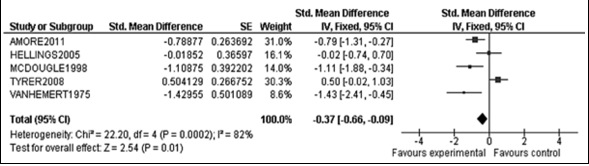
Van elk onderzoeksartikel is een samenvatting gemaakt in een zogeheten evidencetabel, waarin de belangrijkste kenmerken van individuele onderzoeken zijn opgenomen (bij een rct zijn dat bijvoorbeeld het doel van het onderzoek, het onderzoeksdesign, de patiëntkenmerken, de interventies, de uitkomstmaten en de resultaten). De resultaten van onderzoeken naar organisatie van zorg, screening en diagnostiek, somatische aspecten, diagnostiek en behandeling ouderen, en kinderwens en zwangerschap zijn op beschrijvende wijze samengevat (een narratieve review). Bij de uitgangsvragen over interventies was het oorspronkelijke doel om voor elke uitkomstmaat een meta-analyse uit te voeren, om de omvang van het klinisch effect van de interventie samen te vatten. De data uit oorspronkelijke onderzoeken worden hiervoor verwerkt in een forest plot, die een grafische weergave van de meta-analyse geeft (zie figuur 1 voor een voorbeeld van een forest plot).
Figuur 1. Voorbeeld van een forest plot met toelichting
Wanneer er onvoldoende data beschikbaar waren om een meta-analyse uit te voeren, stelden de reviewers een narratieve (beschrijvende) review van het beschikbare bewijs op. Bij de interventieonderzoeken is de waardering van de kwaliteit van het bewijs met behulp van de grade-methodiek in deze narratieve reviews opgenomen. De kwaliteitsbeoordeling en een samenvattende beschrijving van de verschillende onderzoeken worden voor elke uitgangsvraag beschreven onder het kopje ‘Literatuuronderzoek’.
Uitgangsvragen
Deze richtlijn is ontwikkeld op geleide van uitgangsvragen die gebaseerd zijn op knelpunten die de disciplines ervaren bij screening, diagnostiek en behandeling van volwassenen met een bipolaire stoornis. Deze uitgangsvragen zijn vastgesteld door nice, op basis van een knelpuntenanalyse uitgevoerd in Groot-Brittannië. Om nauwe samenwerking met nice mogelijk te maken, heeft de Nederlandse richtlijnwerkgroep deze Britse uitgangsvragen grotendeels overgenomen voor de huidige richtlijn. Om aan te sluiten bij de bestaande monodiscipliniare Richtlijn bipolaire stoornissen (Nolen e.a., 2008), heeft de Nederlandse werkgroep daarnaast drie eigen uitgangsvragen geformuleerd: over zwangerschap bij bipolaire stoornissen, zelfmanagement, en organisatie van zorg. De werkgroep heeft tijdens het ontwikkelingsproces besloten om ook een overzicht te geven van eventuele benodigde aanpassingen in de diagnostiek en behandeling van kinderen en adolescenten, en van ouderen. Dit is respectievelijk opgenomen in hoofdstuk 12, Diagnostiek en behandeling bij kinderen en adolescenten, en hoofdstuk 13, Diagnostiek en behandeling bij ouderen. Dit is een aanvulling op de uitgangsvragen van nice. De richtlijn is geen leerboek waarin zo veel mogelijk beschikbare kennis over een onderwerp wordt opgenomen, maar een document met praktische aanbevelingen over knelpunten uit de praktijk. Dat betekent dat praktijkproblemen zo veel mogelijk uitgangspunt zijn van de teksten in de richtlijn. Dat betekent ook dat de wijze waarop die praktijkproblemen worden opgelost, meer aandacht krijgt dan de vraag welke discipline de problemen dient aan te pakken of op te lossen. De richtlijn is een document waarin staat hoe optimale screening, diagnostiek en behandeling er inhoudelijk uitzien. Indien mogelijk wordt ook beschreven in welke vorm een interventie het beste aangeboden kan worden. Daarnaast worden in een apart hoofdstuk aanbevelingen gedaan voor de organisatie van zorg. In deze richtlijn worden de ‘klinische uitgangsvragen’ behandeld in de verschillende hoofdstukken.
Aanbevelingen
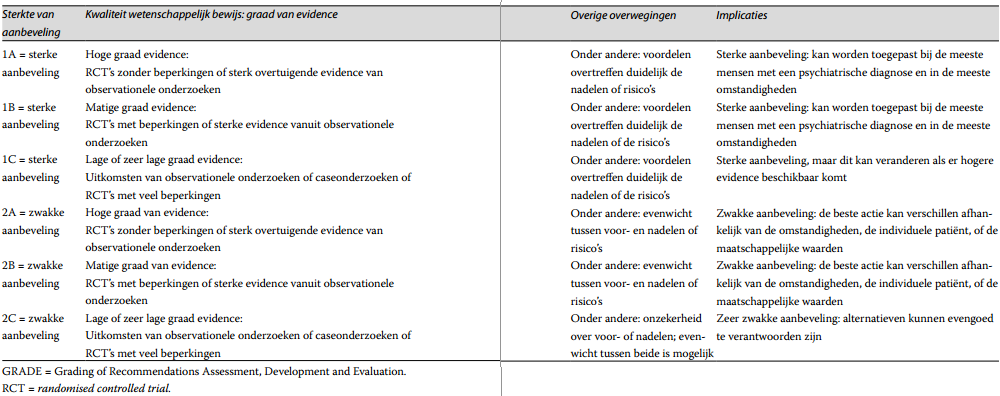
Aanbevelingen kunnen gegradeerd worden als sterk of zwak (voorwaardelijk). Wanneer de kwaliteit van het bewijs voor de positieve en negatieve effecten van een interventie hoog is, kan dit leiden tot een sterke aanbeveling, en omgekeerd: wanneer de bewijskracht laag tot zeer laag is, kan dit een zwakke aanbeveling opleveren. Een zwakke aanbeveling geeft meer ruimte om af te wijken en aandacht te schenken aan alternatieven die passen bij de behoeften van de patiënt, terwijl bij een sterke aanbeveling die ruimte beperkt is.
Echter, de kracht van het wetenschappelijke bewijs is niet de enige factor die de sterkte van de aanbevelingen bepaalt. De aanbevelingen zijn gebaseerd op enerzijds wetenschappelijk bewijs, en anderzijds op overige overwegingen, zoals: praktijkervaringen van de werkgroepleden, ervaringen en voorkeuren van patiënten met een bipolaire stoornis en familie, kosten, beschikbaarheid (in verschillende echelons) en organisatorische aspecten. Deze laatste zijn opgenomen onder het kopje ‘Overige overwegingen’ (zie tabel 6).
Tabel 6. Bepaling van sterkte van aanbeveling volgens GRADE
Methode health economics
Het doel van health economics is om bij te dragen aan de ontwikkeling van richtlijnen: door bewijs te leveren over de kosteneffectiviteit van interventies voor volwassenen met een bipolaire stoornis. Dit is bereikt door:
systematische literatuursearch naar bestaand economisch bewijs; beslissingsanalytisch economisch modelleren.
Systematische literatuursearches naar economisch bewijs zijn uitgevoerd voor alle gebieden die aan bod komen in de richtlijn. Het economisch modelleren (modelleren is het op grond van modellen nabootsen van de werkelijkheid met, in dit geval, als doel om de kosten en effecten van interventies te voorspellen) heeft plaatsgevonden op gebieden waarop belangrijke implicaties voor de benodigde middelen werden verwacht, waarop de huidige mate van onzekerheid over de kosteneffectiviteit significant was, en van een economische analyse werd verwacht dat deze de onzekerheid zou kunnen verminderen.
Deze economische modellering vond plaats volgens The guidelines manual (nice, 2012). De rationale voor prioritering van bepaalde klinische uitgangsvragen voor het economisch modelleren was beschreven in een economisch plan, opgesteld in overeenstemming met nice, de richtlijnwerkgroep, de gezondheidseconoom en andere leden van het technische team. Op basis hiervan is een economisch model ontwikkeld om de kosteneffectiviteit te bepalen van medicatie bij volwassenen met een bipolaire stoornis in een acute depressieve episode.
Zoekstrategie
Er is een systematische literatuurzoekstrategie uitgevoerd om al het relevante bewijs op te sporen. De zoekstrategieën zijn beperkt tot economische onderzoeken en health technology assessment reports, en zijn uitgevoerd in de volgende databanken:
- EconLit (the American Economic Association’s electronic bibliography);
- Health Technology Assessment- (hta-) database;
- Embase;
- medline; medline In-Process;
- nhs Economic Evaluation Database (nhseed);
- Psycinfo.
Daarnaast werden Google en Google Scholar doorzocht op onderzoeken die mogelijk waren gemist door de elektronische databanken. Verder werd literatuur in eerdere richtlijnen gecontroleerd. Enig relevant bewijs vanuit de klinische literatuursearch werd in deze periode aan de gezondheidseconoom beschikbaar gesteld. De zoektermen voor de economische searches zijn te vinden onder Aanverwanten.
Selectiestrategie
De volgende selectiecriteria zijn toegepast om vanuit de resultaten van economische searches onderzoeken te selecteren voor nadere evaluatie.
- Er zijn alleen onderzoeken geïncludeerd van Organisation for Economic Co-operation en ontwikkelde landen (Organisation for Economic Co-operation and Development (oecd), omdat het doel van de review was om economische informatie op te sporen die toepasbaar is op de Nederlandse en Britse context.
- Selectiecriteria voor soorten klinische condities, gebruikers van zorg en interventies die worden beoordeeld waren identiek aan die in de klinische literatuurreviews.
- Een voorwaarde voor inclusie van onderzoeken was dat deze voldoende details beschreven over methoden en resultaten en dat de gegevens en de resultaten van het onderzoeken extraheerbaar waren. Dit om het mogelijk te maken om de methodologische kwaliteit van het onderzoeken te beoordelen. Posterpresentaties en abstracts werden geëxcludeerd.
- Zowel volledige economische evaluaties die twee of meer opties vergeleken en die kosten en consequenties beoordeelden, zijn meegenomen, als eenvoudige kostenanalyses.
- Economische onderzoeken zijn meegenomen wanneer ze gegevens over klinische effectiviteit gebruikten vanuit een rct, een cohortonderzoek, een systematische review en meta-analyse, of klinische onderzoeken.
Beoordelingsstrategie
Alle economische artikelen die voldeden aan de inclusiecriteria, zijn beoordeeld op hun toepasbaarheid en kwaliteit met behulp van de methodologische checklist voor economische evaluaties van nice, die is opgenomen in de aanverwanten van deze richtlijn. De methodologische checklist voor economische evaluaties werd ook toegepast op het economische model dat specifiek voor deze richtlijn is ontwikkeld. Onderzoeken die volledig of gedeeltelijk voldeden aan de criteria voor toepasbaarheid en kwaliteit zoals beschreven in de methodologische checklist, werden nader beschouwd tijdens het proces van richtlijnontwikkeling, samen met de resultaten van het economisch model. Ook de ingevulde methodologische checklists voor alle economische evaluaties die voor deze richtlijn zijn bestudeerd, zijn opgenomen in de aanverwanten.
Beschrijving van de resultaten en conclusies
Het economische bewijs dat is geëvalueerd voor deze richtlijn, is weergegeven in de verschillende modulen, volgend op het relevante klinische bewijs. Methoden en resultaten van de economische modellering zijn opgenomen als aanverwant. Kenmerken en resultaten van alle geëvalueerde onderzoeken zijn samengevat in economische bewijsprofielen, samen met bijbehorende klinische bewijsprofielen volgens grade.
Zoekverantwoording
Op 10 juni 2024 is er een search uitgevoerd in PsychInfo en Medline databases. De specifieke zoektermen zijn in het review protocol opgenomen. De search leverde 35 referenties op. Na beoordeling op titel en abstract bleven er 6 referenties over voor selectie op basis van de volledige teksten: Fornaro2020; Janiri2023; Poels2018; Munk-Olsen2018; Uguz2020; Uguz2016. De voornaamste exclusieredenen waren onjuiste populatie of onjuiste interventie. Na een uitgebreide tweede selectie bleef één studie over die is opgenomen in dit hoofdstuk: Fornaro2020.
