Rapid cycling
Uitgangsvraag
Wat is de effectiviteit en wat zijn de bijwerkingen van farmacologische interventies voor acute manie, hypomanie en gemengde episoden bij volwassenen met een bipolaire stoornis?
Aanbeveling
Zie ook beslisboom 6.3: Behandeling rapid cycling.
- Bij de keuze van medicatie moet in acht genomen worden of het betreffende middel voor deze toepassing in Nederland is geregistreerd of dat het een off-label voorschrift betreft van een middel dat voor een andere toepassing is geregistreerd (zie tabel 6.5 Medicatie die in Nederland geregistreerd is voor toepassing bij bipolaire stoornissen).
- Naast farmacotherapie wordt ook geadviseerd extra aandacht te besteden aan het handhaven van een vast dag-nachtritme en het beperken van middelengebruik.
- In de behandeling is het van belang om na te gaan of sprake is van een relatief op zichzelf staande depressieve episode of (hypo-) manische episode, dan wel van een continue afwisseling (cycling) van episoden van tegengestelde polariteit.
- Bij rapid cycling met een depressieve episode: behandel in eerste instantie conform de richtlijnen voor bipolaire depressie.
- Bij rapid cycling met een (hypo-) manische episode stopt men als eerste met een eventueel gebruikt antidepressivum.
- Bij rapid cycling met een continue afwisseling van episoden van tegenovergestelde polariteit behandelt men niet de afzonderlijke episoden maar het gehele patroon, waarbij het gebruik van antidepressiva wordt afgeraden.
- Een mogelijk belangrijke risicofactor voor het ontstaan (en daarmee ook het onderhouden) van een rapid-cyclingpatroon is het gebruik van een antidepressivum. Daarom is hier de eerste stap het afbouwen van een antidepressivum als dat gebruikt wordt. Geadviseerd wordt om allereerst het effect hiervan te beoordelen:
- bij een (hypo-) manie zonder zeer frequente episoden: na 2-4 weken;
- bij frequente episoden: na 3 maanden.
- Het effect dat een behandeling heeft op de episodefrequentie, is alleen op de langere termijn te beoordelen. Daarom wordt aangeraden om niet binnen 3 maanden van strategie te wisselen, indien binnen deze periode geen verslechtering optreedt én de behandeling goed verdragen wordt.
- Bij respons (blijkend uit het uitblijven van nieuwe episoden) kan de dan gebruikte medicatie worden gecontinueerd.
- Bij non-respons blijkend uit (het optreden van nieuwe episoden) wordt geadviseerd een tweede middel (lithium, valproïnezuur, quetiapine, lamotrigine, olanzapine of aripiprazol) toe te voegen.
- In principe kunnen alle middelen die werkzaam zijn in de onderhoudsbehandeling, ook werkzaam zijn bij patiënten met een rapid-cyclingpatroon, zij het dat deze doorgaans wel minder effectief zijn dan bij patiënten zonder een rapid-cyclingpatroon. Er is dan ook geen duidelijke voorkeur welk middel te gebruiken in de onderhoudsbehandeling bij een rapid-cyclingpatroon (zie hoofdstuk Farmacotherapie voor onderhoudsbehandeling).
- Overigens wordt geadviseerd hierbij in eerste instantie hoogtherapeutische bloedspiegels c.q. hoge doseringen aan te houden, voor zover deze goed verdragen worden.
- Bij onvoldoende respons op twee middelen bij zeer frequente episoden zijn er na 3 maanden nog diverse mogelijkheden, zij het gebaseerd op beperkte wetenschappelijke evidence (in willekeurige volgorde):
- Een andere combinatie van twee middelen.
- Een combinatie van drie middelen.
- Elektroconvulsieve therapie (ECT) (Minnai e.a., 2011).
- Het toevoegen van clozapine, aan één (of eventueel twee) middel(en), vooral wanneer manieën op de voorgrond staan (Suppes e.a., 2004).
- Het toevoegen van schildklierhormoon (T4), ook bij euthyreotische patiënten (Walshaw e.a., 2018).
- Lichttherapie als additie (Leibenluft e.a., 1995).
- Bij deze opties wordt geadviseerd de betreffende literatuur te raadplegen of de patiënt voor behandeladvies te verwijzen naar een expertisecentrum.
Beslisboom 6.3 Behandeling farmacotherapie van rapid cycling
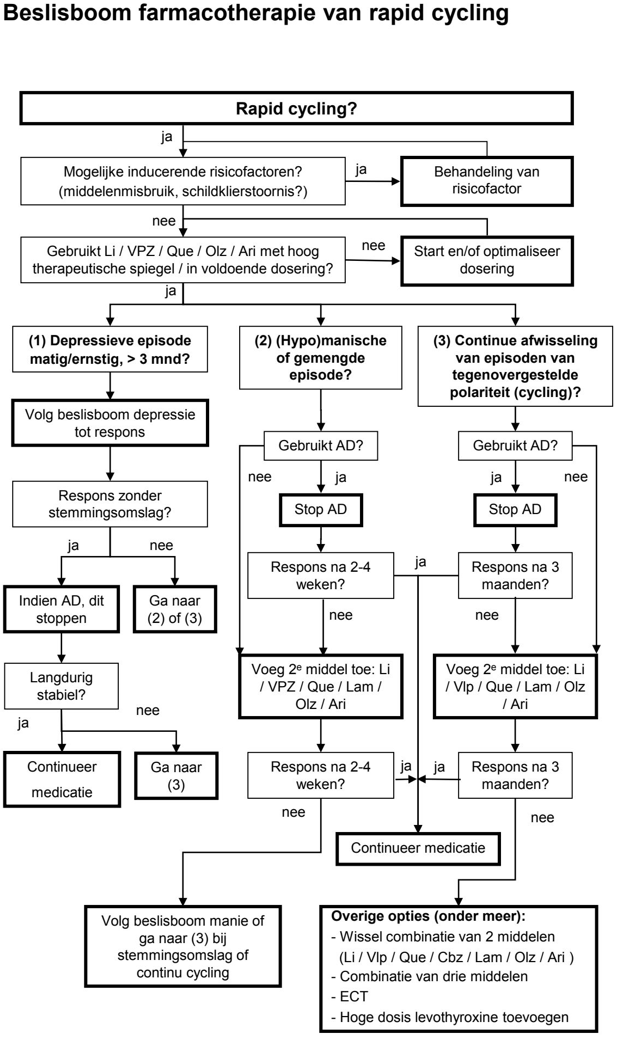
AD = antidepressivum. Ari = aripiprazol. Cbz = carbamazepine. Lmt = lamotrigine. Li = lithium. Olz = olanzapine. Que = quetiapine. Vpz = valproïnezuur.
Voor toelichting, zie paragraaf 6.3.1 Aanbevelingen.
De respons op behandeling bij rapid cycling kan vanwege de aard van dit belooppatroon op korte termijn gunstig lijken vanwege spontane remissie, maar op middellange termijn ongunstig blijken vanwege een snel recidief. De effecten van een bepaalde behandeling moeten dan ook over een voldoende lange periode (3-6 maanden) worden geëvalueerd om zinvolle uitspraken te kunnen doen. Preventie van nieuwe episoden is dus een belangrijker behandeldoel dan het bereiken van een acute respons.
|
Categorie |
Geneesmiddel |
|
Stemmingsstabilisatoren |
Carbamazepine, Lamotrigine, Lithium, Topiramaat, Valproïnezuur, Verapamil |
|
Atypische antipsychotica |
Aripiprazol, Cariprazine, Olanzapine, Quetiapine, Risperidon |
|
Typische antipsychotica |
Haloperidol |
|
Antidepressiva (SSRI/SNRI) |
Fluoxetine, Venlafaxine |
Overwegingen
Bij deze module zijn geen overwegingen geformuleerd.
Onderbouwing
Farmacotherapie van bipolaire stoornissen.
Farmacotherapie is een essentieel onderdeel van de multidisciplinaire behandeling van de bipolaire stoornis. Dat geldt zowel voor de acute fasen van manie en depressie, eventueel bij een rapid-cycling beloop, zoals in dit hoofdstuk aan bod komt, als voor preventieve onderhoudsbehandeling, besproken in hoofdstuk Farmacotherapie voor onderhoudsbehandeling. Farmacotherapie staat daarom nooit op zichzelf, maar is altijd ingebed in een multidisciplinaire behandeling.
Bij medicamenteuze en andere behandeling van acute episoden van een bipolaire stoornis kan het gaan om patiënten die sterk van elkaar verschillen. Patiënten kunnen bij de arts komen met een eerste manische episode, al dan niet voorafgegaan door één of meer depressieve episoden of ook wel (onopgemerkte) hypomanieën. Anderen hebben al een diagnose bipolaire stoornis en krijgen een recidief episode ondanks een (al dan niet adequaat uitgevoerde) onderhoudsbehandeling. Weer anderen zijn om uiteenlopende redenen gestopt met de onderhoudsbehandeling en worden geconfronteerd met een recidief. Bij de keuze voor een bepaalde medicatie moet men altijd rekening houden met deze individuele aspecten. Daarom is het noodzakelijk om informatie te hebben over eerdere medicamenteuze behandelingen (duur, dosering, effectiviteit, verdraagbaarheid) en ervaringen bij eventuele eerstegraads familieleden met een bipolaire stoornis. Daarnaast speelt de voorkeur van de patiënt een belangrijke rol bij de keuze van medicatie.
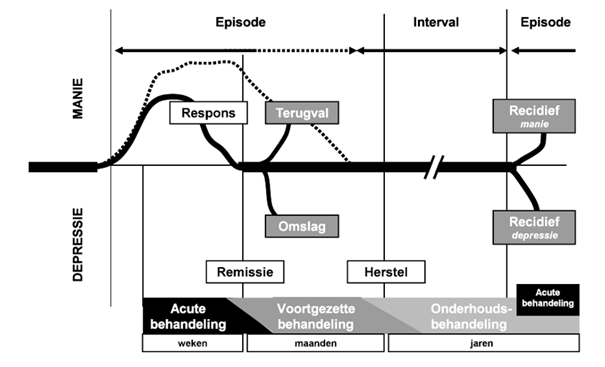
De acute behandeling leidt in geval van een gunstige respons tot remissie van de (meeste) symptomen, die vaak pas later wordt gevolgd door herstel (zie figuur 6.1 Fasering van de farmacotherapie van bipolaire stoornissen). Om het resultaat van de acute behandeling te bestendigen en terugval (relaps) te voorkomen, gaat de behandeling na remissie gedurende enige tijd over in een voortgezette behandeling. Dit is dus een integraal onderdeel van de behandeling van de huidige episode. De duur van deze voortgezette behandelfase is niet precies te definiëren, en is waarschijnlijk wat korter voor de manie dan voor de depressie, maar vanwege een brede expertconsensus (Tohen e.a., 2009) is voorgesteld om hiervoor een periode van minstens acht weken aan te houden waarin de patiënt (vrijwel) geen symptomen van manie, hypomanie of depressie meer vertoont. De fasering van de behandeling is schematisch weergegeven in figuur 6.1 Fasering van de farmacotherapie van bipolaire stoornissen.
Figuur 6.1 Fasering van de farmacotherapie van bipolaire stoornissen
Getoond is de acute manie; voor depressie geldt dezelfde terminologie. De stippellijn geeft het veronderstelde onbehandelde (‘natuurlijke’) beloop van de episode weer.
Overigens is deze duur arbitrair en gaan de behandelfasen in de praktijk geleidelijk in elkaar over. Bij de individuele patiënt wordt dit mede bepaald door de ernst van de episode, de psychosociale gevolgen, de mate van symptomatische remissie dan wel persisterende restsymptomen, en de ervaringen bij eerdere episoden.
Verder betekent symptomatisch herstel nog niet dat er ook een volledig herstel van psychosociaal functioneren is opgetreden: vaak neemt dit functionele herstel meer tijd in beslag. De term herstel heeft hier betrekking op herstel van de huidige episode, niet herstel van de bipolaire stoornis, ervan uitgaande dat bij de meeste patiënten de kwetsbaarheid hiervoor van blijvende aard is. Bovendien wordt het begrip ‘herstel’ in de psychiatrie ook in een veel ruimere betekenis gebruikt.
Tijdens de voortgezette behandeling weegt men opnieuw de balans tussen effectiviteit en eventuele bijwerkingen van de toegepaste medicatie af, en worden indien nodig doseringen aangepast. In de loop van de voortgezette behandeling wordt er een besluit genomen over de (indicatie voor) onderhoudsbehandeling (zie hoofdstuk Farmacotherapie voor onderhoudsbehandeling). Het is van belang om de patiënt en diens naasten vanaf het begin goed in te lichten over deze fasering van de behandeling, opdat zij weten wat zij kunnen verwachten en welke afwegingen op welk moment worden gemaakt.
Bij de farmacotherapie kan men onderscheid maken tussen een farmacotherapeutische strategie (het doel; de timing, fasering en duur van de behandeling; de achtereenvolgende stappen afhankelijk van respons dan wel non-respons) en de keuze van de middelen (type medicatie en specifieke middelen als monotherapie of combinatietherapie). De wetenschappelijke evidentie betreft vooral de effectiviteit van specifieke medicatie, terwijl de behandelstrategieën en de (volgorde van) keuze van de middelen vooral berusten op consensus vanuit de klinische praktijk. Een dergelijke consensus is mede vastgelegd in andere internationale richtlijnen voor de behandeling van bipolaire stoornissen.
Veel evidentie is gebaseerd op onderzoek met patiënten met een bipolaire-I-stoornis. Dit geldt per definitie voor de behandeling van manie. Bij sommige onderzoeken naar de behandeling van de bipolaire depressie werden zowel patiënten met een bipolaire-I-stoornis als met een bipolaire-II-stoornis onderzocht, en in een enkel onderzoek alleen patiënten met een bipolaire-II-stoornis.
Voor de term stemmingsstabilisator (mood stabilizer) bestaat geen eenduidige definitie, maar toch wordt deze zowel in de praktijk als in de wetenschappelijke literatuur veel gebruikt voor middelen die effectief zijn in de acute fase (manie en/of depressie) en tevens preventief werkzaam zijn in de onderhoudsfase zonder een stemmingsomslag te induceren. Er is echter geen enkel middel waarvan men op voorhand mag verwachten dat het al deze effecten in alle fasen van de stoornis bij het merendeel van de patiënten teweegbrengt. Meestal wordt de term stemmingsstabilisator gebruikt voor lithium, valproïnezuur, carbamazepine en lamotrigine, en soms ook voor sommige atypische antipsychotica die in de onderhoudsfase worden toegepast (zie hoofdstuk Farmacotherapie voor onderhoudsbehandeling).
In module Farmacotherapie acute episoden wordt eerst de behandeling van de manie besproken (module Manie, zie aldaar), en vervolgens de behandeling van de bipolaire depressie (module Bipolaire depressie, zie onderstaande). Niet zelden lopen de symptomen van manie en depressie door elkaar (episoden met gemengde kenmerken), of wisselen episoden elkaar snel af (module Rapid cycling, zie aldaar). Dit kan zowel de behandelstrategie als de keuze van de middelen beïnvloeden. Manische episoden met gemengde (namelijk depressieve) kenmerken worden in grote lijnen behandeld als een manie. Over de behandeling van depressieve episoden met gemengde (namelijk manische) kenmerken is veel minder bekend. De behandeling van manische en depressieve stemmingsepisoden bij een rapid cycling beloop wordt apart besproken. Aan de aanbevelingen zijn beslisbomen toegevoegd. Deze beslisbomen berusten in hoge mate op klinische consensus, bij gebrek aan wetenschappelijk onderzoek naar dergelijke behandelalgoritmen.
Rapid cycling
Men spreekt van een rapid-cyclingbeloop indien er in het voorafgaande jaar minstens vier episoden van manie, hypomanie en/of depressie zijn voorgekomen. Rapid cycling komt voor bij ongeveer 16-18% van de patiënten die behandeld worden voor een bipolaire stoornis, en iets vaker bij vrouwen dan bij mannen (Carvalho e.a., 2014; Kupka e.a., 2003). Soms treedt een rapid-cyclingbeloop al vroeg in het beloop van de bipolaire stoornis op, maar in veel gevallen is het een (tijdelijke) fase in het latere beloop. Rapid cycling wordt niet beschouwd als een apart subtype van de bipolaire stoornis, eerder als een beloopsvariant (Bauer e.a., 2008; Kupka e.a., 2005).
Wanneer men als behandelaar met een patiënt met rapid cycling wordt geconfronteerd, is er veelal sprake van een zekere mate van therapieresistentie: de behandelingen die tot dat moment zijn toegepast, zijn onvoldoende effectief gebleken. Allereerst zal men dan moeten nagaan of er behandelingen zijn toegepast die mogelijk hebben bijgedragen aan het ontstaan van rapid cycling (zoals antidepressiva), en of er sprake is van risicofactoren voor rapid cycling (zoals middelenmisbruik, vroege traumatisering, schildklierfunctiestoornissen), zodat men indien mogelijk de behandeling kan aanpassen aan deze factoren.
Voor het onderdeel rapid cycling is geen nieuwe systematische review verricht. De bestaande richtlijntekst uit 2015 is geactualiseerd aan de hand van de enige nadien gepubliceerde meta-analyse over de behandeling van rapid cycling (Strawbridge e.a., 2022). Deze systematische review en meta-analyse includeerde 30 gerandomiseerde studies met in totaal 2266 patienten. Daarvan waren 23 studies geschikt om mee te nemen in de meta-analyse. Participanten hadden een bipolaire stoornis type I (9 studies), type II (5 studies) of elk type (16 studies). De onderzochte interventies betroffen atypische antipsychotica (quetiapine; olanzapine; aripiprazol) versus placebo (9 studies); lamotrigine versus placebo (4 studies); lamotrigine versus lithium (2 studies); antidepressiva in diverse vergelijkingen (7 studies); en overige interventies (schildklierhormoon T3 en T4; omega-3 vetzuren; cognitieve psychoeducatie therapie)(3 studies). Neuromodulatie is niet onderzocht. In veel sudies werden naast de studiemedicatie uiteenlopende bestaande behandelingen voortgezet.
De auteurs concluderen dat veel studies methodologische beperkingen hebben en de meta-analyse moest worden uitgevoerd terwijl de uitkomstmaten tussen studie nogal heterogeen waren. Met dit voorbehoud trekken zij enkele conclusies, zij het met een beperkte evidentie:
- De atypische antipsychotica quetiapine, olanzapine en aripiprazol zijn effectief tegen manische episoden in het kader van een rapid cycling beloop;
- De stemmingsstabilisatoren lamotrigine, lithium en valproinezuur, en antidepressiva zijn effectiever bij bipolaire depressie, zij het niet significant verschillend van placebo;
- Het risico van stemmingsomslag van depressie naar manie kon onvoldoende worden vastgesteld uit deze studies; van de antidepressiva hadden SSRI’s en bupropion een laag risico, venlafaxine had een hoger risico; bupropion kwam relatief gunstig (effectief en veilig) naar voren, maar het aantal studies was klein en er waren geen studies die de langere termijn effecten van antidepressiva onderzochten.
- Hoewel het niet op deze meta-analyse kon worden gebaseerd, zijn er aanwijzingen dat het combineren van een antidepressivum met een anti-manische middel tot langere perioden van remissie zouden kunnen leiden;
- De vaak gegeven aanbeveling dat antidepressiva altijd gestopt moeten worden bij rapid cycling wordt niet duidelijk ondersteund door deze meta-analyse;
- Er waren zeer weinig studies die het effect van een stemmingsstabilisator op manie onderzochten; er was iets meer evidentie voor lamotrigine tegen depressie;
- Studies die rapid cycling en non-rapid cycling patienten vergeleken meldden over het algemeen een betere respons bij non-rapid cycling;
- Overigens moet juist bij rapid cycling ook rekening worden gehouden met een hogere placebo-respons gegeven het natuurlijke beloop: het beloop op korte termijn kan relatief gunstig zijn met op iets langere termijn een grotere kans op recidief;
- Het gaat bij de behandeling van rapid cycling dus vooral op de respons op langere termijn, terwijl de meeste studies van relatief korte duur waren (3 tot 100 weken; mediaan 14 weken).
- Al met al kon er op basis van deze meta-analyse geen duidelijke voorkeursmedicatie worden gevonden, maar met het oog op langere termijn effecten lijken (een combinatie van) lithium, valproinezuur en quetiapine goede opties.
Er is recent een aparte systematische review geschreven over het gebruik van schildklierhormoon (T3 en T4) bij bipolaire stoornissen, waaronder bij een rapid cycling beloop (Seshadri e.a., 2022). Hoewel de beschikbare studies klein zijn en methodologische beperkingen hebben, concluderen zij dat augmentatie van een stemmingsstabilisator met suprafysiologische doseringen van levothyroxine (T4) overwogen kan worden bij therapieresistente bipolaire depressie en rapid cycling, en dat deze behandeling doorgaans goed wordt verdragen zonder verschijnselen van hyperthyreoidie, bij doseringen van 150 tot 400 mcg/dag, waarbij het TSH onderdrukt wordt. Voor details over de uitvoering van de behandeling wordt verwezen naar deze review. De enige placebo-gecontroleerde RCT bij rapid cycling met T3 en T4 als augmentatie bij lithium werd gepubliceerd door Walshaw e.a. (2018), waarbij T4 wel, maar T3 geen effect liet zien.
Farmacotherapie van rapid cycling
Bij een rapid-cyclingbeloop kan men onderscheid maken tussen twee vormen (zie beslisboom 6,3 Behandeling rapid cycling). De ene variant is het relatief frequent (minstens viermaal per jaar) optreden van op zichzelf staande episoden die in eerste instantie ook als zodanig behandeld moeten worden (beslisboom 6.3, (1) en (2)). Een tweede variant (beslisboom 6.3, (3)) is een cyclisch patroon van stemmingsepisoden zonder een symptoomvrij interval van enige betekenis waarin relatief korte depressieve episoden vrijwel direct overgaan in relatief korte (hypo-) manische episoden.
- Bauer, M., Beaulieu, S., Dunner, D.L., Lafer, B., & Kupka, R. (2008). Rapid cycling bipolar disorder: diagnostic concepts. Bipolar Disorders, 10, 153-162.
- Carvalho, A.F., Dimellis, D., Gonda, X., Vieta, E., Mclntyre, R.S., & Fountoulakis, K.N. (2014). Rapid cycling in bipolar disorder: a systematic review. Journal of Clinical Psychiatry, 75, e578-586.
- Kupka, R.W., Luckenbaugh, D.A., Post, R.M., Leverich, G.S., & Nolen, W.A. (2003). Rapid and non-rapid cycling bipolar disorder: a meta-analysis of clinical studies. Journal of Clinical Psychiatry, 64, 1483-1494.
- Kupka, R.W., Luckenbaugh, D.A., Post, R.M., Suppes, T., Altshuler, L.L., Keck, P.E. Jr. e.a. (2005). Comparison of rapid-cycling and non-rapid-cycling bipolar disorder based on prospective mood ratings in 539 outpatients. American Journal of Psychiatry, 162, 1273-1280.
- Leibenluft, E., Turner, E.H., Feldman-Naim, S., Schwartz, P.J., Wehr, T.A., & Rosenthal, N.E. (1995). Light therapy in patients with rapid cycling bipolar disorder: preliminary results. Psychopharmacology Bulletin, 31, 705-710.
- Minnai, G.P., Salis, P.G., Oppo, R., Loche, A.P., Scano, F., & Tondo, L. (2011). Effectiveness of maintenance electroconvulsive therapy in rapid-cycling bipolar disorder. Journal of ECT, 27, 123-126.
- Seshadri, A.; Sundaresh, V.; Prokop, L.J.; Singh, B. Thyroid Hormone Augmentation for Bipolar Disorder: A Systematic Review. Brain Sci. 2022, 12, 1540. https://doi.org/ 10.3390/brainsci12111540
- Strawbridge, R., Kurana, S., Kerr‐Gaffney, J., Jauhar, S., Kaufman, K. R., Yalin, N., & Young, A. H. (2022). A systematic review and meta‐analysis of treatments for rapid cycling bipolar disorder. Acta Psychiatrica Scandinavica, 146(4), 290–311. https://doi.org/10.1111/acps.13471
- Suppes, T., Phillips, K.A., & Judd, C.R. (1994). Clozapine treatment of nonpsy- chotic rapid cycling bipolar disorder: a report of three cases. Biological Psychiatry, 36, 338-340.
- Walshaw PD, Gyulai L, Bauer M, Bauer MS, Calimlim B, Sugar CA, Whybrow PC. Adjunctive thyroid hormone treatment in rapid cycling bipolar disorder: A double-blind placebo-controlled trial of levothyroxine (L-T4 ) and triiodothyronine (T3 ). Bipolar Disord. 2018; 20:594-603.
Beoordelingsdatum en geldigheid
Publicatiedatum : 24-03-2026
Beoordeeld op geldigheid : 24-03-2026
Algemene gegevens
Deze richtlijn is ontwikkeld door de richtlijnwerkgroep Bipolaire stoornissen, op initiatief van de Nederlandse Vereniging voor Psychiatrie (NVvP). Het is een multidisciplinaire richtlijn die aanwijzingen geeft voor screening, diagnostiek en behandeling van bipolaire stoornissen. De ontwikkeling is gefinancierd vanuit het gealloceerde budget van de Nederlandse Vereniging voor Psychiatrie (NVvP) van de Stichting Kwaliteitsgelden Medisch Specialisten (SKMS). Methodologisch en organisatorisch is de richtlijnontwikkeling ondersteund door het Trimbos-instituut.
Doel en doelgroep
Doel
Deze richtlijn is ontwikkeld als hulpmiddel. De richtlijn geeft aanbevelingen en handelingsinstructies voor de screening, diagnostiek en behandeling van zowel kinderen als adolescenten, volwassenen en ouderen met een bipolaire stoornis. De aanbevelingen zijn bedoeld ter ondersteuning van de praktijkvoering van alle professionals die betrokken zijn bij de zorgverlening voor deze patiënten. De richtlijn geeft een overzicht van goed (‘optimaal’) handelen in lijn met de resultaten van wetenschappelijk onderzoek en overige overwegingen, als waarborg voor kwalitatief hoogwaardige zorg. De richtlijn kan tevens richting geven aan de onderzoeksagenda voor wetenschappelijk onderzoek naar bipolaire stoornissen.
De multidisciplinaire ontwikkelprocedure is bedoeld om de multidisciplinaire samenwerking in de dagelijkse praktijk te bevorderen. Daarnaast kan deze richtlijn vertaald worden naar monodisciplinaire richtlijnen van afzonderlijke beroepsgroepen. De richtlijn is dan te beschouwen als een moederrichtlijn voor de richtlijnen van die beroepsgroepen, waarin men aanknopingspunten kan vinden voor lokale zorgprogramma’s en protocollen. Het opstellen van lokale zorgprogramma’s en protocollen op basis van deze richtlijn wordt door de richtlijnwerkgroep aangemoedigd, aangezien de implementatie van de in deze richtlijn beschreven behandeling optimale zorg kan bevorderen.
Indien de aanbevelingen uit deze richtlijn in de concrete situatie niet aansluiten bij de wensen of behoeften van de patiënt met een bipolaire stoornis, kan beredeneerd worden afgeweken van de richtlijn, tenzij de wensen of behoeften van de patiënt naar de mening van de behandelaar hem of haar kunnen schaden, dan wel geen nut hebben. In alle gevallen komt een behandeling tot stand op basis van gezamenlijke besluitvorming door de optimaal geïnformeerde patiënt, naaste en behandelaar(s).
Afbakening
Deze richtlijn betreft de diagnostiek en behandeling van kinderen en adolescenten (12 tot 23 jaar), volwassenen en ouderen (60 jaar of ouder) bij wie er sprake is van (of er een vermoeden is van) een bipolaire stemmingsstoornis. In de richtlijn is gezocht naar oorspronkelijke onderzoeken zonder begindatum, en tot en met november 2024. In sommige gevallen zijn gepubliceerde aanvullende reviews van recenter datum geraadpleegd. Nog niet gepubliceerde onderzoeken zijn niet meegenomen.
Doelgroep
De ontwikkeling van de multidisciplinaire richtlijnen voor de ggz geschiedt primair vanuit een inhoudelijke invalshoek ten behoeve van de verbetering van de kwaliteit van de zorgverlening. De gebruikers van de richtlijn zijn doorgaans allen professioneel betrokken bij de zorg voor patiënten met een bipolaire stoornis of voor patiënten bij wie men die aandoening vermoedt.
In de werkgroep waren ook patiënten- en familieverenigingen vertegenwoordigd, waarmee het perspectief van de patiënten met een bipolaire stoornis en hun naasten in de richtlijn een plaats heeft gekregen. Daardoor kunnen ook niet-professionele zorgverleners en/of belangenverenigingen tot de gebruikers van de richtlijn kan behoren.
Samenstelling werkgroep
De Multidisciplinaire richtlijn bipolaire stoornissen is ontwikkeld door de richtlijnwerkgroep Bipolaire stoornissen bij volwassenen, in opdracht van de Nederlandse Vereniging voor Psychiatrie (NVvP). De richtlijnwerkgroep, onder voorzitterschap van prof. dr. Ralph Kupka, emeritus hoogleraar bipolaire stoornissen, bestond uit psychiaters, psychologen, verpleegkundig specialisten, belangenbehartigers en ervaringsdeskundigen, allen door de (beroeps)verenigingen uitgenodigd en op persoonlijke titel aan het project verbonden.
Voorafgaande aan het ontwikkeltraject zijn kennismakingsgesprekken gevoerd met kandidaat-leden voor de werkgroep. Uit deze groep belangstellenden zijn de huidige werkgroepleden geselecteerd. Naast de richtlijnwerkgroep is een aantal experts benaderd om adviseur te worden. Deze adviseurs konden op individuele basis worden gevraagd om op verzoek van een werkgroeplid mee te denken over een specifieke uitgangsvraag. De richtlijnwerkgroep is methodologisch en organisatorisch ondersteund door het technische team van het Trimbos-instituut. Dit technische team bestond uit een projectleider, twee literatuur reviewers, een informatiespecialist, en een project assistent. De tabellen Leden werkgroep, Leden adviesgroep en Methodologische ondersteuning geven een overzicht van de samenstelling van de richtlijnwerkgroep, de klankbordgroep en het ondersteunende technische team.
Leden Werkgroep
|
|
Naam |
Organisatie |
Beroepsvereniging |
|
1. |
Prof. dr. Ralph Kupka (voorzitter) |
Amsterdam UMC; Altrecht; GGZ inGeest; Dimence |
Psychiater, NVvP |
|
2. |
dr. Manja Koenders (vicevoorzitter) |
Leiden University Faculty of Social Sciences |
Psycholoog, NIP |
|
3. |
Prof. dr. Manon Hillegers |
afd. K&J Psychiatrie Erasmus MC |
Psychiater, NVvP |
|
3. |
dr. Annemieke Dols |
UMC Utrecht |
Psychiater, NVvP |
|
4. |
dr. Imke Hanssen |
Radboud Universiteit Nijmegen |
Psycholoog, NIP |
|
5. |
dr. Bart Geerling |
Dimence |
verpleegkundig specialist, V&VN |
|
6. |
drs. Henk Mathijssen |
Plusminus |
Plusminus |
|
7. |
Elisabeth Bakker-Timmerman |
Plusminus, KenBiS |
Plusminus |
Leden adviesgroep
|
|
Naam |
Organisatie |
Beroep |
|
1. |
prof. dr. Marc Vervloet* |
Radboud UMC |
Hoogleraar nefrologie |
|
2. |
Dr. Miranda Kurver |
NHG |
Huisarts en senior wetenschappelijk medewerker richtlijnontwikkeling |
|
3. |
dr. Ingeborg Wilting |
UMC Utrecht |
klinisch farmacoloog |
|
4. |
dr. Benno Haarman |
UMC Groningen |
Psychiater |
|
5. |
dr. Rob Havermans |
Mondriaan, PsyQ |
Psychiater |
|
6. |
dr. Debbie Zittema |
GGZ Ingeest |
Psychiater en klinisch farmacoloog |
|
7. |
Bianca van Nieuwendijk |
GGZ Ingeest |
Verpleegkundig specialist |
|
8. |
Mischa van Bendegem |
Mediant |
Verpleegkundig specialist |
|
9. |
Dr. Bram Dierckx |
Erasmus MC |
Psychiater |
|
10. |
Dr. Esther Mesman |
Erasmus MC |
GZ-psycholoog |
|
11. |
Dr. Max de Leeuw |
LUMC |
Psychiater |
|
12. |
Dolf Snel |
|
Naastenperspectief |
|
13. |
Suzanne Demacker |
Altrecht |
GZ-psycholoog |
|
14. |
Dr. Melis Orhan |
Universiteit Leiden |
GZ-psycholoog |
|
15. |
Theo Hoedemaker |
Plusminus |
Naastenperspectief |
|
16. |
JRP van der Veen |
Plusminus |
ervaringsdeskundige |
|
17. |
Bernadette Wigchert |
Plusminus |
ervaringsdeskundige |
|
18. |
Mirthe Knot-Ploeg |
Plusminus |
ervaringsdeskundige |
*Marc Vervloet is namens de NIV gemandateerd om advies te verlenen op module 9 Somatische Aspecten.
Methodologische ondersteuning
|
Naam |
Ondersteuning |
|
Eva Becking |
Projectleider, Trimbos-instituut |
|
Anne van Jaarsveld |
Reviewer, Trimbos-instituut |
|
Matthijs Oud |
Reviewer, Trimbos-instituut |
|
Rikie Deurenberg |
Informatiespecialist, namens Trimbos-instituut |
|
Joyce Huls |
Projectassistent, Trimbos-instituut |
In totaal kwam de Werkgroep Bipolaire Stoornissen voorafgaand aan de commentaarfase acht keer bijeen in de periode van januari 2024 tot maart 2025. In deze periode werden de stappen van de methodiek voor evidence-based richtlijnontwikkeling (EBRO) doorlopen. De informatiespecialist verrichtte in overleg met de werkgroepleden op systematische wijze literatuuronderzoek en de reviewers maakten per uitgangsvraag een selectie in de gevonden onderzoeken (zie voor informatie over de zoekstrategie en de selectiecriteria: het reviewprotocol). De reviewers beoordeelden de kwaliteit en inhoud van de aldus verkregen literatuur en verwerkten deze per uitgangsvraag in evidentie-tabellen, GRADE-profielen, beschrijvingen van de wetenschappelijke onderbouwing en wetenschappelijke (gewogen) conclusies (per module beschreven onder “Onderbouwing”). Leden van de Werkgroep gingen op basis van de gevonden literatuur met elkaar in discussie over praktijkoverwegingen (per module beschreven onder “Overwegingen”) en aanbevelingen (per module beschreven onder “Aanbevelingen”). De werkgroepleden schreven samen met het technisch team van het Trimbos-instituut de concepttekst, welke ter becommentariëring openbaar is gemaakt. De ontvangen commentaren worden verwerkt in een commentaartabel, die tijdens een werkgroep bijeenkomst wordt besproken. Na het doorvoeren van op deze bijeenkomst voorgestelde wijzigingen wordt de definitieve richtlijn aan de opdrachtgever aangeboden.
Belangenverklaringen
|
Naam werkgroeplid |
Functie |
Nevenwerkzaamheden |
Belangen |
|
Ralph Kupka |
Hoogleraar Bipolaire stoornissen Psychiater |
Bestuurslid Akwa-GGZ Voorzitter bestuur KenBis Bestuurslid ISBD |
nvt |
|
Manja Koenders |
GZ-psycholoog i.o. specialist Universitair docent |
Docent Rino-groep Zzp supervisor |
nvt |
|
Manon Hillegers |
Hoogleraar en afdelingshoofd kinder/jeugd psychiatrie |
Bestuurslid BOPP-west ESCAP bestuurslid ISBD taskforce member |
nvt |
|
Annemieke Dols |
Psychiater |
Onderwijs en nascholing faciliteren |
nvt |
|
Bart Geerling |
Verpleegkundig specialist/hoofd Onderzoeker |
Voorzitter herziening zorgstandaard |
nvt |
|
Imke Hanssen |
Psycholoog i.o. tot GZ-psycholoog Post-doc onderzoeker |
Lid wetenschapscommissie Vereniging voor Mindfulness-Based Trainers Nederland Bestuurslid van de sectie Mindfulness-Based Cognitieve GedragsTherapie (MB-CGT) van de Vereniging voor Cognitieve Gedragstherapieën (VGCt) |
nvt |
|
Henk Matthijsen |
Voorzitter Plusminus |
Lid RvT GGZ Transparant |
nvt |
|
Elisabeth Bakker Timmerman |
Lid Plusminus Gepensioneerd ergotherapeut |
Bestuurslid KenBis Lid familieraad Parnassia
|
nvt |
Methode ontwikkeling
Evidence based
Werkwijze
EBRO-methode voor wetenschappelijke onderbouwing
Deze multidisciplinaire richtlijn is herzien volgens de methodiek van evidence-based richtlijnontwikkeling (EBRO). Hierbij werd de GRADE-methodiek toegepast. Er zijn ook hoofdstukken overgenomen vanuit de vorige versie van de MDR Bipolaire stoornis (2015). Hierin zijn conclusies gebaseerd op de ‘levels of evidence’ (voor informatie over deze werkwijze, raadpleeg de verantwoording van de betreffende hoofdstukken).
GRADE-methodiek
Sinds de introductie van de GRADE-methodiek in 2004 werd dit wereldwijd al snel de methode van voorkeur om wetenschappelijk bewijs te graderen ten behoeve van richtlijnontwikkeling (Guyatt et al., 2008), inclusief deze richtlijn. De GRADE-methodiek gaat er van uit dat de zekerheid van het wetenschappelijk bewijs uit randomized controlled trials (RCT’s) in beginsel hoog is vanwege de, mits goed uitgevoerd, kleine kans op vertekening (bias). In geval van observationele (niet gerandomiseerde) studies is de uitgangspositie van de zekerheid van bewijs laag. De zekerheid van het bewijs per uitkomstmaat wordt, behalve door de methodologische kwaliteit van de individuele onderzoeken, ook bepaald door andere factoren, zoals de mate van consistentie van de gevonden resultaten uit de verschillende onderzoeken en de precisie van de gevonden uitkomst (zie tabel 1.1). Bij observationeel onderzoek kan het bewijs in bepaalde gevallen omhoog worden gegradeerd.
Tabel 1.1 GRADE: Factoren voor downgraden en upgraden 1
⇓ |
We downgraden de zekerheid van bewijs van studies met een hoge uitgangspositie (RCT’s), bij: |
⇑ |
We upgraden de zekerheid van bewijs van observationele studies bij: |
|
|
||
|
|
||
|
|
||
|
|
||
|
|
||
1 De zekerheid van het bewijs (zeer laag, laag, matig en hoog) verwijst naar de mate van vertrouwen dat men heeft in de schatting van het effect van een behandelinBij de beoordeling van het wetenschappelijke bewijs ten aanzien van bovenstaande factoren werd uitgegaan van ‘Grade guidelines’, zoals ook te raadplegen in het ‘Grade handbook’ (Guyatt et al., 2013; Handbook for grading the quality of evidence and the strength of recommendations using the GRADE approach).
Legenda GRADE
Na vaststelling van het niveau van bewijs wordt dit in de bijbehorende conclusies als volgt verwoord:
|
Zekerheid |
Symbolen |
|
Signaalwoorden |
|
Hoog |
⊕⊕⊕⊕ |
“Het is aangetoond dat…” |
geeft, heeft (een effect), resulteert in |
|
Redelijk |
⊕⊕⊕◯ |
“Het is aannemelijk...” |
waarschijnlijk |
|
Laag |
⊕⊕◯◯ |
“Er zijn aanwijzingen…” |
zou kunnen, lijkt, suggereert |
|
Zeer laag |
⊕◯◯◯ |
“Het is onzeker, maar er zijn aanwijzingen dat…” |
onzeker |
Van bewijs naar aanbevelingen: Overwegingen
Naast het wetenschappelijk bewijs bepalen enkele andere factoren mede of een instrument of behandeling wordt aanbevolen. In de teksten van de vorige richtlijn-versies werd dit onder “Overige Overwegingen” beschreven.
Mee te wegen factoren om te bepalen of een instrument of behandeling wordt aanbevolen:
|
1. Kwaliteit van bewijs Hoe hoger de algehele kwaliteit van het bewijs, des te waarschijnlijker wordt het formuleren van een sterke (positieve of negatieve) aanbeveling. |
|
2. Balans tussen gewenste en ongewenste effecten Hoe groter het verschil is tussen de gewenste en ongewenste effecten, des te waarschijnlijker wordt het formuleren van een sterke (positieve of negatieve) aanbeveling. Hoe kleiner dit verschil of hoe meer onzekerheid over de grootte van het verschil, des te waarschijnlijker wordt het formuleren van een conditionele aanbeveling. Toelichting:
|
|
3. Patiëntenperspectief Hoe groter de uniformiteit in waarden en voorkeuren van patiënten bij het afwegen van de voor- en nadelen van een interventie, des te waarschijnlijker wordt het formuleren van een sterke (positieve of negatieve) aanbeveling. |
|
4. Professioneel perspectief Hoe groter de uniformiteit in waarden en voorkeuren van professionals ten aanzien van de toepasbaarheid van een interventie, des te waarschijnlijker wordt het formuleren van een sterke (positieve of negatieve) aanbeveling. Toelichting:
|
|
5. Middelenbeslag Hoe minder middelen er worden gebruikt (m.a.w. hoe lager de kosten van een interventie zijn vergeleken met de beschouwde alternatieven en andere kosten gerelateerd aan de interventie), des te waarschijnlijker wordt het formuleren van een sterke aanbeveling. Hoe meer onzekerheid over het middelenbeslag, des te waarschijnlijker wordt een conditionele aanbeveling. |
|
6. Organisatie van zorg Hoe meer onzekerheid of de geëvalueerde interventie daadwerkelijk op landelijke schaal toepasbaar is, des te waarschijnlijker wordt het formuleren van een conditionele aanbeveling. Toelichting:
|
Formulering van aanbevelingen
Afhankelijk van deze factoren kun je een instrument of behandeling wel of niet aanbevelen. We maken daarbij onderscheid tussen zwakke en sterke aanbevelingen. In het geval van een sterke aanbeveling zou je behandeling X voor alle patiënten met Y willen aanbevelen. Bij een zwakke aanbeveling is dit bijvoorbeeld afhankelijk van de voorkeuren van de patiënt in kwestie. Het is belangrijk in deze sectie expliciet te vermelden op grond waarvan een behandeling wel of niet wordt aanbevolen en ook waarom die aanbeveling zwak of sterk zou moeten zijn.
Voor de formulering van ‘sterke’ (onvoorwaardelijke) en ‘zwakke’ (voorwaardelijke) aanbevelingen is de volgende indeling aangehouden (zie tabel 1.2):
Tabel 1.2 GRADE Voorkeursformulering sterke / zwakke aanbevelingen
|
Gradering aanbeveling |
Betekenis |
Voorkeursformulering* |
|
STERK VOOR |
De voordelen zijn groter dan de nadelen voor bijna alle patiënten. Alle of nagenoeg alle geïnformeerde patiënten zullen waarschijnlijk deze optie kiezen. |
We bevelen [interventie] aan. |
|
ZWAK VOOR |
De voordelen zijn groter dan de nadelen voor een meerderheid van de patiënten, maar niet voor iedereen. De meerderheid van geïnformeerde patiënten zal waarschijnlijk deze optie kiezen. |
Overweeg [interventie], bespreek de voor- en nadelen). |
|
ZWAK TEGEN |
De nadelen zijn groter dan de voordelen voor een meerderheid van de patiënten, maar niet voor iedereen. De meerderheid van geïnformeerde patiënten zal waarschijnlijk deze optie kiezen. |
Wees terughoudend met [interventie], bespreek de voor- en nadelen). |
|
STERK TEGEN |
De nadelen zijn groter dan de voordelen voor bijna alle patiënten. Alle of nagenoeg alle geïnformeerde patiënten zullen waarschijnlijk deze optie kiezen. |
We bevelen [interventie] niet aan. |
* Het gaat hier om voorkeursaanbevelingen, deze kunnen in een enkel geval afwijken. Voor bepaalde hoofdstukken is GRADE niet toegepast (bijv. Organisatie van zorg) daar zijn uit praktisch oogpunt ook de aanbevelingen niet volgens GRADE.
Zoekstrategie
Om de uitgangsvragen te kunnen beantwoorden, is door de informatiespecialist en reviewers van het Trimbos-instituut, in overleg met de werkgroepleden, op systematische wijze literatuuronderzoek verricht en is een selectie gemaakt binnen de gevonden onderzoeken volgens vooraf vastgestelde selectiecriteria. Er is gezocht naar meta-analyses, systematische reviews en oorspronkelijke onderzoeken. In de literatuursearches is gezocht naar literatuur in de Engelse en Nederlandse taal. Voor het zoeken naar publicaties is gebruikgemaakt van Medline en Psychological Information Database (Psycinfo).
Selectiestrategie
Bij de selectie van artikelen zijn de volgende criteria gehanteerd:
- Geeft het onderwerp van het gevonden onderzoek voldoende antwoord op de uitgangsvraag: worden de binnen GRADE vastgestelde kritische en belangrijke uitkomstmaten in het onderzoek geëvalueerd? (zie voor meer informatie over GRADE verderop in deze paragraaf);
- Sluit de doelgroep van het gevonden onderzoek voldoende aan bij de doelgroep van de richtlijn;
- Is er sprake van een meta-analyse, systematic-review, randomised controlled trial (RCT), cohort onderzoek, cross-sectioneel onderzoek, patiëntcontrole onderzoek of wetenschappelijke verantwoord kwalitatief onderzoek? Bij een longitudinaal onderzoek: Is er sprake van een voldoende lange follow-up periode?;
- Zie voor meer informatie over de zoekstrategie de bijlagen per hoofdstuk en voor meer informatie over de selectiecriteria per uitgangsvraag de reviewprotocollen in de bijlagen per hoofdstuk.
Leeswijzer
Met kinderen en adolescenten bedoelen we kinderen van 8 tot 12 jaar en adolescenten van 12 tot 18 jaar. Met jongvolwassenen bedoelen we volwassenen van 18 tot 25 jaar. Met volwassenen bedoelen we mensen van 25 tot 60 jaar. Met ouderen bedoelen we oudere volwassenen van 60 jaar en ouder.