Behandeling van PTSS na de bevalling
Uitgangsvraag
Welke plaats heeft een interventie bij vrouwen met PTSS (klachten) na de bevalling?
Aanbeveling
Bied vrouwen met een traumatische bevallingservaring en psychische klachten met een negatief effect op het dagelijks functioneren (mogelijk passend bij PTSS), in principe via de huisarts, een verwijzing aan naar een zorgverlener die bekwaam en bevoegd is in het diagnosticeren en behandelen van PTSS.
Behandel vrouwen met PTSS (klachten) na de bevalling met negatief effect op het dagelijks functioneren conform de geldende algemene richtlijnen voor de behandeling van PTSS, d.w.z.: psycho-educatie in combinatie met eye movement desensitization and reprocessing (EMDR) therapie en/of traumagerichte cognitieve gedragstherapie (CGT).
Overwegingen
Om tot aanbevelingen te komen is een synthese gemaakt van (a) de conclusies o.b.v. de twee geïncludeerde artikelen; (b) internationale richtlijnen over de behandeling van PTSS in het algemeen; (c) internationale richtlijnen over de behandeling van PTSS (klachten) na de bevalling en/of traumatische bevallingservaringen; (d) de conclusies van pilotstudies die volgens de GRADE-criteria vanwege gebrek aan bewijskracht zijn geëxcludeerd, maar wel specifiek gaan over de behandeling van PTSS (klachten) na de bevalling.
Er zijn t/m april 2018 drie pilotstudies gepubliceerd waarin EMDR of CGT werd toegepast (83–85). In deze drie studies werd een positief effect van EMDR en CGT beschreven bij vrouwen met (symptomen van) PTSS na de bevalling.
Er zijn geen studies gevonden die het effect van debriefing, counseling of farmacotherapie op PTSS (symptomen) na de bevalling onderzochten.
Zoals vermeld in de introductie van deze module is er in (inter)nationale richtlijnen over de behandeling van PTSS in het algemeen (ongeachte het type trauma) consensus dat EMDR en traumagerichte CGT de twee eerstekeusbehandelingen voor PTSS zijn (72–75).
Er is gezocht op buitenlandse richtlijnen in het Engels of Nederlands waarin aanbevelingen worden gedaan over de behandeling van PTSS (klachten) na de bevalling. De richtlijn van het National Institute for Health and Clinical Excellence over ante- en postpartum mentale gezondheid (4) adviseert om PTSS na een traumatisch ervaren bevalling, miskraam, doodgeboorte of neonatale sterfte te behandelen conform de aanbevelingen in de algemene PTSS-richtlijn (72). Deze algemene richtlijn adviseert traumagerichte CGT of EMDR als behandeling van PTSS, en raadt debriefing expliciet af. Een vroege (binnen 3 maanden), kortdurende (3 sessies) traumagerichte psychologische interventie kan worden overwogen voor allen die een traumatische gebeurtenis hebben meegemaakt, omdat dit het ontwikkelen van PTSS (klachten) kan voorkómen of verminderen. De richtlijn raadt expliciet niet-traumagerichte behandelingen af, en ziet geen plaats voor medicatie als eerste stap in de behandeling van PTSS (72). De richtlijn over ante- en postpartum mentale gezondheid benoemt verder nog het belang van steun en advies aan vrouwen met een traumatische bevallingservaring die hierover willen praten, en oog te hebben voor (de ervaring van) de partner. De richtlijn vermeldt expliciet dat de adviezen gelden voor vrouwen die de bevalling als traumatisch ervaren hebben, ongeacht de aanwezigheid van eventuele obstetrische complicaties.
De American Congress of Obstetricians and Gynecologists (ACOG) en de American Psychiatric Association (APA) hebben een richtlijn gepubliceerd over peripartum depressie, waarin geen aandacht wordt besteed aan PTSS (klachten) na de bevalling of traumatische bevallingservaringen (86). De Royal Australian and New Zealand College of Obstetricians and Gynaecologists (RANZCOG) heeft een richtlijn over peripartum angst en depressie, maar geeft geen advies over PTSS (klachten) na de bevalling (87). De Society of Obstetricians and Gynecologists of Canada (SOGC) en de Vereniging voor Obstetrie en Gynaecologie (VVOG, Vlaanderen) hebben geen richtlijnen over psychische klachten rondom zwangerschap en bevalling.
Onderbouwing
Over de behandeling van PTSS in het algemeen zijn in (inter)nationale richtlijnen duidelijke aanbevelingen. Hoewel er over effectieve behandelingen van specifiek bevallingsgerelateerde PTSS veel minder bekend is, is er vooralsnog geen reden om aan te nemen dat behandeling van bevallingsgerelateerde PTSS anders zou moeten verlopen dan van PTSS na andere traumata.
In PTSS-literatuur en (inter)nationale richtlijnen worden eye movement desensitization and reprocessing (EMDR) therapie en cognitieve (gedrags)therapie (CGT) met exposure als interventies van eerste keus aangemerkt (72–75). Het number-needed-to-treat voor beide is 2, de effectsizes (Hedges g) zijn 1.26 (95% CI 1.09-1.44) voor CGT en 1.01 (95% CI 0.46-1.62) voor EMDR (76,77). Een toelichting op deze behandelingen staat in Tabel 1. EMDR vereist geen gedetailleerde beschrijving van de gebeurtenis en gaat niet gepaard met huiswerk. Er zijn aanwijzingen dat met EMDR relatief snel symptoomreductie plaatsvindt en weinig sessies (maximaal vijf) nodig zijn in het geval van een enkelvoudig trauma (78), d.w.z. één traumatische gebeurtenis zoals een bevalling. De behandeling van vrouwen met een voorgeschiedenis van misbruik of verwaarlozing (i.e. complex trauma) zal vaak meer tijd en / of aanvullende vormen van therapie vergen.
Tabel 1: Evidence-based interventies voor PTSS
|
Interventie |
Kenmerken en therapeutisch proces |
|
EMDR |
Gestandaardiseerde procedure die gericht is op gelijktijdig laten plaatsvinden van (1) spontane associaties van traumatische beelden en de bijbehorende gevoelens, gedachten en lichamelijke reacties, en (2) snelle oogbewegingen of andere methoden om het werkgeheugen van de persoon te belasten. Door gelijktijdig het werkgeheugen te belasten en de traumatische gebeurtenis op te roepen worden herinneringen minder levendig opgeslagen, met als gevolg dat ze minder negatieve emoties oproepen. |
|
CGT met exposure |
Cognitieve Gedragstherapie (CGT) is gericht op het aanpassen van disfunctionele gedachten en gedrag. CGT met exposure is een interventie gericht op (1) het voorkómen van het vermijden van de nare beelden en gedachten door het actief herbeleven van de traumatische gebeurtenis in een gecontroleerde en veilige omgeving, en (2) cognitieve herstructurering door iemands negatieve gedachten over zichzelf of de gebeurtenis te veranderen in meer positieve of helpende gedachten en gevoelens. |
|
Laag GRADE |
Online traumagerichte cognitieve gedragstherapie lijkt geen meerwaarde te hebben boven afwachtend beleid bij vrouwen met PTSS na de bevalling (81). |
|
Laag GRADE |
Interpersoonlijke therapie lijkt effectiever dan psycho-educatie bij vrouwen met PTSS na perinatale sterfte die tevens een depressieve stoornis hebben (80). |
Beschrijving studies
Voor het beantwoorden van de PICO werden twee originele artikelen gevonden (80,81): één studie met online traumagerichte cognitieve gedragstherapie als interventie (81) en één studie met interpersoonlijke therapie als interventie (80).
Resultaten (Per Uitkomstmaat)
1. Percentage vrouwen met PTSS-diagnose
De RCT van Johnson (80) betreft vrouwen die in de 18 maanden voorafgaand aan de studie een miskraam of perinatale sterfte (IUVD, zwangerschapsafbreking vanwege medische redenen of vroege neonatale sterfte) hadden meegemaakt en die voldeden aan de criteria voor een depressieve stoornis. Zij werden gerandomiseerd tussen 14 sessies interpersoonlijke therapie en 14 sessies psycho-educatie (coping with depression-programma). Er werd een subgroepanalyse gedaan van 27 vrouwen (54%) die voldeden aan de DSM-IV-criteria voor PTSS op basis van een klinisch interview (SCID-I, Structured Clinical Interview for DSM-IV Axis I Disorders). Bij 24 van deze 27 vrouwen betrof de traumatische gebeurtenis de perinatale sterfte. Interpersoonlijke therapie bleek effectiever dan psycho-educatie (p=0.009), waarbij de vrouwen die IPT ondergingen een ruim vijfmaal zo grote kans op genezing van PTSS hadden dan de vrouwen die psycho-educatie kregen (Hazard Ratio = 5.65, 95% CI 1.54-20.82).
In de RCT van Nieminen (81) werd het effect onderzocht van een acht weken durend onlineprogramma van traumagerichte cognitieve gedragstherapie, waarbij 54% van de deelnemende vrouwen alle modules doorliep. Vrouwen konden meedoen wanneer zij aangaven een traumatische bevallingservaring te hebben gehad, en daarbij klinisch relevante PTSS-symptomen hadden (somscore van 30 of hoger (range 0-51) op de Traumatic Event Scale) (82). Er vond randomisatie plaats waarbij de vrouwen in de controlegroep na afloop van de studie de interventie alsnog aangeboden kregen. Bij aanvang voldeden 26 van de 56 vrouwen (46%) aan alle DSM-IV-criteria voor PTSS, zoals gemeten met de TES, d.w.z. dat zij aan alle afzonderlijke criteria (A-F) voldeden. Na de interventie voldeed 33% van de interventiegroep en 26% van de controlegroep aan de criteria voor PTSS. Nadat ook de controlegroep de interventie had doorlopen voldeed nog 11% aan de criteria voor PTSS (significantieniveaus niet vermeld).
2. Ernst van PTSS-symptomen
In de studie van Nieminen (81) is ook gekeken naar de ernst van de PTSS-symptomen, gemeten met de TES en de IES-R. Voor aanvang hadden alle 56 vrouwen een somscore op de TES-B van 30 of hoger (voorwaarde voor inclusie), na afloop gold dit voor 67% van de vrouwen in de interventiegroep en 59% van de vrouwen in de controlegroep (significantieniveau niet vermeld). De gemiddelde TES-somscores daalden van 45 naar 32 in de interventiegroep (p<0.0001) en van 44 naar 36 in de controlegroep (p=0.001), waarbij er geen significant verschil werd gezien tussen interventie- en controlegroep bij de nameting (p=0.09, effect size d=0.36). Het percentage vrouwen dat een somscore van 30 of hoger op de IES-R had daalde van 86% naar 21% in de interventiegroep en van 93% naar 52% in de controlegroep (significantieniveau niet vermeld). De gemiddelde IES-R-somscores daalden van 40 naar 19 in de interventiegroep (p<0.0001) en van 40 naar 33 in de controlegroep (p=0.001), waarbij er wel een significant verschil werd gezien tussen interventie- en controlegroep bij de nameting (p<0.0001, effect size d=0.82). Aangezien de meeste verschillen tussen de groepen dus niet significant waren of het significantieniveau niet is vermeld, levert deze studie onvoldoende bewijs dat online traumagerichte CGT effectief is om PTSS-symptomen te verminderen.
Bewijskracht van de literatuur
Voor een gedetailleerde beschrijving van bewijskracht van de literatuur (GRADE-tabel) zie de evidence tabellen. De bewijskracht voor online traumagerichte cognitieve gedragstherapie bij vrouwen met PTSS wordt gegradeerd op laag, op basis van het ontbreken van blindering en omdat confounding in de controlegroep waarschijnlijk werd geacht. De bewijskracht voor interpersoonlijke therapie wordt gegradeerd op laag, op basis van ontbreken van blindering, gebruik van een convenience sample en dat confounding door andere interventies niet is uitgesloten.
Zoeken en selecteren
Om de uitgangsvraag te kunnen beantwoorden is er een systematische literatuuranalyse verricht naar de volgende wetenschappelijke vraagstelling:
Wat zijn de (on)gunstige effecten van behandeling versus expectatief beleid bij vrouwen met PTSS (klachten) na de bevalling?
- P: Vrouwen die na de bevalling PTSS (klachten) hebben ontwikkeld
- I: Behandeling (EMDR / CGT / farmacotherapie / debriefing / psycho-educatie / anders)
- C: Expectatief beleid
- O: Ernst van de PTSS-symptomen, (afname van) % vrouwen met PTSS-diagnose, % vrouwen die niet meer zwanger durven worden, % vrouwen met ernstige angst voor een (volgende) bevalling, % verzoek tot electieve sectio caesarea bij de volgende zwangerschap, % vrouwen dat concreet vermijdend gedrag vertoont in een volgende zwangerschap.
Relevante uitkomstmaten
De werkgroep achtte ‘ernst van de PTSS-symptomen’ een voor de besluitvorming kritieke uitkomstmaat; en ‘% vrouwen met PTSS-diagnose’, ‘% angst voor de bevalling’, ‘% niet meer zwanger durven worden’, ‘% verzoek tot electieve sectio caesarea bij de volgende zwangerschap’ en ‘concreet vermijdend gedrag’ voor de besluitvorming belangrijke uitkomstmaten.
De werkgroep definieerde de uitkomstmaten als volgt:
- ‘Ernst van PTSS-symptomen’: aantal, frequentie en intensiteit van PTSS-symptomen, bij voorkeur gemeten met een klinisch interview of screeningsvragenlijst voor PTSS’;
- ‘Percentage vrouwen met PTSS-diagnose’: vergelijking van de percentages vrouwen die voldoen aan de diagnose PTSS, na behandeling versus expectatief beleid (of een vergelijking van behandeling A versus behandeling B);
- ‘Angst voor de bevalling’: klinisch relevante angst voor de bevalling, bij voorkeur gemeten met een klinisch interview (DSM-IV- of DSM-5-diagnose specifieke fobie) of met screeningsvragenlijst voor angst voor de bevalling (WDEQ-A somscore ≥ 85) (66);
- ‘Niet meer zwanger durven worden’: uitstel van een volgende zwangerschap i.v.m. angst voor de bevalling en/of het besluit om niet meer zwanger te worden, gerelateerd aan een traumatisch ervaren bevalling en/of PTSS na de bevalling;
- ‘Verzoek tot electieve sectio’: vrouwen die vanwege een eerder als traumatisch ervaren bevalling (en/of PTSS) verzoeken om een electieve sectio caesarea in de volgende zwangerschap zonder dat daar een medische indicatie voor is;
- ‘Concreet vermijdend gedrag vertonen in een volgende zwangerschap’: vrouwen die vanwege een eerder als traumatisch ervaren bevalling (en/of PTSS) standaard en/of medisch geïndiceerde zorg vermijden (o.a. prenatale zorg, vaginale baring, ziekenhuisbevalling, foetale bewaking).
Zoeken en selecteren
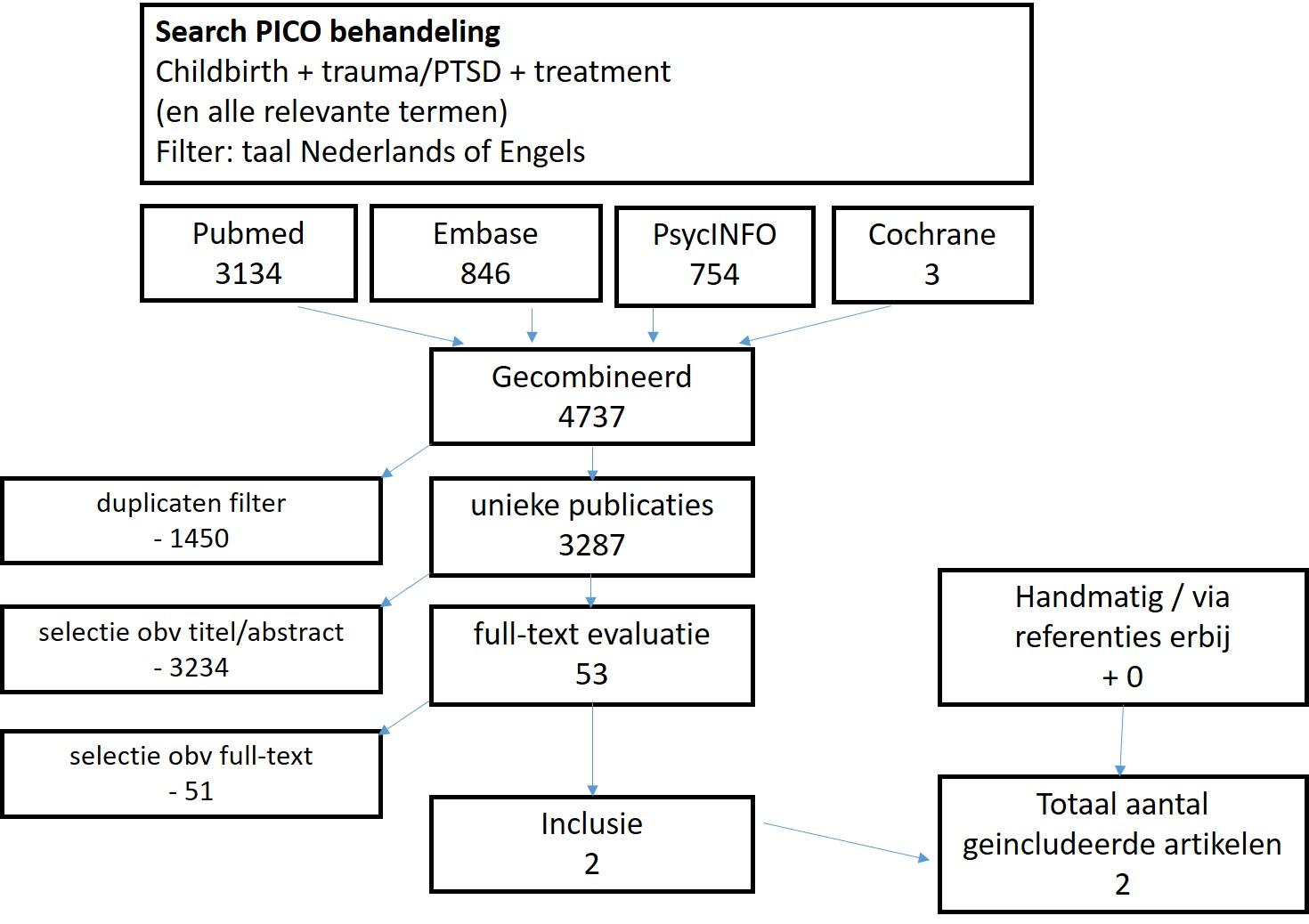
In de databases Medline (Pubmed), Embase, PsychINFO and Cochrane is met relevante zoektermen gezocht naar onderzoek vanaf 1950 tot en met april 2018. De zoekverantwoording is weergegeven onder het tabblad Verantwoording. De literatuurzoekactie leverde 4.737 treffers op, waarvan 3287 unieke artikelen. Studies werden geselecteerd op grond van het volgende selectiecriterium: relevante uitkomstmaat, onderzochte populatie (specifiek PTSS na de bevalling en niet algemene PTSS), betreft een RCT / cohort study / case control study / case study / (systematic) review / meta-analyse. Op basis van titel en abstract werden in eerste instantie 53 studies voorgeselecteerd. Na raadpleging van de volledige tekst, werden vervolgens 51 studies geëxcludeerd en 2 studies geïncludeerd.
- 1 - Atkins D, Best D, Briss PA, Eccles M, Falck-Ytter Y, Flottorp S, e.a. Grading quality of evidence and strength of recommendations. Br Med J. 2004;june 19(328(7454)):1490.
- 2 - Andrews JC, Schünemann HJ, Oxman AD, Pottie K, Meerpohl JL, Coello PA, e.a. GRADE guidelines: 15. Going from evidence to recommendation - Determinants of a recommendation’s direction and strength. J Clin Epidemiol. 2013;66(7):726–35.
- 3 - American Psychiatric Association (APA). Handboek voor de classificatie van psychische stoornissen (DSM-5). 2014.
- 4 - National Institute for Health and Clinical Excellence (NICE). Antenatal And Postnatal Mental Health: Clinical Management and Service Guidance. NICE Clin Guidel. 2014;(4–51).
- 5 - Stramrood CAI, Paarlberg KM, Huis In’t Veld EMJ, Berger LWA, Vingerhoets J, Willibrord CM, e.a. Posttraumatic stress following childbirth in homelike- and hospital settings. J Psychosomic Obstet Gynaecol. Informa Healthcare; 2011;32(2):88–97.
- 6 - Olde E, van der Hart O, Kleber RJ, van Son MJ, Wijnen HAA, Pop VJM. Peritraumatic Dissociation and Emotions as Predictors of PTSD Symptoms Following Childbirth. J Trauma Dissociation. 2005;6(3):125–42.
- 7 - Grekin R, O’Hara MW. Prevalence and risk factors of postpartum posttraumatic stress disorder: A meta-analysis. Clin Psychol Rev. 2014;34(5):389–401.
- 8 - Ayers S, Bond R, Bertullies S, Wijma K. The aetiology of post-traumatic stress following childbirth: a meta-analysis and theoretical framework. Psychol Med. 2016;46(6):1121–34.
- 9 - Lapp LK, Agbokou C, Peretti C-S, Ferreri F. Management of post traumatic stress disorder after childbirth: a review. J Psychosom Obstet Gynaecol. 2010;31(3):113–22.
- 10 - Tschudin S, Alder J, Hendriksen S, Blitzer J, Popp Z, Zanetti R, e.a. Pregnant women’s perception of cesarean sectio on demand. J Perinat Med. 2009;37(3):251–6.
- 11 - Hollander M, de Miranda E, van Dillen J, de Graaf I, Vandenbussche F, Holten L. Women’s motivations for choosing a high risk birth setting against medical advice in the Netherlands: a qualitative analysis. BMC Pregnancy Childbirth. 2017;
- 12 - Alder J, Stadlmayr W, Tschudin S, Bitzer J. Post-traumatic symptoms after childbirth: What should we offer? J Psychosom Obstet Gynecol. 2006;27(2):107–12.
- 13 - Davies J, Slade P, Wright I, Stewart P. Posttraumatic stress symptoms following childbirth and mothers’ perceptions of their infants. Infant Ment Health J. 2008;29(6):537–54.
- 14 - Lemola S, Stadlmayr W, Grob A. Maternal adjustment five months after birth: The impact of the subjective experience of childbirth and emotional support from the partner. J Reprod Infant Psychol. 2007;25(3):190–202.
- 15 - Nicholls K, Ayers S. Childbirth-related post-traumatic stress disorder in couples: A qualitative study. Br J Health Psychol. 2007;12(4):491–509.
- 16 - Parfitt YM, Ayers S. The effect of post-natal symptoms of post-traumatic stress and depression on the couple’s relationship and parent-baby bond. J Reprod Infant Psychol. 2009;27(2):127–42.
- 17 - van Pampus MG, Wolf H, Weijmar Schultz WCM, Neeleman J, Aarnoudse JG. Posttraumatic stress disorder following preeclampsia and HELLP syndrome. J Psychosom Obstet Gynecol Gynecol. 2004;25(3–4):183–7.
- 18 - Olieman RM, Siemonsma F, Bartens MA, Garthus-Niegel S, Scheele F, Honig A. The effect of an elective cesarean section on maternal request on peripartum anxiety and depression in women with childbirth fear: A systematic review. BMC Pregnancy Childbirth. 2017;17(1):21–3.
- 19 - Yildiz PD, Ayers S, Phillips L. The prevalence of posttraumatic stress disorder in pregnancy and after birth: A systematic review and meta-analysis. J Affect Disord. 2018;208:No-Specified.
- 20 - Haagen JF, Moerbeek M, Olde E, van der Hart O, Kleber RJ. PTSD after childbirth: A predictive ethological model for symptom development. J Affect Disord. 2015;185:135–43.
- 21 - Alcorn KL, O’Donovan A, Patrick JC, Creedy D, Devilly GJ. A prospective longitudinal study of the prevalence of post-traumatic stress disorder resulting from childbirth events. Psychol Med. 2010;40(11):1849–59.
- 22 - Ayers S, Eagle A, Waring H. The effects of childbirth-related post-traumatic stress disorder on women and their relationships: A qualitative study. Psychol Heal Med. 2006;11(4):389–98.
- 23 - Stramrood CAI, Wessel I, Doornbos B, Aarnoudse JG, Van Den Berg PP, Weijmar Schultz WCM, e.a. Posttraumatic stress disorder following pre-eclampsia and PPROM; A prospective study with 15 months follow-up. J Psychosom Obstet Gynecol. 2010;31(7):96.
- 24 - Ayers S, Joseph S, McKenzie-McHarg K, Slade P, Wijma K. Post-traumatic stress disorder following childbirth: Current issues and recommendations for future research. J Psychosom Obstet Gynecol. 2008;29(4):240–50.
- 25 - Boeschoten M, Bakker A, Jongedijk R, Olff M. PTSD checklist for the DSM-5 (PCL-5)-Dutch version. Arq Psychotrauma Expert Gr. 2014;
- 26 - Brewin CR, Rose S, Andrews B, Green J, Tata P, McEvedy C, e.a. Brief screening instrument for post-traumatic stress disorder. Br J Psychiatry. 2002;181:158–62.
- 27 - Baumert J, Simon H, Gündel H, Schmitt C, Ladwig K-H. The Impact of Event Scale - Revised: Evaluation of the subscales and correlations to psychophysiological startle response patterns in survivors of a life-threatening cardiac event: An analysis of 129 patients with an implanted cardioverter defibrillator. J Affect Disord. 2004;82(1):29–41.
- 28 - Sheehan D, Lecrubier Y, Sheehan K, Amorim P, Janavs J, Weiller H, e.a. The Mini-International Neuropsychiatric Interview (M.I.N.I.): the development and validation of a structured diagnostic psychiatric interview for DSM-IV and ICD-10. J Clin Psychiatry. 1998;59(suppl 4):22–33.
- 29 - Callahan JL, Borja SE. Psychological outcomes and measurement of maternal posttraumatic stress disorder during the perinatal period. J Perinat Neonatal Nurs. 2008;22(1):49–59.
- 30 - Bakker A, van der Meer C, Olff M. Primary Care PTSD Screen for DSM-5 (PC-PTSD-5). Uitg Acad Med Centrum, Amsterdam. 2014;
- 31 - Iles J, Slade P, Spiby H. Posttraumatic stress symptoms and postpartum depression in couples after childbirth: The role of partner support and attachment. J Anxiety Disord [Internet]. Elsevier Ltd; 2011;25(4):520–30. Geraadpleegd van: http://dx.doi.org/10.1016/j.janxdis.2010.12.006
- 32 - Cook N, Ayers S, Horsch A. Maternal posttraumatic stress disorder during the perinatal period and child outcomes: A systematic review. J Affect Disord. Netherlands; januari 2018;225(June 2017):18–31.
- 33 - Sijbrandij M, Reitsma JB, Roberts NP, Engelhard IM, Olff M, Sonneveld LP, e.a. Self-report screening instruments for post-traumatic stress disorder (PTSD) in survivors of traumatic experiences. Cochrane Database Syst Rev. 2013;(6).
- 34 - van Emmerik AAP, Kamphuis JH, Hulsbosch AM, Emmelkamp PMG. Geen preventief nut van eenmalige debriefing na psychologisch traumatische gebeurtenissen : meta-analyse. Ned Tijdschr Geneeskd. 2003;147(17):809–12.
- 35 - Wikipedia. CISD [Internet]. [geciteerd 12 november 2017]. Geraadpleegd van: https://en.wikipedia.org/wiki/Critical_incident_stress_management
- 36 - Pennebaker JW. Expressive Writing in Psychological Science. Perspect Psychol Sci [Internet]. 2017;174569161770731. Geraadpleegd van: http://journals.sagepub.com/doi/10.1177/1745691617707315
- 37 - Gamble J, Creedy D, Moyle W, Webster J, McAllister M, Dickson P. Effectiveness of a counseling intervention after a traumatic childbirth: A randomized controlled trial. Birth. 2005;32(1):11–9.
- 38 - Jotzo M, Poets CF. Helping parents cope with the trauma of premature birth: an evaluation of a trauma-preventive psychological intervention. Pediatrics. 2005/04/05. 2005;115(4):915–9.
- 39 - Priest SR, Henderson J, Evans SF, Hagan R. Stress debriefing after childbirth: a randomised controlled trial. Med J Aust. 2003/05/27. 2003;178(June):542–5.
- 40 - Shaw RJ, St John N, Lilo E, Jo B, Benitz W, Stevenson DK, e.a. Prevention of traumatic stress in mothers of preterms: 6-month outcomes. Pediatrics. 2014;134(2):e481–8.
- 41 - Di Blasio P, Miragoli S, Camisasca E, Di Vita AM, Pizzo R, Pipitone L. Emotional Distress Following Childbirth: An Intervention to Buffer Depressive and PTSD Symptoms. Eur J Psychol. 2015;11(2):214–32.
- 42 - Di Blasio P, Camisasca EL, Caravita SCS, Ionio C, Milani L, Valtolina GG. The effects of expressive writing on postpartum depression and posttraumatic stress symptoms. Psychol Rep. 2015;117(3):856–82.
- 43 - Abdollahpour S, Khosravi A, Bolbolhaghighi N. The effect of the magical hour on post-traumatic stress disorder (PTSD) in traumatic childbirth: a clinical trial. J Reprod Infant Psychol. 2016;34(4):403–12.
- 44 - Borghini A, Habersaat S, Forcada-Guex M, Nessi J, Pierrehumbert B, Ansermet F, e.a. Effects of an early intervention on maternal post-traumatic stress symptoms and the quality of mother-infant interaction: The case of preterm birth. Vol. 37, Infant Behavior & Development. 2014. p. 624–31.
- 45 - Navidian A, Saravani Z, Shakiba M. Impact of Psychological Grief Counseling on the Severity of Post-Traumatic Stress Symptoms in Mothers after Stillbirths. Issues Ment Health Nurs. England: Taylor & Francis; augustus 2017;38(8):650–4.
- 46 - Sheen K, Slade P. The efficacy of “debriefing” after childbirth: Is there a case for targeted intervention? Vol. 33, Journal of Reproductive and Infant Psychology. Taylor & Francis; 2015. p. 308–20.
- 47 - Borg Cunen N, McNeill J, Murray K. A systematic review of midwife-led interventions to address post partum post-traumatic stress. Midwifery. 2014;30(2):170–84.
- 48 - Kraljevic M, Warnock FF. Early educational and behavioral RCT interventions to reduce maternal symptoms of psychological trauma following preterm birth: a systematic review. J Perinat Neonatal Nurs. 2013;27(4):311–27.
- 49 - Selkirk R, McLaren S, Ollerenshaw A, McLachlan AJ, Moten J. The longitudinal effects of midwife-led postnatal debriefing on the psychological health of mothers. J Reprod Infant Psychol. 2006;24(2):133–47.
- 50 - Zelkowitz P, Feeley N, Shrier I, Stremler R, Westreich R, Dunkley D, e.a. The cues and care randomized controlled trial of a neonatal intensive care unit intervention: effects on maternal psychological distress and mother-infant interaction. J Dev Behav Pediatr. 2011;32(8):591–9.
- 51 - Ryding EL, Wijma K, Wijma B. Postpartum Counselling After an Emergency Cesarean. Clin Psychol Psychother. 1998;5:231–7.
- 52 - Kershaw K, Jolly J, Bhabra K, Ford J. Randomised controlled trial of community debriefing following operative delivery. Br J Obstet Gynaecol. 2005;112(11):1504–9.
- 53 - Hughes P, Turton P, Hopper E, Evans CDH. Assessment of guidelines for good practice in psychosocial care of mothers after stillbirth. Lancet. 2002;360(9327):114–8.
- 54 - Brimdyr K. The magical hour: Holding your baby skin to skin in the first hour after birth [Internet]. 2011. Geraadpleegd van: http://www.magicalhour.com/aboutus.html
- 55 - Phillips R. The sacred hour: uninterrupted skin-to-skin contact immediately after birth. Newborn Infant Nurs Rev. 2013;67–72.
- 56 - McKenzie-McHarg K, Crockett M, Olander EK, Ayers S. Think pink! A sticker alert system for psychological distress or vulnerability during pregnancy. Br J Midwifery. 2014;22(8):495–500.
- 57 - Bohren M, Hofmeyr G, Sakala C, Fukuzawa R, Cuthbert A. Continuous Support for Women During Childbirth. Cochrane Database Syst Rev. 2017;(7).
- 58 - Hodnett ED. Pain and women’s satisfaction with the experience of childbirth: A systematic review. Am J Obstet Gynecol. 2002;186(5 SUPPL.):160–74.
- 59 - Taheri M, Takian A, Taghizadeh Z, Jafari N, Sarafraz N. Creating a positive perception of childbirth experience: Systematic review and meta-analysis of prenatal and intrapartum interventions. Reprod Health. 2018;15(1):1–13.
- 60 - Hollander MH, van Hastenberg E, van Dillen J, van Pampus MG, de Miranda E, Stramrood CAI. Preventing traumatic childbirth experiences: 2192 women’s perceptions and views. Arch Womens Ment Health. 2017;Aug;20(4):515–23.
- 61 - Artikel 450 Burgerlijk Wetboek.
- 62 - Moore E, Bergman N, Anderson G, Medley N. Early skin-to-skin contact for mothers and their healthy newborn infants (Review). Cochrane Database Syst Rev. 2016;(11).
- 63 - Stevens J, Schmied V, Burns E, Dahlen H. Immediate or early skin-to-skin contact after a Caesarean section: A review of the literature. Matern Child Nutr. 2014;10(4):456–73.
- 64 - Cleveland L, Hill C, Pulse W, DiCioccio H, Field T, White-Traut R. Systematic Review of Skin-to-Skin Care for Full-Term, Healthy Newborns. J Obstet Gynecol Neonatal Nurs. 2017;46(6):857–69.
- 65 - Saxton A, Fahy K, Rolfe M, Skinner V, Hastie C. Does skin-to-skin contact and breast feeding at birth affect the rate of primary postpartum haemorrhage: Results of a cohort study. Midwifery. 2015;31(11):1110–7.
- 66 - Kingdon C, Givens JL, O’Donnell E, Turner M. Seeing and holding baby: Systematic review of clinical management and parental outcomes after stillbirth. Birth Issues Perinat Care. 2015;42(3):206–18.
- 67 - Hennegan JM, Henderson J, Redshaw M. Contact with the baby following stillbirth and parental mental health and well-being: a systematic review. BMJ Open 2015 Nov 27;5(11):e008616.
- 68 - Cacciatore J. Rådestad I, Frederik Frøen J. Effects of contact with stillborn babies on maternal anxiety and depression. Birth 2008 Dec;35(4):313-20.
- 69 - Holmes EA, James EL, Kilford EJ, Deeprose C. Key steps in developing a cognitive vaccine against traumatic flashbacks: Visuospatial tetris versus verbal pub quiz. PLoS One. 2010;5(11).
- 70 - James S. Women’s experiences of symptoms of posttraumatic stress disorder (PTSD) after traumatic childbirth: a review and critical appraisal. Arch Womens Ment Health. 2015;18(6):761–71.
- 71 - Mitchell JT. When disaster strikes...the critical incident stress debriefing process. JEMS a J Emerg Med Serv. 1983;8(1):36–9.
- 72 - The National Institute for Health and Care Excellence (NICE). Post-traumatic stress disorder: management [Internet]. Clinical guideline. 2005. Geraadpleegd van: https://www.nice.org.uk/guidance/cg26
- 73 - Trimbos. Multidisciplinaire Richtlijn Angststoornissen [Internet]. 2011. p. 9.3.4. Geraadpleegd van: www.ggzrichtlijnrichtlijnen.nl
- 74 - Foa EB, Keane TM, Friedman MJ, Cohen JA. Effective Treatments for PTSD. Practice Guidelines from the International Society for Traumatic Stress Studies. The Guilford Press; 2009.
- 75 - The Royal College of Psychiatrists & The British Psychological Society. Post-Traumatic Stress Disorder: The Management of PTSD in Adults and Children in Primary and Secondary Care. 2005.
- 76 - Watts B, Schnurr P, Mayo L, Young-Xu Y, Weeks W, Friedman M. Meta-Analysis of the Efficacy of Treatments for Posttraumatic Stress Disorder. J Clin Psychiatry. 2013;74(6):e541–50.
- 77 - Forman-Hoffman V, Middleton J, Feltner C, Gaynes B, Weber R, Bann C, e.a. Psychological and Pharmacological Treatments for Adults WIth Posttraumatic Stress Disorder: A Systematic Review Update [Internet]. Agency for Healthcare Research and Quality (US). p. Report No: 18-EHC011-EF.
- 78 - Ironson G, Freund B, Strauss JL, Williams J. Comparison of Two Treatments for Traumatic Stress: A Community-Based Study of EMDR and Prolonged Exposure. J Clin Psychol. 2002;58(1):113–28.
- 79 - Wijma K, Wijma B, Zar M. Psychometric aspects of the W-DEQ; a new questionnaire for the measurement of fear of childbirth. J Psychosom Obstet Gynecol. 1998;19(2):84–97.
- 80 - Johnson JE, Price AB, Kao JC, Fernandes K, Stout R, Gobin RL, e.a. Interpersonal psychotherapy (IPT) for major depression following perinatal loss: a pilot randomized controlled trial. Arch Womens Ment Health. Austria; 2016;19(5):845–59.
- 81 - Nieminen K, Berg I, Frankenstein K, Viita L, Larsson K, Persson U, e.a. Internet-provided cognitive behaviour therapy of posttraumatic stress symptoms following childbirth-a randomized controlled trial. Cogn Behav Ther. 2016;45(4):287–306.
- 82 - Wijma K, Soderquist J, Wijma B. Posttraumatic stress disorder after childbirth: A cross sectional study. J Anxiety Disord. 1997;11(6):587–97.
- 83 - Ayers S, McKenzie-McHarg K, Eagle A. Cognitive behaviour therapy for postnatal post-traumatic stress disorder: Case studies. J Psychosom Obstet Gynecol. 2007;28(3):177–84.
- 84 - Sandström M, Wiberg B, Wikman M, Willman A-KK, Högberg U. A pilot study of eye movement desensitisation and reprocessing treatment (EMDR) for post-traumatic stress after childbirth. Midwifery. 2008;24(1):62–73.
- 85 - Stramrood CAI, van der Velde J, Doornbos B, Paarlberg MK, Weijmar Schultz WCM, van Pampus MG. The Patient Observer: Eye-Movement Desensitization and Reprocessing for the Treatment of Posttraumatic Stress following Childbirth. Birth Issues Perinat Care. 2012;39(1):70–6.
- 86 - Yonkers KA, Wisner KL, Stewart DE, Oberlander TF, Deil DL, Stotland N, e.a. The management of depression during pregnancy: a report from the American Psychiatric Association and the American College of Obstetricians and Gynecologists. Obstet Gynecol. 2009;September(114(3)):703–13.
- 87 - The Royal Australian and New Zealand College of Obstetricians and Gynaecologists. Perinatal Anxiety and Depression [Internet]. Ranzcog. 2015. p. 1–17. Geraadpleegd van: http://www.ranzcog.edu.au/component/search/?searchword=perinatal anxiety and depression&searchphrase=all&Itemid=1
- 88 - National Institute for Health and Clinical Excellence (NICE). Common mental health problems: identification and pathways to care [Internet]. Clinical guideline. 2011. Geraadpleegd van: https://www.nice.org.uk/guidance/cg123/resources/common-mental-health-problems-identification-and-pathways-to-care-35109448223173
- 89 - Rijksoverheid. Zorgstandaard Integrale Geboortezorg [Internet]. 2016. p. 1–67. Geraadpleegd van: https://www.zorginstituutnederland.nl/werkagenda/publicaties/publicatie/2016/06/28/zorgstandaard-integrale-geboortezorg-versie-1.1
- 90 - KNMG. Informed Consent, KNMG. https://www.knmg.nl/advies-richtlijnen/dossiers/informed-consent.htm.
- 91 - Charles C, Whelan T, Gafni A. What do we mean by partnership in making decisions about treatment? Br Med J. 1999;319(7212):780–2.
- 92 - Vesel J, Nickasch B. An Evidence Review and Model for Prevention and Treatment of Postpartum Posttraumatic Stress Disorder. Nurs Womens Health. 2015;19(6):504–25.
|
Author & year |
Study type |
Group |
Patient characteristics |
Intervention (n) |
Comparison (n) |
Follow-up |
Relevant outcome measures (questionnaire) |
Results |
Evidence level |
|
Johnson 2016 (80) |
Randomized Controlled Trial |
50 women with perinatal loss in the last 2 weeks to 19 months with a depression assessed by SCID-I. |
50 women who experienced a perinatal loss within the past 18 months, whose current depressive episode onset occurred during or after the loss |
Interpersonal psychotherapy (IPT) adapted for perinatal loss (14 sessions) |
Coping with Depression (CWD), a cognitive behavioral treatment which did not focus on perinatal loss nor social support (14 sessions) |
Assessments at baseline, treatment weeks 4 and 8, post-treatment and 3 and 6 months after the end of treatment. |
PTSD (diagnosed using a Structured Clinical Interview for DSM-IV Axis Disorders (SCID-I). |
Among the subset of women who met criteria for PTSD at baseline, it appeared that IPT was more effective than psychoeducation. The hazard ratio was 5.65 (95% CI = 1.54-20.82). |
B |
|
Nieminen 2016 (81) |
Randomized Controlled Trial |
56 women with a traumatizing birth experience |
56 women who were having self-reported posttraumatic stress symptoms related to a traumatic childbirth (TES sum score ≥30). 64% of the participants had the traumatic event >1 year after inclusion. |
Internet-based cognitive behaviour therapy guided by a clinician for 8 weeks comprised eight modules of written tekst and a homework track. The programme included psychoeducation, anxiety coping methods and skill training, exposure and cognitive restructuring. (n=28) |
Waiting list (the control group received the same treatment and measures five months after the treatment group) (n=28) |
The treatment covered 8 weeks. The control group received treatment 5 months after the treatment group did. |
Severity of PTSD symptoms, presence of PTSD, assessed by the Traumatic Event Scale (TES) and Impact of Event Scale-Reversed (IES-R) |
The primary outcome measure, PTSD symptoms, showed a large between-group effect size when measured at follow-up post-treatment with the IES-R (d=0.82), but a small effect size when measured with the TES (d=0.36). IES-R: Post-treatment measures in treatment group (M (SD)) (19.22 (14.29)) and control group (32.76 (16.73)) (p<0.0001). TES: Post-treatment measures in treatment group (31.60 (11.08)) and control group (35.67 (11.27)) (p=0.09) |
B |
Risk of bias table
|
Study |
Selection Bias |
Performance Bias |
Detection Bias |
Attritition Bias |
Reporting Bias |
Confounding Bias |
GRADE quality of evidence |
|
|
|||||||
|
Johnson 2016 (80) |
+ |
+ |
? |
- |
- |
? |
LOW |
|
Nieminen 2016 (81) |
- |
+ |
+ |
- |
- |
+ |
LOW |
|
|
|||||||
|
– = low risk of bias, + = high risk of bias, ? = unclear risk of bias |
|||||||
|
|
|||||||
|
Selection bias |
Were the patients in different intervention groups (trials and cohort studies) or were the cases and controls (case-control studies) recruited from the same population? |
||||||
|
Performance bias |
Was an attempt made to blind study subjects to the intervention they have received? |
||||||
|
Detection bias |
Was an attempt made to blind those measuring the main outcomes of the intervention? |
||||||
|
Attrition bias |
Are the main findings of the study clearly described? Have the characteristics of patients lost to follow-up been described? Were losses of patients to follow-up taken into account? |
||||||
|
Reporting bias |
Are the main outcomes to be measured clearly described in the Introduction or Methods section? |
||||||
|
Confounding |
Are the distributions of principal confounders in each group of subjects to be compared clearly described? Was there adequate adjustment for confounding in the analyses from which the main findings were drawn? |
||||||
Exclusie na het lezen van het volledige artikel
|
Auteur en jaartal (n = 51) |
Redenen van exclusie |
|
(Alder et al., 2006) |
Geen origineel onderzoek, beantwoordt PICO niet. |
|
(Ayers et al., 2007) |
Onvoldoende bewijskracht (pilot study). Gebruiken in overwegingen. |
|
(Bastos et al., 2008) |
Beantwoordt PICO niet. |
|
(Beck, 2017) |
Review. |
|
(Blainey & Slade, 2015) |
Beantwoordt PICO niet. |
|
(Borg Cunen et al., 2014) |
Review. |
|
(Borghini et al., 2014) |
Preventie, geen behandeling. |
|
(Born, Soares, Phillips, Jung, & Steiner, 2006) |
Beantwoordt PICO niet. |
|
(Di Blasio, Camisasca, et al., 2015) |
Preventie, niet behandeling. |
|
(Dworkin, 2017) |
Geen originele data. |
|
(Fenwick et al., 2013) |
Betreft opzet van studie, geen resultaten. |
|
(Ford & Ayers, 2011) |
Beantwoordt PICO niet. |
|
(Ford, Ayers, & Bradley, 2010) |
Beantwoordt PICO niet. |
|
(Gamble & Creedy, 2009) |
Betreft een model, geen originele data/onderzoek. |
|
(Gamble et al., 2002) |
Beantwoordt PICO niet. |
|
(Gamble & Creedy, 2004) |
Beantwoordt PICO niet. |
|
(Gamble et al., 2005) |
Beantwoordt PICO niet. |
|
(George, Thilly, Rydberg, Luz, & Spitz, 2013) |
Betreft een studie opzet, geen resultaten. |
|
(Grote et al., 2016) |
Niet de juiste patiëntengroep, namelijk vrouwen met pre-existente PTSS. PTSS na de bevalling niet (apart) gemeten. |
|
(Hammond, 2010) |
Onjuiste P(atiëntengroep), namelijk mensen met algemene PTSS. |
|
(Hofberg & Brockington, 2000) |
Beantwoordt PICO niet. |
|
(Horsch, 2016) |
Geen diagnose voor start interventie. |
|
(Hutti, 2005) |
Beantwoordt PICO niet. |
|
(Iles, Spiby, & Slade, 2014) |
Beantwoordt PICO niet. |
|
(Jotzo & Poets, 2005) |
Beantwoordt PICO niet. |
|
(Kantrowitz-Gordon, 2013) |
Betreft geen originele data, beantwoordt PICO niet. |
|
(Kraljevic & Warnock, 2013) |
Beantwoordt PICO niet. |
|
(Lapp et al., 2010) |
Beantwoordt PICO niet. |
|
(Meades et al., 2011) |
Beantwoordt PICO niet. |
|
(Monson & Shnaider, 2014) |
Betreft book review, niet bijdragend voor beantwoorden PICO. |
|
(Navidian, 2017) |
Betreft preventie, niet behandeling. |
|
(Peeler et al., 2013) |
Beantwoordt PICO niet, review. |
|
(Priest et al., 2003) |
Beantwoordt PICO niet, behoort bij preventie. |
|
(Richter et al., 2012) |
Onjuiste P(atiëntengroep), vrouwen met postpartum depressie en angst, niet specifiek PTSS. |
|
(Rouhe et al., 2015) |
Preventie, geen behandeling; echter niet de juiste outcome (PICO 1) en tijdstip (PICO 2) |
|
(Rowan et al., 2007) |
Beantwoordt PICO niet, review. |
|
(Ryding, Persson, Onell, & Kvist, 2003) |
Beantwoordt PICO niet. |
|
(Ryding et al., 2004) |
Beantwoordt PICO niet. |
|
(Sandstrom et al., 2008) |
Onvoldoende bewijskracht (pilot study). Gebruiken in overwegingen. |
|
(R. J. Shaw et al., 2014) |
Preventie, geen behandeling. |
|
(R. J. Shaw et al., 2013) |
Beantwoordt PICO niet. |
|
(Sheen & Slade, 2015) |
Review. |
|
(Skibniewski-Woods, 2011) |
Beantwoordt PICO niet. |
|
(Stramrood et al., 2012) |
Onvoldoende bewijskracht (pilot study). Gebruiken in overwegingen. |
|
(Taheri, 2018) |
Onjuiste outcome. |
|
(Tham, Ryding, & Christensson, 2010) |
Beantwoordt PICO niet. |
|
(Turkstra et al., 2013) |
Onjuiste Outcome, namelijk Quality Of Life. |
|
(Twohig & O’Donohue, 2007) |
Onjuiste P(atiëntengroep), namelijk mensen met algemene PTSS. |
|
(Vesel, 2016) |
Geen originele data. |
|
(Weinreb, 2018) |
Verkeerde patiëntengroep. |
|
(Zelkowitz & Papageorgiou, 2012) |
Beantwoordt PICO niet. |
Beoordelingsdatum en geldigheid
Publicatiedatum : 29-01-2020
Beoordeeld op geldigheid : 01-10-2019
De NVOG is als regiehouder van deze richtlijn de eerstverantwoordelijke voor het beoordelen van de actualiteit van deze richtlijn. De andere aan deze richtlijn deelnemende wetenschappelijke verenigingen of gebruikers van de richtlijn delen de verantwoordelijkheid en informeren de eerstverantwoordelijke over relevante ontwikkelingen binnen hun vakgebied. Gezien de opzet van de richtlijn, kan bij bekend worden van relevant onderzoek, waarbij (een deel van) de richtlijn zou moeten worden aangepast, dit tussentijds per uitgangsvraag plaatsvinden.
Uiterlijk in 2023 bepaalt het bestuur van de NVOG of deze richtlijn c.q. de afzonderlijke modules nog actueel zijn. Zo nodig wordt een nieuwe werkgroep geïnstalleerd om de richtlijn te herzien. De geldigheid van de richtlijn komt eerder te vervallen indien nieuwe ontwikkelingen aanleiding zijn een herzieningstraject te starten.
Algemene gegevens
Deze richtlijn is opgesteld conform de eisen volgens het rapport Medisch Specialistische Richtlijnen 2.0 van de adviescommissie Richtlijnen van de Raad Kwaliteit. Dit rapport is gebaseerd op de GRADE-methode (zie onder).
Dit is een internationaal breed geaccepteerd instrument, en is te vinden in de ‘richtlijn voor richtlijnen’ voor de beoordeling van de kwaliteit van richtlijnen.
Doel en doelgroep
Doel
Het doel van deze richtlijn is om handvatten te bieden aan zorgverleners ten aanzien van preventie en behandeling van bevallingsgerelateerde PTSS en PTSS-klachten.
Patiëntencategorie
Deze richtlijn is van toepassing op alle vrouwen in Nederland die zijn bevallen, evenals zwangere vrouwen en vrouwen met kinderwens.
Doelgroep
De richtlijn is geschreven voor zorgverleners die te maken hebben met zwangere en (pas) bevallen vrouwen, zoals gynaecologen, verloskundigen, psychiaters, psychologen, huisartsen, maatschappelijk werkers, (obstetrie) verpleegkundigen, kraamverzorgenden, lactatiekundigen, jeugdartsen en -verpleegkundigen en verzekerings- en bedrijfsartsen.
Samenstelling werkgroep
Voor het ontwikkelen van de richtlijn is in 2015 een multidisciplinaire werkgroep samengesteld, bestaande uit vertegenwoordigers van patiënten en professionals die betrokken zijn bij de zorg voor vrouwen met bevallingsgerelateerde PTSS-klachten. De werkgroepleden zijn (waar aangegeven) door hun beroepsverenigingen gemandateerd voor deelname. De werkgroep werkte gedurende 2015 tot en met 2019 aan de totstandkoming van de richtlijn. De werkgroep is verantwoordelijk voor de integrale tekst van deze richtlijn.
- Dr. C.A.I. Stramrood, voorzitter; gynaecoloog in opleiding, Amsterdam UMC (AMC), Amsterdam
- Drs. L.F. de Graaff; arts gynaecologie/verloskunde, General Hospital, Jersey, Verenigd Koninkrijk
- Dr. M.G. van Pampus; gynaecoloog-perinatoloog, OLVG, Amsterdam
- Prof. dr. A. de Jongh; GZ-psycholoog, bijzonder hoogleraar angst- en gedragsstoornissen, Academisch Centrum Tandheelkunde Amsterdam (ACTA), Amsterdam, en Psychotrauma Expertise Centrum (PSYTREC), Bilthoven
- Prof. dr. A. Honig; psychiater, emeritus hoogleraar ziekenhuispsychiatrie, OLVG en Amsterdam UMC (VUmc), Amsterdam
- Dr. J. de Boer; psycholoog, beleidsmedewerker Richtlijnontwikkeling KNOV
- M.J. van Luin; verloskundige niet praktiserend, lactatiekundige IBCLC, Mamma Minds, Amsterdam
- Drs. M.A.M. Baas; psycholoog, arts-onderzoeker verloskunde OLVG, arts gynaecologie/verloskunde, Amsterdam UMC (VUmc), Amsterdam
- Dr. M.H. Hollander; gynaecoloog-perinatoloog, Radboudumc, Nijmegen
- Dr. I.L. van Kamp; gynaecoloog-perinatoloog, Leids Universitair Medisch Centrum, Leiden
- A. Schrage; namens de Hellp Stichting, patiëntenvertegenwoordiger
- Drs. T.S. Gaakeer-Gort; A&O psycholoog, namens de Stichting Bevallingstrauma, patiëntenvertegenwoordiger
Belangenverklaringen
De KNMG-code ter voorkoming van oneigenlijke beïnvloeding door belangenverstrengeling is gevolgd. Alle werkgroepleden hebben schriftelijk verklaard of zij in de laatste drie jaar directe financiële belangen (betrekking bij een commercieel bedrijf, persoonlijke financiële belangen, onderzoeksfinanciering) of indirecte belangen (persoonlijke relaties, reputatiemanagement, kennisvalorisatie) hebben gehad. Er is geen belemmering voor participatie in de werkgroep naar voren gekomen. De verklaringen kunnen worden opgevraagd bij de NVOG.
|
Naam werkgroeplid |
Belangen, ja / nee |
Toelichting |
|
Dr. C.A.I. Stramrood |
Nee |
|
|
Drs. L.F. de Graaff |
Nee |
|
|
Dr. M.G. van Pampus |
Nee |
|
|
Prof. dr. A. de Jongh |
Nee |
|
|
Prof. dr. A. Honig |
Nee |
|
|
Dr. J. de Boer |
Nee |
|
|
M.J. van Luin |
Nee |
|
|
Drs. M.A.M. Baas |
Nee |
|
|
Dr. M. Hollander |
Nee |
|
|
Dr. I.L. van Kamp |
Nee |
|
|
A. Schrage |
Nee |
|
|
Drs. T.S. Gaakeer-Gort |
Nee |
|
Inbreng patiëntenperspectief
Het patiëntenperspectief is binnen deze richtlijn vormgegeven in samenspraak met de Patiëntenfederatie Nederland. In de werkgroep heeft een afgevaardigde van de Hellp Stichting en een afgevaardigde van de Stichting Bevallingstrauma zitting. Tevens is de conceptrichtlijn voor commentaar voorgelegd aan de Vereniging van Ouders van Couveusekinderen (VOC) en de organisatie Zelfbewustzwanger.nl.
Methode ontwikkeling
Evidence based
Werkwijze
Uitgangsvragen en uitkomstmaten
Op basis van de uitkomsten van de knelpuntenanalyse zijn conceptuitgangsvragen opgesteld. Deze zijn met de werkgroep besproken waarna de werkgroep de definitieve uitgangsvragen heeft vastgesteld. Vervolgens inventariseerde de werkgroep per uitgangsvraag welke uitkomstmaten voor de patiënte relevant zijn, waarbij zowel naar gewenste als ongewenste effecten werd gekeken. De werkgroep waardeerde deze uitkomstmaten volgens hun relatieve belang als cruciaal, belangrijk en onbelangrijk. Tevens definieerde de werkgroep, voor zover mogelijk, wat zij voor een bepaalde uitkomstmaat een klinisch relevant verschil vond, dat wil zeggen wanneer de verbetering in uitkomst een verbetering voor de patiënte is. De uitgangsvragen zijn uitgewerkt in de modules Preventie en Behandeling.
Strategie voor zoeken en selecteren van literatuur
Er werd eerst oriënterend gezocht naar bestaande buitenlandse richtlijnen (https://www.ahrq.gov/gam/index.html, https://www.nice.org.uk/, CBO (historisch), en https://www.sign.ac.uk/) en naar systematische reviews in de Cochrane Library. Vervolgens werd er voor de afzonderlijke uitgangsvragen aan de hand van specifieke zoektermen gezocht naar gepubliceerde wetenschappelijke onderzoeken in de elektronische databases PubMed (Medline), Embase en PsychINFO van 1980 tot en met april 2018 in de Engelse of Nederlandse taal. Tevens werd aanvullend gezocht naar studies aan de hand van de literatuurlijsten van de geselecteerde artikelen. De werkgroepleden selecteerden de via de zoekactie gevonden artikelen op basis van vooraf opgestelde selectiecriteria. De geselecteerde artikelen werden gebruikt om de uitgangsvraag te beantwoorden. De databases waarin is gezocht, de zoekactie of gebruikte trefwoorden van de zoekactie en de gehanteerde selectiecriteria zijn te vinden in de zoekverantwoording van de desbetreffende uitgangsvraag.
Kwaliteitsbeoordeling individuele studies
Individuele studies werden systematisch beoordeeld, op basis van op voorhand opgestelde methodologische kwaliteitscriteria, om zo het risico op vertekende studieresultaten (bias) te kunnen inschatten. Deze beoordelingen zijn te vinden in de methodologische checklists.
Samenvatten van de literatuur
De relevante onderzoeksgegevens van alle geselecteerde artikelen werden weergegeven in evidencetabellen. De belangrijkste bevindingen uit de literatuur werden beschreven in de samenvatting van de literatuur.
Beoordelen van de kracht van het wetenschappelijke bewijs
De kracht van het wetenschappelijke bewijs werd bepaald volgens de GRADE-methode. GRADE staat voor ‘Grading Recommendations Assessment, Development and Evaluation’ (zie http://www.gradeworkinggroup.org/) (1).
GRADE onderscheidt vier gradaties voor de kwaliteit van het wetenschappelijk bewijs: hoog, matig, laag en zeer laag. Deze gradaties verwijzen naar de mate van zekerheid die er bestaat over de literatuurconclusie (2).
GRADE-definities
|
Hoog
|
|
|
Matig |
|
|
Laag |
|
|
Zeer laag |
|
Formuleren van de aanbevelingen
Voor een aanbeveling zijn naast het wetenschappelijke bewijs ook andere aspecten belangrijk, zoals pilotstudies, expertise van de werkgroepleden, patiëntenvoorkeuren, kosten, beschikbaarheid van voorzieningen of organisatorische zaken. Deze aspecten worden in elke module, voor zover geen onderdeel van de literatuursamenvatting, vermeld onder ‘overwegingen’. De aanbevelingen geven een antwoord op de uitgangsvraag en zijn gebaseerd op het (beste) beschikbare wetenschappelijke bewijs en de belangrijkste overwegingen. De kracht van het wetenschappelijk bewijs en het gewicht dat door de werkgroep wordt toegekend aan de overwegingen bepalen samen de sterkte van de aanbeveling. Conform de GRADE-methodiek sluit een lage bewijskracht van conclusies in de systematische literatuuranalyse een sterke aanbeveling niet uit, en zijn bij een hoge bewijskracht ook zwakke aanbevelingen mogelijk. De sterkte van de aanbeveling wordt altijd bepaald door weging van alle relevante argumenten tezamen.
Randvoorwaarden (Organisatie van zorg)
In de knelpuntenanalyse en bij de ontwikkeling van de richtlijn is expliciet rekening gehouden met de organisatie van zorg: alle aspecten die randvoorwaarden zijn voor het verlenen van zorg (zoals coördinatie, communicatie, (financiële) middelen, menskracht en infrastructuur). Randvoorwaarden die relevant zijn voor het beantwoorden van een specifieke uitgangsvraag maken onderdeel uit van de overwegingen bij de bewuste uitgangsvraag. Meer algemene, overkoepelende, of bijkomende aspecten van de organisatie van zorg worden behandeld in de module Organisatie van de zorg.
Kennislacunes
Tijdens de ontwikkeling van deze richtlijn is systematisch gezocht naar onderzoek waarvan de resultaten bijdragen aan een antwoord op de uitgangsvragen. Bij elke uitgangsvraag is door de werkgroep nagegaan of er (aanvullend) wetenschappelijk onderzoek gewenst is. Een overzicht van aanbevelingen voor nader/vervolg onderzoek staat in de Kennislacunes (zie aanverwante producten).
Commentaar- en autorisatiefase
De conceptrichtlijn werd aan de betrokken (wetenschappelijke) verenigingen voorgelegd voor commentaar. Tevens is de conceptrichtlijn voor commentaar voorgelegd aan de eerder genoemde patiëntenorganisaties, het Nederlands Huisartsen Genootschap (NHG), het Landelijk Kenniscentrum Psychiatrie en Zwangerschap (LKPZ), het Kenniscentrum Kraamzorg (KCKZ), en de Werkgroep Psychosomatische Obstetrie en Gynaecologie van de NVOG.
De commentaren werden verzameld en besproken met de werkgroep. Naar aanleiding van de commentaren werd de conceptrichtlijn aangepast en definitief vastgesteld door de werkgroep. De definitieve richtlijn werd aan de betrokken (wetenschappelijke) verenigingen voorgelegd voor autorisatie en door hen geautoriseerd dan wel geaccordeerd.
Implementatie
In de verschillende fasen van de richtlijnontwikkeling is rekening gehouden met de implementatie van de richtlijn en de praktische uitvoerbaarheid van de aanbevelingen. Daarbij is uitdrukkelijk gelet op factoren die de invoering van de richtlijn in de praktijk kunnen bevorderen of belemmeren.
Juridische betekenis van richtlijnen
Richtlijnen bevatten geen wettelijke voorschriften, maar aanbevelingen die zoveel mogelijk op bewijs gebaseerd zijn. Zorgverleners kunnen aan de aanbevelingen voldoen in het streven kwalitatief goede of ‘optimale’ zorg te verlenen. Omdat deze aanbevelingen gebaseerd zijn op ‘algemeen bewijs voor optimale zorg’ en de inzichten van de werkgroep hierover, kunnen zorgverleners op basis van hun professionele autonomie in individuele gevallen afwijken van de richtlijn. Afwijken van de richtlijn is, als de situatie van de patiënte dat vereist, zelfs noodzakelijk. Wanneer van deze richtlijn wordt afgeweken, is het aanbevolen om dit beargumenteerd, gedocumenteerd en in overleg met de patiënte te doen. In het medisch dossier dient te worden vermeld waarom van de richtlijn is afgeweken en of dit in overleg met de patiënte is gebeurd.
Zoekverantwoording
|
Uitgangsvraag |
Hoe kunnen vrouwen met PTSS na de bevalling het beste behandeld worden? |
|
|
Databases |
Medline, Embase, PsychINFO, Cochrane |
|
|
Periode |
1980 – april 2018 |
|
|
Talen |
Engels, Nederlands |
|
|
Datum |
12 mei 2018 |
|
|
Zoektermen |
Pubmed: (("Stress Disorders, Post-Traumatic"[Mesh] OR "stress disorder"[Tiab] OR post-traumatic[Tiab] OR posttraumatic[Tiab] OR "ptsd"[Tiab] OR traumatic[Tiab] OR "psycho trauma"[Tiab] OR psychotrauma[Tiab] OR "traumatic stress"[Tiab] OR "stress response"[Tiab]) AND ("Postpartum Period"[Mesh] OR "postpartum"[Tiab] OR postnatal[Tiab] OR "Peripartum Period"[Mesh] OR "peripartum"[Tiab] OR perinatal[Tiab] OR "delivery"[Tiab] OR "obstetric"[Tiab] OR "obstetrics"[Tiab] OR "parturition"[Tiab] OR "childbirth"[Tiab] OR "birth"[Tiab] OR "Labor, Obstetric"[Mesh] OR "labour"[Tiab] OR "labor"[Tiab])) AND (pharmacotherap* OR farmacotherap* OR medication OR psychotherap* OR therapy OR therapies OR therapeutic* OR treat* OR interven*) AND ((English[lang] OR Dutch[lang]))
Embase: ('post traumatic stress disorder':ab,ti OR 'post-traumatic stress disorder':ab,ti OR 'posttraumatic stress disorder':ab,ti OR 'stress disorder':ab,ti OR 'post traumatic':ab,ti OR 'post-traumatic':ab,ti OR 'posttraumatic':ab,ti OR 'ptsd':ab,ti OR 'psycho trauma':ab,ti OR 'psychotrauma':ab,ti OR 'traumatic stress':ab,ti) AND ('postpartum period':ab,ti OR postpartum:ab,ti OR postnatal:ab,ti OR 'peripartum period':ab,ti OR peripartum:ab,ti OR perinatal:ab,ti OR puerperium:ab,ti OR 'puerperal disorder':ab,ti OR delivery:ab,ti OR obstetric:ab,ti OR obstetrics:ab,ti OR parturition:ab,ti OR childbirth:ab,ti OR birth:ab,ti OR 'obstetric labor':ab,ti OR labour:ab,ti OR labor:ab,ti) AND (pharmacotherap*:ab,ti OR farmacotherap*:ab,ti OR medication:ab,ti OR psychotherap*:ab,ti OR therapy:ab,ti OR therapies:ab,ti OR therapeutic*:ab,ti OR treat*:ab,ti OR interven*:ab,ti) AND [1980-2016]/py AND ([dutch]/lim OR [english]/lim)
PsycINFO ((post traumatic stress disorder or posttraumatic stress disorder or ptsd or psychotrauma).mp. or exp posttraumatic stress disorder/ or exp psychotrauma/) and ((postnatal or postpartum).mp. or exp puerperium/ or peripartum.mp. or exp puerperal disorder/ or exp delivery/ or delivery.mp. or obstetric.mp. or exp obstetrics/ or parturition.mp. or exp birth/ or birth.mp. or childbirth.mp. or exp labor/ or (labor or labour).mp.) and (pharmacotherap* or farmacotherap* or medication or psychotherap* or therapy or therapies or therapeutic* or treat* or interven*) Filter English and Dutch language
Cochrane: |
|
|
Medline (Pubmed) |
|
3134 |
|
Embase |
|
846 |
|
PsycINFO |
|
754 |
|
Cochrane |
|
3 |
Flowchart PICO behandeling