Chirurgische interventie als behandeling BPPD
Uitgangsvraag
Is chirurgische interventie geschikt als behandeling?
Aanbeveling
De werkgroep beveelt aan om bij ernstig invaliderende, therapieresistente, BPPD canal plugging te overwegen. De kans op ernstige bijwerkingen zoals doofheid en blijvende evenwichtsstoornissen dient goed met de patiënt te worden besproken.
Neurectomie van de n. singularis is een techniek die gezien de complexiteit voorbehouden is aan gespecialiseerde KNO-artsen.
Overwegingen
- Voordeel: bewezen effectiviteit
- Nadelen: kans op perceptieslechthorendheid, kans op (blijvende) evenwichtsstoornissen. Neurectomie is een technisch veeleisende operatie waarbij de ervaring van de chirurg een grote rol speelt.
- Kosten: fors
- Afweging van voordeel tegen nadeel: bij therapieresistente BPPD moeten de risico’s van een operatieve ingreep worden afgewogen tegen de ernst van de klachten/invalidering door de klachten
- Waarde oordelen:
- Rol van de voorkeur van de patiënt: groot
- Exclusie: geen
Onderbouwing
Benign paroxysmal positional vertigo (BPPV) is one of the most common disorders in patients suffering from vertigo. The pathogenesis is currently thought to be canalolithiasis or cupulolithiasis of the posterior semicircular canal (Epley, et al.,1990). Canalith repositioning procedures by which densities are removed from the responsible canal are widely accepted in the treatment of patients with BPPV (Epley, et al.,1992; Seo et.al., 2007). Positional vertigo is immediately resolved by the treatment; however, a few patients continue to complain of vertigo after treatment (Seo et al., 2007).
According to the canalolithiasis theory, the symptoms should improve when the endolymphatic
current of the responsible canal is blocked. Parnes and McClure were the first to report that positional vertigo completely disappeared after posterior semicircular canal occlusion surgery in two cases of intractable BPPV in 1990 (Parnes, McClure, et al., 1990 4). Although later studies also showed that plugging surgery has a high success rate for resolving positional vertigo and positional nystagmus, it is not widely performed. One reason is a risk of inner ear injury that causes severe sensorineural hearing loss (SNHL) and prolonged disequilibrium.
|
Niveau 3 |
Het lijkt waarschijnlijk dat canal plugging een effectieve en veilige behandelmethode voor BPPD is als herhaalde repositiemanoeuvres niet werken.
bronnen niveau D: Fife et.al., 2008, Agrawal and Parnes, et al., 2005, Seo et.al., 2009 |
|
Niveau 3/4 |
Er zijn aanwijzingen dat neurectomie van de n. singularis effectief is bij de behandeling van BPPD, maar deze ingreep gaat gepaard met een grote kans op bijwerkingen zoals perceptief gehoorsverlies.
bronnen niveau D: (Gacek et al.,), (Schessel, et al., 1998), (Leveque, et al., 2007) |
Canal plugging
One evidence-based review was found that adressed the question whether surgical occlusion of the posterior canal or singular neurectomy is effective for BPPV (Fife et.al., 2008). The most common used procedure in this studies is fenestration and occlusion of the posterior semicircular canal. Five studies of level D, including in total 86 patients undergoing canal occlusion, reported ‘complete relief’ of BPPV symptoms in 85 as ascertained by the treating surgeon. Reported complications included a ‘mild’ conductive hearing loss for 4 weeks or less, ‘mild’ and transient’ unsteadiness in most patients, and a high frequency sensorineural hearing loss in 6 patients.
Two other level D studies were found that used canal plugging to treat BPPV patients. One study described results of 48 patients. A limitation of this study was that inclusion criteria for surgery were not clearly described. It was not clear whether these patients suffered from intractable BPPV. Out of 44 patients with normal preoperative hearing, one had a delayed (3-months) sudden and permanent profound loss, while another had a mild (20dB) loss. Six patients had protracted courses of imbalance and motion sensitivity (Agrawal and Parnes, et al., 2005). The other study specifically looked into the effect of posterior semicircular canal plugging surgery on hearing and balance functions. The patients included in this study were five consecutive patients with intractable BPPV, 1% of all BPPV patients treated in this period, who underwent plugging surgery. After surgery positional vertigo was resolved in all patients. This study showed that results of audiometry, caloric testing and vestibular evoked myogenic potential (VEMP) testing were hardly influenced by plugging surgery (Seo et.al., 2009).
Singular neurectomy
Singular neurectomy is another surgical treatment for intractable BPPV. It relieves the positional vertigo by deafferentiating the ampulla of the posterior semicircular canal. In this procedure, the singular canal in the round window niche is identified and the nerve transected. In one study 96.8% were reported to have ‘complete relief’ of vertigo after singular neurectomy (Gacek, et al., 1974).
Further reports by Gacek demonstrated high efficacy with complete vertigo resolution in 91.7% of patients (Gacek, et al., 1978). A non-systematic review (Leveque et al., 2007) included five other studies that performed singular neurectomy. Complete relief was seen in 75% to 96% of cases according to the test performed by the surgeon. Partial relief occurred in 1.5% to 17% of patients, which is defined by reduction but not absence of vertigo and nystagmus triggered by a provocative maneuver. There were some patients whose symptoms did not improve after surgery, mostly because of incorrect diagnoses, failure to locate the singular nerve, and incomplete transsection of the posterior ampullary nerve due to the presence of an accessory branch. Another study, not included in this review, evaluated eight patients with BPPV, one with typical symptoms, but without nystagmus at the Hallpike's manoeuvre (Pournaras et al., 2008). After singular neurectomy all patients were free of vertigo, but sensorineural hearing loss occurred in two patients.
Sensorineural hearing loss depended on the surgeon’s experience. Gacek et al. reported an initial 7.3% risk of sensorineural hearing loss with the procedure. This risk was decreased in an update of his personal series in 1995 to 3%, for 252 neurectomies (Gacek 1995; Agrawal et al., 2005). Other reported a risk of hearing loss that ranged from 9% (Silverstein, et al., 1990), 19% (Meyerhoff, et al., 1985) to 41% of cases for Epley (12 neurectomies) (Epley, et al., 1980). It ranges from a 30 dB hearing loss to total deafness. Most of those sensorineural hearing losses can be explained by the surgical act (injury to the scala tympani, to the perilymphatic space or, worse, to the endolymphatic space). Sensorineural hearing losses that remain unexplained may be due to secondary labyrinthitis.
Patients experienced dizziness for a few days after the intervention; for that period, a vertical downbeat nystagmus can be seen that is known to be of cerebellar origin. Silverstein and White explored the vestibular function on operated patients. They found that 41% of them had vestibular dysfunction with no clinical consequences whereas there were only 14% before operation (Leveque et al., 2007).
Comparison with canal occlusion:
Although singular neurectomy seems safe in experienced hands, it is technically very demanding with a high risk of sensorineural hearing loss (Schessel, et al., 1998). This may explain why it has largely been replaced by the simpler semicircular canal occlusion.
- Agrawal, S.K., Parnes, L.S. (2005). Surgical treatment of bening paroxysmal positional vertigo. Audiological Medicine, 3 (1), 63-68.
- Epley, J.M. (1990). New dimensions of benign paroxysmal positional vertigo. Otolaryngol Head Neck Surg, 88, 599-605.
- Epley, J.M. (1992). The canalith repositioning procedure: for treatment of benign paroxysmal positional vertigo. Otolaryngol Head Neck Surg, 107, 399-404.
- Epley, J.M. (1980). Singular neurectomy: hypotympanotomy approach. Otolaryngol Head Neck Surg, 88, 304-9.
- Fife, T.D., Iverson, D.J., Lempert, T., et al. (2008). Practice parameter: therapies for benign paroxysmal positional vertigo (an evidence-based review): Report of the Quality Standards Subcommittee of the American Academy of Neurology. Neurology, 70, 2067-74.
- Gacek, R.R. (1978). Singular neurectomy update. Ann Otol Rhinol Laryngol, 87, 300-305.
- Gacek, R.R. (1995). Technique and results of singular neurectomy for the management of benign paroxysmal positional vertigo. Acta Otolaryngol, 115, 154-7.
- Leveque, M., Labrousse, M., Seidermann, L., Chays, A. (2007). Surgical therapy in intractable benign paroxysmal positional vertigo. Otolaryngology - Head & Neck Surgery, 136 (5), 693-8.
- Meyerhoff, W.L. (1985). Surgical section of the posterior ampullary nerve. Laryngoscope, 95, 933-935.
- Parnes, L.S., McClure, J.A. (1990). Posterior semicircular canal occlusion for intractable benign paroxysmal positional vertigo. Ann Otol Rhinol Laryngol, 99, 330-4.
- Pournaras, I., Kos, I., Guyot, J.P. (2008). Benign paroxysmal positional vertigo: a series of eight singular neurectomies. Acta Oto-Laryngologica, 128 (1), 5-8.
- Schessel, D.A., Minor, L.B., Nedzelski, J.M. (1998). Meniere’s disease and other peripheral vestibular disorders. In: Cummings C, editor . Otolaryngology – Head & Neck Surgery, Mosby, 0, X-.
- Seo, T., Hashimoto, M., Saka, N., Sakagami, M. (2009). Hearing and vestibular functions after plugging surgery for the posterior semicircular canal. Acta Oto-Laryngologica, 129, 1148-1152.
- Seo, T., Miyamoto, A., Saka, N., Shimano, K., Sakagami, M. (2007). Immediate efficacy of the canalith repositioning procedure for the treatment of benign paroxysmal positional vertigo. Otol Neurotol, 28, 917-9.
- Silverstein, H., White, D.W. (1990). Wide surgical exposure for singular neurectomy in the treatment of benign positional vertigo. Laryngoscope, 100, 701-706.
Beoordelingsdatum en geldigheid
Publicatiedatum : 20-08-2013
Beoordeeld op geldigheid : 01-02-2020
De tekst van deze module is opgesteld tijdens de richtlijnontwikkeling in 2010 door de oorspronkelijke richtlijnwerkgroep (zie Samenstelling werkgroep). De module is opnieuw beoordeeld en nog actueel bevonden door de werkgroep samengesteld voor de richtlijnherziening in 2019 (zie samenstelling huidige werkgroep). Uiterlijk in 2024 bepaalt het bestuur van de Nederlandse Vereniging voor Keel-Neus-Oorheelkunde en Heelkunde van het Hoofd-Halsgebied of de richtlijnmodule nog actueel is.
Algemene gegevens
Met ondersteuning van de Orde van Medisch Specialisten. De richtlijnontwikkeling werd gefinancierd uit de Stichting Kwaliteitsgelden Medisch Specialisten (SKMS).
De richtlijn betreft een adaptatie van:
Clinical practice guideline: Benigne Paroxysmale Positionele Duizeligheid.
De Amerikaanse richtlijn van de Academy of Otolaryngology-Head and Neck surgery foundation ‘Clinical practice guideline: Benign paroxysmal positional vertigo’ (Bhattacharayya, et al., 2008) vormde het uitgangspunt van de onderhavige richtlijn. Daarnaast werd de Amerikaanse richtlijn van de Academy of neurology, gericht op de behandeling van BPPD, gebruikt ter aanvulling (Fife, et al., 2008), alsmede de discussies en richtlijnen van de Standaardisatie commissie van de Barany Society (Reykjavik, et al., 2010, www.baranysociety.nl).
Doel en doelgroep
De primaire doelstellingen van deze richtlijn zijn:
- De kwaliteit van de zorg te verbeteren door middel van een accurate en snelle diagnose van BPPD.
- Voorkomen van onnodig gebruik van medicijnen.
- Doelgericht gebruik van aanvullend onderzoek.
- Stimuleren van het gebruik van repositiemanoeuvres als therapie voor BPPD.
Secundaire doelstellingen zijn: beperking van de kosten van diagnose en behandeling van BPPD, vermindering van het aantal artsenbezoeken, en verbetering van de kwaliteit van leven. Het grote aantal patiënten met BPPD en de verscheidenheid aan diagnostische en therapeutische interventies voor BPPD maakt dit een geschikt onderwerp voor een evidence-based richtlijn.
De Amerikaanse richtlijn van de Academy of Otolaryngology-Head and Neck surgery foundation ‘Clinical practice guideline: Benign paroxysmal positional vertigo’ (Bhattacharayya, et al., 2008) vormde het uitgangspunt van de onderhavige richtlijn. Daarnaast werd de Amerikaanse richtlijn van de Academy of neurology, gericht op de behandeling van BPPD, gebruikt ter aanvulling (Fife, et al., 2008), alsmede de discussies en richtlijnen van de Standaardisatie commissie van de Barany Society (Reykjavik, et al., 2010, www.baranysociety.nl)). Onze doelstelling was om deze multidisciplinaire richtlijn te adapteren aan de Nederlandse situatie met behulp van Nederlandse input, waarbij de aanbevelingen rekening houden met wetenschappelijk bewijs en zich richten op harm-benefit balans, en expert consensus om de gaten in wetenschappelijk bewijs op te vullen. Deze specifieke aanbevelingen kunnen dan gebruikt worden om indicatoren te ontwikkelen en te gebruiken voor kwaliteitsverbetering.
Deze richtlijn is opgesteld voor KNO-artsen en neurologen die in hun klinische praktijk in aanraking komen met BPPD. De richtlijn is toepasbaar in iedere setting waar BPPD gediagnosticeerd en behandeld wordt.
Samenstelling werkgroep
Voor het ontwikkelen van de module is in 2018 een multidisciplinaire werkgroep ingesteld, bestaande uit vertegenwoordigers van alle relevante specialismen die betrokken zijn bij de zorg voor patiënten met BPPD.
De werkgroepleden zijn door hun beroepsverenigingen gemandateerd voor deelname. De werkgroep is verantwoordelijk voor de integrale tekst van deze module.
Samenstelling huidige werkgroep:
- Dr. Tj.D. (Tjasse) Bruintjes, KNO-arts, Gelre Ziekenhuizen, Apeldoorn, NVKNO (voorzitter)
- Dr. R.B. (Roeland) van Leeuwen, neuroloog, Gelre ziekenhuizen, Apeldoorn, NVN
- Dr. R. (Raymond) van de Berg, KNO-arts/vestibuloloog, Maastricht UMC+, Maastricht, NVKNO
- Dr. M. (Marloes) Thoomes-de Graaf, fysiotherapeut/manueel therapeut/klinisch epidemioloog, Fysio-Experts, Hazerswoude, KNGF en NVMT
- R.A.K. (Sandra) Rutgers, arts, MPH en voorzitter Commissie Ménière Stichting Hoormij, Houten, Stichting Hoormij
Met ondersteuning van:
- D. (Dieuwke) Leereveld, MSc., senior adviseur Kennisinstituut van de Federatie Medisch Specialisten
- Drs. M. (Monique) Wessels, informatiespecialist Kennisinstituut van de Federatie Medisch Specialisten
Samenstelling oorspronkelijke werkgroep (2010):
- dr. Tj.D. Bruintjes (voorzitter), KNO-arts, Gelre ziekenhuizen, Apeldoorn
- prof. dr. H. Kingma, klinisch fysicus/vestibuloloog, Maastricht Universitair Medisch Centrum en Technische Universiteit Eindhoven
- dr. D.J.M. Mateijsen, KNO-arts, Catharina ziekenhuis, Eindhoven
- dr. R.B. van Leeuwen, neuroloog, Gelre ziekenhuizen, Apeldoorn
- dr. ir. T van Barneveld klinisch epidemioloog, Orde van Medisch specialisten (adviseur)
- dr. M.L. Molag, Orde van Medisch specialisten (adviseur)
Belangenverklaringen
De werkgroepleden hebben onafhankelijk gehandeld en waren vrij van financiële of zakelijke belangen betreffende het onderwerp van de richtlijn.
Methode ontwikkeling
Evidence based
Werkwijze
De Amerikaanse richtlijn van de Academy of Otolaryngology-Head and Neck surgery foundation ‘Clinical practice guideline: Benign paroxysmal positional vertigo’ (Bhattacharayya, et al., 2008) vormde het uitgangspunt van de onderhavige richtlijn. Daarnaast werd de Amerikaanse richtlijn van de Academy of neurology gebruikt (Fife, et al., 2008). Dit betekent dat de Nederlandse richtlijncommissie de studies, de beoordeling & gradering ervan en de begeleidende tekst heeft overgenomen. Studies, relevant voor dit onderwerp, die nadien werden gepubliceerd konden in de richtlijncommissie worden ingebracht. De literatuur werd bovendien geupdate door te zoeken in Medline naar nieuw verschenen systematische reviews en RCTs met als onderwerp BPPD in de periode van 2008 t/m 2010.
De richtlijncommissie is voor elke aanbeveling in de Amerikaanse richtlijn nagegaan welke overwegingen naast het wetenschappelijk bewijs zijn gebruikt en of de door de commissie aangedragen studies de aanbeveling zouden kunnen veranderen. Wanneer er consensus was over deze overwegingen en door de commissie aangedragen studies geen ander inzicht opleverden, zijn de aanbevelingen overgenomen. Indien de commissie andere overwegingen (ook) van belang achtte of meende dat de door haar aangedragen studies een (iets) ander licht wierpen op de in de Amerikaanse richtlijn vermelde aanbeveling, zijn de aanbevelingen gemodificeerd.
De gradering van de studies in de Amerikaanse richtlijn wijkt af van wat hier te lande gangbaar is. Vanuit het oogpunt van uniformiteit achtte de Nederlandse commissie het wenselijk de classificatie van bewijs c.q. gradering te converteren naar de Nederlandse classificatie. De Amerikaanse classificatie is hieronder afgebeeld in tabel. De corresponderende “Nederlandse” classificatie is in tabel 1.2 opgenomen.
Tabel 1.1: gradering van de studies in de Amerikaanse richtlijn
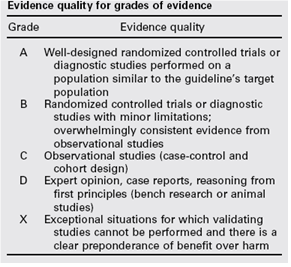
Tabel 1.2 Relatie tussen Evidence quality for grades of evidence en niveau van conclusie op basis van kwaliteit van bewijs conform Classificatieschema van CBO.
|
Evidence Quality - symbool |
Evidence Quality – omschrijving |
Niveau van conclusie – symbool |
Niveau van conclusie omschrijving |
|
A
|
Well-designed randomized controlled trials or diagnostic studies performed on a population similar to the guideline’s target population |
1 |
Meerdere gerandomiseerde dubbelblinde vergelijkende klinisch onderzoeken van goede kwaliteit van voldoende omvang, of
Meerdere onderzoeken ten opzichte van een referentietest (een ‘gouden standaard’) met tevoren gedefinieerde afkapwaarden en onafhankelijke beoordeling van de resultaten van test en gouden standaard, betreffende een voldoende grote serie van opeenvolgende patiënten die allen de index- en referentietest hebben gehad |
|
B |
Randomized controlled trials or diagnostic studies with minor limitations; overwhelmingly consistent evidence from observational studies |
2 |
Meerdere vergelijkende onderzoeken, maar niet met alle kenmerken als genoemd onder 1 (hieronder valt ook patiënt-controle onderzoek, cohort-onderzoek), of
Meerdere onderzoeken ten opzichte van een referentietest, maar niet met alle kenmerken die onder 1 zijn genoemd. |
|
C |
Observational studies (case-control and cohort design) |
||
|
D |
Expert opinion, case reports, reasoning from first principles (bench research or animal studies) |
3 en 4 |
Niet vergelijkend onderzoek of mening van deskundigen |
In de Amerikaanse richtlijn worden ook de aanbevelingen gegradeerd in termen van ‘strong recommendation’, ‘recommendation’, ‘option’. Hier te lande is graderen van aanbevelingen niet gebruikelijk. Om deze reden zijn in de Nederlandse richtlijn de aanbevelingen niet gegradeerd.
De literatuurzoekstrategie die de Amerikaanse richtlijncommissie heeft gevolgd, staat in bijlage 1 beschreven. Voor het opstellen van de aanbevelingen heeft de Amerikaanse richtlijncommissie gebruik gemaakt van de GuideLine Implementability Appraisal (GLIA) tool. Dit instrument dient om de helderheid van de aanbevelingen te verbeteren en potentiële belemmeringen voor de implementatie te voorspellen. In bijlage 3 wordt een aantal criteria beschreven. Ook de Nederlandse richtlijncommissie heeft deze criteria gehanteerd.
Zoekverantwoording
|
4b Operatieve behandeling |
|
|
|
Is canal plugging een geschikte behandeling bij om BPPD klachten te genezen na herhaaldelijk onsuccesvolle Epleys? |
Medline (OVID) 2000-september 2010
Engels, Duits, Frans, Nederlands
Embase 2000-2011 |
1 "Benign Paroxysmal Position Vertigo".mp. (2) 2 BPPV.mp. (518) 3 ("positional vertigo" or "benign positional vertigo" or "paroxysmal positional vertigo" or "benign paroxysmal positional vertigo").ti,ab. (1049) 4 or/1-3 (1117) 9 exp Semicircular Canals/ (2880) 11 (canal adj2 plugging).ti,ab. (64) 12 (canal adj3 occlusion).ti,ab. (111) 13 11 or 12 (169) 14 4 and 13 (31) 18 surgery.fs. (1340563) 19 9 and 18 (378) 20 14 or 19 (388) 21 4 and 20 (72) 25 limit 21 to (yr="2000 -Current" and (dutch or english)) (29) 26 from 25 keep 1-29 (29)
Search Embase 'benign paroxysmal position vertigo':ab,ti OR bppv:ab,ti OR 'positional vertigo':ab,ti OR 'benign positional vertigo':ab,ti OR 'paroxysmal positional vertigo':ab,ti OR 'benign paroxysmal positional vertigo':ab,ti AND 'semicircular canal'/exp AND (surgery:lnk OR 'surgical technique'/exp) AND ([dutch]/lim OR [english]/lim) AND [2000-2011]/py 37 refs, 19 doublures met medline Totaal: 47 refs. |
|
Is tympanal gentamicin een geschikte behandeling bij om BPPD klachten te genezen na herhaaldelijk onsuccesvolle Epleys? |
Medline (OVID) 2000-oktober 2010
Engels, Duits, Frans, Nederlands
|
1 "Benign Paroxysmal Position Vertigo".mp. (2) 2 BPPV.mp. (518) 3 ("positional vertigo" or "benign positional vertigo" or "paroxysmal positional vertigo" or "benign paroxysmal positional vertigo").ti,ab. (1057) 4 or/1-3 (1125) 5 exp Gentamicins/ (16048) 6 4 and 5 (3) 7 Gentamicin*.ti,ab. (17318) 8 4 and 7 (5) 9 vestibular diseases/ or vertigo/ (9334) 10 Vertigo/ (7359) 11 7 and 10 (102) 12 vertigo.ti. (3247) 13 4 or 10 or 12 (7902) 14 5 or 7 (23596) 15 13 and 14 (122) 16 limit 15 to (yr="2000 -Current" and (dutch or english)) (67) 17 Filter SR (3) (hier geen beperking naar jaar) 46 Filter randomized controlled trial (5) 68 limit 16 to comparative study (7) 69 4 and 14 (4)
|
|
Is singular neurectomy een geschikte behandeling bij om BPPD klachten te genezen na herhaaldelijk onsuccesvolle Epleys? |
Medline (OVID) 2000-oktober 2010
Engels, Duits, Frans, Nederlands
|
1 "Benign Paroxysmal Position Vertigo".mp. (2) 2 BPPV.mp. (518) 3 ("positional vertigo" or "benign positional vertigo" or "paroxysmal positional vertigo" or "benign paroxysmal positional vertigo").ti,ab. (1057) 4 or/1-3 (1125) 5 Vertigo/ (7359) 6 vertigo.ti. (3247) 56 "singular neurectomy".ti,ab. (29) 57 "neurectomy".mp. (1373) 58 Microsurgery/ (19054) 59 Otologic Surgical Procedures/ (1042) 60 Vestibular Nerve/su [Surgery] (578) 61 exp Denervation/ (56011) 62 surgery.fs. (1349517) 63 56 or 57 or 58 or 59 or 60 or 61 or 62 (1393285) 64 4 and 63 (151) 65 limit 64 to (yr="2000 -Current" and (dutch or english)) (50)
|
