Indicatie audiometrie bij BPPD
Uitgangsvraag
Kunnen audiometrische testen de diagnose BPPD ondersteunen?
Aanbeveling
Er is bij BPPD geen indicatie voor het uitvoeren van audiometrisch onderzoek.
Overwegingen
- Voordeel: geen vertraging in herkenning en behandeling van BPPD
- Nadeel: mogelijk missen van gehoorverlies (passend bij bijv. M. Meniere)
- Kosten: mogelijke realisatie van kostenbesparingen als er minder audiogrammen worden aangevraagd.
- Afweging van voordeel tegen nadeel: het voordeel weegt zwaarder.
- Waarde oordeel: Het is gemakkelijk om een kleine groep patiënten te identificeren waarbij audiometrie nuttig zou zijn op basis van de anamnese.
- Rol van de voorkeur van de patiënt: minimaal.
Onderbouwing
|
Niveau 4 |
Audiometrie heeft geen toegevoegde waarde om BPPD te diagnosticeren. |
Audiometry is the most commonly obtained objective test of hearing. Recent Medicare data indicate that approximately 9 percent of audiograms obtained annually are ordered in association with diagnostic categories related to vertigo (International Classification of Diseases, Version 9 codes: 386 and/or 780.4) (American Medical association’s relative value scale upgrade, 2008). Specialty clinicians with access to audiometry frequently obtain audiometry as part of the evaluation of vertigo in contradistinction to nonspecialty clinicians. However, limited diagnostic cohort studies and cost-effectiveness studies supporting this practice are available.
Audiometry is not required to diagnose BPPV; however, audiometry may offer some diagnostic benefit for patients in whom the clinical diagnosis of BPPV is unclear. Both hearing loss and BPPV are more prevalent in older patients. Therefore, BPPV and some degree of hearing loss (likely long-standing, as in presbyacousis) are likely to coexist in patients with BPPV (Havlik, et al., 1986). From a pathophysiological standpoint, a preexisting, stable hearing loss should be unrelated to and not influence the diagnosis of BPPV. In such cases, routine audiometry is unlikely to reinforce or influence the diagnosis of BPPV.
In the majority of cohort studies of BPPV, audiometric studies, when obtained, have been largely normal. In some of these studies, however, the inclusion criteria for a diagnosis of BPPV included no history of antecedent hearing loss (Kentala, et al., 2000). In two algorithmic studies, audiometry was found to be cost-effective and diagnostically effective in the broad evaluation of patients with vertigo (Kentala, et al., 2000) (Kentala, et al., 2003). In a study of 192 patients referred to an academic center for the evaluation of vertigo, Stewart et al (Stewart, et al., 1999) found that the audiogram was the most cost-effective test among various studies including electronystagmography, posturography, MRI, and blood tests. Notably, however, the cost-effectiveness (diagnostic benefit) of the history and physical examination (ie, Dix- Hallpike maneuver or supine role test) was not directly studied. This diagnostic focus notably differs from the current guideline, which emphasizes the value of the clinical history and physical examination.
In a study of 564 cases, Kentala et al (Kentala, et al., 1999) found in a diagnostic algorithm analysis that the presence of a normal audiogram was corroborating for a diagnosis of BPPV, distinguishing BPPV from other associated conditions such as Ménière’s disease, vestibular schwannoma, and so on. However, the panel felt that distinction from such associated conditions could be made accurately and more cost-effectively on the basis of the history, rather than relying on audiometry. Upon review of the literature, no meaningful observational or diagnostic cohort studies either supporting or arguing against the use of audiometry in the diagnosis of the BPPV population was identified.
Traditional BPPV should not manifest with symptoms of a new-onset hearing loss. A newly reported hearing loss arising in conjunction with vertigo suggests a diagnosis other than BPPV and such patients merit audiometry. Clinicians should distinguish patients with vertigo and newonset hearing loss from those patients with preexisting ontological disease who subsequently develop BPPV. As noted, studies have reported rates of associated otological or vestibular pathology in 30 to 50 percent of cases in referred populations with BPPV (Baloh, et al., 1987) (Roberts, et al., 2005) (Korres, et al., 2004). In cases with preexisting otological disease and a diagnostic concern for BPPV, audiometry may help establish the independent stability of the otological disease, thereby helping to confirm a diagnosis of BPPV.
Audiometry is a noninvasive test with widespread availability and no reported harms from testing. The potential benefits of obtaining audiometry in the evaluation of BPPV include the ability to establish baseline stability or, alternatively, to help rule out other otological conditions such as Ménière’s disease or labyrinthitis (Kentala, et al., 1999). The primary disadvantage of routinely obtaining audiometry in patients undergoing evaluation for BPPV is clearly the cost to the health care system. In the vast majority of cases of BPPV with stable hearing by history, the audiogram is most likely to be normal or demonstrate an age-appropriate sensorineural hearing loss and, therefore, likely will not influence the diagnosis of BPPV. Overall, insufficient evidence exists to either confirm or disaffirm the value of routine audiometry in the initial assessment of BPPV.
- American Medical Association’s Relative Value Scale Upgrade Committee (RUC) (2008). 2008 database, version 1. Based on 2005-06 Medicare Part B data; Centers for Medicare and Medicaid Services. Chicago: American Medical Association, 0, X-.
- Baloh, R.W., Honrubia, V., Jacobson, K. (1987). Benign positional vertigo: clinical and oculographic features in 240 cases. Neurology, 37, 371-8.
- Bath, A.P., Walsh, R.M., Ranalli, P., et al. (2000). Experience from a multidisciplinary “dizzy” clinic. Am J Otol, 21, 92-7.
- Brandt, T., Dieterich, M. (1994). VIIIth nerve vascular compression syndrome: vestibular paroxysmia. Baillieres Clin Neurol, 3, 565-75.
- Colledge, N.R., Barr-Hamilton, R.M., Lewis, SJ., et al. (1996). Evaluation of investigations to diagnose the cause of dizziness in elderly people: a community based controlled study. BMJ, 313, 788-92.
- Day, J.J., Freer, C.E., Dixon, A.K., et al. (1990). Magnetic resonance imaging of the brain and brain-stem in elderly patients with dizziness. Age Ageing, 19, 144-50.
- Fife, T.D., Tusa, R.J., Furman, J.M., et al. (2000). Assessment: vestibular testing techniques in adults and children: report of the Therapeutics and Technology Assessment Subcommittee of the American Academy of Neurology. Neurology, 55, 1431-41.
- Jacobson, G., Butcher, J.A., Newman, C.W., et al. (1995). When paroxysmal positional vertigo isn’t benign. J Am Acad Audiol, 6, 346-9.
- Gizzi, M., Riley, E., Molinari, S. (1996). The diagnostic value of imaging the patient with dizziness. A Bayesian approach. Arch Neurol, 53, 1299-304.
- Gordon, C.R., Shupak, A., Spitzer, O., et al. (1996). Nonspecific vertigo with normal otoneurological examination. The role of vestibular laboratory tests. J Laryngol Otol, 110, 1133-7.
- Gordon, C.R., Gadoth, N. (2005). Benign paroxysmal positional vertigo: who can diagnose it, how should it be treated and where. Harefuah, 144, 567-71.
- Hanley, K., O’Dowd, T., Considine, N. (2001). A systematic review of vertigo in primary care. Br J Gen Pract, 51, 666-71.
- Havlik, R.J. (1986). Aging in the eighties, impaired senses for sound and light in persons aged 65 years and over, preliminary data from the supplement on aging to the national health interview survey, United States, January-June 1984. Advanced Data. . Vital Health Stat, 125, 2-.
- Hughes, C.A., Proctor, L. (1997). Benign paroxysmal positional vertigo. Laryngoscope, 107, 607-13.
- Karlberg, M., Hall, K., Quickert, N., et al. (2000). What inner ear diseases cause benign paroxysmal positional vertigo?. Acta Otolaryngol,, 120, 380-5.
- Kentala, E., Rauch, SD. (2003). A practical assessment algorithm for diagnosis of dizziness. Otolaryngol Head Neck Surg, 128, 54-9.
- Kentala, E., Viikki, K., Pyykko, I., et al. (2000). Production of diagnostic rules from a neurotologic database with decision trees. Ann Otol Rhinol Laryngol, 109, 170-6.
- Kentala, E., Pyykko, I. (2000). Vertigo in patients with benign paroxysmal positional vertigo. Acta Otolaryngol, 543, 20-2.
- Kentala, E., Laurikkala, J., Pyykko, I., et al. (1999). Discovering diagnostic rules from a neurotologic database with genetic algorithms. Ann Otol Rhinol Laryngol, 108, 948-54.
- Kentala, E. (1996). Characteristics of six otologic diseases involving vertigo. Am J Otol, 17, 883-92.
- Korres, S.G., Balatsouras, D.G. (2004). Diagnostic, pathophysiologic, and therapeutic aspects of benign paroxysmal positional vertigo. Otolaryngol Head Neck Surg, 131, 438-44.
- Kumar, A., Patni, A.H., Charbel, F. (2002). The Chiari I malformation and the neurotologist. Otol Neurotol, 23, 727-35.
- Parnes, L.S., Agrawal, S.K., Atlas, J. (2003). Diagnosis and management of benign paroxysmal positional vertigo (BPPV). CMAJ, 169, 681-93.
- Pollak, L., Davies, R.A., Luxon, L.L. (2002). Effectiveness of the particle repositioning maneuver in benign paroxysmal positional vertigo with and without additional vestibular pathology. Otol Neurotol, 23, 79-83.
- Del Rio, M., Arriaga, M.A. (2004). Benign positional vertigo: prognostic factors. Otolaryngol Head Neck Surg, 130, 426-9.
- Roberts, R.A., Gans, R.E., Kastner, A.H., et al. (2005). Prevalence of vestibulopathy in benign paroxysmal positional vertigo patients with and without prior otologic history. Int J Audiol, 44, 191-6.
- Rupa, V. (2004). Persistent vertigo following particle repositioning maneuvers: an analysis of causes. Arch Otolaryngol Head Neck Surg, 130, 436-9.
- Stewart, M.G., Chen, A.Y., Wyatt, J.R., et al. (1999). Cost-effectiveness of the diagnostic evaluation of vertigo. Laryngoscope, 109, 600-5.
- Turski, P., Seidenwurm, D., Davis, P., et al. (1996). American College of Radiology: ACR appropriateness criteria: vertigo and hearing loss. Reston (VA): American College of Radiology, 0, 8-.
- Turski, P., Seidenwurm, D., Davis, P., et al. (2006). American College of Radiology: Expert Panel on Neuroimaging: vertigo and hearing loss. Reston (VA): American College of Radiology, 0, 8-.
Beoordelingsdatum en geldigheid
Publicatiedatum : 16-08-2013
Beoordeeld op geldigheid : 01-02-2020
De tekst van deze module is opgesteld tijdens de richtlijnontwikkeling in 2010 door de oorspronkelijke richtlijnwerkgroep (zie Samenstelling werkgroep). De module is opnieuw beoordeeld en nog actueel bevonden door de werkgroep samengesteld voor de richtlijnherziening in 2019 (zie samenstelling huidige werkgroep). Uiterlijk in 2024 bepaalt het bestuur van de Nederlandse Vereniging voor Keel-Neus-Oorheelkunde en Heelkunde van het Hoofd-Halsgebied of de richtlijnmodule nog actueel is.
Algemene gegevens
Met ondersteuning van de Orde van Medisch Specialisten. De richtlijnontwikkeling werd gefinancierd uit de Stichting Kwaliteitsgelden Medisch Specialisten (SKMS).
De richtlijn betreft een adaptatie van:
Clinical practice guideline: Benigne Paroxysmale Positionele Duizeligheid.
De Amerikaanse richtlijn van de Academy of Otolaryngology-Head and Neck surgery foundation ‘Clinical practice guideline: Benign paroxysmal positional vertigo’ (Bhattacharayya, et al., 2008) vormde het uitgangspunt van de onderhavige richtlijn. Daarnaast werd de Amerikaanse richtlijn van de Academy of neurology, gericht op de behandeling van BPPD, gebruikt ter aanvulling (Fife, et al., 2008), alsmede de discussies en richtlijnen van de Standaardisatie commissie van de Barany Society (Reykjavik, et al., 2010, www.baranysociety.nl).
Doel en doelgroep
De primaire doelstellingen van deze richtlijn zijn:
- De kwaliteit van de zorg te verbeteren door middel van een accurate en snelle diagnose van BPPD.
- Voorkomen van onnodig gebruik van medicijnen.
- Doelgericht gebruik van aanvullend onderzoek.
- Stimuleren van het gebruik van repositiemanoeuvres als therapie voor BPPD.
Secundaire doelstellingen zijn: beperking van de kosten van diagnose en behandeling van BPPD, vermindering van het aantal artsenbezoeken, en verbetering van de kwaliteit van leven. Het grote aantal patiënten met BPPD en de verscheidenheid aan diagnostische en therapeutische interventies voor BPPD maakt dit een geschikt onderwerp voor een evidence-based richtlijn.
De Amerikaanse richtlijn van de Academy of Otolaryngology-Head and Neck surgery foundation ‘Clinical practice guideline: Benign paroxysmal positional vertigo’ (Bhattacharayya, et al., 2008) vormde het uitgangspunt van de onderhavige richtlijn. Daarnaast werd de Amerikaanse richtlijn van de Academy of neurology, gericht op de behandeling van BPPD, gebruikt ter aanvulling (Fife, et al., 2008), alsmede de discussies en richtlijnen van de Standaardisatie commissie van de Barany Society (Reykjavik, et al., 2010, www.baranysociety.nl)). Onze doelstelling was om deze multidisciplinaire richtlijn te adapteren aan de Nederlandse situatie met behulp van Nederlandse input, waarbij de aanbevelingen rekening houden met wetenschappelijk bewijs en zich richten op harm-benefit balans, en expert consensus om de gaten in wetenschappelijk bewijs op te vullen. Deze specifieke aanbevelingen kunnen dan gebruikt worden om indicatoren te ontwikkelen en te gebruiken voor kwaliteitsverbetering.
Deze richtlijn is opgesteld voor KNO-artsen en neurologen die in hun klinische praktijk in aanraking komen met BPPD. De richtlijn is toepasbaar in iedere setting waar BPPD gediagnosticeerd en behandeld wordt.
Samenstelling werkgroep
Voor het ontwikkelen van de module is in 2018 een multidisciplinaire werkgroep ingesteld, bestaande uit vertegenwoordigers van alle relevante specialismen die betrokken zijn bij de zorg voor patiënten met BPPD.
De werkgroepleden zijn door hun beroepsverenigingen gemandateerd voor deelname. De werkgroep is verantwoordelijk voor de integrale tekst van deze module.
Samenstelling huidige werkgroep:
- Dr. Tj.D. (Tjasse) Bruintjes, KNO-arts, Gelre Ziekenhuizen, Apeldoorn, NVKNO (voorzitter)
- Dr. R.B. (Roeland) van Leeuwen, neuroloog, Gelre ziekenhuizen, Apeldoorn, NVN
- Dr. R. (Raymond) van de Berg, KNO-arts/vestibuloloog, Maastricht UMC+, Maastricht, NVKNO
- Dr. M. (Marloes) Thoomes-de Graaf, fysiotherapeut/manueel therapeut/klinisch epidemioloog, Fysio-Experts, Hazerswoude, KNGF en NVMT
- R.A.K. (Sandra) Rutgers, arts, MPH en voorzitter Commissie Ménière Stichting Hoormij, Houten, Stichting Hoormij
Met ondersteuning van:
- D. (Dieuwke) Leereveld, MSc., senior adviseur Kennisinstituut van de Federatie Medisch Specialisten
- Drs. M. (Monique) Wessels, informatiespecialist Kennisinstituut van de Federatie Medisch Specialisten
Samenstelling oorspronkelijke werkgroep (2010):
- dr. Tj.D. Bruintjes (voorzitter), KNO-arts, Gelre ziekenhuizen, Apeldoorn
- prof. dr. H. Kingma, klinisch fysicus/vestibuloloog, Maastricht Universitair Medisch Centrum en Technische Universiteit Eindhoven
- dr. D.J.M. Mateijsen, KNO-arts, Catharina ziekenhuis, Eindhoven
- dr. R.B. van Leeuwen, neuroloog, Gelre ziekenhuizen, Apeldoorn
- dr. ir. T van Barneveld klinisch epidemioloog, Orde van Medisch specialisten (adviseur)
- dr. M.L. Molag, Orde van Medisch specialisten (adviseur)
Belangenverklaringen
De werkgroepleden hebben onafhankelijk gehandeld en waren vrij van financiële of zakelijke belangen betreffende het onderwerp van de richtlijn.
Methode ontwikkeling
Evidence based
Werkwijze
De Amerikaanse richtlijn van de Academy of Otolaryngology-Head and Neck surgery foundation ‘Clinical practice guideline: Benign paroxysmal positional vertigo’ (Bhattacharayya, et al., 2008) vormde het uitgangspunt van de onderhavige richtlijn. Daarnaast werd de Amerikaanse richtlijn van de Academy of neurology gebruikt (Fife, et al., 2008). Dit betekent dat de Nederlandse richtlijncommissie de studies, de beoordeling & gradering ervan en de begeleidende tekst heeft overgenomen. Studies, relevant voor dit onderwerp, die nadien werden gepubliceerd konden in de richtlijncommissie worden ingebracht. De literatuur werd bovendien geupdate door te zoeken in Medline naar nieuw verschenen systematische reviews en RCTs met als onderwerp BPPD in de periode van 2008 t/m 2010.
De richtlijncommissie is voor elke aanbeveling in de Amerikaanse richtlijn nagegaan welke overwegingen naast het wetenschappelijk bewijs zijn gebruikt en of de door de commissie aangedragen studies de aanbeveling zouden kunnen veranderen. Wanneer er consensus was over deze overwegingen en door de commissie aangedragen studies geen ander inzicht opleverden, zijn de aanbevelingen overgenomen. Indien de commissie andere overwegingen (ook) van belang achtte of meende dat de door haar aangedragen studies een (iets) ander licht wierpen op de in de Amerikaanse richtlijn vermelde aanbeveling, zijn de aanbevelingen gemodificeerd.
De gradering van de studies in de Amerikaanse richtlijn wijkt af van wat hier te lande gangbaar is. Vanuit het oogpunt van uniformiteit achtte de Nederlandse commissie het wenselijk de classificatie van bewijs c.q. gradering te converteren naar de Nederlandse classificatie. De Amerikaanse classificatie is hieronder afgebeeld in tabel. De corresponderende “Nederlandse” classificatie is in tabel 1.2 opgenomen.
Tabel 1.1: gradering van de studies in de Amerikaanse richtlijn
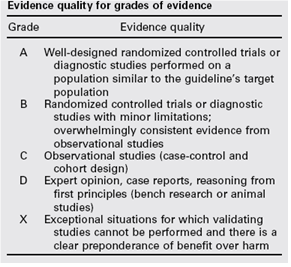
Tabel 1.2 Relatie tussen Evidence quality for grades of evidence en niveau van conclusie op basis van kwaliteit van bewijs conform Classificatieschema van CBO.
|
Evidence Quality - symbool |
Evidence Quality – omschrijving |
Niveau van conclusie – symbool |
Niveau van conclusie omschrijving |
|
A
|
Well-designed randomized controlled trials or diagnostic studies performed on a population similar to the guideline’s target population |
1 |
Meerdere gerandomiseerde dubbelblinde vergelijkende klinisch onderzoeken van goede kwaliteit van voldoende omvang, of
Meerdere onderzoeken ten opzichte van een referentietest (een ‘gouden standaard’) met tevoren gedefinieerde afkapwaarden en onafhankelijke beoordeling van de resultaten van test en gouden standaard, betreffende een voldoende grote serie van opeenvolgende patiënten die allen de index- en referentietest hebben gehad |
|
B |
Randomized controlled trials or diagnostic studies with minor limitations; overwhelmingly consistent evidence from observational studies |
2 |
Meerdere vergelijkende onderzoeken, maar niet met alle kenmerken als genoemd onder 1 (hieronder valt ook patiënt-controle onderzoek, cohort-onderzoek), of
Meerdere onderzoeken ten opzichte van een referentietest, maar niet met alle kenmerken die onder 1 zijn genoemd. |
|
C |
Observational studies (case-control and cohort design) |
||
|
D |
Expert opinion, case reports, reasoning from first principles (bench research or animal studies) |
3 en 4 |
Niet vergelijkend onderzoek of mening van deskundigen |
In de Amerikaanse richtlijn worden ook de aanbevelingen gegradeerd in termen van ‘strong recommendation’, ‘recommendation’, ‘option’. Hier te lande is graderen van aanbevelingen niet gebruikelijk. Om deze reden zijn in de Nederlandse richtlijn de aanbevelingen niet gegradeerd.
De literatuurzoekstrategie die de Amerikaanse richtlijncommissie heeft gevolgd, staat in bijlage 1 beschreven. Voor het opstellen van de aanbevelingen heeft de Amerikaanse richtlijncommissie gebruik gemaakt van de GuideLine Implementability Appraisal (GLIA) tool. Dit instrument dient om de helderheid van de aanbevelingen te verbeteren en potentiële belemmeringen voor de implementatie te voorspellen. In bijlage 3 wordt een aantal criteria beschreven. Ook de Nederlandse richtlijncommissie heeft deze criteria gehanteerd.
