Besluitvorming ziekenhuisopname bij COPD
Uitgangsvraag
Op basis van welke afwegingen en opnamecriteria kan een patiënt met een COPD-longaanval worden opgenomen in het ziekenhuis?
Aanbeveling
Baseer de keuze om over te gaan tot ziekenhuisopname op de algemene gezondheidstoestand van de patiënt en betrek bij de overweging om tot een ziekenhuisopname over te gaan de volgende factoren:
- onvoldoende reactie op een thuis ingestelde behandeling met prednisolon met of zonder antibiotica (>24 uur);
- respiratoire insufficiëntie (anders dan bekende respiratoire insufficiëntie):
- nieuwe hypercapnie of toename van hypercapnie;
- toename van hypoxemie.
- patiënt heeft moeite met het uitspreken van een hele zin en kan niet plat liggen;
- fors gebruik van hulpademhalingsspieren;
- verminderd bewustzijn;
- ademhalingsfrequentie >25/min;
- hartfrequentie >110/min;
- ernstige COPD (FEV1 <30%pred en/of frequente longaanvallen of recente opname voor een COPD-longaanval);
- ernstige comorbiditeit;
- sociale aspecten, zoals het onvoldoende voor zichzelf kunnen zorgen, geen mantelzorger thuis en/of professionele thuiszorg.
In het kader van advance care planning kan een patiënt besproken hebben niet opgenomen te willen worden. Dit dient te worden genoteerd in het EPD. Bij patiënten die een Individueel Zorg Plan (bij zich) hebben, dient dit daarin eveneens aangetekend te staan.
Overwegingen
Uit de literatuuranalyse blijkt dus dat er weinig wetenschappelijke onderbouwing is voor het opstellen van een set van opnamecriteria. De studie door Roche (2008) betrof observationeel onderzoek waarbij de belangrijke parameters longfunctie en bloedgaswaarden niet werden gemeten en dus niet werden meegenomen in de risicoanalyse. Opvallend is dat er in de beschreven studies nauwelijks aandacht is voor de sociale situatie bij de beslissing om patiënt op te nemen of niet. Terwijl dit aspect ruim aan bod komt bij de ERS/ATS/GOLD richtlijnen en NHG-adviezen. De meeste (internationale) richtlijnen geven ook opnamecriteria, maar er bestaat grote variatie in de sets criteria. De huidige criteria zoals beschreven in de GOLD-richtlijn (2015) zijn weinig onderbouwd (zie hieronder). Wel wordt vermeld dat er een hoge mortaliteit is (50% na vijf jaar) en dat deze relatief hoger is bij een hogere leeftijd, eerdere opnames in verband met een COPD-longaanval, lage BMI, zuurstofgebruik in de thuissituatie, comorbiditeit (met name cardiovasculaire), ernst van de COPD-longaanval en respiratoire insufficiëntie.
Tabel 3 GOLD, 2015
|
Potential indicators for hospital assessment or admission |
|
De opnamecriteria zoals vermeld in de ATS/ERS richtlijn (2004) zijn eveneens gebaseerd op expert opinion en niet op wetenschappelijk onderzoek. De opnamecriteria voor AECOPD zijn door de ATS/ERS als volgt omschreven:
- de aanwezigheid van belangrijke comorbiditeit zoals pneumonie, ritmestoornissen, hartfalen, diabetes mellitus, nierinsufficiëntie of leverfalen;
- inadequate respons van de symptomen op eerder ingestelde therapie in de thuissituatie;
- toename dyspnoe;
- onmogelijkheid om te eten en slapen tgv symptomen;
- toename hypoxemie;
- toename hypercapnie;
- verandering in mentale status;
- onmogelijkheid van de patiënt om voor zichzelf te zorgen indien er onvoldoende ondersteuning thuis beschikbaar is;
- twijfel over de diagnose;
- inadequate thuiszorg.
De NHG-Standaard COPD (2015) omschrijft de volgende criteria voor huisartsen om een patiënt met een longaanval te verwijzen naar het ziekenhuis:
- de aanwezigheid van meer dan één alarmsymptomen (uitputting, cyanose en bewustzijnsdaling);
- binnen een half uur geen verbetering optreedt na toediening van luchtwegverwijders;
- thuis onvoldoende zorgmogelijkheden zijn;
- ernstige interfererende comorbiditeit is;
- indien bij eerdere exacerbaties altijd een ziekenhuisopname noodzakelijk was.
Bij de inschatting of thuisbehandeling mogelijk is, houdt de huisarts rekening met risicofactoren voor een ernstig beloop (leeftijd >65 jaar, ademhalingsfrequentie ≥30/min, systolische bloeddruk <90 mmHg, desoriëntatie, nierfunctiestoornis).
Het lijkt van belang om te beschikken over een set criteria die betrouwbaar en specifiek een risico inschatting kan maken op basis waarvan gedifferentieerd kan worden of een patiënt met een COPD-longaanval opgenomen moet worden of in de thuissituatie behandeld kan worden. Hierbij wordt zoveel mogelijk rekening gehouden met de integrale gezondheidstoestand van de patiënt.
De werkgroep is zich ervan bewust dat het niet mogelijk is om een sluitend eenduidig algoritme op te stellen welke het besluit tot ziekenhuisopname kan bepalen. In samenspraak met de werkgroep van het Zorgpad Longaanvallen heeft de werkgroep de volgende lijst met criteria opgesteld welke een rol spelen bij de keuze om over te gaan tot ziekenhuisopname. De werkgroep wil hierbij benadrukken dat deze lijst als handvat dient bij de overweging om tot een ziekenhuisopname over te gaan:
- onvoldoende reactie op thuis ingestelde behandeling met prednisolon met of zonder antibiotica (>24 uur);
- respiratoire insufficiëntie (anders dan bekende respiratoire insufficiëntie);
- nieuwe hypercapnie of toename van hypercapnie;
- toename van hypoxemie;
- patiënt heeft moeite met het uitspreken van een hele zin en kan niet plat liggen;
- fors gebruik van hulpademhalingsspieren;
- verminderd bewustzijn;
- ademhalingsfrequentie >25/min;
- hartfrequentie >110/min;
- ernstige COPD (FEV1 <30%pred en/of frequente longaanvallen of recente opname voor een COPD-longaanval);
- ernstige comorbiditeit;
- sociale aspecten zoals het onvoldoende voor zichzelf kunnen zorgen, geen mantelzorger thuis en/of professionele thuiszorg.
In het kader van advance care planning kan een patiënt besproken hebben niet opgenomen te willen worden. Dit dient te worden genoteerd in het EPD. Bij patiënten die een individueel zorg plan (bij zich) hebben, dient dit daarin eveneens aangetekend te staan.
Onderbouwing
Een COPD longaanval (exacerbatie COPD) is een verslechtering van de conditie van de patiënt binnen een of enkele dagen, die wordt gekenmerkt door een toename van dyspneu en/of hoesten –al dan niet met slijm opgeven-die groter is dan de normale dag-tot-dag variabiliteit en waarvoor een aanpassing van de behandeling gerechtvaardigd is. Een ernstige COPD-longaanval in combinatie met een ziekenhuisopname is geassocieerd met een hoge mortaliteit en morbiditeit. Daarbij is het een gegeven dat de kosten van de behandeling van patiënten met een COPD-longaanval zeer hoog zijn en met name de opnames een belangrijk aandeel vormen van de totale zorgkosten. Ook heeft de groep patiënten die opgenomen moet worden met een COPD-longaanval een zeer hoge mortaliteit en een vermindering van de kwaliteit van leven.
Het is dan ook belangrijk om patiënten met een COPD-longaanval die er voordeel van hebben om opgenomen te worden vanwege een hoog risico op mortaliteit te kunnen identificeren. Voor zorgverleners op de spoedeisende hulp is het van belang te beschikken over criteria om een betrouwbare inschatting te kunnen maken of een patiënt opgenomen moet worden of thuis behandeld kan worden.
Op dit moment zijn de gebruikte en gesuggereerde indicaties om patiënten met een COPD-longaanval in het ziekenhuis op te nemen zeer divers en weinig onderbouwd. Gezien de genoemde hoge morbiditeit en kosten van een ziekenhuisopname lijkt het wenselijk een uniform beleid voor opnames te maken.
Een aantal criteria zoals dreigende respiratoire insufficiëntie is meetbaar en objectief vast te leggen. Daarnaast zijn er overige factoren die kunnen bijdragen aan het besluit om iemand op te nemen die van andere aard zijn dan medisch technisch. Dit kunnen sociale, organisatorische of financiële redenen zijn.
Het doel van deze uitgangsvraag is het opstellen van een set van opnamecriteria die gebruikt kan worden bij de beslissing om al dan niet overgaan tot een ziekenhuisopname bij patiënten met een COPD-longaanval.
Beschrijving studies
Twee onderzoeken zijn opgenomen in de literatuuranalyse, namelijk een artikelen reeks van Garcia-Gutierrez (2013; 2014) over de validiteit en toepasbaarheid van een set criteria voor ziekenhuisopname van patiënten met een COPD-longaanval. Het artikel dat de validiteit van deze set beschrijft en een studie van Roche (2008) waarop deze set is gebaseerd, zijn opgenomen in de samenvatting van de literatuur.
Roche (2008) onderzocht de voorspellende variabelen voor mortaliteit in het ziekenhuis en voor de noodzaak van nazorg bij patiënten met een COPD-longaanval op de spoedeisende hulp. Data werd verzameld op verschillende tijdsmomenten; baseline, longaanval behandeling op de spoedeisende hulp, longaanval behandeling na ontslag van de spoedeisende hulp en ontslag uit het ziekenhuis. Op baseline werden de volgende gegevens verzameld: sociodemografische kenmerken, werk, roken, bekende diagnose van COPD, chronische bronchitis of emfyseem, leeftijd bij de eerste luchtwegklachten, ernst van dyspnoe (volgens de modified Medical Research Council), aantal gerapporteerde bezoeken aan de spoedeisende hulp en opnames gedurende de laatste zes maanden, gebruikelijke follow-up (huisarts en/of een longarts) en onderhoudsbehandeling.
De volgende gegevens over de behandeling van de longaanval op de spoedeisende hulp werden verzameld: duur van de longaanval, behandeling en medische bezoeken voorafgaand aan bezoek spoedeisende hulp, (herkomst van) doorverwijzingen, dyspnoe-score bij opname, klinische kenmerken van ernst, auscultatoire bevindingen, arterieel bloedgaswaarden, diagnostische procedures en behandelingen en duur van verblijf op de spoedeisende hulp.
Na ontslag van de spoedeisende hulp werden de volgende gegevens verzameld: doorverwijzing naar welke afdeling, duur, diagnostische procedures en behandelingen. Bij ontslag uit het ziekenhuis werd tot slot informatie verzameld over de vitale status, uiteindelijke diagnose, de uiteindelijke oorzaak van de longaanval, behandeling en geplande afspraken.
In eerste instantie hebben de auteurs de voorspellende variabelen afzonderlijk bekeken in de gehele populatie. Vervolgens zijn de groep van gevonden voorspellende variabelen in de helft van de populatie als nog getest in een zogenaamd derivatie cohort en bevestigd in het validatie cohort (de andere helft van de populatie).
Resultaten
In totaal werd bij 794 patiënten uit 103 ziekenhuizen gegevens verzameld. Leeftijd (≥70 jaar), het hebben van één of meerdere ‘clinical signs of severity’[1] en dyspnoe-score graad 4 tot 5 bij opname werden gevonden als deze prognostische factoren voor mortaliteit en noodzaak tot nazorg na ontslag voor de gehele populatie. De nazorg was tevens groter bij vrouwen. Nazorg betekent thuiszorg of opname in een instelling zoals een verpleeghuis of revalidatiecentrum(n=794) (zie tabel 1).
Tabel 1 Independent prognostic factors for death and need for post-hospital support at discharge on multivariate logistic regression analysis
|
|
Risk of death |
Post-hospital support needed |
|
Females versus males |
|
2.3 (1.5-3.6) |
|
Age ≥70 yrs |
3.7 (1.3-9.8) |
3.4 (2.1-5.3) |
|
Severity index signs at entry |
||
|
0 |
1.0 |
1.0 |
|
1-2 |
5.1 (1.1-22.7) |
1.6 (0.9-2.6) |
|
≥3 |
13.1 (2.9-57.7) |
2.9 (1.7-5.1) |
|
Baseline dyspnoea grade |
||
|
0-1 |
1.0 |
1.0 |
|
2-3 |
3.3 (0.7-14.9) |
1.3 (0.7-2.2) |
|
4-5 |
5.5 (1.2-24.6) |
|
|
Data are presented as odds ratio (95% CI). For both clinical severity index and dyspnoea grade, a dose-effect relationship is observed. |
||
Bron: Roche (2008)
Het onderscheidend vermogen van dit model was 0,79 (gebaseerd op de c-statistiek) in de derivatiecohort en 0.83 in het validatiecohort. Dit betekent dat men op basis van de gevonden voorspellende factoren beter in staat is om de kans op mortaliteit te voorspellen door toeval.
Op basis van de studie van Roche et al. (2008) heeft een Spaanse onderzoeksgroep een set van opnamecriteria bij een COPD-longaanval opgesteld. Hiertoe werden met behulp van een Delphi proces aan een panel van longartsen en spoedeisende hulp artsen 896 casussen voorgelegd waarbij door de expert beoordeeld moest worden of die opgenomen moeten worden. (Garcia-Gutierrez, 2011). De ernst van de longaanval bij presentatie was het meest belangrijk, en daarvoor werd in een apart proces een ernst classificatie opgesteld (zie tabel 2).
Tabel 2 Garcia-Gutierrez, 2011
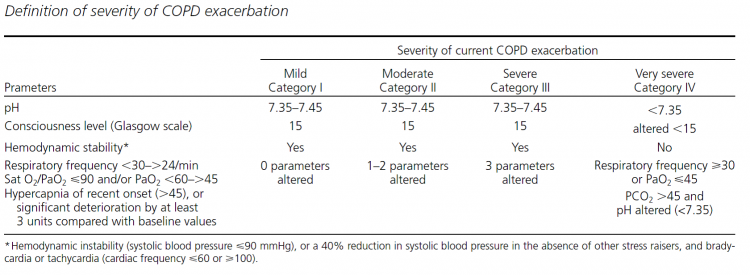
Op basis van dit classificatiesysteem werden beslisbomen opgesteld die adviseren over het al dan niet opnemen van een patiënt met een milde en (zeer) ernstige COPD-longaanval.
In een latere studie van Garcia-Gutierrez is de validiteit van deze beslisbomen met opnamecriteria getoetst in een prospectieve maar observationele studie: er werden dus geen vooraf gedefinieerde beslissingen over opname echt gekoppeld aan het doorlopen van de beslisboom. Hierover zijn twee publicaties verschenen (Garcia-Gutierrez, 2013 en 2014). Deze twee manuscripten werden vanwege ernstige tekortkomingen in de methodiek geëxcludeerd. Beide studies In de eerste studie van Garcia-Gutierrez (2014) was wederom sprake van veel missing data.
[1] Clinical signs of severity: Cyanosis; neurological impairment’lower limb oedema; asterixis; use of inspiratory accessory muscles; expiratory use of abdominal muscles
Om de uitgangsvraag te kunnen beantwoorden is er een brede literatuursearch verricht naar de volgende wetenschappelijke vraagstelling(en):
Welke criteria voor ziekenhuisopnamen zijn valide bij patiënten met een COPD-longaanval?
In de databases Medline (OVID), Embase en de Cochrane Library is met relevante zoektermen gezocht naar studies die de validiteit van criteria voor ziekenhuisopnamen bij patiënten met een COPD-longaanval onderzochten. De zoekverantwoording is weergegeven onder het tabblad Verantwoording. De literatuurzoekactie leverde 615 treffers op. Op basis van titel en abstract werden in eerste instantie vijf studies voorgeselecteerd. Na raadpleging van de volledige tekst, werden vervolgens twee studies geëxcludeerd (zie exclusietabel), en drie studies definitief geselecteerd.
- American Thoracic Society (ATS), European Respiratory Society (ETS). Standards for the Diagnosis and Management of Patients with COPD (2004).
- Garcia-Gutierrez S, Quintana JM, Aguirre U, et al. Explicit criteria for hospital admission in exacerbations of chronic obstructive pulmonary disease. Int J Tuberc Lung Dis. 2011;15(5):680-6.
- Garcia-Gutierrez S, Quintana JM, Barrio I, et al. Application of appropriateness criteria for hospitalization in COPD exacerbation Intern Emerg Med. 2013;8:349357.
- Garcia-Gutierrez S, Quintana JM, Bilbao A, et al. Validity of criteria for hospital admission in exacerbations of COPD. Int J Clin Pract. 2014;68(7):820-9.
- Nederlands Huisartsen Genootschap. NHG standaard COPD. 2015.
- Global Initiative for Chronic Obstructive Lung Disease (GOLD). Global Strategy for Diagnosis, Management, and Prevention of COPD 2016.
- Roche N, Zureik M, Soussan D, et al. Predictors of outcomes in COPD exacerbation cases presenting to the emergency department. Eur Respir J. 2008;32(4):953-61.
Beoordelingsdatum en geldigheid
Publicatiedatum : 13-04-2017
Beoordeeld op geldigheid : 01-01-2017
De richtlijnwerkgroep heeft als doel de richtlijn periodiek (digitaal) van updates te voorzien.
De NVALT en LAN zijn als houder van deze richtlijn de eerstverantwoordelijken voor de actualiteit van deze richtlijn. De andere aan deze richtlijn deelnemende wetenschappelijke verenigingen of gebruikers van de richtlijn delen de verantwoordelijkheid en informeren de eerstverantwoordelijken over relevante ontwikkelingen binnen hun vakgebied.
De KNMP heeft als lid van de LAN afgezien van autorisatie om inhoudelijke en procesmatige redenen. Het LAN bestuur, inclusief de overige leden van de LAN, hebben de richtlijn geautoriseerd. KNMP heeft bijgedragen als reviewer.
Algemene gegevens
De conceptrichtlijn werd aan de betrokken (wetenschappelijke) verenigingen voorgelegd voor commentaar. De commentaren werden verzameld en besproken met de werkgroep. Naar aanleiding van de commentaren werd de conceptrichtlijn aangepast en definitief vastgesteld door de werkgroep. De definitieve richtlijn werd aan de betrokken (wetenschappelijke) verenigingen voorgelegd voor autorisatie en door hen geautoriseerd.
In samenwerking met:
Nederlandse Vereniging van Artsen voor Longziekten en Tuberculose (NVALT)
Long Alliantie Nederland (LAN)
Nederlandse Vereniging voor Intensive Care (NVIC)
Nederlandse Vereniging van Diëtisten (NVD)
Nederlands Instituut van Psychologen (NIP)
Koninklijk Nederlands Genootschap voor Fysiotherapie (KNGF)
Verpleegkundigen & Verzorgenden Nederland (V&VN)
Longfonds
De richtlijnontwikkeling werd gefinancierd uit de Kwaliteitsgelden Medisch Specialisten (SKMS).
Doel en doelgroep
Doel van de richtlijn
In deze richtlijn worden aanbevelingen gedaan over de indicatiestelling van opname, het diagnostisch traject, de medicamenteuze en niet medicamenteuze behandeling tijdens ziekenhuisopname na COPD-longaanval, inclusief criteria voor monitoring en ontslag. Hiermee wordt een bijdrage geleverd aan een meer eenduidige, doelgerichte behandeling van patiënten met een COPD-longaanval in het ziekenhuis.
Beoogde gebruikers van de richtlijn
Deze richtlijn is geschreven voor alle leden van de beroepsgroepen die betrokken zijn bij de zorg voor patiënten met COPD en een longaanval die klinisch moeten worden behandeld. De gebruikers van de richtlijn (en het zorgpad) betreffen dan ook naast de longartsen veel andere medische beroepsgroepen zoals intensivisten, specialisten ouderengeneeskunde, huisartsen, longfunctieanalisten, verpleegkundigen (waaronder verpleegkundig specialisten en longverpleegkundigen), ziekenhuisapothekers, psychologen, fysiotherapeuten, diëtisten en ergotherapeuten.
Samenstelling werkgroep
Voor het ontwikkelen van de richtlijn is in 2014 een multidisciplinaire werkgroep ingesteld, bestaande uit vertegenwoordigers van alle relevante specialismen die betrokken zijn bij de zorg voor patiënten gedurende een ziekenhuisopname na een COPD-longaanval (zie hieronder). De werkgroepleden zijn door hun wetenschappelijke verenigingen gemandateerd voor deelname. De werkgroep werkte gedurende twee jaar aan de totstandkoming van de richtlijn. De werkgroep is verantwoordelijk voor de integrale tekst van deze richtlijn.
- dr. F.J.J. van den Elshout (voorzitter), longarts, NVALT
- W.J.M. van Litsenburg (vicevoorzitter), verpleegkundig specialist, LAN/V&VN
- prof. Dr. H.A.M. Kerstjens, longarts, NVALT
- drs. P. L. Salomé, huisarts, COPD & Astma Huisartsen Advies Groep NHG
- drs. M.L.J. Scheer, longarts-intensivist, NVIC
- drs. R. van Snippenburg, longarts, NVALT
- dr. M. A. Spruit, fysiotherapeut, KNGF
- M.P.G. Stegers MSc, diëtist, NVD
- P.E.M. Fikkers-Mol MANP, verpleegkundig specialist, V&VN
- dr. J.N. de Voogd, psycholoog, NIP
- dr. S. Holverda, Longfonds (voorheen Astma Fonds)
Met ondersteuning van:
- P.H. Broos MSc, senior adviseur, Kennisinstituut van Medisch Specialisten
- dr. B.H. Stegeman, adviseur, Kennisinstituut van Medisch Specialisten
Met dank aan:
- drs. L. Sekhuis, LAN
Belangenverklaringen
De werkgroepleden hebben schriftelijk verklaard of ze in de laatste vijf jaar een (financieel ondersteunde) betrekking onderhielden met commerciële bedrijven, organisaties of instellingen die in verband staan met het onderwerp van de richtlijn.
|
Werkgroeplid |
Functie |
Nevenfuncties |
Persoonlijke financiele belangen |
Persoonslijke relaties |
Reputatiemanagement |
Extern gefinancierd onderzoek |
Kennisvalorisatie |
Overige belangen |
Getekend |
|
De Voogd |
gezondheidszorg psycholoog CvR UMCG |
geen |
geen |
geen |
geen |
geen |
geen |
geen |
19-nov-15 |
|
Fikkers-Mol |
verpleegkundig specialist ziekenhuis Rijnstaete. |
alg. bestuurslid V&VN Longverpleegkundigen. Hier houd ik me, naast de reguliere bestuurstaken, vooral ook bezig met de scholingen. Hievoor ontvang ik vacatiegeld. |
geen |
geen |
geen |
geen |
geen |
geen |
25-sep-14 |
|
Kerstjens |
hoogleeraar en afdelingshoofd, afd. Longziekten en Tuberculose, Universitair Medisch Centrum Groningen |
tot 29-9-2014 secretaris bestuur Long Alliantie Nederland (onbetaald).Voorzitter Nordelijke CARA Stichting (onbetaald) |
geen PERSOONLIJK fin. Belang; betaling naar UMCG; over afgelopen 5 jaar ad hoc lid adviescommissie /adviseur/spreker voor verschillende farmaceutische bedrijven (Almiral, Astra Zeneca, Boehringer, Chiesi, GlaxoSmithKline, Novartis, Pfizer, Takeda) |
geen PERSOONLIJK fin. Belang; betaling naar UMCG; over afgelopen 5 jaar ad hoc lid adviescommissie /adviseur/spreker voor verschillende farmaceutische bedrijven (Almiral, Astra Zeneca, Boehringer, Chiesi, GlaxoSmithKline, Novartis, Pfizer, Takeda) |
|
over de afgelopen 5 jaar deelname aan onderzoek gefinancierd door overheid, astmafonds/longfonds. AstraZeneca, Boehringer, GlaxoSmithKline, Novartis, Pfizer, Takeda |
geen |
geen |
19-sep-14 |
|
Salomé |
huisarts |
kernlid CAHAG |
geen |
geen |
geen |
geen |
geen |
geen |
2-okt-14 |
|
Scheer |
longarts -intensivist. Volledig werkzaam op de IC in de functie van intensivist |
EMS B instructeur (onbetaald) |
geen |
geen |
geen |
geen |
geen |
geen |
ja 8 jan 2015 |
|
Spruit |
wetenschappelijk adviseur CIRO + te Horn (NL) |
Gastprofessor in Hassels University te Hasselt (B) - betaald |
geen |
geen |
geen |
geen |
werkzaam bij het CIRO+, alwaar longrevalidatie wordt aangeboden als zorgproduct. Verwijzing naar longrevalidatie kan een mogelijk resultaat zijn van de commisie. |
geen |
ja 18 sept 2014 |
|
Stegers |
dietist in CWZ |
geen |
geen |
geen |
ik ben lid van de NVD, maar participerend lid. Vanuit de NVD ook gevraagd voor deze richtlijn. |
2011-2013 meegedaan aan onderzoek Zicht op gewicht via Medizorg B.V. Gegevens zijn verzameld, resultaten moet nog gepresenteerd worden. |
geen |
geen |
25-sep-14 |
|
Van den Elshout |
longarts Rijnstate Ziekenhuis Arnhem (fulltime) voorzitter richtijn commissie |
lid centraal tuchtcollege Den Haag; vacatiegelden komen ten goede aan de maatschap longartsen |
geen |
geen |
geen |
educational Grant GSK voor promovendus |
geen |
geen |
6-okt-14 |
|
Van Litsenburg |
verpleegkundig specialist longgeneeskunde |
Lid kernteam PICASSO |
geen |
geen |
geen |
geen |
geen |
geen |
ja, 3 dec 2014 |
|
Van Snippenburg |
longarts |
vz MCC Diakonessenhuis Utrecht (onbetaald) |
geen |
geen |
lid werkgroep COPD vd NVALT. Lid werkgroep Transmuraal Zorgpad Longaanval LAN. |
in afrondende fase van Liaison studie (in opdracht van Chisi) astma survey studie |
samen met patient een DVD geproduceerd over Bewegen bij COPD voor patieten. Sponsoring door GSK, eenmalig en Swieringa Stichting eenmalig. Auteursrechten van deze DVD liggen bij van der Colk BV. DVD is gratis verstrekt aan zorgverleners tbv patiënten en rechtstreeks aan patiënten. Zolang de voorraad strekt. |
geen |
20-okt-14 |
|
Vercoulen |
Klinisch Psycholoog/sectieleider Medische Psychologie Volwassenen en Ouderen, Radboudumc |
geen |
geen |
geen |
geen |
geen |
geen |
geen |
ja 23 feb 2015 |
Inbreng patiëntenperspectief
Er werd aandacht besteed aan het patiëntenperspectief door middel van vertegenwoordiging van het Longfonds in de werkgroep. Daarnaast heeft de Longfonds de conceptrichtlijn beoordeeld tijdens de commentaarfase en suggesties voor verbetering van de richtlijn gegeven.
Methode ontwikkeling
Evidence based
Implementatie
In de verschillende fasen van de richtlijnontwikkeling is rekening gehouden met de implementatie van de richtlijn en de praktische uitvoerbaarheid van de aanbevelingen. Daarbij is uitdrukkelijk gelet op factoren die de invoering van de richtlijn in de praktijk kunnen bevorderen of belemmeren.
De richtlijn wordt opgenomen in de richtlijnendatabase (www.richtlijnendatabase.nl) waarmee hij toegankelijk is voor alle relevante beroepsgroepen en patiënten. Daarnaast wordt er een samenvatting van de richtlijn gepubliceerd in tijdschriften van de deelnemende wetenschappelijke verenigingen. Ook is de richtlijn te downloaden vanaf de website van betrokken wetenschappelijke verenigingen en de Long Alliantie Nederland.
Werkwijze
AGREE II
Deze richtlijn is opgesteld conform de eisen in het rapport ‘Richtlijnen 2.0’ van de adviescommissie Richtlijnen van de Raad kwaliteit van de Orde van Medisch Specialisten. Dit rapport is gebaseerd op het AGREE II instrument (Appraisal of Guidelines for Research & Evaluation II) (www.agreetrust.org), dat een internationaal breed geaccepteerd instrument is voor de beoordeling van de kwaliteit van richtlijnen.
Knelpuntenanalyse
In de eerste fase werden de knelpunten geïnventariseerd. Tevens is gebruikt gemaakt van de knelpuntenanalyse bij de ontwikkeling van het landelijk zorgpad COPD-longaanval met ziekenhuisopname dat parallel aan deze richtlijn is ontwikkeld.
Uitgangsvragen en uitkomstmaten
Op basis van de uitkomsten van de knelpuntenanalyse zijn door de voorzitter en de adviseur concept-uitgangsvragen opgesteld. Deze zijn vervolgens verder uitgewerkt door de leden van de werkgroep en tijdens de werkgroepvergadering vastgesteld. Vervolgens inventariseerde de werkgroep per uitgangsvraag welke uitkomstmaten voor de patiënt relevant zijn, waarbij zowel naar gewenste als ongewenste effecten werd gekeken. De werkgroep waardeerde deze uitkomstmaten volgens hun relatieve belang als kritiek, belangrijk en onbelangrijk. Tevens definieerde de werkgroep, voor zover mogelijk, wat zij voor een bepaalde uitkomstmaat een klinisch relevant verschil vond, dat wil zeggen wanneer de verbetering in uitkomst een verbetering voor de patiënt is.
Strategie voor zoeken en selecteren van literatuur
Er werd eerst oriënterend gezocht naar bestaande buitenlandse richtlijnen en naar systematische reviews in Medline (OVID) en Cochrane Library. Vervolgens werd voor de afzonderlijke uitgangsvragen aan de hand van specifieke zoektermen gezocht naar gepubliceerde wetenschappelijke studies in (verschillende) elektronische databases. Tevens werd aanvullend gezocht naar studies aan de hand van de literatuurlijsten van de geselecteerde artikelen. In eerste instantie werd gezocht naar studies met de hoogste mate van bewijs. De werkgroepleden selecteerden de via de zoekactie gevonden artikelen op basis van vooraf opgestelde selectiecriteria. De geselecteerde artikelen werden gebruikt om de uitgangsvraag te beantwoorden. De databases waarin is gezocht, de zoekactie of gebruikte trefwoorden van de zoekactie en de gehanteerde selectiecriteria zijn te vinden in de module van de desbetreffende uitgangsvraag. De gedetailleerde zoekstrategieën zijn vermeld per module.
Kwaliteitsbeoordeling individuele studies
Individuele studies werden systematisch beoordeeld, op basis van op voorhand opgestelde methodologische kwaliteitscriteria, om zo het risico op vertekende studieresultaten (bias) te kunnen inschatten. Deze beoordelingen kunt u vinden in de kolom ‘Beoordeling kwaliteit studie’ van een evidence-tabel.
Samenvatten van de literatuur
De relevante onderzoeksgegevens van alle geselecteerde artikelen werden overzichtelijk weergegeven in evidence-tabellen. De belangrijkste bevindingen uit de literatuur werden beschreven in de samenvatting van de literatuur.
Beoordelen van de kracht van het wetenschappelijke bewijs
A) Voor interventievragen
De kracht van het wetenschappelijke bewijs werd bepaald volgens de GRADE-methode. GRADE staat voor Grading Recommendations Assessment, Development and Evaluation (zie http://gdt.guidelinedevelopment.org/app/handbook/handbook.html).
|
GRADE |
Definitie |
|
Hoog |
|
|
Matig |
|
|
Laag |
|
|
Zeer laag |
|
B) Voor vragen over de waarde van diagnostische tests, schade of bijwerkingen, etiologie en prognose
Bij dit type vraagstelling kan GRADE (nog) niet gebruikt worden. De bewijskracht van de conclusie is bepaald volgens de gebruikelijke EBRO-methode (Van Everdingen, 2004).
Formuleren van de conclusies
Bij interventievragen verwijst de conclusie niet naar een of meer artikelen, maar wordt getrokken op basis van alle studies samen (body of evidence). Hierbij maakten de werkgroepleden de balans op voor elke interventie. Bij het opmaken van de balans werden door de werkgroep de gunstige en ongunstige effecten voor de patiënt afgewogen.
Voor vragen over de waarde van diagnostische tests, schade of bijwerkingen, etiologie en prognose is het wetenschappelijke bewijs samengevat in een of meerdere conclusie(s), waarbij het niveau van het meest relevante bewijs is weergegeven. Omwille van de homogeniteit is het niveau van bewijs voor alle conclusies weergegeven als hoog/matig/laag/zeer laag, waarbij EBRO niveau 1 is vertaald naar hoog, 2 naar matig, 3 naar laag en 4 naar zeer laag.
Wanneer er voor een uitgangsvraag geen systematisch literatuuronderzoek werd verricht, is de literatuur niet beoordeeld op kwaliteit en is de kracht van het bewijs niet bepaald.
Overwegingen
Voor een aanbeveling zijn naast het wetenschappelijke bewijs ook andere aspecten belangrijk, zoals de expertise van de werkgroepleden, patiëntenvoorkeuren, kosten, beschikbaarheid van voorzieningen of organisatorische zaken. Deze aspecten worden, voor zover niet wetenschappelijk onderzocht, vermeld onder het kopje ‘Overwegingen’.
Formuleren van aanbevelingen
De aanbevelingen geven een antwoord op de uitgangsvraag en zijn gebaseerd op het beschikbare wetenschappelijke bewijs en de belangrijkste overwegingen. Bij het formuleren en graderen van de aanbeveling worden minimaal de volgende vier factoren in ogenschouw genomen: algehele kwaliteit van het wetenschappelijke bewijs; balans tussen voor- en nadelen van de interventie; waarden en voorkeuren van professional en patiënten; en beschikbare middelen.
Indicatorontwikkeling
De werkgroep heeft besloten geen nieuwe indicatoren bij deze richtlijn te ontwikkelen, maar gebruik te maken van de reeds bestaande indicatoren op het gebied van COPD.
Kennislacunes
Tijdens de ontwikkeling van de richtlijn ‘Diagnostiek en Behandeling van een COPD-longaanval in het Ziekenhuis’ is systematisch gezocht naar onderzoeksbevindingen die nuttig konden zijn voor het beantwoorden van de uitgangsvragen. Een deel (of een onderdeel) van de uitgangsvragen is met het resultaat van deze zoekacties te beantwoorden, een groot deel echter niet. Door gebruik te maken van de evidence-based methodiek (EBRO) is duidelijk geworden dat op het terrein van longaanvallen COPD nog lacunes in de beschikbare kennis bestaan. Een inventarisatie hiervan is opgenomen in de bijlage bij de richtlijn.
Literatuur
Atkins D, Best D, Briss PA, et al. Grading quality of evidence and strength of recommendations. BMJ. 2004;328(7454):1490.
Van Everdingen JJE, Burgers JS, Assendelft WJJ, et al. Evidence-based richtlijnontwikkeling. Bohn Stafleu Van Loghum. 2004.
Zoekverantwoording
|
Uitgangsvraag: Wat zijn de indicatiescriteria voor opname bij een acute exacerbatie van COPD? AANVULLENDE SEARCH (+ exacerbation*) |
|
|
Database(s): Medline en Embase |
Datum: 15-12-15 |
|
Periode: > 1995 |
Talen: Engels, Nederlands, Duits |
|
Database |
Zoektermen |
Totaal |
|
Medline (OVID)
1995 – december 2015
|
exp *Pulmonary Disease, Chronic Obstructive/ or ('chronic obstructive' adj2 (lung or pulmonary or airway)).ab,ti. or copd.ab,ti. or chronic bronchitis.ab,ti. or exp *Emphysema/ or emphysema.ab,ti. and (exacerbation*.ab,ti.and (emergenc* or acute).ab,ti.) or aecopd.ab,ti.
AND exp *Hospitalization/ or hospitalisation.ab,ti. or hospitalization.ab,ti. or hospital admission*.ab,ti. AND (yr="1995 -Current" and (dutch or english or german)) (= 781)
AND (meta-analysis/ or meta-analysis as topic/ or (meta adj analy$).tw. or ((systematic* or literature) adj2 review$1).tw. or (systematic adj overview$1).tw. or exp "Review Literature as Topic"/ or cochrane.ab. or cochrane.jw. or embase.ab. or medline.ab. or (psychlit or psyclit).ab. or (cinahl or cinhal).ab. or cancerlit.ab. or ((selection criteria or data extraction).ab. and "review"/)) not (Comment/ or Editorial/ or Letter/ or (animals/ not humans/)) (= 58)
Epidemiologic studies/ or case control studies/ or exp cohort studies/ or Controlled Before-After Studies/ or Case control.tw. or (cohort adj (study or studies)).tw. or Cohort analy$.tw. or (Follow up adj (study or studies)).tw. or (observational adj (study or studies)).tw. or Longitudinal.tw. or Retrospective.tw. or prospective.tw. or Cross sectional.tw. or Cross-sectional studies/ or historically controlled study/ or interrupted time series analysis/ [Onder exp cohort studies vallen ook longitudinale, prospectieve en retrospectieve studies] (= 429)
exp "Sensitivity and Specificity"/ or (Sensitiv* or Specific*).ti,ab. or (predict* or ROC-curve or receiver-operator*).ti,ab. or (likelihood or LR*).ti,ab. or exp Diagnostic Errors/ or (inter-observer or intra-observer or interobserver or intraobserver or validity or kappa or reliability).ti,ab. or reproducibility.ti,ab. or (test adj2 (re-test or retest)).ti,ab. or "Reproducibility of Results"/ or accuracy.ti,ab. or Diagnosis, Differential/ or Validation Studies.pt. or criteria.ab,ti. or decision*.ab,ti. or exp *Decision Making/ (= 365) |
615 |
|
Embase (Elsevier) |
'chronic obstructive lung disease'/exp/mj OR 'chronic obstructive' NEAR/2 (lung OR pulmonary OR airway) OR 'copd':ab,ti OR 'chronic bronchitis':ab,ti OR emphysema:ab,ti AND exacerbation*:ab,ti AND (emergenc*:ab,ti OR acute:ab,ti) OR aecopd:ab,ti
AND ('hospitalization'/exp/mj OR hospitalisation:ab,ti OR hospitalization:ab,ti OR 'hospital admission':ab,ti OR 'hospital admissions':ab,ti OR 'hospital admission'/exp/mj)
AND [1995-2015]/py AND [embase]/lim AND ([dutch]/lim OR [english]/lim OR [german]/lim) NOT 'conference abstract':it (= 655)
AND ('meta analysis'/de OR cochrane:ab OR embase:ab OR psychlit:ab OR cinahl:ab OR medline:ab OR (systematic NEAR/1 (review OR overview)):ab,ti OR (meta NEAR/1 analy*):ab,ti OR metaanalys*:ab,ti OR 'data extraction':ab OR cochrane:jt OR 'systematic review'/de) (= 7) AND 'major clinical study'/exp (= 81) AND ('sensitivity and specificity'/de OR sensitiv*:ab,ti OR specific*:ab,ti OR predict*:ab,ti OR 'roc curve':ab,ti OR 'receiver operator':ab,ti OR 'receiver operators':ab,ti OR likelihood:ab,ti OR 'diagnostic error'/exp OR 'diagnostic accuracy'/exp OR 'diagnostic test accuracy study'/exp OR 'inter observer':ab,ti OR 'intra observer':ab,ti OR interobserver:ab,ti OR intraobserver:ab,ti OR validity:ab,ti OR kappa:ab,ti OR reliability:ab,ti OR reproducibility:ab,ti OR (test NEAR/2 're-test'):ab,ti OR (test NEAR/2 'retest'):ab,ti OR 'reproducibility'/exp OR accuracy:ab,ti OR 'differential diagnosis'/exp OR 'validation study'/de OR 'measurement precision'/exp OR 'diagnostic value'/exp OR 'reliability'/exp OR criteria*:ab,ti OR decision:ab,ti OR 'decision making'/exp/mj) (= 55) |
