Zwangerschapscontroles en -complicaties
Uitgangsvraag
Hoe vaak (aantal prenatale controles) moet een laag-risico zwangere minimaal gecontroleerd worden om (tijdig) zwangerschapshypertensie/pre-eclampsie, foetale groeivertraging, diabetes gravidarum en/of vroeggeboorte op te sporen?
Aanbeveling
Verricht bij laag-risico zwangeren met een ongecompliceerde zwangerschap minimaal 6-9 prenatale controles.
Meet bij elke controle de bloeddruk, beoordeel de foetale groei en controleer de foetale hartactie.
Overwegingen
In het algemeen blijkt dat bij een beperkt aantal prenatale controles geen toegenomen risico bestaat op het krijgen van complicaties (sectio caesarea, neonatale sterfte, SGA, laag geboortegewicht en NICU opname) als gevolg van de ontstane zwangerschapscomplicaties.
Er kan geen uitspraak gedaan worden over de directe relatie tussen het minimaal aantal prenatale controles en het voorkomen van complicaties als gevolg van hypertensieve aandoeningen en diabetes gravidarum, omdat in de genoemde systematische review de opgetreden complicaties niet direct aan hypertensieve aandoeningen en diabetes gravidarum werden gerelateerd. Daarom kan geen aanbeveling gedaan worden voor het minimale aantal prenatale controles bij een zwangere met een vooraf ongecompliceerde zwangerschap.
De werkgroep is van mening dat ten aanzien van hypertensieve aandoeningen de kwaliteit van de controles belangrijker is dan de kwantiteit. Wanneer bij elke controle de bloeddruk gemeten wordt, duidelijke instructies gegeven worden over klachten kenmerkend voor pre-eclampsie en hoe dan te handelen (wie en wanneer te bellen), is de werkgroep van mening dat 6-9 controles voldoen. Echter, er moet wel aandacht zijn voor de identificatie van subgroepen die een hogere a priori kans hebben op het krijgen van hypertensieve aandoeningen en daardoor niet tot de groep laag-risico zwangeren gerekend zouden moeten worden.
Ten aanzien van het voorkomen van de complicaties van diabetes gravidarum is de werkgroep van mening dat 6-9 controles voldoen en het screeningsprogramma zoals beschreven in de NVOG-richtlijn Diabetes en Zwangerschap binnen deze controles gehandhaafd kan blijven (NVOG, 2010). Het is hierbij wel van belang dat risicogroepen (zwangeren met risicofactoren voor zwangerschapsdiabetes) tijdig geïdentificeerd worden, omdat in dat geval mogelijk extra controles nodig zijn.
Ten aanzien van het optreden van vroeggeboorte lijkt de kans hierop verminderd te zijn bij een standaard aantal (13-14) in vergelijking tot een gereduceerd aantal (6-9) prenatale controles. In de analyse van Dowswell et al. is onduidelijk welk percentage van de vroeggeboortes iatrogeen waren dan wel spontaan optraden. Tevens is voor de analyse gebruik gemaakt van het fixed effect model en is er sprake van een grote range (1-52%). Dit maakt het bewijs voor deze conclusie niet overtuigend. Daarnaast is de werkgroep van mening dat met intensievere controles een vroeggeboorte over het algemeen niet te voorkomen is. Bij een dreigende vroeggeboorte is het effect van mogelijk te nemen maatregelen en/of therapie immers gering (NVOG, 2012). Wel is de werkgroep van mening dat de inhoud van de adviezen tijdens de prenatale controles (geven van duidelijke instructies wanneer en met wie contact op te nemen indien bijvoorbeeld buikpijn, vochtverlies en/of klachten van urineweginfectie) een belangrijke rol speelt in het verminderen van de ernst van de complicaties als gevolg van vroeggeboorte (door bijvoorbeeld het tijdig toedienen van corticosteroïden en magnesiumsulfaat).
In het algemeen wil de werkgroep opmerken dat een toename van het aantal controles een toename van kosten met zich meebrengt, valse geruststelling kan wekken en onnodige medicalisering tot gevolg kan hebben. Voor zwangeren lijkt met name de kwaliteit en inhoud van de controles van belang. Zij vragen om uitgebreide instructies en goede en betrouwbare informatievoorziening. Het aantal controles lijkt dan van ondergeschikt belang.
Onderbouwing
Het huidige Nederlandse beleid voor de opsporing en behandeling van zwangerschapscomplicaties als hypertensieve aandoeningen, foetale groeivertraging, diabetes gravidarum en vroeggeboorte is geformuleerd in onderliggende richtlijnen van de NVOG en de KNOV (NVOG, 2007; NVOG, 2011; NVOG, 2008; NVOG, 2010; NVOG, 2012; NVOG & KNOV, 2013; KNOV, 2013; KNOV, 2011).
Echter een advies over het (minimale) aantal prenatale controles om bij laag-risico zwangeren met een vooraf ongecompliceerde zwangerschap (tijdig) zwangerschapscomplicaties op te sporen ontbreekt. Vroegtijdig opsporen kan mogelijk leiden tot minder maternale en neonatale morbiditeit als gevolg van deze zwangerschapscomplicaties. Het ontbreken van een advies over het aantal prenatale controles heeft geleid tot grote praktijkvariatie en mogelijk onnodig hoge kosten. In de praktijk lijkt het aantal controles bij een laag-risico zwangere te variëren tussen 6 en 15 controles.
Gezien de omvang en de ernst van deze zwangerschapscomplicaties alsmede gezien het kostenaspect dat kleeft aan het aantal prenatale controles is het van belang dat een eenduidig beleid, gebaseerd op evidence en landelijke consensus, in het aantal benodigde controles gehanteerd wordt.
|
Matige GRADE |
Sectio caesarea
Er is geen verschil in het risico op een sectio caesarea wanneer minder (6 tot 9) prenatale controles worden uitgevoerd dan het standaard aantal (13-14).
Dowswell, 2010 |
|
Matige GRADE |
Perinatale sterfte
Er is geen verschil in het risico op perinatale sterfte wanneer minder (6 tot 9) prenatale controles worden uitgevoerd dan het standaard aantal (13-14).
Dowswell, 2010 |
|
Matige GRADE |
Vroeggeboorte (< 37 weken)
Er is meer risico op vroeggeboorte wanneer minder (6 tot 9) prenatale controles worden uitgevoerd dan het standaard aantal (13-14).
Dowswell, 2010 |
Lage GRADE |
Small for gestational age (<10e percentiel)
Er is geen verschil in het risico op het krijgen van een kind met een te laag geboortegewicht voor de duur van de zwangerschap wanneer minder (6 tot 9) prenatale controles worden uitgevoerd dan het standaard aantal (13-14).
Dowswell, 2010 |
|
Matige GRADE |
Laag geboortegewicht (<2500 gram)
Er is geen verschil in het risico op het krijgen van een kind met een laag geboortegewicht wanneer minder (6 tot 9) prenatale controles worden uitgevoerd dan het standaard aantal (13-14).
Dowswell, 2010 |
|
Matige GRADE |
NICU opname
Er is geen verschil in het risico op een NICU-opname wanneer minder (6 tot 9) prenatale controles worden uitgevoerd dan het standaard aantal (13-14).
Dowswell, 2010 |
Beschrijving studie
Dowswell et al. voerden een Cochrane review met een meta-analyse van zeven RCT’s uit (Dowswell, 2010). In deze review werd onderscheid gemaakt tussen data uit Westerse landen en niet Westerse landen. Omdat in deze richtlijn aanbevelingen gedaan worden voor de Nederlandse situatie zijn alleen de data van de 4 RCT’s uit Westerse landen (Verenigde Staten en Engeland) in de analyse opgenomen. De studiepopulaties van de geïncludeerde studies betroffen allemaal laag-risico zwangeren (N=6687). Twee groepen zwangeren werden hierin vergeleken: de controlegroep ontving het standaard aantal (13-14) prenatale controles en de interventiegroep een gereduceerd aantal (6-9) controles. Het gepoolde effect (N=5359) laat zien dat er gemiddeld 2,65 (95% CI: 2,12-3,18) prenatale controles minder uitgevoerd werden in het interventie programma. Per uitkomstmaat werd het relatief risico berekend voor de interventie- en de controlegroep. De werkgroep heeft ervoor gekozen om per uitkomstmaat alleen de sub-analyse van studies uit Westerse landen in een ‘forestplot’ te presenteren (hierdoor telt het gewogen gewicht niet tot 100% op).
Resultaten
De volgende uitkomstmaten werden niet in deze systematische review onderzocht:
Maternaal: mortaliteit, eclampsie en CVA.
Neonataal/foetaal: large for gestational age (>90e percentiel); hoog geboortegewicht (>4000 gram en >4500 gram) en schouderdystocie.
Daarnaast werd vroeggeboorte (< 34 weken; < 37 weken) in de systematische review alleen gedefinieerd als geboorte < 37 weken. Dit geldt ook voor laag geboortegewicht (<2500 gram, < 1500 gram, <1000 gram); deze uitkomstaat werd in de systematische review gedefinieerd als < 2500 gram en SGA (<P10)
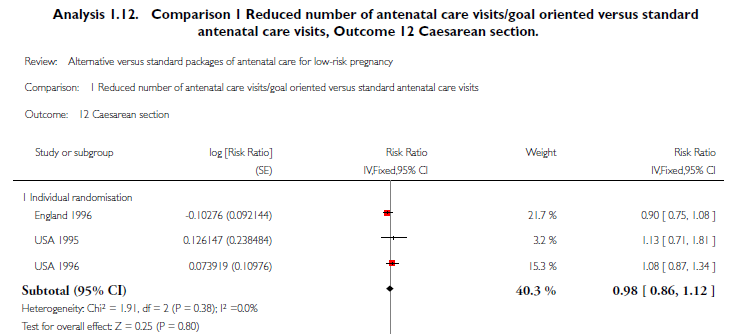
Sectio caesarea:
Drie studies uit de systematische review hebben deze uitkomstmaat onderzocht (Sikorski, 1996; Binstock, 1995; McDuffie, 1996). Het gepoolde relatief risico (N=5566) is 0,98 (95% BI: 0,86 - 1,12) (zie onderstaande figuur).
Perinatale sterfte:
Twee studies uit de systematische review hebben deze uitkomstmaat onderzocht (Sikorski, 1996; McDuffie, 1996). Het gepoolde relatief risico (N=5108) is 0,90 (95% BI: 0,45-1,80) (zie onderstaande figuur).

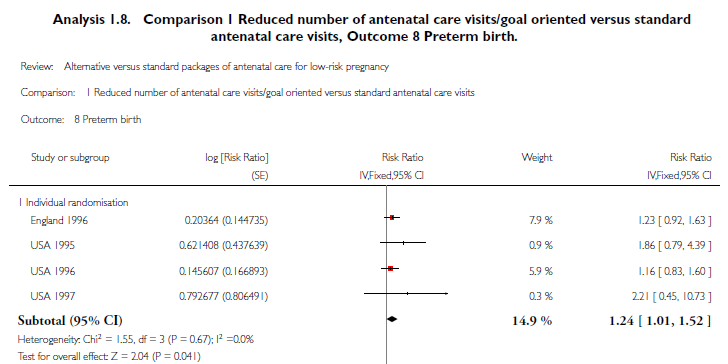
Vroeggeboorte (< 37 weken):
Vier studies uit de systematische review hebben de uitkomstmaat vroeggeboorte onderzocht (Sikorski, 1996; Binstock, 1995; McDuffie, 1996; Walker, 1997). Het gepoolde relatief risico (N=5566) is 1,24 (95% BI: 1,01-1,52). Dit is statistisch significant in het voordeel van de controlegroep (13-14 controles) (zie onderstaande figuur).
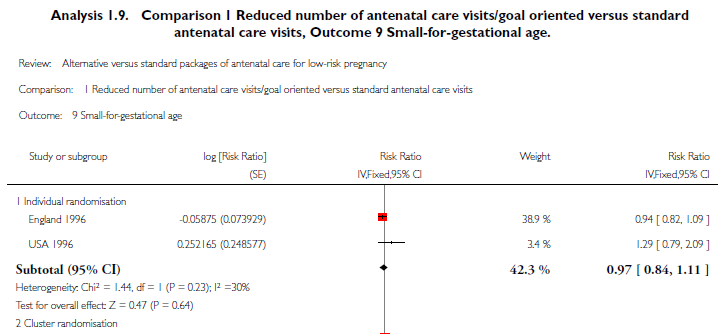
Small for gestational age (<10e percentiel):
Twee studies uit de systematische review hebben deze uitkomstmaat onderzocht (Sikorski, 1996; McDuffie, 1996). Het gepoolde relatief risico (N=5099) is 0,97 (95% BI: 0,84-1,11) (zie onderstaande figuur).
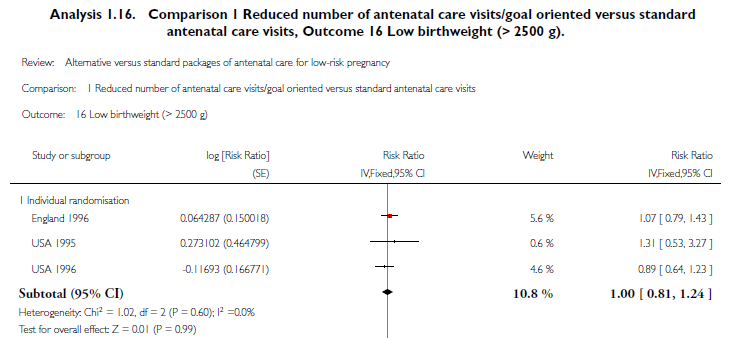
Laag geboortegewicht (<2500 gram):
Drie studies uit de systematische review hebben deze uitkomstmaat onderzocht (Sikorski, 1996; Binstock, 1995; McDuffie, 1996). Het gepoolde relatief risico (N=5503) is 1,00 (95% BI: 0,81-1,24) (zie onderstaande figuur).
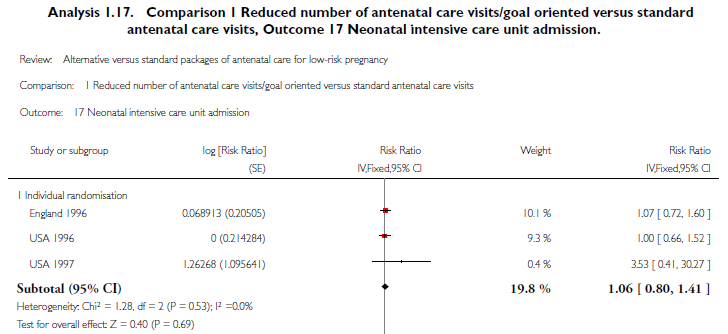
Neonatale Intensive Care Unit (NICU) opname:
Drie studies uit de systematische review hebben deze uitkomstmaat onderzocht (Sikorski, 1996; McDuffie, 1996; Walker, 1997). Het gepoolde relatief risico (N=5185) is 1,06 (95% BI: 0,80-1,41) (zie onderstaande figuur).
Bewijskracht van de literatuur
De uitkomstmaten ’sectio caesarea’ en ‘laag geboortegewicht’ werden in drie studies bekeken (Sikorski, 1996; Binstock, 1995; McDuffie, 1996). Een van de studies had een beperking in de randomisatie (Sikorski, 1996). In een andere studie was onduidelijk hoe de randomisatie precies werd uitgevoerd; de studie had voorts een hoge loss-to-follow-up (25%) en er was sprake van missende data (Binstock, 1995). De laatste studie had een hoge loss-to-follow up (15%) (McDuffie, 1996). Daarom heeft de werkgroep besloten om voor deze uitkomstmaten de bewijskracht met één niveau te verlagen (van hoog naar matig) vanwege deze beperkingen in de studieopzet.
De uitkomstmaat ’perinatale sterfte’ werd bekeken in twee studies met beide beperkingen in de studieopzet (Sikorski, 1996; McDuffie, 1996). In de studie van Sikorski et al. was onduidelijk hoe de randomisatie precies was uitgevoerd en er was sprake van missende data. Bij de studie van McDuffie en collegae was sprake van hoge loss-to-follow up (15%). Daarom heeft de werkgroep besloten om ook voor deze uitkomstmaat de bewijskracht met één niveau te verlagen (van hoog naar matig) vanwege deze beperkingen in de studieopzet.
De uitkomstmaat ‘vroeggeboorte’ werd bekeken in vier studies (Sikorski, 1996; Binstock, 1995; McDuffie, 1996; Walker, 1997). Deze studies hadden allemaal een beperking in de randomisatie. Daarnaast heeft het merendeel van de studies een hoge loss-to-follow up (Binstock, 1995; McDuffie, 1996; Walker, 1997). In de studie van Sikorski et al. is ook sprake van missende data. Daarom heeft de werkgroep besloten om voor deze uitkomstmaat de bewijskracht met één niveau te verlagen (van hoog naar matig) vanwege beperkingen in de studieopzet.
De uitkomstmaat ‘small for gestational age’ is met één niveau verlaagd op basis van inconsistentie (er was sprake van matig onverklaarbare heterogeniteit (I2=30%)). Daarnaast is er ook verlaagd voor beperkingen in de studieopzet (Sikorski, 1996; McDuffie, 1996). Daarom heeft de werkgroep besloten om voor deze uitkomstmaat de bewijskracht met twee niveaus te verlagen (van hoog naar laag) vanwege inconsistentie en beperkingen in de studieopzet.
De uitkomstmaat ’NICU opname’ werd in drie studies bekeken, die allemaal een beperking in de studieopzet hadden (Sikorski, 1996; McDuffie, 1996; Walker, 1997). Daarom heeft de werkgroep besloten om voor deze uitkomstmaat de bewijskracht met één niveau te verlagen (van hoog naar matig) vanwege beperkingen in de studieopzet.
Om de uitgangsvraag te kunnen beantwoorden is een systematische literatuuranalyse verricht naar de volgende wetenschappelijke vraagstelling:
Is er meer risico op complicaties als gevolg van zwangerschapshypertensie/pre-eclampsie, foetale groeivertraging, diabetes gravidarum en vroeggeboorte bij minder prenatale controles bij laag-risico zwangeren?
Relevante uitkomstmaten
De werkgroep heeft een aantal overkoepelende uitkomstmaten vastgesteld die betrekking hebben op alle vier genoemde zwangerschapscomplicaties en een aantal specifieke uitkomstmaten per complicatie.
Overkoepelende uitkomstmaten:
Maternaal: sectio caesarea.
Foetaal/Neonataal: perinatale sterfte, NICU-opname en (m.u.v. diabetes gravidarum) vroeggeboorte (< 34 weken; < 37 weken).
Specifieke uitkomstmaten:
- Hypertensieve aandoeningen
Maternaal: mortaliteit, eclampsie en CVA.
Foetaal/Neonataal: small for gestational age (SGA; <10e percentiel) en laag geboortegewicht (< 2500 gram, < 1500 gram, < 1000 gram).
- Diabetes gravidarum
Foetaal/Neonataal: large for gestational age (LGA, macrosomie; >90e percentiel), hoog geboortegewicht (> 4000 gram en > 4500 gram) en schouderdystocie.
- Vroeggeboorte
Foetaal/Neonataal: laag geboortegewicht (< 2500 gram, < 1500 gram, < 1000 gram).
Zoeken en selecteren (Methode)
In de databases Medline (OVID), Embase en Cochrane is met relevante zoektermen gezocht naar prenatale controles, prenatale zorg en een combinatie van door de zwangerschap geïnduceerde hypertensie, vroeggeboorte, diabetes gravidarum, foetale groeibeperking. De zoekverantwoording is weergegeven onder het tabblad Verantwoording. De literatuurzoekactie leverde 535 referenties op.
Studies werden geselecteerd op grond van de volgende selectiecriteria:
- Van toepassing op de vraagstelling
- Vergelijkbaar met de Nederlandse populatie
- Gedefinieerde uitkomstmaat
- Meer dan tien vrouwen in de onderzoekspopulatie (wegens imprecisie)
- Vergelijkend onderzoek
Op basis van titel en abstract werden in eerste instantie 21 studies voorgeselecteerd. Na raadpleging van de volledige tekst werden vervolgens 20 studies geëxcludeerd en 1 studie definitief geselecteerd.
Resultaten
Eén systematische review is opgenomen in de literatuuranalyse.
- Dowswell T, Carroli G, Duley L, et al. Alternative versus standard packages of antenatal care for low-risk pregnancy. Cochrane Database of Systematic Reviews Cochrane Database Syst Rev. 2010;10:CD000934.
- Sikorski J, Wilson J, Clement S, et al. A randomised controlled trial comparing two schedules of antenatal visits: the antenatal care project. BMJ 1996;312:54653.
- Binstock MA& Wolde-Tsadik G. Alternative prenatal care. Impact of reduced visit frequency, focused visits and continuity of care. J Reprod Med 1995; 40:50712.
- Nederlandse Vereniging voor Obstetrie & Gynaecologie (NVOG). Richtlijn Preventie recidief spontane vroeggeboorte. Utrecht:NVOG, 2007.
- Nederlandse Vereniging voor Obstetrie & Gynaecologie (NVOG). Richtlijn Foetale Groeibeperking. Utrecht:NVOG, 2008.
- Nederlandse Vereniging voor Obstetrie & Gynaecologie (NVOG). Richtlijn Diabetes mellitus en zwangerschap. Utrecht:NVOG, 2011.
- Nederlandse Vereniging voor Obstetrie & Gynaecologie (NVOG). Richtlijn Hypertensieve aandoeningen in de zwangerschap. Utrecht:NVOG, 2012.
- Nederlandse Vereniging voor Obstetrie & Gynaecologie (NVOG). Richtlijn Dreigende vroeggeboorte. Utrecht:NVOG, 2012.
- Nederlandse Vereniging voor Obstetrie & Gynaecologie (NVOG)& Koninklijke Nerderlandse Organisatie van Verloskundigen (KNOV). Richtlijn verminderde kindsbewegingen tijdens de zwangerschap. Utrecht:NVOG & KNOV, 2013.
- Koninklijke Nerderlandse Organisatie van Verloskundigen (KNOV). Richtlijn Hypertensieve aandoeningen tijdens de zwangerschap, bevalling en kraamperiode, aanbevelingen voor risicoselectie, diagnostiek en beleid. Utrecht: KNOV, 2011.
- Koninklijke Nederlandse Organisatie van Verloskundigen (KNOV). Richtlijn Opsporing van foetale groeivertraging. Utrecht: KNOV, 2013.
- McDuffie RS, Beck R, Bischoff K, et al. Effect of frequency of prenatal care visits on perinatal outcome among low-risk women. JAMA 1996;275:84751.
- Walker DS & Koniak-Griffin D. Evaluation of a reduced frequency prenatal visit schedule for low-risk women at a free-standing birthing center. J Nurse Midwifery 1997;42:295303.
- Ward, N, Bayer, S, Ballard, M, et al. Impact of prenatal care with reduced frequency of visits in a residency teaching program. Reprod Med. 1999;44:849-52.
- Atkins D, Best D, Briss PA, et al. GRADE Working Group. Grading quality of evidence and strength of recommendations. BMJ 2004;328(7454):1490.
- Van Everdingen, J.J.E., Burgers, J.S., Assendelft, W.J.J., et al. Evidence-based richtlijnontwikkeling. Een leidraad voor de praktijk. Houten: Bohn Stafleu Van Loghum, 2004.
Risk of bias table
|
Study reference
(first author, publication year) |
Describe method of randomisation1 |
Bias due to inadequate concealment of allocation?2 (unlikely/likely/ unclear) |
Bias due to inadequate blinding of participants to treatment allocation?3 (unlikely/likely/ unclear) |
Bias due to inadequate blinding of care providers to treatment allocation?3 (unlikely/likely/ unclear) |
Bias due to inadequate blinding of outcome assessors to treatment allocation?3 (unlikely/likely/ unclear) |
Bias due to selective outcome reporting on basis of the results?4 (unlikely/likely/ unclear) |
Bias due to loss to follow-up?5
(unlikely/likely/ unclear) |
Bias due to violation of intention to treat analysis?6 (unlikely/likely/ unclear) |
|
England, 1996 |
Random permuted blocks of 8 and 16, stratifying by the 6 offices at which the recruiting midwives were based |
Unlikely |
Unlikely |
Unlikely |
Unlikely |
Unlikely |
Unclear |
Unlikely |
|
USA, 1995 |
Quasi-random by birthdate |
Likely |
Unlikely |
Unlikely |
Unlikely |
Unlikely |
Likely |
Unlikely |
|
USA, 1996 |
Random Number Tables |
Unlikely |
Unlikely |
Unlikely |
Unlikely |
Unlikely |
Unclear |
Unlikely |
|
USA, 1997 |
Computer-generated sequence stratified by 11 personal, demographic and clinical characteristics |
Unclear |
Unlikely |
Unlikely |
Unlikely |
Unlikely |
Likely |
Unlikely |
- Randomisation: generation of allocation sequences have to be unpredictable, for example computer generated random-numbers or drawing lots or envelopes. Examples of inadequate procedures are generation of allocation sequences by alternation, according to case record number, date of birth or date of admission.
- Allocation concealment: refers to the protection (blinding) of the randomisation process. Concealment of allocation sequences is adequate if patients and enrolling investigators cannot foresee assignment, for example central randomisation (performed at a site remote from trial location) or sequentially numbered, sealed, opaque envelopes. Inadequate procedures are all procedures based on inadequate randomisation procedures or open allocation schedules.
- Blinding: neither the patient nor the care provider (attending physician) knows which patient is getting the special treatment. Blinding is sometimes impossible, for example when comparing surgical with non-surgical treatments. The outcome assessor records the study results. Blinding of those assessing outcomes prevents that the knowledge of patient assignement influences the proces of outcome assessment (detection or information bias). If a study has hard (objective) outcome measures, like death, blinding of outcome assessment is not necessary. If a study has “soft” (subjective) outcome measures, like the assessment of an X-ray, blinding of outcome assessment is necessary.
- Results of all predefined outcome measures should be reported; if the protocol is available, then outcomes in the protocol and published report can be compared; if not, then outcomes listed in the methods section of an article can be compared with those whose results are reported.
- If the percentage of patients lost to follow-up is large, or differs between treatment groups, or the reasons for loss to follow-up differ between treatment groups, bias is likely. If the number of patients lost to follow-up, or the reasons why, are not reported, the risk of bias is unclear
- Participants included in the analysis are exactly those who were randomized into the trial. If the numbers randomized into each intervention group are not clearly reported, the risk of bias is unclear; an ITT analysis implies that (a) participants are kept in the intervention groups to which they were randomized, regardless of the intervention they actually received, (b) outcome data are measured on all participants, and (c) all randomized participants are included in the analysis.
Evidence table
|
Study reference |
Study characteristics |
Patient characteristics |
Intervention (I) |
Comparison / control (C)
|
Follow-up |
Outcome measures and effect size |
Comments |
|
Dowswell, 2010 |
SR and meta-analysis of 7RCTs
Literature search up to april 2010
A: Sikorski, 1996 B: Binstock, 1995 C: McDuffie, 1996 D: Walker, 1997 E: Villar, WHO, 2001 F: Munjanja, 1996 G: Majoko, 2007
Study design: Quasi-random trial (B), RCT (A,C,D), Cluster-randomized trial (E,F,G)
Setting and Country: A: England B: USA C: USA D: USA E: Argentina, Cuba, Saudi Arabia and Thailand F: Zimbabwe G:Zimbabwe
Source of funding: Not reported
|
Inclusion criteria SR: All acceptable randomised controlled trials comparing programmes of antenatal care with varied number of visits. We included quasi-random studies, such as those based on alternate allocation or allocation by days of the week. Included both cluster and individually randomised trials.
Pregnant women attending antenatal care clinics and considered (using criteria defined by the trialists) to be at low risk of developing complications during pregnancy and labour.
Exclusion criteria SR: Not RCT, studies that included primarily high-risk women.
7 studies included
Number of participants: A: 3252 B:549 C:2,764 D: 122 E: 24,526 F: 15,994 G: 13,517
Only low-risk woman are included |
Describe intervention: Reduced visits
A: for nulliparous women - 7 visits (at 24, 28, 32, 36, 38, 40 weeks + booking visit).Multiparous women: 6 visits (at 26, 32, 36, 38, 40 weeks + booking visit) B: 8 expected antenatal visits C: 9 visits (at 8, 12, 16, 24, 28, 32, 36, 38 and 40 weeks). D: 8 visits (booking + 15-19 weeks, 24-28 weeks, 32 weeks, 36 weeks, 38 weeks, then weekly until delivery) for all women regardless of parity. E: 4 goal-oriented visits based on activities with demonstrated effectiveness for low-risk women. Women requiring further evaluation or special care were referred to higher level of care. F: 6 visits, all goal oriented which directed the provider towards a certain purpose. G: 5 visits with a goal-oriented programme and reduced routine procedures at these visits.
|
Describe control: Standard antenatal care (ANC)
A: 13 visits (at 16, 20, 24, 28, 30, 32, 34, 36, 37, 38, 39, 40 weeks + booking visit) B: 13 expected visits. C: 14 visits (visits every 4 weeks from 8 to 28 weeks, every 2 weeks until 36 weeks, and weekly thereafter) D: standard visits (booking, then every 4 weeks to 28 weeks, every 2 weeks to 36 weeks, then weekly to delivery) E: standard care as it was normally offered in that clinic F: 14 visits , but before the trial standard care was 7 G: standard care for rural areas.
|
End-point of follow-up: Not Reported
For how many participants were no complete outcome data available? (intervention/control) A: 68/1446 (4.7%) in reduced visits group and 30/1446 (2.1%) in the standard ANC group. B: 93/320 (29%) in the reduced visits group and 55/229 (24%) in the standard ANC group C: 217/1382 (15.7%) in the reduced visits group and 219/1382 (15.8%) in the standard ANC group D: 37 (30%) withdrew, 18/61 (30%) in reduced visits group and 19/61 (31%) in standard ANC group E: reduced visits group:253/ 12,568 (2.0%) and standard ANC group 290/11958 (2.4%) F: 462/15,994 (2.9%) of participant. G: 13,517 were randomised. Full records were available for 78%; some outcome data were available for a further 20%. There was no information for 2% of those randomised.
|
Outcome defined as: Overall standardized mean difference (meta-analysis); p-value, [95%CI] for number of antenatal visits.
Overall risk ratio (meta-analysis); p-value, [95%CI] for maternal death, caesarean resection, stroke, eclampsia, gestational hypertension, NICU, Shoulderdistocie, urinary tract infection, preterm birth, small for gestational age and low birth weight.
Meta-analysis Standard. mean difference (SMD) in days SMD <0 favours I (Reduced visits) SMD >0 favours C (ANC)
Number of antenatal visits: A: -2.20 [ -2.42, -1.98 ] B: -3.10 [ -3.50, -2.70 ] C: -2.70 [ -3.04, -2.36 ] Overall: -2.65 [-3.18, -2.12] Heterogeneity (I2): 88%; P = 0.00020
Meta-analysis Risk ration (RR) RR <0 favours I (Reduced visits) RR >0 favours C (ANC)
Maternal death: Not reported
Caesarean resection: A: 0.90 [0.75, 1.08] B: 1.13[0.71, 1.81] C: 1.08 [0.87, 1.34] Overall: 0.98 [0.86, 1.12] Heterogeneity (I2):0.0%;
NICU: A: 1.07 [0.72, 1.60] C: 1.00 [0.66, 1.52] D: 3.53 [0.41, 30.27] Overall: 1.06 [0.80, 1.41] Heterogeneity (I2):0.0%;
Perinatal death: A: 0.72 [0.27, 1.88] C: 1.14 [0.42, 3.14] Overall (fixed effects model: 0.90 [0.45, 1.80] Heterogeneity (I2):0.0%;
Preterm birth: A: 1.23 [0.92, 1.63] B: 1.86 [0.79, 4.39] C: 1.16 [0.83, 1.60] D: 2.21 [0.45, 10.73] Pooled effect (fixed effects model): 1,24 [1,01, 1,52] Heterogeneity I2: 0,0%
Small for gestational age: A: 0.94 [0.82, 1.09] C: 1.29 [0.79, 2.09] Pooled effect (fixed effects model): 0,97 [0,84, 1,11] Heterogeneity I2: 30%
Low birth weight (>2500 g): A: 1.07 [0.79, 1.43] B: 1.31 [0.53, 3.27] C: 0.89 [0.64, 1.23] Pooled effect (fixed effects model): 1,00 [0,81, 1,24] Heterogeneity I2:0.0 % |
Facultative: The authors conclude that reducing the number of antenatal care visits is an attractive option for providers of maternity care. The results of this updated review suggest that reduction in the number of visits, even when the content of visits is modified to be more ’goal-orientated’, compared to standard care is associated with an increase in perinatal mortality in low- and middle-income settings. It would therefore seem prudent not to reduce the number of visits in settings where the standard number of visits is already low without very close monitoring of fetal and neonatal outcomes.
Results of this review underline the importance of rigorous evaluation of substantive changes in antenatal care programmes, before they are introduced into practice and policy.
Sensitivity analyses: (Two of the studies that we included were at high risk of bias. The USA 1995 was quasi-randomised and had more than 20% loss to follow up and the USA 1997 trial also had high attrition. Temporarily removing these two studies from the analysis for all clinical outcomes to which they contributed data had very little impact on overall results, or on the magnitude of the P values for the overall treatment effect)
Heterogeneity: For a small number of outcomes (e.g. pre-eclampsia) there were high levels of statistical heterogeneity. The differences between trials may be partly explained by different outcome definitions in different trials. In the presence of heterogeneity we decided either not to combine trials (and have provided subtotals only), or to use a random-effects model to produce an average treatment effect. We are aware that where there are high levels of unexplained heterogeneity, pooled results must be interpreted with caution.
B, D, G have some problems with randomization. One is quasi-random, other two concealment of allocation was not described.
B, D have a high losses of follow up.
G has for some outcome data more woman available. |
Beoordelingsdatum en geldigheid
Publicatiedatum : 16-03-2016
Beoordeeld op geldigheid : 01-05-2015
Uiterlijk in 2020 bepaalt het bestuur van de NVOG of deze richtlijn (of module) nog actueel is. Zo nodig wordt een nieuwe werkgroep geïnstalleerd om de richtlijn te herzien. De geldigheid van de richtlijn komt eerder te vervallen indien nieuwe ontwikkelingen aanleiding zijn een herzieningstraject te starten.
De NVOG is als houder van deze richtlijn de eerstverantwoordelijke voor de actualiteit van deze richtlijn. De andere aan deze richtlijn deelnemende wetenschappelijk verenigingen of gebruikers van de richtlijn delen de verantwoordelijkheid en informeren de eerstverantwoordelijke over relevante ontwikkelingen binnen hun vakgebied.
Algemene gegevens
De ontwikkeling van deze richtlijn werd gefinancierd uit de Kwaliteitsgelden Medisch Specialisten (SKMS) en ondersteund door het Kennisinstituut van Medisch Specialisten (www.kims.orde.nl).
Doel en doelgroep
Doel
In deze richtlijn wordt de basis prenatale zorg beschreven bestemd voor alle zwangeren die onder controle zijn bij een gynaecoloog; déze basis prenatale zorg is de minimaal vereiste zorg onafhankelijk van de medische indicatie. Landelijk bestaat er nog steeds veel variatie in de geleverde basis prenatale zorg. Uniformering van deze zorg zal leiden tot optimaliseren van kwaliteit, veiligheid en doelmatigheid van die zorg. De zwangere zal gebaat zijn bij een duidelijk en eenduidig beleid en zij zal zich hier meer vertrouwd bij voelen, waardoor haar tevredenheid zal verbeteren.
In deze richtlijn beschrijven wij hoe vaak in de zwangerschap minimaal prenatale controles moeten plaatsvinden en wat er tijdens die controles aan onderzoek verricht dient te worden om de vier belangrijkste zwangerschapscomplicaties: hypertensieve aandoeningen, foetale groeivertraging, diabetes gravidarum en vroeggeboorte zo vroeg mogelijk op te sporen. Door tijdige behandeling kan dit mogelijk leiden tot verbetering van de zwangerschapsuitkomsten en vermindering van complicaties.
Doelgroep
Alle zwangeren onder controle bij een gynaecoloog krijgen basis prenatale zorg. Deze basis of standaard zorg wordt op basis van de medische indicatie en eventueel optredende complicaties in de (voorgaande) zwangerschap aangevuld met specifieke zorgpaden toegespitst op die specifieke medische indicatie of complicatie.
Deze richtlijn is primair bedoeld voor alle zwangere vrouwen onder controle bij de gynaecoloog die een laag risico hebben op de eerder genoemde zwangerschapscomplicaties. Verder in het document zullen we daarom steeds spreken van ‘laag-risico zwangeren’. Voor zwangeren met een hoog risico op zwangerschapscomplicaties of andere problemen tijdens de zwangerschap wordt verwezen naar de betreffende richtlijnen over die onderwerpen.
Samenstelling werkgroep
Voor het ontwikkelen van de richtlijn is in 2013 een multidisciplinaire werkgroep ingesteld, bestaande uit vertegenwoordigers van NVOG en KNOV. Naar aanleiding van nieuwe ontwikkelingen en voortschrijdende inzichten heeft het KNOV bestuur eind januari 2014 besloten de participatie van de verloskundigen in de richtlijn te beëindigen. De nieuwe ontwikkelingen betroffen met name de initiatieven om binnen de kaders van het CPZ een zorgstandaard te formuleren. De werkgroep die uiteindelijk de richtlijn tot stand heeft gebracht bestond uit gynaecologen vanuit academische en niet-academische centra die betrokken zijn bij de prenatale zorg voor zwangeren onder begeleiding van de gynaecoloog.
De werkgroepleden zijn door hun beroepsvereniging gemandateerd voor deelname. De werkgroep werkte gedurende twee jaar aan de totstandkoming van de richtlijn. De werkgroep is verantwoordelijk voor de integrale tekst van deze richtlijn.
Samenstelling werkgroep
- Mw. Dr. I.M. Evers, gynaecoloog-perinatoloog, Meander Medisch Centrum te Amersfoort (voorzitter)
- Dhr. Dr. J.J. Duvekot, gynaecoloog-perinatoloog, Erasmus MC te Rotterdam (vice-voorzitter)
- Mw. Dr. J.M. Middeldorp, gynaecoloog-perinatoloog, Leids Universitair Medisch Centrum te Leiden
- Mw. Dr. L. Wijnberger, gynaecoloog-perinatoloog, Rijnstate Ziekenhuis te Arnhem
- Mw. Dr. M. Claas, AIOS Gynaecologie, Antonius Ziekenhuis te Nieuwegein
- Mw. Drs. M. Rückert, AIOS Gynaecologie, TweeSteden Ziekenhuis te Tilburg
- Dhr. Drs. A.P. Drogtrop, gynaecoloog-perinatoloog, TweeSteden Ziekenhuis te Tilburg
Begeleiding van de werkgroep
- Dhr. A.J.P. Ranke, junior adviseur Kennisinstituut van Medisch Specialisten te Utrecht
- Mw. S.B. Muller – Ploeger, adviseur Kennisinstituut van Medisch Specialisten te Utrecht
- Mw. Drs. E.M.E. den Breejen, adviseur Kennisinstituut van Medisch Specialisten te Utrecht
- Dhr. Ir. T. van Barneveld, directeur Kennisinstituut van Medisch Specialisten te Utrecht
Belangenverklaringen
De werkgroepleden hebben schriftelijk verklaard of ze in de laatste vijf jaar een (financieel ondersteunde) betrekking onderhielden met commerciële bedrijven, organisaties of instellingen die in verband staan met het onderwerp van de richtlijn. Tevens is navraag gedaan naar persoonlijke financiële belangen en belangen vanwege persoonlijke relaties, reputatiemanagement, extern gefinancierd onderzoek of kennisvalorisatie. De belangenverklaringen zijn op te vragen bij het secretariaat van de NVOG, een overzicht vindt u hieronder:
|
Werkgroep-lid |
Functie |
Nevenfuncties |
Persoonlijke financiële belangen |
Persoonlijke relaties |
Reputatie-management |
Extern gefinancierd onderzoek |
Kennis-valorisatie |
Overige belangen |
Getekend |
|
Evers |
gynaecoloog- perinatoloog |
VSV bestuurslid Lid Otterlo Werkgroep, NVOG Lid Werkgroep Zorgstandaard Integrale geboortezorg, CPZ |
Geen |
Geen |
Geen |
Projectleider Glucomoms Studie, subsidie ZonMw |
Geen |
Geen |
Ja |
|
Duvekot |
gynaecoloog- perinatoloog |
Opstellen medische expertises Lid Otterlo Werkgroep, NVOG Lid Werkgroep VIL, CPZ Lid commissie Kwaliteit, NVOG |
Geen |
Geen |
Geen |
Projectleider IMPRoVED Studie, subsidie Europese Gemeenschap Projectleider WOMB Studie, subsidie Landsteiner Stichting en Vrienden van de Bloedbank |
Geen |
Geen |
Ja |
|
Middeldorp |
gynaecoloog- perinatoloog |
Lid Boerhaave commissie LUMC Lid commissie cursorisch onderwijs, NVOG Lid Otterlo Werkgroep, NVOG Bestuurslid stichting ‘Moet’ Instructeur/Course Director stichting ‘Moet’ |
Geen |
Geen |
Geen
|
Projectleider RAVEL Studie, subsidie ZonMw
|
Geen |
Geen |
Ja |
|
Wijnberger |
gynaecoloog- perinatoloog |
VSV bestuurslid Bestuurslid echo-screeningscentrum Esperance Lid Otterlo Werkgroep, NVOG |
Geen
|
Geen |
Geen |
Geen |
Geen |
Geen |
Ja |
|
Claas |
AIOS gynaecologie |
Geen |
Geen |
Geen |
Geen |
Geen |
Geen |
Geen |
Ja |
|
Rückert |
AIOS gynaecologie
|
Geen |
Geen |
Geen |
Geen |
Geen |
Geen |
Geen |
Ja |
|
Drogtrop |
gynaecoloog- perinatoloog |
Bestuurslid werkgroep Prenatale diagnostiek en foetale therapie (WPDT) Bestuurslid stichting Prenatale screening Nijmegen Lid Otterlo Werkgroep, NVOG |
Geen |
Geen |
Geen |
Geen |
Geen |
Geen |
Ja |
|
Muller |
adviseur Kennisinstituut van Medisch Specialisten |
Geen |
Geen |
Geen |
Geen |
Geen |
Geen |
Geen |
Ja |
|
Ranke |
junior Adviseur Kennisinstituut van Medisch Specialisten |
Geen |
Geen |
Geen |
Geen |
Geen |
Geen |
Geen |
Ja |
|
Den Breejen |
adviseur Kennisinstituut van Medisch Specialisten |
Promovendus, Radboud Universiteit Nijmegen |
Geen |
Geen |
Geen |
Geen |
Geen |
Geen |
Ja |
Inbreng patiëntenperspectief
Er werd aandacht besteed aan het patiëntenperspectief door middel van een focusgroep onderzoek. Een verslag van deze focusgroep bijeenkomst is besproken in de werkgroep en de belangrijkste knelpunten zijn verwerkt in de richtlijn. Het verslag van de bijeenkomst is te vinden in de bijlagen. De (concept)richtlijn is tevens voor commentaar voorgelegd aan deelnemers van de focusgroep.
Methode ontwikkeling
Evidence based
Implementatie
|
Aanbeveling |
Barrière |
Niveau barrière |
Mogelijke actie |
Verantwoordelijke |
Te verwachten tijdspad (binnen 1,2 of 3 jaar of >3 jaar) |
|
Verricht bij laag-risico zwangeren met een ongecompliceerde zwangerschap minimaal 6-9 prenatale controles.
|
Gevoel van te weinig prenatale controles |
Zwangere en verloskundig hulpverlener |
Uitleg dat bij een ongecompliceerde zwangerschap dit aantal bewezen voldoende is. In het geval van een complicatie zullen vaker controles plaatsvinden |
Verloskundig zorgverlener |
Tijdens (eigenlijk na??) richtlijnontwikkeling |
|
Meet bij elke controle de bloeddruk, beoordeel de foetale groei, en controleer de foetale hartactie.
|
|
|
|
|
|
|
Instrueer elke zwangere contact op te nemen met haar verloskundig zorgverlener bij het ervaren van klachten passend bij preeclampsie. |
|
|
|
|
|
|
Voer geen routinematige screening op eiwit in de urine uit met het doel om complicaties als gevolg van hypertensieve aandoeningen bij een laag-risico zwangere te voorkomen |
|
|
|
|
|
|
Instrueer een zwangere wanneer contact op te nemen bij het ervaren van minder of veranderde kindsbewegingen. |
Onvoldoende / onvolledige instructies geven
Geen contact opnemen met verloskundig bij minder leven voelen |
Verloskundig hulpverlener
Patiente |
Standaard briefjes met info minder leven voelen aanbieden aan patienten in het 2e trimester
|
Verloskundig hulpverlener of door voorlichtingsverpleegkundige |
Binnen 1 jaar |
|
Vraag routinematig naar kindsbewegingen bij iedere prenatale controle vanaf 24 weken. |
|
Verloskundig hulpverlener
|
|
|
|
|
Voer alleen op indicatie een derde trimester echo uit voor het opsporen van foetale groeivertraging. |
|
|
|
|
|
|
Voer niet routinematig symfyse-fundus metingen uit bij een laag-risico zwangere. |
|
|
|
|
|
|
Vraag niet routinematig naar klachten van polyurie en/of polydipsie tijdens de prenatale controles.
|
|
|
|
|
|
|
Voer geen routinematig echo-onderzoek (bepalen hoeveelheid vruchtwater en buikomtrek) om diabetes gravidarum op te sporen. |
|
|
|
|
|
|
Verricht diagnostisch onderzoek middels een OGTT bij vaststellen van een polyhydramnion |
Niet volgen van richtlijn NVOG diabetes en zwangerschap
OGTT als te belastend ervaren |
Verloskundige hulpverlener
Zwangere |
Nogmaals op deze richtlijn attenderen, onderbouwd met literatuur
Nogmaals uitleggen dat OGTT gouden standaard test is |
Verloskundig hulpverlener
Verloskundig hulpverlener |
Tijdens richtlijnontwikkeling
Tijdens richtlijnontwikkeling |
|
Verricht diagnostisch onderzoek middels een OGTT bij vaststellen van een foetale buikomtrek (AC) >P95. |
Niet volgen van richtlijn NVOG diabetes en zwangerschap
OGTT als te belastend ervaren |
Verloskundige hulpverlener
Zwangere |
Nogmaals op deze richtlijn attenderen, onderbouwd met literatuur
Nogmaals uitleggen dat OGTT gouden standaard test is |
Verloskundig hulpverlener
Verloskundig hulpverlener |
Tijdens richtlijnontwikkeling
Tijdens richtlijnontwikkeling |
|
Test niet routinematig op asymptomatische bacteriurie om een dreigende vroeggeboorte tijdig op te kunnen sporen. |
|
|
|
|
|
|
Test niet routinematig op bacteriële vaginose om een dreigende vroeggeboorte tijdig op te kunnen sporen. |
|
|
|
|
|
|
Meet niet routinematig de cervixlengte om een dreigende vroeggeboorte tijdig op te kunnen sporen. |
|
|
|
|
|
|
Verricht niet routinematig een fibronectine test om een dreigende vroeggeboorte tijdig op te kunnen sporen. |
|
|
|
|
|
|
Instrueer de zwangere om bij klachten van frequente harde buiken, bloedverlies of vochtverlies contact op te nemen met haar zorgverlener. |
Onvoldoende / onvolledige instructies geven
Geen contact opnemen met verloskundig hulpverlener bij PE klachten |
Verloskundig hulpverlener
Patiënte |
Ontwikkelen patiëntenfolder
|
Verloskundig hulpverlener of door voorlichtingsverpleegkundige |
<1 jaar |
|
Creëer een (digitale) zwangerenmap met alle basis informatie en een bevalplanconcept, neem hierin verwijzingen naar plaatsen waar betrouwbare aanvullende informatie te vinden is op. Het betreft hier een zwangerenmap die eenduidig is voor iedere zwangere onder controle bij de gynaecoloog waar ook in Nederland.
|
|
|
|
|
<3 jaar |
|
Geef deze (digitale) zwangerenmap in het eerste trimester van de zwangerschap mee aan de zwangere, en verwijs er op relevante momenten in de zwangerschap naar. |
|
|
|
|
<3 jaar |
|
Informeer in het tweede trimester de zwangere over klachten die kunnen passen bij hypertensie/preeclampsie en symptomen die kunnen wijzen op een dreigende vroeggeboorte. |
Onvoldoende / onvolledige instructies geven
Geen contact opnemen met verloskundig hulpverlener bij PE klachten |
Verloskundig hulpverlener
Patiënte |
Ontwikkelen patiëntenfolder
|
Verloskundig hulpverlener of door voorlichtingsverpleegkundige & NVOG |
<1 jaar |
|
Geef in het tweede trimester van de zwangerschap de patiënten informatiefolder van deze richtlijn over klachten die kunnen passen bij hypertensie/preeclamspie en symptomen die kunnen wijzen op een dreigende vroeggeboorte mee aan de zwangere. |
Folder niet geven |
|
Verloskundig hulpverlener of door voorlichtingsverpleegkundige |
Verloskundig hulpverlener of door voorlichtingsverpleegkundige |
|
|
Verstrek in het tweede trimester informatie over het voelen van kindsbewegingen in de zwangerschap aan de zwangere |
Onvoldoende / onvolledige instructies geven
Geen contact opnemen met verloskundig hulpverlener |
Verloskundig hulpverlener
Patiente |
Ontwikkelen patiëntenfolder
|
Verloskundig hulpverlener of door voorlichtingsverpleegkundige & NVOG |
<1 jaar |
|
Instrueer een zwangere contact op te nemen bij het ervaren van minder kindsbewegingen. |
|
|
|
|
|
|
Verstrek indien van toepassing in het tweede trimester aan de zwangere informatie over screening of diagnostiek naar diabetes gravidarum. Leg uit wat het diagnostisch onderzoek middels een OGTT inhoud. |
|
|
|
|
|
Werkwijze
AGREE
Deze richtlijn is opgesteld conform de eisen uit het rapport Medisch Specialistische Richtlijnen 2.0 van de adviescommissie Richtlijnen van de Raad Kwaliteit (www.kwaliteitskoepel.nl). Dit rapport is gebaseerd op het AGREE II instrument (Appraisal of Guidelines for Research & Evaluation II) (www.agreecollaboration.org) - dat een internationaal breed geaccepteerd instrument is - en op ‘Richtlijnen voor richtlijnen’ voor de beoordeling van de kwaliteit van richtlijnen (www.cvz.nl).
Knelpunteninventarisatie
Tijdens de voorbereidende fase inventariseerden de voorzitter van de werkgroep en de adviseur de knelpunten. De knelpunten zijn voorgelegd aan de Otterlo werkgroep van de NVOG.
Uitgangsvragen en uitkomstmaten
Op basis van de uitkomsten van de knelpuntenanalyse zijn door de voorzitter en de adviseur concept-uitgangsvragen opgesteld. Deze zijn met de werkgroep besproken waarna de werkgroep de definitieve uitgangsvragen heeft vastgesteld. Vervolgens inventariseerde de werkgroep per uitgangsvraag welke uitkomstmaten voor de patiënt relevant zijn, waarbij zowel naar gewenste als ongewenste effecten werd gekeken. De werkgroep gaf het relatieve belang van deze uitkomstmaten aan met cruciaal, belangrijk of onbelangrijk. Tevens definieerde de werkgroep, voor zover mogelijk, wat zij voor een bepaalde uitkomstmaat een klinisch relevant verschil vond, dat wil zeggen wanneer de verbetering in uitkomst een verbetering voor de patiënt is.
Strategie voor zoeken en selecteren van literatuur
Er werd eerst oriënterend gezocht naar bestaande buitenlandse richtlijnen in de Guideline International Network (G-I-N)-database en in Medline. In totaal werden 328 mogelijk relevante richtlijnen gevonden. Vervolgens werd voor de afzonderlijke uitgangsvragen aan de hand van specifieke zoektermen gezocht naar gepubliceerde wetenschappelijke studies in (verschillende) elektronische databases. Tevens werd aanvullend gezocht naar studies aan de hand van de literatuurlijsten van geselecteerde artikelen. De werkgroepleden selecteerden op basis van vooraf opgestelde selectiecriteria artikelen uit de resultaten van de zoekactie. De aldus geselecteerde artikelen werden tenslotte gebruikt om de uitgangsvraag te beantwoorden. De databases waarin is gezocht, de zoekactie of gebruikte trefwoorden van de zoekactie en de gehanteerde selectiecriteria zijn te vinden in de module van desbetreffende uitgangsvraag.
Kwaliteitsbeoordeling individuele studies
Individuele studies werden systematisch beoordeeld op basis van op voorhand opgestelde methodologische kwaliteitscriteria om zo het risico op vertekende studieresultaten (bias) te kunnen inschatten. Deze beoordelingen kunt u vinden in de methodologische checklijsten.
Samenvatten van de literatuur
De relevante onderzoeksgegevens van alle geselecteerde artikelen werden overzichtelijk weergegeven in evidence tabellen. De belangrijkste bevindingen uit de literatuur werden beschreven in de samenvatting van de literatuur.
Beoordelen van de kracht van het wetenschappelijke bewijs
A) Voor interventievragen
De kracht van het wetenschappelijke bewijs werd bepaald volgens de GRADE-methode. GRADE staat voor ‘Grading Recommendations Assessment, Development and Evaluation’ (zie http://www.gradeworkinggroup.org/) (Atkins, 2004).
B) Voor vragen over waarde diagnostische tests, schade of bijwerkingen, etiologie en prognose
Bij dit type vraagstelling kan GRADE (nog) niet gebruikt worden. De bewijskracht van de conclusie is bepaald volgens de gebruikelijke EBRO-methode (van Everdingen, 2004).
Formuleren van de conclusies
Voor vragen over waarde van diagnostische tests, schade of bijwerkingen, etiologie en prognose is het wetenschappelijke bewijs samengevat in een of meer conclusies, waarbij het niveau van het meest relevante bewijs is weergegeven.
Bij interventievragen verwijst de conclusie niet naar één of meer artikelen, maar wordt deze getrokken op basis van alle studies samen (body of evidence). Hierbij maakten de werkgroepleden de balans op van elke interventie. Bij het opmaken van de balans werden de gunstige en ongunstige effecten voor de patiënt tegen elkaar afgewogen.
Overwegingen
Voor een aanbeveling zijn naast het wetenschappelijke bewijs ook andere aspecten belangrijk, zoals de expertise van de werkgroepleden, patiënten voorkeuren, kosten, beschikbaarheid van voorzieningen en organisatorische zaken. Deze aspecten worden, voor zover geen onderdeel van de literatuursamenvatting, vermeld onder het kopje ‘Overwegingen’.
Formuleren van de aanbevelingen
De aanbevelingen geven een antwoord op de uitgangsvraag en zijn gebaseerd op het (beste) beschikbare wetenschappelijke bewijs en de belangrijkste overwegingen. De kracht van het wetenschappelijke bewijs en het gewicht dat door de werkgroep wordt toegekend aan de overwegingen bepalen samen de sterkte van de aanbeveling. Conform de GRADE-methodiek sluit een lage bewijskracht van conclusies in de systematische literatuuranalyse een sterke aanbeveling niet uit en zijn bij een hoge bewijskracht ook zwakke aanbevelingen mogelijk. De sterkte van de aanbeveling is altijd het resultaat van de weging van alle relevante argumenten tezamen.
Randvoorwaarden (Organisatie van zorg)
In de knelpuntenanalyse en bij de ontwikkeling van de richtlijn is expliciet rekening gehouden met de organisatie van zorg: alle aspecten die randvoorwaardelijk zijn voor het verlenen van zorg zoals coördinatie, communicatie, (financiële) middelen, menskracht en infrastructuur. Randvoorwaarden die relevant zijn voor het beantwoorden van een specifieke uitgangsvraag maken onderdeel uit van de overwegingen bij de bewuste uitgangsvraag.
Kennislacunes
Tijdens de ontwikkeling van deze richtlijn is systematisch gezocht naar onderzoek waarvan de resultaten bijdragen aan een antwoord op de uitgangsvragen. Bij elke uitgangsvraag is door de werkgroep nagegaan of (aanvullend) wetenschappelijk onderzoek gewenst is. Een overzicht van aanbevelingen voor nader/vervolg onderzoek staat in de Kennislacunes (zie aanverwante producten).
Zoekverantwoording
|
Zoektermen met als onderwerp:
Het aantal zwangerschapscontroles en het (tijdig) opsporen van zwangerschapscomplicaties. |
|
|
Medline (OVID)
1946-jan. 2014
|
5 (antenatal or ante-natal or prenatal or pre-natal).ti,ab. (90409) 6 prenatal care/ (20862) 7 5 or 6 (101213) 8 office visits/ (5686) 9 exp "Referral and Consultation"/ (57650) 10 visit*.ti,ab. (139779) 11 8 or 9 or 10 (196599) 12 7 and 11 (5661) 13 st.fs. (557971) 14 time factors/ (1034985) 15 (reduc* or time or timing or standard* or schedule* or dosage or frequen*).ti,ab. (5584112) 16 13 or 14 or 15 (6562307) 17 12 and 16 (3161) 18 (meta-analysis/ or meta-analysis as topic/ or (meta adj analy$).tw. or ((systematic* or literature) adj2 review$1).tw. or (systematic adj overview$1).tw. or exp "Review Literature as Topic"/ or cochrane.ab. or cochrane.jw. or embase.ab. or medline.ab. or (psychlit or psyclit).ab. or (cinahl or cinhal).ab. or cancerlit.ab. or ((selection criteria or data extraction).ab. and "review"/)) not (Comment/ or Editorial/ or Letter/ or (animals/ not humans/)) (220845) 20 17 (3161) 21 limit 20 to (dutch or english) (2891) 23 fetal growth retardation/ or (IUGR or FGR or "small for gestational age" or SGA).ti,ab. (21093) 24 (growth adj3 (retardat* or restrict*)).ti,ab. (27548) 25 (pregnan* or fetal or intrauterine or uterine).ti,ab. or exp pregnancy/ (934065) 26 24 and 25 (15829) 27 23 or 26 (27945) 28 Diabetes, Gestational/ or ((Gestational adj3 diabet*) or (diabet* adj5 "pregnancy induced")).ti,ab. (8920) 29 exp Hypertension, Pregnancy-Induced/ [HELLP en pre-eclampsia vallen hieronder] (27877) 30 (hypertensi* adj3 pregnan*).ti,ab. (8194) 31 (pre-eclampsia or preeclampsia or hellp* or "Hemolysis Elevated Liver enzymes and Low Platelet*").ti,ab. (20249) 32 29 or 30 or 31 (37804) 33 obstetric labor, premature/ or premature birth/ (18522) 34 ((preterm or premature or pre-term) adj3 (pregnan* or labo?r or deliver*)).ti,ab. (20273) 35 exp pregnancy/ and (preterm or premature or pre-term).ti,ab. (35501) 36 33 or 34 or 35 (43209) 37 27 or 28 or 32 or 36 (103338) 38 21 and 37 (535) – 486 uniek 39 18 and 38 (23) 40 4 and 38 (3) 41 38 not 39 (512) |
|
Engels, Nederlands Cochrane Library (Wiley)
|
#1 (antenatal care visit*):ti,ab #2 (prenatal care visit*):ti,ab #3 (ante-natal care visit*):ti,ab #4 (pre-natal care visits*):ti,ab #5 #1 or #2 or #3 or #4 #6 (antenatal or prenatal or pre-natal or ante-natal):ti #7 #5 and #6 #8 (reduc* or time or timing or standard* or schedule* or dosage or frequen* or alternative):ti,ab #9 #7 and #8 (63) – 5 SR, 58 trials |
Aantal hits totaal: 535
|
Zoektermen met als onderwerp:
Prognostische waarde van routinematige bloeddrukmeting om hypertensieve aandoeningen in de zwangerschap tijdig op te sporen en wat is de meest effectieve frequentie? |
|
|
Medline (OVID) 1950 – Mei 2013
328 hits
|
1 exp Hypertension, Pregnancy-Induced/ [HELLP en pre-eclampsia vallen hieronder] (26369) 2 (hypertensi* adj3 pregnan*).ti,ab. (7721) 3 (pre-eclampsia or preeclampsia or hellp* or "Hemolysis Elevated Liver enzymes and Low Platelet*").ti,ab. (18437) 4 1 or 2 or 3 (35546) 5 exp Blood Pressure Determination/ (22811) 6 (("blood pressure" or hypertension) adj3 (measurement* or assessment*)).ti,ab. (10423) 7 "Appointments and Schedules"/ or Prenatal Care/og, mt (10710) 8 (((antenatal or prenatal) adj3 care) or visit*).ti,ab. (132619) 9 5 or 6 or 7 or 8 (169575) 10 4 and 9 (1596) 11 limit 10 to (english or dutch) (1358) 12 exp "Sensitivity and Specificity"/ [predictive value of tests valt hieronder] (389165) 13 Reference Values/ (140649) 14 frequency.ti,ab. (549034) 24 time factors/ (965553) 25 (sensitivity or specificity or "predictive value*'" or accuracy or validity).ti,ab. (958912) 26 12 or 13 or 14 or 24 or 25 (2660212) 27 11 and 26 (331) – 328 uniek |
|
Embase (Elsevier) - Mei 2013
238 hits
|
'maternal hypertension'/exp OR 'pre-eclampsia':ab,ti OR preeclampsia:ab,ti OR 'eclampsia and preeclampsia'/exp OR hellp*:ab,ti OR 'hemolysis elevated liver enzymes and low platelets':ab,ti OR (hypertensi* NEAR/3 pregnan*):ab,ti AND ('blood pressure measurement'/exp OR (('blood pressure' OR hypertension) NEAR/3 (measurement* OR assessment*)):ab,ti OR 'prenatal care'/mj OR 'prenatal screening'/mj OR ((antenatal OR prenatal) NEAR/3 care):ab,ti OR visit*:ab,ti) AND ('sensitivity and specificity'/exp OR 'reference value'/exp OR 'prediction and forecasting'/exp OR 'receiver operating characteristic'/exp OR frequency:ab,ti OR sensitivity:ab,ti OR specificity:ab,ti OR (predictive NEAR/2 value):ab,ti OR 'accuracy':ab,ti OR validity:ab,ti) AND ([dutch]/lim OR [english]/lim) AND [embase]/lim NOT 'conference abstract':it, |
Tabel Exclusie; na het lezen van het volledige artikel
|
Auteur en jaartal |
Redenen van exclusie |
|
Homer, 2012; |
Zegt niets over aantal consulten maar manier van consult, dat is niet onze uitgangsvraag, dus exclusie |
|
Lu, 2003 |
Exclusie omdat we de SR van Dowswell 2010 als basis nemen en alleen nog kijken welke studies na 2010 zijn verschenen |
|
Hunt, 2002 |
Exclusie omdat we de SR van Dowswell 2010 als basis nemen en alleen nog kijken welke studies na 2010 zijn verschenen |
|
Carroli, 2001 |
Exclusie omdat we de SR van Dowswell 2010 als basis nemen en alleen nog kijken welke studies na 2010 zijn verschenen |
|
Khan-Neelofur, 1998 |
Exclusie omdat we de SR van Dowswell 2010 als basis nemen en alleen nog kijken welke studies na 2010 zijn verschenen |
|
Goyal, 2013 |
Late inclusive, gaat om hoog risico zwangeren voor SGA en vroeggeboorte; is dus niet voor ons geschikt! Wij focussen op low-risk zwangeren |
|
Tracy, 2013 |
Exclusie, Gaat hier om wie begeleidt de zwangerschap, niet om hoe vaak |
|
Stacey, 2012 |
Exclusie, Zegt niets over aantal consulten, maar over niet op komen dagen daardoor niet de benodigde zorg kunnen leveren waardoor at risk |
|
Deverill, 2010 |
Exclusie, |
|
Majoko, 2007 |
Is opgenomen in de SR van Dowswell |
|
Hildingsson, 2005 |
Exclusie omdat we de SR van Dowswell 2010 als basis nemen en alleen nog kijken welke studies na 2010 zijn verschenen |
|
Tasnim, 2005 |
Exclusie omdat we de SR van Dowswell 2010 als basis nemen en alleen nog kijken welke studies na 2010 zijn verschenen |
|
Nigenda, 2003 |
Exclusie omdat we de SR van Dowswell 2010 als basis nemen en alleen nog kijken welke studies na 2010 zijn verschenen |
|
Villar, 2001 |
Is opgenomen in de SR van Dowswell |
|
Villar, 2001 |
Is dezelfde als hierboven |
|
Villar, 2001 |
Is dezelfde als hierboven |
|
Henderson, 2000 |
Exclusie omdat we de SR van Dowswell 2010 als basis nemen en alleen nog kijken welke studies na 2010 zijn verschenen |
|
Jewell, 2000. |
Is geexcludeerd uit de SR van Dowswell |
|
Ward, 1999 |
Exclusie omdat we de SR van Dowswell 2010 als basis nemen en alleen nog kijken welke studies na 2010 zijn verschenen |
|
Berglund, 1998 |
Is geexcludeerd uit de SR van Dowswell |
|
Kogan, 1998 |
Exclusie omdat we de SR van Dowswell 2010 als basis nemen en alleen nog kijken welke studies na 2010 zijn verschenen |
|
Lobo, 1998 |
Exclusie omdat we de SR van Dowswell 2010 als basis nemen en alleen nog kijken welke studies na 2010 zijn verschenen |
|
McDuffie, 1997 |
Is opgenomen in de SR van Dowswell |
|
Walker, 1997 |
Is opgenomen in de SR van Dowswell |
|
Coria-soto, 1996 |
Exclusie omdat we de SR van Dowswell 2010 als basis nemen en alleen nog kijken welke studies na 2010 zijn verschenen |
|
Gomez-Olmedo, 1996 |
Exclusie omdat we de SR van Dowswell 2010 als basis nemen en alleen nog kijken welke studies na 2010 zijn verschenen |
|
McDuffie,1996. |
Is opgenomen in de SR van Dowswell |
|
McDuffie, 1996 |
Is dezelfde als hierboven |
|
Munjanja, 1996 |
Is opgenomen in de SR van Dowswell |
|
Sikorski, 1996 |
Is opgenomen in de SR van Dowswell |
|
Binstock, 1995 |
Is opgenomen in de SR van Dowswell |
|
Gissler, 1994 |
Geen RCT, Exclusie |
|
Hall, 1980 |
Exclusie, Geen RCT, niets met elkaar vergeleken |
|
Ayala, 1997 |
zegt voornamelijk iets over series van metingen (48 uurs en niet eenmalig), en dat is niet waar wij naar zoeken. |
|
Backe, 1993 |
Cohort, geen controle groep. Zegt iets over de voorspellende waarde van de meting, niet over de frequentie. |
|
Cnossen 2008 |
Deels high risk populatie, timing en methode van RR meting niet uniform. |
|
Conde, 2004 |
Kijkt naar waarde van allerlei andere testen zoals bijvoorbeeld Doppler metingen, AC-antistoffen etc. |
|
Jwa, 2011 |
Allerlei andere uitkomstmaten; Cohort gebruikt om relatie BP PE te onderzoeken.Niet over frequentie. |
|
Meads, 2008 |
RR-meting en frequentie ervan zijn niet onderwerp van studie, wel de voorspellende waarde van allerlei andere tests. |
|
Thangaratinam, 2007 |
Gaat over Delphi procedure (panel en expert opinion etc. van belang bij ….) en evalueert niet de RR meting zelf. |
|
Peacock 2009 |
Gaat meer over het samenstellen van een framewerk van informatie dat verzameld kan worden door een verloskundige welke pre-eclampsia kan voorspellen. Het zegt niets over of routinematig bloeddrukmeten hypertensieve aandoeningen tijdig opspoort. |
|
Carroli 2001 |
Is een SR die gaat over de vergelijking van RCTs die onderzoek doen naar een laag aantal controles voor de zwangere vrouw vs een hoog aantal controles. Er is niet specifiek gekeken naar de prognostische waarde van routinematige bloeddrukmeting, dit is ook moeilijk uit deze studie te halen. |
