Psychotherapie algemeen bij angststoornissen
Uitgangsvraag
Er is geen uitgangsvraag bij deze module geformuleerd.
Aanbeveling
Algemene aanbevelingen psychotherapie - Volwassenen
Er wordt aanbevolen om bij alle angst- en dwangstoornissen als eerste stap te behandelen met CGT
Onder CGT wordt verstaan een diversiteit van interventies en methodieken waaronder:
- verschillende vormen van exposure (in vivo, imaginair, interoceptief);
- responspreventie;
- cognitieve herstructurering;
- paniekmanagement;
- taakconcentratietraining;
- applied relaxation;
- sociale vaardigheidstraining.
De keuze voor een bepaalde specifieke CGT-interventie, is mede afhankelijk van het type stoornis en wordt bij de betreffende angst- of dwangstoornis apart aanbevolen.
Bij de psychotherapeutische behandeling van sociale angststoornis worden exposure in vivo, cognitieve (gedrags)therapie, sociale vaardigheidstraining en taakconcentratie training aanbevolen.
Voor de psychotherapeutische behandeling van paniekstoornis wordt CGT, bestaande uit psychologisch paniekmanagement (PM) en exposure in vivo (EV) als standaard behandeling aanbevolen. Bij de psychotherapeutische behandeling van gegeneraliseerde angststoornis (GAS) is cognitieve gedragstherapie (CGT) bij GAS bij volwassenen als eerste keus behandeling aanbevolen.
Cognitieve gedragstherapie wordt bij voorkeur individueel uitgevoerd. Als er geen herstel optreedt, kan de behandeling worden verlengd met nadruk op elementen die nog niet zijn gegeven, zoals: exposure, applied relaxation of (meta)cognitieve therapie.
Wanneer CGT onvoldoende effect heeft op de angststoornis kan worden overwogen om de behandeling te intensiveren, of beargumenteerd van CGT af te wijken en een andere behandelvorm in te zetten, zoals kortdurende psychodynamische therapie, mindfulness, EMDR of ACT. Tijdig evalueren (na 5-8 sessies) is van belang om te voorkomen dat een ingeslagen traject te lang zonder effect gecontinueerd wordt. Bij ineffectiviteit kan overwogen worden om farmacotherapie in te zetten (zie module farmacotherapie, of de module combinatiebehandeling).
Algemene aanbevelingen psychotherapie – Ouderen
De primaire aanbeveling is om bij de psychologische behandeling van ouderen met angststoornissen de aanbevelingen te volgen die ook bij 18-65-jarigen worden gegeven. Vanzelfsprekend kunnen er zich bij ouderen specifieke omstandigheden en voordoen waar rekening mee moet worden gehouden, zoals bijvoorbeeld hardhorendheid of visusproblemen, of een slechtere fysieke gezondheid. Het rekening houden met specifieke individuele kenmerken behoort echter tot de basiscompetenties van professionals en past bij “shared decision making” en “personalized treatment” en is daarmee een leeftijdsonafhankelijk proces.
Algemene aanbevelingen psychotherapie - Kinderen en adolescenten
CGT richt zich bij jeugdigen vaak niet op één specifieke angststoornis maar heeft als focus het doorbreken van vermijdingsgedrag en leren van vaardigheden om met angst om te gaan.
Voor jeugdigen bestaat CGT over het algemeen uit de volgende componenten:
- psycho-educatie;
- aanleren van coping strategieën (ademhalings- en ontspanningstechnieken, probleemoplossings-vaardigheden en afleidingstechnieken) met als doel om de exposure aan te gaan;
- cognitieve herstructurering;
- exposure (blootstelling aan het angstige object of de angstige situatie) en terugvalpreventie;
- vormen van belonen van toenaderingsgedrag of dapper gedrag (materieel, verbaal, sociaal) en negeren of begrenzen van angstig gedrag;
- modeling (voordoen van dapper gedrag).
Voor sommige angstproblemen wordt de nadruk gelegd op een aantal specifieke technieken. Bij de specifieke fobie ligt er meer nadruk op exposure. Bij de sociale fobie wordt extra aandacht besteed aan sociale vaardigheden; bij de paniekstoornis aan interoceptieve exposure en bij selectief mutisme aan shaping van gewenst gedrag in de behandeling, thuis en op school (in meerdere contexten).
CGT wordt overwogen in de behandeling van angststoornissen bij kinderen en adolescenten:
- bij start van de behandeling: voorstel start psychotherapeutische behandeling met CGT, gericht op het kind of de adolescent, met goede psycho-educatie voor kind of adolescenten ouders;
- als vervolgbehandeling: als bij behandeling met CGT geen herstel optreedt na 12 zittingen, kan de behandeling worden verlengd. Ook kan een intensivering van de CGT (exposure thuis of op school) worden ingezet, kan worden overwogen om extra ouderzittingen in te zetten of om extra aandacht te besteden aan sociale vaardigheden. Bij onvoldoende verbetering, toename van depressieve klachten of ernstige belemmering in het functioneren kan overigens tevens farmacotherapie worden overwogen.
Cognitieve (gedrags-)therapie wordt individueel of in groepen uitgevoerd. De duur van de behandeling bedraagt gemiddeld 12-16 sessies. Na herstel is aandacht voor terugvalpreventie, kunnen booster-sessies plaatsvinden en wordt de psychologische behandeling afgesloten.
Overwegingen
Algemene overwegingen psychotherapie
Onderstaande overwegingen en aanbevelingen gelden voor alle angststoornissen in het algemeen. Daarna geven we een beschrijving van het bewijs, de overwegingen en de aanbevelingen per afzonderlijke angststoornis.
Balans tussen gewenste en ongewenste effecten
Op basis van het bewijs (dat in onderstaande paragrafen per afzonderlijke stoornis wordt beschreven) kan worden gesteld dat psychotherapie niet lijkt te resulteren in meer uitval dan controlegroepen bij zowel kinderen/adolescenten als volwassenen met een sociale angststoornis. Voor de andere typen angststoornissen is het bewijs over uitval bij psychotherapie afwezig of laag in kwaliteit. Over bijwerkingen door psychotherapie als behandeling van angststoornis is geen evidentie. De beschreven interventies laten aantoonbaar effect zien in het behandelen van verschillende typen angststoornissen.
Patiënten perspectief
Uit een informele vragenronde onder patiënten met angstklachten en angststoornissen is het volgende gebleken.
Veel mensen met angstklachten zijn heel tevreden met CGT omdat CGT ‘een gestructureerde therapie’ is die hen ‘geleerd heeft hoe ze zelf hun gedachten en gedrag kunnen beïnvloeden’. Daardoor ervaren ze dat ze meer controle hebben over hun angsten (en soms ook over de rest van het leven). Maar patiënten zijn niet altijd geholpen met CGT. Sommige patiënten zeggen dat het te veel een rationele therapie is en ze ‘zitten toch al zoveel in hun hoofd’.
Cruciaal is de persoon van de therapeut. Patiënten moeten voldoende vertrouwen en ruimte ervaren om vragen en zorgen te bespreken. En ook om open te zijn wanneer bv. exposure-oefeningen niet lukken of niet gedaan zijn. Soms lijkt dit teveel op het moeten afleggen van verantwoording of het doen van een examen. Dat is natuurlijk niet de bedoeling.
Voor sommige patiënten was een ondersteunende therapie die meer gericht was op het lichaam erg prettig. Anderen hebben veel moeite gehad om te accepteren dat ze een persoon met angst- en dwangklachten waren. Ook dat moet in therapie aan bod komen: in CGT of in een ondersteunende therapie daarnaast.
Mindfulness is voor sommige patiënten een prettige aanvulling op CGT. Anderen worden zich dan juist extra bewust van hun angsten. Zij prefereren ontspanningsoefeningen bij de CGT. Het is daarom goed mensen die met mindfulness aan de slag gaan, daar in het begin bij te begeleiden.
Professioneel perspectief
In dit hoofdstuk is de effectiviteit van verschillende vormen van psychotherapie bij angststoornissen besproken, uitgaande van de meta-analyses die na het verschijnen van de Multidisciplinaire Richtlijn in 2013 zijn gepubliceerd. In deze richtlijn wordt bij de behandeling van angststoornissen CGT als eerste keuze behandeling aanbevolen. In de jaren na 2013 zijn er ook andere vormen van psychotherapie onderzocht zoals kortdurende psychodynamische therapie, EMDR en zogeheten derde generatie CGT behandelingen. Voor alle angst- en dwangstoornissen blijft CGT de eerste keuze behandeling. Hieronder wordt per angststoornis het professioneel perspectief verder uitgewerkt en worden de gevonden uitkomsten van behandelingen vergeleken met de mate van bewijs die hiervoor gevonden is.
Onder CGT wordt verstaan een diversiteit van interventies en methodieken waaronder:
- verschillende vormen van exposure (in vivo, imaginair, interoceptief);
- responspreventie;
- cognitieve herstructurering;
- paniekmanagement;
- taakconcentratietraining;
- applied relaxation;
- sociale vaardigheidstraining.
CGT kan ook als mediatietherapie worden ingezet, waarbij een andere persoon zoals een ouder, leerkracht of een groepswerker interventies uitzet. Dan wordt ook vaak gewerkt met het bekrachtigen van toenaderingsgedrag of het begrenzen of negeren van angstig gedrag. De keuze voor een bepaalde specifieke CGT-interventie, op basis van gezamenlijke besluitvorming, is mede afhankelijk van de aard en ernst van de angststoornis en van de aangrijpingspunten van de interventie. De keuze voor een interventie wordt voornamelijk gebaseerd op het soort klachten en symptomen waarop de behandeling is gericht.
Organisatie van zorg
Een belangrijk onderdeel van CGT is exposure en exposure maakt ook een belangrijk deel uit van de CGT behandelingen die zijn onderzocht op effectiviteit en hierboven staan beschreven. Soms kan exposure als huiswerk worden meegegeven, maar vaak is het zinvol om in de sessie te oefenen, zeker bij kinderen en jongeren. In de praktijk blijkt echter dat therapeut lang niet altijd de tijd neemt om exposure uit te voeren, bijvoorbeeld omdat er (reis)tijd moet worden ingepland of exposure-materiaal worden verzameld, of omdat de therapeut er zelf ook wat tegenop ziet. Het is belangrijk dat in instellingen de infrastructuur wordt geboden voor het goed uitvoeren van de behandeling, zowel bij het werken met volwassenen als bij het werken met kinderen en hun ouders. Intervisie kan behandelaren helpen om actief en creatief aan de slag te gaan en te blijven met exposure.
Algemene uitgangspunten psychotherapie - Ouderen
In de search kwamen geen meta-analyses naar voren die specifiek voor ouderen. Echter er wordt een systematische review en meta-analyse in samenwerking met de Cochrane Bibliotheek voor systematische reviews en meta-analyses voorbereid. Het protocol van deze review is gepubliceerd in 2021 (Hendriks et al., 2021). De systematische review en meta-analyse is afgerond en ligt per 1 juni 2023 ter beoordeling voor publicatie. Deze meta-analyse includeerde 21 RCT’s met in totaal 1.311 participanten. Twee studies hadden betrekking op PTSS, vallen buiten het bereik van deze update en worden daarom niet meegenomen. De GRADE tabellen uit deze studie zijn overgenomen (zie Evidence tabellen, tabel 12 en tabel 13).
Het merendeel van de studies, i.c. 95%, is afkomstig uit de Europese Unie en Noord-Amerika. De gemiddelde leeftijd was voor 14 studies tussen de 65 en 67 jaar, en voor 5 studies tussen de 68 en 71 jaar. De 19 geïncludeerde studies hadden alle betrekking op angststoornissen conform de DSM-criteria (III, IV of 5). Hiervan waren er 10 studies met enkel deelnemers met een GAS. In één studie was er sprake van zowel GAS als subklinische GAS, maar was die laatste groep in de minderheid. Vier studies betrof een gemengde groep van angststoornissen en twee studies hadden zowel een gemengde groep met angststoornissen als met depressies (de data van enkel de deelnemers met een primaire angststoornis zijn meegenomen in de meta-analyse). Twee studies hadden betrekking op enkel paniekstoornis met/zonder agorafobie, en één studie op enkel verzameldwang.
De meeste studies onderzochten de effectiviteit van CGT gericht op de betreffende angststoornis zonder specifieke aanpassingen op grond van de leeftijd. In 4 studies was CGT aangepast aan ouderen. Er is een grote variatie in studiegrootte (van 15 tot 180 deelnemers). De studiekwaliteit was gemiddeld genomen matig.
De belangrijkste bevinding van de 19 geïncludeerde studies is dat CGT zowel geschikt is voor toepassing bij ouderen als effectief is in vergelijking met een controleconditie die bestond uit een aspecifieke ondersteunde therapie. De uitvalpercentages verschilden niet in vergelijking met studies bij 18-65-jarigen en lagen rond de 20%, zowel na de behandeling als bij follow-up. De effectsizes (weergegeven als standardized mean difference (SMD) op angst, depressie en piekeren zijn in het voordeel van CGT ten opzichte van de controlegroep. Dit is vanuit klinisch perspectief een duidelijke aanwijzing voor de effectiviteit van CGT. De heterogeniteit I2 is in het algemeen groot, wat wil zeggen dat de studies onderling sterk verschilden en daarmee de bewijskracht van deze meta-analyse beperkt is.
Vergelijking met 18-65-jarigen
De effectiviteit van CGT in vergelijking met een actieve controle bij 18-65-jarigen met angststoornissen werd onlangs bevestigd in een recent gepubliceerde meta-analyse waarbij, net als bij bovenstaande meta-analyse de effecten op de langere termijn minder consistent bleven (van Dis et al., 2020). De effecten op de langere termijn waren robuust voor patiënten met een gegeneraliseerde angststoornis of sociale fobie, maar niet voor paniekstoornis en agorafobie. De effectsizes ten gunste van CGT waren vergelijkbaar met de verschilgroottes in bovenstaande meta-analyse voor CGT bij ouderen met angststoornissen.
Een eerdere systematische review en meta-analyse vond dat de effecten van CGT bij ouderen met een gegeneraliseerde angststoornis minder gunstig waren in vergelijking met 18-65-jarigen (Kishita & Laidlaw, 2017). Op deze bevinding valt het nodige af te dingen. De studies waren geen directe vergelijkingen van CGT bij 18-65-jarigen en 65-jarigen en ouder. Daarnaast waren de studies bij ouderen geringer van omvang en hadden ze een grotere variatie waardoor de betrouwbaarheidsintervallen groter waren dan die bij studies van 18-65-jarigen. In een quasi-directe vergelijking van CGT bij jongere en oudere volwassen met een paniekstoornis en agorafobie werd een gunstiger effect van CGT bij de ouderen gevonden (Hendriks et al., 2014). Dit sluit weer aan bij de bevindingen in de grote cohortstudie in het Verenigd Koninkrijk waar de effecten van gerichte psychologische behandeling bij ouderen gunstiger waren dan bij jongere volwassenen (Chaplin et al., 2015).
Algemene uitgangspunten psychotherapie - Kinderen en adolescenten
In de Multidisciplinaire Richtlijn van 2013 werd informatie opgenomen over het behandelen van kinderen en jongeren. In de onderliggende richtlijn waren geen EBRO-modules rond jeugd opgenomen. In onderstaande tekst zijn algemene beschrijvingen overgenomen uit de Multidisciplinaire Richtlijn en werd een aantal overwegingen vanuit professioneel oogpunt toegevoegd.
Onderbouwing
Tabel 12 Effecten van CGT bij ouderen na minimaal management (Hendriks 2021)
|
Uitkomsten |
Absolute effecten* (95% CI) |
Relatief effect |
Aantal deelnemers |
Kwaliteit van het bewijs |
Opmerkingen |
|
|
Risico met controle |
Risico met interventie |
|||||
|
Reductie in ernst angst |
- |
SMD 0.48 lager (0.62 tot 0.32 lager) |
- |
1032 |
⨁⨁⨁◯ |
CGT resulteert waarschijnlijk in een grote afname van de ernst van de symptomen van angst na afloop behandeling. |
|
Reductie in angst |
- |
SMD 0.17 lager (0.41 lager tot 0.06 hoger) |
- |
|
⨁⨁⨁◯ |
CGT resulteert waarschijnlijk in een geringe afname van de ernst van de symptomen van angst bij 6 maanden follow-up. |
|
Klinische verbetering of herstel (post) |
333 per 1000 |
549 per 1000 |
RR 1.65 (1.24 tot 2.18) |
|
⨁◯◯◯ |
CGT kan resulteren in klinisch herstel/verbetering van de angst na afloop van de behandeling, maar het bewijs is zeer onzeker. |
|
Klinische verbetering of herstel |
549 per 1000 |
445 per 1000 |
RR 0.81 (0.55 tot 1.19) |
|
⨁⨁◯◯ |
CGT resulteert niet in klinisch herstel/verbetering in angst bij 3-6 maanden follow-up. |
|
Symptomen van piekeren (post) |
- |
SMD 0.73 lager (1.09 lager tot 0.38 lager) |
- |
675 |
⨁⨁⨁◯ |
CGT resulteert waarschijnlijk in een grote afname van piekeren. |
|
Symptomen van piekeren |
- |
SMD 0.91 lager (1.62 lager tot 0.19 lager) |
- |
237 |
⨁⨁◯◯ |
CGT kan resulteren in een grote afname van piekeren bij 6 maanden follow-up, maar het bewijs is onzeker. |
|
Symptomen van depressie (post) |
- |
SMD 0.57 lager (0.74 lager tot 0.4 lager) |
- |
863 |
⨁⨁⨁◯ |
CGT resulteert waarschijnlijk in een grote afname van de ernst van de depressieve symptomen na afloop behandeling. |
|
Symptomen van depressie (3-6 mnd FU) |
- |
SMD 0.68 lager (1.3 lager tot 0.07 lager) |
- |
311 |
⨁⨁◯◯ |
CGT kan resulteren in een grote vermindering van symptomen van depressie 6 maanden na de behandeling, maar het bewijs is onzeker. |
a Eén niveau verlaagd wegens ernstig risico op vertekening. Naast het algemene probleem van het gebrek aan blindering in de meeste proeven in de geestelijke gezondheidszorg, waren er meerdere studies met een hoog uitvalpercentage en aanzienlijke verschillen in uitvalpercentages tussen de behandelingsarmen. In verscheidene studies hield drop-out verband met klinische kenmerken en/of voorkeur voor behandeling of ontevredenheid over de behandeling. Verschillende studies analyseerden alleen gegevens van completers of geïmputeerde uitkomstgegevens die niet willekeurig leken te ontbreken.
b Eén niveau verlaagd wegens ernstig risico op vertekening. Naast het algemene probleem van het gebrek aan blindering in de meeste onderzoeken in de geestelijke gezondheidszorg, waren de uitvalpercentages hoog, onevenwichtig en gerelateerd aan klinische kenmerken en/of tevredenheid over de behandeling in verschillende onderzoeken.
c Eén niveau verlaagd wegens inconsistentie. Zes relatief kleine studies (gecombineerd gewicht 17,4%) hebben effectgroottes die een groot voordeel van de interventie suggereren, hetgeen niet wordt ondersteund door de preciezere studies.
d Eén niveau verlaagd wegens publicatiebias. Trechterplot suggereert dat kleinere studies die geen gunstige effecten van de interventie aantonen, mogelijk worden gemist.
e Eén niveau verlaagd voor risico van vertekening. Een op de drie studies is slecht beschreven en mogelijk bevooroordeeld (analyses met alleen voltalligen, geen blindering van uitkomstbeoordelaars).
f Eén niveau verlaagd wegens onnauwkeurigheid. Drie relatief kleine studies, met te weinig middelen om het gevonden relatieve effect na de behandeling aan te tonen.
g Eén niveau verlaagd wegens inconsistentie. Eén op de vier studies, met een slechte rapportage en een hoog risico op vertekening, toont een sterk voordeel van de interventie.
h Eén niveau verlaagd wegens inconsistentie. Eén studie (gewicht 16,4%), met een slechte rapportage en een hoog risico op vertekening, toont een sterk voordeel van de interventie met 95% CI die niet overlapt met de andere studies.
Tabel 13 Effecten van CGT bij ouderen na minimaal management (Hendriks 2021)
|
Uitkomsten |
Absolute effecten* (95% CI) |
Relatief effect |
Aantal deelnemers |
Kwaliteit van het bewijs |
Opmerkingen |
|
|
Risico met controle |
Risico met interventie |
|||||
|
|
149 per 1000 |
- |
RR 1.19 (0.80 tot 1.78) |
1234 |
⨁⨁◯◯ |
Er is mogelijk geen verschil in uitval na de behandeling tussen CGT en controlegroepen, maar het bewijs is onzeker. |
|
|
246 per 1000 |
- |
RR 0.87 (0.61 tot 1.24) |
|
⨁⨁⨁◯ |
Er is waarschijnlijk geen verschil in uitval 3-6 maanden na de behandeling tussen CGT en controlegroepen. |
|
|
- |
SMD 0.34 hoger (0.02 hoger tot 0.66 hoger) |
- |
|
⨁⨁◯◯ |
CGT kan resulteren in een middelgrote toename in fysieke levenskwaliteit na de behandeling, maar het bewijs is onzeker. |
|
|
|
SMD 0.04 hoger (0.24 hoger tot 0.32 hoger) |
|
|
⨁⨁◯◯ |
Er is mogelijk geen verschil in fysieke levenskwaliteit 6 maanden na de behandeling tussen CGT en controlegroepen, maar het bewijs is onzeker. |
|
|
- |
|
- |
|
⨁⨁⨁◯ |
CGT kan resulteren in een kleine verbetering in mentale kwaliteit van leven na de behandeling in vergelijking met minimale behandeling. |
|
Mentale kwaliteit van leven |
- |
|
- |
|
⨁⨁◯◯ |
Er is mogelijk geen verschil in mentale kwaliteit van leven 6 maanden na de behandeling tussen CGT en controlegroepen, maar het bewijs is onzeker. |
|
Algemene kwaliteit van leven (post) |
- |
|
- |
64 |
⨁◯◯◯ |
Het is niet mogelijk om op basis van dit bewijs met zeer lage zekerheid vast te stellen of CGT resulteert in een verbetering van de algemene kwaliteit van leven na de behandeling in vergelijking met minimale behandeling. |
|
Ongunstige gebeurtenissen |
|
|
|
|
⨁⨁◯◯ |
Twee studies hebben bijwerkingen gerelateerd aan het gebruik van antidepressiva in de controlegroep. |
i Eén niveau verlaagd voor risico van vertekening. Twee studies meldden geen drop-outs, wat onwaarschijnlijk lijkt. Het ontbreken van blindering van de deelnemers betekent dat de uitval tussen de studiearmen kan verschillen om redenen die verband houden met de voorkeur van de patiënt.
j Eén niveau verlaagd wegens onnauwkeurigheid. Betrouwbaarheidsintervallen van afzonderlijke studies zijn over het algemeen groot.
k Eén niveau verlaagd wegens ernstig risico op vertekening. Het ontbreken van blindering van de deelnemers betekent dat het uitvalpercentage tussen de studiearmen kan verschillen om redenen die verband houden met de voorkeur van de patiënt.
l Eén niveau verlaagd wegens ernstig risico op vertekening; verscheidene studies met risico op vertekening door verloop en verscheidene studies met risico op “performance bias”.
m Eén niveau verlaagd wegens inconsistentie. De meeste proefresultaten laten geen voordeel van de interventie zien, maar één proef (gewicht 18%) laat een groot voordeel van de interventie zien.
n Eén niveau verlaagd voor ernstig risico op vertekening, aangezien alle drie geïncludeerde studies een risico op vertekening hebben of een onduidelijk risico op vertekening voor verschillende domeinen.
o Eén niveau verlaagd wegens onnauwkeurigheid omdat niet is voldaan aan de OIC..
p Eén niveau verlaagd wegens inconsistentie omdat één proef geen verschil suggereert tussen behandeling en controle, terwijl de andere twee een voordeel van de behandeling suggereren.
q Eén niveau verlaagd voor risico van vertekening. Gebrek aan informatie over randomisatie en het ontbreken van een gepubliceerd protocol of proefregistratie maakte het moeilijk om het risico van vertekening te beoordelen.
r Eén niveau verlaagd wegens indirectheid. Het bewijs is afkomstig van één ouder onderzoek; 75% bestond uit vrouwen met een gegeneraliseerde angststoornis. Dit is waarschijnlijk niet representatief voor de populatie van oudere volwassenen met angststoornissen.
s Eén niveau verlaagd wegens onnauwkeurigheid. Bewijs gebaseerd op één, relatief klein, onderzoek. Betrouwbaarheidsinterval omvat zowel een negatief effect van de interventie als een groot positief effect.
t Eén niveau verlaagd wegens ernstig risico op vertekening. Slechts twee studies, met een medicatie controle-arm, rapporteerden bijwerkingen. Het is waarschijnlijk dat negatieve effecten van het ontvangen van psychologische therapie worden onder gerapporteerd.
Beoordelingsdatum en geldigheid
Publicatiedatum : 04-09-2024
Beoordeeld op geldigheid : 04-03-2024
Algemene gegevens
In opdracht van de Nederlandse Vereniging voor Psychiatrie (NVvP) en Stichting Kwaliteitsgelden Medisch Specialisten (SKMS) is de multidisciplinaire richtlijn Angst- en Dwangstoornissen voor de vierde maal geüpdatet en gereviseerd van november 2020 tot en met mei 2023. De ontwikkeling van de richtlijn werd methodologisch en organisatorisch ondersteund door het Trimbos-instituut.
Doel en doelgroep
De multidisciplinaire richtlijn Angst- en Dwangstoornissen geeft aanbevelingen en handelingsinstructies voor de samenwerking, diagnostiek en behandeling van volwassenen, kinderen en ouderen met een angst- of dwangstoornis. De richtlijn geeft aanbevelingen ter ondersteuning van de praktijkvoering van alle professionals die betrokken zijn bij de zorgverlening aan deze groepen patiënten. Op basis van de resultaten van wetenschappelijk onderzoek en praktijkoverwegingen geeft de richtlijn een overzicht van goed (‘optimaal’) handelen als waarborg voor kwalitatief hoogwaardige zorg. De richtlijn kan tevens richting geven aan de onderzoeksagenda voor wetenschappelijk onderzoek op het gebied van angststoornissen.
De richtlijn geeft aanbevelingen bij de diagnostiek en behandeling van een angst- of dwangstoornis. De aanbevelingen van de richtlijn moeten worden vertaald naar de lokale situatie in een instelling of behandelteam. Het opstellen van lokale zorgprogramma’s en andere vormen van werkkaders op basis van deze richtlijn wordt door de werkgroep aangemoedigd, omdat dat voor de implementatie van de in de richtlijn beschreven optimale zorg bevorderlijk is.
Deze multidisciplinaire richtlijn is een kwaliteitsinstrument en een beslissingsondersteunend instrument bij (gezamenlijke) beslissingen over het behandelbeleid. De richtlijn geeft aanbevelingen over het in te zetten en te volgen behandelbeleid, ter ondersteuning van de dagelijkse praktijkvoering.
Samenstelling werkgroep
De Multidisciplinaire richtlijn Angst- en Dwangstoornissen is ontwikkeld door de gelijknamige werkgroep, in opdracht van de Nederlandse Vereniging voor Psychiatrie (NVvP) en Stichting Kwaliteitsgelden Medisch Specialisten (SKMS).
De werkgroep bestond uit: psychiaters, psychologen, verpleegkundigen, huisartsen en ervaringsdeskundigen, welke door de respectievelijke beroepsverenigingen en familie- en patiëntenverenigingen werden afgevaardigd. Voorafgaande aan het ontwikkeltraject werden kennismakingsgesprekken gevoerd met verscheidene kandidaat leden voor de werkgroep. Uit deze groep belangstellenden werden de huidige werkgroepleden geselecteerd. Naast de werkgroep waren enkele adviseurs betrokken, welke delen hebben meegeschreven en die werd gevraagd voorafgaand aan de commentaarfase schriftelijk te reageren op onderdelen van de concepttekst. Deze adviseurs konden tevens worden gevraagd om tijdens een werkgroepbijeenkomst mee te denken over een specifieke uitgangsvraag. De werkgroep werd methodologisch en organisatorisch ondersteund door het technisch team van het Trimbos-instituut. Dit technisch team bestond uit een projectleider, informatiespecialist, literatuur reviewers, een notulist en een projectassistente. Onderstaande schema's geven een overzicht van de samenstelling van de werkgroep, de adviseurs en het ondersteunend technisch team. Alle werkgroepleden rapporteerden bij aanvang hun mogelijke belangenverstrengelingen en aan het begin van elke vergadering werd hen gevraagd of hier wijzigingen in waren opgetreden.
Leden Werkgroep (op alfabetische volgorde)
|
|
Naam |
Organisatie |
Beroepsvereniging |
|
1. |
Ton van Balkom (voorzitter) |
GGZinGeest AmsterdamUMC (VUMC) |
Psychiater, NVvP |
|
2. |
Neeltje Batelaan (vice-voorzitter) |
GGZinGeest AmsterdamUMC (VUMC) |
Psychiater, NVvP |
|
3. |
Martin Beeres |
Radboud MC |
Huisarts, NHG |
|
4. |
Gert-Jan Hendriks |
Pro Persona |
Psychiater, NVVP (ouderen) |
|
5. |
Mirjam Kampman |
Pro Persona |
Psycholoog, NIP (?) |
|
6. |
Tessa Magnée |
Huisartspraktijk |
POH-GGZ, LVPOHGGZ |
|
7. |
Inez Mijsberg |
Dimence |
Verpleegkundige, V&VN |
|
8. |
Maaike Nauta |
RUG |
Psycholoog, NIP (?) (kinderen) |
|
9. |
Lieke van Noord |
Angst, Dwang en Fobie Stichting |
Ervaringsdeskundige |
|
10. |
Patricia van Oppen |
GGZinGeest AmsterdamUMC (VUMC) |
Psycholoog, NVGzP |
|
11. |
Koen Schruers |
Maastricht University |
Psychiater, NVvP |
|
12. |
Sako Visser |
UVA |
Psycholoog, NIP |
|
13. |
Irene van Vliet |
LUMC |
Psychiater, NVvP |
Adviseurs
|
Hoofdstuk |
Naam |
Organisatie |
Beroep |
|
Farmacotherapie |
Chaim Huyser |
Levvel |
Kinder-en jeugd psychiater |
|
Werkhervatting |
Irene Lindenburg |
UWV |
Verzekeringsarts, NVVG |
|
Werkhervatting |
Giny Norder |
Arbo Unie |
Bedrijfsarts, NVAB |
|
Farmacotherapie / Neuromodulatie |
Chris Bervoets |
UPC KU Leuven |
Psychiater |
|
Onderhoudsbehandeling (coauteur van dit hoofdstuk) |
Leonieke Kranenburg |
Erasmus MC |
Psycholoog |
Methodologische ondersteuning
|
Naam
|
Ondersteuning |
|
Danielle van Duin / Piet Post |
Projectleider, Trimbos-instituut |
|
Egbert Hartstra |
Reviewer, Trimbos-instituut |
|
Matthijs Oud |
Reviewer, Trimbos-instituut |
|
Elena Vos |
Reviewer, Trimbos-instituut |
|
Erika Papazoglou |
Reviewer, Trimbos-instituut |
|
Bram Zwanenburg |
Reviewer, Trimbos-instituut |
|
Lex Hulsbosch |
Reviewer, Trimbos-instituut |
|
Rikie Deurenberg |
Informatiespecialist, namens Trimbos-instituut |
|
Chris van der Grinten |
Notulist, namens Trimbos-instituut |
|
Joyce Huls / Nelleke van Zon / Isa Reijgersberg |
Project assistent, Trimbos-instituut |
In totaal kwam de werkgroep Angststoornissen voorafgaand aan de commentaarfase 17 keer bijeen in een periode 30 maanden (november 2020 - april 2023). Daarnaast kwamen zij in zogeheten ‘topic-groepen’ nog in subgroepjes bijeen. In deze periode werden de stappen van de methodiek voor evidence-based richtlijnontwikkeling (EBRO) doorlopen. De informatiespecialist verrichtte in overleg met de werkgroepleden op systematische wijze literatuuronderzoek en de reviewers maakten een selectie in de gevonden onderzoeken (zie voor informatie over de zoekstrategie en de selectiecriteria: het reviewprotocol). De reviewers beoordeelden de kwaliteit en inhoud van de aldus verkregen literatuur en verwerkten deze in evidence tabellen, GRADE profielen, beschrijvingen van de wetenschappelijke onderbouwing en wetenschappelijke (gewogen) conclusies. Leden van de werkgroep gingen op basis van de gevonden literatuur met elkaar in discussie over praktijkoverwegingen (beschreven in de sectie “Praktijkoverwegingen”) en aanbevelingen. De werkgroepleden schreven samen met het technisch team van het Trimbos-instituut de concepttekst, welke ter becommentariëring openbaar is gemaakt. De ontvangen commentaren zijn verwerkt in een commentaartabel, die tijdens een werkgroepbijeenkomst is besproken. Na het doorvoeren van op deze bijeenkomst voorgestelde wijzigingen is de definitieve richtlijn aan de opdrachtgever aangeboden.
Methode ontwikkeling
Evidence based
Implementatie
Recent onderzoek laat zien dat er bij trajecten rond kwaliteit van zorg voornamelijk aandacht is voor de ontwikkeling van de kwaliteitstandaard. Planmatige opgezette en onderbouwde invoering komt maar heel beperkt van de grond. Hierop dient gericht te worden aangestuurd door financiers, zodat hier al bij de start geld voor beschikbaar is. De Regieraad voor richtlijntrajecten onderschrijft dan ook een programmatische aanpak van de ontwikkeling, invoering én evaluatie van kwaliteitsstandaarden inclusief (financiële en organisatorische) middelen, om het gebruik van de standaarden te stimuleren, monitoren en evalueren. TNO, CBO en het Trimbos-instituut besloten deze opdracht samen uit te voeren, met als doel de complementaire inzichten en expertise te vertalen in een gemeenschappelijke visie op richtlijnen en andere kwaliteitsstandaarden. Dit resulteerde in een praktisch instrument voor een analyse van richtlijntrajecten: Kwaliteit Richtlijnontwikkeling, Invoering en Evaluatie (KRIE).
Werkwijze
Afbakening
Deze richtlijn betreft diagnostiek en behandeling van mensen met een angst- en of dwangstoornis. Studies over alle levensfases (kinderen, adolescenten, volwassenen en ouderen) zijn meegenomen. In de richtlijn is gezocht naar meta-analyses en belangrijke gecontroleerde studies van 2013 tot en met heden (2022). Nog niet gepubliceerde onderzoeken zijn niet meegenomen (wel onderzoeken 'in press'). Zie voor meer informatie over de afbakening van de richtlijn in de bijlagen. Per hoofdstuk is een bijlage opgenomen met toelichting over de gebruikte reviewstrategie (reviewprotocollen per uitgangsvraag).
Uitgangsvragen
De richtlijn is ontwikkeld op geleide van uitgangsvragen, die gebaseerd zijn op knelpunten die worden ervaren rondom samenwerking, diagnostiek en behandeling van mensen met een angst- of dwangstoornis.
De richtlijn is geen leerboek waarin zoveel mogelijk beschikbare kennis over een onderwerp wordt opgenomen, maar een document met praktische aanbevelingen rondom knelpunten uit de praktijk. Dat betekent dat praktijkproblemen het uitgangspunt zijn van de teksten in de richtlijn. Er wordt niet ingegaan op de vraag door wie die problemen moeten worden aangepakt of opgelost. De richtlijn is een document waarin staat hoe optimale diagnostiek en behandeling er inhoudelijk uitziet en in welke vorm een interventie het beste aangeboden kan worden. In deze richtlijn worden de hieronder beschreven ‘klinische uitgangsvragen’ behandeld in de verschillende hoofdstukken.
Uitgangsvragen in de richtlijn Angststoornissen
|
Hoofdstuk |
Uitgangsvragen |
|
Hoofdstuk 3 Classificatie en Diagnostiek |
|
|
Hoofdstuk 4 Psychotherapie (breed) |
|
|
Hoofdstuk 5 EMDR bij angst |
|
|
Hoofdstuk 6 Vorm van aanbieden |
|
|
Hoofdstuk 7 Farmacotherapie
|
|
|
Hoofdstuk 8 Combinatiebehandeling |
|
|
Hoofdstuk 9 Neuromodulatie |
|
|
Hoofdstuk 10 Maatschappelijk participatie / werkhervatting |
|
|
Hoofdstuk 11 Onderhoudsbehandeling |
|
|
Hoofdstuk 12 Co-morbiditeit |
|
Methode: wetenschappelijke onderbouwing
De richtlijn Angststoornissen is ontwikkeld volgens de methodiek van de evidence based richtlijnontwikkeling (EBRO).
Zoekstrategie
Om de klinische uitgangsvragen te beantwoorden is door de informatiespecialist, in overleg met de werkgroepleden, op systematische wijze literatuuronderzoek verricht en is een selectie gemaakt binnen de gevonden onderzoeken volgens vooraf vastgestelde selectiecriteria. Er is gezocht naar bestaande (buitenlandse) evidence-based richtlijnen voor de zorg aan mensen met angststoornissen en dwangstoornisseen, systematische reviews en oorspronkelijke onderzoeken. In de literatuursearches is gezocht naar literatuur in de Engelse, Nederlandse, Franse, en Duitse taalgebieden. Voor het zoeken naar publicaties is gebruik gemaakt van de volgende informatiebronnen:
- Cochrane Database of Systematic Reviews (CDSR)
- Psychological Information Database (PsycINFO)
- PubMed
- Cumulative Index to Nursing and Allied Health Literature (CINAHL)
- Excerpta Medica database (Embase)
Selectiestrategie
Bij de selectie van artikelen zijn de volgende criteria gehanteerd:
- Geeft het onderwerp van het gevonden onderzoek voldoende antwoord op de uitgangsvraag: worden de binnen GRADE vastgestelde kritische en belangrijke uitkomstmaten in het onderzoek geëvalueerd? (zie voor meer informatie over GRADE verderop in deze paragraaf);
- Sluit de doelgroep van het gevonden onderzoek voldoende aan bij de doelgroep van de richtlijn;
- Is er sprake van een meta-analyse, systematic-review, randomised controlled trial (RCT), cohort onderzoek, cross-sectioneel onderzoek, patiëntcontrole onderzoek of wetenschappelijke verantwoord kwalitatief onderzoek? Bij een longitudinaal onderzoek: Is er sprake van een voldoende lange follow-up periode?;
- Zie voor meer informatie over de zoekstrategie de bijlagen per hoofdstuk en voor meer informatie over de selectiecriteria per uitgangsvraag de reviewprotocollen in de bijlagen per hoofdstuk.
Beoordeling van de kwaliteit van het bewijs
Studies werden door twee personen beoordeeld op het risico op bias met behulp van de Cochrane Collaboration Risico van Bias Assessment Tool (Higgins 2008). Elke studie werd gewaardeerd op de wijze van randomisatie en toewijzing; blindering van de deelnemers, beoordelaars, en therapeuten; gehanteerde methode om met voortijdig stoppen met de behandeling van deelnemers om te gaan; en of alle uitkomsten zijn gerapporteerd. Risico op bias kon als hoog (serieuze kans op beïnvloeding van het resultaat), laag (waarschijnlijk geen invloed op het resultaat), of onduidelijk worden beoordeeld.
Voor het bewijs rondom interventies is daarna het bewijs van de onderzoeken per uitkomstmaat gegradeerd met behulp van GRADE[1]. De kwaliteit van het bewijs kent daarbij vier niveaus, te weten; zeer laag, laag, matig en hoog. In deze richtlijn is gekozen om de GRADE niveaus weer te geven met behulp van de volgende neutrale en internationaal toepasbare weergave:
[1] GRADE: Grading of Recommendations Assessment, Development and Evaluation
|
Hoog |
|
|
Matig |
|
|
Laag |
|
|
Zeer laag |
|
Het studiedesign bepaalt de uitgangspositie van de kwaliteit van bewijs. Gerandomiseerde, gecontroleerde studies (RCT's) hebben over het algemeen meer bewijskracht dan observationele studies. Daarom is hun uitgangspositie hoog, terwijl de uitgangspositie van observationele studies laag is. De kwaliteit van het bewijs per uitkomstmaat wordt, behalve door de methodologische kwaliteit van de individuele onderzoeken, ook bepaald door andere factoren, zoals de mate van consistentie van de gevonden resultaten uit de verschillende onderzoeken en de precisie van de gevonden uitkomst (zie tabel 1).
Tabel 1 GRADE: Factoren voor downgraden en upgraden
Het niveau van de kwaliteit van het bewijs (zeer laag, laag, matig en hoog) verwijst naar de mate van vertrouwen dat men heeft in de schatting van het effect van een behandeling.
|
We downgraden het niveau van de kwaliteit van bewijs van studies met een hoge uitgangspositie (RCT’s), bij: |
We upgraden het niveau van de kwaliteit van bewijs van observationele studies bij: |
|
|
|
|
|
|
Standaard is SMD van -0,2 tm 0,2 niet klinisch relevant en bij een RR/OR is dit 0,75 tm 1,25.
Bij een Mean Difference tussen groepen wordt uit het Minimal Important Clinical Difference (MICD)van de vragenlijst gehanteerd. Is deze niet voorhanden dan moet de evidentie op minimaal 300 personen zijn gebaseerd. |
|
|
|
[2] Het blinderen van deelnemers en therapeuten is in deze richtlijn niet meegenomen in de beoordeling van studies rond psychosociale niterventies, omdat blinderen van de deelnemers en therapeuten niet goed mogelijk is bij deze interventies.
Netwerk meta-analyse
In recente jaren wordt er naast de traditionele meta-analyses steeds meer gebruik gemaakt van netwerk meta-analyses (NMA). De voordelen van een NMA is dat er vergelijkingen tussen interventies gemaakt kunnen worden die in de losse geïncludeerde studies niet direct met elkaar zijn vergeleken (indirecte vergelijkingen), alle evidentie in het model wordt meegenomen wat leidt tot verbeterde precisie bij het schatten van de interventie effecten. Deze indirecte vergelijkingen zijn echter wel gevoelig voor variabiliteit en verschillen tussen de geïncludeerde studies waardoor het van belang is dat er zorg gedragen wordt dat er geen grote heterogeniteit en inconsistentie in het model aanwezig is. Dit kan deels voorkomen worden door het includeren van studies waarbij er geen grote verschillen zijn in populatiekenmerken. Voor het bepalen van de kwaliteit van bewijs afkomstig uit een NMA is men afhankelijk van op welke wijze de auteurs de NMA hebben uitgevoerd (gemaakte aannames, uitgevoerde analyse, rapporteren van onderliggende informatie, rapporteren van CINeMA scores). De CINeMA methode heeft gelijkenissen met de GRADE methode maar is toegespitst op het gebruik bij NMA. Waar mogelijk worden deze CiNeMA scores gebuikt in de huidige richtlijn. Mochten deze ontbreken wordt er door de reviewers gekeken of de heterogeniteit en inconsistentie van het model worden gerapporteerd, mocht dit niet het geval zijn dan wordt de NMA niet meegenomen. Wanneer deze informatie wel aanwezig is wordt deze meegenomen in de GRADE beoordeling en er wordt een narratieve schatting van het risico op vertekening van uitkomsten door gebreken in de onderzoeksopzet gemaakt (Risk of Bias). . Mocht er sprake zijn van verhoogde heterogeniteit dan wordt hier voor gedowngrade en wanneer er sprake is van verhoogde inconsistentie dan wordt de NMA niet meegenomen.
Samenvatten van resultaten in ‘evidence tabel’ en ‘forest plot’
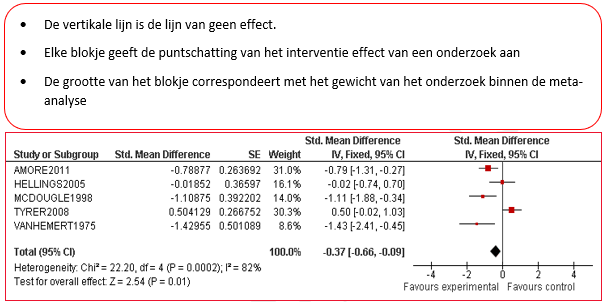
Van elk artikel is een samenvatting gemaakt in een zogenaamde 'evidence tabel', waarin de belangrijkste kenmerken van individuele onderzoeken zijn opgenomen (bij een RCT zijn dat bijvoorbeeld het doel van het onderzoek, het onderzoeksdesign, patiëntkenmerken, interventies, uitkomstmaten en de resultaten). Bij de uitgangsvragen over interventies is voor elke kritische uitkomstmaat een meta-analyse uitgevoerd, om de omvang van het klinisch effect van de interventie samen te vatten. De data uit oorspronkelijke onderzoeken worden hiervoor verwerkt in een forest plot, welke een grafische weergave van de meta-analyse geeft (zie tabel 2 voor een voorbeeld van een forest plot).
Tabel 2 Voorbeeld van een forest plot met toelichting
Wanneer er onvoldoende data beschikbaar waren om een meta-analyse uit te voeren, stelden de reviewers in enkele gevallen een narratieve (beschrijvende) review van het beschikbare bewijs op (zonder ‘gepoolde’ resultaten en berekening van mate van heterogeniteit, maar met een beschrijving van de kwaliteit). De kwaliteitsbeoordeling en een samenvattende beschrijving van de verschillende onderzoeken welke zijn geselecteerd vanuit de systematische literatuur search worden voor elke uitgangsvraag beschreven onder het kopje ‘wetenschappelijke onderbouwing’[3].
[3] Wat effectgroottes in de evidence tabellen en forest plots betreft: SMD's (standard mean differences) werden als klein beschouwd (0,2 ⩽ SMD < 0,5), matig (0,5 ⩽ SMD < 0,8) of groot (SMD ⩾ 0,8) (Cohen, 1988).
Conclusies
De formulering van de conclusies, gebaseerd op de studies uit de systematische literatuur search, is afgestemd op het GRADE niveau (zie tabel 3). Deze formulering sluit ook aan bij de ‘levels of evidence’ welke indeling (niveau 1 t/m 4) voorheen werd gebruikt in onder andere de multidisciplinaire richtlijn Schizofrenie.
Tabel 3 Formulering conclusies n.a.v. GRADE niveau
|
GRADE |
Levels of evidence |
Formulering conclusies |
|
|
Niveau 1 |
“Het is aangetoond dat…” |
|
|
Niveau 2 |
“Het is aannemelijk dat…” |
|
|
Niveau 3 |
“Er zijn aanwijzingen dat…” |
|
|
Niveau 4 |
“Er zijn voorzichtige aanwijzingen dat…” |
Van conclusies naar aanbevelingen: praktijkoverwegingen
Naast het wetenschappelijk bewijs bepalen enkele andere factoren mede of een instrument of behandeling wordt aanbevolen.
Mee te wegen factoren om te bepalen of een instrument of behandeling wordt aanbevolen:
|
1. Kwaliteit van bewijs Hoe hoger de algehele kwaliteit van het bewijs, des te waarschijnlijker wordt het formuleren van een sterke (positieve of negatieve) aanbeveling. |
|
2. Balans tussen gewenste en ongewenste effecten Hoe groter het verschil is tussen de gewenste en ongewenste effecten, des te waarschijnlijker wordt het formuleren van een sterke (positieve of negatieve) aanbeveling. Hoe kleiner dit verschil of hoe meer onzekerheid over de grootte van het verschil, des te waarschijnlijker wordt het formuleren van een conditionele aanbeveling. Toelichting:
|
|
3. Patiëntenperspectief Hoe groter de uniformiteit in waarden en voorkeuren van patiënten bij het afwegen van de voor- en nadelen van een interventie, des te waarschijnlijker wordt het formuleren van een sterke (positieve of negatieve) aanbeveling. De teksten onder het kopje ‘patiëntenperspectief’ zijn geschreven door de vertegenwoordiger van de patiëntenorganisatie: de Angst, Dwang en Fobie Stichting. Het is steeds gegaan om informele vragenrondes onder leden van het wetenschapspanel en de topicgroepen van deze organisatie. Gemiddeld zijn zo’n 30 à 40 personen bevraagd. |
|
4. Professioneel perspectief Hoe groter de uniformiteit in waarden en voorkeuren van professionals ten aanzien van de toepasbaarheid van een interventie, des te waarschijnlijker wordt het formuleren van een sterke (positieve of negatieve) aanbeveling. Toelichting:
De teksten onder het kopje ‘professioneel perspectief’ zijn geschreven door de leden van de richtlijncommissie. |
|
5. Middelenbeslag Hoe minder middelen er worden gebruikt (m.a.w. hoe lager de kosten van een interventie zijn vergeleken met de beschouwde alternatieven en andere kosten gerelateerd aan de interventie), des te waarschijnlijker wordt het formuleren van een sterke aanbeveling. Hoe meer onzekerheid over het middelenbeslag, des te waarschijnlijker wordt een conditionele aanbeveling. |
|
6. Organisatie van zorg Hoe meer onzekerheid of de geëvalueerde interventie daadwerkelijk op landelijke schaal toepasbaar is, des te waarschijnlijker wordt het formuleren van een conditionele aanbeveling. Toelichting:
|
Aanbevelingen
Afhankelijk van het bewijs en bovenstaande factoren kun je een instrument of behandeling wel of niet aanbevelen. We maken daarbij onderscheid tussen zwakke en sterke aanbevelingen. In het geval van een sterke aanbeveling zou je behandeling X voor alle patiënten met Y willen aanbevelen. Bij een zwakke aanbeveling is dit bijvoorbeeld afhankelijk van de voorkeuren van de patiënt in kwestie. Het is belangrijk in deze sectie expliciet te vermelden op grond waarvan een behandeling wel of niet wordt aanbevolen en ook waarom die aanbeveling zwak of sterk zou moeten zijn.
Voor de formulering van ‘sterke’ (onvoorwaardelijke) en ‘zwakke’ (voorwaardelijke) aanbevelingen is de volgende indeling aangehouden (zie tabel 4):
Tabel 4 GRADE Voorkeursformulering sterke / zwakke aanbevelingen
|
Gradering aanbeveling |
Betekenis |
Voorkeursformulering* |
|
STERK VOOR |
De voordelen zijn groter dan de nadelen voor bijna alle patiënten. Alle of nagenoeg alle geïnformeerde patiënten zullen waarschijnlijk deze optie kiezen. |
We bevelen [interventie] aan. |
|
ZWAK VOOR |
De voordelen zijn groter dan de nadelen voor een meerderheid van de patiënten, maar niet voor iedereen. De meerderheid van geïnformeerde patiënten zal waarschijnlijk deze optie kiezen. |
Overweeg [interventie], bespreek de voor- en nadelen). |
|
ZWAK TEGEN |
De nadelen zijn groter dan de voordelen voor een meerderheid van de patiënten, maar niet voor iedereen. De meerderheid van geïnformeerde patiënten zal waarschijnlijk deze optie kiezen. |
Wees terughoudend met [interventie], bespreek de voor- en nadelen). |
|
STERK TEGEN |
De nadelen zijn groter dan de voordelen voor bijna alle patiënten. Alle of nagenoeg alle geïnformeerde patiënten zullen waarschijnlijk deze optie kiezen. |
We bevelen [interventie] niet aan. |
* het gaat hier om voorkeursaanbevelingen, deze kunnen in een enkele geval afwijken. Voor bepaalde hoofdstukken is GRADE niet toegepast (bijv. Organisatie van zorg) daar zijn uit praktisch oogpunt ook de aanbevelingen niet volgens GRADE
Referenties
Cohen J (1988) Statistical Power Analysis for the Behavioral Sciences. Hillsdale, NJ: Lawrence Erlbaum Associates.
Gevers, J. K. M., & Aalst, A. van (1998). De rechter en het medisch handelen (3e druk). Deventer: Kluwer.
Higgins, J. P. T., Green, S., & Cochrane Collaboration (2008). Cochrane handbook for systematic Reviews of interventions. Chichester, England/Hoboken, NJ: Wiley-Blackwell.
Zoekverantwoording
Zoekstrategie– Psychotherapie
"PP med 20211214 angststoornissen CBT"
Medline
Database: Ovid MEDLINE(R) ALL <1946 to December 13, 2021>
Search Strategy:
--------------------------------------------------------------------------------
1 "angststoornissen behandeling".ti. (0)
2 anxiety disorders/ or agoraphobia/ or obsessive-compulsive disorder/ or hoarding disorder/ or panic disorder/ or phobic disorders/ or phobia, social/ (66008)
3 ((panic adj1 disorder?) or (anxiety adj1 neurosis) or (anxiety adj neuros?s) or (acute adj1 stress adj1 disorder*) or (anxiety adj1 neuros*) or (stress adj1 disorder?) or (generalized adj1 anxiety adj1 disorder*)).tw,kw. (49713)
4 *anxiety disorders/ or *agoraphobia/ or *obsessive-compulsive disorder/ or *hoarding disorder/ or *panic disorder/ or *phobic disorders/ or *phobia, social/ (49297)
5 ((panic adj1 disorder?) or (anxiety adj1 neurosis) or (anxiety adj neuros?s) or (acute adj1 stress adj1 disorder*) or (anxiety adj1 neuros*) or (stress adj1 disorder?) or (generalized adj1 anxiety adj1 disorder*)).ti,kw. (19912)
6 4 or 5 (62844)
7 (dutch or english or german).la. (29637678)
8 6 and 7 (58882)
9 cognitive behavioral therapy/ or "acceptance and commitment therapy"/ or mindfulness/ (32803)
10 exp computer simulation/ or virtual reality/ (266834)
11 group?.tw,kw. (4024834)
12 person*.tw,kw. (778691)
13 internet/ or internet-based intervention/ (78610)
14 internet*.tw,kw. (62691)
15 ((acceptance adj2 commitment therap*) or (acceptance adj2 treatm*) or (cognitive adj3 therap*) or (cognitive adj3 treatm*) or cbt or icbt).ti,kw. (13515)
16 cognitive behavioral therapy/mt or "acceptance and commitment therapy"/mt or mindfulness/mt (15392)
17 10 or 11 or 12 or 13 or 14 (4957042)
18 9 and 17 (15445)
19 16 or 18 (22813)
20 8 and 19 (3701)
21 "filter medline systematic reviews".ti. (0)
22 meta analysis.pt. (148152)
23 (meta-anal$ or metaanal$).tw,kf. (222028)
24 (systematic$ adj10 (review$ or overview$)).tw,kf. (253214)
25 (quantitativ$ adj10 (review$ or overview$)).tw,kf. (11274)
26 (methodologic$ adj10 (review$ or overview$)).tw,kf. (13853)
27 medline.tw. and review.pt. (87016)
28 (pooled adj3 analy*).tw,kf. (24319)
29 "cochrane$".fc_jour. (15680)
30 or/22-29 (438505)
31 20 and 30 (330)
32 31 (330)
33 limit 32 to yr="2010 -Current" (274)
34 Program Evaluation/ (66191)
35 "quality of life"/ (228532)
36 Social Participation/ (3014)
37 Cost-Benefit Analysis/ (87570)
38 (benifit? or gain* or efficacy or effectiven*).ti,kw. (321246)
39 (benifit? or gain* or efficacy or effectiven*).tw,kw. (1756909)
40 34 or 35 or 36 or 37 or 39 (2039835)
41 33 and 40 (198)
42 ((posttraumatic adj stress adj disorder) or PTSD).ti,kw. (17011)
43 41 not 42 (169)
44 22 or 23 (245265)
45 43 and 44 (129)
46 "Comparing the effectiveness of individual and group therapy for students with symptoms of anxiety and depression".fc_titl. (1)
47 "Internet-Delivered Cognitive Behavioral Therapy for Anxiety Disorders in Open Community Versus Clinical Service".fc_titl. (1)
48 45 and 47 (1)
49 8 and (9 or 15) and 30 (466)
50 49 and (16 or 17) (337)
51 50 and 44 (245)
52 limit 51 to yr="2010 -Current" (204)
53 ((posttraumatic adj stress adj disorder) or post?traumatic or PTSD).ti,kw. (25682)
54 52 not 53 (173)
Database: Embase <1974 to 2021 December 10>
Search Strategy:
--------------------------------------------------------------------------------
1 "psychotherapie angst".ti. (0)
2 anxiety disorder/ or acute stress disorder/ or anxiety neurosis/ or generalized anxiety disorder/ or exp obsessive compulsive disorder/ or exp panic/ or phobia/ or separation anxiety/ (157185)
3 ((panic adj1 disorder?) or (anxiety adj1 neurosis) or (anxiety adj neuros?s) or (acute adj1 stress adj1 disorder*) or (anxiety adj1 neuros*) or (stress adj1 disorder?) or (generalized adj1 anxiety adj1 disorder*)).tw,kw. (61600)
4 *anxiety disorder/ or *acute stress disorder/ or *anxiety neurosis/ or *generalized anxiety disorder/ or exp *obsessive compulsive disorder/ or exp *panic/ or *phobia/ or *separation anxiety/ (64104)
5 ((panic adj1 disorder?) or (anxiety adj1 neurosis) or (anxiety adj neuros?s) or (acute adj1 stress adj1 disorder*) or (anxiety adj1 neuros*) or (stress adj1 disorder?) or (generalized adj1 anxiety adj1 disorder*)).ti,kw. (23922)
6 4 or 5 (79547)
7 (dutch or english or german).la. (33030116)
8 6 and 7 (74085)
9 cognitive behavioral therapy/ or cognitive behavioral stress management/ or cognitive processing therapy/ or dialectical behavior therapy/ (18548)
10 cognitive therapy/ or "acceptance and commitment therapy"/ or cognitive remediation therapy/ (46512)
11 ((acceptance adj2 commitment therap*) or (acceptance adj2 treatm*) or (cognitive adj3 therap*) or (cognitive adj3 treatm*)).ti,kw. (16605)
12 virtual reality/ (20919)
13 group therapy/ (19688)
14 computer simulation/ (127677)
15 web-based intervention/ (1376)
16 "Internet-Delivered Cognitive Behavioral Therapy for Anxiety Disorders in Open Community Versus Clinical Service Recruitment: Meta-Analysis".fc_titl. (1)
17 iCBT.ti,kw. (158)
18 "program impact"/ (1170)
19 exp program evaluation/ (29310)
20 group?.tw,kw. (5589925)
21 person*.tw,kw. (1010271)
22 ((internet or web*) adj2 based*).ti,kw. (14470)
23 9 or 10 or 11 (66799)
24 8 and 23 (8067)
25 "emb SR filter".ti. (0)
26 meta analysis/ (231528)
27 "systematic review"/ (323793)
28 (meta-analy$ or metaanaly$).tw,kw. (285872)
29 (systematic$ adj4 (review$ or overview$)).tw,kw. (303210)
30 (quantitativ$ adj5 (review? or overview?)).tw,kw. (6388)
31 (methodologic adj5 (overview? or review?)).tw,kw. (408)
32 (review$ adj3 (database? or medline or embase or cinahl)).tw,kw. (33281)
33 (pooled adj3 analy$).tw,kw. (36626)
34 (extensive adj3 review$ adj3 literature).tw,kw. (4249)
35 (meta or synthesis or (literature adj8 database?) or extraction).tw,kw. (1599989)
36 review.pt. (2825534)
37 35 and 36 (191788)
38 or/26-34,37 (687091)
39 24 and 38 (875)
40 12 or 13 or 14 or 15 or 17 or 18 or 19 or 20 or 21 or 22 (6516043)
41 39 and 40 (340)
42 26 or 28 (331822)
43 41 and 42 (236)
44 43 (236)
45 limit 44 to yr="2010 -Current" (183)
46 exp *program evaluation/ (5405)
47 "quality of life"/ (532828)
48 social participation/ (7814)
49 adverse outcome/ or exp *disease course/ or exp *disease severity/ (672981)
50 *adverse event/ (11536)
51 *disease management/ (5862)
52 or/46-51 (1209861)
53 45 and 52 (39)
54 ((posttraumatic adj stress adj disorder) or PTSD).ti,kw. (21690)
55 45 not 54 (159)
56 55 (159)
57 limit 56 to conference abstract status (6)
58 56 not 57 (153)
Database: APA PsycInfo <1806 to November Week 5 2021>
Search Strategy:
--------------------------------------------------------------------------------
1 "angststoornissen en cbt".ti. (0)
2 anxiety disorders/ or generalized anxiety disorder/ or exp obsessive compulsive disorder/ or panic attack/ or panic disorder/ or phobias/ or separation anxiety disorder/ or trichotillomania/ or social anxiety/ (54310)
3 ((panic adj1 disorder?) or (anxiety adj1 neurosis) or (anxiety adj neuros?s) or (acute adj1 stress adj1 disorder*) or (anxiety adj1 neuros*) or (stress adj1 disorder?) or (generalized adj1 anxiety adj1 disorder*)).ti,id. (35377)
4 *anxiety disorders/ or *generalized anxiety disorder/ or exp *obsessive compulsive disorder/ or *panic attack/ or *panic disorder/ or *phobias/ or *separation anxiety disorder/ or *trichotillomania/ or *social anxiety/ (46938)
5 3 or 4 (72296)
6 (dutch or german or english).la. (4790748)
7 5 and 6 (67900)
8 cognitive behavior therapy/ or "acceptance and commitment therapy"/ or cognitive processing therapy/ or prolonged exposure therapy/ (24057)
9 ((acceptance adj2 commitment therap*) or (acceptance adj2 treatm*) or (cognitive adj3 therap*) or (cognitive adj3 treatm*) or cbt or icbt).ti,id. (31576)
10 computer simulation/ or exp virtual reality/ (14562)
11 group?.tw,id. (945083)
12 group psychotherapy/ (20443)
13 individual psychotherapy/ (3142)
14 online therapy/ (3465)
15 (individual* or online).ti,id. (146513)
16 or/10-15 (1068609)
17 8 or 9 (36381)
18 7 and 16 and 17 (2016)
19 "psycinfo SR filer".ti. (0)
20 (meta-anal* or metaanal*).tw. (44235)
21 (quantitativ* adj5 (review* or overview*)).tw. (2847)
22 (quantitativ* adj5 (review* or overview*)).id. (73)
23 (systematic* adj5 (review* or overview*)).tw,id. (43724)
24 (methodolo* adj5 (review* or overview*)).tw,id. (7524)
25 ((medline or cochrane) adj5 (review* or overview*)).tw,id. (3277)
26 (literature adj5 (overview or review)).tw,id. (86849)
27 (synthes* adj3 (literature* or research or studies or data)).tw,id. (10622)
28 (pooled adj5 analys*).tw,id. (2672)
29 (data adj2 pool*).tw,id. (2593)
30 ((hand or manual* or database* or computer* or electronic*) adj2 search*).tw,id. (13134)
31 "literature review"/ or meta analysis/ (27820)
32 "systematic review"/ (664)
33 or/20-32 (170402)
34 meta analysis/ (5110)
35 20 or 34 (44389)
36 18 and 35 (124)
37 36 (124)
38 limit 37 to yr="2010 -Current" (102)
39 38 (102)
40 limit 39 to all journals (98)
41 ((posttraumatic adj stress adj disorder) or PTSD).ti,id. (28904)
42 40 not 41 (76)
Cochrane search
Search Name: PP 20211213 angstoornissen behandeling met EMDR
Last Saved: 13/12/2021 12:04:02
Comment: EMDR
ID Search
#1 (panic NEAR/1 disorde*):ti,ab,kw
#2 MeSH descriptor: [Panic Disorder] explode all trees
#3 (panic NEAR/1 disorde*):ti,kw
#4 #2 or #3
#5 Agoraphobi*:ti,kw
#6 MeSH descriptor: [Agoraphobia] explode all trees
#7 #5 or #6
#8 MeSH descriptor: [Phobia, Social] explode all trees
#9 (social NEAR/2 phobi*):ti,kw
#10 #8 or #9
#11 (generalized NEAR/2 anxiety NEAR/2 disord*):ti,kw
#12 (generalised NEAR/2 anxiety NEAR/2 disord*):ti,kw
#13 #11 or #12
#14 (specific NEAR/2 phobic*):ti,kw
#15 MeSH descriptor: [Phobic Disorders] this term only
#16 MeSH descriptor: [Cognitive Behavioral Therapy] explode all trees
#17 ((acceptance NEAR/2 commitment therap*) or (acceptance NEAR/2 treatm*) or (cognitive NEAR/3 therap*) or (cognitive NEAR/3 treatm*) or cbt or icbt):ti,kw
#18 #16 or #17
#19 #1 or #2 or #3 or #5 or #6 or #8 or #9 or #11 or #12 or #14 or #15
#20 #19 and #18
#21 emdr:TI
#22 MeSH descriptor: [Eye Movement Desensitization Reprocessing] explode all trees
#23 #19 and (#21 or #22)