EMDR bij Angst- en Dwangstoornissen
Uitgangsvraag
Wat is de effectiviteit van EMDR bij de behandeling van angst- en de obsessieve-compulsieve stoornissen (dwangstoornis).
Aanbeveling
EMDR wordt vooralsnog niet als eerste keuze aanbevolen in de behandeling van angststoornissen en obsessieve-compulsieve stoornissen.
Overwegingen
Kwaliteit van het bewijs
EMDR lijkt in het algemeen te resulteren in een vermindering van angstklachten (angst, fobie en paniekklachten) wanneer dit vergeleken wordt met passieve controle (wachtlijst conditie, geen behandeling). In vergelijking met actieve controle (andere vormen van therapie, exposure, antidepressiva) werd geen verschil in effect gevonden van EMDR. Echter het vertrouwen in het wetenschappelijk bewijs van de effectiviteit van de inzet van EMDR bij angstklachten (PTSS uitgezonderd) is klein, aangezien er weinig studies zijn verricht, deze niet groot van omvang zijn en kwalitatief niet erg goed zijn uitgevoerd.
De hoeveelheid aan onderzoek dat gedaan is naar de werking van EMDR bij een patiëntengroep met specifiek een DSM classificatie van een angststoornis is gering. De meeste studies maken gebruik van relatief kleine samples wat de onzekerheid van de resultaten verhoogt. De besproken meta-analyses includeerden studies met een heterogene patiëntengroep waarbij er naast mensen met een formele DSM-III/IV angstclassificatie, in ongeveer de helft van de studies mensen werden geïncludeerd op basis van cutoff scores op zelfrapportage vragenlijsten. Deze groep had geen formeel gediagnostiseerde angststoornis maar rapporteerde wel verhoogde angstklachten. Het uitblijven van goede diagnostiek in een groot deel van de studies maakt het lastig uitspraken te doen voor de klinische praktijk, waar wel diagnostiek wordt gedaan en alleen stoornissen worden behandeld.
Daarnaast werd er in één meta-analyse een RCT geïncludeerd waar een aanzienlijk deel van de deelnemers een PTSS diagnose had, wat de resultaten heeft beïnvloed en het moeilijker maakt om te generaliseren naar andere angststoornissen. Verder werd er in één van de meta-analysen één RCT met mensen met OCS geïncludeerd, wat binnen de DSM 5 geen angststoornis meer is. Als laatste werden bij sommige studies alleen specifieke fobieën (met name spinnen fobie) geïncludeerd. Hierdoor is er sprake van indirect bewijs omdat de populatie niet gelijk is aan degenen die binnen de GGZ behandeld worden. Verder werden in de studies een verscheidenheid aan angststoornissen meegenomen, uiteenlopend van specifieke fobieën (veelal spinnenfobie), paniekstoornis, tot aan faalangst (geen formele DSM diagnose), waardoor er sprake is van verhoogde heterogeniteit. Bij een groot deel van het gedane onderzoek was er tevens sprake van een verhoogde risk of bias. Zo was in sommige gevallen de randomisatieprocedure niet duidelijk of voldoende gecontroleerd en was er sprake van een selectieve terugkoppeling van de bevindingen. Ten slotte, werd bij een meerderheid van de studies EMDR toegepast met oogbewegingen, maar bij een deel van de studies iets anders, zoals audio-tikjes of taps, wat de generaliseerbaarheid van de bevindingen vermindert.
Aanvullend bewijs
Gebruik van EMDR bij kinderen en adolescenten.
Bij kinderen werd de effectiviteit van EMDR onderzocht in twee studies met relatief kleine groepen meisjes met spinnenfobie, die geen andere psychische problemen hadden (Muris et al., 1997; Muris et al., 1998). EMDR en exposure hadden beide een positief effect op zelfrapportage van angst, terwijl exposure in vivo meer effect had op daadwerkelijk vermijdingsgedrag (Muris 1997; 1998). De conclusie van deze beide studies is dat exposure in vivo behandeling van eerste keus zou moeten zijn bij kinderen met spinnenfobie. Er zijn geen studies gevonden bij kinderen en adolescenten met andere angststoornissen dan spinnenfobie.
Patiëntenperspectief
Patiënten met een angststoornis of een dwangstoornis hebben blijkens een informele inventarisatie binnen de ADF-vereniging (de patiëntenvereniging voor Angst, Dwang en Fobieklachten) wisselende ervaringen met EMDR opgedaan. Vaak blijkt EMDR hen weinig te helpen, maar soms helpt het heel goed. Enkele mensen hebben goede ervaringen met de flash forward: EMDR geconcentreerd op angstige verwachtingen over concrete situaties die men in de toekomst verwacht.
Patiënten ervaren EMDR als een intensieve en zware behandeling. De behandeling lijkt op het eerste gezicht laagdrempelig, maar is dat dus niet. Het is daarom belangrijk om geen EMDR te doen als iemand in een slechte periode zit. EMDR moet plaatsvinden op een moment dat een patiënt de energie en rust heeft om de therapie te ondergaan.
Niet altijd is er sprake van een rustmoment na afloop van de EMDR-sessie (‘even weer landen in het hier en nu’) of van nagesprekken met de behandelaar om de opgedane ervaringen te verwerken. Dat vinden patiënten een groot gemis. Als nagesprekken wel plaatsvinden worden ze zeer gewaardeerd.
Tot slot: het is belangrijk dat de behandeling vooraf goed aan de patiënten wordt uitgelegd.
Professioneel perspectief
Er bestaat een duidelijke discrepantie tussen het weinige bewijs voor de effectiviteit van EMDR bij angst en dwang en het veelvuldig gebruik ervan in de praktijk. Er zijn veel EMDR-therapeuten werkzaam in de klinische praktijk, die niet alleen EMDR inzetten voor PTSS, maar ook bij o.a. angst- en dwangstoornissen. EMDR wordt vaak ingezet door professionals, vaak als onderdeel van een (CGT) behandeling, soms ook als losse interventie. Voor behandelaren lijkt het een acceptabele interventie. In het veelgebruikte handboek EMDR wordt beschreven dat EMDR geïndiceerd kan zijn wanneer er een duidelijke negatieve herinnering is.
Het risico van het inzetten van een interventie zonder duidelijke evidentie voor de werkzaamheid ervan, is dat patiënten mogelijk een interventie wordt onthouden die wél effectief zou zijn en het zou ook kunnen leiden tot ontmoediging en verlies van vertrouwen in psychologische interventies.
Als voorbeeld: in een onderzoek van Staring et al (2016) bij mensen met een angststoornis werd de effectiviteit van EMDR vergeleken met COMET, waarbij beide interventie waren gericht op een negatief zelfbeeld. COMET bleek 2.5 maal effectiever. Dat heeft bij behandelaren en opleiders geleid tot terughoudendheid bij het inzetten van EMDR bij een negatief zelfbeeld.
In de praktijk wordt EMDR ook wel ingezet voor zogenaamd “preverbaal trauma”, ook bij (jonge) kinderen, adolescenten en volwassenen met angststoornissen. Er is geen wetenschappelijke empirische literatuur beschikbaar ten aanzien van het effect ervan.
Er is een duidelijke noodzaak voor meer wetenschappelijk onderzoek naar de effectiviteit van EMDR bij angst- en dwangstoornissen, omdat onduidelijk is of deze interventie effectief is bij andere problematiek dan PTSS.
Middelenbeslag
EMDR is een vrij korte geprotocolleerde interventie, wat de interventie financieel aantrekkelijk maakt.
Voor behandelaren geldt dat ze een uitgebreide training dienen te volgen en een supervisietraject voordat de interventie kan worden toegepast. Voor kinderen en adolescenten zijn aparte cursussen en supervisietrajecten.
Onderbouwing
Eye movement desentization and reprocessing (EMDR) is een in de klinische praktijk frequent gebruikte behandelmethode.
EMDR is een bewezen effectieve behandelmethode voor PTSS (posttraumatische stress stoornis) (zie ook Zorgstandaard Trauma- en Stressorgerelateerde Stoornissen, 2018). EMDR wordt in de klinische praktijk ook toegepast bij angststoornissen en obsessieve-compulsieve stoornissen. Een motief voor het gebruik van EMDR zou zijn dat bij deze aandoeningen vaak sprake is van negatieve herinneringen, die een traumatisch karakter kunnen hebben.
EMDR is geprotocolleerde behandeling waarbij traumatische beelden (targets) worden opgeroepen. Vervolgens worden er externe stimuli aangeboden, zoals het volgen van de vingers van de therapeut of een lampje dat heen en weer gaat op een lichtbalk. De oogbewegingen leiden tot desensitisatie van de negatieve gevoelens en emotionele spanning bij het traumatische beeld. Soms wordt een target van een negatieve herinnering aan een moment dat de angst of de dwang sterk was gekozen als focus van EMDR. Een andere benadering bij angst of dwang is om een (imaginair)rampbeeld als target te kiezen (zgn flashforward; de Jongh & ten Broeke, 2018). Ook negatieve herinneringen aan situaties waarin het zelfbeeld laag was (Staring et al., 2016) of negatieve herinneringen aan momenten dat bijvoorbeeld de dwang heel heftig was (Rijkeboer, ten Broeke & Koekebakker, 2016) kunnen target van EMDR zijn.
De externe stimuli kunnen aangeboden worden door middel van geluiden (tikjes) of lichamelijke aanrakingen (taps) of een combinatie daarvan (al dan niet met oogbewegingen). Het idee is dat door het aanbieden van deze externe stimuli het werkgeheugen extra belast wordt, waardoor de emotionaliteit van de herinnerde beelden wordt verlaagd. (zie ook: Handboek EMDR; De Jongh & Ten Broeke, 2018).
Effect EMDR bij angstklachten in vergelijking met passieve controlecondities (wachtlijst, geen behandeling, geen oog beweging)
|
⨁◯◯◯ |
In vergelijking met een passieve controle lijkt EMDR te resulteren in een grotere vermindering van angst- en fobieklachten, maar het wetenschappelijk bewijs is zeer onzeker vanwege het beperkte aantal studies, het totaal aantal proefpersonen en de kwaliteit van deze studies. Cuijpers et al., 2020; Yunitri et al., 2020 |
Effect EMDR bij angstklachten in vergelijking met actieve controlecondities (gebruikelijke behandeling, CGT of antidepressiva)
|
⨁◯◯◯ |
In vergelijking met een actieve controle lijkt EMDR niet te resulteren in een grotere vermindering van angst- en fobieklachten, maar het wetenschappelijk bewijs is zeer onzeker vanwege het beperkte aantal studies, het totaal aantal proefpersonen en de kwaliteit van deze studies. (gebruikelijke behandeling, CGT, exposure, antidepressiva). Yunitri et al., 2020 |
Resultaten
Hieronder volgt een beschrijving van de gevonden reviews.
Beschrijving Yunitri2020
In een meta-analyse uitgevoerd door Yunitri en collega’s (2020) werden 17 RCT’s geïncludeerd (gepubliceerd tussen 1994 en 2018) waarin EMDR (n=327) werd vergeleken met diverse controlecondities (n=320). De gemiddelde leeftijdsrange van deze studies lag tussen de 11,55 en 66,07 jaar en 72.3% van de deelnemers was vrouw.
In tabel 1 is per RCT weergegeven of er sprake was van een DSM diagnose, alsmede de toegepaste controlecondities. Bij 7 RCT’s werd de diagnose van angststoornis gebaseerd op DSM-III of DSM-IV criteria. Bij 9 RCT’s was er geen sprake van een angststoornis of obsessieve-compulsieve-stoornis, maar in deze studies waren de angstklachten vastgesteld o.b.v. cut-off criteria van een zelfrapportage vragenlijst en bij 1 studie waren de diagnostische criteria onduidelijk. In 8 RCT’s ging het over niet gespecificeerde angstklachten en in de andere RCT’s over specifieke angstklachten zoals specifieke fobie- of paniekklachten. In termen van toegepaste interventie en controlecondities hadden 8 RCT’s geen behandeling of een wachtlijst als controleconditie; 5 RCT’s vergeleken EMDR met standaardzorg (gebruikelijke behandeling); 3 RCT’s vergeleken EMDR met een actieve controleconditie (exposure in vivo, ‘computerized exposure’ en CGT). Tenslotte was bij 1 RCT niet geheel duidelijk wat de controleconditie inhield (‘geen beweging’). Gemiddeld lag de duur van een EMDR sessie tussen de 30 en 120 minuten, waarbij in het merendeel van de studies EMDR 1 keer per week werd aangeboden. Het maximale aantal aangeboden sessies per week was twee met een totaal aantal sessies variërend van 1 tot 13 sessies over de hele behandeling.
Tabel 1 Overzicht of er sprake is van een DSM diagnoses per geïncludeerde RCT’s van de Yunitri2020 studie
|
Studie |
Diagnose? |
Klachten |
Controle |
|
Bates1996 |
Ja, DSM-III/DSM IV |
Fobie (spinnen) |
Geen behandeling |
|
Doering2013 |
Ja, DSM-III/DSM IV |
Fobie (tandarts) |
Wachtlijst |
|
Feske1997 |
Ja, DSM-III/DSM IV |
paniekstoornis+agorafobie |
Wachtlijst |
|
Goldstein2000 |
Ja, DSM-III/DSM IV |
Paniekstoornis+agorafobie |
Wachtlijst |
|
Muris1997 |
Ja, DSM-III/DSM IV |
Fobie (spinnen) |
Geen behandeling |
|
Muris1997* |
Ja, DSM-III/DSM IV |
Specifieke fobie (spinnen) |
Exposure in vivo |
|
Muris1998* |
Ja, DSM-III/DSM IV |
Specifieke fobie (spinnen) |
Computer exposure groep |
|
Bauman1994 |
Nee, cutoff score |
Angst |
Tikken met vingers |
|
Cook-Vienot2012 |
Nee, cutoff score |
Angst |
gebruikelijke behandeling |
|
Foley1995 |
Nee, cutoff score |
Angst,fobie (publiek spreken) |
Geen behandeling |
|
Gosselin1995 |
Nee, cutoff score |
Angst |
Geen beweging |
|
Horst2017 |
Ja, SCID I |
Paniek |
CGT |
|
Littel2017 |
Nee, cutoff score |
Angst |
gebruikelijke behandeling |
|
Passoni2018 |
Nee, cutoff score |
PTSD, emotionele symptomen |
Wachtlijst |
|
Rahimi2018 |
Nee, cutoff score |
Angst, depressie |
gebruikelijke behandeling |
|
Zeigami2017 |
Nee, cutoff score |
Angst |
gebruikelijke behandeling |
|
Rathschlag2014 |
Niet duidelijk |
Angst |
Wachtlijst |
*deze studies werden uitgevoerd bij kinderen (meisjes)
Algemeen effect van EMDR
Uit de meta-analyse van de 14 studies (n= 647) die als uitkomstmaat angstsymptomen rapporteerden bleek een matig effect van EMDR in vergelijking met diverse controlecondities. Er werd een matig effect gevonden op fobie- (7 RCT’s, n = 228) en panieksymptomen (2 RCT’s, n = 117). In Bijlage 3, sectie 3.5, tabel 2 worden de effecten en de bijbehorende GRADING beschreven.
Effecten van EMDR per controlegroep en invloed van aantal sessies.
Zoals te verwachten, bepaalt het type controleconditie de grootte van het effect van EMDR dat wordt gevonden in een RCT: Vergelijkingen met een passieve controleconditie zoals wachtlijst (Hedges' g = -0.92) geven grotere behandeleffecten voor EMDR dan vergelijkingen met een actieve controleconditie zoals CGT (Hedges' g = -0.28).
In Bijlage3, sectie 3.5, tabel 3 worden de effecten en de bijbehorende GRADING beschreven.
Beschrijving Cuijpers2020
In een meta-analyse uitgevoerd door Cuijpers en collega’s (2020) werd het effect van EMDR op diverse psychische stoornissen onderzocht, bij zowel volwassenen als kinderen. In totaal werden er 77 RCT’s geïncludeerd, waaronder 18 RCT’s bij patiënten met een vorm van angststoornis of angstklachten (n= 668). In tabel 4 is een overzicht te vinden van de diagnose criteria per RCT en de toegepaste controlecondities. In totaal werd er bij 8 RCT’s de diagnose gesteld aan de hand van de DSM-III of DSM-IV criteria, bij 2 RCT’s ging het over een verhoogd niveau van angstsymptomen gemeten door zelfrapportage vragenlijsten en bij de overige 8 RCT’s waren de criteria onduidelijk. Er werden verschillende soorten angststoornissen/-klachten meegenomen in de meta-analyse variërend van paniekstoornis (2 RCT’s), fobieën (5 RCT’s), faalangst (6 RCT’s), sociale angst (1 RCT), angststoornis (1 RCT) en mixed (2 RCT’s). Er was ook één studie gedaan bij OCS. In Bijlage 3, sectie 3.5, tabel 5 worden de effecten en de bijbehorende GRADING beschreven.
Tabel 4 Overzicht of er sprake is van een DSM diagnoses per geïncludeerde RCT’s van in de Cuijpers2020 studie
|
Studie |
DSM diagnose? |
Klachten |
Controle |
|
Boyer2007 |
Nee, onduidelijk |
Angst/boosheid |
CBT |
|
Doering2013 |
Ja, DSM-III/DSM IV |
Specifieke fobie (tandarts) |
Wachtlijst |
|
Enright2000 |
Nee, onduidelijk |
Faalangst |
Wachtlijst |
|
Feske1997 |
Ja, DSM-III/DSM IV |
Paniekstoornis |
Wachtlijst |
|
Goldstein2000 |
Ja, DSM-III/DSM IV |
Paniekstoornis |
Wachtlijst |
|
Gosselin1994 |
Nee, cutoff score |
Faalangst |
Geen beweging |
|
Hampel1997 |
Nee, onduidelijk |
Faalangst |
Wachtlijst |
|
Johnson1996 |
Nee, onduidelijk |
Faalangst |
Geen beweging |
|
Marquis1994 |
Nee, onduidelijk |
Specifieke fobie (openbaar spreken) |
Geen beweging |
|
Muris1997 |
Ja, DSM-III/DSM IV |
Specifieke fobie (spinnen) |
Geen behandeling |
|
Muris1997* |
Ja, DSM-III/DSM IV |
Specifieke fobie (spinnen) |
Exposure in vivo |
|
Muris1998* |
Ja, DSM-III/DSM IV |
Specifieke fobie (spinnen) |
Computer exposure groep |
|
Nazari2011 |
Ja, DSM-III/DSM IV |
OCS |
Citalopram |
|
Rubin2001 |
Nee, onduidelijk |
Verschillende diagnoses |
gebruikelijke behandeling |
|
Sellers1997 |
Nee, onduidelijk |
Faalangst |
Relaxatie |
|
Staring2016 |
Ja, DSM-III/DSM IV |
Angststoornis** |
COMET |
|
Story2004 |
Nee, onduidelijk |
Sociale angst |
Placebo/Geen behandeling/Systema-tische desensitisatie |
|
Vienot2012 |
Nee, cutoff score |
Faalangst |
gebruikelijke behandeling |
* deze studies werden uitgevoerd bij kinderen (meisjes)
** 42,6% van de deelnemers had PTSS
Zoekstrategie en selectie van studies
Om bovengenoemde uitgangsvraag te beantwoorden is er op 14 december 2021 een search gedaan naar meta-analyses en systematic reviews in de Medline, Embase, Psycinfo en Cochrane Library databases. Hierbij is er gebruik gemaakt van de PICO weergegeven in tabel 1. De volledige zoekstrategie en selectiecriteria staan beschreven in het review protocol (zie bijlagen). Uit deze search kwamen 78 mogelijk relevante artikelen (14 uit Medline, 35 uit Embase, 21 uit PsychInfo en 8 uit de Cochrane database). Op basis van het, in bijlagen toegevoegde, review protocol werden artikelen in een eerste stap beoordeeld op titel en abstract. Na deze selectie werden 6 artikelen geselecteerd en meegenomen om beoordeeld te worden op hun volledige tekst (Faretta & Dal Farra, 2019; Faretta & Leeds, 2017; Marsden et al., 2018; Muris et al., 1998; Rüdiger Böhm, 2019; Yunitri et al., 2020). Daarvan bleek 1 artikel te voldoen aan de selectiecriteria (Yunitri et al., 2020). De geëxcludeerde studies bleken bij full text selectie niet aan te sluiten bij publicatie type (4 artikelen bleken geen systematische review te bevatten) of niet te voldoen aan studie design (in 1 artikel betrof het een kwalitatieve studie). Naast de Yunitri2020 studie werd uit de werkgroep nog een relevante meta-analyse (Cuijpers et al., 2020) aangedragen die niet in de search zat, deze is ook meegenomen in de GRADE beoordeling.
PICO (zie review protocol in Bijlagen)
|
Patient/Population (P) |
Patiënten met een angststoornis en obsessieve-compulsieve stoornis (GAD/paniekstoornis/agorafobie, specifieke fobie/ separatieangststoornis/sociale fobie) |
|
Intervention (I) |
Eye movement desensitization and reprocessing (EMDR) |
|
Comparator/Control (C) |
Gebruikelijke behandeling en CGT |
|
Outcome (O) |
Cruciaal:
Belangrijk: • Remissie (% dat niet meer aan de criteria voldoet van de primaire angststoornis waar de behandeling op was gericht) • Bijwerkingen • Drop-outs • Functioneel herstel • Kwaliteit van leven • Werk/school hervatting |
|
Timeline |
2010 tot heden |
Redenen voor exclusie
|
Reden van exclusie |
Studies |
|
Narratief review |
Faretta2017, Faretta2019, Rüdiger-Böhm2019 |
|
Geen review (RCT) |
Muris1998 |
|
Kwalitatieve studie |
Marsden2018 |
- Cuijpers, P., Veen, S. C. van, Sijbrandij, M., Yoder, W., & Cristea, I. A. (2020). Eye movement desensitization and reprocessing for mental health problems: a systematic review and meta-analysis. Cognitive Behaviour Therapy, 49(3), 165-180. doi:10.1080/16506073.2019.1703801
- Faretta, E., & Dal Farra, M. (2019). Efficacy of EMDR Therapy for Anxiety Disorders. Journal of EMDR Practice and Research, 13(4), 325-332. doi:10.1891/1933-3196.13.4.325
- Faretta, E., & Leeds, A. (2017). EMDR therapy of panic disorder and agoraphobia: A review of the existing literature. Clinical Neuropsychiatry, 14(5), 330-340
- Jongh, A. de & ten Broek (2018). Handboek EMDR. Amsterdam: Pearson
- Marsden, Z., Teahan, A., Lovell, K., Blore, D., & Delgadillo, J. (2018). Patients experiences of cognitive behavioural therapy and eye movement desensitisation and reprocessing as treatments for obsessive?compulsive disorder. Counselling and Psychotherapy Research, 18(3), 251-261. doi:10.1002/capr.12159
- Muris, P., Merckelbach, H., Holdrinet, I., & Sijsenaar, M. (1998). Treating phobic children: Effects of EMDR versus exposure. Journal of Consulting and Clinical Psychology, 66(1), 193-198. doi:10.1037/0022-006X.66.1.193
- Muris, P., Merckelbach, H., van Haaften, H., & Mayer, B. (1997). Eye movement desensitisation and reprocessing versus exposure in vivo. A single-session crossover study of spider-phobic children. The British Journal of Psychiatry, 171, 82-86. https://doi.org/10.1192/bjp.171.1.82
- Rüdiger Böhm, K. (2019). EMDRs Efficacy for Obsessive Compulsive Disorder. Journal of EMDR Practice and Research, 13(4), 333-336. doi:10.1891/1933-3196.13.4.333
- Rijkeboer, M., Broeke, E. ten, & Koekebakker, J. (2016). EMDR bij obsessieve-compulsieve stoornis: Back to the future. In H. Oppenheim, H. Hornsveld, E. ten Broeke, & A. de Jongh (Eds.), Praktijkboek EMDR deel II (pp. 337-366). Amsterdam: Pearson Assessment and Information B.V.
- Staring A. B. P., Berg D. P. G. van den, Cath D. C., Schoorl M., Engelhard I. M., & Korrelboom C. M. (2016). Self-esteem treatment in anxiety: a randomized controlled crossover trial of eye movement desensitization and reprocessing (EMDR) versus competitive memory training (COMET) in patients with anxiety disorders. Behaviour Research and Therapy, 82, 11-20
- Yunitri, N., Kao, C.-C., Chu, H., Voss, J., Chiu, H.-L., Liu, D., . . . Chou, K.-R. (2020). The effectiveness of eye movement desensitization and reprocessing toward anxiety disorder: A meta-analysis of randomized controlled trials. Journal of Psychiatric Research, 123, 102-113. doi:10.1016/j.jpsychires.2020.01.005
Tabel 2 Samenvatting resultaten EMDR versus diverse controlecondities angstklachten (gediagnostiseerd/cut-off score self-report) (Yunitri 2020)
|
Uitkomsten |
Absolute effecten* (95% CI) |
Relatief effect |
Aantal deelnemers |
Kwaliteit van het bewijs |
Opmerkingen |
|
|
Risico met no treatment |
Risico met EMDR |
|||||
|
Angstklachten |
- |
SMD 0.71 SD lager |
- |
647 |
⨁◯◯◯ |
EMDR lijkt in vergelijking met controlecondities te resulteren in een grotere vermindering van angstklachten; het wetenschappelijk bewijs is echter zeer onzeker. |
|
Fobieklachten |
- |
SMD 0.45 SD lager |
- |
228 |
⨁◯◯◯ |
EMDR lijkt in vergelijking met controlecondities te resulteren in een grotere vermindering van fobieklachten; het wetenschappelijk bewijs is echter zeer onzeker. |
|
Paniekklachten |
- |
SMD 0.62 SD lager |
- |
117 |
⨁◯◯◯ |
EMDR lijkt in vergelijking met controlecondities te resulteren in een grotere vermindering van paniekklachten; het wetenschappelijke bewijs is echter zeer onzeker. |
a Er was sprake van statistische heterogeniteit (I2> 50%).
b 3 studies lieten verhoogde RoB zien en bij 9 was er sprake van ‘some concern’.
c indirect bewijs: patiëntengroep was divers (9 RCTs geen diagnose, 4 RCTs een diagnose van een fobie, 1 RCT onduidelijkheid over diagnose).
d 2 van de 7 vertoonden een hoog risico op bias.
e het 95% betrouwbaarheidsinterval overschrijdt het gebied van klinisch geen relevant verschil.
f imprecisie van de resultaten door relatief klein sample (n <400).
g imprecisie van de resultaten door klein sample (n <200).
Tabel 3 Samenvatting resultaten effecten van EMDR per type (actief/passief) controlegroep(Yunitri 2020)
|
Controle |
Absolute effecten* (95% CI) |
Relatief effect |
Aantal deelnemers |
Kwaliteit van het bewijs |
Opmerkingen |
|
|
Risico met no treatment |
Risico met EMDR |
|||||
|
Actieve controle |
- |
SMD 0.28 SD lager |
- |
* |
⨁◯◯◯ |
Het wetenschappelijk bewijs is zeer onzeker over het effect van EMDR op angstklachten in vergelijking met een actieve controle (gebruikelijke behandeling, CGT, exposure). |
|
Passieve controle |
- |
SMD 0.92 SD lager |
- |
* |
⨁◯◯◯ |
In vergelijking met een passieve controle (wachtlijst, geen behandeling) lijkt EMDR te resulteren in een grotere vermindering van angstklachten; het wetenschappelijk bewijs is echter zeer onzeker. |
a het 95% betrouwbaarheidsinterval overschrijdt het gebied van klinisch geen relevant verschil
b indirect bewijs: patiëntengroep was divers (9 RCTs geen diagnose, 4 RCTs een diagnose van een fobie (fobie voor spinnen, tandarts en spreken in het openbaar), 1 RCT onduidelijkheid over diagnose)
c imprecisie van de resultaten door relatief klein sample (n <400)
d studies lieten verhoogde RoB zien of er was sprake van ‘some concern’
* Onduidelijk welke RCTs precies zijn meegenomen in deze vergelijking
Tabel 5 Samenvatting resultaten EMDR versus passieve controlecondities voor angstklachten (Cuijpers 2020)
|
Uitkomsten |
Absolute effecten* (95% CI) |
Relatief effect |
Aantal deelnemers |
Kwaliteit van het bewijs |
Opmerkingen |
|
|
Risico met [comparison] |
Risico met [intervention] |
|||||
|
Angstklachten |
- |
SMD 1.07 SD hoger |
- |
329 (10 RCTs) |
⨁◯◯◯ |
EMDR lijkt in vergelijking met passieve controle (wachtlijst, geen behandeling) angstsymptomen meer te reduceren; de wetenschappelijke evidentie is echter zeer onzeker. |
|
Fobieklachten |
- |
SMD 0.76 SD hoger |
- |
88 (4 RCTs) |
⨁◯◯◯ |
EMDR lijkt in vergelijking met passieve controle (wachtlijst, geen behandeling) te resulteren in een grotere vermindering van fobiesymptomen; de wetenschappelijke evidentie is echter zeer onzeker. |
|
Faalangstklachten |
- |
1.46 hoger |
- |
153 (4 RCTs) |
⨁◯◯◯ |
EMDR lijkt in vergelijking met passieve controle (wachtlijst, geen behandeling) te resulteren in een grotere vermindering van faalangst symptomen; de wetenschappelijke evidentie is echter zeer onzeker. |
a De meeste studies vertoonden een grote kans op bias t.g.v. problemen met de randomisatieprocedure en selectieve rapportage
b De deelnemers aan de RCTs waren vooral studenten met faalangst, welke populatie niet overeenkomt met de doelpopulatie
c publicatiebias waarschijnlijk, o.a. op basis van Egger's test en and Tweedie’s trim and fill procedure
d imprecisie van de resultaten door relatief klein sample (n <400)
e imprecisie van de resultaten door klein sample (n <200)
Beoordelingsdatum en geldigheid
Publicatiedatum : 04-09-2024
Beoordeeld op geldigheid : 04-03-2024
Algemene gegevens
In opdracht van de Nederlandse Vereniging voor Psychiatrie (NVvP) en Stichting Kwaliteitsgelden Medisch Specialisten (SKMS) is de multidisciplinaire richtlijn Angst- en Dwangstoornissen voor de vierde maal geüpdatet en gereviseerd van november 2020 tot en met mei 2023. De ontwikkeling van de richtlijn werd methodologisch en organisatorisch ondersteund door het Trimbos-instituut.
Doel en doelgroep
De multidisciplinaire richtlijn Angst- en Dwangstoornissen geeft aanbevelingen en handelingsinstructies voor de samenwerking, diagnostiek en behandeling van volwassenen, kinderen en ouderen met een angst- of dwangstoornis. De richtlijn geeft aanbevelingen ter ondersteuning van de praktijkvoering van alle professionals die betrokken zijn bij de zorgverlening aan deze groepen patiënten. Op basis van de resultaten van wetenschappelijk onderzoek en praktijkoverwegingen geeft de richtlijn een overzicht van goed (‘optimaal’) handelen als waarborg voor kwalitatief hoogwaardige zorg. De richtlijn kan tevens richting geven aan de onderzoeksagenda voor wetenschappelijk onderzoek op het gebied van angststoornissen.
De richtlijn geeft aanbevelingen bij de diagnostiek en behandeling van een angst- of dwangstoornis. De aanbevelingen van de richtlijn moeten worden vertaald naar de lokale situatie in een instelling of behandelteam. Het opstellen van lokale zorgprogramma’s en andere vormen van werkkaders op basis van deze richtlijn wordt door de werkgroep aangemoedigd, omdat dat voor de implementatie van de in de richtlijn beschreven optimale zorg bevorderlijk is.
Deze multidisciplinaire richtlijn is een kwaliteitsinstrument en een beslissingsondersteunend instrument bij (gezamenlijke) beslissingen over het behandelbeleid. De richtlijn geeft aanbevelingen over het in te zetten en te volgen behandelbeleid, ter ondersteuning van de dagelijkse praktijkvoering.
Samenstelling werkgroep
De Multidisciplinaire richtlijn Angst- en Dwangstoornissen is ontwikkeld door de gelijknamige werkgroep, in opdracht van de Nederlandse Vereniging voor Psychiatrie (NVvP) en Stichting Kwaliteitsgelden Medisch Specialisten (SKMS).
De werkgroep bestond uit: psychiaters, psychologen, verpleegkundigen, huisartsen en ervaringsdeskundigen, welke door de respectievelijke beroepsverenigingen en familie- en patiëntenverenigingen werden afgevaardigd. Voorafgaande aan het ontwikkeltraject werden kennismakingsgesprekken gevoerd met verscheidene kandidaat leden voor de werkgroep. Uit deze groep belangstellenden werden de huidige werkgroepleden geselecteerd. Naast de werkgroep waren enkele adviseurs betrokken, welke delen hebben meegeschreven en die werd gevraagd voorafgaand aan de commentaarfase schriftelijk te reageren op onderdelen van de concepttekst. Deze adviseurs konden tevens worden gevraagd om tijdens een werkgroepbijeenkomst mee te denken over een specifieke uitgangsvraag. De werkgroep werd methodologisch en organisatorisch ondersteund door het technisch team van het Trimbos-instituut. Dit technisch team bestond uit een projectleider, informatiespecialist, literatuur reviewers, een notulist en een projectassistente. Onderstaande schema's geven een overzicht van de samenstelling van de werkgroep, de adviseurs en het ondersteunend technisch team. Alle werkgroepleden rapporteerden bij aanvang hun mogelijke belangenverstrengelingen en aan het begin van elke vergadering werd hen gevraagd of hier wijzigingen in waren opgetreden.
Leden Werkgroep (op alfabetische volgorde)
|
|
Naam |
Organisatie |
Beroepsvereniging |
|
1. |
Ton van Balkom (voorzitter) |
GGZinGeest AmsterdamUMC (VUMC) |
Psychiater, NVvP |
|
2. |
Neeltje Batelaan (vice-voorzitter) |
GGZinGeest AmsterdamUMC (VUMC) |
Psychiater, NVvP |
|
3. |
Martin Beeres |
Radboud MC |
Huisarts, NHG |
|
4. |
Gert-Jan Hendriks |
Pro Persona |
Psychiater, NVVP (ouderen) |
|
5. |
Mirjam Kampman |
Pro Persona |
Psycholoog, NIP (?) |
|
6. |
Tessa Magnée |
Huisartspraktijk |
POH-GGZ, LVPOHGGZ |
|
7. |
Inez Mijsberg |
Dimence |
Verpleegkundige, V&VN |
|
8. |
Maaike Nauta |
RUG |
Psycholoog, NIP (?) (kinderen) |
|
9. |
Lieke van Noord |
Angst, Dwang en Fobie Stichting |
Ervaringsdeskundige |
|
10. |
Patricia van Oppen |
GGZinGeest AmsterdamUMC (VUMC) |
Psycholoog, NVGzP |
|
11. |
Koen Schruers |
Maastricht University |
Psychiater, NVvP |
|
12. |
Sako Visser |
UVA |
Psycholoog, NIP |
|
13. |
Irene van Vliet |
LUMC |
Psychiater, NVvP |
Adviseurs
|
Hoofdstuk |
Naam |
Organisatie |
Beroep |
|
Farmacotherapie |
Chaim Huyser |
Levvel |
Kinder-en jeugd psychiater |
|
Werkhervatting |
Irene Lindenburg |
UWV |
Verzekeringsarts, NVVG |
|
Werkhervatting |
Giny Norder |
Arbo Unie |
Bedrijfsarts, NVAB |
|
Farmacotherapie / Neuromodulatie |
Chris Bervoets |
UPC KU Leuven |
Psychiater |
|
Onderhoudsbehandeling (coauteur van dit hoofdstuk) |
Leonieke Kranenburg |
Erasmus MC |
Psycholoog |
Methodologische ondersteuning
|
Naam
|
Ondersteuning |
|
Danielle van Duin / Piet Post |
Projectleider, Trimbos-instituut |
|
Egbert Hartstra |
Reviewer, Trimbos-instituut |
|
Matthijs Oud |
Reviewer, Trimbos-instituut |
|
Elena Vos |
Reviewer, Trimbos-instituut |
|
Erika Papazoglou |
Reviewer, Trimbos-instituut |
|
Bram Zwanenburg |
Reviewer, Trimbos-instituut |
|
Lex Hulsbosch |
Reviewer, Trimbos-instituut |
|
Rikie Deurenberg |
Informatiespecialist, namens Trimbos-instituut |
|
Chris van der Grinten |
Notulist, namens Trimbos-instituut |
|
Joyce Huls / Nelleke van Zon / Isa Reijgersberg |
Project assistent, Trimbos-instituut |
In totaal kwam de werkgroep Angststoornissen voorafgaand aan de commentaarfase 17 keer bijeen in een periode 30 maanden (november 2020 - april 2023). Daarnaast kwamen zij in zogeheten ‘topic-groepen’ nog in subgroepjes bijeen. In deze periode werden de stappen van de methodiek voor evidence-based richtlijnontwikkeling (EBRO) doorlopen. De informatiespecialist verrichtte in overleg met de werkgroepleden op systematische wijze literatuuronderzoek en de reviewers maakten een selectie in de gevonden onderzoeken (zie voor informatie over de zoekstrategie en de selectiecriteria: het reviewprotocol). De reviewers beoordeelden de kwaliteit en inhoud van de aldus verkregen literatuur en verwerkten deze in evidence tabellen, GRADE profielen, beschrijvingen van de wetenschappelijke onderbouwing en wetenschappelijke (gewogen) conclusies. Leden van de werkgroep gingen op basis van de gevonden literatuur met elkaar in discussie over praktijkoverwegingen (beschreven in de sectie “Praktijkoverwegingen”) en aanbevelingen. De werkgroepleden schreven samen met het technisch team van het Trimbos-instituut de concepttekst, welke ter becommentariëring openbaar is gemaakt. De ontvangen commentaren zijn verwerkt in een commentaartabel, die tijdens een werkgroepbijeenkomst is besproken. Na het doorvoeren van op deze bijeenkomst voorgestelde wijzigingen is de definitieve richtlijn aan de opdrachtgever aangeboden.
Methode ontwikkeling
Evidence based
Implementatie
Recent onderzoek laat zien dat er bij trajecten rond kwaliteit van zorg voornamelijk aandacht is voor de ontwikkeling van de kwaliteitstandaard. Planmatige opgezette en onderbouwde invoering komt maar heel beperkt van de grond. Hierop dient gericht te worden aangestuurd door financiers, zodat hier al bij de start geld voor beschikbaar is. De Regieraad voor richtlijntrajecten onderschrijft dan ook een programmatische aanpak van de ontwikkeling, invoering én evaluatie van kwaliteitsstandaarden inclusief (financiële en organisatorische) middelen, om het gebruik van de standaarden te stimuleren, monitoren en evalueren. TNO, CBO en het Trimbos-instituut besloten deze opdracht samen uit te voeren, met als doel de complementaire inzichten en expertise te vertalen in een gemeenschappelijke visie op richtlijnen en andere kwaliteitsstandaarden. Dit resulteerde in een praktisch instrument voor een analyse van richtlijntrajecten: Kwaliteit Richtlijnontwikkeling, Invoering en Evaluatie (KRIE).
Werkwijze
Afbakening
Deze richtlijn betreft diagnostiek en behandeling van mensen met een angst- en of dwangstoornis. Studies over alle levensfases (kinderen, adolescenten, volwassenen en ouderen) zijn meegenomen. In de richtlijn is gezocht naar meta-analyses en belangrijke gecontroleerde studies van 2013 tot en met heden (2022). Nog niet gepubliceerde onderzoeken zijn niet meegenomen (wel onderzoeken 'in press'). Zie voor meer informatie over de afbakening van de richtlijn in de bijlagen. Per hoofdstuk is een bijlage opgenomen met toelichting over de gebruikte reviewstrategie (reviewprotocollen per uitgangsvraag).
Uitgangsvragen
De richtlijn is ontwikkeld op geleide van uitgangsvragen, die gebaseerd zijn op knelpunten die worden ervaren rondom samenwerking, diagnostiek en behandeling van mensen met een angst- of dwangstoornis.
De richtlijn is geen leerboek waarin zoveel mogelijk beschikbare kennis over een onderwerp wordt opgenomen, maar een document met praktische aanbevelingen rondom knelpunten uit de praktijk. Dat betekent dat praktijkproblemen het uitgangspunt zijn van de teksten in de richtlijn. Er wordt niet ingegaan op de vraag door wie die problemen moeten worden aangepakt of opgelost. De richtlijn is een document waarin staat hoe optimale diagnostiek en behandeling er inhoudelijk uitziet en in welke vorm een interventie het beste aangeboden kan worden. In deze richtlijn worden de hieronder beschreven ‘klinische uitgangsvragen’ behandeld in de verschillende hoofdstukken.
Uitgangsvragen in de richtlijn Angststoornissen
|
Hoofdstuk |
Uitgangsvragen |
|
Hoofdstuk 3 Classificatie en Diagnostiek |
|
|
Hoofdstuk 4 Psychotherapie (breed) |
|
|
Hoofdstuk 5 EMDR bij angst |
|
|
Hoofdstuk 6 Vorm van aanbieden |
|
|
Hoofdstuk 7 Farmacotherapie
|
|
|
Hoofdstuk 8 Combinatiebehandeling |
|
|
Hoofdstuk 9 Neuromodulatie |
|
|
Hoofdstuk 10 Maatschappelijk participatie / werkhervatting |
|
|
Hoofdstuk 11 Onderhoudsbehandeling |
|
|
Hoofdstuk 12 Co-morbiditeit |
|
Methode: wetenschappelijke onderbouwing
De richtlijn Angststoornissen is ontwikkeld volgens de methodiek van de evidence based richtlijnontwikkeling (EBRO).
Zoekstrategie
Om de klinische uitgangsvragen te beantwoorden is door de informatiespecialist, in overleg met de werkgroepleden, op systematische wijze literatuuronderzoek verricht en is een selectie gemaakt binnen de gevonden onderzoeken volgens vooraf vastgestelde selectiecriteria. Er is gezocht naar bestaande (buitenlandse) evidence-based richtlijnen voor de zorg aan mensen met angststoornissen en dwangstoornisseen, systematische reviews en oorspronkelijke onderzoeken. In de literatuursearches is gezocht naar literatuur in de Engelse, Nederlandse, Franse, en Duitse taalgebieden. Voor het zoeken naar publicaties is gebruik gemaakt van de volgende informatiebronnen:
- Cochrane Database of Systematic Reviews (CDSR)
- Psychological Information Database (PsycINFO)
- PubMed
- Cumulative Index to Nursing and Allied Health Literature (CINAHL)
- Excerpta Medica database (Embase)
Selectiestrategie
Bij de selectie van artikelen zijn de volgende criteria gehanteerd:
- Geeft het onderwerp van het gevonden onderzoek voldoende antwoord op de uitgangsvraag: worden de binnen GRADE vastgestelde kritische en belangrijke uitkomstmaten in het onderzoek geëvalueerd? (zie voor meer informatie over GRADE verderop in deze paragraaf);
- Sluit de doelgroep van het gevonden onderzoek voldoende aan bij de doelgroep van de richtlijn;
- Is er sprake van een meta-analyse, systematic-review, randomised controlled trial (RCT), cohort onderzoek, cross-sectioneel onderzoek, patiëntcontrole onderzoek of wetenschappelijke verantwoord kwalitatief onderzoek? Bij een longitudinaal onderzoek: Is er sprake van een voldoende lange follow-up periode?;
- Zie voor meer informatie over de zoekstrategie de bijlagen per hoofdstuk en voor meer informatie over de selectiecriteria per uitgangsvraag de reviewprotocollen in de bijlagen per hoofdstuk.
Beoordeling van de kwaliteit van het bewijs
Studies werden door twee personen beoordeeld op het risico op bias met behulp van de Cochrane Collaboration Risico van Bias Assessment Tool (Higgins 2008). Elke studie werd gewaardeerd op de wijze van randomisatie en toewijzing; blindering van de deelnemers, beoordelaars, en therapeuten; gehanteerde methode om met voortijdig stoppen met de behandeling van deelnemers om te gaan; en of alle uitkomsten zijn gerapporteerd. Risico op bias kon als hoog (serieuze kans op beïnvloeding van het resultaat), laag (waarschijnlijk geen invloed op het resultaat), of onduidelijk worden beoordeeld.
Voor het bewijs rondom interventies is daarna het bewijs van de onderzoeken per uitkomstmaat gegradeerd met behulp van GRADE[1]. De kwaliteit van het bewijs kent daarbij vier niveaus, te weten; zeer laag, laag, matig en hoog. In deze richtlijn is gekozen om de GRADE niveaus weer te geven met behulp van de volgende neutrale en internationaal toepasbare weergave:
[1] GRADE: Grading of Recommendations Assessment, Development and Evaluation
|
Hoog |
|
|
Matig |
|
|
Laag |
|
|
Zeer laag |
|
Het studiedesign bepaalt de uitgangspositie van de kwaliteit van bewijs. Gerandomiseerde, gecontroleerde studies (RCT's) hebben over het algemeen meer bewijskracht dan observationele studies. Daarom is hun uitgangspositie hoog, terwijl de uitgangspositie van observationele studies laag is. De kwaliteit van het bewijs per uitkomstmaat wordt, behalve door de methodologische kwaliteit van de individuele onderzoeken, ook bepaald door andere factoren, zoals de mate van consistentie van de gevonden resultaten uit de verschillende onderzoeken en de precisie van de gevonden uitkomst (zie tabel 1).
Tabel 1 GRADE: Factoren voor downgraden en upgraden
Het niveau van de kwaliteit van het bewijs (zeer laag, laag, matig en hoog) verwijst naar de mate van vertrouwen dat men heeft in de schatting van het effect van een behandeling.
|
We downgraden het niveau van de kwaliteit van bewijs van studies met een hoge uitgangspositie (RCT’s), bij: |
We upgraden het niveau van de kwaliteit van bewijs van observationele studies bij: |
|
|
|
|
|
|
Standaard is SMD van -0,2 tm 0,2 niet klinisch relevant en bij een RR/OR is dit 0,75 tm 1,25.
Bij een Mean Difference tussen groepen wordt uit het Minimal Important Clinical Difference (MICD)van de vragenlijst gehanteerd. Is deze niet voorhanden dan moet de evidentie op minimaal 300 personen zijn gebaseerd. |
|
|
|
[2] Het blinderen van deelnemers en therapeuten is in deze richtlijn niet meegenomen in de beoordeling van studies rond psychosociale niterventies, omdat blinderen van de deelnemers en therapeuten niet goed mogelijk is bij deze interventies.
Netwerk meta-analyse
In recente jaren wordt er naast de traditionele meta-analyses steeds meer gebruik gemaakt van netwerk meta-analyses (NMA). De voordelen van een NMA is dat er vergelijkingen tussen interventies gemaakt kunnen worden die in de losse geïncludeerde studies niet direct met elkaar zijn vergeleken (indirecte vergelijkingen), alle evidentie in het model wordt meegenomen wat leidt tot verbeterde precisie bij het schatten van de interventie effecten. Deze indirecte vergelijkingen zijn echter wel gevoelig voor variabiliteit en verschillen tussen de geïncludeerde studies waardoor het van belang is dat er zorg gedragen wordt dat er geen grote heterogeniteit en inconsistentie in het model aanwezig is. Dit kan deels voorkomen worden door het includeren van studies waarbij er geen grote verschillen zijn in populatiekenmerken. Voor het bepalen van de kwaliteit van bewijs afkomstig uit een NMA is men afhankelijk van op welke wijze de auteurs de NMA hebben uitgevoerd (gemaakte aannames, uitgevoerde analyse, rapporteren van onderliggende informatie, rapporteren van CINeMA scores). De CINeMA methode heeft gelijkenissen met de GRADE methode maar is toegespitst op het gebruik bij NMA. Waar mogelijk worden deze CiNeMA scores gebuikt in de huidige richtlijn. Mochten deze ontbreken wordt er door de reviewers gekeken of de heterogeniteit en inconsistentie van het model worden gerapporteerd, mocht dit niet het geval zijn dan wordt de NMA niet meegenomen. Wanneer deze informatie wel aanwezig is wordt deze meegenomen in de GRADE beoordeling en er wordt een narratieve schatting van het risico op vertekening van uitkomsten door gebreken in de onderzoeksopzet gemaakt (Risk of Bias). . Mocht er sprake zijn van verhoogde heterogeniteit dan wordt hier voor gedowngrade en wanneer er sprake is van verhoogde inconsistentie dan wordt de NMA niet meegenomen.
Samenvatten van resultaten in ‘evidence tabel’ en ‘forest plot’
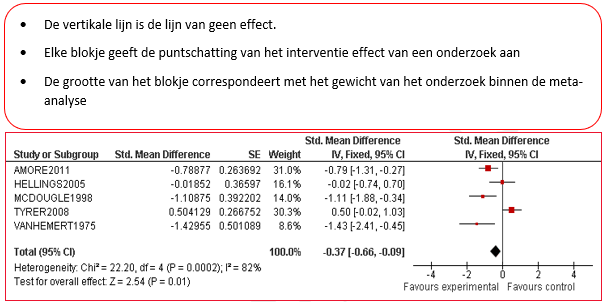
Van elk artikel is een samenvatting gemaakt in een zogenaamde 'evidence tabel', waarin de belangrijkste kenmerken van individuele onderzoeken zijn opgenomen (bij een RCT zijn dat bijvoorbeeld het doel van het onderzoek, het onderzoeksdesign, patiëntkenmerken, interventies, uitkomstmaten en de resultaten). Bij de uitgangsvragen over interventies is voor elke kritische uitkomstmaat een meta-analyse uitgevoerd, om de omvang van het klinisch effect van de interventie samen te vatten. De data uit oorspronkelijke onderzoeken worden hiervoor verwerkt in een forest plot, welke een grafische weergave van de meta-analyse geeft (zie tabel 2 voor een voorbeeld van een forest plot).
Tabel 2 Voorbeeld van een forest plot met toelichting
Wanneer er onvoldoende data beschikbaar waren om een meta-analyse uit te voeren, stelden de reviewers in enkele gevallen een narratieve (beschrijvende) review van het beschikbare bewijs op (zonder ‘gepoolde’ resultaten en berekening van mate van heterogeniteit, maar met een beschrijving van de kwaliteit). De kwaliteitsbeoordeling en een samenvattende beschrijving van de verschillende onderzoeken welke zijn geselecteerd vanuit de systematische literatuur search worden voor elke uitgangsvraag beschreven onder het kopje ‘wetenschappelijke onderbouwing’[3].
[3] Wat effectgroottes in de evidence tabellen en forest plots betreft: SMD's (standard mean differences) werden als klein beschouwd (0,2 ⩽ SMD < 0,5), matig (0,5 ⩽ SMD < 0,8) of groot (SMD ⩾ 0,8) (Cohen, 1988).
Conclusies
De formulering van de conclusies, gebaseerd op de studies uit de systematische literatuur search, is afgestemd op het GRADE niveau (zie tabel 3). Deze formulering sluit ook aan bij de ‘levels of evidence’ welke indeling (niveau 1 t/m 4) voorheen werd gebruikt in onder andere de multidisciplinaire richtlijn Schizofrenie.
Tabel 3 Formulering conclusies n.a.v. GRADE niveau
|
GRADE |
Levels of evidence |
Formulering conclusies |
|
|
Niveau 1 |
“Het is aangetoond dat…” |
|
|
Niveau 2 |
“Het is aannemelijk dat…” |
|
|
Niveau 3 |
“Er zijn aanwijzingen dat…” |
|
|
Niveau 4 |
“Er zijn voorzichtige aanwijzingen dat…” |
Van conclusies naar aanbevelingen: praktijkoverwegingen
Naast het wetenschappelijk bewijs bepalen enkele andere factoren mede of een instrument of behandeling wordt aanbevolen.
Mee te wegen factoren om te bepalen of een instrument of behandeling wordt aanbevolen:
|
1. Kwaliteit van bewijs Hoe hoger de algehele kwaliteit van het bewijs, des te waarschijnlijker wordt het formuleren van een sterke (positieve of negatieve) aanbeveling. |
|
2. Balans tussen gewenste en ongewenste effecten Hoe groter het verschil is tussen de gewenste en ongewenste effecten, des te waarschijnlijker wordt het formuleren van een sterke (positieve of negatieve) aanbeveling. Hoe kleiner dit verschil of hoe meer onzekerheid over de grootte van het verschil, des te waarschijnlijker wordt het formuleren van een conditionele aanbeveling. Toelichting:
|
|
3. Patiëntenperspectief Hoe groter de uniformiteit in waarden en voorkeuren van patiënten bij het afwegen van de voor- en nadelen van een interventie, des te waarschijnlijker wordt het formuleren van een sterke (positieve of negatieve) aanbeveling. De teksten onder het kopje ‘patiëntenperspectief’ zijn geschreven door de vertegenwoordiger van de patiëntenorganisatie: de Angst, Dwang en Fobie Stichting. Het is steeds gegaan om informele vragenrondes onder leden van het wetenschapspanel en de topicgroepen van deze organisatie. Gemiddeld zijn zo’n 30 à 40 personen bevraagd. |
|
4. Professioneel perspectief Hoe groter de uniformiteit in waarden en voorkeuren van professionals ten aanzien van de toepasbaarheid van een interventie, des te waarschijnlijker wordt het formuleren van een sterke (positieve of negatieve) aanbeveling. Toelichting:
De teksten onder het kopje ‘professioneel perspectief’ zijn geschreven door de leden van de richtlijncommissie. |
|
5. Middelenbeslag Hoe minder middelen er worden gebruikt (m.a.w. hoe lager de kosten van een interventie zijn vergeleken met de beschouwde alternatieven en andere kosten gerelateerd aan de interventie), des te waarschijnlijker wordt het formuleren van een sterke aanbeveling. Hoe meer onzekerheid over het middelenbeslag, des te waarschijnlijker wordt een conditionele aanbeveling. |
|
6. Organisatie van zorg Hoe meer onzekerheid of de geëvalueerde interventie daadwerkelijk op landelijke schaal toepasbaar is, des te waarschijnlijker wordt het formuleren van een conditionele aanbeveling. Toelichting:
|
Aanbevelingen
Afhankelijk van het bewijs en bovenstaande factoren kun je een instrument of behandeling wel of niet aanbevelen. We maken daarbij onderscheid tussen zwakke en sterke aanbevelingen. In het geval van een sterke aanbeveling zou je behandeling X voor alle patiënten met Y willen aanbevelen. Bij een zwakke aanbeveling is dit bijvoorbeeld afhankelijk van de voorkeuren van de patiënt in kwestie. Het is belangrijk in deze sectie expliciet te vermelden op grond waarvan een behandeling wel of niet wordt aanbevolen en ook waarom die aanbeveling zwak of sterk zou moeten zijn.
Voor de formulering van ‘sterke’ (onvoorwaardelijke) en ‘zwakke’ (voorwaardelijke) aanbevelingen is de volgende indeling aangehouden (zie tabel 4):
Tabel 4 GRADE Voorkeursformulering sterke / zwakke aanbevelingen
|
Gradering aanbeveling |
Betekenis |
Voorkeursformulering* |
|
STERK VOOR |
De voordelen zijn groter dan de nadelen voor bijna alle patiënten. Alle of nagenoeg alle geïnformeerde patiënten zullen waarschijnlijk deze optie kiezen. |
We bevelen [interventie] aan. |
|
ZWAK VOOR |
De voordelen zijn groter dan de nadelen voor een meerderheid van de patiënten, maar niet voor iedereen. De meerderheid van geïnformeerde patiënten zal waarschijnlijk deze optie kiezen. |
Overweeg [interventie], bespreek de voor- en nadelen). |
|
ZWAK TEGEN |
De nadelen zijn groter dan de voordelen voor een meerderheid van de patiënten, maar niet voor iedereen. De meerderheid van geïnformeerde patiënten zal waarschijnlijk deze optie kiezen. |
Wees terughoudend met [interventie], bespreek de voor- en nadelen). |
|
STERK TEGEN |
De nadelen zijn groter dan de voordelen voor bijna alle patiënten. Alle of nagenoeg alle geïnformeerde patiënten zullen waarschijnlijk deze optie kiezen. |
We bevelen [interventie] niet aan. |
* het gaat hier om voorkeursaanbevelingen, deze kunnen in een enkele geval afwijken. Voor bepaalde hoofdstukken is GRADE niet toegepast (bijv. Organisatie van zorg) daar zijn uit praktisch oogpunt ook de aanbevelingen niet volgens GRADE
Referenties
Cohen J (1988) Statistical Power Analysis for the Behavioral Sciences. Hillsdale, NJ: Lawrence Erlbaum Associates.
Gevers, J. K. M., & Aalst, A. van (1998). De rechter en het medisch handelen (3e druk). Deventer: Kluwer.
Higgins, J. P. T., Green, S., & Cochrane Collaboration (2008). Cochrane handbook for systematic Reviews of interventions. Chichester, England/Hoboken, NJ: Wiley-Blackwell.
Zoekverantwoording
Zoekstrategie – EMDR bij Angst- en Dwangstoornissen
Database: Ovid MEDLINE(R) ALL <1946 to December 10, 2021>
Search Strategy:
--------------------------------------------------------------------------------
1 "angststoornissen behandeling".ti. (0)
2 anxiety disorders/ or agoraphobia/ or obsessive-compulsive disorder/ or hoarding disorder/ or panic disorder/ or phobic disorders/ or phobia, social/ (66008)
3 ((panic adj1 disorder?) or (anxiety adj1 neurosis) or (anxiety adj neuros?s) or (acute adj1 stress adj1 disorder*) or (anxiety adj1 neuros*) or (stress adj1 disorder?) or (generalized adj1 anxiety adj1 disorder*)).tw,kw. (49691)
4 *anxiety disorders/ or *agoraphobia/ or *obsessive-compulsive disorder/ or *hoarding disorder/ or *panic disorder/ or *phobic disorders/ or *phobia, social/ (49297)
5 ((panic adj1 disorder?) or (anxiety adj1 neurosis) or (anxiety adj neuros?s) or (acute adj1 stress adj1 disorder*) or (anxiety adj1 neuros*) or (stress adj1 disorder?) or (generalized adj1 anxiety adj1 disorder*)).ti,kw. (19908)
6 4 or 5 (62840)
7 (dutch or english or german).la. (29628570)
8 6 and 7 (58878)
9 cognitive behavioral therapy/ or "acceptance and commitment therapy"/ or mindfulness/ (32801)
10 exp computer simulation/ or virtual reality/ (266824)
11 group?.tw,kw. (4023370)
12 person*.tw,kw. (778269)
13 internet/ or internet-based intervention/ (78601)
14 internet*.tw,kw. (62656)
15 ((acceptance adj2 commitment therap*) or (acceptance adj2 treatm*) or (cognitive adj3 therap*) or (cognitive adj3 treatm*) or cbt or icbt).ti,kw. (13509)
16 cognitive behavioral therapy/mt or "acceptance and commitment therapy"/mt or mindfulness/mt (15392)
17 10 or 11 or 12 or 13 or 14 (4955202)
18 9 and 17 (15443)
19 16 or 18 (22811)
20 8 and 19 (3701)
21 "filter medline systematic reviews".ti. (0)
22 meta analysis.pt. (148129)
23 (meta-anal$ or metaanal$).tw,kf. (221863)
24 (systematic$ adj10 (review$ or overview$)).tw,kf. (253007)
25 (quantitativ$ adj10 (review$ or overview$)).tw,kf. (11265)
26 (methodologic$ adj10 (review$ or overview$)).tw,kf. (13847)
27 medline.tw. and review.pt. (86966)
28 (pooled adj3 analy*).tw,kf. (24304)
29 "cochrane$".fc_jour. (15667)
30 or/22-29 (438214)
31 20 and 30 (330)
32 31 (330)
33 limit 32 to yr="2010 -Current" (274)
34 Program Evaluation/ (66189)
35 "quality of life"/ (228493)
36 Social Participation/ (3014)
37 Cost-Benefit Analysis/ (87568)
38 (benifit? or gain* or efficacy or effectiven*).ti,kw. (321086)
39 (benifit? or gain* or efficacy or effectiven*).tw,kw. (1756003)
40 34 or 35 or 36 or 37 or 39 (2038898)
41 33 and 40 (198)
42 ((posttraumatic adj stress adj disorder) or PTSD).ti,kw. (17006)
43 41 not 42 (169)
44 22 or 23 (245097)
45 43 and 44 (129)
46 "Comparing the effectiveness of individual and group therapy for students with symptoms of anxiety and depression".fc_titl. (1)
47 "Internet-Delivered Cognitive Behavioral Therapy for Anxiety Disorders in Open Community Versus Clinical Service".fc_titl. (1)
48 45 and 47 (1)
49 exp Eye Movement Desensitization Reprocessing/ (313)
50 ((eye adj2 movement adj3 desen*) or emdr).ti,kw. (569)
51 49 or 50 (666)=EMDR
52 8 and 51 (187)
53 "medline filter rct".ti. (0)
54 controlled-clinical-trial.pt. (94572)
55 randomized-controlled-trial.pt. (552237)
56 randomized controlled trial/ (552237)
57 randomi?ed controlled trial?.tw. (210341)
58 randomi?ed controlled trial?.kf. (14762)
59 random-allocation.tw,kf. (1862)
60 double-blind-method.tw,kf. (515)
61 single-blind-method.tw,kf. (93)
62 (random adj8 (selection? or sample?)).kf,tw. (48917)
63 random*.tw,kf. (1278039)
64 or/54-63 (1491898)
65 52 and 64 (75)
66 52 and (64 or 30) (84)
67 66 not 42 (37)
68 "Efficacy of EMDR Therapy for Anxiety Disorders".fc_titl. (0)
69 "The effectiveness of eye movement desensitization and reprocessing toward anxiety disorder".fc_titl. (1)
70 anxiety disorders/th (6546)
71 50 and 70 (18)
72 71 and (64 or 30) (4)
73 efficacy.ti. (179954)
74 70 and 73 (150)
75 74 and (64 or 30) (111)
76 emdr.ti. (303)
77 73 and 76 (17)
78 77 and (64 or 30) (9)
79 51 and 70 (25)
80 79 and (64 or 30) (8)
81 *anxiety disorders/th or *agoraphobia/th or *obsessive-compulsive disorder/th or *hoarding disorder/th or *panic disorder/th or *phobic disorders/th or *phobia, social/th (8683)
82 51 and 81 (38)
83 82 and (64 or 30) (10)
84 80 or 83 (14)
Database: Embase <1974 to 2021 December 10>
Search Strategy:
--------------------------------------------------------------------------------
1 "psychotherapie angst".ti. (0)
2 anxiety disorder/ or acute stress disorder/ or anxiety neurosis/ or generalized anxiety disorder/ or exp obsessive compulsive disorder/ or exp panic/ or phobia/ or separation anxiety/ (157187)
3 ((panic adj1 disorder?) or (anxiety adj1 neurosis) or (anxiety adj neuros?s) or (acute adj1 stress adj1 disorder*) or (anxiety adj1 neuros*) or (stress adj1 disorder?) or (generalized adj1 anxiety adj1 disorder*)).tw,kw. (61603)
4 *anxiety disorder/ or *acute stress disorder/ or *anxiety neurosis/ or *generalized anxiety disorder/ or exp *obsessive compulsive disorder/ or exp *panic/ or *phobia/ or *separation anxiety/ (64103)
5 ((panic adj1 disorder?) or (anxiety adj1 neurosis) or (anxiety adj neuros?s) or (acute adj1 stress adj1 disorder*) or (anxiety adj1 neuros*) or (stress adj1 disorder?) or (generalized adj1 anxiety adj1 disorder*)).ti,kw. (23923)
6 4 or 5 (79547)
7 (dutch or english or german).la. (33030440)
8 6 and 7 (74085)=P
9 cognitive behavioral therapy/ or cognitive behavioral stress management/ or cognitive processing therapy/ or dialectical behavior therapy/ (18548)
10 cognitive therapy/ or "acceptance and commitment therapy"/ or cognitive remediation therapy/ (46513)
11 ((acceptance adj2 commitment therap*) or (acceptance adj2 treatm*) or (cognitive adj3 therap*) or (cognitive adj3 treatm*)).ti,kw. (16605)
12 virtual reality/ (20920)
13 group therapy/ (19688)
14 computer simulation/ (127680)
15 web-based intervention/ (1376)
16 "Internet-Delivered Cognitive Behavioral Therapy for Anxiety Disorders in Open Community Versus Clinical Service Recruitment: Meta-Analysis".fc_titl. (1)
17 iCBT.ti,kw. (158)
18 "program impact"/ (1170)
19 exp program evaluation/ (29312)
20 group?.tw,kw. (5590030)
21 person*.tw,kw. (1010320)
22 ((internet or web*) adj2 based*).ti,kw. (14468)
23 9 or 10 or 11 (66800)
24 8 and 23 (8066)
25 "emb SR filter".ti. (0)
26 meta analysis/ (231542)
27 "systematic review"/ (323829)
28 (meta-analy$ or metaanaly$).tw,kw. (285913)
29 (systematic$ adj4 (review$ or overview$)).tw,kw. (303268)
30 (quantitativ$ adj5 (review? or overview?)).tw,kw. (6388)
31 (methodologic adj5 (overview? or review?)).tw,kw. (408)
32 (review$ adj3 (database? or medline or embase or cinahl)).tw,kw. (33288)
33 (pooled adj3 analy$).tw,kw. (36627)
34 (extensive adj3 review$ adj3 literature).tw,kw. (4249)
35 (meta or synthesis or (literature adj8 database?) or extraction).tw,kw. (1600029)
36 review.pt. (2825594)
37 35 and 36 (191802)
38 or/26-34,37 (687167)
39 24 and 38 (874)
40 12 or 13 or 14 or 15 or 17 or 18 or 19 or 20 or 21 or 22 (6516187)
41 39 and 40 (340)
42 26 or 28 (331861)
43 41 and 42 (236)
44 43 (236)
45 limit 44 to yr="2010 -Current" (183)
46 exp *program evaluation/ (5406)
47 "quality of life"/ (532835)
48 social participation/ (7815)
49 adverse outcome/ or exp *disease course/ or exp *disease severity/ (673016)
50 *adverse event/ (11541)
51 *disease management/ (5863)
52 or/46-51 (1209910)
53 45 and 52 (39)
54 ((posttraumatic adj stress adj disorder) or PTSD).ti,kw. (21691)
55 45 not 54 (159)
56 55 (159)
57 limit 56 to conference abstract status (6)
58 56 not 57 (153)
59 "eye movement desensitization and reprocessing"/ (470)
60 ((eye adj2 movement adj3 desen*) or emdr).ti,kw. (755)
61 59 or 60 (991)=EMDR
62 8 and 61 (247)
63 "rct filter embase".ti. (0)
64 randomization/ (92275)
65 exp randomized controlled trial/ (687245)
66 exp controlled clinical trial/ (876005)
67 Major Clinical Study/ (4317536)
68 random$.tw,kw. (1735483)
69 double blind procedure/ (190302)
70 or/64-69 (5812751)
71 38 or 70 (6269153)
72 62 and 71 (111)
73 72 (111)
74 limit 73 to yr="2010 -Current" (87)
75 ((posttraumatic adj stress adj disorder) or PTSD).ti,kw. (21691)
76 74 not 75 (37)= P + EMDR not PTSD
Database: APA PsycInfo <1806 to November Week 5 2021>
Search Strategy:
--------------------------------------------------------------------------------
1 "angststoornissen en cbt".ti. (0)
2 anxiety disorders/ or generalized anxiety disorder/ or exp obsessive compulsive disorder/ or panic attack/ or panic disorder/ or phobias/ or separation anxiety disorder/ or trichotillomania/ or social anxiety/ (54310)
3 ((panic adj1 disorder?) or (anxiety adj1 neurosis) or (anxiety adj neuros?s) or (acute adj1 stress adj1 disorder*) or (anxiety adj1 neuros*) or (stress adj1 disorder?) or (generalized adj1 anxiety adj1 disorder*)).ti,id. (35377)
4 *anxiety disorders/ or *generalized anxiety disorder/ or exp *obsessive compulsive disorder/ or *panic attack/ or *panic disorder/ or *phobias/ or *separation anxiety disorder/ or *trichotillomania/ or *social anxiety/ (46938)
5 3 or 4 (72296)
6 (dutch or german or english).la. (4790748)
7 5 and 6 (67900)
8 cognitive behavior therapy/ or "acceptance and commitment therapy"/ or cognitive processing therapy/ or prolonged exposure therapy/ (24057)
9 ((acceptance adj2 commitment therap*) or (acceptance adj2 treatm*) or (cognitive adj3 therap*) or (cognitive adj3 treatm*) or cbt or icbt).ti,id. (31576)
10 computer simulation/ or exp virtual reality/ (14562)
11 group?.tw,id. (945083)
12 group psychotherapy/ (20443)
13 individual psychotherapy/ (3142)
14 online therapy/ (3465)
15 (individual* or online).ti,id. (146513)
16 or/10-15 (1068609)
17 8 or 9 (36381)
18 7 and 16 and 17 (2016)
19 "psycinfo SR filer".ti. (0)
20 (meta-anal* or metaanal*).tw. (44235)
21 (quantitativ* adj5 (review* or overview*)).tw. (2847)
22 (quantitativ* adj5 (review* or overview*)).id. (73)
23 (systematic* adj5 (review* or overview*)).tw,id. (43724)
24 (methodolo* adj5 (review* or overview*)).tw,id. (7524)
25 ((medline or cochrane) adj5 (review* or overview*)).tw,id. (3277)
26 (literature adj5 (overview or review)).tw,id. (86849)
27 (synthes* adj3 (literature* or research or studies or data)).tw,id. (10622)
28 (pooled adj5 analys*).tw,id. (2672)
29 (data adj2 pool*).tw,id. (2593)
30 ((hand or manual* or database* or computer* or electronic*) adj2 search*).tw,id. (13134)
31 "literature review"/ or meta analysis/ (27820)
32 "systematic review"/ (664)
33 or/20-32 (170402)
34 meta analysis/ (5110)
35 20 or 34 (44389)
36 18 and 35 (124)
37 36 (124)
38 limit 37 to yr="2010 -Current" (102)
39 38 (102)
40 limit 39 to all journals (98)
41 ((posttraumatic adj stress adj disorder) or PTSD).ti,id. (28904)
42 40 not 41 (76)
43 eye movement desensitization therapy/ (1719)
44 ((eye adj2 movement adj3 desen*) or emdr).ti,id. (1853)
45 43 or 44 (1904)=EMDR
46 "psycinfo filter rct".ti. (0)
47 randomi?ed controlled trial*.tw. (36885)
48 randomi?ed controlled trial*.id. (4641)
49 controlled clinical trial*.tw,id. (3308)
50 ((random adj allocation) or (double adj blind adj (method* or stud*))).tw,id. (2968)
51 single blind stud*.tw,id. (159)
52 clinical trials/ or exp randomized controlled trials/ (13053)
53 exp randomized controlled trials/ (1083)
54 or/47-51,53 (43025)
55 33 or 54 (204646)
56 7 and 45 and 55 (119)
57 56 not 41 (29)
58 57 (29)
59 limit 58 to yr="2010 -Current" (26)=P + EMDR + rct not PTSD
Search Name: PP 20211213 angstoornissen behandeling met EMDR
Last Saved: 13/12/2021 12:04:02
Comment: EMDR
ID Search
#1 (panic NEAR/1 disorde*):ti,ab,kw
#2 MeSH descriptor: [Panic Disorder] explode all trees
#3 (panic NEAR/1 disorde*):ti,kw
#4 #2 or #3
#5 Agoraphobi*:ti,kw
#6 MeSH descriptor: [Agoraphobia] explode all trees
#7 #5 or #6
#8 MeSH descriptor: [Phobia, Social] explode all trees
#9 (social NEAR/2 phobi*):ti,kw
#10 #8 or #9
#11 (generalized NEAR/2 anxiety NEAR/2 disord*):ti,kw
#12 (generalised NEAR/2 anxiety NEAR/2 disord*):ti,kw
#13 #11 or #12
#14 (specific NEAR/2 phobic*):ti,kw
#15 MeSH descriptor: [Phobic Disorders] this term only
#16 MeSH descriptor: [Cognitive Behavioral Therapy] explode all trees
#17 ((acceptance NEAR/2 commitment therap*) or (acceptance NEAR/2 treatm*) or (cognitive NEAR/3 therap*) or (cognitive NEAR/3 treatm*) or cbt or icbt):ti,kw
#18 #16 or #17
#19 #1 or #2 or #3 or #5 or #6 or #8 or #9 or #11 or #12 or #14 or #15
#20 #19 and #18
#21 emdr:TI
#22 MeSH descriptor: [Eye Movement Desensitization Reprocessing] explode all trees
#23 #19 and (#21 or #22)=P + EMDR