Afkappunt criteria ADHD bij volwassenen
Uitgangsvraag
Afkappunt criteria ADHD bij volwassenen.
Aanbeveling
Clinici dienen zich ervan bewust te zijn dat de grenswaarde voor ADHD van minimaal zes van de negen symptomen van aandachtstekort en/of hyperactiviteit/impulsiviteit in de DSM-IV gebaseerd is op normen bij kinderen, en dat ze voor volwassenen te strikt kunnen zijn.
Aanbevolen wordt om bij zes van de negen symptomen in de kindertijd én vijf van de negen in de volwassenheid de diagnose ADHD te overwegen.
Overwegingen
Het afkappunt is klinisch zeer relevant. Handhaven van het huidige afkappunt voor kinderen leidt bij adolescenten en volwassenen tot onderdiagnostiek. Het verlagen van het afkappunt bevordert passende diagnostiek en behandeling bij deze leeftijdsgroep.
De DSM-5 die inmiddels is gepubliceerd, komt aan een aantal van de beperkingen van de DSM-IV tegemoet; het afkappunt voor het aantal huidige symptomen bij adolescenten ouder dan 17 jaar en volwassenen is verlaagd van zes naar vijf criteria en een aantal klachten moet aanwezig zijn voor het twaalfde in plaats van voor het zevende jaar. Het afkappunt van zes van negen symptomen in de kindertijd blijft gehandhaafd.
Onderbouwing
|
3
|
Er zijn aanwijzingen dat het aantal ADHD-symptomen vanaf de kindertijd afneemt met het stijgen van de leeftijd.
B Biederman e.a., 2000. C Millstein e.a., 1997; Murphy & Barkley, 1996 |
|
3
|
Er zijn aanwijzingen dat volwassenen met ADHD-symptomen vanaf een grenswaarde die gebaseerd is op leeftijdsgerelateerde normen, kampen met beperkingen in het functioneren.
B Barkley e.a., 2002. C Kooij e.a., 2005; Murphy & Barkley, 1996 |
|
3
|
Er zijn aanwijzingen dat het leeftijdsgerelateerde afkappunt voor volwassenen lager is dan de DSM-IV-grenswaarde van zes van de negen huidige symptomen van aandachtstekort en/of hyperactiviteit/impulsiviteit bij kinderen. Er zijn aanwijzingen dat het afkappunt voor ADHD-symptomen in de volwassenheid bij vier van de negen huidige DSM-IV symptomen moet liggen.
C Heiligenstein e.a., 1998; Kooij e.a., 2005 |
De werkgroep selecteerde op basis van de literatuursearch één artikel over het afkappunt van het aantal huidige ADHD-symptomen voor de diagnose bij volwassenen. Dit artikel van Adler e.a. (2006) werd na bestudering van de volledige tekst geëxcludeerd omdat het geen onderzoek naar het afkappunt betrof. Via handmatig zoeken en doordat de werkgroep literatuur aandroeg, werden alsnog zes geschikte artikelen gevonden. Het betroffen twee cohortonderzoeken (Barkley e.a., 2002; Biederman e.a., 2000) en vier cross-sectionele onderzoeken (Heiligenstein e.a., 1998; Kooij e.a., 2005; Millstein e.a., 1997; Murphy & Barkley, 1996). In bijlage 2 staat een overzicht van de geïncludeerde en geëxcludeerde artikelen voor de uitgangsvraag over het afkappunt van de huidige criteria voor de diagnose ADHD in de volwassenheid. In de aanverwant Bewijstabel afknappunt staat de bewijstabel met een samenvatting van de genoemde artikelen.
De grenswaarde van zes van de negen DSM-IV-symptomen van aandachtstekort en/of van hyperactiviteit/impulsiviteit is gebaseerd op normen bij kinderen. Deze normen zijn mogelijk te streng als ze toegepast worden bij adolescenten en volwassenen. In een aantal onderzoeken werd het beloop van ADHD-symptomen met het stijgen van de leeftijd onderzocht. Het cohortonderzoek van Biederman e.a. (2000), waarin 128 jongens van maximaal 16 jaar met een diagnose ADHD vier jaar lang gevolgd werden, liet zien dat het aantal symptomen van ADHD afnam in de tijd, maar dat bij 90% van de jongens het functioneren niet verbeterde in de tijd. Dit vonden ook Millstein e.a. (1997): in een cross-sectioneel onderzoek met 149 volwassenen van 19 tot 60 jaar met ADHD, die verwezen waren naar een kliniek, bleek dat het aantal ADHD-symptomen tussen de kindertijd en de huidige situatie met 11% was afgenomen. Zij vonden geen aanwijzingen voor afname van symptomen tussen beginnende en latere volwassenheid, maar in een onderzoek van Murphy en Barkley (1996) werd zo’n afname wel gevonden (hoe ouder, des te minder ADHD-symptomen).
In verschillende onderzoeken werd onderzocht welke grenswaarde voor de huidige ADHD-symptomen mogelijk passender zou zijn bij volwassenen, in plaats van de grenswaarde voor kinderen in de DSM-III of -IV te hanteren. Deze onderzoekers gingen ervan uit dat ADHD kan worden beschouwd als een dimensie van gedragseigenschappen die wordt gedeeld met de normale populatie. Deze gedragseigenschappen veranderen naarmate mensen ouder worden. Daarom zou ook de grenswaarde voor wat wel of niet tot ADHD gerekend moet worden, mee moeten veranderen. Dit wordt in de literatuur ook wel een ‘age-referenced’ of ‘developmentally referenced criterion’ (DRC) genoemd, ofwel een ontwikkelingsgerelateerde grenswaarde. De keuze van de drempelwaarde wordt bepaald door de verdeling van waarden in controlegroep van vergelijkbare leeftijdsgenoten zonder ADHD.
In de gevonden artikelen over dit onderwerp werd het gemiddelde plus anderhalf tot twee standaarddeviaties gehanteerd (respectievelijk Heiligenstein e.a., 1998 en Barkley e.a., 2002). Het cross-sectionele onderzoek van Heiligenstein e.a. (1998) werd uitgevoerd bij 468 studenten van 17 tot 46 jaar. Die kregen een aan de leeftijd aangepaste ADHD-screeningslijst met de 18 DSM-IV-symptomen voorgelegd. De auteurs bepaalden de DRC gebaseerd op het 93e percentiel (gemiddelde plus anderhalve standaarddeviatie). Een drempelwaarde van vier van de negen ADHD-symptomen bleek voldoende om een student met ADHD-kenmerken te onderscheiden van zijn leeftijdsgenoten. Het percentage studenten dat vervolgens in aanmerking kwam voor een diagnose ADHD steeg van 4% (volgens DSM-IV-grenswaarde) naar 11% (volgens DRC-grenswaarde).
Andere onderzoekers gaan ervan uit dat voor een klinische en maatschappelijk zinvolle grenswaarde de beperkingen die samenhangen met de ADHD-symptomen, meegewogen moeten worden. Murphy en Barkley (1996) voerden een cross-sectioneel onderzoek uit in een steekproef van 720 mensen van 17 tot 84 jaar die hun rijbewijs kwamen vernieuwen. Hun onderzoek liet zien dat leeftijd samenhing met het aantal huidige ADHD-symptomen: hoe hoger de leeftijd, des te lager het aantal symptomen (F=18,16, df=2/645, p<0,001). Het hebben van beperkingen hing samen met de ADHD- symptomen: hoe meer ADHD-symptomen, des te lager waren de genoten opleiding en de sociaal-economische status (correlaties -0,15 tot -0,21, p<0,001).
Barkley e.a. (2002) voerden een prospectief cohortonderzoek uit (n=239) onder hyperactieve kinderen van 4-12 jaar die 13 jaar werden gevolgd en werden vergeleken met een gematchte controlegroep uit de bevolking. De vorige versie van de DSM, de DSM-III-R, legde de grenswaarde voor ADHD bij acht van de veertien huidige symptomen in de volwassenheid. De ontwikkelingsgerelateerde grenswaarde voor het aantal huidige ADHD-symptomen werd vastgesteld op vijf symptomen van de veertien aan de hand van rapportage door de ouders. Deze grenswaarde werd berekend door uit te gaan van het gemiddelde aantal symptomen in de controlegroep plus twee standaarddeviaties (gemiddelde + 2 SD). Daardoor viel 95,4% in het normale bereik, en dus onder de grenswaarde, terwijl 4,6% in aanmerking kwam voor een diagnose ADHD. Meer hyperactieve volwassenen kwamen in aanmerking voor een diagnose ADHD wanneer DRC-criteria gehanteerd werden dan wanneer DSM-III-R-criteria gehanteerd werden (respectievelijk 66% en 46% op basis van rapportage door de ouders).
Vervolgens keken de auteurs naar de mate van beperkingen. Zij lieten zien dat jongvolwassen patiënten die vijf, zes of zeven huidige symptomen hadden (van de veertien DSM-III-R criteria) (dus vanaf de leeftijdsgerelateerde (DRC-)grenswaarde, maar onder de DSM-III-R-grenswaarde) significant meer beperkingen hadden dan de controlegroep. Zij hadden significant minder jaren opleiding, lagere rapportcijfers, meer arrestaties, meer ADHD-symptomen op het werk en minder goede prestaties op het werk. Dit was gemeten via rapportages van anderen (school, werkgever, justitie) en niet van de patiënt zelf. Er werden geen significante verschillen gevonden voor het aantal vrienden en het aantal keren ontslagen worden, beide gemeten met zelfbeoordeling. De auteurs concludeerden dat verschillen in herstelpercentages de gebruikte definities reflecteren in plaats van het beloop van de stoornis in de tijd.
Het cross-sectionele onderzoek van Kooij e.a. (2005) werd uitgevoerd in de Nederlandse bevolking. Het betrof 1813 patiënten uit de huisartsenpraktijk tussen de 18 en 75 jaar. De grenswaarde voor het aantal DSM-IV-symptomen werd bepaald op basis van zelfrapportage van het aantal huidige symptomen van ADHD in relatie tot de mate van beperkingen. Het onderzoek liet zien dat mensen met vier of meer symptomen van aandachtstekort en/of hyperactiviteit/impulsiviteit significant meer psychosociale beperkingen hadden dan mensen met minder symptomen. De prevalentie van ADHD, gebaseerd op zowel huidige symptomen als symptomen in de kindertijd, steeg van 1,0% (95%-BI 0,6-1,6) naar 2,5% (95%-BI 1,9-3,4) bij een grenswaarde van respectievelijk zes en vier symptomen. Dit onderzoek laat zien dat het hebben van minder ADHD-symptomen in de volwassenheid niet automatisch samengaat met beter functioneren.
Het aantal ADHD-symptomen neemt af met het stijgen van de leeftijd en hierbij werden geen sekseverschillen gevonden (Kooij e.a., 2005; Millstein e.a., 1997; Murphy & Barkley, 1996). De zes genoemde onderzoeken suggereren dat een lagere grenswaarde, afhankelijk van de leeftijd, beter past bij volwassenen dan de grenswaarde van zes van de negen symptomen, die voor kinderen vereist is. De DSM-IV-criteria lijken daarom te restrictief wanneer ze toegepast worden op adolescenten en volwassenen, met onderdiagnostiek bij deze leeftijdsgroepen tot gevolg.
De uitkomsten van de zes beoordeelde onderzoeken wijzen in eenzelfde richting. De onderzoeken kennen alle echter methodologische beperkingen waardoor de kracht van het bewijs voor het verlagen van het afkappunt voor ADHD-symptomen bij volwassenen laag is.
- Adler, L.A., Barkley, R.A., Wilens,T.E., & Ginsberg, D.L. (2006). Differential diagnosis of attentiondeficit/hyperactivity disorder and comorbid conditions. Primary Psychiatry, 13(5), 1-14.
- Barkley, R.A., Fischer, M., Smallish, L., & Fletcher, K. (2002). The persistence of attentiondeficit/hyperactivity disorder into young adulthood as a function of reporting source and definition of disorder. Journal of Abnormal Psychology, 111(2), 279-289.
- Biederman, J., Mick, E., & Faraone, S.V. (2000). Age-dependent decline of symptoms of attention deficit hyperactivity disorder: impact of remission definition and symptom type. American Journal of Psychiatry, 157(5), 816-818.
- Heiligenstein, E., Conyers, L.M., Berns, A.R., & Smith, M.A. (1998). Preliminary normative data on DSM-IV attention deficit hyperactivity disorder in college students. Journal of American College Health, 46, 185-188.
- Kooij, J.J.S., Buitelaar, J.K., Oord, E.J. van den, Furer, J.W., Rijnders, C.A., & Hodiamont, P.P. (2005). Internal and external validity of attention-deficit hyperactivity disorder in a population-based sample of adults. Psychological Medicine, 35(6), 817-827.
- Millstein, R.B., Wilens, T.E., Biederman, J., & Spencer, T.J. (1997). Presenting ADHD symptoms and subtypes in clinically referred adults with ADHD. Journal of Attention Disorders, 2, 159-166.
- Murphy, K., & Barkley, R.A. (1996). Prevalence of DSM -IV symptoms of ADHD in adult licensed drivers: Implications for clinical diagnosis. Journal of Attention Disorders, 3, 147-161.
Bewijstabel voor het afkappunt van het aantal ADHD-symptomen in de volwassenheid
|
Bibliographic reference |
Study type
Study quality |
Number of patients
Patient characteristics |
Aim study/instrument
Prognostic factor(s) |
Length of follow-up |
Outcome measures and effect size
Psychometric qualities |
Additional comments
Source of funding |
|
Barkley RA, Fischer M, Smallish L, Fletcher K. The persistence of attention-deficit/hyperactivity disorder into young adulthood as a function of reporting source and definition of disorder. J Abnorm Psychol. 2002 May;111(2):279-89.
This study is also referred to as the Milwaukee study. |
Study design: Prospective cohort study.
Study quality: Strengths: • Long follow-up period.
Weaknesses: • No clinical diagnosis were made. • Low sample size • Relative young ages at follow up. • Changing DSM-criteria. • Subthreshold ADHD was compared to control group but not to DSM-III-R group.
|
n=239 (n=158 diagnosed as hyperactive, n=81 matched community control) Age at inclusion 4-12 years.
Inclusion criteria: To be considered hyperactive, these children were all clinically referred and had to: •have scores on both the CPRS-R and the WWPARS that met or exceeded 2 SDs above the mean for severity for same-age, same-sex normal children; •have scores on the HSQ that indicated significant behavioral problems in at least 6 of the 14 problem situations on this scale (a score exceeding +1 SD); •have poor sustained attention, poor impulse control, and excessive activity level; •have developed their behavior problems prior to 6 years of age.
Setting: US Loss to follow up: 19 pts were lost to follow up (n=147 Hyperactive and n=73 Control group, total n=220) Patient characteristics: • Age at follow up 19-25 y (mean Hyperactive 21.1 (SD 1.3); mean control 20.5 (SD 0.6). • Gender: Males in Hyperactive group 92% and in control 87%). |
Intervention n=147: Hyperactive group.
Comparison n=73: A matched community control group.
Aim study: Comparing the DSM-III-R threshold (8 of 14 ADHD symptoms) to a developmentally referenced criterion (DRC) for recent ADHD symptoms. The clinical threshold of this DRC is + 2 SD above the mean in an same age population. DRC threshold was set at 5 of 14 ADHD symptoms (parent reports). This means that instead of 99% (when DSM-III-R norms are used), 95.4% falls within the normal range, and 4.6% receives the ADHD-diagnosis (calculated MH).
DRC criteria based on parent-reports identified more pts with hyperactivity with current ADHD then did DSM-III-R (66% vs 46%). Are these pts that met DRC-criteria but not DSM-II-R criteria impaired in a meaningful way? If so, then you could argue that they actually have the disorder and not merely a high level of symptoms. ADHD was defined in 3 different ways in this study: • DSM-III-R: 8 or more of 14 ADHD symptoms. • DRC criteria: 5 or more of 14 ADHD-symptoms (parent report). • Meeting DRC but not DSM-III-R criteria: 5, 6 or 7 ADHD symptoms. |
Length of follow-up: 13 years
Outcome measures: • Structured interview of disruptive behaviour (14 ADHD items, DSM-III-R). • Parent interview of ADHD symptoms (18 items for ADHD, DSM-IV). • Conners’ Parent Rating Scale – Revised (CPRS-R). • Homes Situation Questionnaire. •Werry-Weiss- Peters Activity Rating Scale (WWPARS). • High school transcripts. • Employer ratings of job performance • Criminal records • Young Adult Self-Report for Child Behavior Checklist (YASR)
Results: The DRC-approach identified more hyperactive pts as having current ADHD then did the DSM-III-R (66% vs 46%), both based on parent reports. Comparison of hyperactivity pts that met DRC-criteria but not DSM-III-R criteria (n=27) were compared with the control group (n=73) on 8 outcome measures on impairment (based on self-report, official records, and employer evaluations, but not on parent reports). This subgroup of DRC-group had 5, 6 or 7 ADHD-symptoms. The subgroup was significantly more impaired on 6 of the 8 outcomes (p<0.01) than the control group. The subgroup had: • Fewer years of education, • a lower GPA, • a lower class ranking in their last year of high school, •more symptoms of ADHD at work, • a lower job performance rating from their employer, and •more arrests. No differences were found in nr of current friends and nr of jobs fired, the only self-report measures. See table 3 on p. 284 in article for mean, SD, F, and p values. |
Additional comments: This article also investigated differences in prevalence of ADHD comparing self-reports and parent reports. This 13-year longitudinal study of hyperactive children into young adulthood found a low frequency of self-reported ADHD at follow-up, but 5-9 times higher frequency when parental reports were utilized. Depending on the diagnostic criteria used (DSM–III–R vs. DRC), between 46% and 66% of the hyperactive group could be considered to have ADHD in young adulthood.
Source of funding: None mentioned.
Conclusion: Pts with DRC or subthreshold ADHD (5-7 of 14 DSM-III-R symptoms) are more impaired (not based on self report) than pts in the control group. They should qualify for the diagnosis of ADHD, they seem to have outgrown the criteria but not the disorder. Age based comparisons may be more sensitive to valid cases of the disorder in adulthood then a fixed symptom threshold for diagnosis that is extended from childhood to adulthood, as in DSM-III-R and DSM-IV. |
|
|
Biederman J, Mick E, Faraone SV. Age-dependent decline of symptoms of attention deficit hyperactivity disorder: impact of remission definition and symptom type. Am J Psychiatry. 2000 May; 157(5):816-8. |
Design: Cohort study
Study quality: • Strenghts are the longitudinal design, the number of ADHD-patients, and loss to follow-up is unrelated to key characteristics. • Weaknesses are the generalisability to other patient groups (girls, ethnic minorities, etc.), no information on inclusion criteria, potential confounding by treatment was not accounted for.
|
n=128
Patiënt characteristics: • Diagnosis: ADHD • Age: children, maximum age 16 years • Sex: 100% boys • Etnicity: 100% Caucasion • Setting: clinically referred patients.
Loss to follow-up: Originally there were 140 pts, but 12 were lost to follow up. However, no significant difference between groups. |
Aim study: To examine remission with regard to ADHD-symptoms.
3 types of remission; • Syndromatic: loss of full diagnosis (< 57% of symptoms). • Symptomatic lower than thresshold (< 36% of symptoms). • Functional: < than 36% of symptoms and GAF score > 60.
3 symptom clusters, according to the 14 DSM-III-R symptoms for ADHD: Inattentive (6), hyperactive (4) and impulsive (4). |
Follow up was 4 years. There were 3 measurements that resulted in data for 5 time points: • Measurements took place at baseline, 1 year follow up and 4 year follow up. • Time points at onset (retrospectively), baseline, 1 year follow up, 3 years follow up (retrospectively) and 4 years follow-up.
|
Outcome measures: Schedule for Affective Disorders and Schizofrenia for School-Age Children – Epidemiologic Version (interview with mother and/or pts).
Results: Age was significantly related to all types of remission (Wald X2>5.1, df=1, p<0.02): there was an increase in remission with age.
Remission type: The increase was the highest for syndromatic, then symptomatic, then functional remission.
Symptom type: The increase of remission in inattentiveness was lower than that of hyperactivity or impulsivity. |
Source of funding: NIMH grant (government).
Conclusion: These results indicate that differences in reported remission rates reflect the definition used rather than the disorder’s course. They provide systematic support for the clinical observation that hyperactivity and impulsivity symptoms tend to decline at a higher rate than inattention symptoms.
Additional comments: This study did not investigate the symptom threshold to make an ADHD diagnosis, but the symptom profile of ADHD over time. |
|
Heiligenstein E, Conyers LM, Berns AR & Smith MA (1998). Preliminary normative data on DSM-IV attention deficit hyperactivity disorder in college students. Journal of American College Health, 46, 185-188. |
Design: Cross-sectional
Study quality: • Strength is a large sample. • Weaknesses are the non-representative community sample (generalisability), only self-report rating current symptoms only, no impairment measures were used, no clinical diagnosis, and results may not be generizable to a clinic ADHD population.
|
n=468
Pt characteristics: • US-college students • Sex: M 56%, F 44% • Age: range 17-46, M 20.6 (SD 4). • Ethnicity: 91% Caucasian.
Loss to follow-up: No follow-up |
Aim study: To present data that determine thresholds specific to college students and to evaluate the implications of selecting different thresholds for a disorder. |
Outcome measures: • Current DSM-IV symptom count with the ADHD Rating Scale (ARS, 18 items). The ARS was modified. • The optimal cutoff score for current ADHD symptoms, based the 93 percentile (mean + 1.5 SD). This percentile is the customary threshold for determining differences from the norm in research on ADHD. • Number of pts meeting the DSM-IV and modified thresholds.
Psychometric quality: An adjusted (non validated) rating scale was used,
Length of follow up: No follow up.
Results (n=448): Mean (SD) symptom count score and cutoff M + 1.5 SD: • Inattention: range 0-8, M 0.82 (SD 1.6), cutoff 3.2 • Hyperactivity/Impulsiveness: range 0-8, M 1.2 (SD 1.5), cutoff 3.2
Calculated cutoff (M + 1.5 SD): • Inattention: cutoff 3.2 • Hyperactivity/Impulsiveness: cutoff 3.2 Authors conclude that data indicate that a cutoff score of 4 out of 9 current symptoms of Inattention and Hyperactivity/Impulsiveness would be sufficient to identify a college student as distinct from his or her peers (DSM-IV threshold is 6).
% pts meeting criteria for ADHD: • DSM-IV (6 of 9): 4% • Modified cutoff (4 of 9): 11% |
Source of funding: No report on source of funding or conflicting interests.
Conclusion: This cross-sectional study in college students on current ADHD symptoms suggest that cutoff scores of 4 for Inattentive and Hyperactive/Impulsive symptoms could be sufficient to identify a college student as distinct from the norm.
Additional comments: Symptoms counts above the threshold do not necessarily denote an ADHD diagnosis. |
|
|
Kooij JJ, Buitelaar JK, van den Oord EJ, Furer JW, Rijnders CA, Hodiamont PP. Internal and external validity of attention-deficit hyperactivity disorder in a population-based sample of adults. Psychol Med. 2005 Jun;35(6):817-27. |
Design: Cross-sectional.
Study quality: • Strength is the large community sample. • Weaknesses are that it is a cross-sectional and not a longitudinal cohort study; low N of patients with full or subthreshold ADHD; only self-report measures; no diagnostic interview or diagnostic assessment by clinician; psychometric quality of scales.
|
n=1.813 (40% of a sample of 4.517 people who were asked to participate)
Patient characteristics: • Population based sample. • Age: range 18-75 years, 37.5% was 30-44 years. • Sex: 44.7% men
Loss to follow-up: No follow up. |
Aim study: To present data on prevalence and impairment of functioning of adult ADHD obtained directly from a community study. To estimate the diagnostic symptom threshold in adults, the number of current symptoms was plotted against the amount of impairment. |
No follow-up.
Outcome measures: All self-report measures. • An adjusted ADHD DSM-IV rating scale measuring current (23 items) and childhood symptoms (3 items), • a 4-item scale to measure psycho-social impairment, • and the GHQ-28 to measure general liability to psychopathology.
Psychometric quality: • Symptom rating scale was adjusted but not validated. • Impairment scale was not tailored to ADHD.
Results: Current symptoms cutoff point: • Pts with >4 inattentive symptoms were significantly more impaired than pts with 0, 1 or 2 symptoms [overall model F(7, 1709)=144.631, p<0.000, ‘number of symptoms’ F(6, 1709)=7.371, p<0.000]. • Pts with >4 Hyperactive/Impulsive symptoms were significantly more impaired than pts with 0, 1, 2 or 3 symptoms [overall model F(7, 1709)=153.963, p<0.000, ‘number of symptoms’ F(6, 1709)=10.973, p<0.000]. • The cutoff of 4 symptoms was found for men and women and young and old subjects separately. Prevalence ADHD (based on current and childhood symptoms): • Prevalence increased from 1.0% (95% CI 0.6-1.6) to 2.5% (95% CI 1.9-3.4) when the cutoff was changed from 6 to 4 current items. • The Hyperactive/Impulsive subtype was the most common in both cases, compared to the inattentive and the combined subtype. |
Source of funding: Funding by foundations, government, non-profit.
Conclusion: The threshold of 6 out of 9 symptoms may be too restrictive to be applied to adults. On average, the presence of 4 or more ADHD symptoms of either Inattentive and/or Hyperactive/Impulsive symptoms is associated with significantly increased self –perceived psychosocial impairment. This indicates that adults may have on average less symptoms of ADHD than children and adolescents, and that lower symptom levels in adults may not imply better functioning.
Additional comments: Further epidemiological research including a clinical diagnosis is warranted. |
|
|
Millstein RB, Wilens TE, Biederman J, Spencer TJ (1997). Presenting ADHD symptoms and subtypes in clinically referred adults with ADHD. Journal of Attention Disorders, 2, 159-166. |
Design: Cross sectional study. Study quality:
Strength: • Diagnostic assessment (not symptom rating scales). • Sample size. Weaknesses: • Cross-sectional and not a longitudinal cohort study. • Generalization: No pts that did not meet full ADHD criteria in adulthood. • No quantative results on number of symptoms were presented for childhood and adulthood and for type of symptoms. • No information on significance for reduction of symptoms from childhood to adulthood. |
n=149
Patient characteristics: • Setting: outpatient ADHD adults referred to a clinic. • Age: 19-60 years, M 37 (SD 11). • Sex: M 59%. • 97% had one or more psychiatric co-morbidities.
Loss to follow-up: No follow up. |
Aim study: An evaluation of the influence of age on the presentation of ADHD in adults.
Pts were assessed and DSM III-R diagnosis were made with an diagnostic interview (SCID) and psychiatric examination. Current and childhood ADHD-symptoms and impairment was assessed. |
Outcome measures: Amount of ADHD-symptoms in childhood (kiddie SADDS-E) and current in adulthood (SCID and DSM III-R criteria).
Results: • 83% was moderate to severe impaired within the last month due to ADHD symptoms. • A 11% reduction in nr of ADHD symptoms was found between childhood and current reports. • No association of age in adulthood and number of ADHD symptoms was found (p>0.05). • Hyperactive/Impulsive symptoms decreased with 15%, inattentive symptoms decreased with 5%. • No gender differences were found in current ADHD-symptoms.
|
Source of funding: None mentioned.
Conclusion: The number of ADHD-symptoms between childhood and adulthood reduced with 11%.
Additional comments: - |
|
|
Murphy K & Barkley RA (1996). Prevalence of DSM -IV symptoms of ADHD in adult licensed drivers: Implications for clinical diagnosis. Journal of Attention Disorders 3, 147-161. |
Design: Cross-sectional study
Study quality: Weaknesses: • Non-representative community sample. • Cross-sectional and not a longitudinal cohort study. • No diagnostic interview or diagnostic assessment by clinician. • Only self-report scales, psychometric quality unknown. • No ADHD related impairment measures.
|
n=720
Patient characteristics: • Community sample of people with a drivers license in the US. • Age: 17-84 (M35;SD13.2) • Sex: M 60%, F 40%. • Ethnicity: 86% white.
Aim study: Investigating the relationship between DSM-IV ADHD symptoms and impairment scores across age groups. |
Follow up: no follow-up
Measures: • Two self-report rating scales with 18 items. Each item was rated on a 4-point scale (item range 0-3). o One scale was completed based on the adults current behavior within the past 6 months. o The second was based on their retrospective recall of their own behavior when they were between 5-12 years of age. • Impairment was measured with: o Level of education and o Social economic status (Hollingshead Index of Social class).
6 outcome measures: • 3 summation scores (itemscores on Inattention items, Hyperactive/Impulsive items and total ADHD items list). • 3 symptom counts (positive symptoms, score 2 or 3, on Inattention items, Hyperactive/Impulsive items and total ADHD items list).
Psychometric quality: Both ADHD-scales were self-constructed measures, psychometric quality unknown.
Results: • Mean (SD) symptom count score per age group (total ADHD; Inattention; Hyperactivity/Impulsiveness respectively): o 17-29 y: 3.3 (3.5); 1.3 (1.8); 2.1 (2.0). o 30-49 y: 2.3 (2.0); 0.9 (1.6); 1.5 (1.8). o 50+: 1.2 (2.0); 0.4 (1.0); 0.8 (1.3). • Age was significantly related to all 3 symptom count scores: The higher the age, the lower the amount of symptoms. o Inattention F=9.14, df=2/674, p<.001; o Hyperactive/Impulsive, F=19.98, df= 2/671, p<.001; and o Total ADHD, F=18.16, df=2/645, p<.001. No gender effects. • Prevalence: Based on current and childhood ADHD-symtoms: 4.7% (1.3% inattentive type; 2.5% Hyperactive/Impulsive type; 0.9% combined type). • Impairment was significant correlated to all 3 summery scores: The higher the level of current ADHD symptoms, the less education obtained and the lower the socio-economic status of current occupation (correlations -.15 to -.21, p<0.001). |
Source of funding: Funding from university, government. Conclusion: This study shows that higher degrees of ADHD symptoms were associated with lower educational attainment and lower occupational status. The current diagnostic threshold for ADHD in adults may be too high. The cutoff of 6 of 9 Inattention symptoms and/or 6 of 9 Hyperactive/Impulsive symptoms recommended in the DSM-IV sets a threshold of deviance that is quite statistically extreme for an adult population, falling at approximately 2.5 to 3 standard deviations above the mean (>99th percentile) for most ratings of current behavior. A threshold should be chosen on the extend of impairment associated with them as to be clinically and socially meaningful. The authors argue to set the threshold at a symptom count that is endorsed by for example 7% of the age-appropriate population (mean + 1.5 SD, or the 93rd percentile). Additional comments: There is a need for more research in which developmentally referenced criteria are taken into account. |
||
Beoordelingsdatum en geldigheid
Publicatiedatum : 08-03-2016
Beoordeeld op geldigheid : 08-07-2015
Uiterlijk in 2020 bepaalt het bestuur van de NVvP of deze richtlijn nog actueel is. Zo nodig wordt een nieuwe werkgroep geïnstalleerd om de richtlijn te herzien. De geldigheid van de richtlijn komt eerder te vervallen indien nieuwe ontwikkelingen aanleiding zijn een herzieningstraject te starten.
De NVvP is als houder van deze richtlijn de eerstverantwoordelijke voor de actualiteit van deze richtlijn. De andere aan deze richtlijn deelnemende wetenschappelijk verenigingen of gebruikers van de richtlijn delen de verantwoordelijkheid en informeren de eerstverantwoordelijke over relevante ontwikkelingen binnen hun vakgebied.
Algemene gegevens
In opdracht van de Nederlandse Vereniging voor Psychiatrie (NVvP) heeft de richtlijnwerkgroep ADHD bij volwassenen een monodisciplinaire richtlijn ontwikkeld over diagnostiek en medicamenteuze behandeling van ADHD bij volwassenen. De ontwikkeling van deze richtlijn werd gefinancierd vanuit het gealloceerde budget van de NVvP vanuit de Stichting Kwaliteitsgelden Medisch specialisten (SKMS) en methodologisch en organisatorisch ondersteund door het Trimbos-instituut.
De status van de richtlijn
De professionaliteit van hulpverleners in de gezondheidszorg brengt met zich mee dat zij (mede door het hanteren van een richtlijn) zo veel als mogelijk evidence-based handelen, volgens de laatste stand van de wetenschap. Wanneer richtlijnen door en binnen de beroepsgroep zijn opgesteld, normeren deze het medisch professioneel handelen en zijn ze een uitwerking van de medisch professionele standaard (Gevers & Aalst, 1998).
Richtlijnen zijn geen dwingende voorschriften, maar zo veel mogelijk op bewijs gebaseerde inzichten en aanbevelingen waaraan hulpverleners, organisaties, zorgverleners, beleidsmakers, inhoudelijk adviseurs en mensen met een psychiatrische diagnose kennis kunnen ontlenen om hoogwaardige zorg te verlenen, te waarborgen en te toetsen. De behandelaar kan, als hij of zij dat nodig acht, op basis van de eigen professionele autonomie afwijken van de richtlijn. Afwijken van richtlijnen is als de situatie dat vereist zelfs noodzakelijk, en dient schriftelijk te worden vastgelegd in het dossier (Wijmen e.a., 2004).
Uitgangsvragen
De richtlijn is ontwikkeld op geleide van uitgangsvragen, die gebaseerd zijn op knelpunten rondom diagnostiek en behandeling van volwassenen met ADHD, zoals tevoren aangegeven door patiëntenvereniging Impuls en leden van de NVvP middels een enquête. Deze uitgangsvragen zijn ook vastgesteld door NICE, op basis van een knelpuntenanalyse die is uitgevoerd in Engeland. De Nederlandse richtlijnwerkgroep heeft een deel van deze uitgangsvragen overgenomen voor de huidige richtlijn.
Een richtlijn is een document met praktische aanbevelingen. Dat betekent dat praktijkproblemen zo veel als mogelijk uitgangspunt zijn van de teksten in de richtlijn. De richtlijn is een document waarin staat hoe optimale diagnostiek en behandeling er inhoudelijk uitzien. In deze richtlijn worden de volgende ‘klinische uitgangsvragen’ behandeld in de verschillende modules.
Diagnostiek
Uitgangsvragen rond diagnostiek waren:
- Is er een gevalideerd instrument om de diagnose ADHD bij volwassenen betrouwbaar vast te stellen volgens de DSM-IV-criteria (Module CAADID)?
- Waar moet het afkappunt voor symptomen in de volwassenheid liggen om een betrouwbare diagnose ADHD bij volwassenen te kunnen stellen (Module DIS-L)?
Medicamenteuze behandeling
Uitgangsvragen rond medicamenteuze behandeling waren:
- Leidt medicamenteuze behandeling van volwassenen met ADHD met (langwerkend) methylfenidaat, amfetamine (dexamfetamine en/of l-amfetamine, lisdexamfetamine), modafinil, atomoxetine of bupropion tot afname van ADHD-symptomen en tot een algehele klinische verbetering?
- Welke strategieën in de medicamenteuze behandeling van ADHD bij volwassenen verhogen de therapietrouw?
- Wat is het risico op misbruik (abuse) of verslaving (addiction) bij het gebruik van methylfenidaat en dexamfetamine in de behandeling van volwassenen met ADHD?
Doel en doelgroep
Doelstelling
De richtlijn ADHD bij volwassenen geeft aanbevelingen en handelingsinstructies voor de diagnostiek en medicamenteuze behandeling van volwassenen met ADHD. De richtlijn geeft aanbevelingen ter ondersteuning van de praktijkvoering van psychiaters die betrokken zijn bij de zorgverlening aan volwassenen met ADHD. Op basis van de resultaten van wetenschappelijk onderzoek en overige overwegingen geeft de richtlijn een overzicht van goed (‘optimaal’) handelen als waarborg voor kwalitatief hoogwaardige zorg.
De werkgroep moedigt het opstellen van lokale zorgprogramma’s en protocollen op basis van deze richtlijn aan, omdat dit bevorderlijk is voor de implementatie van de in de richtlijn beschreven optimale zorg.
Indien de aanbevelingen uit deze richtlijn in de concrete situatie niet aansluiten bij de wensen of behoeften van de volwassene met ADHD, dan kan beredeneerd worden afgeweken van de richtlijn, tenzij de wensen of behoeften van de persoon met ADHD hem of haar naar de mening van de behandelaar kunnen schaden dan wel geen nut hebben.
Doelgroep
De primaire doelgroep van deze richtlijn zijn volwassenen en adolescenten vanaf 18 jaar, bij wie sprake is van (een vermoeden van) ADHD. In de afbakening van de werkgroep valt ook de groep ‘ouderen’ binnen de groep volwassenen. Hoewel diagnostiek en behandeling van ouderen met ADHD relatief nieuwe fenomenen zijn, en RCT’s met medicatie bij deze groep nog ontbreken, is uit onderzoek gebleken dat ADHD ook bij ouderen voorkomt bij wie behandeling geïndiceerd kan zijn.
Richtlijngebruikers
De ontwikkeling van richtlijnen voor de GGZ geschiedt primair ter verbetering van de kwaliteit van de zorgverlening. De gebruikers van de richtlijn zijn allen professioneel betrokken bij de zorg voor volwassenen met (mogelijk) ADHD.
Afbakening
De richtlijnwerkgroep ADHD bij volwassenen heeft zich enerzijds gericht op het in kaart brengen van de knelpunten rondom diagnostiek en behandeling van deze aandoening en anderzijds op de beschikbare wetenschappelijk evidentie op dit gebied, waaronder de Engelse NICE-richtlijn voor ADHD bij volwassenen (2008). De richtlijnwerkgroep formuleerde uitgangsvragen voor het ontwikkelen van de monodisciplinaire richtlijn ADHD bij volwassenen voor de volgende vier onderwerpen: 1. Diagnostiek; 2. Comorbiditeit; 3. Medicamenteuze behandeling; 4. Niet-medicamenteuze behandeling. De onderwerpen diagnostiek en medicamenteuze behandeling worden behandeld in deze eerste fase van de richtlijn. De andere onderwerpen worden in het vervolgproject, de Zorgstandaard ADHD voor alle leeftijden, aan deze richtlijn toegevoegd (zie Voorwoord). Dit betekent dat de onderhavige eerste fase van de richtlijn slechts een deel van de volledige diagnostiek en behandeling van volwassenen met ADHD betreft.
Samenstelling werkgroep
De monodisciplinaire richtlijn ADHD bij volwassenen is ontwikkeld door de richtlijnwerkgroep ADHD bij volwassenen, in opdracht van de NVvP.
De richtlijnwerkgroep, onder voorzitterschap van dr. Sandra Kooij, bestond uit psychiaters, die door de beroepsvereniging werden afgevaardigd en een arts/psychotherapeut, tevens voorzitter van patiëntenvereniging Impuls. De richtlijnwerkgroep werd methodologisch en organisatorisch ondersteund door het technisch team van het Trimbos-instituut. Dit technisch team bestond uit projectleiding, een informatiespecialist, literatuurreviewers en projectassistentie. De volgende schema’s geven een overzicht van de samenstelling van de richtlijnwerkgroep en het ondersteunend technisch team.
Leden werkgroep
|
|
Naam |
Organisatie |
Beroep |
|
1. |
Sandra Kooij, voorzitter, MD PhD |
PsyQ Den Haag |
Psychiater |
|
2. |
Marita Braam-van Neer, MD |
ZGP |
Psychiater |
|
3. |
Nannet Buitelaar, MD |
De Waag, onderdeel van de Forensische Zorgspecialisten |
Psychiater |
|
4. |
Pieter-Jan Carpentier, MD PhD |
Reinier van Arkel Groep |
Psychiater |
|
5. |
Lex Pull, MD |
Brijder Verslavingszorg (tot 1 mei 2012) |
Arts / Psychotherapeut/ Voorzitter patiëntenvereniging Impuls |
|
6. |
Jeannette Rutgers, MD |
Pro Persona |
Psychiater |
|
7. |
Laetitia Smarius, MD |
De Bascule |
Psychiater |
Methodologische ondersteuning
|
|
Naam |
Ondersteuning |
|
1. |
Hedda van ’t Land, MsC PhD |
Programmahoofd, Programma Zorginnovatie, Trimbos-instituut |
|
2. |
Danielle van Duin, MsC |
Projectleider / richtlijnadviseur, Trimbosinstituut |
|
3. |
Jolanda Meeuwissen, MsC |
Projectleider / richtlijnadviseur, Trimbosinstituut |
|
4. |
Marleen Hermens, MsC PhD |
Reviewer, Trimbos-instituut |
|
5. |
Matthijs Oud, MsC |
Reviewer, Trimbos-instituut |
|
6. |
Angita Peterse |
Informatiespecialist, Trimbos-instituut |
|
7. |
Laura Shields, MsC |
Reviewer, Trimbos-instituut / NICE |
|
8. |
Nelleke van Zon |
Projectassistent, Trimbos-instituut |
In totaal kwam de richtlijnwerkgroep voorafgaand aan de commentaarfase acht keer bijeen in een periode van 31 maanden (september 2010-april 2013). In deze periode werden de stappen van de methodiek voor evidence-based richtlijnontwikkeling (EBRO) doorlopen. Voorafgaand aan dit project verrichtte de informatiespecialist in overleg met de werkgroepleden op systematische wijze literatuuronderzoek en maakte een selectie in de gevonden onderzoeken (zie voor informatie over de zoekstrategie en de selectiecriteria het reviewprotocol). De reviewers van het Trimbos-instituut beoordeelden de kwaliteit en inhoud van de aldus verkregen literatuur en verwerkten deze in evidencetabellen, beschrijvingen van de wetenschappelijke onderbouwing en wetenschappelijke (gewogen) conclusies. Leden van de richtlijnwerkgroep gingen op basis van de gevonden literatuur met elkaar in discussie over overige overwegingen en aanbevelingen. De werkgroepleden schreven samen met het technisch team van het Trimbos-instituut de conceptrichtlijntekst, die ter becommentariëring openbaar werd gemaakt. De ontvangen commentaren van leden van de NVvP, en een klankbordgroep bestaande uit leden van patiëntenvereniging Impuls, hoogleraren psychiatrie en andere betrokkenen werden vervolgens verwerkt in een commentaartabel, die tijdens een werkgroep bijeenkomst werd besproken. Na het doorvoeren van de op deze bijeenkomst voorgestelde wijzigingen werd de definitieve richtlijn aan de opdrachtgever aangeboden. Hierop volgden autorisatie door de beroepsvereniging, druk en verspreiding.
Belangenverklaringen
De leden van de werkgroep hebben schriftelijk verklaard of ze gedurende de totstandkoming van de richtlijn een (financieel ondersteunde) betrekking onderhielden met commerciële bedrijven, organisaties of instellingen die in verband staan met het onderwerp van de richtlijn. Daarin zijn door de opdrachtgever, het uitvoeringsorgaan en de werkgroepleden van de richtlijn geen strijdigheden bevonden met de te verrichten taken voor de richtlijn. Deze procedure is vastgelegd conform de ´Code ter voorkoming van oneigenlijke beïnvloeding door belangenverstrengeling´, opgesteld door de Koninklijke Nederlandse Academie van Wetenschappen (KNAW), Koninklijke Nederlandsche Maatschappij tot bevordering der Geneeskunst (KNMG), Gezondheidsraad (GR), Centraal BegeleidingsOrgaan (CBO), Nederlands Huisartsen Genootschap (NHG) en Orde van Medisch Specialisten (OMS) in 2012. Een overzicht van deze verklaringen ligt ter inzage bij de Nederlandse Vereniging voor Psychiatrie.
Methode ontwikkeling
Evidence based
Implementatie
Recent onderzoek laat zien dat er bij richtlijntrajecten voornamelijk aandacht is voor de ontwikkeling van de richtlijn. Planmatig opgezette invoering komt maar heel beperkt van de grond. Hierop dient gericht te worden aangestuurd door financiers, zodat hier al bij de start geld voor beschikbaar is. De Regieraad voor richtlijntrajecten onderschrijft dan ook een programmatische aanpak van de ontwikkeling, invoering én evaluatie van richtlijnen inclusief (financiële en organisatorische) middelen, om het gebruik van de richtlijnen te stimuleren, monitoren en evalueren. TNO, CBO en het Trimbos-instituut besloten deze opdracht samen uit te voeren, met als doel de complementaire inzichten en expertise te vertalen in een gemeenschappelijke visie op richtlijnen. Dit resulteerde in een praktisch instrument voor een analyse van richtlijntrajecten: Kwaliteit Richtlijnontwikkeling, Invoering en Evaluatie (KRIE). Voor informatie over implementatie en evaluatie van de richtlijn wordt verwezen naar de module Implementatie.
Werkwijze
De richtlijn is ontwikkeld volgens de methodiek van de evidence-based richtlijnontwikkeling (EBRO).
Zoekstrategie
Om de klinische uitgangsvragen te beantwoorden is door de informatiespecialist, in 15 overleg met de werkgroepleden, op systematische wijze literatuuronderzoek verricht en is een selectie gemaakt binnen de gevonden onderzoeken volgens vooraf vastgestelde selectiecriteria. Er is gezocht naar bestaande (buitenlandse) evidence-based richtlijnen voor de zorg aan volwassenen met ADHD, systematische reviews en oorspronkelijke onderzoeken. In de literatuursearches is gezocht naar literatuur in de Engelse, 20 Nederlandse, Franse, en Duitse taalgebieden. Voor het zoeken naar publicaties is gebruikgemaakt van de volgende informatiebronnen:
|
|
|
|
|
|
Selectiestrategie
Bij de selectie van artikelen zijn de volgende criteria gehanteerd:
- Geeft het onderwerp van het gevonden onderzoek voldoende antwoord op de uitgangsvraag (worden bijvoorbeeld de vastgestelde kritische en belangrijke uitkomstmaten in het onderzoek geëvalueerd)?
- Sluit de doelgroep van het gevonden onderzoek voldoende aan bij de doelgroep van de richtlijn, te weten volwassenen en adolescenten ouder dan 18 jaar bij wie men vermoedt dat zij ADHD hebben? (literatuur gezocht vanaf > 15 jaar)
- Is de bestudeerde groep voldoende groot (minimaal tien deelnemers per arm)?
- Is er sprake van een geschikte onderzoeksopzet om de uitgangsvragen te beantwoorden? Gaat het om een gerandomiseerde gecontroleerde trial (RCT), cohortonderzoek, cross-sectioneel onderzoek, patiënt-controleonderzoek of goed kwalitatief onderzoek (waaronder goed observationeel onderzoek en case series)? Bij een longitudinaal onderzoek: is er een voldoende lange follow-upperiode?
Zie voor meer informatie over de Zoekverantwoording en Evidence tabellen.
Beoordeling van de kwaliteit van het bewijs
De methodologische kwaliteit van de gebruikte artikelen is beoordeeld met voor het betreffende onderzoekstype relevante formulieren ter beoordeling van de methodologische kwaliteit, afkomstig van het EBRO-platform (Handleiding voor werkgroepleden CBO, 2005). Voor het bewijs rondom interventies is daarna het bewijs van de onderzoeken per uitkomstmaat gegradeerd volgens het GRADE-systeem. (GRADE staat voor: Grading of Recommendations Assessment, Development and Evaluation.) De kwaliteit van het bewijs kent daarbij vier niveaus, te weten: zeer laag, laag, matig en hoog. De studie-opzet bepaalt de uitgangspositie van de kwaliteit van bewijs. RCT’s hebben over het algemeen meer bewijskracht dan observationele studies. Daarom is hun uitgangspositie hoog, terwijl de uitgangspositie van observationele studies laag is. De kwaliteit van het bewijs per uitkomstmaat wordt, behalve door de methodologische kwaliteit van de individuele onderzoeken, ook bepaald door andere factoren, zoals de mate van consistentie van de gevonden resultaten uit de verschillende onderzoeken en de precisie van de gevonden uitkomst (zie de onderstaande tabel). GRADE is niet toegepast bij vragen rondom ‘case identification’ en diagnostiek. De belangrijkste reden hiervoor is dat GRADE momenteel nog vooral geschikt is voor interventieonderzoeken.
Tabel 1. Grade: Factoren voor downgraden en upgraden
Het niveau van de kwaliteit van het bewijs (zeer laag, laag, matig en hoog) verwijst naar de mate van vertrouwen dat men heeft in de schatting van het effect van een behandeling.
|
We downgraden het niveau van de kwaliteit van bewijs van studies met een hoge uitgangspositie (RCT’s), bij: |
We upgraden het niveau van de kwaliteit van bewijs van observationele studies bij: |
|
1. Beperkingen in de onderzoeksopzet of uitvoering (study limitations): hierbij gaat het om de methodologische kwaliteit. Voorbeelden zijn dat de randomisatieprocedure niet optimaal was, dat beoordelaars van subjectieve uitkomsten niet geblindeerd waren, dat er selectief is gerapporteerd over de uitkomsten en dat er veel uitvallers waren. |
1. Een groot effect (large magnitude of effect): hiervan is sprake als er in de resultaten een groot effect of een sterk bewijs van associatie gevonden wordt. Dit kan tot uitdrukking komen in de hoogte van het relatieve risico (RR). |
|
1. Inconsistentie van de resultaten (inconsistency): hierbij gaat het om heterogeniteit van de resultaten van verschillende studies. Er kunnen beperkingen zijn als er een grote variatie is in de schattingen van het effect van een behandeling of als er nauwelijks overlap is tussen de 95%-betrouwbaarheidsintervallen (BI’s). |
2. Mogelijke confounders die het ‘ware’ effect verminderd hebben (plausible confounding): hiervan kan sprake zijn als er een achterliggende variabele is, zoals de ernst van de aandoening van de patiënten die met het onderzoek meedoen, die van invloed is op het effect van de interventie. |
|
2. Indirect bewijs (indirectness): er worden twee soorten indirect bewijs onderscheiden. Enerzijds gaat het om indirecte vergelijkingen, bijvoorbeeld wanneer er alleen interventies met een placebo worden vergeleken en geen interventies met elkaar worden vergeleken. Anderzijds gaat het om verschillen in patiëntenpopulatie, inhoud van de interventie of keuze van de uitkomstmaten tussen de beschikbare studies en de uitgangsvraag die in de richtlijn wordt gesteld. |
3. Bewijs van een verband tussen de dosering en de repons (dose-response gradient): hiervan kan sprake zijn als stijgende doseringen van een bepaald medicijn meer effect geven.
|
|
3. Onnauwkeurigheid van de resultaten (imprecision): hierbij gaat het om de onzekerheid van de uitkomst, bijvoorbeeld als de 95%-BI’s heel breed zijn vanwege kleine patiëntenaantallen. |
|
|
4. Kans op selectieve publicatie (publication bias) van onderzoeken of uitkomstmaten. Een voorbeeld van een beperking is wanneer niet alle studies gepubliceerd worden, bijvoorbeeld kleine studies die geen effecten ten gunste van de interventie konden aantoonden. |
|
Samenvatten van de resultaten
Van elk artikel is een samenvatting gemaakt in een zogenaamde ‘evidencetabel’, waarin de belangrijkste kenmerken van individuele onderzoeken zijn opgenomen (bij een RCT zijn dat bijvoorbeeld het doel van het onderzoek, het onderzoeksdesign, patiëntenkenmerken, interventies, uitkomstmaten en de resultaten). De resultaten van onderzoeken naar case identification en diagnostiek zijn op beschrijvende wijze samengevat (narratieve review). Bij de uitgangsvragen over interventies was het oorspronkelijk doel om voor elke uitkomstmaat een meta-analyse uit te voeren, om de omvang van het klinisch effect van de interventie samen te vatten. De data uit oorspronkelijke onderzoeken werden hiervoor verwerkt in een forest plot, die een grafische weergave van de meta-analyse geeft (zie de onderstaande tabel voor een voorbeeld van een forest plot).
Tabel 2. Voorbeeld van een forest plot met toelichting
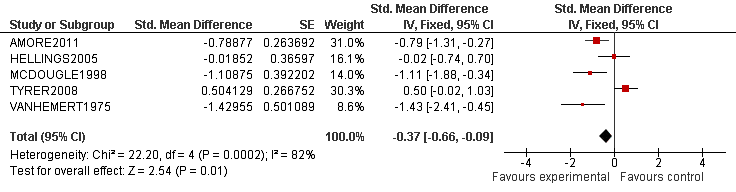
- De verticale lijn is de lijn van geen effect.
- Elke blokje geeft de puntschatting van het interventie-effect van een onderzoek aan.
- De grootte van het blokje correspondeert met het gewicht van het onderzoek binnen de meta-analyse.
- De horizontale lijn is een weergave van het betrouwbaarheidsinterval (95%-BI)
- De diamant is een weergave van het overalleffect (gemiddeld gewogen effect).
- De significantie van het overalleffect wordt onderaan de plot gegeven (z-score en p-waarde).
- De I2 geeft de mate van heterogeniteit van de studies aan (consistentie van de 10 resultaten).
Wanneer er onvoldoende data beschikbaar waren om een meta-analyse uit te voeren, stelden de reviewers een narratieve (beschrijvende) review van het beschikbare bewijs op. Bij de interventieonderzoeken is de waardering van de kwaliteit van het bewijs met behulp van de GRADE-methodiek in deze narratieve reviews opgenomen. De kwaliteitsbeoordeling en een samenvattende beschrijving van de verschillende onderzoeken worden voor elke uitgangsvraag gegeven onder het kopje ‘wetenschappelijke onderbouwing’.
Uitgangsvragen
De richtlijn is ontwikkeld op geleide van uitgangsvragen, die gebaseerd zijn op knelpunten rondom diagnostiek en behandeling van volwassenen met ADHD, zoals tevoren aangegeven door patiëntenvereniging Impuls en leden van de NVvP middels een enquête. Deze uitgangsvragen zijn ook vastgesteld door NICE, op basis van een knelpuntenanalyse die is uitgevoerd in Engeland. De Nederlandse richtlijnwerkgroep heeft een deel van deze uitgangsvragen overgenomen voor de huidige richtlijn.
Een richtlijn is een document met praktische aanbevelingen. Dat betekent dat praktijkproblemen zo veel als mogelijk uitgangspunt zijn van de teksten in de richtlijn. De richtlijn is een document waarin staat hoe optimale diagnostiek en behandeling er inhoudelijk uitzien. In deze richtlijn worden de volgende ‘klinische uitgangsvragen’ behandeld in de verschillende hoofdstukken.
Aanbevelingen
Aanbevelingen kunnen gegradeerd worden als sterk of zwak (voorwaardelijk). Wanneer de kwaliteit van het bewijs voor de positieve en negatieve effecten van een interventie hoog is, kan dit leiden tot een sterke aanbeveling, en omgekeerd, wanneer de bewijskracht laag tot zeer laag is, kan dit een zwakke aanbeveling opleveren. Een zwakke aanbeveling geeft meer ruimte om af te wijken en aandacht te schenken aan alternatieven die passen bij de behoeften van de patiënt, terwijl bij een sterke aanbeveling die ruimte beperkt is. De kracht van het wetenschappelijke bewijs is echter niet de enige factor die de sterkte van de aanbevelingen bepaalt. De aanbevelingen zijn gebaseerd op wetenschappelijk bewijs enerzijds en overige overwegingen anderzijds, zoals praktijkervaringen van de werkgroepleden, ervaringen en voorkeuren van mensen met ADHD en familie, kosten, beschikbaarheid (in verschillende echelons) en organisatorische aspecten. Deze laatste zijn opgenomen onder het kopje ‘Overige overwegingen’ (zie onderstaande tabel).
Tabel 3. Bepaling van de sterkte van aanbeveling
|
Sterkte van aanbeveling |
Kwaliteit wetenschappelijk bewijs: graad van evidentie |
Overige overwegingen: |
Implicaties |
|
1A = sterke aanbeveling |
Hoge graad van evidentie: RCT’s zonder beperkingen of sterk overtuigende evidentie van observationele onderzoeken |
Onder andere: voordelen overtreffen duidelijk de nadelen of risico’s |
sterke aanbeveling, kan worden toegepast bij de meeste mensen met een psychiatrische diagnose en in de meeste omstandigheden |
|
1B = sterke aanbeveling |
Matige graad van evidentie: RCT’s met beperkingen of sterke evidentie vanuit observationele onderzoeken |
Onder andere: voordelen overtreffen duidelijk de nadelen of de risico’s |
sterke aanbeveling, kan worden toegepast bij de meeste mensen met een psychiatrische diagnose en in de meeste omstandigheden |
|
1C = sterke aanbeveling |
Lage of zeer lage graad van evidentie: Uitkomsten van observationele onderzoeken of casestudies of RCT’s met veel beperkingen |
Onder andere: voordelen overtreffen duidelijk de nadelen of de risico’s |
sterke aanbeveling, maar dit kan veranderen als er hogere evidentie beschikbaar komt |
|
2A = zwakke aanbeveling |
Hoge graad van evidentie: RCT’s zonder beperkingen of sterk overtuigende evidentie van observationele onderzoeken |
Onder andere: evenwicht tussen voor- en nadelen of risico’s |
zwakke aanbeveling, de beste actie kan verschillen naar gelang de omstandigheden, mensen met een psychiatrische diagnose of maatschappelijke waarden |
|
2B = zwakke aanbeveling |
Matige graad van evidentie: RCT’s met beperkingen of sterke evidentie vanuit observationele onderzoeken |
Onder andere: evenwicht tussen voor- en nadelen of risico’s |
zwakke aanbeveling, de beste actie kan verschillen naargelang de omstandigheden, mensen met een psychiatrische diagnose of maatschappelijke waarden |
|
2C = zwakke aanbeveling |
Lage of zeer lage graad van evidentie: Uitkomsten van observationele onderzoeken of casestudies of RCT’s met veel beperkingen |
Onder andere: onzekerheid over voor- of nadelen - evenwicht tussen beide is mogelijk |
erg zwakke aanbeveling, alternatieven kunnen evengoed te verantwoorden zijn |
Tabel 4. Indeling van methodologische kwaliteit van individuele onderzoeken
|
|
Interventie |
Onderzoek naar diagnostische accuratesse |
Schade/bijwerkingen*, etiologie, prognose |
|
A1 |
Systematische review van ten minste twee onafhankelijk van elkaar uitgevoerde onderzoeken van A2-niveau |
||
|
A2 |
Gerandomiseerd dubbelblind vergelijkend klinisch onderzoek van goede kwaliteit van voldoende omvang |
Onderzoek ten opzichte van een referentietest (een ‘gouden standaard’) met tevoren gedefinieerde afkapwaarden en onafhankelijke beoordeling van de resultaten van test en gouden standaard, betreffende een voldoende grote serie van opeenvolgende patiënten die allen de index- en referentietest hebben gehad |
Prospectief cohortonderzoek van voldoende omvang en follow-up, waarbij adequaat gecontroleerd is voor ‘confounding’ en selectieve follow-up voldoende is uitgesloten. |
|
B |
Vergelijkend onderzoek, maar niet met alle kenmerken als genoemd onder A2 (hieronder valt ook patiënt-controleonderzoek, cohortonderzoek) |
Onderzoek ten opzichte van een referentietest, maar niet met alle kenmerken die onder A2 zijn genoemd |
Prospectief cohortonderzoek, maar niet met alle kenmerken als genoemd onder A2 of retrospectief cohortonderzoek of patiënt-controleonderzoek |
|
C |
Niet-vergelijkend onderzoek |
||
|
D |
Mening van deskundigen |
||
* Deze classificatie is alleen van toepassing in situaties waarin om ethische of andere redenen gecontroleerde trials niet mogelijk zijn. Zijn die wel mogelijk, dan geldt de classificatie voor interventies.
|
We downgraden het niveau van de kwaliteit van bewijs van studies met een hoge uitgangspositie (RCT’s), bij: |
We upgraden het niveau van de kwaliteit van bewijs van observationele studies bij: |
|
1. Beperkingen in de onderzoeksopzet of uitvoering (study limitations): hierbij gaat het om de methodologische kwaliteit. Voorbeelden zijn dat de randomisatieprocedure niet optimaal was, dat beoordelaars van subjectieve uitkomsten niet geblindeerd waren, dat er selectief is gerapporteerd over de uitkomsten en dat er veel uitvallers waren. |
1. Een groot effect (large magnitude of effect): hiervan is sprake als er in de resultaten een groot effect of een sterk bewijs van associatie gevonden wordt. Dit kan tot uitdrukking komen in de hoogte van het relatieve risico (RR). |
|
1. Inconsistentie van de resultaten (inconsistency): hierbij gaat het om heterogeniteit van de resultaten van verschillende studies. Er kunnen beperkingen zijn als er een grote variatie is in de schattingen van het effect van een behandeling of als er nauwelijks overlap is tussen de 95%-betrouwbaarheidsintervallen (BI’s). |
2. Mogelijke confounders die het ‘ware’ effect verminderd hebben (plausible confounding): hiervan kan sprake zijn als er een achterliggende variabele is, zoals de ernst van de aandoening van de patiënten die met het onderzoek meedoen, die van invloed is op het effect van de interventie. |
|
2. Indirect bewijs (indirectness): er worden twee soorten indirect bewijs onderscheiden. Enerzijds gaat het om indirecte vergelijkingen, bijvoorbeeld wanneer er alleen interventies met een placebo worden vergeleken en geen interventies met elkaar worden vergeleken. Anderzijds gaat het om verschillen in patiëntenpopulatie, inhoud van de interventie of keuze van de uitkomstmaten tussen de beschikbare studies en de uitgangsvraag die in de richtlijn wordt gesteld. |
3. Bewijs van een verband tussen de dosering en de repons (dose-response gradient): hiervan kan sprake zijn als stijgende doseringen van een bepaald medicijn meer effect geven.
|
|
3. Onnauwkeurigheid van de resultaten (imprecision): hierbij gaat het om de onzekerheid van de uitkomst, bijvoorbeeld als de 95%-BI’s heel breed zijn vanwege kleine patiëntenaantallen. |
|
|
4. Kans op selectieve publicatie (publication bias) van onderzoeken of uitkomstmaten. Een voorbeeld van een beperking is wanneer niet alle studies gepubliceerd worden, bijvoorbeeld kleine studies die geen effecten ten gunste van de interventie konden aantoonden. |
|
Zoekverantwoording
|
Verslag literatuursearch richtlijnontwikkeling ‘NVvP - ADHD bij volwassenen’ |
|
Vraag 1: |
|
Datum search |
Werkgroeplid aanwezig: |
Informatiespecialist: |
|
Gebruikte database: |
Interface: |
Vanaf publicatiejaar: |
|
Zoektermen en/of sleutelartikelen aangeleverd vóór de search: |
Ja, door Nannet Buitelaar |
|
|
Zoekstrategieën |
|
P patiëntenpopulatie: ADHD breed of smal en volwassenen |
|
|
P |
Zoektermen |
|
Breed |
(attenti$ or disrupt$ or implusiv$ or inattenti$).sh. OR ((attenti$ or disrupt$) adj3 (adult$ or behav$ or condition$ or difficult$ or disorder$ or learn$ or people or person$ or poor or problem$ or process$)).tw. OR disruptive$.tw. OR impulsiv$.tw. OR inattentiv$.tw. OR (adhd or addh or ad hd or ad??hd).tw. OR (attenti$ adj3 deficit$).tw. OR hyperactiv$.mp. OR (hyper adj1 activ$).tw. OR hyperkin$.mp. OR (hyper adj1 kin$).tw. OR hkd.tw. OR overactiv$.tw. not overactive bladder$.ti. OR (over adj1 activ$).tw. not overactive bladder$.ti. OR (minimal adj1 brain).tw. |
|
Smal |
*”attention deficit and disruptive behavior disorders”/ or attention deficit disorder with hyperactivity/ OR (adhd or attention deficit$).ti,ab. |
|
Volwassenen |
adult$.ti,ab. OR exp Adult/ |
|
I interventie: |
|
|
I |
Zoektermen |
|
Heteroanamnese |
e medical history taking/ or cornell medical index/ OR (((medical adj3 history) or anamnesis) adj8 (relative? or friend? or spouse? or family$)).ti,ab. OR (hetero-anamnesis or hetero?anamnesis or (hetero adj2 anamnesis)).ti,ab. OR ((report$ or assess$) adj5 (relative? or friend? or spouse? or family$)).ti,ab. |
|
O outcome: |
|
|
O |
Zoektermen |
|
Diagnose |
diagnos$.ti,ab,sh. |
|
Age of onset |
early diagnosis/ OR ((earl$ or initial or onset or preclinical or pre clinical) adj3 (detect$ or diagnos$ or distinguish$ or identif$ or intervention$ or recogn$ or therap$ or treat$)).ti,ab. |
|
Diagnosis |
Attention Deficit Disorder with Hyperactivity/di [Diagnosis] OR exp “Sensitivity and Specificity”/ OR likelihood functions/ OR exp Diagnostic Errors/ OR area under curve/ OR “reproducibility of results”/ OR Diagnosis, Differential/ OR (sensitivit$ or specificit$).ti,ab. OR predictive value$.ti,ab. OR likelihood ratio$.ti,ab. OR (false adj (negative$ or positive$)).ti,ab. OR (valid$ adj3 (adhd or attention deficit$ or hyperkin$ or diagnos$)).ti,ab. |
|
Predictive value |
“Predictive Value of Tests”/ OR ((predict$ or development$) adj3 (adhd or atttention deficit or hyperactiv$ or hyperkin$ or minimal brain)).ti,ab. OR (trajector$ adj2 (development$ or symptom$)).ti,ab. OR (“age of onset”/ AND di.fs.) |
|
Persistence |
(persist$ adj3 (adhd or atttentiondeficit$ or hyperactiv$ or hyperkin$ or minimal brain$ or age or aging or addulthood)).ti,ab. OR persistence.mp. and (age factors or age of onset or aging).sh |
|
Symptoms |
comorbid$.mp. OR ((dysfunction$ or function) adj2 (chang$ or executive$ or deficit$ or impair$)).tw. OR (neuropsychopatholog$ or psychopatholog$ or pathophysiolog$).mp. OR prevalen$.mp. and (diagnos$.mp. or di.fs.) OR exp Neuropsychological Tests/ OR exp Psychiatric Status Rating Scales/ OR exp Psychological Tests/ OR Psychometrics/ OR Mental Status Schedule/ OR (“diagnostic and statistical manual of mental disorders”/ OR “International Classification of Diseases”/ AND (diagnos$.mp. or di.fs.)) OR “diagnostic and statistical manual of mental disorders”/ OR behavioral symptoms/ or affective symptoms/ OR Attention Deficit Disorder with Hyperactivity/di [Diagnosis] OR ((adhd or attention deficit$ or hyperactiv$ or hyperkin$ or detect$ or diagnos$ or identif$ or pattern$ or recogni$ or warning$) adj2 (sign? or symptom?)).ti,ab. OR (clinical adj (feature$ or characteristic$) adj2 (adhd or attention deficit$ or hyperactiv$ or hyperkines$)).ti,ab. OR (symptom$ adj3 (impulsiv$ or inattenti$ or overactiv$)).ti,ab. |
|
Validiteit dsm4 |
“diagnostic and statistical manual of mental disorders”/ AND (“reproducibility of results”/ OR validation studies/ OR (valid$ or reproducib$).ti,ab.) OR (dsm-iv adj5 valid$).ti,ab. |
|
Diagnostiek dsm4 |
“diagnostic and statistical manual of mental disorders”/ OR dsm-iv$.ti,ab. |
|
Limiteringen |
|
|
Op jaartal |
1990 tot huidig |
|
Op taal |
Nederlandse, Duitse, Franse of Engelse taal |
|
Op species |
Zonder onderzoeken uitsluitend over dieren |
|
Resultaten van deze search: |
||
|
Database |
Bijgewerkt tot |
Bestandsnaam |
|
combinatie: P:smal AND P:volwassenen AND I:heteroanamnese |
||
|
Medline |
28-04-2010 |
med100429 P smal adult en heteroanamnese |
|
Embase |
week 17 2010 |
emb100503 P smal adult en heteroanamnese |
|
PsycINFO |
12-4-2010 |
psy100503 P smal adult en heteroanamnese |
|
Cochrane |
geraadpleegd 3-5-2010 |
coc100503 P smal adult en heteroanamnese clinical trials |
|
combinatie: P:smal AND P:volwassenen AND (O:predictive value OR O:persistence) AND (O:symptoms OR O:age of onset) AND O:diagnose AND O:diagnosis |
||
|
Medline |
3-5-2010 |
med100504 P smal age of onset |
|
Embase |
week 17 2010 |
emb100503 P smal age of onset |
|
PsycINFO |
12-4-2010 |
psy100503 P smal age of onset |
|
Cochrane |
geraadpleegd 4-5-2010 |
coc100504 P smal age of onset clinical trials |
|
combinatie: P:breed AND P:volwassenen AND O:validiteit dsm4 zonder de bij e gedownloade referenties |
||
|
Medline |
30-4-2010 |
med100503 P breed extra validiteit dsm4 |
|
Embase |
week 17 2010 |
emb100503 P breed extra validiteit dsm4 |
|
PsycINFO |
12-4-2010 |
psy100503 P breed extra validiteit dsm4 |
|
combinatie: P:smal AND P:volwassenen AND O:symptoms AND O:diagnosis AND O:diagnostiek dsm4 |
||
|
Medline |
30-4-2010 |
med100503 P smal dsm4 diagnostiek |
|
Embase |
week 17 2010 |
emb100503 P smal dsm4 diagnostiek |
|
PsycINFO |
12-4-2010 |
psy100503 P smal dsm4 diagnostiek |
|
Cochrane |
geraadpleegd 4-5-2010 |
coc100504 P smal dsm4 diagnostiek clinical trials |
|
Algemene opmerkingen: |
|
