Operatietechniek bij een appendectomie
Uitgangsvraag
Welke operatietechniek heeft de voorkeur bij een appendectomie?
Aanbeveling
Verricht bij voorkeur een laparoscopische appendectomie bij voldoende ervaring met het verrichten van deze behandeling.
Overweeg een open appendectomie bij:
- onvoldoende ervaring in het verrichten van een laparoscopische appendectomie;
- kleine kinderen bij wie kan worden volstaan met een kleine incisie;
- patiënten met een zwangerschapsduur van 24 weken of langer, waarbij de lokalisatie van de appendix preoperatief wordt vastgesteld.
Overwegingen
Voor- en nadelen van de interventie en de kwaliteit van het bewijs
Er is reeds veel onderzoek gedaan naar appendicitis. Toch is de kwaliteit van de literatuur voor onze search naar open of laparoscopische appendectomie over het algemeen zeer laag of laag. Dit maakt het lastig om een goed evidence-based advies te geven met betrekking tot de vraag of de voorkeur uitgaat naar een open of laparoscopische appendectomie. We zullen aan de hand van de subgroepen de resultaten bespreken.
Volwassenen:
Voor volwassenen lijkt een laparoscopische appendectomie te leiden tot een lager aantal wondinfecties (3,3% versus 7,6%) met een NNT van 24 ten opzichte van een open appendectomie. Daarnaast lijkt laparoscopisch opereren te leiden tot een kortere opnameduur ten opzichte van een open appendectomie. Voor de postoperatieve pijnscore (VAS) werd een verschil van -0,66 punt gevonden. Dit achten wij echter niet klinisch relevant. Voor intra-abdominale abcessen en het aantal re-interventies is de literatuur te marginaal om harde uitspraken te doen.
In een subgroep analyse voor volwassenen met een complexe appendicitis konden we aan de hand van de huidige literatuur geen uitspraak doen over het effect van laparoscopische of open appendectomie op het aantal wondinfecties.
Kinderen:
Voor kinderen lijkt er ook een voordeel te bestaan voor de laparoscopische appendectomie ten opzichte van de open appendectomie ten aanzien van wondinfecties (2,4% versus 7,4%) met een NNT van 20. De kortere opname duur van -0,33 dagen acht de werkgroep niet klinisch relevant. Over abcessen, heroperaties, pijnbeleving postoperatief en schoolhervatting is geen eenduidig advies te geven aan de hand van de huidige literatuur.
Obese patiënten:
Aan de hand van de huidige literatuur kunnen we gezien de zeer lage grade van evidence geen eenduidig advies gegeven beter behandeling met betrekking tot de laparoscopische versus open appendectomie op het gebied van wondinfecties, abcessen, ligduur, werkhervatting of pijn.
Zwangere patiënten:
Aan de hand van de huidige literatuur is er voor de moeder niet veel te zeggen over het effect van laparoscopische of open appendectomie voor het aantal wondinfecties, intra-abdominale abcessen en ligduur. Met betrekking tot perinatale uitkomsten heeft de beschikbare literatuur een te groot risico op bias om conclusies te kunnen trekken. Dit is met name het gevolg van de invloed van zwangerschapsduur op de keuze tussen de twee technieken. In de meeste studies wordt laparoscopie vaker gebruikt in het eerste en tweede trimester, terwijl een open benadering vaker gebruikt wordt in het derde trimester. De drie grootste studies in de systematische review, samen 74% van de laparoscopie groep en 88% van de open appendectomie groep, zijn gebaseerd op cohort data en geven geen informatie over zwangerschapsduur, waardoor niet goed hiervoor te corrigeren valt. Dit heeft een direct impact op cruciale uitkomsten als miskraam risico en vroeggeboorte en maakt dat we hierover geen conclusies kunnen trekken.
Waarden en voorkeuren van patiënten (en eventueel hun verzorgers)
Het klinisch relevante verschil tussen laparoscopische en open appendectomie zal voor het grootste deel naar voren komen in de bovengenoemde uitkomstmaten.
Wat meestal niet gerapporteerd wordt in de literatuur is de grootte van het litteken dat de patiënt over houdt na een laparoscopische dan wel open appendectomie.
Bij jonge kinderen is het litteken van een open appendectomie vaak beperkt, omdat een kleine incisie vaak volstaat. Bij kinderen kan een open appendectomie worden overwogen op het moment dat de grootte van de incisie niet opweegt tegenover drie relatief grote laparoscopie incisies. Een volwassen patiënt houdt relatief een groter litteken over na een open appendectomie vergeleken met drie kleine littekens na een laparoscopische appendectomie.
Kosten (middelenbeslag)
Er is geen informatie gevonden over de kosteneffectiviteit van het effect van laparoscopische of open appendectomie. Aangenomen kan worden dat laparoscopisch opereren duurder is, aangezien er een langere operatie tijd is en meer instrumentarium nodig is.
We kunnen geen uitspraken doen of deze kosten opwegen tegen de mogelijke kostenbesparing van de uitkomst na laparoscopisch opereren (minder wondinfecties en kortere ligduur).
Aanvaardbaarheid voor de overige relevante stakeholders
Wat niet meegenomen is in deze search is dat er altijd een kans is dat de preoperatieve diagnose appendicitis niet juist is. In die gevallen is er voordeel bij de laparoscopische benadering, om alternatieve diagnosen te zien en eventueel te behandelen. Dit is met name belangrijk bij vrouwen in de fertiele leeftijd en bij twijfel aan de diagnose.
Daarnaast is geen rekening gehouden met eventueel verschil in postoperatieve adhesies bij laparoscopisch en open geopereerde patiënten. Hierover hebben we geen bewijs gevonden, evenals over de prevalentie van littekenbreuken in beide groepen. Over het algemeen verwacht men minder adhesies en minder (grote) littekenbreuken bij een laparoscopische ingreep.
Haalbaarheid en implementatie
In Nederland zijn op dit moment geen landelijke afspraken gemaakt over of de appendectomie uitgevoerd moet worden door een Gastro Enterologisch (GE) chirurg of ook door een ander gedifferentieerd chirurg. De meeste GE-chirurgen hebben ervaring met het verrichten van een laparoscopische appendectomie. De keuze voor een laparoscopische of open appendectomie hang af van de laparoscopische expertise van de behandelend chirurg. Ongeveer 75% van de appendectomieën bij volwassenen in Nederland worden laparoscopisch uitgevoerd (Van Rossem, 2016). Kinderen worden minder vaak laparoscopisch geopereerd dan volwassenen (61%). In de leeftijdsgroep van 0 tot 5 wordt slechts 36% laparoscopisch geopereerd. Zoals eerder beschreven wordt daar waarschijnlijk vaker gekozen voor een open benadering omdat een kleine open appendectomie incisie vaak niet opweegt tegen 3 relatief grote incisies, zoals bij laparoscopie.
Er is geen bewijs dat een bepaalde benadering beter is in de zwangerschap. Praktische aspecten spelen echter ook een rol en kunnen een laparoscopische benadering na 24 weken gezien de grootte van de uterus complex maken. Een open benadering na duidelijke lokalisatie van de appendix door beeldvorming vooraf heeft dan de voorkeur.
Rationale/ balans tussen de argumenten voor en tegen de interventie
Laparoscopische opereren heeft de lichte voorkeur voor volwassenen, kinderen, obese patiënten, zwangere vrouwen met een zwangerschapsduur van minder dan 24 weken en patiënten met complexe appendicitis, mits de chirurg voldoende bekwaam is in het uitvoeren van de laparoscopische appendectomie.
Een open appendectomie heeft de lichte voorkeur bij kinderen waar kan worden volstaan met een kleine incisie, die niet opweegt tegenover 3 relatief grote laparoscopie-incisies
Open appendectomie heeft de voorkeur uit praktische oogpunt bij een zwangere verder dan 24 weken zwangerschap. Het is aan te bevelen om de lokalisatie van de appendix met beeldvorming vooraf vast te stellen gezien de ligging van de appendix verplaatst door de grootte van de uterus.
Bij onzekerheid over de diagnose wordt aanbevolen om laparoscopisch te opereren, met name bij vrouwen in de fertiele leeftijd.
Onderbouwing
Een appendectomie is de standaardbehandeling van een patiënt met acute appendicitis. De meest voorkomende benadering bij volwassenen is thans de laparoscopische (LA) appendectomie. In 2014 werd een landelijke audit (snapshot studie) gedaan om de behandeling van appendicitis in Nederland te onderzoeken en het effect van de richtlijn te evalueren. Ongeveer 75% van de volwassen patiënten in Nederland wordt laparoscopisch geopereerd (Van Rossem, 2016). De overige 25% wordt via wisselsnede geopereerd, de open appendectomie. Voorkeur voor de techniek lijkt met name bepaald door de chirurg die opereert. Voordelen van de laparoscopische benadering zijn mogelijk onder anderen minder wondinfecties, maar enkele studies rapporteerden wel een verhoogde kans op een intra-abdominaal abces. Deze studies zijn echter verricht toen laparoscopie nog in opkomst was. Derhalve is een update van de huidige literatuur nodig.
Ook bij kinderen komt appendicitis frequent voor. Zeker 25% van de patiënten met een appendicitis is onder de 18 jaar (van Rossem, 2016). Bij kinderen onder de 5 jaar wordt overwegend meer open geopereerd. Bij kinderen tussen de 12 tot 18 jaar wordt 72% laparoscopisch geopereerd. Bij zwangere vrouwen worden beide technieken gebruikt met een voorkeur voor laparoscopie in het eerste en tweede trimester van de zwangerschap en een open appendectomie daarna. Bij patiënten met obesitas wordt geopperd om meer laparoscopisch te opereren, gezien de grootte van het te maken wondoppervlak bij een open appendectomie.
We zullen in deze zoekvraag in subgroepen kijken naar volwassenen, kinderen, obese patiënten en zwangere vrouwen. Om bovenstaande met literatuur te onderbouwen.
Volwassenen
|
Redelijk GRADE |
Een laparoscopische appendectomie vermindert waarschijnlijk het aantal postoperatieve wondinfecties vergeleken met een open appendectomie.
Bronnen: (Sauerland, 2010; Kargar, 2011; Khalil, 2011; Kocatas, 2013; Kouhia, 2010; Singh, 2017) |
|
Zeer laag GRADE |
We zijn onzeker over het effect van laparoscopische of open appendectomie op de morbiditeit (gedefinieerd als intra-abdominaal abces).
Bronnen: (Sauerland, 2010; Kocatas, 2013; Kouhia, 2010) |
|
Zeer laag GRADE |
We zijn onzeker over het effect van laparoscopische of open appendectomie op het aantal heroperaties.
Bronnen: (Thomson, 2015) |
|
Laag GRADE |
Het toepassen van een de laparoscopische techniek lijkt de ligduur van patiënten enigszins te verlagen vergeleken met het toepassen van de open techniek.
Bronnen: (Sauerland 2010; Kargar 2011; Khalil 2011; Kocatas 2013; Kouhia 2010; Singh 2017) |
|
Laag GRADE |
Laparoscopische appendectomie zou kunnen resulteren in een kleine, maar niet klinische relevante vermindering van de pijn op de eerste dag na de operatie vergeleken met een open appendectomie.
Bronnen: (Sauerland 2010; Kargar 2011; Kocatas 2013; Singh 2017) |
|
Zeer laag GRADE |
We zijn onzeker over het effect van laparoscopische of open appendectomie op de werkhervatting.
Bronnen: (Sauerland 2010; Singh 2017) |
|
- GRADE |
Vanwege het ontbreken van studies die heroperaties rapporteren bij volwassenen met acute appendicitis was het niet mogelijk om een conclusie te trekken noch om de bewijskracht te graderen voor deze uitkomsten.
Bronnen: - |
Kinderen
|
Zeer laag GRADE |
We zijn onzeker over het effect van laparoscopische of open appendectomie op de morbiditeit (gedefinieerd als postoperatief intra-abdominaal abces) bij kinderen.
Bronnen: (Ali 2018; Sauerland 2010) |
|
Laag GRADE |
De morbiditeit (gedefinieerd als post-operatieve wondinfecties) lijkt bij kinderen lager te zijn bij laparoscopische appendectomie dan bij een open appendectomie.
Bronnen: (Ali 2018; Sauerland 2010) |
|
Laag GRADE |
De ligduur lijkt niet te verschillen tussen kinderen met een laparoscopische appendectomie versus een open appendectomie bij kinderen.
Bronnen: (Sauerland 2010) |
|
Zeer laag GRADE |
We zijn onzeker over het effect van laparoscopische of open appendectomie op de pijn op de eerste dag na de operatie bij kinderen.
Bronnen: (Sauerland 2010) |
|
- GRADE |
Vanwege het ontbreken van studies die heroperaties of schoolhervatting rapporteren bij kinderen was het niet mogelijk om een conclusie te trekken noch om de bewijskracht te graderen voor deze uitkomsten.
Bronnen: - |
Mensen met obesitas
|
Zeer laag GRADE |
We zijn onzeker over het effect van laparoscopische of open appendectomie op morbiditeit (gedefinieerd als postoperatieve wondinfecties) bij volwassenen met obesitas.
Bronnen: (Clarke 2010) |
|
Zeer laag GRADE |
We zijn onzeker over het effect van laparoscopische of open appendectomie op de ligduur bij volwassenen met obesitas.
Bronnen: (Clarke 2010; Enochsson 2001) |
|
Zeer laag GRADE |
We zijn onzeker over het effect van laparoscopische of open appendectomie pijn de werkhervatting bij volwassenen met obesitas.
Bronnen: (Enochsson 2001) |
|
Zeer laag GRADE |
We zijn onzeker over het effect van laparoscopische of open appendectomie pijn de eerste dag na de operatie bij volwassenen met obesitas.
Bronnen: (Enochsson 2001) |
|
- GRADE |
Vanwege het ontbreken van studies die heroperaties rapporteren bij mensen met obesitas en acute appendicitis was het niet mogelijk om een conclusie te trekken noch om de bewijskracht te graderen voor deze uitkomsten.
Bronnen: - |
Zwangere vrouwen
|
Zeer laag GRADE |
We zijn onzeker over het effect van laparoscopische of open appendectomie op de incidentie van postoperatieve wondinfecties bij zwangere vrouwen.
Bronnen: (Prodromidou 2018) |
|
Zeer laag GRADE |
We zijn onzeker over het effect van laparoscopische of open appendectomie op de incidentie van intra-abdominale abcessen bij zwangere vrouwen.
Bronnen: (Prodromidou 2018) |
|
Zeer laag GRADE |
We zijn onzeker over het effect van laparoscopische of open appendectomie op de ligduur van zwangere vrouwen.
Bronnen: (Prodromidou 2018) |
|
Zeer laag GRADE |
We zijn onzeker over het effect van laparoscopische of open appendectomie op het aantal miskramen, vroeggeboortes, laag geboortegewicht of geboortes via een sectio-caesarea.
Bronnen: (Prodromidou 2018) |
|
- GRADE |
Vanwege het ontbreken van studies die pijn rapporteren bij zwangere vrouwen na een laparoscopische of open appendectomie was het niet mogelijk om een conclusie te trekken noch om de bewijskracht te graderen voor deze uitkomsten.
Bronnen: - |
Beschrijving studies
Volwassenen
Voor de vergelijking tussen LA en OA bij volwassenen zijn 8 studies geïncludeerd: één systematische review met meta-analyse (Sauerland, 2010) en 7 RCTs die na de systematische review gepubliceerd zijn (Kargar 2011; Khalil 2011; Kocatas 2013; Kouhia 2010; Singh 2017; Taguchi 2016; Thomson 2015). Deze studies worden hieronder kort beschreven. Details zijn opgenomen in evidence tabellen.
In de systematische review (Sauerland, 2010) is gezocht naar RCTs gepubliceerd tussen 1983 en April 2010 waarin een vergelijking is gemaakt tussen LA en OA voor patiënten met acute appendicitis. In de systematische review zijn uiteindelijk 67 studies geïncludeerd, waarvan 56 studies betrekking hadden op volwassenen. Alle studies werden onafhankelijk beoordeeld door twee reviewers. Twee reviewers extraheerden onafhankelijk de data uit de studies. Uitkomstmaten waren het optreden van wondinfecties, intra-abdominale abcessen, pijn op de eerste dag na de operatie, (gemeten met een visual analogue scale (VAS)), de opnameduur, tijd tot de patiënt weer het werk kon hervatten en tijd tot uitvoeren van normale activiteiten.
Kargar (2011) vergeleek LA (n=50) met OA (n=50) bij patiënten met acute appendicitis, alle patiënten werden profylactisch behandeld met antibiotica (ceftriaxone en metronidazole). Uitkomstmaten waren het optreden van complicaties, zoals wondinfecties, pijn 24 uur na de operatie gemeten met een VAS, tijd tot het oppakken van werk en de opnameduur. De gemiddelde leeftijd was 26 jaar. De follow up was 4 weken.
Khalil (2011) vergeleek de uitkomsten van 80 patiënten na LA met 80 patiënten na OA bij patiënten met een klinische diagnose van acute appendicitis. Uitkomstmaten waren opnameduur, postoperatieve wondinfecties, paralytisch ileus, pijn (gemeten met een VAS en gestratificeerd in mild, matig of ernstig). De follow up was een maand.
Kocatas (2013) onderzocht de uitkomsten van LA en OA in een groep patiënten met simpele appendicitis. Van de 99 geïncludeerde patiënten waren er na 30 dagen 3 patiënten lost to follow up en geëxcludeerd van de analyse. Uitkomstmaten waren het optreden van complicatie, postoperatieve wondinfecties, intra-abdominaal abces, opnameduur en postoperatieve pijn.
In de studie van Kouhia (2010) zijn 47 patiënten met acute appendicitis behandeld met LA en 52 patiënten met OA. De gemiddelde leeftijd was 32 jaar. De follow up periode was 4 weken. Uitkomstmaten waren opnameduur, ziekteverlof, totaal aantal complicaties, aantal oppervlakkige wondinfecties, aantal intra-abdominale abcessen, aantal longembolieën en late complicaties, zoals adhesies en hernia cicatricialis. Alle patiënten zijn 4 weken na de operatie postoperatief gezien op de polikliniek. Een groot deel van de patiënten zijn een aantal jaar naar de operatie ook telefonisch geïnterviewd (mediane follow up 9 jaar, bij 72% van de geïncludeerde patiënten).
In de studie van Singh (2017) is een vergelijking gemaakt tussen LA (n=15), single port appendectomie (n=14) en OA (n=15). Alleen de gegevens van de conventionele LA en OA zijn gebruikt bij deze uitgangsvraag.
In twee studies is LA vergeleken met OA bij volwassenen met complexe appendicitis (Taguchi, 2016; Thomson, 2015). Taguchi (2016) onderzocht LA bij een groep patiënten met compliceerde appendicitis gedefinieerd als peritonitis of abces, gebaseerd op abdominaal onderzoek, laboratoriumonderzoek of CT Bij 42 patiënten ondergingen een LA en 39 patiënten OA. In de studie is niet vermeld hoe lang de follow up was. Uitkomtmaat was de prevalentie van infecties op de plaats van de operatie (SSI) binnen 30 dagen. In de studie van Thomson (2015) werden patiënten geïncludeerd met gelokaliseerd buikpijn rechtsonder in de buik of diffuus abdominale peritonitis met een verdenking op complexe appendicitis. 39 patiënten ondergingen een LA en 42 patiënten een OA. Uitkomstmaten waren de prevalentie van wondinfectie, aantal heropnames en opnameduur.
Kinderen
Voor de vergelijking tussen het effect van LA en OA bij kinderen met acute appendicitis is gebruik gemaakt van de systematische review met meta-analyse van Sauerland 2010 (zie ook volwassenen). Daarnaast is één RCT geïncludeerd die is gepubliceerd na de systematische review (Ali, 2018).
In de systematische review van Sauerland (2010) zijn 7 RCT’s geïncludeerd waarbij een vergelijking is gemaakt tussen LA en OA bij kinderen. In totaal werden 542 kinderen geïncludeerd in deze 7 studies. De gemiddelde leeftijd varieerde van 6 tot 13,5 jaar. Uitkomstmaten waren het optreden van wondinfecties, intra-abdominale abcessen, pijn op de eerste dag na de operatie, gemeten met een visual analogue scale (VAS), de opnameduur, tijd tot het uitvoeren van normale activiteiten.
In de studie van Ali (2018) werden 126 kinderen tot 13 jaar geïncludeerd en gerandomiseerd over LA of OA. De gemiddelde leeftijd in de twee groepen was 9,7 jaar. De follow up was 4 weken. Uitkomstmaten waren opnameduur en wondinfecties.
Volwassenen met obesitas
Twee studies werden geïncludeerd waarin LA is vergeleken met OA in een groep van patiënten met obesitas (Clarke, 2011; Enochsson, 2001). Clarke (2010) beschrijft de resultaten van een subgroepanalyse bij een RCT naar LA versus OA (Katkhouda, 2005, geïncludeerd in Sauerland 2010). In de subgroepanalyse is gekeken naar de uitkomsten van LA en OA bij patiënten met acute appendicitis en een BMI van 30 kg/m2 of hoger. 23 patiënten waren behandeld met LA en 14 patiënten met OA. Uitkomstmaten waren postoperatieve wondinfecties en intraoperatief letsel, waaronder ileus, intra-abdominaal abces en peritoneale signalen en opnameduur. In de oorspronkelijke studie waren zowel de patiënt als de effectbeoordelaar geblindeerd voor de behandeling.
Zwangere vrouwen
Eén systematische review met meta-analyse (Prodromidou, 2018) is geïncludeerd waarin operatie volgens LA is vergeleken met OA bij zwangere vrouwen. In deze systematische review zijn 20 studies geïncludeerd: één RCT en 19 retrospectieve studies. Voor deze review werd door 3 mensen onafhankelijk een literatuur search gedaan Er is niet beschreven of inclusie van studies en de dataextractie onafhankelijk door meerdere reviewers is uitgevoerd. Uitkomstmaten waren de opnameduur, optreden van wondinfecties, intra-abdominale abcessen, zwangerschapsduur bij partus, miskraam, geboortegewicht, incidentie van vroeggeboorte (voor 37e week) en het aantal sectio-caesarea.
Resultaten
Wondinfecties
Het optreden van wondinfecties is onderzocht in 55 studies, waarin in totaal 3228 patiënten LA ondergingen en 3229 patiënten OA. Het totaal aantal wondinfecties was lager in de LA groep (n=10; 3,3%) dan in de OA groep (n=244; 7,6%) (OR 0,43; 95% BI 0,34 tot 0,53).
Bij patiënten met complexe appendicitis (2 studies, 162 patiënten) werden in de studie van Taguchi (2016) meer wondinfecties gevonden na LA dan na OA terwijl de studie van Thomson (2015) minder wondinfecties vond na La dan na OA. Het gepoolde effect liet iets minder wondinfecties na LA zien, maar het verschil was niet statisch significant (OR 0,77; 95% BI 0,36 tot 1,65) De resultaten zijn weergegeven in figuur 1.
Figuur 1 Postoperatieve wondinfecties
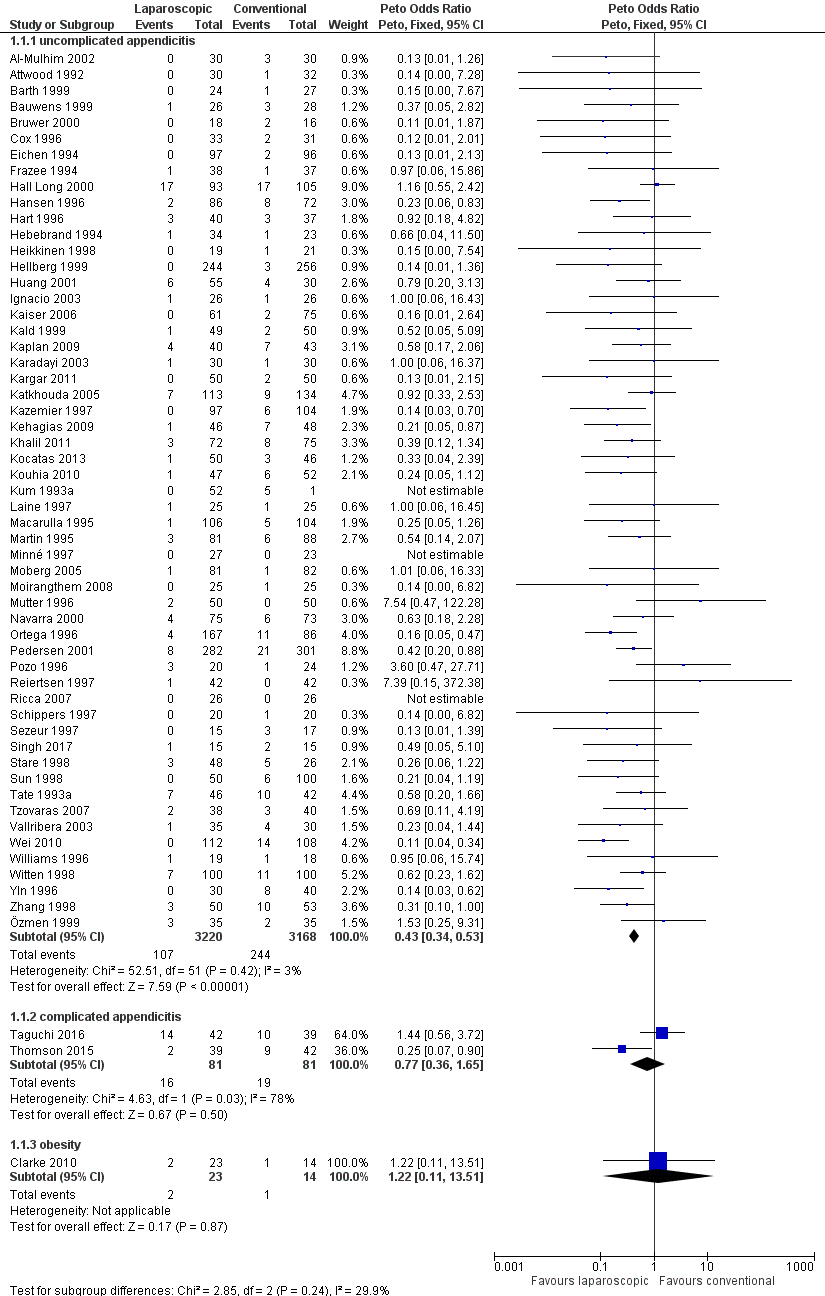
Z: p-waarde van gepoolde effect; df: degrees of freedom (vrijheidsgraden); I2: statistische heterogeniteit; CI: betrouwbaarheidsinterval
Abces
De incidentie van intra-abdominaal abcessen is onderzocht in 47 studies, met in totaal 2895 patiënten bij wie LA werd uitgevoerd en 2877 patiënten bij wie OA werd uitgevoerd (zie figuur 2). Het aantal patiënten bij wie postoperatief abcessen werden gevonden was hoger bij patiënten die LA ondergingen (OR 1,88; 95% BI 1,21 tot 2,92). Aanvullend rapporteerde Taguchi (2016) over de incidentie van intra-abdominale abcessen bij patiënten met complexe appendicitis. 20 (51,3%) van de 39 patiënten in de OA groep kregen een abces versus 17 (40,5%) van de 42 in de LA groep (RR 1,27; 0,79 tot 2,04).
Figuur 2 Intra-abdominale abcessen
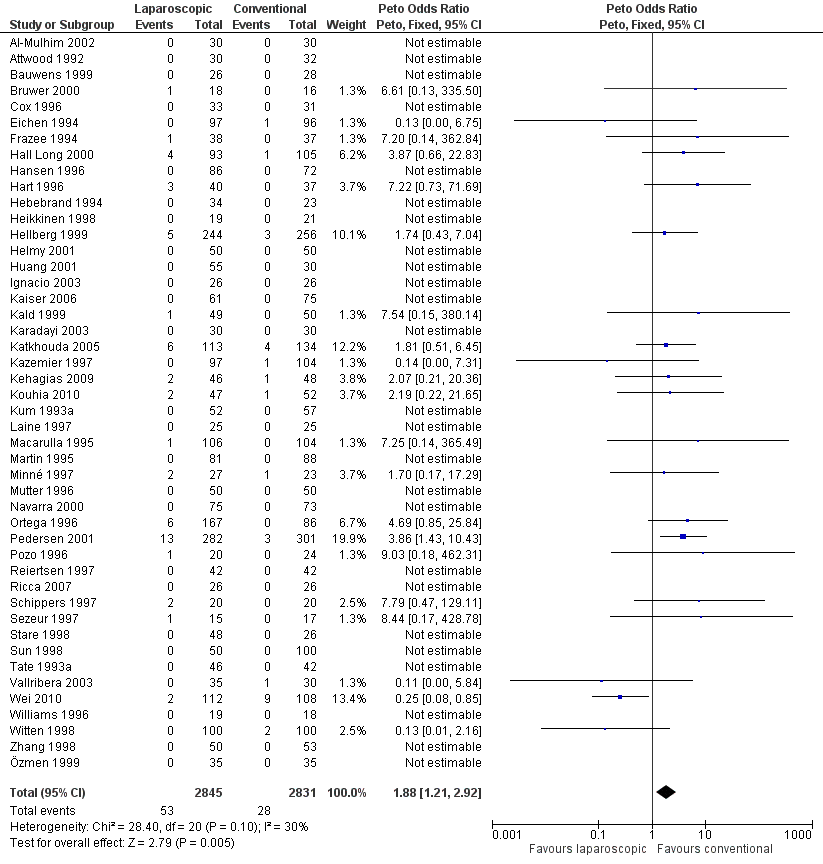
Z: p-waarde van gepoolde effect; df: degrees of freedom (vrijheidsgraden); I2: statistische heterogeniteit; CI: betrouwbaarheidsinterval
Heropnames
In studie van Thomson (2015) bij patiënten met complexe appendicitis zijn het aantal heroperaties en het aantal heropnames gerapporteerd. Het aantal heroperaties was 5 (13%) in de LA groep en 5 (12%) in de OA groep (ARR -0,009, NNT= -109; 95% BI -∞ tot 6,5). Het aantal heropnames was 3 (8%) in de LA groep en 4 (10%) in de OA groep (ARR 0,018, NNT=54,6 (7.1; ∞).
Bewijskracht van de literatuur
De bewijskracht is gebaseerd op gerandomiseerd onderzoek en start derhalve hoog (zie Werkwijze op het tabblad Verantwoording). De bewijskracht voor de uitkomstmaat morbiditeit (gedefinieerd als postoperatieve wondinfecties) bij volwassenen is met één niveau verlaagd naar redelijk gezien hoog risico op bias (geen blindering, onduidelijke randomisatie en geen intention-to-treat analyse). De bewijskracht voor de uitkomstmaat morbiditeit (gedefinieerd als intra-abdominaal abces of re-interventies) bij volwassenen is met drie niveau verlaagd naar zeer laag gezien hoog risico op bias (geen blindering, onduidelijke randomisatie en geen intention-to-treat analyse), inconsistentie (substantiële heterogeniteit) en imprecisie (gering aantal patiënten met brede betrouwbaarheidsintervallen).
2. Ligduur
Gemiddelde ligduur uitgedrukt in dagen (2020 patiënten in LA groep en 1999 patiënten in OA groep) was gemiddeld 1 dag korter na LA in vergelijking met OA (gemiddeld verschil -1,03; 95% BI-1,39 tot -0,67) (figuur 3).
Bij patiënten met complexe appendicitis (Thomson, 2015, 81 patiënten) was de ligduur gemiddeld een halve dag korter na OA (gem 4,5 dagen) dan na LA (gemiddeld 5,0 dagen).
Figuur 3 Ligduur (aantal dagen)
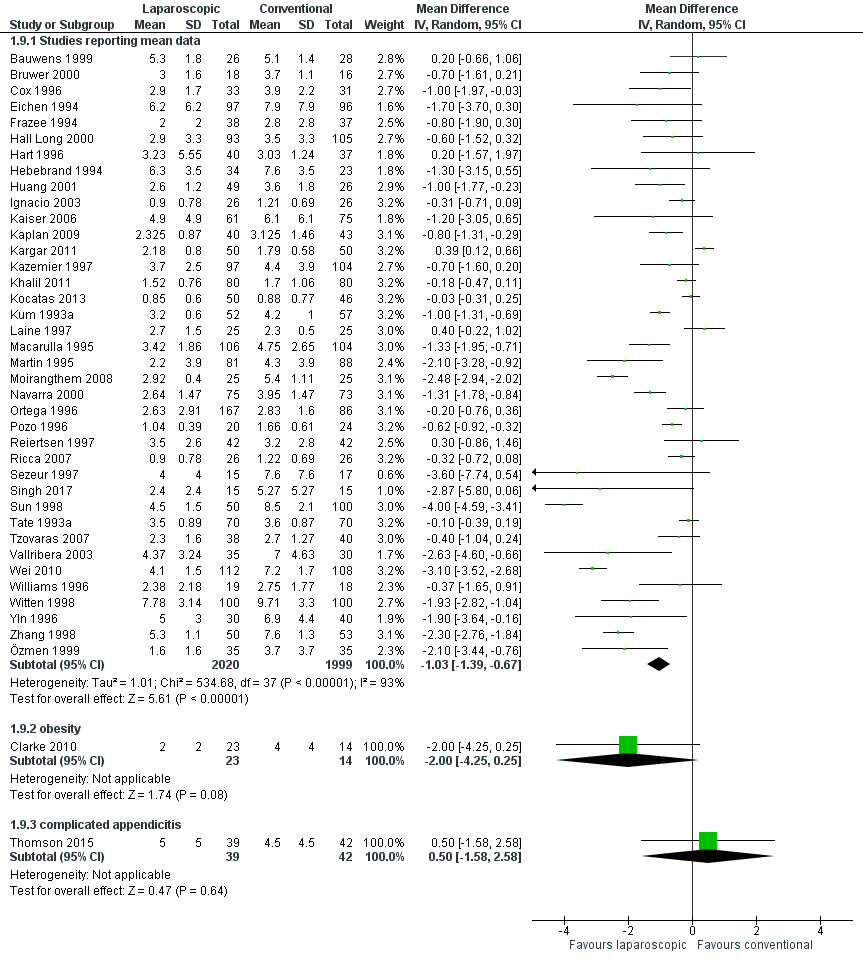
Z: p-waarde van gepoolde effect; df: degrees of freedom (vrijheidsgraden); I2: statistische heterogeniteit; CI: betrouwbaarheidsinterval
Bewijskracht van de literatuur
De bewijskracht is gebaseerd op gerandomiseerd onderzoek en start derhalve hoog (zie Werkwijze op het tabblad Verantwoording). De bewijskracht voor de uitkomstmaat ligduur is met twee niveaus verlaagd naar laag gezien hoog risico op bias (geen blindering, onduidelijke randomisatie en geen intention-to-treat analyse) en inconsistentie (substantiële heterogeniteit).
3. Pijnscore
Gemiddelde pijnscore op de eerste dag na OK gemeten met VAS (score 0 tot 10) is onderzocht in 18 studies met 1102 patiënten bij wie LA werd uitgevoerd en 1059 patiënten bij wie OA werd uitgevoerd. Het verschil in gemiddelde pijnscores was iets lager na LA dan na OA (gemiddeld verschil -0,66; 95%BI -0,97 tot -0,35, figuur 4). Daarnaast zijn een de resultaten van een aantal studies beschreven die mediane pijnscores of categorieën van pijn rapporteerden. In de studie van Khalil (2011) rapporteerden hadden meer patiënten in de OA groep erge pijn vergeleken met patiënten in de LA groep. De mediane pijnscore in de OA groep was iets lager of gelijk aan de mediane pijnscores in de LA groep (verschil mediane score 0 tot 0,7 lager).
Figuur 4 Pijn eerste dag postoperatief (VAS score, 0 tot 10)
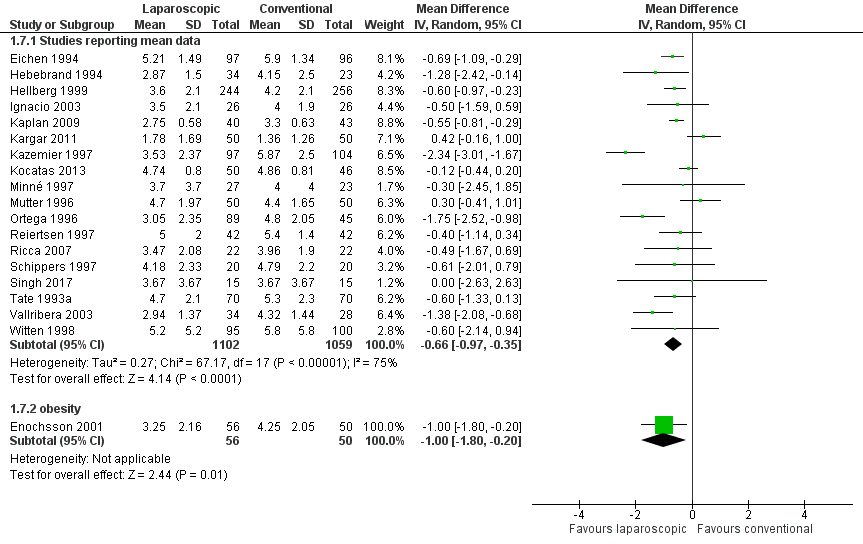
Z: p-waarde van gepoolde effect; df: degrees of freedom (vrijheidsgraden); I2: statistische heterogeniteit; CI: betrouwbaarheidsinterval
Bewijskracht van de literatuur
De bewijskracht is gebaseerd op gerandomiseerd onderzoek en start derhalve hoog (zie Werkwijze op het tabblad Verantwoording). De bewijskracht voor de uitkomstmaat pijn is met twee niveaus verlaagd naar laag gezien hoog risico op bias (geen blindering, onduidelijke randomisatie en geen intention-to-treat analyse) en inconsistentie (substantiële heterogeniteit).
4. Werkhervatting
De tijd tot iemand weer aan het werk gaat is weergegeven in gemiddeld aantal dagen in 9 studies, met 423 patiënten in LA groep en 441 patiënten in OA groep. Patiënten met acute appendicitis bij wie LA was uitgevoerd gingen ongeveer 1 dag eerder aan het werk dan patiënten bij wie OA was uitgevoerd (gemiddeld verschil -1,87; 95% BI -5,35 tot 1,61) echter dit verschil was niet statistisch significant. Daarnaast zijn negen studies geïncludeerd die alleen het mediane aantal dagen tot werk rapporteren. Al deze studies rapporteren dat mensen eerder terug aan het werk gaan na LA. Deze gegevens kunnen niet worden meegenomen in de meta-analyse.
Bewijskracht van de literatuur
De bewijskracht is gebaseerd op gerandomiseerd onderzoek en start derhalve hoog (zie Werkwijze op het tabblad Verantwoording). De bewijskracht voor de uitkomstmaat werkhervatting is met drie niveau verlaagd naar zeer laag gezien hoog risico op bias (geen blindering, onduidelijke randomisatie en geen intention-to-treat analyse), inconsistentie (substantiële heterogeniteit) en imprecisie (gering aantal patiënten met brede betrouwbaarheidsintervallen).
Kinderen
1. 30 dagen morbiditeit
Wondinfecties
Het optreden van postoperatieve wondinfecties is in acht studies onderzocht met in totaal 336 kinderen behandeld door middel van LA en 332 kinderen behandeld door middel van OA. Postoperatieve wondinfecties traden minder vaak op bij de kinderen na LA (n=9; 2,7%) dan na OA (n=26; 7,8%) (gepoolde OR=0,34; 95% BI 0,17 tot 0,69, figuur 5).
Figuur 5 Postoperatieve wondinfecties
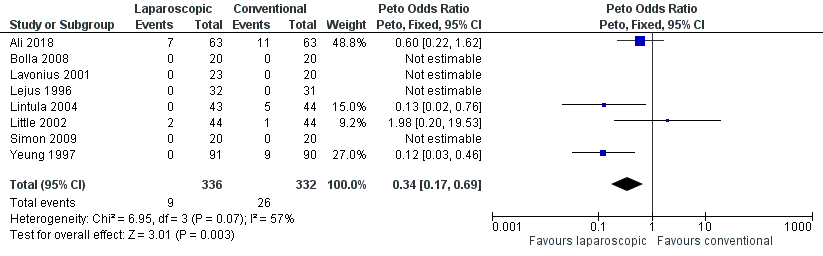
Z: p-waarde van gepoolde effect; df: degrees of freedom (vrijheidsgraden); I2: statistische heterogeniteit; CI: betrouwbaarheidsinterval
Abces
Zeven studies rapporteerden het optreden van intra-abdominale abcessen bij kinderen na een appendectomie. Het aantal intra-abdominale abcessen was 2 in 273 kinderen behandeld met LA (0,7%) en 1 in 269 kinderen behandeld met OA (0,4%) (OR= 1,97 ; 95% BI 0,20 tot 19,13).
Heroperaties
Geen informatie over heroperaties.
Bewijskracht van de literatuur
De bewijskracht is gebaseerd op gerandomiseerd onderzoek en start derhalve hoog (zie Werkwijze op het tabblad Verantwoording). De bewijskracht voor morbiditeit (gedefinieerd als wondinfecties) bij kinderen is met twee niveaus verlaagd naar laag gezien risico op bias (geen blindering, onduidelijke randomisatie en geen intention-to-treat analyse) en imprecisie (gering aantal events). De bewijskracht voor morbiditeit (gedefinieerd als intra-abdominale abcessen) bij kinderen is met drie niveaus verlaagd naar zeer laag, één niveau voor risico op bias (geen blindering, onduidelijke randomisatie en geen intention-to-treat analyse) en twee niveaus voor imprecisie (zeer gering aantal events en brede betrouwbaarheidsintervallen).
2. Ligduur
Zes studies (met in totaal 382 kinderen) rapporteerden over de gemiddelde ligduur in de twee groepen. De ligduur was vergelijkbaar bij kinderen na LA als bij kinderen na OA (gemiddeld verschil -0,33 dagen; 95% BI -0,48 tot -0,18).
Bewijskracht van de literatuur
De bewijskracht is gebaseerd op gerandomiseerd onderzoek en start derhalve hoog (zie Werkwijze op het tabblad Verantwoording). De bewijskracht voor de uitkomstmaat ligduur is met twee niveaus verlaagd naar laag gezien hoog risico op bias (geen blindering, onduidelijke randomisatie en geen intention-to-treat analyse) en inconsistentie (substantiële heterogeniteit).
3. Schoolhervatting
Geen informatie over schoolhervatting.
4. Pijn
Gemiddelde pijn score is in één studie met 61 kinderen met acute appendicitis gemeten. De gemiddelde score was 1,7 in de groep kinderen behandeld met LA en 2,5 in de groep kinderen behandeld met OA. Het gemiddeld verschil -0,80 (95% BI -1,65 tot 0,05). Daarnaast is één studie geïncludeerd waarin alleen de mediane scores zijn gerapporteerd. De mediane score voor pijn vergelijkbaar in de twee behandelgroepen (3 bij LA en 2,9 bij OA).
Bewijskracht van de literatuur
De bewijskracht is gebaseerd op gerandomiseerd onderzoek en start derhalve hoog (zie Werkwijze op het tabblad Verantwoording). De bewijskracht voor de uitkomstmaat pijn is met drie niveaus verlaagd naar zeer laag, één niveau voor hoog risico op bias (geen blindering, onduidelijke randomisatie en geen intention-to-treat analyse) en twee niveaus voor imprecisie (zeer gering aantal patiënten met brede betrouwbaarheidsintervallen).
Mensen met obesitas
1. 30 dagen morbiditeit
Wondinfecties
Het optreden van postoperatieve wondinfecties is onderzocht in de studie van Clarke (2010). Binnen een periode van 2 weken (follow up) traden 2 wondinfecties op bij patiënten in de LA groep (8,7%) en 1 wondinfectie (7,1%) in de OA groep (OR 1,22; 95% BI 0,11 tot 13,51, NNT =64 (5, ∞)).
Abcessen
Geen informatie over abcessen.
Heroperaties
Geen informatie over heroperaties.
Bewijskracht van de literatuur
De bewijskracht is gebaseerd op gerandomiseerd onderzoek en start derhalve hoog (zie Werkwijze op het tabblad Verantwoording). De bewijskracht voor de uitkomstmaat morbiditeit bij volwassenen met obesitas is met drie niveaus verlaagd naar zeer laag, één niveau voor hoog risico op bias (geen blindering, onduidelijke randomisatie en geen intention-to-treat analyse) en twee niveaus voor imprecisie (zeer gering aantal patiënten met brede betrouwbaarheidsintervallen).
2. Ligduur
De gemiddelde ligduur lijkt in de studie van Clarke (2010) iets korter bij patiënten die waren behandeld met LA in vergelijking met patiënten behandeld met OA (gemiddeld 2 en 4 dagen respectievelijk). Echter het verschil is niet statisch significant. De betrouwbaarheidsintervallen rondom de schatting zijn niet gerapporteerd. Wel is aangegeven dat de opnameduur varieerde van 1 tot 25 dagen. In de studie van Enochsson (2001) werd een vergelijkbare mediane opname duur vergelijkbaar in de twee behandelgroepen (3 dagen).
Bewijskracht van de literatuur
De bewijskracht is gebaseerd op gerandomiseerd onderzoek en start derhalve hoog (zie Werkwijze op het tabblad Verantwoording). De bewijskracht voor de uitkomstmaat ligduur is met drie niveaus verlaagd naar zeer laag, één niveau voor hoog risico op bias (geen blindering, onduidelijke randomisatie en geen intention-to-treat analyse) en twee niveaus voor imprecisie (zeer gering aantal patiënten met brede betrouwbaarheidsintervallen).
3. Werkhervatting
Enochsson (2001) rapporteert een iets hoger aantal dagen verlof van werk na OA (mediaan 17 dagen) dan na LA (mediaan 12 dagen).
Bewijskracht van de literatuur
De bewijskracht is gebaseerd op gerandomiseerd onderzoek en start derhalve hoog (zie Werkwijze op het tabblad Verantwoording). De bewijskracht voor de uitkomstmaat werkhervatting is met drie niveaus verlaagd naar zeer laag, één niveau voor hoog risico op bias (geen blindering, onduidelijke randomisatie en geen intention-to-treat analyse) en twee niveaus voor imprecisie (zeer gering aantal patiënten met brede betrouwbaarheidsintervallen).
4. Pijn
De gemiddeld score voor pijn op de eerste dag na de operatie was iets lager bij patiënten in de LA groep (3,25) dan bij patiënten in de OA groep (4,25; gemiddeld verschil 1,00; 95% BI -1,80 tot -0,20).
Bewijskracht van de literatuur
De bewijskracht is gebaseerd op gerandomiseerd onderzoek en start derhalve hoog (zie Werkwijze op het tabblad Verantwoording). De bewijskracht voor de uitkomstmaat pijn is met drie niveaus verlaagd naar zeer laag, één niveau voor hoog risico op bias (geen blindering, onduidelijke randomisatie en geen intention-to-treat analyse) en twee niveaus voor imprecisie (zeer gering aantal patiënten met brede betrouwbaarheidsintervallen).
Zwangere vrouwen
1. 30 dagen morbiditeit
Het effect van LA op de (30 dagen) morbiditeit bij zwangere vrouwen is onderzocht in 20 studies met in totaal 1926 vrouwen die werden geopereerd middels LA en 4284 patiënten die werden geopereerd middels OA.
Wondinfecties
Postoperatieve wondinfecties traden op bij 11 van de 1069 (1,0%) van de vrouwen in de LA groep en bij 32 van de 656 (4,9%) van de vrouwen in de OA groep (1725 patiënten, gepoolde OR 0,43; 95% BI 0,13 tot 1,36, I2=46%). Zie ook figuur 6.
Figuur 6 Postoperatieve wondinfecties bij zwangere vrouwen met acute appendicitis (uit: Prodromidou 2018)
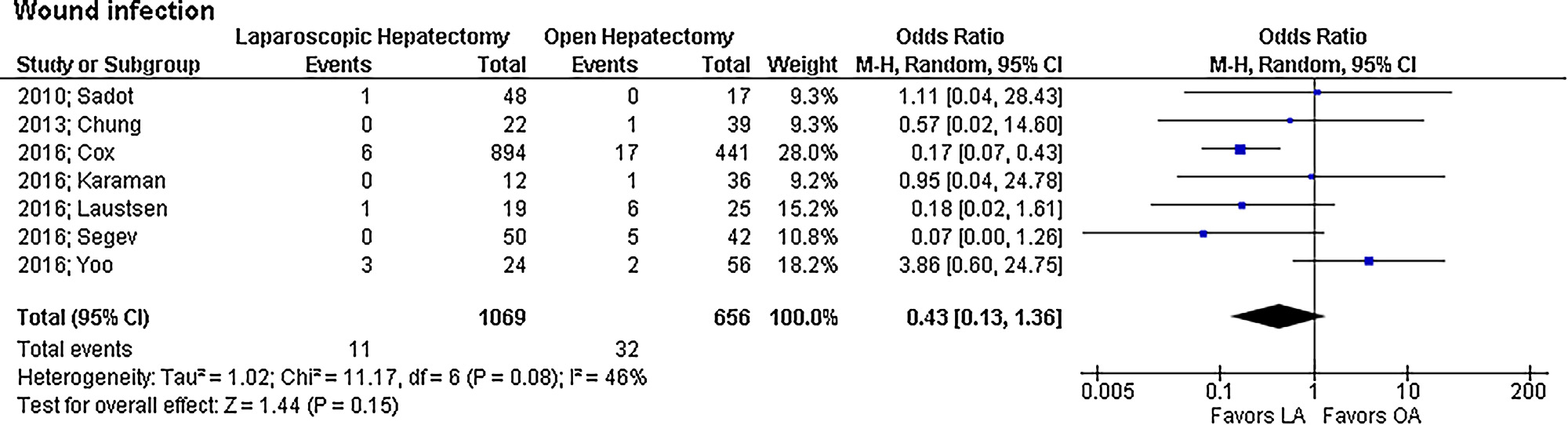
Z: p-waarde van gepoolde effect; df: degrees of freedom (vrijheidsgraden); I2: statistische heterogeniteit; CI: betrouwbaarheidsinterval
Abcessen
De incidentie van intra-abdominale abcessen was 2 van de 140 (1,4%) in de LA groep en 10 van 201 (5,0%) de OA groep ((341 patiënten, gepoolde OR 0,53; 95% BI 0,16 tot 1,74, I2=0%).
Heroperaties
Geen informatie over heroperaties.
Bewijskracht van de literatuur
De bewijskracht voor de uitkomstmaat morbiditeit bij zwangere vrouwen is gebaseerd op retrospectieve observationele studies en start derhalve laag (zie Werkwijze op het tabblad Verantwoording). De bewijskracht is verlaagd naar zeer laag gezien het onduidelijke risico op bias en het geringe aantal events (imprecisie).
2. Ligduur
De gemiddelde opnameduur was langer bij de 925 vrouwen bij wie OA werd uitgevoerd in vergelijking met de 1286 vrouwen bij wie LA werd uitgevoerd. Het gemiddelde verschil was -0,94 dagen (95% BI -1,55 tot -0,33, p = 0,003), I2=91%.
Bewijskracht van de literatuur
De bewijskracht voor de uitkomstmaat ligduur bij zwangere vrouwen is gebaseerd op retrospectieve observationele studies en start derhalve laag (zie Werkwijze op het tabblad Verantwoording). De bewijskracht voor de uitkomstmaat ligduur is verlaagd naar zeer laag gezien onduidelijke risico op bias en inconsistentie (substantiële heterogeniteit.
2. Werkhervatting
Geen studies geïncludeerd met als uitkomstmaat werkhervatting.
3. Pijn
Geen studies geïncludeerd met als uitkomstmaat pijn.
4. Uitkomstmaten gerelateerd aan zwangerschap
Miskraam, bevalling<24 weken, intra-uteriene vruchtdood
Een miskraam trad op bij 57 van de 1025 (5,6%) vrouwen bij wie LA werd uitgevoerd en bij 136 van de 3842 vrouwen (3,5%) bij wie OA werd uitgevoerd en was daarmee significant hoger in de LA groep (OR 1,82; 95% BI 1,30 tot 2,57, I2=0%) (figuur 7).
Figuur 7 Aantal miskramen bij zwangere vrouwen met acute appendicitis (uit: Prodromidou 2018)
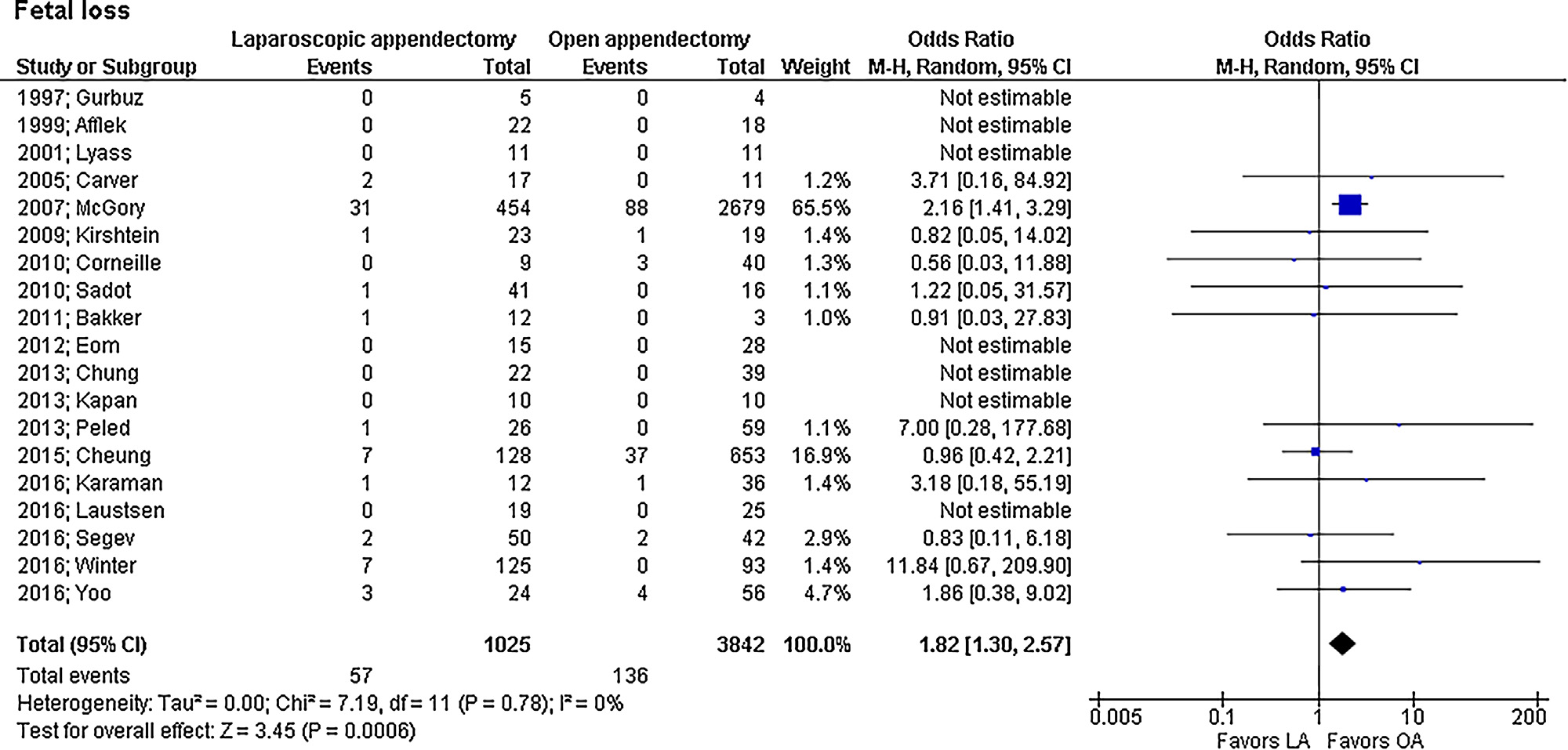
Z: p-waarde van gepoolde effect; df: degrees of freedom (vrijheidsgraden); I2: statistische heterogeniteit; CI: betrouwbaarheidsinterval
Vroeggeboorte (< 37 weken)
De incidenties van vroeggeboorte waren vergelijkbaar bij vrouwen met acute appendicitis bij wie LA werd uitgevoerd (60/537 = 11,1%) als bij vrouwen met acute appendicitis bij wie OA werd uitgevoerd (135/1169 = 11,5%) (OR 0,91; 95% BI 0,62 tot 1,33), I2=0%).
Intra-uteriene groeivertraging
Er werd geen verschil gevonden in het gemiddelde geboortegewicht van kinderen geboren bij vrouwen in de LA groep en kinderen geboren bij vrouwen in de OA groep. Het verschil in geboortegewicht was 30,95 gram (531 patiënten, 95% BI -183,81 tot -245,71, I2=89%).
Sectio-caesarea
De percentage van geboortes via een sectio-caesarea was 34,2% bij vrouwen met acute appendicitis bij wie LA was uitgevoerd en 36,9% bij vrouwen bij wie OA was uitgevoerd (1181 patiënten, OR 1,10; 95% BI 0,81 tot 1,48, I2=0%).
Bewijskracht van de literatuur
De bewijskracht voor de uitkomstmaten gerelateerd aan zwangerschap zijn gebaseerd op retrospectieve observationele studies en start derhalve laag (zie Werkwijze op het tabblad Verantwoording). De bewijskracht voor de uitkomstmaten gerelateerd aan zwangerschap zijn verlaagd naar zeer laag gezien onduidelijke risico op bias, inconsistentie (substantiële heterogeniteit en het geringe aantal events (imprecisie).
Om de uitgangsvraag te kunnen beantwoorden is er een systematische literatuuranalyse verricht naar de volgende zoekvragen:
- Wat zijn de (on)gunstige effecten van een laparoscopische appendectomie van acute appendicitis, in vergelijking met een open appendectomie bij volwassenen met acute appendicitis?
- Wat zijn de (on)gunstige effecten van een laparoscopische appendectomie van acute appendicitis, in vergelijking met een open appendectomie bij kinderen met acute appendicitis?
- Wat zijn de (on)gunstige effecten van een laparoscopische appendectomie van acute appendicitis, in vergelijking met een open appendectomie bij mensen met obesitas met acute appendicitis?
- Wat zijn de (on)gunstige effecten van een laparoscopische appendectomie van acute appendicitis, in vergelijking met een open appendectomie bij zwangere vrouwen met acute appendicitis?
PICO 1
P (Patiënten): volwassenen met een acute appendicitis;
I (Interventie): laparoscopische appendectomie (LA);
C (Comparison): appendectomie;
O (Outcomes): 30 dagen morbiditeit (infectieuze complicaties, noodzaak tot re-interventie, succes behandeling), ligduur, werkhervatting, pijn.
PICO 2
P (Patiënten): kinderen met een acute appendicitis;
I (Interventie): laparoscopische appendectomie (LA);
C (Comparison): appendectomie;
O (Outcomes): 30 dagen morbiditeit (infectieuze complicaties, noodzaak tot re-interventie, succes behandeling), ligduur, schoolhervatting, pijn.
PICO 3
P (Patiënten): mensen met obesitas met een acute appendicitis;
I (Interventie): laparoscopische appendectomie (LA);
C (Comparison): appendectomie;
O (Outcomes): 30 dagen morbiditeit (infectieuze complicaties, noodzaak tot re-interventie, succes behandeling), ligduur, werkhervatting, pijn.
PICO 4
P (Patiënten): zwangere vrouwen met een acute appendicitis;
I (Interventie): laparoscopische appendectomie (LA);
C (Comparison): appendectomie;
O (Outcomes): 30 dagen morbiditeit (infectieuze complicaties, noodzaak tot re-interventie, succes behandeling, foetale uitkomst), ligduur, werkhervatting, pijn, foetale en perinatale uitkomsten, waaronder fetal loss (miskraam, bevalling<24 weken, intra-uteriene vruchtdood) vroeggeboorte, groeivertraging en sectio-caesarea.
Relevante uitkomstmaten
De werkgroep achtte 30 dagen morbiditeit, fetal loss (miskraam, bevalling < 24 weken, intra-uteriene vruchtdood) vroeggeboorte en groeivertraging voor de besluitvorming cruciale uitkomstmaten; en sectio-caesarea, pijn en opnameduur (een) voor de besluitvorming belangrijke uitkomstmaten.
De werkgroep definieerde niet a priori de genoemde uitkomstmaten, maar hanteerde de in de studies gebruikte definities. Indien beschreven wordt uitgegaan van de 30 dagen morbiditeit.
De werkgroep definieerde voor geen van de uitkomstmaten klinische (patiënt) relevante verschillen. We hanteerden daarom, indien van toepassing, de onderstaande grenzen voor klinische relevantie en vergeleken de resultaten met deze grenzen: RR < 0,75 of > 1,25) (GRADE recommendation) of Standardized mean difference (SMD=0,2 (klein); SMD=0,5 (matig); SMD=0,8 (groot). De interpretatie van continue uitkomstmaten is sterk context gebonden en hiervoor werden a priori geen grenzen voor klinische relevante benoemd. Voor dichotome uitkomstmaten werd het absolute effect berekend (Number Needed to Treat; NNT of Number Needed to Harm; NNH).
Zoeken en selecteren (Methode)
In de databases Medline (via OVID) en Embase (via Embase.com) is op 11 mei 2018 met relevante zoektermen gezocht naar systematische reviews, gerandomiseerde gecontroleerde studies (RCTs), gecontroleerde klinische studie (CCTs) en vergelijkend observationeel onderzoek studies gepubliceerd vanaf 1946 gericht behandeling van acute appendicitis De zoekverantwoording is weergegeven onder het tabblad Verantwoording. De literatuurzoekactie leverde 363 treffers op. Studies werden geselecteerd op grond van de volgende selectiecriteria: gerandomiseerde gecontroleerde trials die conservatieve behandeling vergelijken met een appendectomie en ten minste één van de volgende uitkomstmaten hanteren: 30 dagen morbiditeit (infectieuze complicaties), noodzaak tot re-interventie, recidief, succes behandeling, fetal/ perinatale uitkomsten, waaronder miskraam, bevalling < 24 weken, intra-uterien vruchtdood, vroeggeboorte en sectio-caesarea. Vanwege gebrek aan RCTs bij de subgroep zwangere vrouwen zijn ook vergelijkende niet-gerandomiseerde studies geselecteerd bij deze subgroep.
Op basis van titel en abstract werden in eerste instantie 141 studies voorgeselecteerd. Na raadpleging van de volledige tekst, werden vervolgens 129 studies geëxcludeerd (zie exclusietabel onder het tabblad Verantwoording), en 12 studies definitief geselecteerd.
Twaalf onderzoeken zijn opgenomen in de literatuuranalyse. De belangrijkste studiekarakteristieken en resultaten zijn opgenomen in de evidencetabellen. De beoordeling van de individuele studieopzet (risk-of-bias) is opgenomen in de risk-of-bias tabellen.
- Ali R, Anwar M, Akhtar J. Laparoscopic versus open appendectomy in children: a randomized controlled trial from a developing country. J Pediatr Surg. 2018;53(2):247-249. doi: 10.1016/j.jpedsurg.2017.11.022.
- Clarke T, Katkhouda N, Mason RJ, et al. Laparoscopic versus open appendectomy for the obese patient: a subset analysis from a prospective, randomized, double-blind study. Surg Endosc. 2011 Apr;25(4):1276-80. doi: 10.1007/s00464-010-1359-5.
- Enochsson L, Hellberg A, Rudberg C, et al. Laparoscopic vs open appendectomy in overweight patients. Surg Endosc. 2001 Apr;15(4):387-92. Epub 2001 Feb 6.
- Kargar S, Mirshamsi MH, Zare M, et al. Laparoscopic versus open appendectomy; which method to choose? A prospective randomized comparison. Acta Med Iran. 2011;49(6):352-6.
- Khalil J, Muqim R, Rafique M, Khan M. Laparoscopic versus open appendectomy: a comparison of primary outcome measures. Saudi J Gastroenterol. 2011;17(4):236-40. doi: 10.4103/1319-3767.82574.
- Kocatas A, Gönenç M, Bozkurt MA, et al. Comparison of open and laparoscopic appendectomy in uncomplicated appendicitis: a prospective randomized clinical trial. Ulus Travma Acil Cerrahi Derg. 2013 May;19(3):200-4. doi: 10.5505/tjtes.2013.58234.
- Kouhia ST, Heiskanen JT, Huttunen R, et al. Long-term follow-up of a randomized clinical trial of open versus laparoscopic appendicectomy. Br J Surg. 2010 Sep;97(9):1395-400. doi: 10.1002/bjs.7114.
- Prodromidou A, Machairas N, Kostakis ID, et al. Outcomes after open and laparoscopic appendectomy during pregnancy: A meta-analysis. Eur J Obstet Gynecol Reprod Biol. 2018;225:40-50. doi: 10.1016/j.ejogrb.2018.04.010.
- Sauerland S, Jaschinski T, Neugebauer EA. Laparoscopic versus open surgery for suspected appendicitis. Cochrane Database Syst Rev. 2010(10):CD001546. doi: 10.1002/14651858.CD001546.pub3.
- Singh VK, Nishant K, Kharga B. et al. Randomized controlled trial comparing open, conventional, and single port laparoscopic appendectomy. Journal of Clinical and Diagnostic Research 2017;11(10):5-10
- Taguchi Y, Komatsu S, Sakamoto E, et al. Laparoscopic versus open surgery for complicated appendicitis in adults: a randomized controlled trial. Surg Endosc. 2016 May;30(5):1705-12. doi: 10.1007/s00464-015-4453-x.
- Thomson JE, Kruger D, Jann-Kruger C, et al. Laparoscopic versus open surgery for complicated appendicitis: a randomized controlled trial to prove safety. Surg Endosc. 2015 Jul;29(7):2027-32. doi: 10.1007/s00464-014-3906-y. Epub 2014 Oct 16.
- van Rossem CC, Bolmers MD, Schreinemacher MH, van Geloven AA, Bemelman WA; Snapshot Appendicitis Collaborative Study Group. Prospective nationwide outcome audit of surgery for suspected acute appendicitis. Br J Surg. 2016 Jan;103(1):144-51. doi: 10.1002/bjs.9964. Epub 2015 Oct 28. PubMed PMID: 26509648.
- Yu G, Han A, Wang W. Comparison of Laparoscopic Appendectomy with open appendectomy in Treating Children with Appendicitis. Pak J Med Sci. 2016;32(2):299-304. doi: 10.12669/pjms.322.9082.
Table of quality assessment for systematic reviews of RCTs and observational studies
|
Study
First author, year |
Appropriate and clearly focused question?
Yes/no/unclear |
Comprehensive and systematic literature search?
Yes/no/unclear |
Description of included and excluded studies?
Yes/no/unclear |
Description of relevant characteristics of included studies?
Yes/no/unclear |
Appropriate adjustment for potential confounders in observational studies?
Yes/no/unclear/notapplicable |
Assessment of scientific quality of included studies?
Yes/no/unclear |
Enough similarities between studies to make combining them reasonable?
Yes/no/unclear |
Potential risk of publication bias taken into account?
Yes/no/unclear |
Potential conflicts of interest reported?
Yes/no/unclear |
|
Sauerland 2010 |
yes |
yes |
yes, only for included studies |
yes |
not applicable |
yes |
yes |
yes |
yes, reported there was no conflict of interest |
|
Prodromidou 2018 |
yes |
yes |
yes, only for included studies |
yes, most relevant characteristics |
unclear |
yes, but interpretation of used scale (MINORS scale) not reported |
unclear (for some meta-analyses) |
no; “Publication bias not tested due to heterogeneity of included studies” |
yes, reported there was no conflict of interest |
Evidence table for systematic review of RCTs and observational studies (intervention studies)
|
Study reference |
Study characteristics |
Patient characteristics |
Intervention (I) |
Comparison / control (C) |
Follow-up |
Outcome measures and effect size |
Comments |
|
Sauerland 2010 (DATA CHILDREN)
study characteristics and results are extracted from the SR
|
SR and meta-analysis of RCTs
Literature search from 1983 up to August 2009. Cochrane Library and MEDLINE searches until April 2010
included 67 studies of which 7 in children.
A. Bolla 2008; B. Lavonius 2001; C. Lejus 1996; D. Lintula 2004; E. Little 2002; F. Simon 2009; G. Yeung 1997
Source of funding: not reported (Cochrane review)
|
Inclusion criteria SR: trials comparing laparoscopic surgery and open appendectomy for acute appendicitis; Patients with symptoms and signs of acute appendicitis
Exclusion criteria SR: no concealment of allocation
N, mean age A. 40, 6yrs B. 43, 12 yrs E. 88, 12 and 13.5 yrs F. 40, age between 7 and 16 yrs (no mean reported) G. 181, between 4 and 15 yrs (no mean reported)
sex, % female A. 53 B. 33 C. 46 D. 38 E. 51 F. not mentioned G. not mentioned
histology, % inflamed A. not mentioned B. 93 C. 75 D. 78 E. 82 F. not mentioned G. not mentioned |
laparoscopic appendectomy (LA)
A. “three access points: umbilical, hypogastric and left iliac”, trocar sizes and dissection technique for appendix stump not described; B. three trocar technique, stump closure by varying techniques; C. three trocar technique, stump closure by endoloops; D. three trocar technique, stump closure by endoloops E. three trocar technique, trocar size varied with Childrens’ age, endo loops F. 3-trocar technique (12,5, and 5 mm), stump dissection by Endo-GIA G. not specified
antibiotics (intervention and control) A. cephalosporin, metronidazole B.7 mg/kg metronidazole IV in all patients C. not mentioned D. metronidazole 7 mg/kg IV E. “Antibiotics, when used, consisted of gentamycin, clindamycin, and ampicillin.” F. not mentioned G. not mentioned |
classical muscle-splitting appendectomy (OA)
A. McBurney incision; B.vi muscle-splitting incision; C. McBurney’s incision D. McBurney incision E. 3- to 4-cm McBurney’s muscle-splitting incision F. muscle-sparing right lower quadrant incision. G. not specified
conversions A. B. C. none mentioned D. none E. ? F. ? G. n=11 (12%) |
End-point of follow-up:
A. follow up not mentioned B. 4 weeks C. study period was 3 days, further follow up not explained. D. 4 weeks E. 2 weeks F. not mentioned G. not specified
For how many participants were no complete outcome data available? (intervention/control) A. B. C. D. E. 80% complete F. G. |
(1) wound infections (rate); Odds ratio A. - B. - C. - D. 0.13 (0.02;0.76) E. 1.98 (0.20;19.53) F. - G. 0.12 (0.03;0.46)
Pooled effect (fixed effects model): 0.20 (0.08;0.54) favoring laparoscopic Heterogeneity (I2): 57%
(2) intraabdominal abscesses (rate); A. - B.- C.- D. 7.56 (0.15;381.25) E. 1.00 (0.06;16.25) F. - G. - Pooled effect (fixed effects model): 1.97 (0.20;19.13) favoring conventional Heterogeneity (I2): 0.0%
(5) pain intensity on postoperative day 1 (cm VAS); mean difference A. - B. - C. (only median data reported: LS 3(0); OS 2.9 (0)) D. -0.80 (-1.65;0.05) E. - F. - G. - Pooled effect (1 study, see D)
(6) length of hospital stay (days); A. -0.25 (-0.75;0.25) B. -0.10 (-1.93;1.73) C. – (median data) D. -0.70(-1.10;-0.30) E. 0.50 (-1.24;2.24) F. -1.90(-3.10;-0.70) G. – (median data) Pooled effect (fixed effects model): -0.57(-0.86;-0.27) favouring LA Heterogeneity (I2): 52%
(10) time until return to normal activities (days); A.- B. C. D. median LS 7(0); OS 8(0) E. median LS 2(0); OS 1(0) F. G. Pooled effect - |
authors conclusion: diagnostic laparoscopy and LA seem to have various advantages over OA. Some of the clinical effects of LA, however, are small and of limited clinical relevance. In spite of the mediocre quality of the available research data, we would generally recommend to use laparoscopy and LA in patients with suspected appendicitis unless it is contraindicated or not feasible. Especially young female, obese, and employed patients seem to benefit from LA.
The quality of all included studies was moderate to poor.
A. all items unclear B. + allocation concealment, incomplete data assessed, free of differential expertise bias; others unclear C. + blinding, incomplete data addressed; others unclear D. + blinding, allocation of concealment; - incomplete data addressed, others unclear E. + allocation of concealment; incomplete data addressed; - free of differential expertise bias F. +adequate sequence generation; - incomplete data addressed; others unclear G. + allocation concealment, free of differential expertise bias; - blinding
|
|
Sauerland 2010 (DATA ADULTS)
study characteristics and results are extracted from the SR
|
SR and meta-analysis of RCTs
Literature search from 1983 up to August 2009. Cochrane Library and MEDLINE searches until April 2010
included 67 studies, of these 56 studies compared LA and OA in adults |
Inclusion criteria SR: trials comparing laparoscopic surgery and open appendectomy for acute appendicitis; Patients with symptoms and signs of acute appendicitis
Exclusion criteria SR: no concealment of allocation
N, mean age sex, % female
histology, % inflamed
|
laparoscopic appendectomy (LA)
“The interventions were very similar among the studies. Laparoscopic appendectomy was usually performed with the use of three trocars for access and ligatures for stump closure.”
antibiotics ? |
classical muscle-splitting appendectomy (OA) |
End-point of follow-up: |
(1) wound infections (rate); LA: 101/2986 OA: 223/2986 Pooled effect (fixed effects model) Peto OR 0.43 ( 0.34, 0.54), favouring LA, I2=11%
(2) intraabdominal abscesses (rate); LA: 51/2798 OA: 27/2779 Pooled effect (fixed effects model) Peto OR 1.87 ( 1.19, 2.93 ), favouring OA, I2=33%
(5) pain intensity on postoperative day 1 (cm VAS); LA: n=987 OA: n=948 Pooled effect (random effects model) mean difference -0.82 ( -1.14, -0.49 ), I2=69%
(6) length of hospital stay (days); LA: n=1825 OA: n=1808 Pooled effect (random effects model) mean difference -1.13 ( -1.51, -0.74 ) favouring LA, I2=92% large variations among the absolute lengths of stay in studies (range 1 to 7 days)
(10) time until return to normal activities (days); LA: n=786 OA:n=785 Pooled effect (random effects model) mean difference -5.17 ( -6.83, -3.50 ) favouring LA, I2 79%
(11) time until return to work (days); LA: n=408 OA: n=426 Pooled effect (random effects model) mean difference -1.60 ( -5.22, 2.02 ) favouring LA, I2 89% |
All studies were assessed by two reviewers, who read the articles independently from each other. Two observers independently extracted the results of each paper on a data sheet
authors conclusion: diagnostic laparoscopy and LA seem to have various advantages over OA. Some of the clinical effects of LA, however, are small and of limited clinical relevance. In spite of the mediocre quality of the available research data, we would generally recommend to use LA in patients with suspected appendicitis unless it is contraindicated or not feasible. Especially young female, obese, and employed patients seem to benefit from LA.
The quality of all included studies was moderate to poor. Most studies had very similar flaws. 63% (n=67 studies) had an adequately concealed process of randomisation; 13% of all trials took measures to blind investigator and/or patient. converted from LA to OA were excluded from analysis in six studies. able to use ITT data from 33 of 67 studies (50%) |
|
Prodromidou 2018 |
SR and meta-analysis of prospective and retrospective clinical trials
search up to May 2017 |
among pregnant women undergoing LA or OA, >10 patients included
20 studies involving 6210 pregnant women;
1 prospective and 19 retrospective studies
Mean maternal age (years) ranged from 23 to 31
% complicated appendicitis: n= 8 not reported other studies: in other studies ranged from 4% to 46%, and differed frequently between the 2 groups
|
laparoscopic appendectomy (LA) n=1926 patients
no further details on LA
use antibiotics: not reported
conversions: 7 studies reported no information on conversions; in 7 studies no conversion; in n=6 studies 1-5 conversions to OA |
open appendectomy (OA) n=4284 patients
no further details on OA |
End-point of follow-up: no information |
Length of stay (days) prolonged hospital stay in pregnant patients OA (2211 patients, MD -0.94 days 95% CI-1.55 to-0.33, p = 0.003), I2=91%
Wound infection LA: 11/1069= 1.0% OA: 32/656= 4.9% (1725 patients, OR 0.43 95% CI 0.13 to 1.36, p = 0.15), I2=46%
Intraabdominal abscess LA: 2/140= 1.4% OA: 10/201= 5.0% no difference in incidence of intra-abdominal abscesses (341 patients OR 0.53 95% CI 0.16 to 1.74 p = 0.30 ), I2=0%
Overall complications (=any intra or post-operative event) LA: 50/1093 =4.6% OA: 83/742= 11.1% LA group: improved outcomes in terms of overall complications (1835 patients OR 0.48, 95% CI 0.29, 0.80 p = 0.005),I2=13%
Gestational age at delivery longer gestational age for term deliveries was observed in the open group (543 patients MD -0.46 weeks 95% CI -0.87 to -0.04, p = 0.03), I2=41%
Fetal loss LA: 57/1025=5.6% OA: 136/3842=3.5% Fetal loss rates were significantly increased in the LA group (4867 patients OR 1.82 95% CI 1.30 to 2.57, p = 0.0006) I2=0%
no differences in birth weight (531 patients MD 30.95 gr 95% CI -183.81 to -245.71, p = 0.78, I2=89%)
incidence of preterm birth (=before 37th week) LA: 60/537 = 11.1% OA: 135/1169= 11.5% (1706 patients OR 0.91 95% CI 0.62, 1.33, p = 0.63, I2=0%)
caesarean section rates LA: 100/292= 34.2% OA: 328 / 889=36.9% (1181 patients, OR 1.10 95% CI 0.81 to1.48, p = 0.54, I2=0%). |
Three authors independently searched the literature. No information on selection or data-extraction
author’s conclusion: The current literature remains inconclusive on defining the optimal approach of appendectomy in pregnant women. Although laparoscopic appendectomy presents several advantages over open appendectomy in terms of post-operative outcomes, it is associated with a significantly increased rate of fetal loss. This, however, must be interpreted with caution since fetal loss rates were comparable among the two groups with the exclusion of an old high-bias study.
The DerSimonian-Laird random effect model (REM) was used in all cases due to the expected heterogeneity among the studies. |
Risk-of-bias table for intervention studies (randomized controlled trials)
|
Study reference
(first author, publication year) |
Describe method of randomisation |
Bias due to inadequate concealment of allocation?
(unlikely/likely/unclear) |
Bias due to inadequate blinding of participants to treatment allocation?
(unlikely/likely/unclear) |
Bias due to inadequate blinding of care providers to treatment allocation?
(unlikely/likely/unclear) |
Bias due to inadequate blinding of outcome assessors to treatment allocation?
(unlikely/likely/unclear) |
Bias due to selective outcome reporting on basis of the results?
(unlikely/likely/unclear) |
Bias due to loss to follow-up?
(unlikely/likely/unclear) |
Bias due to violation of intention to treat analysis?
(unlikely/likely/unclear) |
|
Ali 2018 |
Computer generated numbers were used to assign the groups |
unlikely |
likely |
likely |
likely |
unlikely |
unlikely |
unlikely |
|
Clarke 2010 |
computer-generated random numbers, written on a card sealed in a opaque envelope |
unlikely |
unclear (3 wound dressings and an abdominal binder were applied to every patient to blind the patient, etc – enough?) |
likely |
unlikely |
unlikely |
unlikely |
unlikely |
|
Enochsson 2001 |
randomisation computer generated in sequential numbers with sealed envelops |
unlikely |
likely |
likely |
likely |
unclear |
unclear |
unlikely (after conversion patients remained in LA group) |
|
Kargar 2011 |
randomization technique was by having patient open a concealed envelope from a randomized order of envelops by a blinded technician. |
unlikely |
likely |
likely |
likely (blinding not mentioned) |
unlikely |
unclear |
unlikely (no conversions) |
|
Khalil 2010 |
randomly allocated to two groups using lottery method |
unclear |
likely |
likely |
likely (blinding not mentioned) |
unclear |
likely |
unlikely |
|
Kocatas 2013 |
Randomization was performed using a lottery method. |
unlikely |
likely |
likely |
likely (blinding not mentioned) |
unlikely |
unlikely |
unclear (in case of conversion excluded, no info on numbers) |
|
Kouhia 2010 |
Patients were randomized before surgery after informed consent. No information ion method |
unlikely |
likely |
likely |
likely (blinding not mentioned) |
unlikely |
unlikely (4 week data) |
unlikely |
|
Singh 2017 |
randomized using computer generated random numbers |
unclear |
unlikely |
likely |
unlikely |
unlikely |
unclear |
unclear (in case of conversion excluded, n=1) |
|
Taguchi 2016 |
Randomization was performed using a computer-based randomization program |
unlikely |
|
|
|
|
|
|
|
Thomson 2015 |
randomization sequence generated by a computer random number generator software |
unlikely |
likely |
likely |
unclear; principle investigator was blinded |
unlikely |
unlikely |
unclear |
Evidence table for intervention studies for RCTs
|
Study reference |
Study characteristics |
Patient characteristics |
Intervention (I) |
Comparison / control (C) |
Follow-up |
Outcome measures and effect size |
Comments |
|
CHILDREN |
|
|
|
|
|
|
|
|
Ali 2018 |
randomised controlled trial
one centre
Pakistan
funding: no funding
|
inclusion: Patients up to 13 yrs diagnosed with acute appendicitis based on history, clinical examination and investigations with ALVARDO score ≥7 .
Patients with full blown peritonitis, in whom etiology was not known and those with appendicular mass were excluded.
n=126 (63 each group)
mean age LA: 9.7 ± 2.1 years OA: 9.8 ± 2.3 years
sex, % female LA: n=13, 20.6% OA: n = 7, 11.1% overall, n=20, 16% |
Laparoscopic appendectomy (LA). a three-port technique was used. Hand-made loops were used to ligate the stump of the appendix. No further details |
Open appendectomy (OA). No further details |
follow up: 4 weeks
loss to follow up: none (each group) |
Postoperative length of hospital stay (in hours) Mean ± SD LA: 34 ± 13 OA: 40 ± 11
Postoperative length of hospital stay in days (calculated): LA: 1.42 ±0.54 OA: 1.67 ±0.46
wound infection as presence of purulent discharge from the wound till the 4 weeks after surgery at follow up visit
LA n= 7 (11%) OA n= 11 (17%);
|
Computer generated numbers were used to assign the groups
no blinding |
|
OBESITY |
|
|
|
|
|
|
|
|
Enochsson 2001 |
randomized multicentre trial
Sweden |
patients aged ≥15 with suspected acute appendicitis
excl: surgical or anaesthesiological contraindictoins, pregnancy, drug abuse, psychiatric disease
overweight when BMI>26.4
trial: 500 patients included, of them 106 patients with BMI>26.4 LA, n=56 OA, n=50
sex, n=53 female, 50%
mean age, yrs LA: 35,0 (female) and 40.8 (male) OA: 44 (female) and 43 (male) |
laparoscopic appendectomy The three-cannula technique. The appendiceal stump was secured with double endoloops, and a third endoloop was applied -1 cm distally to avoid leakage when the appendix was transected
An experience of >5 laparoscopic appendectomies and >30 laparoscopic cholecystectomies was required to be a qualified laparoscopic surgeon.
31 surgeons participated. Some surgeons participated in both groups
Prophylactic antibiotics given at induction of anesthesia, single dose of cefuroxime 1.5 g Iv and metronidazole 0.5 g Iv. If appendix was gangrenous perioperatively, 2 additional doses were given. In cases of perforation, imipenem 0.5 g Iv was given every 8th h |
open appendectomy
McBurney right lower quadrant musclesplitting incision
In order to be a qualified surgeon to perform OA, an experience of >10 such procedures was mandatory.
85 surgeons participated
antibiotics: see LA
conversion rate: n=9 (16.1%) |
follow up 28 days after discharge or longer if needed |
postoperative pain day 1 (VAS between 0-10) mean (sd) LA: 3.25 (2.16) OA: 4.25 (2.08)
postoperative pain day 28 (VAS between 0-10) LA: 0.14 (0.83) OA: 0.26 (0.89)
number of complications (every 7th day recorded); Divided into major and minor. deep abdominal infection if positive lab findings with or without concomitant pathological CT or US. LA: n=4 OA: n=9 (no detailed information reported on complications)
sick leave (administrated by independent observer) (days, median (range)) LA: 12 (3-45) OA: 17 (3-99)
subjective full recovery (the patients were asked to state the time when they felt fully recovered after the operation= activities daily living performed without difficulty) (days, median (range) LA: 15 (3-49) OA: 22 (7-90)
length of stay (days, median (range)) LA: 3 (1-11) OA: 3 (0-33) |
A comprehensive account of patients and methods has been published previously (Helleberg 1999).
randomisation computer generated in sequential numbers with sealed envelops
|
|
Clarke 2010 |
A subgroup analysis of a randomized, prospective, double-blind study (Katkhouda 2005)
USA |
Patients with a clinical diagnosis of appendicitis
adult population (≥16 years) with higher body mass indexes (BMIs)
excluded: diagnosis of appendicitis not clinically established; a history of symptoms for>5 days; a palpable mass in the right lower quadrant, suggesting an appendiceal abscess. history of cirrhosis and coagulation disorders, generalized peritonitis, shock on admission, absolute contraindication to laparoscopic surgeryor general anesthesia, inability to give informed consent due to mental disability, and pregnancy. (from Katkhouda 2005)
BMI ≥ 25 kg/m2 (overweight), and a BMI ≥ 30 kg/m2 (obese).
overweight n=92 (OA n=59; LA n=33) obese n=37 (OA n=14, LA n=23)
obees subpopulation mean age (range) LA 31 (19-60) OA 33 (18-50)
sex, % female LA 65 OA 64
pathology % acute LA 61 OA29
% perforated / gangrenous LA 35 OA 64
|
laparoscopic appendectomy, no further details
n=23 Katkhouda 2005: Residents performed all operations with 4 attending surgeons experienced in open and advanced laparoscopic techniques. The level of expertise in the performance of the standardized LA technique was verified by the senior author (NK) before the beginning of the trial.
Patients received 1 g of cefoxitin every 8 hours intravenously from the time of diagnosis until surgery.
Patients with a complication (gangrenous or perforated appendicitis) during surgery were treated with “triple antibiotic”: ampicillin, gentamycin, and metronidazole.
All other patients did not receive any antibiotics postoperatively |
open appendectomy, no further details
n=14
|
2 weeks |
results only reported obese patients (n=37)
wound infection LA: n=2, 8.7% OA: n1, =7.1%
wound complications (infections and drainage) LA: n=2, 8.7% OA: n2, =14.2%
intraoperative injury (Left inferior epigastric artery injury, Ileus, Peritoneal signs, Intraabdominal abscess with hematoma) LA: n=3, 13% OA: n=1, 7.1%
length of stay, mean (range) LA: 2 (1-8) OA: 4 (1-10) p=0.140
total IM pain medication, doses (range) LA: 3 (0-10) OA: 3 (0-25) p=0.947 |
limited information on methods in this publication.
Data were collected by blinded research personnel (3 wound dressings and an abdominal binder were applied to every patient to blind the patient, the nursing and the medical staff, and the independent data collector)
Katkhouda 2005: Computer-generated random numbers used to assign the type of surgery, written on a card sealed in a opaque envelope.
intention to treat analysis “Conversions to open procedure were analyzed in the laparoscopic group” NB number of conversions not reported.
authors conclusions “Based on our data, we do not strongly recommend LA or OA as the preferred technique and further reinforce the previous suggestion that the selection of method be tailored by clinical conditions and the surgeon’s discretion. Overweight or obese patients with appendicitis do not present with more advanced disease nor does LA present a benefit over OA for this group of patients. No differences were shown in this underpowered study.”
|
|
PREGNANT WOMEN |
|
|
|
|
|
|
|
|
|
- |
|
|
|
|
|
|
|
ADULTS |
|
|
|
|
|
|
|
|
Kargar 2011,
|
prospective randomised trial Iran |
patients with diagnosis of acute appendicitis according to Alvarado score
exclusion criteria for this study were being older than 9 years, showing signs of generalized peritonitis, having a palpable mass in RLQ suggesting appendiceal abscess, or being pregnant
100 patients:
mean age years, SD) LA: 26.94 (9.51) OA: 25.36 (8.92)
%women LA: 54% OA: 22%
pathology:% diagnosed as acute appendicitis, LA: 70 OA: 74 |
laparoscopic appendectomy (LA) three port technique through two 10 mm (umbilical and right iliac fossa) and one 5 mm (suprapubic) ports.
n=50
all patients (intervention / control): prophylactic ceftriaxone (1 gram, every 12 hours) and metronidazole (500 mg, every 8 hours)
After the operation all patients received antibiotics for 48 hours
All surgeries performed by the same surgeon |
open appendectomy (OA), a McBurney’s muscle-splitting incision
n=50 |
4 weeks, no further information |
No intra operative complication was encountered in operations. There was no conversion to open surgery in LA operations.
Complication, LA, OA Intra operative 0, 0 Urinary retention 2 (4%), 6 (12%) Pulmonary infection 1 (2%), 1 (2%) Wound infection 0, 2 (4%) Visceral infection 0, 1 (2%)* Neuralgia 0, 1 (2%)
Pain 24 hour post operation (VAS, between 0-10, mean (sd)) LA: 1.78 (1.69) OA:1.36 (1.26)
resume normal activity (days, mean (sd)) LA: 3.1 (1.46) OA: 3.2 (2.47) (P=0.53)
hospital stay (hours, mean (sd) LA: 52.32 (19.2) OA 42.96 (13.8) (P=0.003).
hospital stay (days, mean (sd) LA: 2.18 (0.8) OA: 1.79 (0.58) |
randomization technique was by having patient open a concealed envelope from a randomized order of envelops by a blinded technician.
no blinding patients / physicians / outcome measurement |
|
Khalil 2011, |
a single-center randomized clinical trial
Pakistan |
incl patients with clinical diagnosis of acute appendicitis. Alvarado score ≥ 7; age 12–60 years, ASA Class I, informed consent
excl: previous abdominal surgery, large ventral hernias, mass RIF, history of symptoms > 5 days
160 patients
age, mean (sd) LA: 23.09 (8.51) OA:23.12 (10.42)
sex, % female LA: 32/72=44% OA: 31/75=41%
pathology Negative appendectomy rate LA, n= 4 (5.3%) OA n=2 (2.6%) i |
laparoscopic appendectomy (LA) a 3-port technique with carbon dioxide used for the creation of pneumoperitoneum. The base of the appendix was crushed and ligated using Vicryl 1 endoloop.
n=80
in both groups, prophylactic dose of cephalosporin and metronidazole at induction. two doses of the same were repeated postoperatively at 8 and 16 h.
The patients were operated by a single consultant surgeon, with sufficient capability of performing the two procedures (LA and OA).
One patient in the LA group was converted to OA due to mass formation |
open appendectomy (OA) performed through standard Lanz incision
n=80 |
one month
lost to follow up LA: n=8 (10%) OA: n=5 (6%) |
length of hospital stay (number of nights spent postoperatively; discharged when able to take regular diet, afebrile, and good pain control) LA: 1.52 ± 0.76 days OA: 1.70 ± 1.06 days P = 0.287
postoperative complications Wound infection (redness or purulent or seropurulent discharge from the incision site within 30 days postoperatively) LA: n=3 (4.1%) OA: n=8 (10.6%)
Paralytic ileus (failure of bowel sounds to return within 12 h postoperatively). LA: n=5 (6.9%) OA: n=1 (1.3%)
pain (VAS) stratified into mild, moderate, and severe, according to visual analog scale, with decreased incidence of severe pain in the OA group compared with the LA group, 24% vs 38% patients, respectively (P = 0.023)
|
randomly allocated to two groups using lottery method
Patients with converted LA were included in the LA group (intention to treat principle). |
|
Kocatas 2013, |
prospective randomized clinical trial
Turkey. |
patients with uncomplicated appendicitis
excl: inability to provide informed consent (mental disabilities); age < 15 years; pregnancy; severe sepsis or septic shock on admission; contraindication for laparoscopy; ASA III or IV; conversion to open procedure; complicated appendicitis.
n=96
age, mean (sd) LA: 27.4 (18.5) OA: 28.2 (21.2)
sex, % female LA:n= 23 (46%) OA: n=4 (9%) |
laparoscopic appendectomy (LA). A Verres needle was used to create pneumoperitoneum. The appendiceal base was secured using intracorporeal knotting with 2/0 silk.A metal endoclip was applied to the specimen’s side to prevent contamination.
n=50
Prophylactic antibiotherapy cefazolin (1 g, intravenous) administered during the induction
All operations performed by residents at least within their second year under supervision of chief resident or attending surgeon. |
open appendectomy (OA) .a Rockey-Davis or McBurney incision was used for the laparotomy
n=46 |
30 days
n=3 / 99 lost to follow up (excluded from trial) |
complications LA : n=1 perforation; reoperation on second post-operative day; n= 1 massive bleeding after insertion of the suprapubic trocar (incision was enlarged) OA: none
wound infection LA: n=1 OA: n=3
intraabdominal abscess LA: n=1 OA n-1
paralytic ileus LA: n=3 OA: n=0
Length of hospital stay (hours, mean (sd)) LA: 20.3 (14.3) OA: 21.12 (18.56) p=0.618
Length of hospital stay (days, mean (sd)) LA: 0.85 (0.60) OA: 0.88 (0.77)
pain (4hours postoperatively, measured with VAS, mean (sd) LA: 8.78 (1.27) OA: 9 (0.54)
pain (At discharge, measured with VAS, mean (sd) LA: 4.74(0.8) OA: 4.86(0.81) |
Randomization was performed using a lottery method. |
|
Kouhia 2010, |
a randomized clinical trial
Finland
one center
data 1997–1999 |
incl: suitability for general anaesthesia and laparoscopic surgery, age >15, suspected acute appendicitis, and male sex associated with overweight (BMI> 25 kg/m2) or female sex.
excl: lack of experienced laparoscopic surgeon to perform the laparoscopic operation; patient refusal to participate
n= 105
median age of the patients was 32 (range 15–65)
sex, % female LA: n=45/52=87% OA: n=38/47=81%
pathology: Histology confirmed appendicitis LA n=33 OA n=38
|
laparoscopic appendectomy (LA). LA was performed by a non-standardized three-port technique using mostly reusable ports. At least one 10-mm port was used; the other two were 5- or 10-mm ports, according to the surgeon’s preference.
n=47
n=3 conversion from LA to OA.
iv single-dose metronidazole (500 mg) administered at the induction of anaesthesia in both groups. Postoperative antibiotic therapy in the event of perforation, peritonitis or signs of sepsis. |
open appendectomy (OA) OA was carried out via a right iliac fossa incision. The appendix stump was closed with a double suture but buried only if necessary owing to inflammation
n=52
n=1 in OA group, generalized peritonitis of unknown cause necessitated conversion to a midline laparotomy. |
4 weeks after surgery outpatient visit
lost to follow up (4 weeks) LA n=3/51 OA n=2/54
telephonic interview May–June 2007 median total follow-up time was 9.1 (0–10.3) years (n=76, 40 in OA and 36 in LA)
|
length of stay (days, discharged when no signs of sepsis, able to walk, eat and urinate, and pain could be controlled with oral medication)(median (range)) LA: 1.5 (1–7) OA: 1.5 (1–9) p=0·789
sick leave (days, no definition) (median (range)) LA: 8 (0–24) OA: 13 (0–28) p=0·013
Total number of complications LA: n=6 OA: n=22 p=0·014
A superficial infection= a wound infection requiring drainage. LA n=1 OA n=6
An intra-abdominal abscess = an intra-abdominal fluid collection seen on US or CT in the presence of infection LA: n=2 OA n=1
Pulmonary embolism OA n=1 LA n=0
Late complications included adhesions, incisional hernia and other wound problems. n=1 (OA group) had a further operation for adhesions (follow up)
|
Patients were randomized before surgery after informed consent. Treatment allocations were sealed in numbered envelopes that were opened in sequence.
Consultants performed more LAs and trainees more OAs |
|
Singh 2017 |
Randomized Controlled Trial
one center
India
January 2014 to June 2015
Financial interests: None |
incl: diagnosis of ‘simple’ appendicitis supported by US and age 12 - 50 years. excl: contraindication to general anaesthesia, comorbidities other than hypertension and diabetes mellitus, ‘complicated’ appendicitis (perforation, abscess, and lump) and technical glitches leading to ergonomic difficulties
n=45 patients
mean age OA: 31.27 CLA: 27.40 SPLA: 27.64
sex, % female: 57%
BMI>30: n=5 BMI <30, >25: n=11 |
1. Conventional Laparoscopy Appendectomy (CLA) n=15
2. Single Port Laparoscopic Appendectomy (SPLA) n=14
no further details on interventions |
Open Appendectomy (OA) n=15 |
unclear |
Intraoperative complications
Bleeding OA: n=1 CLA: n=0 SPLA: n=0
Wound infection OA: n=2 CLA: n=1 SPLA: n=1 (p=0.780).
Hospital stay, days, mean OA: 5.27 CLA:2.4 SPLA: 3.36 p=0.048
Resumption of job, days, mean OA: 19.73 CLA: 13.2 SPLA: 13 p<0.001
postoperative pain perception, measured as visual analog scale score (VASS) VASS (first hour postoperative) mean OA (2.4) (p<0.001 ). CLA (5.07) SPLA (4.5)
VASS at 12 hours and 24 hours remained high for OA (5.4 and 4.53) compared to CLA (3.67 and 3) and SPLA (3.64 and 2.86) (p<0.001
VASS at 10th postoperative day was substantially low for all procedures (p=0.237). (No data reported) |
patients were blinded. All patients operated under general anaesthesia and abdomen covered with a large dressing which was removed only after 24 hours to ensure blinding at patients end.
randomized using computer generated random numbers in to three intervention arms.
Blinding was also ensured at investigators end by forming four teams,
n=1 in SPLA group was converted to CLA and excluded from final analysis.
no data on uncertainty around measures (sd or confidence intervals) |
|
Taguchi 2016, |
single-center, open-label, randomized controlled trial
Japan
between October 2008 and August 2014 |
incl: adults with complicated appendicitis (CA) Patients > 19 with CA with peritonitis or abscess formation by abdominal examination, laboratory data, or CT
excl: presence of other diseases, such as colon cancer or inflammatory bowel disease; the need for additional surgical treatments inappropriateness of LA due to previous abdominal surgery or remarkable distension of the intestine; instability of respiration or circulation due to systemic infectious complications; and lack of understanding of the purpose of the study.
n=81
accuracy of preoperative diagnosis of abscess or peritonitis was 93 %
age, median (range) LA: 46 (21–85) OA: 49 (20–81)
n=28 (35%) female |
laparoscopic appendectomy (LA). performed using a two-handed, four-trocar technique.
n=42
All operations were performed by six senior surgeons with sufficient experience in laparoscopic surgery
All patients received preoperative iv cefozopran hydrochloride. continued postoperatively until inflammatory response abated (determined by clinical and laboratory findings such as fever, pain, bowel movement, oral intake, white blood cell count, and CRP)
Both groups of patients underwent thorough peritoneal lavage using several liters of warm saline until the drainage fluid became clear |
Open Appendectomy (OA) performed through a midline or pararectal incision
n=39 |
lost to follow up: none |
infectious complication, especially a surgical site infection (SSI), within 30 days of the operation.
superficial SSI = infections involving only the skin or subcutaneous tissue at the incision; deep SSI = infections involving deep soft tissues
prevalence SSI LA : n=14 (33.3 %) OA: n=10 (25.6 %) (OR 1.450, 95 %CI 0.553–3.800).
No postoperative mortality was recorded in either group
days to start walking (OR 4.246, 95 % CI 1.162–15.514; p = 0.029), |
Randomization was performed using a computer-based randomization program (FileMaker Pro), which allowed complete concealment of the randomization sequence.
Patients and investigators not masked to group assignment.
stratification for age, sex, BMI C-reactive protein (CRP) level
intention-to-treat |
|
Thomson 2015 |
randomized controlled trial
South Africa
between December 2011 and June 2012
|
incl: All patients with localized right iliac fossa peritonitis or diffuse abdominal peritonitis suspected to be caused by complicated appendicitis following clinical examination, biochemical tests and radiological investigations.
excl: age< 12 years, any previous abdominal surgery or pregnant. Also excl if they had either histologically normal or ncomplicated appendicitis
81 patients
mean age LA 26.4 (sd 11.25) OA 26.6 (sd 13.7) |
laparoscopic appendectomy (LA). using a three-port technique utilising two 10-mm ports and one 5-mm port.
n=39
A senior team of consultant surgeons capable of completing both OA and LA performed all the operations.
all (LA / OA) preoperative antibiotics; iv coamoxiclavulanic acid 1.2 g eight hourly until the treating physician felt the patient was aseptic.
3 conversions from LA to OA |
Open Appendectomy (OA) : either performed through a muscle splitting incision in the right iliac fossa or through a lower midline laparotomy.
n=42 |
2 weeks after discharge
lost to follow up: none |
Wound sepsis was defined as the presence of wound erythema, calor and dolor with or without a purulent discharge LA: n=2 (5%) OA: n=9 (21%)
number of re-operations LA: n=5 (13%) OA: n=5 12%)
rate of re-admissions LA: n=3 (8%) OA: n=4 (10%)
Hospital stay, days, mean LA: 5.0 (1-15) OA: 4.5 (1-18)
There were no appendiceal stump leaks. No deaths occurred in the study |
Randomization performed by independent party, sequence generated by a computer random number generator software. Sequentially numbered non-transparent envelopes were supplied to principle investigator.
randomization status was disclosed by the principal investigator
decision to exclude patients with uncomplicated appendicitis or other diagnoses was made following histological assessment by a blinded pathologist |
Incl: inclusion criteria; excl =exclusion criteria; US =ultrasonography; CT=computed tomography
Beoordelingsdatum en geldigheid
Publicatiedatum : 22-07-2019
Beoordeeld op geldigheid : 01-07-2019
|
Module |
Regiehouder(s) |
Jaar van autorisatie |
Eerstvolgende beoordeling actualiteit richtlijn |
Frequentie van beoordeling op actualiteit |
Wie houdt er toezicht op actualiteit |
Relevante factoren voor wijzigingen in aanbeveling |
|
Operatietechniek van een appendectomie |
NVvH |
2019 |
2024 |
Eens in de twee jaar |
NVvH |
- |
Voor het beoordelen van de actualiteit van deze richtlijn is de werkgroep niet in stand gehouden. Uiterlijk in 2024 bepaalt het bestuur van de Nederlandse Vereniging voor Heelkunde of de modules van deze richtlijn nog actueel zijn. Op modulair niveau is een onderhoudsplan beschreven. Bij het opstellen van de richtlijn heeft de werkgroep per module een inschatting gemaakt over de maximale termijn waarop herbeoordeling moet plaatsvinden en eventuele aandachtspunten geformuleerd die van belang zijn bij een toekomstige herziening (update). De geldigheid van de richtlijn komt eerder te vervallen indien nieuwe ontwikkelingen aanleiding zijn een herzieningstraject te starten.
De Nederlandse Vereniging voor Heelkunde is regiehouder van deze richtlijn en eerstverantwoordelijke op het gebied van de actualiteitsbeoordeling van de richtlijn. De andere aan deze richtlijn deelnemende wetenschappelijke verenigingen of gebruikers van de richtlijn delen de verantwoordelijkheid en informeren de regiehouder over relevante ontwikkelingen binnen hun vakgebied.
Algemene gegevens
De richtlijnontwikkeling werd ondersteund door het Kennisinstituut van de Federatie Medisch Specialisten (https://www.demedischspecialist.nl/kennisinstituut) en werd gefinancierd uit de Kwaliteitsgelden Medisch Specialisten (SKMS). De financier heeft geen enkele invloed gehad op de inhoud van de richtlijn.
Doel en doelgroep
Doel
Deze richtlijn is bedoeld om een evidence-based beleid voor de zorg voor patiënten met acute appendicitis in de tweede op te stellen.
Doelgroep
Deze richtlijn is geschreven voor alle leden van de beroepsgroepen die betrokken zijn bij de zorg voor patiënten met acute appendicitis, zowel bij kinderen als bij volwassenen. Dit zijn onder andere chirurgen, kinderchirurgen, radiologen, kinderartsen, gynaecologen en SEH-artsen. Een secundaire doelgroep zijn zorgverleners uit de eerste lijn die betrokken zijn bij de zorg rondom patiënten met acute appendicitis, waaronder de huisarts, verpleegkundig specialist en physician assistants.
Samenstelling werkgroep
Voor de herziening van de richtlijn is in 2017 een multidisciplinaire werkgroep ingesteld, bestaande uit vertegenwoordigers van alle relevante specialismen die betrokken zijn bij de zorg voor patiënten met acute appendicitis te maken hebben.
Werkgroep:
- Dr. C.C. van Rossem, gastro-intestinaal chirurg, werkzaam in Maasstad Ziekenhuis, namens NVvH (voorzitter)
- Drs. A.L. van den Boom, fellow gastro-intestinale chirurgie, werkzaam in het UMCG, namens NVvH
- Drs. W.J. Bom, arts-onderzoeker chirurgie, werkzaam in Amsterdam UMC locatie AMC, namens NVvH
- Drs. M.E. Bos, arts in opleiding, werkzaam in Spoedeisende Geneeskunde regio VUmc, locatie Westfriesgasthuis, namens NVSHA
- Dr. A.A.W. van Geloven, gastro-intestinaal chirurg, werkzaam in Tergooi, namens NVvH
- Dr. R.R. Gorter, fellow kinderchirurgie, werkzaam in Amsterdam UMC, namens NVvH
- Dr. B.C. Jacod, gynaecoloog-perinatoloog, werkzaam in OLVG, namens NVOG
- Drs. M. Knaapen, arts-onderzoeker kinderchirurgie, werkzaam in Amsterdam UMC, namens NVvH
- R. Lammers, MSc, beleidsadviseur, werkzaam voor de Patiëntenfederatie Nederland
- Drs. A.H.J. van Meurs, algemeen kinderarts, werkzaam in HagaZiekenhuis, namens NVK
- Dr. J. Nederend, radioloog, werkzaam in Catharina Ziekenhuis Eindhoven, namens NVvR
- Dr. J.B.C.M. Puylaert, radioloog, werkzaam in Haaglanden Medisch Centrum, namens NVvR
Samenstelling klankbordgroep:
- Dr. A.K. van der Bij, arts-microbioloog, werkzaam in Diakonessenhuis, NVMM
- Dr. R. Bakx, kinderchirurg, werkzaam in Amsterdam UMC, namens NVvH
Met ondersteuning van:
- Dr. S.N. Hofstede, adviseur, Kennisinstituut van de Federatie Medisch Specialisten
- L. Boerboom MSc, literatuurspecialist, Kennisinstituut van de Federatie Medisch Specialisten
- D.M.J. Tennekes, directiesecretaresse, Kennisinstituut van de Federatie Medisch Specialisten
Belangenverklaringen
De KNMG-code ter voorkoming van oneigenlijke beïnvloeding door belangenverstrengeling is gevolgd. Alle werkgroepleden hebben schriftelijk verklaard of zij in de laatste drie jaar directe financiële belangen (betrekking bij een commercieel bedrijf, persoonlijke financiële belangen, onderzoek financiering) of indirecte belangen (persoonlijke relaties, reputatiemanagement, kennisvalorisatie) hebben gehad. Een overzicht van de belangen van werkgroepleden en het oordeel over het omgaan met eventuele belangen vindt u in onderstaande tabel. De ondertekende belangenverklaringen zijn op te vragen bij het secretariaat van het Kennisinstituut van de Federatie Medisch Specialisten.
|
Werkgroeplid |
Functie |
Nevenfuncties |
Gemelde belangen |
Ondernomen actie |
|
Van Rossem |
Gastro-intestinaal chirurg, Maasstad Ziekenhuis |
Geen |
Geen |
Geen actie |
|
Van Geloven |
Gastro-intestinaal chirurg, Tergooi |
Geen |
Geen |
Geen actie |
|
Gorter |
Fellow Kinderchirurgie Amsterdam UMC |
Onderzoeker kinderchirurgie Vumc & AMC |
Projectleider APAC-studie Non-operatieve behandeling van appendicitis bij kinderen. ZonMw Dossiernummer: 843002708 |
Geen actie |
|
Van Meurs |
Algemeen kinderarts, Juliana Kinderziekenhuis (HagaZiekenhuis) |
Onderwijs aan studenten geneeskunde LUMC |
Geen |
Geen actie |
|
Jacod |
Gynaecoloog, Radboud UMC |
Secretaris werkgroep Samenwerking Obstetrie-Anesthesiologie, NVOG-NVA, onbetaald |
Geen |
Geen actie |
|
Puylaert |
Radioloog HMC |
Geen |
Geen |
Geen actie |
|
Nederend |
Radioloog Catharina Ziekenhuis Eindhoven |
Screeningsradioloog Bevolkingsonderzoek, betaald Secretaris Sectie Abdominale Radiologie, NVvR, onbetaald |
Onderzoek naar de waarden van MRI bij PIPAC-behandeling, deels gefinancieerd (unresticted grant) door Bracco Imaging Europe B.V. |
Geen actie |
|
Bos |
AIOS Spoedeisende Geneeskunde regio Vumc, locatie Westfriesgasthuis |
Algemeen lid congrescommissie NVSHA - onbetaald |
Geen |
Geen actie |
|
Van den Boom |
fellow gastro-intestinale chirurgie |
Geen |
Principal investigator van APPIC trial (short versus long antibiotic treatment after appendectomy for complex appendicitis), gefinancierd door ZonMw ontvangen (Goed Gebruik Geneesmiddelen) |
Geen actie |
|
Bom |
Arts-onderzoeker chirurgie, AMC |
Geen |
Ik word betaald vanuit de EPOCH studie, gefinancieerd door ZonMw. Dit is een RCT naar het voorkomen van wondinfecties. Dit is op geen enkele wijze gelieerd aan de richtlijn appendicitis. Derhalve heb ik geen belangen bij extern gefinancierd onderzoek. |
Geen actie |
|
Knaapen |
Arts-onderzoeker kinderchirurgie Amsterdam UMC |
Geen |
Coördinerend onderzoeker APAC-studie Non-operatieve behandeling van appendicitis bij kinderen. ZonMw Dossiernummer: 843002708 |
Geen actie |
|
Lammers |
Beleidsadviseur, Patiëntenfederatie |
Geen |
Geen |
Geen actie |
|
Hofstede |
Adviseur, Kennisinstituut van de Federatie Medisch Specialisten |
Geen |
Geen |
Geen actie |
|
Van Enst |
Senior adviseur, Kennisinstituut van de Federatie Medisch Specialisten |
Lid van de GRADE working group/ Dutch GRADE Network |
Geen |
Geen actie |
|
Klankbordgroeplid |
Functie |
Nevenfuncties |
Gemelde belangen |
Ondernomen actie |
|
Van der Bij |
Arts-microbioloog Diakonessenhuis Utrecht/MSBD |
Voorzitter commissie kwaliteitsbeheersing NVMM, onbetaald |
Geen |
Geen actie |
|
Bakx |
Kinderchirurg, Kinderchirurgisch centrum Amsterdam |
Voorzitter richtlijnencommissie NVvH, onbetaald, bestuurslid Stichting spoedeisende hulp bij kinderen, onbetaald, APLS instructeur, onbetaald |
Principal investigator APAC-studie Non-operatieve behandeling van appendicitis bij kinderen. ZonMw Dossiernummer: 843002708 |
Geen actie |
Inbreng patiëntenperspectief
Er werd aandacht besteed aan het patiëntenperspectief door een afgevaardigde patiëntenvereniging in de werkgroep op te nemen. De conceptrichtlijn is tevens voor commentaar voorgelegd aan de Patiëntenfederatie.
Methode ontwikkeling
Evidence based
Implementatie
In de verschillende fasen van de richtlijnontwikkeling is rekening gehouden met de implementatie van de richtlijn (module) en de praktische uitvoerbaarheid van de aanbevelingen. Daarbij is uitdrukkelijk gelet op factoren die de invoering van de richtlijn in de praktijk kunnen bevorderen of belemmeren. Het implementatieplan is te vinden bij de aanverwante producten. De werkgroep heeft tevens interne kwaliteitsindicatoren ontwikkeld om het toepassen van de richtlijn in de praktijk te volgen en te versterken (zie Indicatorontwikkeling).
Werkwijze
AGREE
Deze richtlijn is opgesteld conform de eisen vermeld in het rapport Medisch Specialistische Richtlijnen 2.0 van de adviescommissie Richtlijnen van de Raad Kwaliteit. Dit rapport is gebaseerd op het AGREE II instrument (Appraisal of Guidelines for Research & Evaluation II; Brouwers, 2010), dat een internationaal breed geaccepteerd instrument is. Voor een stap-voor-stap beschrijving hoe een evidence-based richtlijn tot stand komt wordt verwezen naar het stappenplan Ontwikkeling van Medisch Specialistische Richtlijnen van het Kennisinstituut van de Federatie Medisch Specialisten.
Knelpuntenanalyse
Tijdens de voorbereidende fase inventariseerden de voorzitter van de werkgroep en de adviseur de knelpunten. De werkgroep beoordeelde de aanbevelingen uit de eerdere richtlijn (NVvH, 2010) op noodzaak tot revisie. Tevens werden stakeholders uitgenodigd voor een knelpuntenbijeenkomst (Invitational conference). Vanwege het lage aantal aanmeldingen (drie, IGZ, NVA en de Patiëntenfederatie) is de bijeenkomst geannuleerd. Gevraagd is schriftelijk op het raamwerk te reageren. Er zijn schriftelijk knelpunten aangedragen door NVKC, NVSHA, NVvH, NVZ en V&VN. Een verslag hiervan is opgenomen onder aanverwante producten. De werkgroep stelde vervolgens een long list met knelpunten op en prioriteerde de knelpunten op basis van: (1) klinische relevantie, (2) de beschikbaarheid van (nieuwe) evidence van hoge kwaliteit, (3) en de te verwachten impact op de kwaliteit van zorg, patiëntveiligheid en (macro)kosten.
Uitgangsvragen en uitkomstmaten
Op basis van de uitkomsten van de knelpuntenanalyse zijn door de voorzitter en de adviseur concept-uitgangsvragen opgesteld. Deze zijn met de werkgroep besproken waarna de werkgroep de definitieve uitgangsvragen heeft vastgesteld. Vervolgens inventariseerde de werkgroep per uitgangsvraag welke uitkomstmaten voor de patiënt relevant zijn, waarbij zowel naar gewenste als ongewenste effecten werd gekeken. De werkgroep waardeerde deze uitkomstmaten volgens hun relatieve belang bij de besluitvorming rondom aanbevelingen, als cruciaal (kritiek voor de besluitvorming), belangrijk (maar niet cruciaal) en onbelangrijk. Tevens definieerde de werkgroep tenminste voor de cruciale uitkomstmaten welke verschillen zij klinisch (patiënt) relevant vonden.
Strategie voor zoeken en selecteren van literatuur
Er werd eerst oriënterend gezocht naar bestaande buitenlandse richtlijnen, systematische reviews (Medline (OVID)), en literatuur over patiëntvoorkeuren (patiëntenperspectief; Medline (OVID)). Vervolgens werd voor de afzonderlijke uitgangsvragen werd aan de hand van specifieke zoektermen gezocht naar gepubliceerde wetenschappelijke studies in (verschillende) elektronische databases. Tevens werd aanvullend gezocht naar studies aan de hand van de literatuurlijsten van de geselecteerde artikelen. In eerste instantie werd gezocht naar studies met de hoogste mate van bewijs. De werkgroepleden selecteerden de via de zoekactie gevonden artikelen op basis van vooraf opgestelde selectiecriteria. De geselecteerde artikelen werden gebruikt om de uitgangsvraag te beantwoorden. De databases waarin is gezocht, de zoekstrategie en de gehanteerde selectiecriteria zijn te vinden in de module met desbetreffende uitgangsvraag. De zoekstrategie voor de oriënterende zoekactie en patiëntenperspectief zijn opgenomen onder aanverwante producten.
Kwaliteitsbeoordeling individuele studies
Individuele studies werden systematisch beoordeeld, op basis van op voorhand opgestelde methodologische kwaliteitscriteria, om zo het risico op vertekende studieresultaten (risk-of-bias) te kunnen inschatten. Deze beoordelingen kunt u vinden in de Risk-of-Bias (RoB) tabellen. De gebruikte RoB instrumenten zijn gevalideerde instrumenten die worden aanbevolen door de Cochrane Collaboration: AMSTAR – voor systematische reviews; Cochrane – voor gerandomiseerd gecontroleerd onderzoek; ACROBAT-NRS – voor observationeel onderzoek; QUADAS II – voor diagnostisch onderzoek.
Samenvatten van de literatuur
De relevante onderzoeksgegevens van alle geselecteerde artikelen werden overzichtelijk weergegeven in evidencetabellen. De belangrijkste bevindingen uit de literatuur werden beschreven in de samenvatting van de literatuur. Bij een voldoende aantal studies en overeenkomstigheid (homogeniteit) tussen de studies werden de gegevens ook kwantitatief samengevat (meta-analyse) met behulp van Review Manager 5.
Beoordelen van de kracht van het wetenschappelijke bewijs
A) Voor interventievragen (vragen over therapie of screening)
De kracht van het wetenschappelijke bewijs werd bepaald volgens de GRADE-methode. GRADE staat voor ‘Grading Recommendations Assessment, Development and Evaluation’ (zie http://www.gradeworkinggroup.org/).
GRADE onderscheidt vier gradaties voor de kwaliteit van het wetenschappelijk bewijs: hoog, redelijk, laag en zeer laag. Deze gradaties verwijzen naar de mate van zekerheid die er bestaat over de literatuurconclusie (Schünemann, 2013).
|
GRADE |
Definitie |
|
Hoog |
|
|
Redelijk* |
|
|
Laag |
|
|
Zeer laag |
|
*in 2017 heeft het Dutch GRADE Network bepaalt dat de voorkeursformulering voor de op een na hoogste gradering ‘redelijk’ is in plaats van ‘matig’
B) Voor vragen over diagnostische tests, schade of bijwerkingen, etiologie en prognose
De kracht van het wetenschappelijke bewijs werd eveneens bepaald volgens de GRADE-methode: GRADE-diagnostiek voor diagnostische vragen (Schünemann, 2008), en een generieke GRADE-methode voor vragen over schade of bijwerkingen, etiologie en prognose. In de gehanteerde generieke GRADE-methode werden de basisprincipes van de GRADE-methodiek toegepast: het benoemen en prioriteren van de klinisch (patiënt) relevante uitkomstmaten, een systematische review per uitkomstmaat, en een beoordeling van bewijskracht op basis van de vijf GRADE-criteria (startpunt hoog; downgraden voor risk-of-bias, inconsistentie, indirectheid, imprecisie, en publicatiebias).
Formuleren van de conclusies
Voor elke relevante uitkomstmaat werd het wetenschappelijk bewijs samengevat in een of meerdere literatuurconclusies waarbij het niveau van bewijs werd bepaald volgens de GRADE-methodiek. De werkgroepleden maakten de balans op van elke interventie (overall conclusie). Bij het opmaken van de balans werden de gunstige en ongunstige effecten voor de patiënt afgewogen. De overall bewijskracht wordt bepaald door de laagste bewijskracht gevonden bij een van de cruciale uitkomstmaten. Bij complexe besluitvorming waarin naast de conclusies uit de systematische literatuuranalyse vele aanvullende argumenten (overwegingen) een rol spelen, werd afgezien van een overall conclusie. In dat geval werden de gunstige en ongunstige effecten van de interventies samen met alle aanvullende argumenten gewogen onder het kopje 'Overwegingen'.
Overwegingen (van bewijs naar aanbeveling)
Om te komen tot een aanbeveling zijn naast (de kwaliteit van) het wetenschappelijke bewijs ook andere aspecten belangrijk en worden meegewogen, zoals de expertise van de werkgroepleden, de waarden en voorkeuren van de patiënt (patient values and preferences), kosten, beschikbaarheid van voorzieningen en organisatorische zaken. Deze aspecten worden, voor zover geen onderdeel van de literatuursamenvatting, vermeld en beoordeeld (gewogen) onder het kopje ‘Overwegingen’.
Formuleren van aanbevelingen
De aanbevelingen geven antwoord op de uitgangsvraag en zijn gebaseerd op het beschikbare wetenschappelijke bewijs en de belangrijkste overwegingen, en een weging van de gunstige en ongunstige effecten van de relevante interventies. De kracht van het wetenschappelijk bewijs en het gewicht dat door de werkgroep wordt toegekend aan de overwegingen, bepalen samen de sterkte van de aanbeveling. Conform de GRADE-methodiek sluit een lage bewijskracht van conclusies in de systematische literatuuranalyse een sterke aanbeveling niet a priori uit, en zijn bij een hoge bewijskracht ook zwakke aanbevelingen mogelijk. De sterkte van de aanbeveling wordt altijd bepaald door weging van alle relevante argumenten tezamen.
Randvoorwaarden (Organisatie van zorg)
In de knelpuntenanalyse en bij de ontwikkeling van de richtlijn is expliciet rekening gehouden met de organisatie van zorg: alle aspecten die randvoorwaardelijk zijn voor het verlenen van zorg (zoals coördinatie, communicatie, (financiële) middelen, menskracht en infrastructuur). Randvoorwaarden die relevant zijn voor het beantwoorden van een specifieke uitgangsvraag maken onderdeel uit van de overwegingen bij de bewuste uitgangsvraag.
Gelijktijdig met het ontwikkelen van de conceptrichtlijn werden er interne kwaliteitsindicatoren ontwikkeld om het toepassen van de richtlijn in de praktijk te volgen en te versterken. Meer informatie over de methode van indicatorontwikkeling is op te vragen bij het Kennisinstituut van de Federatie Medisch Specialisten (secretariaat@kennisinstituut.nl).
Kennislacunes
Tijdens de ontwikkeling van deze richtlijn is systematisch gezocht naar onderzoek waarvan de resultaten bijdragen aan een antwoord op de uitgangsvragen. Bij elke uitgangsvraag is door de werkgroep nagegaan of er (aanvullend) wetenschappelijk onderzoek gewenst is om de uitgangsvraag te kunnen beantwoorden. Een overzicht van de onderwerpen waarvoor (aanvullend) wetenschappelijk van belang wordt geacht, is als aanbeveling in de Kennislacunes beschreven (onder aanverwante producten).
Commentaar- en autorisatiefase
De conceptrichtlijn werd aan de betrokken (wetenschappelijke) verenigingen en (patiënt) organisaties voorgelegd ter commentaar. De commentaren werden verzameld en besproken met de werkgroep. Naar aanleiding van de commentaren werd de conceptrichtlijn aangepast en definitief vastgesteld door de werkgroep. De definitieve richtlijn werd aan de deelnemende (wetenschappelijke) verenigingen en (patiënt) organisaties voorgelegd voor autorisatie en door hen geautoriseerd dan wel geaccordeerd.
Literatuur
Brouwers MC, Kho ME, Browman GP, et al. AGREE Next Steps Consortium. AGREE II: advancing guideline development, reporting and evaluation in health care. CMAJ. 2010;182(18):E839-42. doi: 10.1503/cmaj.090449. Epub 2010 Jul 5. Review. PubMed PMID: 20603348.
Medisch Specialistische Richtlijnen 2.0 (2012). Adviescommissie Richtlijnen van de Raad Kwalitieit. Link: https://richtlijnendatabase.nl/over_deze_site/richtlijnontwikkeling.html
Schünemann H, Brożek J, Guyatt G, et al. GRADE handbook for grading quality of evidence and strength of recommendations. Updated October 2013. The GRADE Working Group, 2013. Available from http://gdt.guidelinedevelopment.org/central_prod/_design/client/handbook/handbook.html.
Schünemann HJ, Oxman AD, Brozek J, et al. Grading quality of evidence and strength of recommendations for diagnostic tests and strategies. BMJ. 2008;336(7653):1106-10. doi: 10.1136/bmj.39500.677199.AE. Erratum in: BMJ. 2008;336(7654). doi: 10.1136/bmj.a139. PubMed PMID: 18483053.
Wessels M, Hielkema L, van der Weijden T. How to identify existing literature on patients' knowledge, views, and values: the development of a validated search filter. J Med Libr Assoc. 2016 Oct;104(4):320-324. PubMed PMID: 27822157; PubMed Central PMCID: PMC5079497.
Zoekverantwoording
|
Zoektermen |
Totaal |
|
|
Medline (OVID)
> 1946 tot mei 2018
|
1 exp *APPENDICITIS/ or appendicit*.ti. (16002) 2 exp *APPENDECTOMY/ or appendectom*.ti. or appendicectom*.ti. (6310) 3 exp *LAPAROSCOPY/ or laparoscop*.ti. or open.ti. (144952) 4 1 and 2 and 3 (1080) 5 limit 4 to english language (921) Gebruikte filters: Randomized Controlled Trials = 248 (waarvan 87 mbt volwassenen/overig) |
363 |
|
Embase (Elsevier)
> 1946 tot mei 2018
|
(('appendicitis'/exp/mj OR appendicit*:ti) AND ('appendectomy'/exp/mj OR appendectom*:ti OR appendicectom*:ti) AND ('laparoscopy'/exp/mj OR laparoscop*:ti OR 'open surgery'/exp/mj OR open:ti) AND (english)/lim NOT 'conference abstract':it)
= 219 (waarvan 88 mbt volwassenen/overig)
Gebruikte filters: Systematic Reviews ((('meta analysis'/de OR cochrane:ab OR embase:ab OR psycinfo:ab OR cinahl:ab OR medline:ab OR ((systematic NEAR/1 (review OR overview)):ab,ti) OR ((meta NEAR/1 analy*):ab,ti) OR metaanalys*:ab,ti OR 'data extraction':ab OR cochrane:jt OR 'systematic review'/de) NOT (('animal experiment'/exp OR 'animal model'/exp OR 'nonhuman'/exp) NOT 'human'/exp))
Randomized Controlled Trials (('clinical trial'/exp OR 'randomization'/exp OR 'single blind procedure'/exp OR 'double blind procedure'/exp OR 'crossover procedure'/exp OR 'placebo'/exp OR 'prospective study'/exp OR rct:ab,ti OR random*:ab,ti OR 'single blind':ab,ti OR 'randomised controlled trial':ab,ti OR 'randomized controlled trial'/exp OR placebo*:ab,ti) NOT 'conference abstract':it)) |
Exclusietabel
|
Auteur en jaartal |
Redenen van exclusie |
|
Zhang 2017 |
Cochrane review als uitgangspunt genomen, geen RCTs geïncludeerd na zoekdatum Cochrane review |
|
Goseman 2017 |
Geen review van RCT |
|
Marker 2012 |
Cochrane review als uitgangspunt genomen, geen RCTs geïncludeerd na zoekdatum Cochrane review |
|
Li 2010 |
Recentere review beschikbaar |
|
Aziz 2006 |
Recentere review beschikbaar |
|
Peter 2011 |
Voldoet niet aan PICO (twee verschillende laparoscopische behandelingen worden vergeleken |
|
Koluh 2010 |
Gepubliceerd voor zoekdatum review |
|
Simon 2009 |
Gepubliceerd voor zoekdatum review |
|
Moerlen 2009 |
Gepubliceerd voor zoekdatum review |
|
Paterson 2008 |
Gepubliceerd voor zoekdatum review |
|
Padankatti 2008 |
Gepubliceerd voor zoekdatum review |
|
Bolla 2008 |
Gepubliceerd voor zoekdatum review |
|
Kathouda 2006 |
Gepubliceerd voor zoekdatum review |
|
Utpal 2005 |
Gepubliceerd voor zoekdatum review |
|
Olmi 2005 |
Gepubliceerd voor zoekdatum review |
|
Moberg 2005 |
Gepubliceerd voor zoekdatum review |
|
Hoehne 2005 |
Gepubliceerd voor zoekdatum review |
|
Oka 2004 |
Gepubliceerd voor zoekdatum review |
|
Lintula 2002 |
Gepubliceerd voor zoekdatum review |
|
Al-Mulhim 2002 |
Gepubliceerd voor zoekdatum review |
|
Roy 2001 |
Gepubliceerd voor zoekdatum review |
|
Pederson 2001 |
Gepubliceerd voor zoekdatum review |
|
Lintula 2001 |
Gepubliceerd voor zoekdatum review |
|
Lavonius 2001 |
Gepubliceerd voor zoekdatum review |
|
Larsson 2001 |
Gepubliceerd voor zoekdatum review |
|
Hellberg 2000 |
Gepubliceerd voor zoekdatum review |
|
Paya 2000 |
Gepubliceerd voor zoekdatum review |
|
Thorell 1999 |
Voldoet niet aan PICO, diagnostische laparoscopie |
|
Hellberg 1999 |
Gepubliceerd voor zoekdatum review |
|
Azaro 1999 |
Gepubliceerd voor zoekdatum review |
|
Hay 1998 |
Gepubliceerd voor zoekdatum review |
|
Blakely 1998 |
Gepubliceerd voor zoekdatum review |
|
Blakely 1998 |
Gepubliceerd voor zoekdatum review |
|
Reiertsen 1997 |
Gepubliceerd voor zoekdatum review |
|
Minne 1997 |
Gepubliceerd voor zoekdatum review |
|
Horwitz 1997 |
Gepubliceerd voor zoekdatum review |
|
Lejus 1996 |
Gepubliceerd voor zoekdatum review |
|
Hansen 1996 |
Gepubliceerd voor zoekdatum review |
|
Chiarugi 1996 |
Gepubliceerd voor zoekdatum review |
|
Reiertsen 1994 |
Gepubliceerd voor zoekdatum review |
|
Pruett 1994 |
Gepubliceerd voor zoekdatum review |
|
Lujan 1994 |
Gepubliceerd voor zoekdatum review |
|
Kolias 1994 |
Gepubliceerd voor zoekdatum review |
|
Frazee 1994 |
Gepubliceerd voor zoekdatum review |
|
Tate 1993 |
Gepubliceerd voor zoekdatum review |
|
Kum 1993 |
Gepubliceerd voor zoekdatum review |
|
McAnena 1992 |
Gepubliceerd voor zoekdatum review |
|
Attwood 1992 |
Gepubliceerd voor zoekdatum review |
|
Browne 1990 |
Gepubliceerd voor zoekdatum review |
|
Popa 2015 |
Recenter review beschikbaar |
|
Walker 2014 |
Recenter review beschikbaar |
|
Wilasrusmee 2012 |
Recenter review beschikbaar |
|
Bakker 2012 |
Comment |
|
Machado 2009 |
Geen vergelijkende studie |
|
Walsh 2008 |
Recenter review beschikbaar |
|
Laustsen 2016 |
Geïncludeerd in review Prodromidou 2018 |
|
Chung 2013 |
Geïncludeerd in review Prodromidou 2018 |
|
Lyass 2001 |
Gepubliceerd voor zoekdatum review |
|
Winter 2017 |
Geïncludeerd in review Prodromidou 2018 |
|
Maimaiti 2017 |
Gepubliceerd voor zoekdatum review |
|
Segev 2016 |
Geïncludeerd in review Prodromidou 2018 |
|
Cox 2016 |
Gepubliceerd voor zoekdatum review |
|
Cheng 2015 |
Geïncludeerd in review Prodromidou 2018 |
|
Peled 2014 |
Gepubliceerd voor zoekdatum review |
|
Eom 2012 |
Geïncludeerd in review Prodromidou 2018 |
|
Jeong 2011 |
Gepubliceerd voor zoekdatum review |
|
De Bakker 2011 |
Geïncludeerd in review Prodromidou 2018 |
|
Sadot 2010 |
Geïncludeerd in review Prodromidou 2018 |
|
Kirshtein 2009 |
Geïncludeerd in review Prodromidou 2018 |
|
McGory 2007 |
Geïncludeerd in review Prodromidou 2018 |
|
Yu 2017 |
Cochrane review als uitgangspunt genomen |
|
Feng 2017 |
Cochrane review als uitgangspunt genomen |
|
Athanasiou 2017 |
Cochrane review als uitgangspunt genomen |
|
Ukai 2016 |
Voldoet niet aan PCIO: kijkt of resulaten door de tijd veranderen |
|
Dasari 2015 |
Review includeert 1 RCT (Clarke 2011), deze is individueel meegenomen |
|
Blackmore 2015 |
Geen RCT |
|
Woodham 2012 |
Review includeert 1 RCT (Enochsson 2001), deze is individueel meegenomen |
|
Southgate 2012 |
Cochrane review als uitgangspunt genomen |
|
Ohtani 2012 |
Cochrane review als uitgangspunt genomen |
|
Wei 2011 |
Cochrane review als uitgangspunt genomen |
|
Markar 2011 |
Review includeert 1 RCT (Clarke 2011), deze is individueel meegenomen |
|
Markides 2010 |
Cochrane review als uitgangspunt genomen |
|
Liu 2010 |
Cochrane review als uitgangspunt genomen |
|
Towfigh 2006 |
Observationele studie |
|
Kim 2004 |
Cochrane review als uitgangspunt genomen |
|
Fischer 2002 |
Cochrane review als uitgangspunt genomen |
|
Temple 1999 |
Cochrane review als uitgangspunt genomen |
|
Garbutt 1999 |
Cochrane review als uitgangspunt genomen |
|
Fingerhut 1999 |
Cochrane review als uitgangspunt genomen |
|
Sauerland 1998 |
Cochrane review als uitgangspunt genomen |
|
Memon 1997 |
Geen review en geen RCT |
|
Globalsurg 2018 |
Geen RCT |
|
Kumar 2016 |
Geïncludeerd in review Sauerland 2010 |
|
Daddennavar 2016 |
Geen RCT |
|
Aktimur 2016 |
Voldoet niet aan PICO, uitkomstmaten zijn labparameters |
|
Christensen 2015 |
Comment |
|
Penninga 2014 |
Comment |
|
Masoomi 2011 |
Geen RCT |
|
Masoomi 2011 |
Geen RCT |
|
Choudhary 2011 |
Comment |
|
Shaikh 2009 |
Gepubliceerd voor zoekdatum review |
|
Sauerland 2007 |
Gepubliceerd voor zoekdatum review |
|
Fukami 2007 |
Gepubliceerd voor zoekdatum review |
|
Novik 2005 |
Gepubliceerd voor zoekdatum review |
|
Almagor 2005 |
Gepubliceerd voor zoekdatum review |
|
Ignacio 2004 |
Gepubliceerd voor zoekdatum review |
|
Guller 2004 |
Geïncludeerd in review Sauerland 2010 |
|
Milewczyk 2003 |
Gepubliceerd voor zoekdatum review |
|
Herman 2003 |
Gepubliceerd voor zoekdatum review |
|
Pedersen 2001 |
Geïncludeerd in review Sauerland 2010 |
|
Long 2001 |
Gepubliceerd voor zoekdatum review |
|
Banerjee 2001 |
Gepubliceerd voor zoekdatum review |
|
Nordentoft 2000 |
Geïncludeerd in review Sauerland 2010 |
|
Özmen 1999 |
Geïncludeerd in review Sauerland 2010 |
|
Tarnoff 1998 |
Geïncludeerd in review Sauerland 2010 |
|
Macarulla 1997 |
Gepubliceerd voor zoekdatum review |
|
Kazemier 1997 |
Geïncludeerd in review Sauerland 2010 |
|
Zaninotto 1995 |
Geïncludeerd in review Sauerland 2010 |
|
Martin 1995 |
Gepubliceerd voor zoekdatum review |
|
Heinzelmann 1995 |
Gepubliceerd voor zoekdatum review |
|
DesGroseilliers 1995 |
Gepubliceerd voor zoekdatum review |
|
Markar 2014 |
Cochrane review als uitgangspunt genomen |
|
Tiwari 2011 |
Geen RCT |
|
Tzovaras 2007 |
Gepubliceerd voor zoekdatum review |
|
Laine 1997 |
Gepubliceerd voor zoekdatum review |
|
Cox 1996 |
Gepubliceerd voor zoekdatum review |
|
Tan-Tam 2012 |
Geen RCT |
|
Kaplan 2009 |
Gepubliceerd voor zoekdatum review |
|
Yu 2016 |
Voldoet niet aan PICO: eerst conservatieve behandeling, na falen appendectomie |

