Netwerkzorg bij de ziekte van Parkinson
Uitgangsvraag
Wat is de plaats van netwerkzorg bij de ziekte van Parkinson?
Aanbeveling
Wijs een zorgcoördinator aan voor iedere patiënt. Deze heeft de volgende taken:
- aanspreekpunt van de patiënt, diens naasten en alle zorgverleners;
- organiseren van zo nodig multidisciplinaire overleggen (MDO) met de relevante zorgverleners;
- houden van proactief contact met de patiënt.
De rol van zorgcoördinator kan in principe door iedere zorgverlener uitgevoerd worden maar de rol past het beste bij de Parkinsonverpleegkundige/verpleegkundig specialist, huisarts/gespecialiseerde praktijkverpleegkundige of specialist ouderengeneeskunde.
Werk samen in zorgnetwerken, door de behandeldoelen op elkaar af te stemmen.
Streef naar samenwerking met uitsluitend getrainde professionals op het terrein van de ziekte van Parkinson, waar mogelijk zorgverleners die aangesloten zijn bij ParkinsonNet.
Betrek neurologen en verpleegkundige disciplines ook bij de zorg als een patiënt wordt opgenomen in een verpleeghuis.
Overwegingen
Het zorgnetwerk van de patiënt en zijn naasten
Vanwege de complexiteit van Parkinson maken verreweg de meeste patiënten gebruik van meerdere zorgprofessionals en zorgorganisaties. Deze zorgprofessionals en zorgorganisaties vormen daarmee per definitie een netwerk met en rondom de patiënt. De kwaliteit van dit netwerk kan echter sterk variëren. Het ene uiterste is een netwerk dat bestaat uit losse zorgverleners die niet of nauwelijks met elkaar communiceren en alleen met elkaar verbonden zijn via de patiënt. Het andere uiterste is een netwerk dat functioneert als een hecht team dat samen met de patiënt en diens naasten integrale zorg realiseert. In de literatuur wordt onderscheid gemaakt tussen multidisciplinair werken en interdisciplinair samenwerken (Boon, 2004; Jessup, 2007). Bij multidisciplinair (of multiprofessioneel) samenwerken zijn verschillende disciplines rondom één patiënt actief, maar iedere discipline handelt vanuit een apart zorgplan dat zich beperkt tot de eigen discipline. Er is weinig interactie tussen de verschillende disciplines. Bij interdisciplinair (of interprofessioneel samenwerken wordt gezamenlijk zorg verleend. De verschillende zorgverleners weten van elkaar wat ieder doet er zijn afspraken over ieders taken zijn én iedere zorgverlener wordt op de hoogte gehouden van elkaars activiteiten. Je kijkt als samenwerkend team integraal naar de patiënt. Er wordt gewerkt met één gemeenschappelijk zorgplan zonder daarbij de specifieke competenties van iedere discipline aan de kant te schuiven.
Waaruit bestaat het zorgnetwerk van de patiënt?
Iedere patiënt met zijn naasten heeft een eigen uniek netwerk van zorgprofessionals. De samenstelling van ieder zorgnetwerk verschilt daarmee van patiënt tot patiënt. De samenstelling is afhankelijk van de complexiteit van de aandoening, de aanwezigheid van comorbiditeit en de specifieke gezondheids- of welzijnsproblemen waarmee de patiënt te maken heeft. Het zorgnetwerk van de meeste patiënten bestaat uit generalisten (bijvoorbeeld huisarts/POH ouderen, specialist ouderengeneeskunde, revalidatiearts, apotheker), specialisten (bijvoorbeeld Parkinsonverpleegkundige/verpleegkundig specialist parkinson, physician assistants, (parkinson)neuroloog) en paramedici (bijvoorbeeld fysiotherapeut, oefentherapeut, ergotherapeut, diëtisten, logopedisten). Het zorgnetwerk wisselt van samenstelling al naar gelang de bovenliggende problematiek, want aan het eind van het leven wordt bijvoorbeeld het zorgnetwerk vaak weer kleiner. De zorgverleners kunnen dichtbij het huis van de patiënt werkzaam zijn (bijvoorbeeld thuiszorg, ergotherapeut, fysiotherapeut in de wijk) of verder weg zitten (bijvoorbeeld neuroloog in een expertisecentrum). Het zorgnetwerk bestaat niet alleen uit formele zorg verleend door zorgprofessionals (werkzaam in 1e, 2e of 3e lijn), maar kan ook uit informele zorg bestaan die verleend wordt door naasten, lotgenoten of vrijwilligers (0e lijn). De zorgverleners kunnen betaald worden vanuit WMO (welzijn) of ZVW (curatieve zorg) of WLZ (langdurige zorg). Disciplines die vaak onderdeel zijn van het zorgnetwerk van patiënten met Parkinson zijn weergegeven in figuur 1.
Figuur 1 Model voor optimale organisatie van netwerkzorg bij de ziekte van Parkinson.
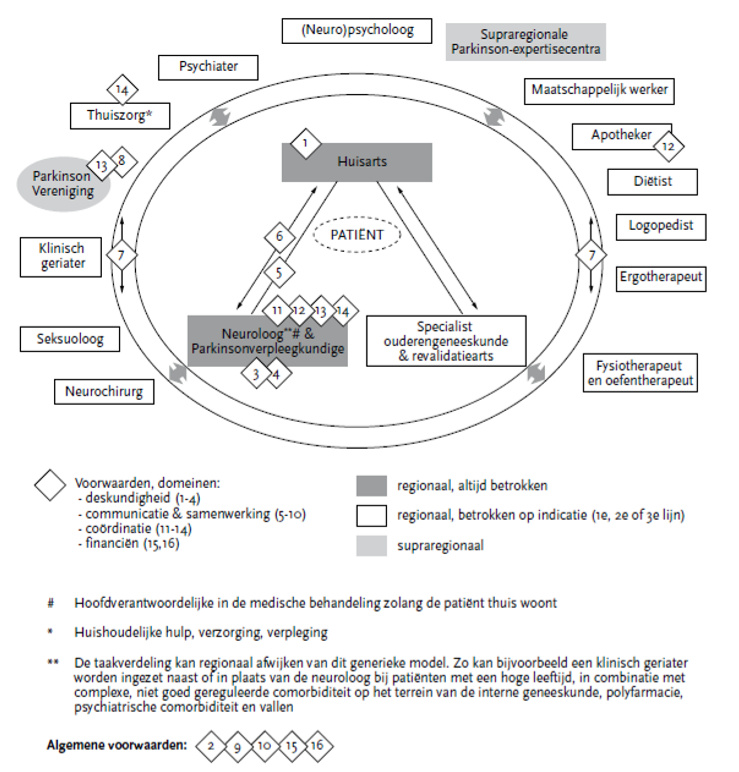
Kwaliteit van het zorgnetwerk van de patiënt
De waarde van het zorgnetwerk van de patiënt wordt enerzijds bepaald door de competenties van de individuele zorgprofessionals in het netwerk en anderzijds door de samenwerking tussen de individuele zorgprofessionals en -organisaties.
Competenties: De complexiteit en veelzijdigheid van de ziekte van Parkinson vraagt om specialistische kennis en ervaring van zorgprofessionals.
Samenwerken: Interprofessioneel samenwerken is van belang om tegenstrijdige behandeldoelen en interventies te voorkomen. Om dit te realiseren is informatie-uitwisseling tussen zorgverleners in het zorgnetwerk van de patiënt noodzakelijk, bijvoorbeeld met behulp van een gezamenlijk dossier.
Coördinatie in het zorgnetwerk van de patiënt
Veel mensen met de ziekte van Parkinson krijgen te maken met veel en een uiteenlopend scala aan zorgverleners en behandelaren gedurende de verschillende fasen van de ziekte. Een uitdaging hierin wordt gevormd door een complex en gefragmenteerd zorgsysteem, waarin afgestemd moet worden tussen meerdere zorgverleners, diverse zorgsettingen en behandelinterventies. De verschillende zorgverleners weten van elkaar wat ieder doet, er zijn afspraken over ieders taken zijn én iedere zorgverlener wordt op de hoogte gehouden van elkaars activiteiten. Dit vergt in veel van de gevallen een goede coördinatie van zorg.
Primair voert de patiënt met zijn mantelzorgers zelf de coördinatie van zorg. Echter, veel mensen met de ziekte van Parkinson kunnen door cognitieve beperkingen (bijvoorbeeld moeite met organiseren als gevolg van executieve functiestoornissen) niet in staat zijn om de, veelal complexe multidisciplinaire zorg adequaat te coördineren. Vaak is een team van zorgverleners betrokken, waarbij het de visie van de werkgroep is dat de rol van een zorgcoördinator door één van de betrokken zorgverleners wordt uitgevoerd. Deze zorgcoördinator is het aanspreekpunt van de patiënt, diens naasten en alle zorgverleners, organiseert zo nodig multidisciplinaire overleggen (MDO) met de relevante zorgverleners en houdt proactief contact met de patiënt (want de ervaring leert dat juist bij Parkinson de wens tot autonomie en eigen coördinatie er wel is, maar de patiënt/mantelzorger het heel vaak niet kan). Indien een multidisciplinaire behandeling op de voorgrond speelt kan de rol van zorgcoördinator worden vervuld door een parkinsonverpleegkundige of verpleegkundig specialist - de verbinding tussen de eerste en tweede lijn en gestationeerd ín de eerste óf tweede lijn’. De huisarts of specialist ouderengeneeskunde, zo nodig ondersteund door een praktijkverpleegkundige, heeft een belangrijke rol in de begeleiding en coördinatie van generieke problemen die het gevolg kunnen zijn van de ziekte van Parkinson maar ook door andere aandoeningen. In de praktijk zal er veel overlap zijn tussen de parkinson-specifieke behandeling en de (medische) zorg van generieke problemen. Het is daarom van belang dat er een goede samenwerking en afstemming is tussen de parkinsonverpleegkundige (met kennis en expertise van de parkinson-specifieke behandeling), de verpleegkundig specialist, de parkinsonneuroloog in de 2e lijn en de huisarts of specialist ouderen geneeskunde in de 1e lijn (met kennis en ervaring in het begeleiden van chronisch zieken in de thuissituatie). Daarnaast speelt de apotheker een rol bij medicaenteuze behandelingen en therapietrouw. (Richtlijn Verpleegkundige zorg bij de ziekte van Parkinson, Lennaerts–Kats, 2015).
Idealiter wordt op het moment dat de patiënt zelf niet meer in staat is de coördinatie van zorg uit te voeren een zorgcoördinator binnen het zorgnetwerk van de patiënt aangewezen. De zorgcoördinator is zorgverlener met concrete taken en verantwoordelijkheden op het gebied van Parkinson zorgverlening, coördinatie van de zorg (Richtlijn Verpleegkundige zorg bij de ziekte van Parkinson, Lennaerts–Kats, 2015). In samenspraak met de patiënt en diens naasten worden de taken van de zorgcoördinator uitgevoerd door de hoofdbehandelaar, danwel gedelegeerd aan een ander teamlid. Door veranderingen in de situatie van de patiënt of de plaats waar deze verzorgd wordt, kan het noodzakelijk zijn van zorgcoördinator te wisselen. Afhankelijk van waar de primaire vraag ligt kan een keuze worden gemaakt wie de coördinatie vervult, waarbij de maatschappelijk werkende ook de rol van casemanager kan vervullen. Wanneer een patiënt opgenomen is in een verpleeghuis, blijven neuroloog, verpleegkundig specialist en parkinsonverpleegkundige idealiter betrokken bij de zorg (Van Rumund, 2011; Van Rumund, 2014). Veel huisartsen hebben aanvullende kennisondersteuning op het gebied van de ziekte van parkinson nodig om deze rol goed te kunnen vervullen. Opleiding en training is hierin van belang maar het consulteren van de parkinsonverpleegkundige of verpleegkundig specialist als ‘coach met Parkinsonspecifieke kennis’ of een apotheker met Parkinsonspecifieke kennis kan ook waardevol zijn.
Vragen van patiënten over het eigen zorgnetwerk
Patiënten hebben bewust of onbewust de vraag hoe het eigen zorgnetwerk het beste samengesteld kan worden. Vragen die door patiënten (of namens hen) gesteld kunnen worden zijn:
- Welke disciplines moeten opgenomen worden in mijn zorgnetwerk?
- Hoe vind ik juiste zorgverlener met de juiste competenties?
- Waarom moet ik wisselen van therapeut, als deze niet is aangesloten bij ParkinsonNet
- Wie is binnen mijn zorgnetwerk aanspreekpunt voor wat?
- Wie kan binnen mijn zorgnetwerk een coördinerende rol spelen?
De behandelend neuroloog, verpleegkundig specialist, parkinsonverpleegkundige en huisarts kunnen patiënten en hun naasten helpen bij het beantwoorden van deze vragen.
Netwerkorganisaties van zorgprofessionals en zorgorganisaties
Om zorgnetwerken van individuele patiënten te ondersteunen en de waarde van deze zorgnetwerken te vergroten kunnen zorgverleners in wijken, gemeenten, regio’s en op nationaal niveau met elkaar samenwerken in netwerkorganisaties. De deelnemers van deze netwerkorganisaties kunnen individuele professionals zijn of organisaties zoals ziekenhuizen. Iedere netwerkorganisatie heeft tot doel om de kwaliteit van zorg te vergroten, de wijze waarop dit doel wordt bereikt kan verschillen per netwerkorganisatie. Regionale samenwerking kan opgezet worden vanuit de 2e lijn, maar het kan ook vanuit de eerste lijn. Een voorbeeld hiervan is de regio Amstelland waar na het stellen van de diagnose ‘Parkinson’ door de Parkinsonneuroloog deze contact opneemt met de huisarts met een in Parkinson gespecialiseerde praktijkverpleegkundige om de begeleiding lokaal te organiseren. Minstens één keer per jaar worden de Parkinsonpatiënten in een MDO besproken (in aanwezigheid van de neuroloog) en er bestaan korte lijnen om met elkaar te overleggen. In tabel 1 zijn voorbeelden van netwerkondersteunende organisaties beschreven.
Tabel 1 Voorbeelden van netwerkondersteunende organisaties
|
Voorbeeld |
Organisatie-niveau |
Specifieke doelstelling |
Activiteiten |
|
Wijkteams |
Wijk |
Verbeteren van samenwerken in de wijk |
Wijkafspraken |
|
Regionale netwerken |
Regionaal |
Verbeteren regionale samenwerking
|
Verschilt per regio. Onder meer regiobijeenkomsten |
|
Supraregionale samenwerking tussen ziekenhuizen |
Supra-regionaal |
Verbeteren van samenwerken tussen ziekenhuizen en 1e lijn in de regio |
Gezamenlijk patiënten dossier Regionale afstemming |
|
ParkinsonNet Nederland |
Nationaal |
Vergroten Parkinson-specifieke kennis en competenties van zorgprofessionals Verbeteren regionale samenwerking ‘Empowerment’ van patiënten |
Scholing en training Certificering Regio-ondersteuning Informatievoorziening |
Supraregionale samenwerking
In verschillende regio’s in Nederland ontstaan supraregionale samenwerkingsverbanden tussen ziekenhuizen onder regie van expertisecentra. Voorbeelden hiervan zijn het Parkinson Platform Noord Nederland dat is geïnitieerd door Punt voor Parkinson (Groningen) en het Parkinson Platform ‘Zorg voor Parkinson’ opgezet door het Radboudumc Expertisecentrum voor Parkinson & Bewegingsstoornissen (Nijmegen). In deze samenwerkingsnetwerken stemmen neurologen met elkaar af over complexe casuïstiek en worden ook in gezamenlijkheid indicaties voor advanced treatments besproken.
ParkinsonNet
ParkinsonNet is een regionaal en nationaal georganiseerd netwerk van in Parkinson gespecialiseerde zorgverleners. Het gaat hierbij voornamelijk om paramedici, die voor een groot deel werkzaam zijn in de eerste lijn, hoewel een deel van de aangesloten zorgverleners werkt in de tweede lijn of in of vanuit het verpleeghuis. Deze netwerkorganisatie is opgericht om de Parkinsonspecifieke kennis en expertise van zorgprofessionals die betrokken zijn bij de zorg voor mensen met Parkinson te vergroten, de samenwerking van zorgprofessionals in regio’s te versterken en patiënten te ondersteunen bij het vinden van de juiste zorgverleners. De meerwaarde van ParkinsonNet is in verschillende wetenschappelijke studies onderzocht. Deze studies zijn samengevat in Tabel 2 Gezamenlijk laten deze studies zien dat ParkinsonNet de kwaliteit van zorg verbetert, de gezondheidsuitkomsten van patiënten verbetert en de zorgkosten vermindert. Patiënten en verwijzers kunnen een bij ParkinsonNet aangesloten zorgverlener vinden via www.parkinsonzorgzoeker.nl.
Tabel 2 Overzicht van de onderzoeken ter evaluatie van de effecten en doelmatigheid van ParkinsonNet
|
Studie |
Opzet |
Deelnemers |
Resultaten – kwaliteit van zorg |
Resultaten- gezondheids-uitkomsten |
Resultaten- kosten |
|
Nijkrake (2010) |
Open label, gecontroleerde observatie van het eerste regionale ParkinsonNet netwerk |
19 ParkinsonNet fysiotherapeuten en 8 algemene fysiotherapeuten |
Toename van het aantal Parkinson-patiënten per ParkinsonNet therapeut van 8.1 naar 17.6. Toename van kennis over de ziekte en het naleven van aanbevelingen uit richtlijnen was beter |
Niet onderzocht |
Niet onderzocht |
|
Munneke (2010) |
Geclusterd, gecontroleerd onderzoek waarin 8 regio’s met een ParkinsonNet netwerk werden vergeleken met 8 (geografisch gescheiden) regio’s met reguliere zorg |
699 patiënten die zelfstandig woonden zonder co-morbiditeit die het dagelijks functioneren belemmerde |
Betere naleving van de richtlijnen en verdrievoudiging van patiënt aantallen bij ParkinsonNet therapeuten. |
Geen verschil in primaire of secundaire uitkomstmaten |
Lagere zorgkosten (€727 minder per patiënt gedurende 24 weken |
|
Beersen (2010) |
Observationele studie waarin de zorgdeclaraties uit 2008 en 2009 voor patiënten in de twee oudste ParkinsonNet regio’s werden vergeleken met die in 27 controle regio’s |
1.485 Parkinson-patiënten woonachtig in ParkinsonNet regio’s en 10.524 woonachtig in controle regio’s |
28% meer patiënten die fysiotherapie ontvingen en 12% minder patiënten die dagrevalidatie ontvingen (niet significant) |
55% minder heupfracturen |
Lagere zorgkosten (€640 minder per patiënt per jaar in 2008; €381 minder in 2009) |
|
Ypinga (2018) |
Observationele studie op basis van verzekeringsdata (2013-2015) |
2.129 Parkinson-patiënten die behandeld werden door een ParkinsonNet fysiotherapeut, 2.252 Parkinson-patiënten die behandeld werden door een algemeen fysiotherapeut |
Minder fysiotherapie sessies per patiënt (33,7 versus 47,9), hoger percentage patiënten dat therapie krijgt van dezelfde fysiotherapeut en een hogere caseload per therapeut (3.89 versus 1.48) |
Significant minder complicaties (fracturen, orthopedische verwondingen, pneumonie) in de ParkinsonNet groep: 17,3% versus 21,3%). |
Lagere zorgkosten voor fysiotherapie (€456 per patiënt per jaar) en lagere totale medische zorgkosten (€612 per patiënt per jaar) |
Onderbouwing
Achtergrond
Voor de definitie van ‘netwerkzorg’ wordt gebruik gemaakt van de leidraad voor netwerkzorg die opgesteld is in het project ‘Netwerkzorg een wereld te winnen’. De term ‘netwerkzorg’ kan van toepassing zijn op de individuele zorg aan een patiënt en zijn naasten. Deze zorg wordt geleverd door ‘het zorgnetwerk van de patiënt en zijn naasten’. Daarnaast kan de term ‘netwerkzorg’ ook van toepassing zijn op aandoeningspecifieke netwerken van zorgverleners en zorgorganisaties die zich gespecialiseerd hebben in een bepaalde aandoening. In dat geval spreken we van ‘netwerkorganisaties van zorgprofessionals en zorgorganisaties’. Deze netwerk-organisaties zijn bedoeld om de zorg in het netwerk van de patiënt te verbeteren (zie figuur 2).
Figuur 2
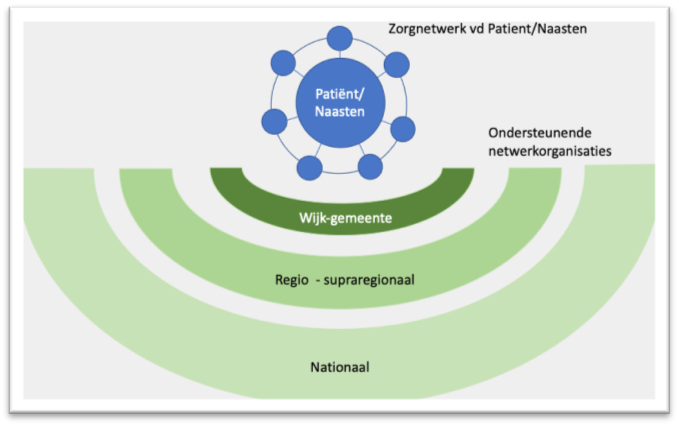
Zoeken en selecteren
Bij deze uitgangsvraag is geen systematisch literatuuronderzoek gedaan. De aanbevelingen en overwegingen zijn opgesteld door de werkgroepleden op basis van kennis uit de praktijk, en onderbouwd door niet-systematisch literatuuronderzoek.
Referenties
- Boon H, Verhoef M, O'Hara D, Findlay B. From parallel practice to integrative health care: a conceptual framework. BMC Health Serv Res. 2004 Jul 1;4(1):15.
- Jessup RL. Interdisciplinary versus multidisciplinary care teams: do we understand the difference? Aust Health Rev. 2007 Aug;31(3):330-1.
- Lennaerts–Kats HH, Rood WB, Rodenburg R, Gilissen K, Hemmelder MM, Tulp H, Schrauwen-Sanders M, van Wensen E, Bloem BR, Keus SHJ, van Laar T, Munneke M. Richtlijn Verpleegkundige zorg bij de ziekte van Parkinson. Alphen aan den Rijn: Van Zuiden Communications, 2015.
- Van Rumund A, Weerkamp N, et al. Handreiking voor multidisciplinaire Parkinsonzorg in het verpleeghuis. Utrecht; Parkinson Vereniging, ParkinsonNet, Verenso 2011
- van Rumund A, Weerkamp N, Tissingh G, Zuidema SU, Koopmans RT, Munneke M, Poels PJ, Bloem BR. Perspectives on Parkinson disease care in Dutch nursing homes. J Am Med Dir Assoc. 2014 Oct;15(10):732-7
- Nijkrake MJ, Keus SH, Overeem S, et al. The ParkinsonNet concept: development, implementation and initial experience. Movement disorders : official journal of the Movement Disorder Society 2010; 25(7): 823-9.
- Munneke M, Nijkrake MJ, Keus SH, et al. Efficacy of community-based physiotherapy networks for patients with Parkinson's disease: a cluster-randomised trial. The Lancet Neurology 2010; 9(1): 46-54.
- Beersen N BM, van Galen M, Huijsmans K, Hoeksema N. Onderzoek naar de meerwaarde van ParkinsonNet (Research into the addes value of ParkinsonNet): Vektis, 2011.
- Ypinga JHL, de Vries NM, Boonen L, et al. Effectiveness and costs of specialised physiotherapy given via ParkinsonNet: a retrospective analysis of medical claims data. The Lancet Neurology 2018; 17(2): 153-61.
Verantwoording
Autorisatiedatum en geldigheid
Laatst beoordeeld : 14-10-2020
Laatst geautoriseerd : 14-10-2020
Geplande herbeoordeling :
Voor het beoordelen van de actualiteit van deze richtlijn is de werkgroep niet in stand gehouden. Uiterlijk vijf jaar na de autorisatiedatum besluit het bestuur van de NVN om de richtlijn te updaten. In principe zullen de modules jaarlijks beoordeeld worden of deze nog actueel zijn. Op modulair niveau is een onderhoudsplan beschreven. Bij het opstellen van de richtlijn heeft de werkgroep per module een inschatting gemaakt over de maximale termijn waarop herbeoordeling moet plaatsvinden en eventuele aandachtspunten geformuleerd die van belang zijn bij een toekomstige herziening (update). De geldigheid van de richtlijn komt eerder te vervallen indien nieuwe ontwikkelingen aanleiding zijn een herzieningstraject te starten.
De NVN is regiehouder van deze richtlijn en eerstverantwoordelijke op het gebied van de actualiteitsbeoordeling van de richtlijn. De andere aan deze richtlijn deelnemende wetenschappelijke verenigingen of gebruikers van de richtlijn delen de verantwoordelijkheid en informeren de regiehouder over relevante ontwikkelingen binnen hun vakgebied.
Naast de ontwikkelde modules, is een aantal onderwerpen niet uitgewerkt in de huidige richtlijn. De werkgroep adviseert om deze op korte termijn alsnog te ontwikkelen omdat hier in de praktijk vraag naar is, te weten:
- urogenitale stoornissen;
- seksuele gezondheid;
- interacties tussen medicijnen ;
- visusstoornissen;
- orthostatische hypotensie;
- mond- en keelklachten;
- obstipatie.
Tabel 1 Geldigheid en onderhoud richtlijnmodules
|
Module |
Regiehou-der(s) |
Wie houdt er toezicht op actualiteit |
Relevante factoren voor wijzigingen in aanbeveling |
|
Diagnostiek |
NVN |
NVN |
Nieuwe inzichten, veranderingen in zorg |
|
Medicamenteuze behandeling de Novo patiënt |
NVN |
NVN |
Nieuwe inzichten o.b.v. RCT’s, veranderingen in zorg |
|
Medicamenteuze behandeling van motorische klachten en responsfluctuaties bij de ziekte van Parkinson |
NVN |
NVN |
Nieuwe inzichten o.b.v. RCT’s, veranderingen in zorg |
|
Geavanceerde therapieën voor responsfluctuaties bij de ziekte van Parkinson |
NVN |
NVN, NVvN |
Nieuwe inzichten o.b.v. RCT’s, veranderingen in zorg |
|
Behandeling houdingsproblematiek bij de ziekte van Parkinson |
VRA |
VRA, NVN, KNGF, EN |
Nieuwe inzichten o.b.v. RCT’s, veranderingen in zorg |
|
Behandeling valrisico bij de ziekte van Parkinson |
VRA |
VRA, NVN, KNGF, EN |
Nieuwe inzichten o.b.v. RCT’s, veranderingen in zorg |
|
Impulscontrolestoornissen bij de ziekte van Parkinson |
NVN |
NVN, NVvP |
Nieuwe inzichten o.b.v. RCT’s , veranderingen in zorg |
|
Dopamine dysregulatie-stoornis bij de ziekte van Parkinson |
NVN |
NVN, NVvP |
Nieuwe inzichten o.b.v. RCT’s, veranderingen in zorg |
|
Angststoornissen bij de ziekte van Parkinson |
NVN |
NVvP, NVN |
Nieuwe inzichten o.b.v. RCT’s, veranderingen in zorg |
|
Apathie bij de ziekte van Parkinson |
NVN |
NVN, NVvP |
Nieuwe inzichten o.b.v. RCT’s, veranderingen in zorg |
|
Depressie bij de ziekte van Parkinson |
NVN |
NVN, NVvP |
Nieuwe inzichten o.b.v. RCT’s, veranderingen in zorg |
|
Wanen en hallucinaties bij de ziekte van Parkinson |
NVN |
NVN, NVvP, NVKG |
Nieuwe inzichten o.b.v. RCT’s, veranderingen in zorg |
|
Cognitieve stoornissen bij de ziekte van Parkinson |
NVN |
NVN, NVKG, NIP |
Nieuwe inzichten o.b.v. RCT’s, veranderingen in zorg |
|
Vermoeidheid bij de ziekte van Parkinson |
NVN |
NVN, NIP, NVKG |
Nieuwe inzichten o.b.v. RCT’s , veranderingen in zorg |
|
Slaapstoornissen bij de ziekte van Parkinson |
NVN |
NVN, NVKG, NIP |
Nieuwe inzichten o.b.v. RCT’s, veranderingen in zorg |
|
Pijnklachten bij de ziekte van Parkinson |
NVN |
NVN, NVKG, NIP |
Nieuwe inzichten o.b.v. RCT’s, veranderingen in zorg |
|
Coping met de ziekte van Parkinson |
NVN |
NVN, V&VN |
Nieuwe inzichten o.b.v. RCT’s, veranderingen in zorg |
|
Werk en arbeidsongeschiktheid |
NVN |
NVAB |
Nieuwe inzichten o.b.v. RCT’s of wet- of regelgeving |
|
Rijgeschiktheid |
NVN, VRA |
NVN, VRA |
Nieuwe inzichten o.b.v. RCT’s of wet- of regelgeving |
|
Mantelzorg |
NVN |
NVN, V&VN |
Veranderingen in zorg |
|
Medicinale cannabis bij de ziekte van Parkinson |
NVN |
NVN, NVvP, NVZA, NVD |
Nieuwe inzichten o.b.v. RCT’s, veranderingen in zorg |
|
Mucuna Pruriens bij de ziekte van Parkinson |
NVN |
NVN, NVZA, NVD |
Nieuwe inzichten o.b.v. RCT’s, veranderingen in zorg |
|
Vitamine B12 of D-suppletie bij de ziekte van Parkinson |
NVN |
NVN, NVD |
Nieuwe inzichten o.b.v. RCT’s, veranderingen in zorg |
|
Multidisciplinaire revalidatieprogramma’s bij de ziekte van Parkinson |
VRA |
VRA, KNGF, EN |
Nieuwe inzichten o.b.v. RCT’s, veranderingen in zorg |
|
Palliatieve zorg |
NVN |
NVN, V&VN |
Veranderingen in zorg |
|
Advance care planning |
NVN |
NVN, V&VN |
Veranderingen in zorg |
|
Medische symptoombehandeling in de stervensfase |
NVN |
NVN, V&VN |
Veranderingen in zorg |
|
eHealth bij de ziekte van Parkinson |
NVN |
NVN |
Veranderingen in zorg |
|
Netwerkzorg, casemanagement en verwijscriteria |
NVN, VRA |
NVN, ParkinsonNet |
Veranderingen in zorg |
Algemene gegevens
Deze richtlijn is ontwikkeld in samenwerking met:
- Nederlands Huisartsen Genootschap (NHG)
- Parkinson Vereniging (PV)
- Vereniging van Specialisten Ouderengeneeskunde (Verenso)
- Verpleegkundigen & Verzorgenden Nederland (V&VN)
- Koninklijk Nederlands Genootschap voor Fysiotherapie (KNGF)
- Ergotherapie Nederland (EN)
- Nederlands Instituut van Psychologen (NIP)
- Nederlandse Vereniging van Diëtisten (NVD)
- ParkinsonNet, beroepsvereniging van professionals in sociaal werk (BPSW)
- Nederlandse Vereniging voor Logopedie en Foniatrie (NVLF)
- Nederlandse Vereniging voor Arbeids- en Bedrijfsgeneeskunde (NVAB)
- Nederlandse Wetenschappelijke Vereniging voor Seksuologie (NVvS)
- Koninklijke Nederlandse Maatschappij ter bevordering der Pharmacie (KNMP)
- Vereniging van Oefentherapeuten Cesar en Mensendieck (VvOCM)
- Nederlandse Associatie Physician Assistants (NAPA)
- ParkinsonNet
De richtlijnontwikkeling werd ondersteund door het Kennisinstituut van de Federatie Medisch Specialisten en werd gefinancierd uit de Stichting Kwaliteitsgelden Medisch Specialisten (SKMS). De financier heeft geen enkele invloed gehad op de inhoud van de richtlijn.
Doel en doelgroep
Doel
Doel van deze herziening is om een richtlijn te verkrijgen waarin de meeste recente (para)medische kennis omtrent de zorg voor patiënten met ziekte van Parkinson wordt meegenomen.
Doelgroep
Deze richtlijn is geschreven voor alle leden van de beroepsgroepen die betrokken zijn bij de zorg voor patiënten met de ziekte van Parkinson.
Samenstelling werkgroep
Voor het ontwikkelen van de richtlijn is in 2017 een multidisciplinaire werkgroep ingesteld, bestaande uit vertegenwoordigers van alle relevante specialismen die betrokken zijn bij de zorg voor patiënten met de ziekte van Parkinson te maken hebben.
Werkgroep
- Prof. dr. T. (Teus) van Laar (voorzitter), neuroloog, NVN
- Dr. A.J.W. (Agnita) Boon, neuroloog, NVN
- Dr. J.I. (Jorrit) Hoff, neuroloog, NVN
- Dr. M.L. (Mark) Kuijf, neuroloog, NVN
- Dr. A.G. (Alexander) Munts, neuroloog, NVN
- Dr. B. (Bart) Post, neuroloog, NVN
- Dr. G. (Gerrit) Tissingh, neuroloog, NVN (tot ..)
- Dr. F.J. (Erik) Slim, vicevoorzitter, revalidatiearts, VRA
- Drs. W.J. (Willem) Oudegeest, , revalidatiearts, VRA
- Drs. S.P. (Susan) Meuleman, revalidatiearts, VRA
- Prof. dr. O.A. (Odile) van den Heuvel, psychiater, NVvP
- Prof. dr. A.F.G. (Albert) Leentjens, psychiater, NVvP
- Dr. G. (Bert) Ziere, klinisch geriater, NVKG
- Drs. H.J. (Hannie) Scheper, specialist Ouderengeneeskunde, Verenso
- Dr. A.L. (Abram) Rutgers, huisarts, NHG
- Dr. A.A. (Annelien) Duits, klinisch neuropsycholoog, NIP
- H.H. (Herma) Lennaerts – Kats MSc, Parkinsonverpleegkundige, V&VN, ParkinsonNet
- T. (Tiny) van Wieren-Beerda MSc, verpleegkundig specialist parkinson, V&VN
- Drs. M.M. (Masja) van het Hoofd, beleidsmedewerker, Parkinson Vereniging
- Drs. K.C. (Kaie) Klaassen, patiënt-onderzoeker, Parkinson Vereniging
- Drs. M. (Marianne) Luinstra, ziekenhuisapotheker, NVZA
- Dr. M. (Marlies) van Nimwegen, fysiotherapeut (niet praktiserend), KNGF, ParkinsonNet
- Dr. I.H.W.M. (Ingrid) Sturkenboom, ergotherapeut, EN, ParkinsonNet
- K. (Karin) Overbeek-Dekker, diëtist, NVD, ParkinsonNet
- Dr. M. (Marten) Munneke, ParkinsonNet
Klankbordgroep
- Dr. J.G. (Hanneke) Kalf, logopedist, NVLF, ParkinsonNet
- K. (Klaas) Kooistra MSc, apotheker, KNMP
- P.R.I. (Paul) Rabsztyn, verpleegkundig seksuoloog SH (seksuologische hulpverlening) &VPO (voorlichting preventie en onderwijs), NVvS
- Dr. F.J.A. (Anton) Meijer, Neuro- en hoofd-hals radioloog, NVvR
- Prof. Dr. Y. (Yasin) Temel, neurochirurg, NVvN
- Drs. J.P. (Jacqueline) Janssen, Bedrijfsarts, klinisch arbeidsgeneeskundige, NVAB
- M. (Marlinda) Bakker, Geriatrisch maatschappelijk werker, BPSW
- Drs. A.L.A.J. (Danny) Hommel, specialist ouderengeneeskunde, Verenso
- Drs. H. (Hajo) Jongepier, huisarts, NHG
Met ondersteuning van
- Dr. W.J. (Wouter) Harmsen, adviseur, Kennisinstituut van de Federatie Medisch Specialisten
- Dr. ir. N.L. (Nikita) van der Zwaluw, adviseur, Kennisinstituut van de Federatie Medisch Specialisten
- Drs. L. (Linda) Niesink-Boerboom, literatuurspecialist, adviseur, Kennisinstituut van de Federatie Medisch Specialisten
- D.P. (Diana) Guiterrez, projectsecretaresse, Kennisinstituut van de Federatie Medisch Specialisten
- S. (Sonja) Wouters, projectsecretaresse, Kennisinstituut van de Federatie Medisch Specialisten
Belangenverklaringen
In de verschillende fasen van de richtlijnontwikkeling is rekening gehouden met de implementatie van de richtlijn (module) en de praktische uitvoerbaarheid van de aanbevelingen. Daarbij is uitdrukkelijk gelet op factoren die de invoering van de richtlijn in de praktijk kunnen bevorderen of belemmeren. Het implementatieplan is te vinden in de bijlagen.
Inbreng patiëntenperspectief
Er werd aandacht besteed aan het patiëntenperspectief door twee afgevaardigden van de patiëntenvereniging in de werkgroep. De conceptrichtlijn is tevens voor commentaar voorgelegd aan de Parkinson Vereniging.
Methode ontwikkeling
Evidence based
Implementatie
In de verschillende fasen van de richtlijnontwikkeling is rekening gehouden met de implementatie van de richtlijn (module) en de praktische uitvoerbaarheid van de aanbevelingen. Daarbij is uitdrukkelijk gelet op factoren die de invoering van de richtlijn in de praktijk kunnen bevorderen of belemmeren. Het implementatieplan is te vinden in de bijlagen.
Werkwijze
AGREE
Deze richtlijn is opgesteld conform de eisen vermeld in het rapport Medisch Specialistische Richtlijnen 2.0 van de adviescommissie Richtlijnen van de Raad Kwaliteit. Dit rapport is gebaseerd op het AGREE II instrument (Appraisal of Guidelines for Research & Evaluation II; Brouwers, 2010), dat een internationaal breed geaccepteerd instrument is. Voor een stap-voor-stap beschrijving hoe een evidence-based richtlijn tot stand komt wordt verwezen naar het stappenplan Ontwikkeling van Medisch Specialistische Richtlijnen van het Kennisinstituut van de Federatie Medisch Specialisten.
Knelpuntenanalyse
Tijdens de voorbereidende fase inventariseerden de voorzitter van de werkgroep en de adviseur de knelpunten. Tevens zijn er knelpunten aangedragen door stakeholderpartijen via een invitational conference. Een verslag hiervan is opgenomen onder aanverwante producten.
De werkgroep beoordeelde de aanbevelingen uit de eerdere richtlijn ziekte van Parkinson (NVN, 2010) op noodzaak tot revisie. Tevens zijn er knelpunten aangedragen tijdens de invitational conference. De werkgroep stelde vervolgens een long list met knelpunten op en prioriteerde de knelpunten op basis van: (1) klinische relevantie, (2) de beschikbaarheid van (nieuwe) evidence van hoge kwaliteit, (3) en de te verwachten impact op de kwaliteit van zorg en patiëntveiligheid
Uitgangsvragen en uitkomstmaten
Op basis van de uitkomsten van de knelpuntenanalyse zijn door de voorzitter en de adviseur concept-uitgangsvragen opgesteld. Deze zijn met de werkgroep besproken waarna de werkgroep de definitieve uitgangsvragen heeft vastgesteld. Vervolgens inventariseerde de werkgroep per uitgangsvraag welke uitkomstmaten voor de patiënt relevant zijn, waarbij zowel naar gewenste als ongewenste effecten werd gekeken. De werkgroep waardeerde deze uitkomstmaten volgens hun relatieve belang bij de besluitvorming rondom aanbevelingen, als cruciaal (kritiek voor de besluitvorming), belangrijk (maar niet cruciaal) en onbelangrijk. Tevens definieerde de werkgroep tenminste voor de cruciale uitkomstmaten welke verschillen zij klinisch (patiënt) relevant vonden.
Strategie voor zoeken en selecteren van literatuur
Voor de afzonderlijke uitgangsvragen werd aan de hand van specifieke zoektermen gezocht naar gepubliceerde wetenschappelijke studies in (verschillende) elektronische databases. Tevens werd aanvullend gezocht naar studies aan de hand van de literatuurlijsten van de geselecteerde artikelen. In eerste instantie werd gezocht naar studies met de hoogste mate van bewijs. De werkgroepleden selecteerden de via de zoekactie gevonden artikelen op basis van vooraf opgestelde selectiecriteria. De geselecteerde artikelen werden gebruikt om de uitgangsvraag te beantwoorden. De databases waarin is gezocht, de zoekstrategie en de gehanteerde selectiecriteria zijn te vinden in de module met desbetreffende uitgangsvraag. De zoekstrategie voor de oriënterende zoekactie en patiëntenperspectief zijn opgenomen onder aanverwante producten.
Kwaliteitsbeoordeling individuele studies
Individuele studies werden systematisch beoordeeld, op basis van op voorhand opgestelde methodologische kwaliteitscriteria, om zo het risico op vertekende studieresultaten (risk of bias) te kunnen inschatten. Deze beoordelingen kunt u vinden in de Risk of Bias (RoB) tabellen. De gebruikte RoB instrumenten zijn gevalideerde instrumenten die worden aanbevolen door de Cochrane Collaboration: AMSTAR - voor systematische reviews; Cochrane - voor gerandomiseerd gecontroleerd onderzoek.
Samenvatten van de literatuur
De relevante onderzoeksgegevens van alle geselecteerde artikelen werden overzichtelijk weergegeven in evidencetabellen. De belangrijkste bevindingen uit de literatuur werden beschreven in de samenvatting van de literatuur. Bij een voldoende aantal studies en overeenkomstigheid (homogeniteit) tussen de studies werden de gegevens ook kwantitatief samengevat (meta-analyse) met behulp van Review Manager 5.
Beoordelen van de kracht van het wetenschappelijke bewijs
A) Voor interventievragen (vragen over therapie of screening)
De kracht van het wetenschappelijke bewijs werd bepaald volgens de GRADE-methode. GRADE staat voor ‘Grading Recommendations Assessment, Development and Evaluation’ (zie http://www.gradeworkinggroup.org/).
GRADE onderscheidt vier gradaties voor de kwaliteit van het wetenschappelijk bewijs: hoog, redelijk, laag en zeer laag. Deze gradaties verwijzen naar de mate van zekerheid die er bestaat over de literatuurconclusie (Schünemann, 2013). De zekerheid van het bewijs wordt beïnvloed door beperkingen in studieopzet- of uitvoering (risk of bias), imprecisie, inconsistentie, indirectheid en publicatiebias.
|
GRADE |
Definitie |
|
Hoog |
|
|
Redelijk* |
|
|
Laag |
|
|
Zeer laag |
|
*in 2017 heeft het Dutch GRADE Network bepaald dat de voorkeursformulering voor de op een na hoogste gradering ‘redelijk’ is in plaats van ‘matig’
B) Voor vragen over diagnostische tests, schade of bijwerkingen, etiologie en prognose
De kracht van het wetenschappelijke bewijs werd eveneens bepaald volgens de GRADE-methode: GRADE-diagnostiek voor diagnostische vragen (Schünemann, 2008) en een generieke GRADE-methode voor vragen over schade of bijwerkingen, etiologie en prognose. In de gehanteerde generieke GRADE-methode werden de basisprincipes van de GRADE-methodiek toegepast: het benoemen en prioriteren van de klinisch (patiënt) relevante uitkomstmaten, een systematische review per uitkomstmaat, en een beoordeling van bewijskracht op basis van de vijf GRADE-criteria (startpunt hoog; downgraden voor risk of bias, inconsistentie, indirectheid, imprecisie, en publicatiebias).
Formuleren van de conclusies
Voor elke relevante uitkomstmaat werd het wetenschappelijk bewijs samengevat in een of meerdere literatuurconclusies waarbij het niveau van bewijs werd bepaald volgens de GRADE-methodiek. De formulering van de conclusies hangt af van de bewijskracht. De werkgroepleden maakten de balans op van elke interventie (overall conclusie). Bij het opmaken van de balans werden de gunstige en ongunstige effecten voor de patiënt afgewogen. De overall bewijskracht wordt bepaald door de laagste bewijskracht gevonden bij een van de cruciale uitkomstmaten. Bij complexe besluitvorming waarin naast de conclusies uit de systematische literatuuranalyse vele aanvullende argumenten (overwegingen) een rol spelen, werd afgezien van een overall conclusie. In dat geval werden de gunstige en ongunstige effecten van de interventies samen met alle aanvullende argumenten gewogen onder het kopje 'Overwegingen'.
Overwegingen (van bewijs naar aanbeveling)
Om te komen tot een aanbeveling zijn naast (de kwaliteit van) het wetenschappelijke bewijs ook andere aspecten belangrijk en worden meegewogen, zoals de expertise van de werkgroepleden, de waarden en voorkeuren van de patiënt (patient values and preferences), kosten, beschikbaarheid van voorzieningen en organisatorische zaken. Deze aspecten worden, voor zover geen onderdeel van de literatuursamenvatting, vermeld en beoordeeld (gewogen) onder het kopje ‘Overwegingen’.
Formuleren van aanbevelingen
De aanbevelingen geven antwoord op de uitgangsvraag en zijn gebaseerd op het beschikbare wetenschappelijke bewijs en de belangrijkste overwegingen, en een weging van de gunstige en ongunstige effecten van de relevante interventies. De kracht van het wetenschappelijk bewijs en het gewicht dat door de werkgroep wordt toegekend aan de overwegingen, bepalen samen de sterkte van de aanbeveling. Conform de GRADE-methodiek sluit een lage bewijskracht van conclusies in de systematische literatuuranalyse een sterke aanbeveling niet a priori uit, en zijn bij een hoge bewijskracht ook zwakke aanbevelingen mogelijk. De sterkte van de aanbeveling wordt altijd bepaald door weging van alle relevante argumenten tezamen.
Randvoorwaarden (Organisatie van zorg)
In de knelpuntenanalyse en bij de ontwikkeling van de richtlijn is expliciet rekening gehouden met de organisatie van zorg: alle aspecten die randvoorwaardelijk zijn voor het verlenen van zorg (zoals coördinatie, communicatie, (financiële) middelen, menskracht en infrastructuur). Randvoorwaarden die relevant zijn voor het beantwoorden van een specifieke uitgangsvraag maken onderdeel uit van de overwegingen bij de bewuste uitgangsvraag. Meer algemene, overkoepelende, of bijkomende aspecten van de organisatie van zorg worden behandeld in de module Netwerkzorg.
Kennislacunes
Tijdens de ontwikkeling van deze richtlijn is systematisch gezocht naar onderzoek waarvan de resultaten bijdragen aan een antwoord op de uitgangsvragen. Bij elke uitgangsvraag is door de werkgroep nagegaan of er (aanvullend) wetenschappelijk onderzoek gewenst is om de uitgangsvraag te kunnen beantwoorden. Een overzicht van de onderwerpen waarvoor (aanvullend) wetenschappelijk van belang wordt geacht, is als aanbeveling in de Kennislacunes beschreven (onder aanverwante producten in de bijlagen).
Commentaar- en autorisatiefase
De conceptrichtlijn werd aan de betrokken (wetenschappelijke) verenigingen en (patiënten) organisaties voorgelegd ter commentaar. De commentaren werden verzameld en besproken met de werkgroep. Naar aanleiding van de commentaren werd de conceptrichtlijn aangepast en definitief vastgesteld door de werkgroep. De definitieve richtlijn werd aan de deelnemende (wetenschappelijke) verenigingen en (patiënt)organisaties voorgelegd voor autorisatie en door hen geautoriseerd dan wel geaccordeerd.
Literatuur
Brouwers, M. C., Kho, M. E., Browman, G. P., Burgers, J. S., Cluzeau, F., Feder, G., ... & Littlejohns, P. (2010). AGREE II: advancing guideline development, reporting and evaluation in health care. Canadian Medical Association Journal, 182(18), E839-E842.
Medisch Specialistische Richtlijnen 2.0 (2012). Adviescommissie Richtlijnen van de Raad Kwalitieit. https://richtlijnendatabase.nl/over_deze_site/richtlijnontwikkeling.html
Ontwikkeling van Medisch Specialistische Richtlijnen: stappenplan. Kennisinstituut van Medisch Specialisten.
Schünemann H, Brożek J, Guyatt G, et al. GRADE handbook for grading quality of evidence and strength of recommendations. Updated October 2013. The GRADE Working Group, 2013. Available from http://gdt.guidelinedevelopment.org/central_prod/_design/client/handbook/handbook.html.
Schünemann, H. J., Oxman, A. D., Brozek, J., Glasziou, P., Jaeschke, R., Vist, G. E., ... & Bossuyt, P. (2008). Rating Quality of Evidence and Strength of Recommendations: GRADE: Grading quality of evidence and strength of recommendations for diagnostic tests and strategies. BMJ: British Medical Journal, 336(7653), 1106.
Wessels, M., Hielkema, L., & van der Weijden, T. (2016). How to identify existing literature on patients' knowledge, views, and values: the development of a validated search filter. Journal of the Medical Library Association: JMLA, 104(4), 320.
