Hypoplasie bij kinderen met OSAS
Uitgangsvraag
Diagnose van hypoplasie van middengezicht en/of mandibula van kinderen met OSAS
Aanbeveling
Aangezien er geen gegevens bekend zijn over de sensitiviteit en specificiteit van cefalometrisch onderzoek als diagnostisch instrument bij het vaststellen of uitsluiten van OSAS, heeft dit onderzoek een beperkte waarde bij de diagnostiek van OSAS.
Overwegingen
Bij deze module zijn geen overwegingen geformuleerd.
Onderbouwing
Achtergrond
Hypoplasie van het middengezicht en/of de onderkaak kan aanleiding geven tot obstructies van de bovenste luchtwegen, die OSAS bij kinderen kunnen veroorzaken. Adequate diagnostiek van afwijkingen van de voorachterwaartse en transversale stand van de kaken is op klinisch en röntgenologisch onderzoek gebaseerd. Er zijn beperkte, niet-gevalideerde, objectieve (anthropometrische) gegevens beschikbaar, die een aanwijzing geven voor hypoplasie van het middengezicht en/of de onderkaak (Van der Haven 1997, Farkas 2003). In deze studies is de relatie tussen hypoplasie van het middengezicht en/of mandibula en OSAS niet onderzocht.
De mate van hypoplasie van middengezicht en/of mandibula kan objectief met behulp van metingen van laterale schedelröntgenfoto’s worden vastgesteld. Dit meten van schedelröntgenfoto’s wordt cefalometrie genoemd. Op deze laterale schedelröntgenfoto’s kunnen tevens de grootte en morfologie van de pharyngeale luchtweg worden onderzocht (zie afbeeldingen 3.8.1 en 3.8.2).
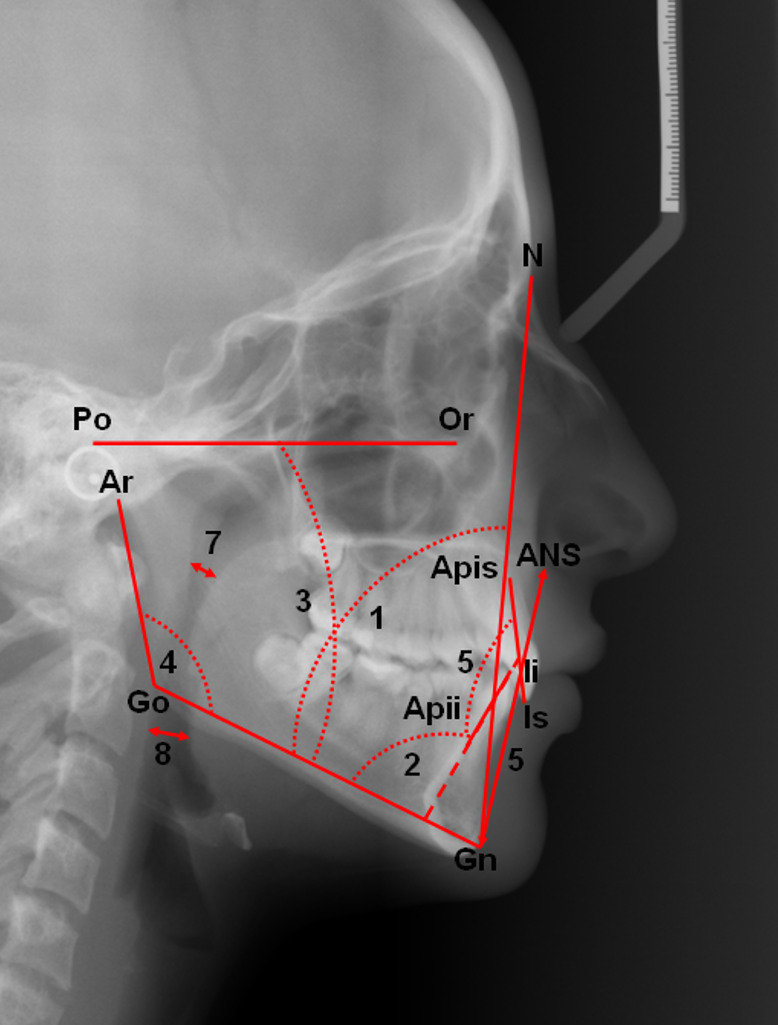
Afb. 3.8.1 Cefalometrische metingen Kawashima et al. (2000).
1. Hoek gezichtsvlak (N-Gn) en mandibulavlak (Go-Gn)
2. Inclinatie onderincisieven (Apii-Ii/Go-Gn)
3. Mandibulavlakhelling (Go-Gn/Po-Or)
4. Gonionhoek (Ar-Go/Go-Gn)
5. Onderste voorste gelaatshoogte (Gn-ANS)
6. Interincisale hoek (Apii-Ii/Apis-Is)
7. Nasopharyngeale luchtweg
8. Oropharyngeale luchtweg
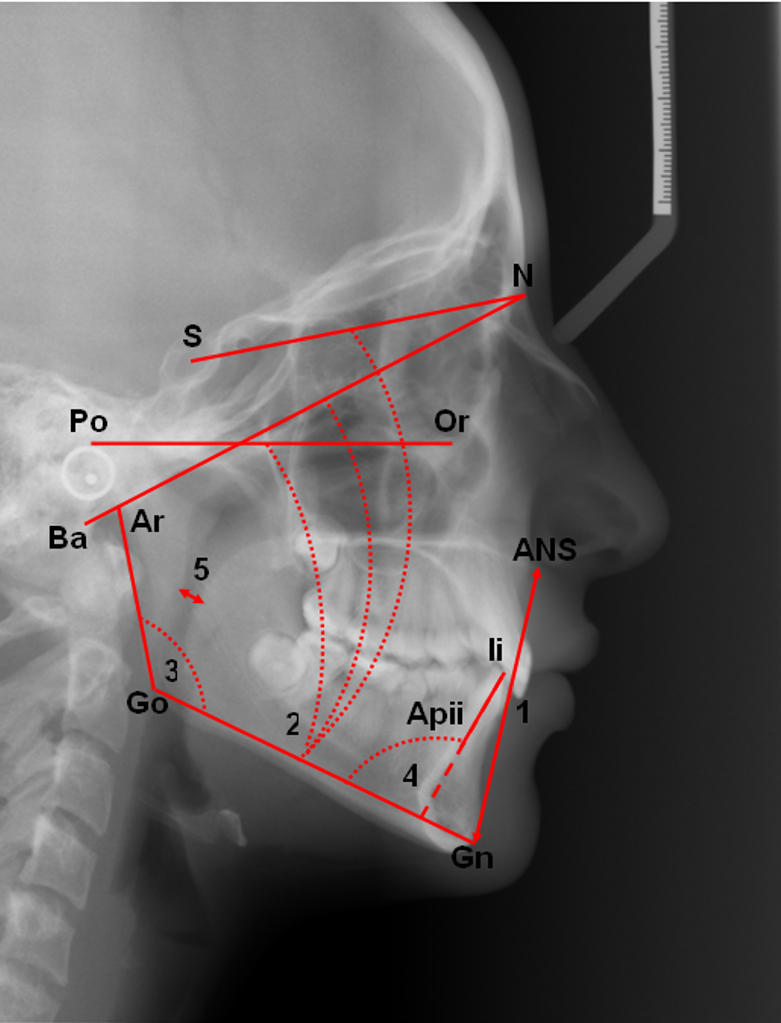
Afb. 3.8.2 Significant aan OSAS bij kinderen gerelateerde cefalometrische waarden.
1. Grote onderste voorste gelaatshoogte (Gn-ANS)
2. Grote mandibulavlakhelling (Go-Gn/S-N, Ba-N, Po-Or)
3. Grote gonionhoek (Ar-Go/Go-Gn)
4. Retroclinatie van onderincisieven (Apii-Ii/Go-Gn)
5. Kleine nasopharyngeale luchtweg
Legenda afb. 3.8.1 en 3.8.2
ANS: Anterior nasal spine (spina nasalis anterior). Meest ventraal gelegen punt van de benige spina nasalis anterior
Apii: Apicale incisor inferius. De apex van de wortel van de meest ventrale centrale onderincisief.
Apis: Apicale incisor superius. De apex van de wortel van de meest ventrale centrale bovenincisief.
Ar: Articulare. Het snijpunt van de achterrand van de opstijgende tak van de mandibula en de onderrand van de schedelbasis.
Ba: Basion. Het onderste punt op de voorrand van het foramen magnum.
Gn: Gnathion. Het punt op de symphysis mandibularis midden tussen het voorste (Pogonion, Pg) en laagste punt van de symphysis mandibularis (Menton, Me).
Go: Gonion. Het snijpunt van de angulus mandibulae en de bissectrice van de raaklijnen aan de onderrand van de horizontale tak van de mandibula en de achterrand van de opstijgende tak van de mandibula.
Ii: Incisor inferius. De punt van de kroon van de meest ventrale centrale onderincisief.
Is: Incisor superius. De punt van de kroon van de meest ventrale centrale bovenincisief.
N: Het meest ventraal gelegen punt van de sutura frontonasalis.
Or: Infra-orbitale. Het onderste punt van de contour van de linker orbitarand.
PNS: Posterior nasal spine (spina nasalis posterior). Het snijpunt van de verlenging van de achterwand van de fossa pterygopalatina en de neusbodem.
Po: Porion. Het bovenste punt van de benige porus acusticus externus.
S: Sella. Het midden van de sella turcica.
Conclusies
|
Niveau 2 |
Diverse cefalometrische waarden zijn significant aan OSAS bij kinderen gerelateerd. Een grote onderste voorste gelaatshoogte, grote mandibulavlakhelling, grote gonionhoek, retroclinatie van de onderincisieven en een kleine nasopharyngeale luchtweg komen significant vaker voor bij kinderen met OSAS.
B Pirilä-Parkkinen 2010, Özdemir 2004, Kawashima 2000, Zettergren-Wijk 2006 |
Samenvatting literatuur
Een literatuursearch werd verricht op de criteria 1) slaapapneu en 2) cefalometrie in de titel. Er werden 112 artikelen gevonden, waarvan er op basis van titel en abstract 17 bruikbaar werden geacht. Studies met aantallen kleiner dan 10 of met kinderen met ernstige comorbiditeit, zoals onder andere Down syndroom, craniofaciale afwijkingen en neurologische aandoeningen, werden geëxcludeerd. Na lezing bleken 4 artikelen geschikt om op te nemen.
In een cefalometrisch onderzoek van Pirilä-Parkkinen (2010) werden 26 kinderen met OSAS vergeleken met een controlegroep van 70 kinderen zonder luchtwegobstructies. In deze studie verschilde de sagittale relatie tussen de boven- en onderkaak (hoek ANB) van kinderen met OSAS significant met die van de controlegroep (5,7°±2,40 versus 4,0°±2,1; p<0,01). Bij kinderen met OSAS zijn de naso- en oropharyngeale luchtweg resp. significant kleiner en groter dan bij kinderen zonder luchtwegobstructies (resp. p<0,05 en p<0,01).
In een studie van Özdemir (2004) werden bij 39 kinderen met OSAS correlaties tussen cefalometrische waarden en de hoogte van de AHI onderzocht. In dit onderzoek waren de schedelbasishoeken (BaSN en BaSPNS), lengte van het mandibulavlak (GnGo), gonionhoek (ArGoGn) en de minimale pharyngeale luchtweg significant negatief met de AHI-score gecorreleerd (p<0,001). De mandibulavlakhelling (BaN-GnGo) en de afstand van os hyoideum tot mandibulavlak waren significant positief met de AHI-score gecorreleerd (p<0,001).
Kawashima (2000) vergeleek in een cefalometrisch onderzoek 15 kinderen met OSAS met een controlegroep van 30 kinderen zonder luchtwegobstructies. In deze studie waren de gezichtsvlak-mandibulavlakhoek en de inclinatie van de onderincisieven bij de kinderen met OSAS in vergelijking met de controlegroep significant kleiner (resp. p<0,05 en p<0,001). De mandibulavlakhelling, gonionhoek, onderste voorste gelaatshoogte en interincisale hoek waren bij de kinderen met OSAS significant groter (resp. p<0,01, p<0,001, p<0,001 en p<0,001). De naso- en oropharyngeale luchtweg bij kinderen met OSAS waren resp. significant kleiner en groter dan bij de kinderen zonder luchtwegobstructies (resp. p<0,05 en p<0,001).
Zettergren-Wijk (2006) vergeleek cefalometrische dentofaciale variabelen van 17 kinderen met OSAS met die van een controlegroep van 17 kinderen zonder luchtwegobstructies. Zij vonden dat de volgende variabelen bij kinderen met OSAS significant groter waren: mandibulavlakhelling (p<0,05), spinavlakhelling (p<0,001), onderste voorste gelaatshoogte (p<0,05) en voorste gelaatshoogte ratio (p<0,05). Bij de kinderen met OSAS waren de voorste schedelbasislengte (p<0,01), inclinatie van de boven- en onderincisieven (resp. p<0,05 en p<0,01), bovenste en onderste nasopharyngeale luchtweg (resp. p<0,001 en p<0,05), achterste onderste gelaatshoogte (p<0,05) en neusprominentie (p<0,05) significant kleiner.
Referenties
- Farkas LG, Hreczko TM, Katic MJ, Forrest CR. Proportion indices in the craniofacial regions of 284 healthy North American white children between 1 and 5 years of age. J Craniofac Surg. 2003,14(1): 13-28.
- Kawashima S, Niikuni N, Chia-hung L, Takahasi Y, Kohno M, Nakajima I, Akasaka M, Sakata H, Akashi S. Cephalometric comparisons of craniofacial and upper airway structures in young children with obstructive sleep apnea syndrome. Ear, Nose & Throat Journal 2000, 79(7): 499-502, 505-6.
- Ozdemir H, Altin R, Sögüt A, Cinar F, Mahmutyazicioglu K, Kart L, Uzun L, Davsanci H, Gündogdu S, Tomaç N. Cephalometric evaluation of children with nocturnal sleep-disordered breathing. Pediatric Radiology 2004, 34(5): 393-9.
- Pirilä-Parkkinen K, Löppönen H, Nieminen P, Tolonen U, Pirttiniemi P. Cephalometric evaluation of children with nocturnal sleep-disordered breathing. European Journal of Orthodontics 2010, Mar 19 [Epub ahead of print].
- Van der Haven I, Mulder JW, van der Wal KG, Hage JJ, de Lange-de Klerk ES,Haumann TJ. The jaw index: new guide defining micrognathia in newborns. Cleft Palate Craniofac J. 1997,34(3): 240-1.
- Zettergren-Wijk L, Forsberg CM, Linder-Aronson S. Changes in dentofacial morphology after adeno-/tonsillectomy in young children with obstructive sleep apnoea - a 5-year follow-up study. European Journal of Orthodontics 2006, 28(4): 319-26.
Verantwoording
Autorisatiedatum en geldigheid
Laatst beoordeeld : 01-05-2013
Laatst geautoriseerd : 01-05-2013
Geplande herbeoordeling : 01-01-2018
Uiterlijk in 2017 bepaalt het bestuur van de Nederlandse Vereniging voor KNO-heelkunde en heelkunde van het Hoofd-halsgebied of deze richtlijn nog actueel is. Zo nodig wordt een nieuwe werkgroep geïnstalleerd om de richtlijn te herzien. De geldigheid van de richtlijn komt eerder te vervallen indien nieuwe ontwikkelingen aanleiding zijn een herzieningstraject te starten.
De Nederlandse Vereniging voor KNO-heelkunde en heelkunde van het Hoofd-halsgebied is als houder van deze richtlijn de eerstverantwoordelijke voor de actualiteit van deze richtlijn. De andere aan deze richtlijn deelnemende wetenschappelijk verenigingen of gebruikers van de richtlijn delen de verantwoordelijkheid en informeren de eerstverantwoordelijke over relevante ontwikkelingen binnen hun vakgebied.
Algemene gegevens
De richtlijnontwikkeling werd ondersteund door het CBO en werd gefinancierd uit de Stichting Kwaliteitsgelden Medisch Specialisten (SKMS).
Mandaterende Verenigingen / Instanties:
- Apneu Vereniging
- Nederlandse Vereniging voor Mondziekten, Kaak- en Aangezichtschirurgie
- Vereniging van Orthodontisten
Doel en doelgroep
Doel
Deze richtlijn is een document met aanbevelingen ter ondersteuning van de dagelijkse praktijkvoering. De richtlijn berust op de resultaten van wetenschappelijk onderzoek en aansluitende meningsvorming, gericht op het vaststellen van goed medisch handelen. Er wordt aangegeven wat in het algemeen de beste zorg is voor kinderen met OSAS. De richtlijn geeft aanbevelingen over de screening, diagnostiek, verwijzing, indicatiestelling, behandeling en nazorg van kinderen met OSAS.
Specifieke doelen zijn:
- Het voorkomen van gezondheidsschade bij de patiënt door inadequate diagnostiek of behandeling.
- Het bieden van ondersteuning aan zorgverleners bij het realiseren van een uniform beleid.
- Het doen van duidelijke uitspraken over te verrichten screening en diagnostiek, over het moment van verwijzen door huisartsen, over het tijdstip en de wijze waarop (operatief) behandeld moet worden, over de rol van non-invasieve behandelingen en over de rol van co-morbiditeit.
- Het maken van afspraken over taken en verantwoordelijkheden tussen de verschillende disciplines.
- Het geven van adviezen over de wijze van follow-up.
De richtlijn kan worden gebruikt bij het geven van voorlichting aan (ouders van) patiënten. Ook biedt de richtlijn aanknopingspunten voor bijvoorbeeld transmurale afspraken of lokale protocollen ter bevordering van de implementatie.
Deze richtlijn zal tevens bijdragen aan verbeterde communicatie tussen behandelaars en (ouders van) patiënten en tussen behandelaars onderling.
Doelgroep
De richtlijn is bedoeld voor alle zorgverleners die betrokken zijn bij de diagnostiek en behandeling van kinderen met OSAS: huisartsen, artsen jeugdgezondheidszorg, KNO-artsen, kinderartsen, neurologen, longartsen, kaakchirurgen, tandartsen, orthodontisten en anesthesiologen.
Samenstelling werkgroep
Voor het ontwikkelen van deze richtlijn is in 2009 een multidisciplinaire werkgroep samengesteld, bestaande uit vertegenwoordigers van de belangrijkste bij de diagnostiek en behandeling van kinderen met OSAS betrokken medische disciplines, de Apneu Vereniging en adviseurs van het CBO.
Bij het samenstellen van de werkgroep is zoveel mogelijk rekening gehouden met de geografische spreiding van de werkgroepleden, met een evenredige vertegenwoordiging van de verschillende betrokken verenigingen en instanties, evenals met een spreiding al dan niet in academische en niet-academische ziekenhuizen. De werkgroepleden hebben onafhankelijk gehandeld en waren gemandateerd door hun vereniging.
Werkgroep
- Dr. A. Kropveld, voorzitter, Nederlandse Vereniging voor KNO-heelkunde en Heelkunde van het Hoofd-Halsgebied
- Prof. dr. A.G. Becking, Nederlandse Vereniging voor Mondziekten, Kaak- en Aangezichtschirurgie
- Dr. G.J.F. Brekelmans, Nederlandse Vereniging voor Klinische Neurofysiologie
- Drs. R.P.G.M. (Rob) Bijlmer, Nederlandse Vereniging voor Kindergeneeskunde (tot mei 2010)
- Dr. R.J.H. Ensink, Nederlandse Vereniging voor KNO-heelkunde en Heelkunde van het Hoofd-Halsgebied
- Drs. J. Goorhuis, Nederlandse Vereniging voor Kindergeneeskunde (vanaf juni 2010)
- Dr. K.F.M. Joosten, Nederlandse Vereniging voor Kindergeneeskunde
- Drs. J.P. Koopman, Nederlandse Vereniging voor KNO-heelkunde en Heelkunde van het Hoofd-Halsgebied
- R. Lammers, CBO (tot 18 november 2010)
- Drs. P.H.J.M. van Mechelen, Apneu Vereniging
- Drs. J.H.A.M. Megens, Nederlandse Vereniging voor Anesthesiologie
- Dr. H.J. Remmelink, Vereniging van Orthodontisten
- Dr. C.J.I. Raats, CBO (tot maart 2010)
- Drs. C.J.G.M. Rosenbrand, CBO
- Dr. D. Sent, CBO
- Dr. D. van Waardenburg, Nederlandse Vereniging voor Kindergeneeskunde (vanaf juni 2010)
- Drs. W de Weerd, Nederlandse Vereniging voor Kindergeneeskunde (vanaf juni 2010)
Adviseurs
- Drs. D.B.M. van der Werff, anesthesioloog, Wilhelmina Kinderziekenhuis, UMC Utrecht
- Dr. E.C.S.M. van Woerkens, anesthesioloog, Diakonessenhuis Utrecht
- Drs. G.G. van Iperen, kindercardioloog, Wilhelmina Kinderziekenhuis, UMC Utrecht
Belangenverklaringen
Er zijn geen voor deze richtlijn relevante relaties van werkgroepleden met farmaceutische en/of hulpmiddelenindustrie gemeld. Een overzicht van de belangenverklaringen van werkgroepleden over mogelijke financiële belangenverstrengeling is hieronder weergegeven.
Activiteiten die de leden van de werkgroep ‘OSAS bij kinderen’ in de afgelopen drie jaar hebben ontplooid op uitnodiging van of met subsidie van de farmaceutische industrie.
|
Werkgroeplid |
Firma |
Activiteit |
Anders |
|
Joosten, K.F.M. |
Geen |
|
|
|
Koopman, J.P. |
Geen |
|
|
|
Ensink, dr. R.J.H. |
Geen |
|
|
|
Bijlmer, R.P.G.M. |
Geen |
|
|
|
Kropveld, A. |
Geen |
|
|
|
Remmelink, H.J. |
Geen |
|
|
|
Megens, J.H.A.M. |
Eusa Pharma Hospira Grunenthal |
|
sponsoring 'pijnkaartje' sponsoring 'pijnkaartje' sponsoring 'pijnkaartje' |
|
Becking, A.G. |
Diversen Marin Duitsland Leitsinger/Strijker |
Congres/andere reis Cursus Cursus |
|
|
Brekelmans, G.J.F. |
Boehringer UCB |
Congres/andere reis Congres/andere reis |
|
Inbreng patiëntenperspectief
Bij het opstellen van de richtlijn is rekening gehouden met het patiëntenperspectief. In de knelpuntanalyse hebben de Apneu Vereniging en de Stichting Kind en Ziekenhuis eigen knelpunten ingebracht. In een telefonische interviewronde werden knelpunten bij individuele patiënten geïnventariseerd (zie hieronder). De conceptrichtlijn is tevens voorgelegd aan de ApneuVereniging en Stichting Kind en Ziekenhuis. Tot slot is in de eindfase in samenwerking met de betrokken patiëntenverenigingen een patiëntenversie van de richtlijn ontwikkeld.
Telefonische interviews met ouders van kinderen met obstructieveslaapapneusyndroom
- Periode interviews: 26 oktober 2009 – 13 april 2010
- Aantal interviews: 5 ouders (3 moeders, 2 vaders)
- Kinderen: 2 meisjes, 3 jongens
- Leeftijd kinderen: spreiding 2 – 13 jaar
- Leeftijd waarop klachten begonnen zijn: spreiding 0 – 10 jaar
Algemeen
- Hoe oud is uw kind? Jongen/meisje?
- Wanneer zijn de klachten begonnen? Om welke klachten ging het? Heeft u een apneu (ademstilstand) waargenomen?
Vier van de 5 geïnterviewde ouders hebben een of meerdere apneu’s waargenomen. Eén kind snurkte tijdens de slaap, maar bij hem heeft de ouder nooit een apneu waargenomen.
- Een kind met het syndroom van Albright, epilepsie, sliep altijd op de rug en snurkte. Het begon met hoofdpijnklachten en vermoeidheid. Te lage zuurstofsaturatie is opgemerkt tijdens ziekenhuisopname voor te hoge druk op/in het hoofd [sic] en blauw zien, waarvoor hij een drain heeft gekregen. Geen apneu waargenomen.
- Een kind met acuut coronair syndroom [RL: weet niet zeker of dit zo gezegd is], vanaf 6 maanden ’s nachts apneus, minder eten en afvallen, met spoed opgenomen op IC.
- Een kind met verkoudheid die steeds erger werd, snurken, ’s nachts apneus.
- Een kind van wie de vader OSAS heeft en CPAP gebruikt. Kind heeft dezelfde bouw als vader (o.a. positionering van de onderkaak), onverklaarbaar ondergewicht, onrustig en slecht slapen, luidruchtige ademhaling tijdens slaap en apneus.
- Een kind 10 dagen na geboorte RS-virus, daarna lang verkouden geweest met hoesten en ademhalingsproblemen, apneus, veel ziekenhuisopnames.
Consultatiebureau / Huisarts
- Heeft u de klachten van uw kind besproken op het consultatiebureau? Wat waren uw ervaringen? Heeft u (schriftelijke) informatie van het consultatiebureau ontvangen? Zo ja, welke en was dit voldoende? Zo nee, zou u dit op prijs hebben gesteld & welke?
Bij 3 kinderen zijn de klachten niet ter sprake gekomen op het consultatiebureau. Bijvoorbeeld omdat de ouders al naar de huisarts waren gegaan of omdat het kind al was doorverwezen naar een specialist.
De ouders van 2 kinderen hebben de klachten besproken op het consultatiebureau. Bij het ene kind is wat uitleg gegeven. Bij het andere kind werd gezegd dat hij er overheen zou groeien en is geadviseerd om naar de KNO-arts te gaan.
‘We hebben het als gezin erg zwaar gehad. Het was echt overleven. Maar we hebben met het consultatiebureau alleen een intakegesprek gehad, geen hulp. We hadden eigenlijk wel hulp nodig in het eerste jaar, maar deze is er uiteindelijk niet geweest.’
- Bent u met de klachten naar de huisarts gegaan? Wat zijn uw ervaringen bij de huisarts?
De ouders van 3 kinderen zijn eerst naar de huisarts gegaan met de klachten.
Twee kinderen zijn niet bij de huisarts geweest met de klachten.
- Was de huisarts alert op het verschijnsel OSAS? Heeft de huisarts duidelijk uitgelegd wat er aan de hand was?
De huisarts dacht niet direct aan OSAS.
Bij een van de 3 die met klachten bij de huisarts kwamen is OSAS niet ter sprake gekomen.
- Welke behandelingen stelde de huisarts voor? (Opties besproken? Voor- en nadelen besproken? Was het mogelijk om te kiezen / samen te beslissen?)
Bij een kind dacht de huisarts aan een flinke verkoudheid en schreef een recept voor. Hij zei dat het kind er over heen zou groeien. Daarna is het kind doorverwezen naar de KNO-arts.
Een ander kind kreeg Ventolin voorgeschreven, tegen verkoudheid.
- Is uw kind doorgestuurd, bijv. naar KNO-arts en/of kinderarts? Heeft de huisarts toegelicht waarom voor desbetreffende zorgverlener is gekozen en met welk doel?
Twee kinderen zijn door de huisarts verwezen naar de KNO-arts, een kind naar de kinderarts.
‘De huisarts wist niet wat er aan de hand was. Pas na een aantal keren aan de bel trekken is het kind doorverwezen naar de kinderarts.’
- Heeft u schriftelijke informatie van de huisarts ontvangen? Zo ja, welke en was dit voldoende? Zo nee, zou u dit op prijs hebben gesteld & welke?
Twee ouders hebben informatie gekregen van de huisarts, maar dat was te weinig.
KNO-arts en/of kinderarts
- Bent u met de klachten bij de KNO-arts en/of kinderarts geweest? Wat zijn uw ervaringen bij de KNO-arts en/of kinderarts?
Twee kinderen kwamen bij de KNO-arts.
Drie kinderen kwamen bij de kinderarts (waarvan een kind maal in een 3e lijnscentrum, behandeling door team w.o. kinderarts, neuroloog).
‘Tijdens opnames van ons kind werd er naar ons gevoel alleen maar naar de monitor gekeken en niet naar het kind zelf tijdens het slapen. Het probleem hierbij was dat wanneer we de verpleegkundigen belden dat ons kind er heel naar bij lag tijdens het slapen de verpleegkundigen bijna gepikeerd waren omdat er niets aan de hand was op de monitor. De artsen en verpleegkundigen hebben nooit de moeite genomen en/of tijd gehad om naar ons kind te kijken als ze sliep.’
- Heeft de KNO-arts en/of kinderarts duidelijk uitgelegd wat er aan de hand was?
De ouders van een kind hebben goede uitleg ontvangen over slaapapneu en de behandeling.
Bij twee kinderen wist de arts niet wat er aan de hand was. De ouders van een van deze kinderen hebben later wel goede uitleg ontvangen.
Bij twee andere kinderen is OSAS niet ter sprake gekomen.
- Welke onderzoeken zijn er bij uw kind uitgevoerd? Wist u wat het doel was van het onderzoek? Is de mogelijke belasting van het onderzoek voor het kind besproken?
Bij twee kinderen is de CO2 spiegel gemeten en bij een kind is zuurstofsaturatie gemeten en PSG’s uitgevoerd. De ouders hebben duidelijke uitleg ontvangen.
Bij een kind zijn veel verschillende onderzoeken uitgevoerd, omdat men eerst dacht aan andere aandoeningen, o.a. genetisch onderzoek. Doel en belasting wel besproken.
Bij twee kinderen zijn er geen onderzoeken uitgevoerd.
- Heeft de KNO-arts en/of kinderarts verteld welke opties er waren voor behandeling? En welke voor- en nadelen deze hebben? Was het mogelijk om te kiezen / samen te beslissen op welke manier uw kind behandeld zou worden?
Geen sprake van opties.
Bij twee kinderen was het voorstel meteen om de amandelen te knippen. Alternatieven zijn niet besproken.
Bij twee kinderen zijn er geen verschillende opties besproken, omdat niet duidelijk was wat er aan de hand was. Maar het onderzoek en de behandeling zijn wel steeds doorgesproken en ook de voor- en nadelen. ‘We konden als ouders wel meebeslissen, maar dat ging vooral over de onderzoeken en niet over de behandeling.’
Behandeling
- Als behandeld is met tonsillectomie of kaak-osteotomie: Wist u voorafgaand aan de ingreep precies wat er ging gebeuren tijdens de operatie?
- soort ingreep
- doel ingreep
- duur ingreep
- risico’s
- postoperatieve klachten zoals pijn
- Wist u van te voren welke resultaten u kon verwachten resultaten van de behandeling (geen klachten meer, kans op terugkeer klachten)?
Twee kinderen zijn behandeld met een tonsillectomie. De ouders hebben voldoende informatie hierover ontvangen, zowel schriftelijk als mondeling. Bij een van de kinderen was er een informatie ochtend in het ziekenhuis, waar o.a. een film getoond werd.
Een kind heeft eerst een tracheacanule gekregen, later is een kaakosteotomie uitgevoerd (distractie van de onderkaak). Ja voldoende info.
Een kind heeft een spoed operatie gehad. Het was niet duidelijk wat er zou gaan gebeuren, de artsen wisten het zelf ook nog niet. Tijdens de operatie neusamandelen (sic) weggehaald.
- Heeft u voldoende informatie ontvangen over de anesthesie (soort anesthesie, premedicatie, gang van zaken voor tijdens en na operatie, aanwezigheid ouder bij inleiding en ontwaken, etc.)? Was het mogelijk om te kiezen / samen te beslissen over de anesthesie?
Drie ouders vinden dat ze voldoende informatie hebben ontvangen over de anesthesie, zowel schriftelijk als mondeling.
Nee geen info ontvangen, want het was een spoed operatie.
- Als behandeld is met CPAP of mandibulair repositie apparaat: Wist u voorafgaand aan de behandeling precies wat de behandeling inhield? Wist u van te voren welke resultaten u kon verwachten resultaten van de behandeling (geen klachten meer, kans op terugkeer klachten)?
Een kind wordt behandeld met CPAP. De ouders hebben hierover voldoende informatie gekregen.
Geen van de kinderen is behandeld met mandibulair repositie apparaat.
- Vindt er periodieke controle plaats? Wat houdt de periodieke controle in?
Twee kinderen hebben alleen een nacontrole gehad na de tonsillectomie. De klachten zijn over, dus periodieke controle is niet nodig.
Drie kinderen komen regelmatig op controle. Een kind komt elke 6 maanden op controle bij de kinderarts, kaakchirurg en KNO-arts). Soms worden foto’s gemaakt om de groei van de onder- en bovenkaak in de gaten te houden. Bij een ander kind wordt bloed geprikt voor de CO2 waarde. Op basis daarvan wordt het CPAP-apparaat ingesteld. Er wordt geen PSG gedaan. Bij een ander kind wordt binnenkort een tonsillectomie gedaan.
- Heeft u schriftelijke informatie van de KNO-arts of kinderarts ontvangen? Zo ja, welke en was dit voldoende? Zo nee, zou u dit op prijs hebben gesteld & welke?
Twee ouders vinden dat ze voldoende informatie hebben ontvangen, zowel mondeling als schriftelijk.
Een ouder heeft geen informatie ontvangen, maar zegt daar ook geen behoefte aan te hebben. Als hij iets wil weten, gaat hij er zelf naar op zoek via internet.
Een ouder zegt dat ze alleen rond opnames schriftelijk info ontvangen hebben. Ze hebben geen schriftelijke info ontvangen over OSAS.
Een ouder heeft wel wat schriftelijke informatie ontvangen over OSAS, maar dit ging niet over kinderen. Ze had graag schriftelijke informatie ontvangen over OSAS bij kinderen en ook graag ervaringen van andere ouders gehoord.
Algemeen
- Wie heeft uiteindelijk de diagnose OSAS gesteld? Hoe lang heeft het geduurd voordat de diagnose slaapapneu is gesteld na het begin van de klachten?
Bij 2 kinderen is de diagnose OSAS gesteld, door de kinderarts resp. het team in het 3e lijns centrum. Dit was 14 maanden resp. 2,5 jaar na het begin van de klachten. De diagnose OSAS is bij de 3 andere kinderen niet ter sprake gekomen.
- Hoe vond u de informatieoverdracht / communicatie tussen de verschillende zorgverleners? Waren de zorgverleners op de hoogte van de situatie van uw kind of moest u vaak uw verhaal opnieuw vertellen? Heeft u tegenstrijdige adviezen gekregen?
Twee ouders hebben een goede communicatie met de verschillende zorgverleners in het ziekenhuis ervaren en tussen de zorgverleners onderling. Ook vond een ouder dat de communicatie tussen de 2 ziekenhuizen waar ze mee te maken hadden goed was. Terwijl een andere ouder meldt dat ze te maken hadden met veel verschillende zorgverleners en dat de communicatie tussen de zorgverleners niet goed was.
Een ouder noemt dat de kinderarts de huisarts en het consultatiebureau goed heeft geïnformeerd, terwijl een andere ouder vertelt dat er geen communicatie was tussen kinderarts en huisarts.
Een ouder heeft weinig contact gehad met de huisarts over zijn kind en heeft dat gemist.
Een ouder vertelt dat hun kind was opgenomen in een 3e lijns centrum, waar de nachtdienst niet op de hoogte was van de behandeling en niet wist hoe de zuurstof werkte.
‘Ik moet steeds weer zelf vertellen wat er aan de hand is met mijn zoon. Hij heeft te maken met heel veel verschillende zorgverleners. Ik heb er voor gezorgd dat ik goed op de hoogte ben, zodat ik zelf als spil van de communicatie kan fungeren.’
‘Ons gevoel is dat doordat de eerste specialist een verkeerde weg was ingeslagen, de andere specialisten steeds bevooroordeeld waren en niet meer blanco keken naar ons kind.’
- Is er verder nog iets dat u kwijt wilt?
‘Het enige is dat ik geen alternatieven heb gehoord voor de behandeling [IR tonsillectomie] en ook nu niet weet wat het vervolg is.’
‘Ik ben echt 100% tevreden met de zorg en het resultaat. Ook heel tevreden over het crisisteam en de hele organisatie er omheen. Er was zelfs een maatschappelijk medewerker in het ziekenhuis die voor speelgoed zorgde. Alles was prima.’
Methode ontwikkeling
Evidence based
Implementatie
In de verschillende fasen van de ontwikkeling van het concept van de richtlijn is zoveel mogelijk rekening gehouden met de implementeerbaarheid van de richtlijn en de daadwerkelijke uitvoerbaarheid van de aanbevelingen. De richtlijn wordt verspreid onder alle relevante beroepsgroepen en ziekenhuizen. Ook wordt een samenvatting van de richtlijn ter publicatie aangeboden aan het Nederlands Tijdschrift voor Geneeskunde en zal er in verschillende specifieke vaktijdschriften aandacht worden besteed aan de richtlijn. Daarnaast wordt de integrale tekst van de richtlijn op de CBO-website, de betrokken beroepsverenigingen en de patiëntenverenigingen geplaatst.
Werkwijze
De richtlijn is ontwikkeld met behulp van de webapplicatie Diliguide. Diliguide staat voor Digital Living Guidelines. Diliguide ondersteunt werkgroepen bij het ontwikkelen en reviseren van richtlijnen, patiëntenversies van richtlijnen en publiceren. Gezien de omvang van het werk werd een aantal subgroepen gevormd met vertegenwoordigers van relevante disciplines. Daarnaast zorgde een redactieteam, bestaande uit de voorzitter, enkele werkgroepleden en adviseurs van het CBO voor de coördinatie en onderlinge afstemming van de subgroepen. De werkgroep heeft gedurende een periode van ongeveer twee jaar gewerkt aan de tekst voor de conceptrichtlijn. De bedoeling van deze en andere richtlijnen is niet om een compleet boek over het betreffende onderwerp te schrijven, wel om dieper in te gaan op specifieke vraagstellingen. Tijdens de eerste vergaderingen werden relevante uitgangsvragen geformuleerd betreffende de diagnostiek en behandeling van kinderen met OSAS. De werkgroepleden schreven afzonderlijk of in de subgroepen teksten, antwoorden op de geformuleerde uitgangsvragen, die met behulp van Diliguide werden becommentarieerd en aangepast. Vervolgens werden de teksten tijdens plenaire vergaderingen besproken en na verwerking van de commentaren geaccordeerd. De voltallige werkgroep is tijdens acht vergaderingen bijeen geweest om de resultaten van de subgroepen in onderling verband te bespreken. De teksten van de subgroepen zijn door het redactieteam samengevoegd en op elkaar afgestemd tot één document: de conceptrichtlijn. De conceptrichtlijn werd vervolgens op 24 februari 2012 voor commentaar naar de participerende beroepsverenigingen gestuurd. Na verwerking van het commentaar is de richtlijn op 25 juni 2012 door de voltallige werkgroep vastgesteld en ter autorisatie naar de relevante beroepsverenigingen gestuurd.
Wetenschappelijke bewijsvoering
De aanbevelingen uit deze richtlijn zijn voor zover mogelijk gebaseerd op bewijs uit gepubliceerd wetenschappelijk onderzoek. Relevante artikelen werden gezocht door het verrichten van systematische zoekacties in de Cochrane Database of Systematic Reviews (CDSR, via Wiley InterScience), Medline en Embase (beiden via OvidSP). Hierbij werd de taal gelimiteerd tot Nederlands, Engels en Duits en werden artikelen uitsluitend over dierstudies uitgesloten. Er werd gezocht vanaf publicatiejaar 1994 tot en met de datum van de zoekactie (tussen januari en juni 2010). Voor de patiëntenpopulatie werd de MeSH (Medical Subject Heading) term 'Sleep Apnea, Obstructive' gebruikt, aangevuld met artikelen gevonden met de woorden 'osas', 'apnea' of 'apnoea' in titel of samenvatting. De opbrengst werd daarbij ingeperkt op artikelen over 'kinderen'. De volledige zoekstrategie is per vraag onder zoekverantwoording weergegeven.
Belangrijke selectiecriteria hierbij waren: vergelijkend onderzoek met hoge bewijskracht, zoals meta-analyses, systematische reviews, randomised controlled trials (RCT's) en controlled trials (CT's). Waar deze niet voorhanden waren, werd verder gezocht naar vergelijkend cohortonderzoek, vergelijkend patiëntcontrole onderzoek of niet-vergelijkend onderzoek.
De kwaliteit van deze artikelen werd door de werkgroepleden beoordeeld aan de hand van ‘evidence-based richtlijnontwikkeling' (EBRO)-beoordelingsformulieren. Artikelen van matige of slechte kwaliteit werden uitgesloten. Na deze selectie bleven de artikelen over die als onderbouwing bij de verschillende conclusies in de richtlijn staan vermeld. De geselecteerde artikelen zijn vervolgens gegradeerd naar de mate van bewijs, waarbij de volgende indeling is gebruikt (Tabel 1). De mate van bewijskracht en niveau van bewijs zijn in de conclusies van de verschillende hoofdstukken weergegeven. De belangrijkste literatuur waarop de conclusies zijn gebaseerd is daarbij vermeld.
Indeling van de onderbouwing naar mate van bewijskracht
Tabel 1.: Indeling van methodologische kwaliteit van individuele studies
|
|
Interventie |
Diagnostisch accuratesse onderzoek |
Schade of bijwerkingen, etiologie, prognose* |
|
A1 |
Systematische review van tenminste twee onafhankelijk van elkaar uitgevoerde onderzoeken van A2-niveau |
||
|
A2 |
Gerandomiseerd dubbelblind vergelijkend klinisch onderzoek van goede kwaliteit van voldoende omvang |
Onderzoek ten opzichte van een referentietest (een ‘gouden standaard’) met tevoren gedefinieerde afkapwaarden en onafhankelijke beoordeling van de resultaten van test en gouden standaard, betreffende een voldoende grote serie van opeenvolgende patiënten die allen de index- en referentietest hebben gehad |
Prospectief cohort onderzoek van voldoende omvang en follow-up, waarbij adequaat gecontroleerd is voor ‘confounding’ en selectieve follow-up voldoende is uitgesloten. |
|
B |
Vergelijkend onderzoek, maar niet met alle kenmerken als genoemd onder A2 (hieronder valt ook patiënt-controle onderzoek, cohort-onderzoek) |
Onderzoek ten opzichte van een referentietest, maar niet met alle kenmerken die onder A2 zijn genoemd |
Prospectief cohort onderzoek, maar niet met alle kenmerken als genoemd onder A2 of retrospectief cohort onderzoek of patiënt-controle onderzoek |
|
C |
Niet-vergelijkend onderzoek |
||
|
D |
Mening van deskundigen |
||
* Deze classificatie is alleen van toepassing in situaties waarin om ethische of andere redenen gecontroleerde trials niet mogelijk zijn. Zijn die wel mogelijk dan geldt de classificatie voor interventies.
Niveau van conclusies
|
|
Conclusie gebaseerd op |
|
1 |
Onderzoek van niveau A1 of tenminste 2 onafhankelijk van elkaar uitgevoerde onderzoeken van niveau A2, met consistent resultaat |
|
2 |
1 onderzoek van niveau A2 of tenminste 2 onafhankelijk van elkaar uitgevoerde onderzoeken van niveau B |
|
3 |
1 onderzoek van niveau B of C |
|
4 |
Mening van deskundigen |
Uitgangsvragen
Om belangrijke problemen in het veld ten aanzien van diagnostiek en behandeling van osas bij kinderen in kaart te brengen werd bij de doelgroep een enquête gehouden om de knelpunten in de dagelijkse praktijk te inventariseren. Hierbij was ook een lijst met mogelijke uitgangsvragen opgenomen met de vraag deze te prioriteren. Op basis van deze knelpuntenanalyse werd een definitieve lijst met uitgangsvragen opgesteld, gericht op de meest belangrijke knelpunten in de dagelijkse praktijk. De uitgangsvragen vormen de basis voor de verschillende modules van deze richtlijn. De richtlijn beoogt dus niet volledig te zijn.
Totstandkoming van de aanbevelingen
Voor het komen tot een aanbeveling zijn er, naast het wetenschappelijk bewijs vaak andere aspecten van belang, bijvoorbeeld: patiëntenvoorkeuren, beschikbaarheid van speciale technieken of expertise, organisatorische aspecten, maatschappelijke consequenties of kosten. Deze aspecten worden besproken na de ‘Conclusie' in de ‘Overige overwegingen'. Hierin wordt de conclusie op basis van de literatuur in de context van de dagelijkse praktijk geplaatst en vindt een afweging plaats van de voor- en nadelen van de verschillende beleidsopties. De uiteindelijk geformuleerde aanbeveling is het resultaat van het beschikbare bewijs in combinatie met deze overwegingen. Het volgen van deze procedure en het opstellen van de richtlijn in dit ‘format' heeft als doel de transparantie van de richtlijn te verhogen. Het biedt ruimte voor een efficiënte discussie tijdens de werkgroepvergaderingen en vergroot bovendien de helderheid voor de gebruiker van de richtlijn.
