Intracranieel Meningeoom - Behandeling en behandelingeffectiviteit na behandeling
Uitgangsvraag
Bestaat er voor groei van een behandeld meningeoom een effectieve behandeling en is de behandeleffectiviteit hoger naarmate de groei eerder wordt gedetecteerd?
Aanbeveling
Bij patiënten met een recidief meningeoom (WHO graad I-III) is er geen bewijs uit prospectieve onderzoeken beschikbaar waarop de keuze tussen de verschillende behandelopties gebaseerd kan worden.
Er dient bij patiënten met een recidief meningeoom van alle WHO graderingen in eerste instantie re-resectie of radiotherapie te worden overwogen, hoewel hiernaar geen vergelijkende studies zijn verricht.
Er is onvoldoende bewijs beschikbaar over de effectiviteit van systemische behandelingen (hydroxyurea, interferon-alfa, langwerkend somatostatine analoog) bij patiënten met een recidief meningeoom.
Ter beantwoording van de hoofduitgangsvraag zie aanbevelingen Duur en frequentie na behandeling meningeoom.
Onderbouwing
Conclusies
Voor patiënten met een recidief meningeoom (alle WHO graderingen) is er bewijs van zeer lage kwaliteit dat stereotactische radiotherapie of chirurgie kan leiden tot een symptomatische neurologische verbetering.
Niveau: Zeer laag; Mattozo 2007 (3)
Voor patiënten met een recidief meningeoom WHO graad I is er bewijs van zeer lage kwaliteit dat interferon-alfa kan leiden tot een symptomatische neurologische verbetering.
Niveau: Zeer Laag: Chamberlain 2008 (6)
Er is geen wetenschappelijk bewijs beschikbaar dat het effect van behandeling van een recidief meningeoom op de kwaliteit van leven evalueert.
Niveau: Geen
Effect op mortaliteit
Het beschikbare wetenschappelijke bewijs van zeer lage kwaliteit laat niet toe een conclusie te trekken over welke behandeling van een recidief meningeoom een effect heeft op de mortaliteit.
Niveau: Zeer Laag: Ware 2004 (1), Chamberlain 2007 (5), Chamberlain 2008 (6), Chamberlain 2011 (8), Chamberlain 2012 (7)
Effect op morbiditeit
Voor patiënten met een recidief meningeoom (alle WHO graderingen) is er bewijs van zeer lage kwaliteit dat de volgende behandelingen relatief veilig zijn: externe radiotherapie, gefractioneerde stereotactische radiotherapie of radiochirurgie, hydroxyurea, interferon-alfa, langwerkend somatostatine analoog.
Niveau: Zeer Laag: Chamberlain 2008 (6); Chamberlain 2011 (8); Chamberlain 2012 (7); Kokubo 2000 (2); Wojcieszynski 2012 (4)
Voor patiënten met een recidief WHO graad II of III meningeoom is er bewijs van zeer lage kwaliteit dat behandeling met brachytherapie gecombineerd met chirurgie kan leiden tot complicaties (radiatienecrose of wondproblemen) die chirurgisch behandeld moest worden in ongeveer 1 op 3 patiënten.
Niveau: Zeer Laag:Ware 2004 (1)
Algehele kwaliteit van bewijs: zeer laag
Samenvatting literatuur
Cruciale uitkomstmaten voor deze deelvraag van uitgangsvraag 4b zijn: effect op morbiditeit, kwaliteit van leven, effect op mortaliteit.
Beschrijving studies
Geen enkele gerandomiseerde of gecontroleerde studie evalueerde het effect van behandeling van een recidief meningeoom na chirurgie en/of radiotherapie op morbiditeit, levenskwaliteit of mortaliteit.
Acht case series rapporteerden de resultaten van verschillende types behandeling bij een recidief meningeoom in verschillende populaties: chirurgie en brachytherapie (1), chirurgie en externe radiotherapie (2), stereotactische radiotherapie en chirurgie (3) (4), langwerkend somatostatine analoog (5), interferon alfa (6) en hydroxyurea (7) (8). Het betreft allemaal kleine series met 16 tot 60 patiënten.
Kwaliteit van het bewijs
Het risico op bias van deze studies is groot. Het betreft allemaal case series waarbij het effect van de behandeling niet vergeleken wordt met een controlegroep. Het risico op selectiebias is groot, aangezien geen enkele studie rapporteert of de inclusie van patiënten consecutief gebeurde. Slechts 2 studies zijn prospectief (5) (6). Geen enkele van deze studies corrigeert voor risicofactoren. In 4 studies werd de duur van follow-up niet gerapporteerd (5) (6) (8) (7), in de andere 9 studies varieerde de follow-up van minstens 20 maanden (2) tot gemiddeld 6,4 jaar (1).
Gewenste effecten
Effect op morbiditeit (cruciale uitkomst)
Slechts 2 studies beschrijven het effect van de behandeling van een recidief meningeoom op morbiditeit. Chamberlain et al. bestudeerden in een prospectieve fase 2 studie het effect van behandeling met interferon-alfa bij 35 patiënten met een recidief meningeoom WHO graad 1 na voorafgaande behandeling met in ieder geval radiotherapie (6). Vijf patiënten hadden een symptomatische neurologische verbetering, maar meer details werden hierover niet gerapporteerd.
Mattozo et al. bestudeerden het effect van behandeling met stereotactische radiotherapie of chirurgie bij 25 patiënten met een recidief meningeoom (alle WHO graderingen) na voorafgaande chirurgie (3). Twintig patiënten (80%) bleven klinisch stabiel, 1 patiënt (4%) vertoonde een symptomatische verbetering van een nervus abducens verlamming, 1 patiënt (4%) had een symptomatische verbetering van epilepsie, terwijl 3 patiënten (12%) een symptomatische verslechtering vertoonden.
Kwaliteit van leven (cruciale uitkomst)
Geen enkele studie evalueerde het effect van behandeling op de levenskwaliteit.
Effect op mortaliteit (belangrijke uitkomst)
Vijf studies rapporteerden de afwezigheid van sterfte gerelateerd aan de behandeling voor een recidief meningeoom wat betreft de volgende interventies: chirurgie en brachytherapie (1), een langwerkend somatostatine analoog (5), interferon alfa (6) en hydroxyurea (8) (7). De gerapporteerde totale mortaliteit varieerde afhankelijk van de populatie, interventie en duur van follow-up en valt moeilijk te vergelijken.
Na behandeling met een langwerkend somatostatine analoog van 16 patiënten met een recidief meningeoom na uitgebreide eerdere behandeling (50% WHO graad I) rapporteerden Chamberlain et al. een mediane overleving van 7,5 maanden (5). Alle patiënten in dit onderzoek hadden een tumor die overexpressie van de somatostatine-receptor toonden op octreotide-scintigrafie. De 6-maanden progressie-vrije overleving bedroeg 44%. Behandeling met interferon-alfa van 35 patiënten met een recidief meningeoom WHO graad I gaf een mediane overleving van 8 maanden (6). De 6-maanden en 12-maanden progressievrije overleving bedroegen respectievelijk 54% en 31%.
Na behandeling met externe radiotherapie voor een recidief meningeoom (50% WHO graad I) stierf 55% door tumorprogressie (minimum follow-up 20 maanden) [Kokubo 2000]. De totale 5-jaars overleving bedroeg 47%.
Mattozo et al. rapporteerden een sterfte door tumorprogressie van 12% na behandeling van een recidief meningeoom met gefractioneerde stereotactische radiotherapie of radiochirurgie (mediane follow-up 42 maanden) (3). De 3-jaars progressievrije overleving voor gefractioneerde stereotactische radiotherapie bedroeg 100% voor WHO graad I meningeomen, 33% voor WHO graad II en 14% voor WHO graad III meningeomen. De 3-jaars progressievrije overleving voor radiochirurgie bedroeg 100% voor WHO graad I meningeomen, 100% voor WHO graad II, 0% voor WHO graad III meningeomen.
Wojcieszynski et al. rapporteerden een totale sterfte van 42% en een geschatte mediane overleving van 90 maanden na behandeling met gefractioneerde stereotactische radiotherapie of radiochirurgie voor een recidief meningeoom (42% WHO graad I) (mediane follow-up 42 maanden) (4). De 12-maanden progressievrije overleving bedroeg 66%.
Ware et al. rapporteerden een totale sterfte van 40% na behandeling met chirurgie en brachytherapie voor een recidief meningeoom (WHO II of III) (1). De mediane overleving bedroeg 8 jaar na de initiële diagnose met een gemiddelde follow-up van 6,4 jaar.
Ongewenste effecten
De bestudeerde interventies bleken relatief veilig, hoewel niet alle studies nevenwerkingen rapporteerden. Behandeling met hydroxyurea of interferon-alfa ging vooral gepaard met vermoeidheid, anemie en leukopenie (6) (8) (7). Kokubo et al. rapporteerden geen ernstige bijwerkingen tijdens of na behandeling met radiotherapie (2). Ook Wojcieszynski et al. rapporteerden geen CTC graad 3-5 bijwerkingen na behandeling met gefractioneerde stereotactische radiotherapie of radiochirurgie (4). Na behandeling met brachytherapie kreeg 33% van de patiënten een complicatie (radiatienecrose of wondproblemen) die chirurgisch behandeld moest worden.
Referenties
- 1 - Ware ML, Larson DA, Sneed PK, Wara WW, McDermott MW. Surgical resection and permanent brachytherapy for recurrent atypical and malignant meningioma. Neurosurgery 2004 Jan;54(1):55-63; discussion 63-4.
- 2 - Kokubo M, Shibamoto Y, Takahashi JA, Sasai K, Oya N, Hashimoto N, et al. Efficacy of conventional radiotherapy for recurrent meningioma. J Neurooncol 2000 May;48(1):51-55.
- 3 - Mattozo CA, De Salles AA, Klement IA, Gorgulho A, McArthur D, Ford JM, et al. Stereotactic radiation treatment for recurrent nonbenign meningiomas. J Neurosurg 2007 May;106(5):846-854.
- 4 - Wojcieszynski AP, Ohri N, Andrews DW, Evans JJ, Dicker AP, Werner-Wasik M. Reirradiation of recurrent meningioma. J Clin Neurosci 2012 Sep;19(9):1261-1264.
- 5 - Chamberlain MC, Glantz MJ, Fadul CE. Recurrent meningioma: salvage therapy with long-acting somatostatin analogue. Neurology 2007 Sep 4;69(10):969-73.
- 6 - Chamberlain MC, Glantz MJ. Interferon-alpha for recurrent World Health Organization grade 1 intracranial meningiomas. Cancer. 2008 Oct 15;113(8):2146-51
- 7 - Chamberlain MC. Hydroxyurea for recurrent surgery and radiation refractory high-grade meningioma. J Neurooncol. 2012 Apr;107(2):315-21
- 8 - Chamberlain MC, Johnston SK. Hydroxyurea for recurrent surgery and radiation refractory meningioma: a retrospective case series. J Neurooncol 2011 Sep;104(3):765-71.
Verantwoording
Autorisatiedatum en geldigheid
Laatst beoordeeld : 04-01-2015
Laatst geautoriseerd : 04-01-2015
Geplande herbeoordeling :
Voorwaarden voor revisie en beoordelingsfrequentie zijn vastgelegd in de richtlijn. De geldigheidstermijn voor de richtlijn (maximaal 5 jaar na vaststelling) wordt vanuit IKNL bewaakt.
Ook de Landelijke Werkgroep Neuro-Oncologie (LWNO) toetst jaarlijks de actualiteit van de richtlijn. Het bestuur van de landelijke werkgroep draagt de verantwoordelijkheid om de behoefte voor herziening van de huidige richtlijn bij de beroepsgroepen te peilen. Om verscheidene redenen kan actualisatie eerder dan beoogd nodig zijn. Zo nodig zal de richtlijn tussentijds op onderdelen worden bijgesteld. Als dat aan de orde is, verzoekt de LWNO de meest bij het desbetreffende onderwerp betrokken vereniging[en] de revisie te financieren, bijvoorbeeld door middel van een hierop gericht beroep op SKMS gelden. Uiterlijk in 2018 zal een nieuwe multidisciplinaire werkgroep worden geïnstalleerd om de richtlijn te reviseren.
Algemene gegevens
In 2011 heeft de Landelijke Werkgroep Neuro-Oncologie (LWNO) het Integraal Kankercentrum Nederland (IKNL) verzocht om een richtlijn Meningeoom te ontwikkelen. Naar aanleiding hiervan is een landelijke richtlijnwerkgroep Meningeoom opgericht. De multidisciplinaire werkgroep is in juli 2012 gestart met de ontwikkeling van de richtlijn Meningeoom. IKNL zorgde voor methodologische begeleiding en secretariële ondersteuning van het proces.
Naast de autoriserende verenigingen heb de volgende verenigingen ingestemd met de inhoud:
Nederlandse Vereniging van Meningeoom Patiënten (NVMP; per oktober 2013 deel van Patiëntenvereniging Cerebraal)
Patiëntenvereniging Cerebraal (via Leven met Kanker Beweging (voorheen NFK)
Doel en doelgroep
Doelstelling
De richtlijn is een document met aanbevelingen ter ondersteuning van de praktijkvoering van zorgverleners die betrokken zijn bij patiënten met een intracranieel meningeoom. De aanbevelingen zijn gebaseerd op een zo hoog mogelijke graad van wetenschappelijk bewijs en consensus binnen de werkgroepleden. De richtlijn biedt de gebruikers inzicht in het tot stand komen van de aanbevelingen. Uitgangspunt zijn de knelpunten die in de dagelijkse praktijk bij patiënten met een intracranieel meningeoom worden gesignaleerd.
Doel van de richtlijn
Het verbeteren van de kwaliteit van zorg voor volwassen patiënten met een meningeoom. De richtlijn behelst het traject van diagnostiek, behandeling, voorlichting en begeleiding van patiënten met een intracranieel meningeoom. De richtlijn beoogt hiermee de kwaliteit van de zorgverlening te verbeteren, het klinisch handelen meer te baseren op bewijs dan op ervaringen en meningen, de transparantie van keuze voor behandelingen te vergroten en de diversiteit van handelen door professionals te verminderen.
De richtlijn kan worden gebruikt bij het geven van voorlichting aan patiënten en biedt aanknopingspunten voor transmurale afspraken of lokale protocollen ter bevordering van de implementatie.
Doelgroep
Deze richtlijn is bestemd voor alle professionals die betrokken zijn bij de diagnostiek, klinische besluitvorming, behandeling en begeleiding van patiënten met een intracranieel meningeoom, zoals neurologen, neurochirurgen, radiotherapeuten, (neuro)pathologen, (neuro)radiologen, klinisch genetici, revalidatieartsen, huisartsen, psychologen, neuro-oncologieverpleegkundigen en verpleegkundig specialisten.
Deze richtlijn is primair geschreven voor bovenstaande (groepen) professionals en daardoor mogelijk minder makkelijk leesbaar voor patiënten. KWF Kankerbestrijding geeft patiëntenbrochures uit, die gebaseerd zijn op door IKNL gepubliceerde richtlijnen. Zie voor meer patiënteninformatie de folder ‘Hersentumoren’ van KWF en de website www.hersentumor.nl.
Doelpopulatie
De doelpopulatie betreft patienten van 18 jaar en ouder met een intracranieel meningeoom.
Samenstelling werkgroep
Alle werkgroepleden zijn afgevaardigd namens een wetenschappelijke, beroeps- of patiëntenvereniging en hebben daarmee het mandaat voor hun inbreng. Bij de samenstelling van de werkgroep is getracht rekening te houden met landelijke spreiding, inbreng van betrokkenen uit zowel academische als algemene ziekenhuizen/instellingen en vertegenwoordiging van de verschillende verenigingen/disciplines.
De Nederlandse Vereniging van Meningeoompatiënten (NVMP; per oktober 2013 deel van Patiëntenvereniging Cerebraal)) is eveneens vertegenwoordigd door middel van afvaardiging van de voorzitter van de patiëntenvereniging, alsmede een ervaringsdeskundige vanuit de Nederlandse Federatie van Kankerpatiëntenorganisaties (NFK) afkomstig van Vereniging Cerebraal.
De volgende (para)medische disciplines zijn in de werkgroep vertegenwoordigd:
- neurologie
- neurochirurgie
- radiotherapie
- (neuro)pathologie
- neuroradiologie
- neuropsychologie
- revalidatie
- verpleegkunde
Leden van de werkgroep
- Mw. dr. D. Brandsma, neuroloog Nederlands Kanker Instituut / Antoni van Leeuwenhoekziekenhuis en Slotervaartziekenhuis, Amsterdam, voorzitter
- Mw. drs. N.D.B. Gilhuijs, (neuro)patholoog, Westfries Gasthuis, Hoorn
- Dhr. Prof.dr. R.J.M. Groen, neurochirurg, UMCG, Groningen
- Mw. drs. E.J.J. Habets, psycholoog, MC Haaglanden, Den Haag
- Mw. drs. P. Hoenderdaal, patiëntvertegenwoordiger Vereniging Cerebraal
- Mw. dr. A.A. Jacobi - Postma, neuroradioloog MUMC+, Maastricht
- Mw. dr. A. Mendez Romero, radiotherapeut-oncoloog, Erasmus MC, Rotterdam
- Dhr. drs. C.G.J.H. Niël, radiotherapeut-oncoloog, RISO, Deventer
- Mw.dr. S.M. Peerdeman, neurochirurg, VUmc, Amsterdam
- Mw. H. Petersen - Baltussen, nurse practitioner neurochirurgie, Radboud Universitair Medisch Centrum, Nijmegen
- Mw. drs. V.P.M. Schepers, revalidatiearts, UMCU, Utrecht
- Dhr. dr. T.J. Snijders, neuroloog, UMCU, Utrecht
- Dhr. H. van Valkenburg, patiëntvertegenwoordiger
- Dhr. Prof.dr. P. Wesseling, (neuro)patholoog Radboud Universitair Medisch Centrum, Nijmegen, VUmc, Amsterdam
- Mw. J.M.C. Zwinkels, verpleegkundig specialist NO, MC Haaglanden, Den Haag
Dhr. Dr. F.J. Hes, klinisch geneticus, Leids Universitair Medisch Centrum (LUMC), Leiden, heeft een bijdrage geleverd aan de tekst over genetische syndromen.
Ondersteuning
Medewerkers van het IKNL waren verantwoordelijk voor de procesbegeleiding en secretariële ondersteuning.
- Mw. drs. E.J.A Verhoof, procesbegeleider IKNL, locatie Utrecht
- Mw. M.L. van de Kar-van der Meulen, secretariële ondersteuning werkgroep Meningeoom, IKNL, locatie Utrecht
Literatuuronderzoek
Het literatuuronderzoek en het opstellen van de concept conclusies voor het evidence based gedeelte werd uitgevoerd door dr. J. Vlayen [Medical Evaluation & Technology Assessment, ME-TA, België], en mw. dr. L. Veerbeek [IKNL].
Belangenverklaringen
Om de beïnvloeding van de richtlijnontwikkeling of formulering van de aanbevelingen door conflicterende belangen te minimaliseren zijn de leden van werkgroep gemandateerd door de wetenschappelijke verenigingen.
Alle werkgroepleden hebben bij aanvang en bij de afronding van het richtlijn traject een belangenverklaring ingevuld. Hiermee geven de werkgroepleden aan onafhankelijk gehandeld te hebben bij het opstellen van de richtlijn. Potentiële conflicterende belangen zijn door middel van ondervraging van de werkgroepleden opgespoord en besproken. De bevindingen zijn schriftelijke vastgelegd in de belangenverklaring en opvraagbaar via oncoline@iknl.nl.
Daarnaast is conceptrichtlijn ter becommentariëring aangeboden op www.oncoline.nl en aan alle voor de knelpuntenanalyse benaderde wetenschappelijke, beroeps- en patiëntenverenigingen. De werkgroep heeft het commentaar verwerkt waarna de richtlijn door alle relevante betrokken partijen is geautoriseerd
Inbreng patiëntenperspectief
Twee patiëntvertegenwoordigers namen zitting in de richtlijnwerkgroep (één ervaringsdeskundige op het gebied van meningeoom en één deskundige op het gebied van richtlijnontwikkeling). Bij de ontwikkeling van deze richtlijn is tijdens alle fasen gebruik gemaakt van de input van deze patiëntvertegenwoordigers. Deze input is nodig voor de ontwikkeling van een kwalitatief goede richtlijnen. Een goede behandeling voldoet immers aan de wensen en eisen van zowel zorgverlener als patiënt.
Door middel van onderstaande methoden is informatie verkregen en zijn de belangen van de patiënt meegenomen:
- Bij aanvang van het richtlijntraject is een patiëntenversie van de enquête voor het inventariseren van knelpunten in de zorg voor patiënten met een meningeoom uitgezet bij leden van de NVMP.
- Tijdens het richtlijntraject heeft een gesprek plaatsgevonden waarbij de patiëntvertegenwoordigers, de verpleegkundigen, de neuropsycholoog, de procesbegeleider en de voorzitter aanwezig waren om het patiëntenperspectief te inventariseren met behulp van het ICF-model. Het gesprek vond plaats ten tijde van het literatuuronderzoek van de evidence based uitgangsvragen. Hierdoor kon het patiëntperspectief worden meegenomen in de overige overwegingen bij het bespreken van de conclusies die volgden uit het literatuuronderzoek. De gestructureerde inventarisatie maakte de bijdrage vanuit het patiëntperspectief inzichtelijk en is vooral terug te vinden in de overige overwegingen en in de aanbevelingen.
- De NVMP en Vereniging Cerebraal zijn geconsulteerd in de externe commentaarronde.
Inventarisatie patiëntenperspectief middels het ICF-model
Het patiëntenperspectief is geïnventariseerd door de invloed van het hebben/hebben gehad van een meningeoom op het gehele leven, in al de dimensies van het ICF-model, te beschrijven.
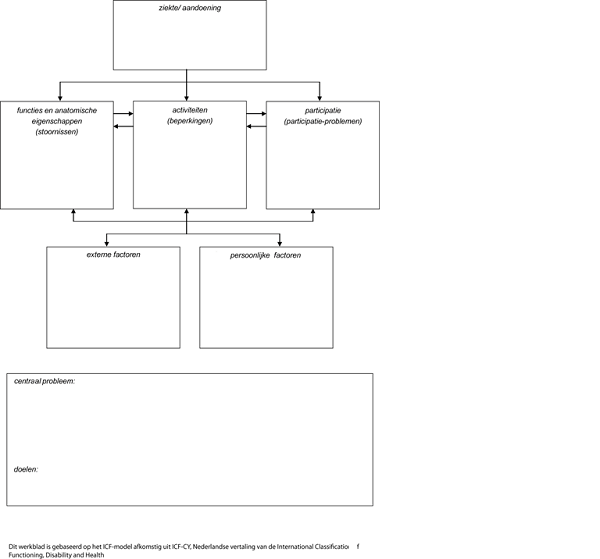
Ziekte/aandoening: mogelijkheden en beperkingen t.a.v.:
- Mentale functies
- Sensorische functies en pijn
- Stem en spraak
- Functies van hart en bloedvatenstelsel, hematologisch systeem, afweersysteem en ademhalingsstelsel
- Functies van spijsverteringsstelsel, metabool stelsel en hormoonstelsel
- Functies van urogenitaal stelsel en reproductieve functies
- Functies van bewegingssysteem en aan beweging verwante functies
- Functies van huid en verwante structuren
Mogelijkheden en beperkingen door de ziekte/aandoening voor patiënten met een meningeoom: medisch inhoudelijke zaken worden reeds in de richtlijn beschreven.
Functies en anatomische eigenschappen: mogelijkheden en beperkingen t.a.v.:
- Anatomische eigenschappen van zenuwstelsel
- Anatomische eigenschappen van oog, oor en verwante structuren
- Anatomische eigenschappen van structuren betrokken bij stem en spraak
- Anatomische eigenschappen van hart en bloedvatenstelsel, afweersysteem en ademhalingsstelsel
- Anatomische eigenschappen van spijsverteringsstelsel, metabool stelsel en hormoonstelsel
- Anatomische eigenschappen van urogenitaal stelsel
- Anatomische eigenschappen van structuren verwant aan beweging
- Anatomische eigenschappen van huid en verwante structuren
Mogelijkheden en beperkingen van functies en anatomische eigenschappen voor patiënten met een meningeoom:
- Epilepsie
- Vermoeidheid
- Cognitie
- Focale neurologische uitvalverschijnselen
- (Hoofd)Pijn
- Veranderingen van persoonlijkheid, emotie en gedrag
Activiteiten en participatie: mogelijkheden en beperkingen t.a.v.:
- Leren en toepassen van kennis
- Algemene taken en eisen
- Communicatie
- Mobiliteit
- Zelfverzorging
- Huishouden
- Tussenmenselijke interacties en relaties
- Belangrijke levensgebieden
- Maatschappelijk, sociaal en burgerlijk leven
Mogelijkheden en beperkingen van activiteiten en participatie voor patiënten met een meningeoom:
- Intermenselijke interactie en relaties
- Communicatie en mobiliteit
- Onderhouden van relaties
- Financiële afhankelijkheid
- Werkrelaties
- ADL
- Oudertaken
- Huishoudelijke taken
- Participatieproblemen
- Vrijetijdsbesteding
- Autorijden
- In een vliegtuig zitten
Externe factoren: mogelijkheden en beperkingen t.a.v.:
- Producten en technologie
- Natuurlijke omgeving en door de mens aangebrachte veranderingen daarin
- Ondersteuning en relaties
- Attitudes
- Diensten, systemen en beleid (bijv. binnen de maatschappij of gezondheidszorg)
Mogelijkheden en beperkingen van externe factoren voor patiënten met een meningeoom:
- Sociale omgeving
- Maatschappelijk functioneren
- Rol in gezin en relaties
- Beperkte toegankelijkheid van professionele hulp. Oorzaak hiervan is onvoldoende bekendheid met het aanbod en de beperkte vergoedingen van de verzekeraar
- Nazorgmogelijkheden voor partner zijn beperkt (i.v.m. vergoeding verzekeraar)
- UWV, Jobcoach
- Toegang tot nazorg/revalidatie is soms complex
De deelnemers aan de telefonische vergadering geven het volgende aan:
Wanneer er geen primaire revalidatie-indicatie is, is nazorg (te) beperkt, omdat de restverschijnselen niet gezien worden door zorgverleners. Met name de cognitieve beperkingen worden niet voldoende herkend. Screening gericht op cognitieve functies zouden hiervoor uitgevoerd moeten worden. Ook de patiënt en diens omgeving herkennen cognitieve dysfunctie pas op een later moment.
Na een half en een heel jaar postoperatief zou screening op cognitieve verschijnselen moeten plaatsvinden. Preoperatieve screening zou i.v.m. onderzoeksdoeleinden waardevol kunnen zijn. Een screeningsinstrument dat ingezet kan worden (als hulpmiddel): CLCE (niet gevalideerd). Het heeft mogelijk de voorkeur om een instrument te kiezen dat door de patiënt zelf wordt ingevuld, i.v.m. efficiëntie. Zorgverlener kan de patiënt daarnaast actief aanspreken om kritisch naar het eigen functioneren te kijken en de patiënt bewust te maken van eventuele uitvalsverschijnselen, om daar vervolgens passende ondersteuning/nazorg bij te bieden.
Persoonlijke factoren: mogelijkheden en beperkingen t.a.v.:
- factoren binnen het individu
Niet besproken
Patiëntenperspectief bij de vijf evidence based uitgangsvragen:
-
Bij het maken van een keuze voor de behandeling is rekening houden met wat de invloed is van het meningeoom op het functioneren. Ondanks dat er sprake is van een asymptomatisch meningeoom is het belangrijk te realiseren dat patiënten heel verschillend om kunnen gaan met het feit dat er een tumor in het hoofd is gediagnosticeerd. De patiënt moet een beeld geschetst worden wat de gevolgen zijn van wel/niet behandelen. De psychische gesteldheid moet worden meegewogen in de keuze voor het wel/niet behandelen.
-
De keuzes voor behandeling zijn vooral medisch ingegeven. De patiënt moet wel goed geïnformeerd worden over de gevolgen van therapie zoals chirurgie en radiotherapie. Er is weinig landelijk voorlichtingsmateriaal voor deze specifieke doelgroep beschikbaar. In de richtlijn kan opgenomen worden dat de patiënt bij het bespreken van het behandelplan een mantelzorger dient mee te nemen.
-
De keuze voor aanvullende radiotherapie is vooral medisch ingegeven. Omdat er sprake is van een lage bewijskracht, is het nut van aanvullende radiotherapie niet geheel duidelijk. Hierdoor is er mogelijk meer ruimte voor de wens van de patiënt bij het vaststellen van het behandelplan, echter zal de uiteindelijke keuze met name van de arts afhankelijk zijn en is het aan de arts de voor- en nadelen duidelijk te bespreken met de patiënt.
-
Een duidelijke uitleg moet gegeven worden over de wijze en frequentie van follow-up bij een meningeoom. De patiënt moet goed geïnstrueerd worden bij welke klachten met welke zorgverlener contact opgenomen moet worden. De zorgverlener moet in het gehele (na)zorgtraject expliciet aandacht hebben voor angst, onzekerheid en depressie en zorgdragen voor adequate doorverwijzing.
-
Herhaaldelijke screening op neuropsychologische klachten is wenselijk. Hoe en door wie deze screening plaats moet vinden kan per centrum bepaald worden. Op indicatie kan een neuropsychologisch onderzoek uitgevoerd worden. Neuropsychologisch onderzoek kan van waarde zijn bij begeleiding bij re-integratie in het arbeidsproces.
Methode ontwikkeling
Evidence based
Implementatie
Het bevorderen van het gebruik van de richtlijn begint met een brede verspreiding van de richtlijn. Er wordt een mailing verstuurd onder de professionals via de (wetenschappelijke) verenigingen en de werkgroepen van IKNL. Ook is de richtlijn gepubliceerd op www.oncoline.nl/richtlijn Intracranieel Meningeoom. Tevens zal er een artikel of manuscript ter publicatie aangeboden worden aan het Nederlands Tijdschrift voor Geneeskunde. Ook in andere tijdschriften of bij bijvoorbeeld nascholingsbijeenkomsten wordt de richtlijn onder de aandacht gebracht. Om het gebruik in de dagelijkse praktijk te bevorderen zal er een samenvattingskaart van de richtlijn gemaakt worden. Daarnaast beschikt IKNL over een toolbox ter ondersteuning van de IKNL adviseurs netwerken c.q. professionals in het veld voor de implementatie van de richtlijn. De toolbox bevat:
-
Een overzicht van de aanbevelingen.
-
De kernboodschappen (belangrijkste inhoudelijke boodschappen).
-
Een basis PowerPointpresentatie voor IKNL adviseurs netwerken en werkgroepleden van deze richtlijn.
-
Een implementatieplan voor deze richtlijn (incl. indicatoren voor evaluatie van de richtlijn). Dit plan bevat voor de belangrijkste aanbevelingen uit de richtlijn een overzicht van belemmerende en bevorderende factoren voor de implementatie. Op basis hiervan beschrijft het plan de belangrijkste doelgroepen en (adviezen voor) concrete acties om implementatie te bevorderen.
- Een training aan de IKNL adviseurs netwerken.
Werkwijze
Werkwijze
De richtlijnwerkgroep bestaat uit zorgverleners van verschillende (para)medische disciplines (bijlage 1). Ook twee patiëntvertegenwoordigers namen zitting in de richtlijnwerkgroep: één ervaringsdeskundige op het gebied van meningeoom en één deskundige op het gebied van richtlijnontwikkeling. Een overzicht van alle leden van de werkgroep is opgenomen in bijlage 2.
De werkgroep is op 11 juli 2012 voor de eerste maal bijeengekomen. Op basis van een eerste inventarisatie van de knelpunten door de werkgroepleden is, door middel van een enquête onder professionals die betrokken zijn bij patiënten met een meningeoom, een knelpunteninventarisatie gehouden. Na het versturen van de enquête hebben 168 professionals gerespondeerd en knelpunten geprioriteerd en/of ingebracht. De meest relevante knelpunten zijn uitgewerkt tot vijf uitgangsvragen (bijlage 11) die evidence based zijn uitgewerkt.
Voor iedere uitgangsvraag werd uit de richtlijnwerkgroep een subgroep geformeerd.
Bij de evidence based beantwoording van de vijf uitgangsvragen verzorgde een externe methodoloog het literatuuronderzoek, in overleg met de betreffende subgroep. Dit betrof het uitvoeren van een systematische literatuursearch, het kritisch beoordelen van de literatuur en het verwerken van de literatuur in evidence tabellen (bijlage 9). Daarnaast werd door de methodoloog een concept literatuurbespreking met bijbehorende conclusies aangeleverd voor deze uitgangsvragen. De werkgroepleden stelden overige overwegingen en aanbevelingen op volgens de checklist ‘overige overwegingen en formuleren van aanbevelingen’ (bijlage 7).
Voor de consensus-based delen in de richtlijn raadpleegden de werkgroepleden zelf de relevante bestaande literatuur. Op basis hiervan hebben de werkgroepleden de conclusies, overige overwegingen en aanbevelingen geformuleerd. Voor de consensus based beantwoording is geen systematisch literatuuronderzoek verricht en zijn de artikelen niet methodisch beoordeeld door een externe methodoloog.
De werkgroep heeft gedurende een periode van 18 maanden gewerkt aan de tekst van de conceptrichtlijn. Alle teksten zijn tijdens plenaire en telefonische vergaderingen besproken en na verwerking van de commentaren door de werkgroep geaccordeerd.
